Арбо рабдо герпесвирусы.ppt
- Количество слайдов: 26

семейство Rhabdoviridae. род Lyssavirus
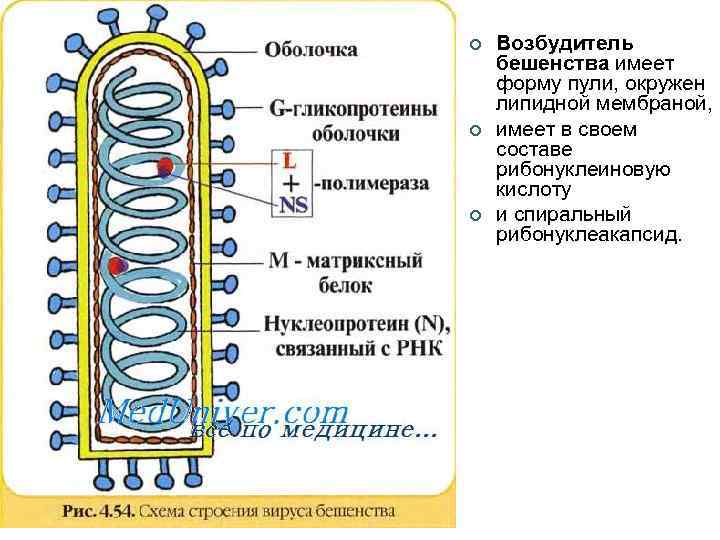
¢ ¢ ¢ Возбудитель бешенства имеет форму пули, окружен липидной мембраной, имеет в своем составе рибонуклеиновую кислоту и спиральный рибонуклеакапсид.

Резервуары вируса бешенства

Распространение вируса бешенства в организме ¢ ¢ ¢ ¢ ¢ Вирус бешенства проникает в организм человека через поврежденный эпидермис или через слизистые Размножается в поперечнополосатых мышцах в месте внедрения. В нервную систему он попадает через нервно-мышечные синапсы и сухожильные рецепторы Гольджи - в обеих структурах имеются уязвимые для вируса безмиелиновые нервные окончания. Далее вирус медленно, со скоростью около 3 мм/ч, продвигается по нервным волокнам в ЦНС , по-видимому с аксоплазматическим током. При естественном заражении бешенством гематогенная диссеминация вируса в патогенезе не участвует. Достигнув ЦНС , вирус приступает к размножению, которое идет почти исключительно в сером веществе, после чего распространяется в обратном направлении по вегетативным нервным волокнам - в слюнные железы, мозговое вещество надпочечников, почки, легкие, печень, скелетные мышцы, кожу и сердце. Вирус бешенства чрезвычайно редко преодолевает гематоплацентарный барьер и попадает от матери к плоду. Репродукция вируса в слизистых секреторных клетках слюнных желез обеспечивает дальнейшую передачу инфекции со слюной.
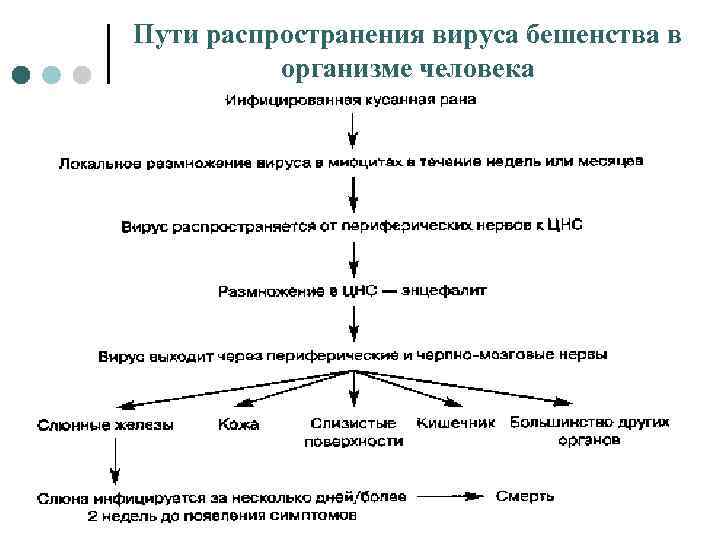
Пути распространения вируса бешенства в организме человека

Вероятность летального исхода Укусы опасной локализации: голова, шея, кисти и пальцы рук. ¢ Укусы неопасной локализации: туловище, ноги. Возможность летального исхода зависит от трех основных условий: 1) большой стартовой дозы вируса, попавшей в организм и подавляющей сбалансированное функционирование иммунной системы и ЦНС; 2) проникновения вируса в месте с высоким аффинитетом популяции нейронов к рецептору вируса; 3) короткого инкубационного периода. ¢

Клиника бешенства Инкубационный период длится от 10 дней до года (чаще 1 -3 месяца). Выделяют 3 стадии заболевания: ¢ 1 — начальную (депрессии), длится 1 -3 дня. В это время у больного появляются неприятные ощущения в области укуса (жжение, тянущие боли, зуд), хотя рана уже зарубцевалась, беспричинная тревога, депрессия, бессонница. ¢ 2 — возбуждения характеризуется гидрофобией, аэрофобией и повышенной чувствительностью. Гидрофобия (водобоязнь) проявляется в том, что при попытке пить, а затем лишь приближении к губам стакана с водой у больного возникает судорожное сокращение мышц глотки и гортани, дыхание становится шумным в виде коротких судорожных вдохов, возможна кратковременная остановка дыхания. Судороги могут возникнуть от дуновения в лицо струи воздуха (аэрофобия). Температура тела субфебрильная. Слюноотделение повышено, больной не может проглотить слюну и постоянно ее выплевывает. Возбуждение нарастает, появляются зрительные и слуховые галлюцинации. Иногда возникают приступы буйства с агрессивными действиями. ¢ 3 — параличей. Через 2 -3 дня возбуждение сменяется параличами мышц конечностей, языка, лица. ¢ Смерть наступает через 12 -20 часов после появления параличей. В качестве вариантов течения выделяют бульбарную форму с выраженными симптомами поражения продолговатого мозга, паралитическую (начинается с параличей) и мозжечковую с мозжечковыми расстройствами.

Лабораторная диагностика. Материалом для исследования является мозг животных и погибших людей. Помимо мозга, вирус содержится в ткани подчелюстных слюнных желез, но в меньшем количестве, чем в мозге. Кусочки мозга берут с соблюдением необходимых мер предосторожности из разных отделов, помещают в посуду со стерильным глицерином и во льду доставляют в лабораторию. Для приготовления гистологических препаратов кусочки мозга помещают в фиксирующие жидкости. Быстрая диагностика основана на обнаружении телец Бабеша — Негри в ткани мозга и специфического антигена в ИФ. ¢ Тельца Бабеша — Негри могут быть обнаружены в окрашенных мазках, мазках-отпечатках мозговой ткани, гистологических срезах. При окраске по Селлеру тельца Бабеша — Негри окрашиваются в пурпурно-красный цвет, а цитоплазма, ядра и ядрышки — в синий цвет. В одной клетке может быть одно или несколько включений. Они окружены оболочкой и имеют внутреннюю структуру в виде базофильной зернистости. Тельца обнаруживаются за 3— 4 дня до появления клинических симптомов, количество и величина их увеличиваются в течение болезни. При коротком инкубационном периоде болезни (2— 3 нед) тельца малочисленны и даже могут отсутствовать. Их обнаруживают у 70% погибших людей. Максимальное количество телец находится в клетках гиппокампа, клетках Пуркинье коры мозжечка, стволе мозга, гипоталамусе и спинномозговых ганглиях. ¢ Специфический антиген в мазках-отпечатках и гистологических срезах мозга и подчелюстных желез погибших людей и животных может быть выявлен в ИФ в прямом и непрямом варианте с применением коммерческого антирабического лошадиного I-глобулина. ¢ Биологическая проба на животных. Наличие вируса в слюне больных людей и в ткани мозга погибших можно определить путем внутримозгового заражения белых мышей. У зараженных мышей развивается паралич конечностей и наступает гибель. Мозг исследуют на наличие телец Бабеша — Негри и специфического антигена в ИФ. Если исследование мозга животного дает отрицательные результаты, укушенный человек не нуждается в специфическом лечении. Однако при укусе или оцарапывании летучей мышью специфическое лечение должно быть начато немедленно, так как у половины летучих мышей вирус содержится только в слюнных железах и не содержится в мозге. ¢ Серологические исследования. Их проводят для определения поствакцинального иммунитета. Антитела к вирусу бешенства выявляют в РН, РСК или ИФ, а также РИА и ИФА. ¢ - выявления вирусной РНК методом ПЦР с обратной транскрипцией
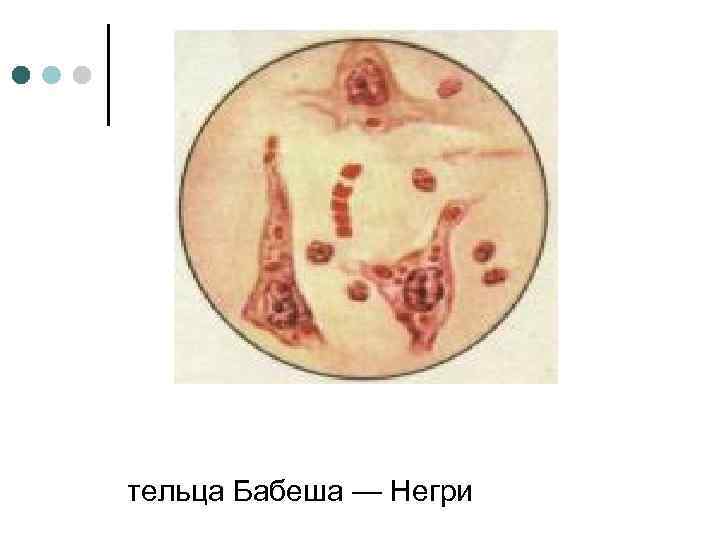
тельца Бабеша — Негри

Местная обработка раны чрезвычайно важна. Чем раньше и тщательней после повреждения будет проведено очищение укушенной раны, тем больше гарантий, что вирус бешенства будет «вымыт» из раны. Местная обработка раны ни в коем случае не исключает последующей иммунизации. 1. Немедленно и обильно промыть рану, царапины и все места, на которые попала слюна животного, мыльным раствором (мыло частично инактивирует вирус бешенства), затем чистой водопроводной водой, с последующей обработкой раствором перекиси водорода. Безотлагательное и тщательное промывание раны водой с мылом предотвращало заболевание бешенством у 90% подопытных животных. 2. Обработать края раны 5% настойкой йода или раствором бриллиантовой зелени. Сама рана никакими растворами не прижигается. 3. После обработки накладывается давящая асептическая повязка. Целесообразно использовать современные гигроскопические материалы, которые не прилипают к ране. Внимание! Азбука рабиологии запрещает проникновение в укушенную рану острыми предметами (хирургическое иссечение краёв раны, любые надрезы, наложение швов) в течение первых трёх дней после укуса. Из-за частых гнойных осложнений укушенная рана не зашивается, кроме случаев большого раневого дефекта, (когда накладываются наводящие кожные швы) и укусов головы (эта область хорошо кровоснабжается). Прошивание кровоточащих сосудов в целях остановки наружного кровотечения допустимо. 4. Следует решить вопрос об экстренной профилактике столбняка и необходимости проведения антимикробного лечения укушенной раны. 5. Направить пострадавшего в травматологический пункт для назначения курса антирабических прививок и введения иммуноглобулина. Информировать каждого пациента о возможных последствиях отказа от прививок и риске заболеть бешенством, сроках наблюдения за животным.

Профилактика бешенства ¢ ¢ 1. 2. 3. Немедленная и тщательная обработка раневой поверхности и царапин в месте укуса. В качестве специфической лечебной профилактики применяют многократные прививки антирабической вакциной и введение антирабического иммуноглобулина. В России применяют убитую антирабическую вакцину типа Ферми, полученную из мозга зараженных овец, и вакцину из мозга новорожденных белых крыс. При применении таких вакцин после 8— 13 прививок иногда появляются поствакцинальные осложнения — энцефалиты, энцефаломиелиты, которые могут иметь летальный исход. Осложнения связаны с недостаточной инактивацией вируса и с аллергическим действием миелина в вакцинах из мозга. Выпускается убитая культуральная вакцина, которая менее реактогенна по сравнению с вакцинами, приготовленными из мозга животных. Прививки назначаются лицам, укушенным больными или подозрительными на бешенство животными, при ослюнении поврежденных кожных покровов, а также при повреждении кожи в процессе вскрытия трупов погибших от бешенства. При множественных укусах в область головы, лица, шеи, пальцев рук за сутки до начала вакцинации вводится антирабический иммуноглобулин, полученный при гипериммунизации лошадей. Он удлиняет период инкубации и тем самым обусловливает возможность формирования поствакцинального иммунитета.

Категории контакта. 1. Заражение маловероятно Вакцина против бешенства не вводится, когда исключается возможность заражения: ¢ прикосновение и ослюнение животным неповреждённой кожи; ¢ укус через плотную толстую ткань без её сквозного повреждения; ¢ ранение клювом или когтями птицы (у животных в отличие от птиц на лапах может оставаться слюна); ¢ употребление молока или мяса бешенных животных; ¢ укус домашним животным, привитым от бешенства в течение 1 года и не имеющим какихлибо проявлений, подозрительных на бешенство. Последний пункт касается только неопасных локализаций укуса. При опасной локализации (лицо, шея, кисти, пальцы рук) или множественных укусах показан курс из 3 прививок, т. к. известны случаи переноса бешенства животными, даже привитыми от этого заболевания. После укуса необходимо установить наблюдение за животным. И если в течение 10 дней у него появляются признаки бешенства, необходимо начать курс вакцинации, даже если нападавшее животное было вакцинировано. 2. Заражение возможно ¢ Вакцина против бешенства вводится, когда не привитое домашнее или дикое животное укусило, нанесло царапины, или его слюна попала на уже повреждённую кожу. ¢ Если укусившее животное известно (домашнее), то следует проследить его дальнейшую судьбу в течение 10 дней. За это время человек успевает получить 3 профилактических вакцины. Прививки против бешенства прекращают, если после 10 дней животное осталось здоровым либо оно погибло (например, застрелили), а при исследовании головного мозга животного не обнаружена соответствующая морфологическая картина бешенства. Полный курс вакцинации проводится: ¢ когда проконтролировать состояние животного невозможно (убежало ранее 10 дней); ¢ если был контакт с диким животным. Дикие животные (лисы, волки, летучие мыши и др. ) считаются изначально заражёнными бешенством.

Антирабический иммуноглобулин Иммуноглобулинотерапию начинают в течение 24 часов после возможного инфицирования (но не позднее 3 суток после контакта и до введения третьей дозы вакцины на 7 -й день). Обычная доза гомологичного (человеческого) иммуноглобулина составляет 20 МЕ/кг, однократно. ¢ При этом одну половину дозы используют для обкалывания тканей вокруг укушенной раны (возможно орошение раны), вторую половину вводят внутримышечно в передне-наружную поверхность верхней трети бедра (иммуноглобулин можно вводить в ягодичную мышцу). Нельзя использовать один и тот же шприц для введения иммуноглобулина и вакцины! Показания для сочетания вакцины против бешенства с введением иммуноглобулина: ¢ глубокий укус (с кровотечением), ¢ несколько укусов, ¢ опасная локализация укусов (голова, шея, кисти и пальцы рук). ¢

Профилактика бешенства среди животных. Проводят следующие мероприятия: ¢ регулирование плотности популяции диких животных; ¢ отлов бездомных собак и кошек; ¢ соблюдение правил содержания домашних собак и кошек (регистрация, применение намордников, содержание на привязи и т. п. ); ¢ обязательная ежегодная профилактическая иммунизация против бешенства домашних животных, в первую очередь собак; ¢ контроль за перевозками домашних животных; ¢ пероральная иммунизация диких животных.

КРАСНУХА

род Rubivirus Этиология. ¢ В течение нескольких веков краснуха, корь и скарлатина рассматривались как единое заболевание из-за сходных внешних признаков. Впервые краснуха была описана немецким терапевтом Ф. Хофманом в 1740, но только в 1881 признана самостоятельным заболеванием. ¢ Вирус краснухи относится к семейству тогавирусов и сходен с альфавирусами (представителями рода Alphavirus ), но передается в отличие от них без переносчика. Кроме того, РНК вируса краснухи и альфавирусов не имеют гомологичных нуклеотидных последовательностей, поэтому вирус краснухи был отнесен в отдельный род - Rubivirus. Инфекция распространяется воздушно-капельным путем или при непосредственном контакте с выделениями больного. Во время беременности вирус передается из крови матери плоду через плаценту. Эпидемиология. ¢ Краснуха распространена во всем мире. На американском континенте заболеваемость имеет сезонные колебания, с пиком в мае-июне. ¢ Краснуха менее заразна, чем корь: заболевание развивается в 30– 60% случаев контакта с больным. У грудных детей краснуха почти не встречается; чаще всего ею заболевают в возрасте 5– 15 лет. Она нередко возникает и у взрослых, однако случаи заболевания после 40 лет практически неизвестны. ¢ Лица мужского и женского пола в равной степени подвержены болезни. ¢ После заболевания развивается стойкий иммунитет; подтвержденные клиническими анализами случаи повторного заболевания редки. ¢ Краснуха проявляется в виде эпидемических волн, причем наиболее крупные эпидемии возникают с интервалом от 10 до 20 лет. ¢

¢РНК вируса окружена икосаэдрическим капсидом, состоящим из структурного С-белка. ¢Поверх капсида расположена липопротеидная оболочка диаметром около 60 нм. ¢В нее встроены гликопротеидные комплексы, в составе которых имеются два других структурных белка ( Е 1 и E 2).

Краснуха

Краснуха у беременных может иметь следующие последствия для плода: ¢ - отсутствие воздействия на плод; ¢ - инфицирование только плаценты; ¢ - инфицирование плаценты и плода, причем действие вируса на плод может проявляться разнообразно - от поражения многих систем до бессимптомного течения; ¢ - гибель плода, самопроизвольный аборт и мертворождение.

Выделяют классический синдром врожденной краснухи, так называемую триаду Грега (врача-окулиста из Австралии, который впервые описал наиболее типичные аномалии развития у плодов, родившихся от матерей, переболевших краснухой). Это: 1) катаракта - 75%; 2) пороки сердца - 50%; 3) глухота - 50%. Кроме классического синдрома существует расширенный синдром врожденной краснухи, который характеризуется множеством аномалий: 1. Микроцефалия, микроофтальмия. 2. Расширение родничков. 3. Глаукома. 4. Поражение головного мозга. 5. Поражение вестибулярного аппарата. 6. Пороки развития скелета. 7. Гепатоспленомегалия. 8. Пороки развития мочеполовых органов. 9. Другие повреждения и их сочетания. Поражение нервной системы не всегда диагностируется при рождении, так как может проявляться гораздо позже в виде судорог, парезов, умственного недоразвития - от незначительного до идиотии.

Лабораторная диагностика Вирусологические методы лабораторной диагностики направлены на выделение вируса краснухи из носоглоточных смывов, отделяемого конъюнктивы, крови, мочи, спинномозговой жидкости. Выделение и идентификацию вируса осуществляют только в культурах клеток VERO и ВНК-21. Для индикации вируса в культуре клеток, не разрушающихся при его размножении, применяется метод интерференции и метод иммунофлуоресценции. В целом, выделение и идентификация вируса краснухи является трудоемкой процедурой, требующей длительного времени ( не менее 2— 3 недель) и специальных условий. Наиболее широкое применение в лабораторной диагностике краснухи нашли серологические методы. В диагностике постнатальной краснухи широко используются методы, направленные на выявление сероконверсии, нарастания титров специфических антител или же определение ранних Ig. M, а также низкоавидных Ig. G к этому вирусу. Применяются реакции: ¢ реакция торможения гемагглютинации (РТГА), ¢ иммуноферментный анализ различных модификаций (ИФА), ¢ реакция нейтрализации (РН), ¢ связывания комплемента (РСК), ¢ иммунофлуоресцентный метод (ИФ), ¢ реакция радиального гемолиза в геле (РРГ), ¢ пассивной гемагглютинации (РПГА), ¢ латексагглютинации (ЛА) и ¢ радио-иммунологический анализ (РИА). Вирусология внутриутробной краснухи характеризуется высокой частотой выделения вируса из плаценты и различных органов плода. С целью ранней диагностики внутриутробного заражения, для серологического анализа может быть использована кровь из пуповины, полученная путем кордоцентеза. Вирус краснухи выделяется из околоплодных вод, ворсинок хориона, полученных от зараженных беременных женщин путем трансабдоминального амниоцентеза. В материалах, полученных в минимальных количествах с помощью этих методов, оказалось возможным обнаружить геном вируса краснухи, применяя полимеразную цепную реакцию. Для диагностики краснухи, особенно, краснухи у беременных, и диагностики врожденной краснухи в широкой практике

Профилактика У лиц, перенесших краснуху, формируется стойкий и продолжительный иммунитет. Беременным, не иммунизированным до беременности, следует избегать контакта с больными краснухой, особенно это относится к работникам детских учреждений, в случаях ухода за больным ребенком в семье и др. В период эпидемической вспышки краснухи следует вообще избегать посещений детских коллективов и мест скопления людей: кинотеатров, поликлиник и т. п. В настоящее время в различных странах, в том числе и в России, определенным возрастным контингентам разрешено и рекомендуется применять несколько различных видов вакцин из живого ослабленного вируса краснухи, которые отличаются между собой по степени ослабленности, иммуногенности и частоте побочных действий. Это: ¢ моновалентная вакцина "Рудивакс", ¢ двухвалентная вакцина "Руди-рувакс", ¢ трехвалентная вакцина "Тримовакс". Степень защиты, которую дают прививки, в целом ниже, чем при естественном заражении, а уровень антител с годами снижается.

РОТАВИРУСНАЯ ИНФЕКЦИЯ

РОТАВИРУСНАЯ ИНФЕКЦИЯ ¢ ¢ ¢ ¢ Возбудитель относится к семейству Reoviridae, роду Rotavirus. Название рода связано со своеобразием морфологии вирионов (лат. rota - колесо). Диаметр вирусных частиц – от 65 до 75 нм. Тип симметрии икосаэндрический. Геном, включающий 11 сегментов, представлен двуспиральной РНК. Вирус имеет два поверхностных протеина, которые участвуют в процессе нейтрализации вируса. Репликация ротавирусов в организме человека происходит исключительно в эпителиальных клетках тонкого кишечника. В составе ротавирусов обнаружены четыре антигена, основной из них – групповой антиген, обусловленный белком внутреннего капсида. С учетом группоспецифических антигенов все ротавирусы делятся на пять групп: A, B, C, D, E. Большинство ротавирусов человека и животных относится к группе A. Внутри группы А существуют подгруппы и серотипы. Гетерогенность ротавирусов объясняет повторные заболевания данной инфекцией. Вероятность повторного заражения на первом году жизни составляет -30%. К двум годам почти 70% детей заболеют дважды, 40% - трижды, а 20% детей – 4 раза. Тем не менее те, кто уже перенес болезнь, последующие заражения перенесут легче.

Патогенез ротавирусной инфекции ¢ ¢ ¢ Путь заражения фекально-оральный. Вирус размножается в клетках эпителия ворсинок тонкого кишечника, находящихся на вершине ворсинок. Разрушение клеток приводит к уменьшению количества ферментов, расщепляющих дисахариды (мальтозу, сахарозу и лактозу). В связи с этим в двенадцатиперстной кишке накапливаются дисахариды и нарушается процесс всасывания простых сахаров. По мере образования инфекционного потомства вирусные частицы движутся с содержимым кишечника в дистальном направлении. Переходя в толстую кишку, дисахариды и простые сахара создают повышенное осмотическое давление, которое препятствует всасыванию воды из кишечного содержимого и приводит к поступлению в кишечник воды из тканей организма. Попадающие в толстую кишку моносахариды расщепляются кишечными бактериями до низкомолекулярных жирных кислот, увеличивающих осмотическое давление и обостряющих процесс. В результате воспалительных процессов в слизистой оболочке кишечника усиливается перистальтика, что обусловливает понос.

Лабораторная диагностика. Материалом для исследования являются фекалии. Фекалии отбирают стерильно и доставляют в лабораторию в контейнерах со льдом. Готовят 10— 20% суспензию фекалий на растворе Хенкса. После осветления на низкой скорости надосадочную жидкость обрабатывают антибиотиками. Быстрая диагностика. ¢ Быстрая диагностика основана на выявлении вирусных частиц или антигенов в фекалиях больных с помощью методов ЭМ, ИЭМ, РИФ и ИФА. В качестве иммунных сывороток используют гипериммунные сыворотки лабораторных животных (кроликов, морских свинок), иммунизированных ротавирусами животных, или сыворотки больных, в стадии выздоровления. ¢ Поскольку большие количества вируса выделяются с фекалиями, вирусные частицы можно выявить при прямой ЭМ экстрактов фекалий. При взятии материала на 1— 3 -й день после начала заболевания получают максимальное число положительных ответов (до 100), на 3— 5 -й день — до 50%, на 5— 8 -й день — до 25%. ¢ Вирусный антиген в экстрактах фекалий можно определить с помощью твердофазных радиоиммунного и иммуноферментного анализов. ¢ С помощью этих реакций, а также РСК и РПГ выявляются в основном группо-и подгруппоспецифические антигены, общие для ротавирусов человека и животных, в то время как в РН выявляются типоспецифические антигены. ¢ Быструю диагностику можно провести также путем выявления вирусных РНК в экстракте фекалий с помощью метода молекулярной генетики, при использовании в качестве зонда плазмиды, содержащей гены ротавируса, а также путем электрофореза РНК, выделенной из экстракта фекалий, в полиакриламидном геле. Фрагменты РНК выявляют путем окрашивания геля бромидом этидия. Этот метод более чувствителен, чем ЭМ. Серологическая диагностика. ¢ Прирост антител в парных сыворотках больных определяют с помощью антигенов ротавирусов животных, близких в антигенном отношении ротавирусу человека, вируса диареи телят Небраски и обезьяньего вируса SA 11. Эти вирусы адаптированы к культуре клеток и дают выраженный цитопатический эффект. Антитела выявляют в РН в культуре ткани, РСК, РТГА с эритроцитами человека группы 0 или эритроцитами морской свинки. Сыворотки предварительно обрабатывают каолином и > 50% эритроцитарной массой.
Арбо рабдо герпесвирусы.ppt