Грамотридцательные коки Возбудители коклюша.pptx
- Количество слайдов: 89

Семейство нейссерий • Гонококки и менингококки. Возбудители коклюша и паракоклюша. Гемофилы Легионеллы Возбудитель Ку-лихорадки
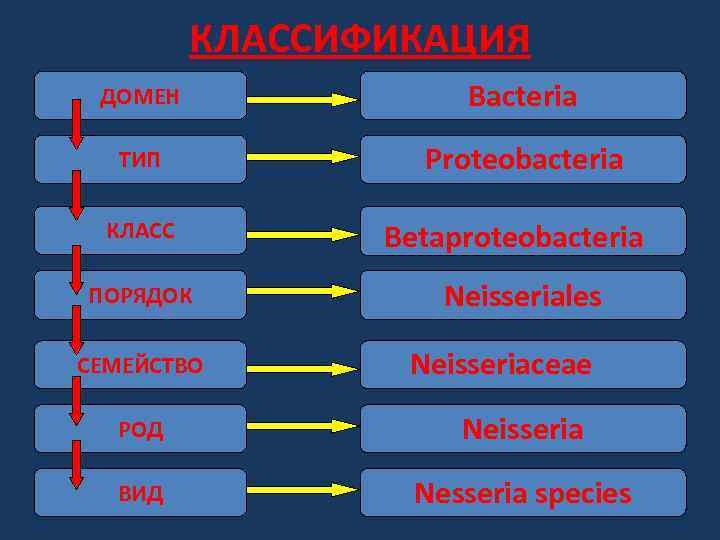
КЛАССИФИКАЦИЯ ДОМЕН Bacteria ТИП Proteobacteria КЛАСС ПОРЯДОК СЕМЕЙСТВО Вetaproteobacteria Neisseriales Neisseriaceae РОД Neisseria ВИД Nesseria species

• В семейство Neisseriaceae включено 14 родов: патогенные, условно патогенные, и сапрофиты. Род Kingella Грам отрицательные палочки до 1 -го мкм с закругленными концами. Неподвижны, капсулы нет. Аэробы. Оксидаза + , каталаза – Типовой вид – K. kingae. Обитают в верхних дыхательных путях Вызывают заболевания, при нарушениях иммунной системы (эндокардит, мененгит, бактериемия, кожные поражения у детей, септические артриты. )

• Основное медицинское значение имеют представители рода Neisseria. • В род включено более 20 видов, из которых два 2 патогенны для человека: üN. gonorrhoeae üN. meningitidis • Остальные – условно-патогеные или сапрофиты слизистых оболочек верхних дыхательных путей

ОСНОВНЫЕ ПРИЗНАКИ РОДА NEISSERIA • Кокки диаметром 0, 6 -1, 0 мкм, одиночные или, чаще • • • в парах (соприкасающиеся стороны клеток при этом уплощены – кофейное зерно, боб). Грамотрицательны. Могут иметь капсулу, фимбрии (пили). Споры отсутствуют. Жгутиков нет. Хемоорганотрофы. Аэробы. Оксидазо- и каталазоположительные. Для отличия от условно-патогенных и сапрофитических нессерий надо учитывать, что N. meningitidis и N. gonorrhoeae не растут на МПА при 37º С и на сывороточной среде при 22º С и имеют слабую сахаролитическую активность.
N. MENINGITIDIS N. GONORROEAE

N. Gonorrhoeae ( «гонококк» ) Открыт в 1879 году А. Нейссером Гонорея – одна из наиболее распространенных инфекций, передаваемых половым путем. Заболеваемость в 2008 году в Республике Беларусь 56, 99/100 тыс. населения.

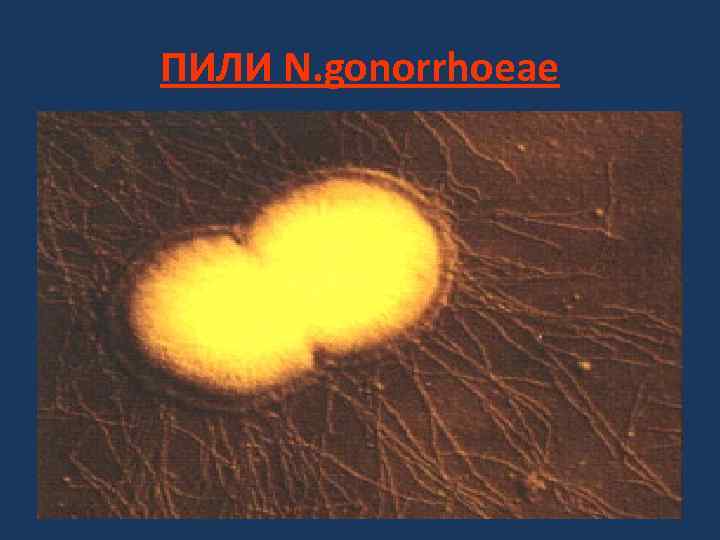
N. gonorrhoeae Ø Грамотрицательные диплококки бобовидной формы размером 0, 7 -1, 0 мкм. Ø Имеют нежную капсулу, пили. Ø Жгутиков, спор не имеют Ø Строгие аэробы. Растут на средах с добавлением животного белка. Способствует росту повышенная концентрация СО 2. Ø При росте пигмент не образуют. Имеется связь между вирулентностью и характером колоний. Ø Ферментируют только глюкозу с образованием кислоты.
Чистая культура гонококка
ПИЛИ N. gonorrhoeae

РЕЗИСТЕНТНОСТЬ • Во внешней среде гонококки слабоустойчивы как к физическим, так и химическим факторам. Особенно чувствительны они к изменениям температуры и высушиванию.

АНТИГЕНЫ N. gonorrhoeae • По химической природе: белковые (клеточная стенка) и полисахаридные (капсула) • По специфичности: ü Родоспецифические (общие с другими нейссериями и, особенно, с менингококком) ü Видо- и вариантоспецифические: 3 белковых антигена клеточной стенки – I, III, играю-щие важную роль в патогенезе инфекции. ü Антигенная вариабельность: по белку I бо-лее 50 вариантов, 16 антигенных вариантов пилей.

ЭПИДЕМИОЛОГИЯ • N. gonorrhoeae вызывает заболевания только у людей. • Резервуар и источник возбудителя: человек - больной острой или хронической формой гонореи. • Механизм передачи возбудителя контактныйполотенце, – половой, редко – бытовой (предметы обихода - белье, мочалка). • Гонорея новорожденных (бленнорея) - поражение сли-зистой оболочки глаз. Новорожденные инфицируются при прохождении через половые пути больной матери. • Болезнь встречается повсеместно. связи и проституция. Ее распространению способствуют случайные половые Болеют лица обоего пола. Сезонность отсутствует.

ФАКТОРЫ ПАТОГЕННОСТИ N. GONORRHOEAE: СТРУКТУРЫ КЛЕТКИ Пили Прикрепление к эпителию Капсула Антифагоцитарная активность Белки наружной мембраны Препятствует слиянию фагосом Протеин I с лизосомами нейтрофилов Прикрепление к эпителию и Протеин II инвазия в клетку Защищает поверхностные Протеин III антигены от антител Липополисахарид Свойства эндотоксина

ФАКТОРЫ ПАТОГЕННОСТИ N. GONORRHOEAE: ФЕРМЕНТЫ Ig. A-протеаза Разрушает секреторный Ig. A Беталактамаза Разрушает беталактамное кольцо пенициллинов

ФОРМЫ ИНФЕКЦИИ И ПАТОГЕНЕЗ q Основная форма: гонорея (семя, истечение) — венерическая инфекция, характеризующаяся гнойным воспалением слизистых оболочек мочеполовой системы. У мужчин - уретра, у женщин – уретра, шейка матки. q На слизистой бактерии фиксируются за счет пилей и протеина II. В дальнейшем проникают в клетки эпителия путем эндоцитоза и выходят путем экзоцитоза уже в подэпителиальную соединительную ткань, вызывая воспалительную реакцию с выделением содержащего гонококки гнойного экссудата

ГОНОКОКК НА ЭПИТЕЛИАЛЬНОЙ КЛЕТКЕ УРЕТРЫ
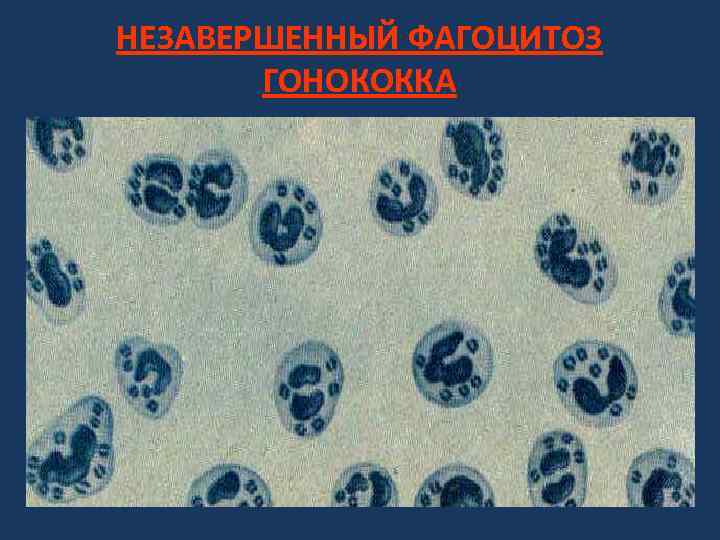
НЕЗАВЕРШЕННЫЙ ФАГОЦИТОЗ ГОНОКОККА

ФОРМЫ ИНФЕКЦИИ И ПАТОГЕНЕЗ q При попадании под эпителий гонококки распространяются в железы уретры и шейки матки, предстательную железу, матку, суставы, сердце, другие органы, возможна септицемия. Также регистрируются воспаление глотки, прямой кишки, дерматит. q Заболевание может протекать в острой и хронической форме, что должно быть обязательно учтено при выборе микробиологических методов диагностики.

ИММУНИТЕТ • Естественная восприимчивость высокая, особенно у лиц с дефицитом комплемента. • Постинфекционный иммунитет имеет преимущественно гуморальный механизм, однако прямой корреляции между уровнем антител и степенью защиты нет. • Местный гуморальный иммунитет поддерживается за счет Ig. А. (в секрете предстательной железы, семенной жидкости, цервикальном отделяемом). • Иммунитет носит типоспецифический характер. Возможны реинфекция и даже суперинфекция. • Клеточный иммунный ответ характеризуется сенсибилизацией к антигенам и нарастает с увеличением продолжительности течения инфекции.

ЛЕЧЕНИЕ ГОНОКОККОВОЙ ИНФЕКЦИИ • Рекомендуются современные методики однократного приема препарата из групп цефалоспоринов, фторхинолонов или др. групп, а также препараты для многоразо-вого введения. • Следует учитывать возможность распространения гонококков, устойчивых к пенициллину и тетрациклину и фторхинолонам

ПРОФИЛАКТИКА ГОНОРРЕИ • Специфической профилактики нет. • Для иммунотерапии используется вакцина – взвесь инактивированных фенолом гонококков.
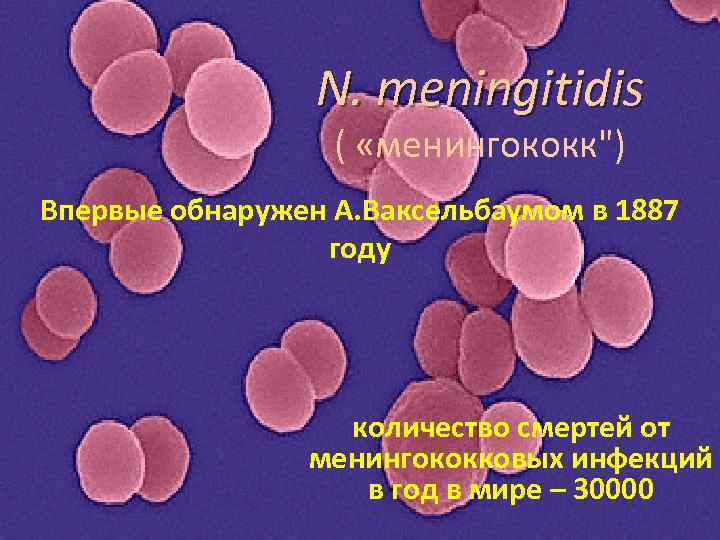
N. meningitidis ( «менингококк") Впервые обнаружен А. Ваксельбаумом в 1887 году количество смертей от менингококковых инфекций в год в мире – 30000

• Грамотрицательные кокки бобовидной формы размером 0, 6 -0, 8 мкм, расположенные попарно, иногда беспорядочно • Имеют пили. Многие образуют капсулу, жгутиков, спор не имеют • Аэробы. Растут на средах с добавлением животного белка. • При росте пигмент не образуют. Колонии в S форме, прозрачные, нежные, иногда превращаются в R и утрачивают часть биологических свойств, в том числе и антигенов. • Биохимическая активность слабая – ферментируют глюкозу и мальтозу до кислоты. Образуют гиалуронидазу и нейраминидазу.
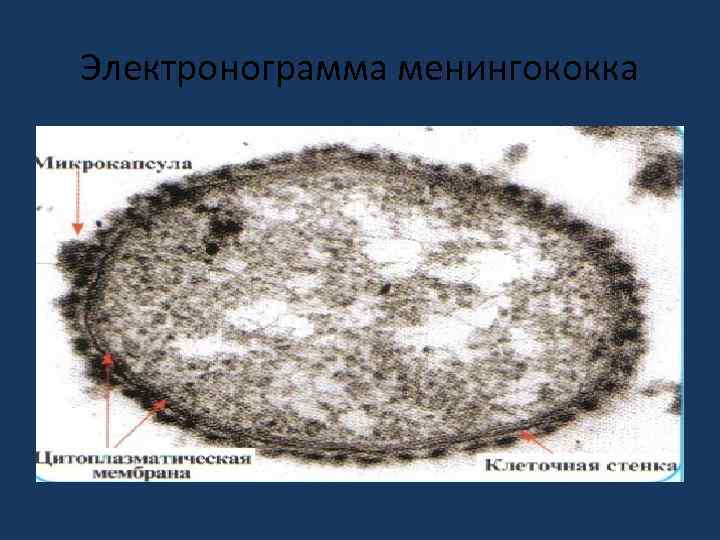
Электронограмма менингококка
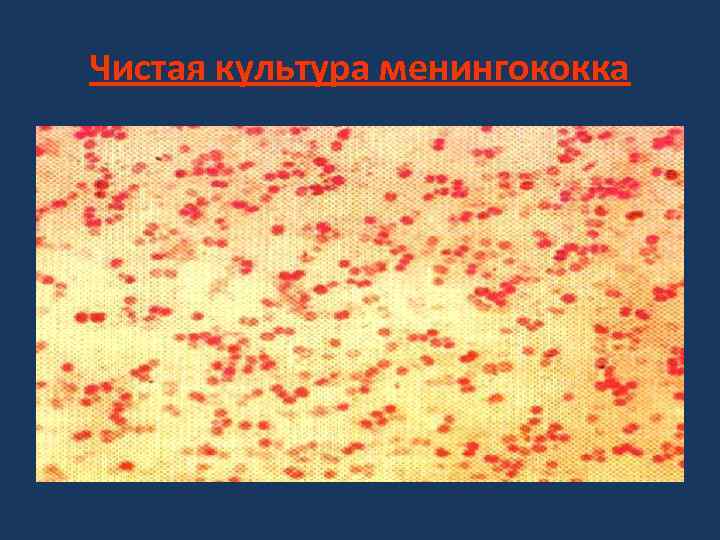
Чистая культура менингококка

РЕЗИСТЕНТНОСТЬ • Неустойчив к физическим и химическим факторам внешней среды, дезинфектан-там • Плохо переносит высушивание (несколько часов), низкую и повышенную температу-ру (при 80 о С погибает за 2 мин), прямое солнце, что следует учитывать при транс-портировке нативного материала и культур.

АНТИГЕННАЯ СТРУКТУРА N. meningitidis q Представлена белковыми и полисахаридными антигенами разной специфичности и локализации: ü Родоспецифические (общие с другими нейссериями) ü По антигенам белков наружной мембраны и липоолигосахарида клеточной стенки менингококки разделяются на серовары. ü Капсульные полисахаридные антигены - деление на группы (более 13), обозначаемые латинскими прописными буквами или буквой с цифрами. Наибольшее значение в патологии имеют полисахариды групп – А, В, С, Х, Y и W-135

ФАКТОРЫ ПАТОГЕННОСТИ N. MENINGITIDIS: СТРУКТУРЫ КЛЕТКИ Пили белки наружной мембраны Капсула адгезия и колонизация клеток (эпителий носоглотки, оболочки мозга) Антифагоцитарная активность

ФАКТОРЫ ПАТОГЕННОСТИ N. MENINGITIDIS: ТОКСИН И ФЕРМЕНТЫ Опосредует большинство Эндотоксин клинических проявлений, (липополисахарид пирогенен, вызывает клеточной стенки) некроз, токсический шок гиалуронидаза, Способствуют нейраминидаза, распространению, плазмокоагулаза, повреждают ткани хозяина фибринолизин Ig. A-протеазы Расщепление секреторного Ig. A

ЭПИДЕМИОЛОГИЯ • Человек - единственный природный хозяин менингококков. Источник инфекции - больные и здоровые носители. Широкое здоровое носительство поддерживает циркуляцию и создает опасность вспышек. • Путь передачи инфекции - воздушно-капельный. Обычно происходит при тесном и длительном общении с источником возбудителя, что объясняется крайней неустойчивостью менингококка. • Распространение инфекции может носить спорадический, групповой и эпидемический характер • Чаще болеют дети, вспышки регистрируются обычно в организованных коллективах.

ПАТОГЕНЕЗ И КЛИНИКА МЕНИНГОКОККОВОЙ ИНФЕКЦИИ ►Клинические формы инфекции можно разделить на: Ø локализованные – ü назофарингит Ø генерализованные – ü сепсис (менингококцемия), ü менингит, менингоэнцефалит.
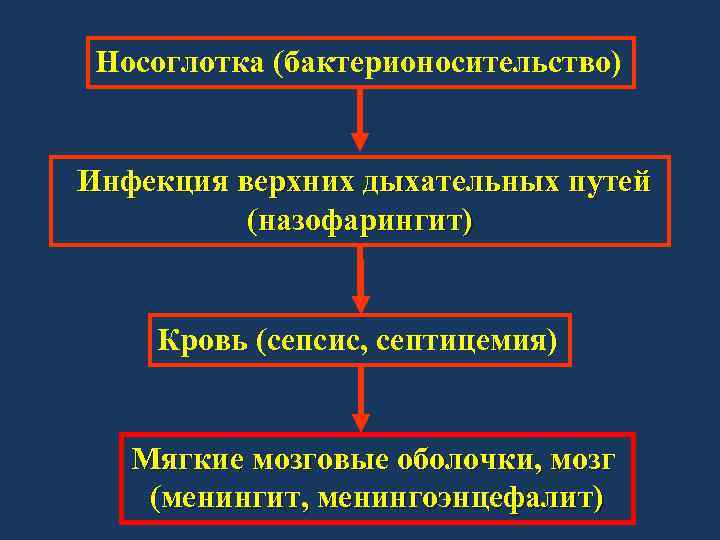
Носоглотка (бактерионосительство) Инфекция верхних дыхательных путей (назофарингит) Кровь (сепсис, септицемия) Мягкие мозговые оболочки, мозг (менингит, менингоэнцефалит)

ПАТОГЕНЕЗ И КЛИНИКА МЕНИНГОКОККОВОЙ ИНФЕКЦИИ • Форма инфекции обусловлена степенью вирулентности патогенна и состоянием иммунитета зараженного. Чаще заболевание вызывают менингококки серологических групп А, В и С, а генерализованные формы – группы А. • Важна роль эндотоксина в развитии токсического шока, развивающегося иногда у больных менингококцемией и менингитом. Болезнь в таких случаях протекает молниеносно и часто заканчивается летальным исходом. • Наиболее тяжелая форма инфекции – цереброспиналь-ный менингит, развивающийся после преодоления менингококком гемато-энцефалитического барьера. • При менигококковой септицемии имеет место васкулит и артрит за счет образование иммунных комплексов (аллергия 3 типа)
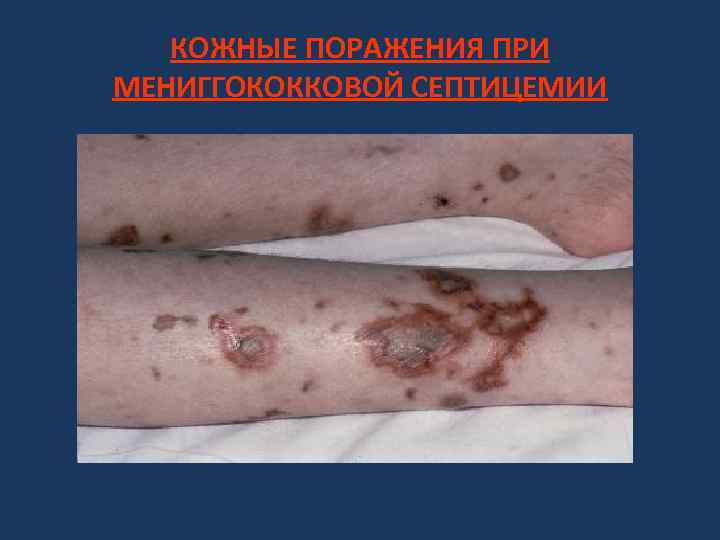
КОЖНЫЕ ПОРАЖЕНИЯ ПРИ МЕНИГГОКОККОВОЙ СЕПТИЦЕМИИ

ИММУНИТЕТ • У 10 -15 % лиц, подвергшихся риску заражения, возникает картина острого назофарингита; примерно у 1 % инфицированных развивается генерализованная форма инфекции, тогда как здоровыми носителями могут стать 85 -90 % заразившихся. • Приобретенный иммунитет по механизму больше гуморальный чем клеточный. • Механизм приобретенного иммунитета стойкий антимикробный, типоспецифический. Обусловлен бактерицидными антителами.

ЛЕЧЕНИЕ И ПРОФИЛАКТИКА • Этиотропное лечение - антибиотики • Применяется менингококковая химическая полисахаридная вакцина серогрупп А, В, С. • Иммуноглобулин • Химиопрофилактика - рифампицин

Возбудитель коклюша

Систематика Домен Bacteria Тип Proteobacteria Класс Betaproteobacteria Семейство Alcaligenaceae Род Bordetella Виды B. pertussis B. parapertussis B. bronchiseptica 1

2 • B. pertussis вызывает коклюш – острую инфекцию, которая сопровождается приступообразным спазматическим кашлем, интоксикацией, сенсибилизацией. Нарушаются функции дыхательной, сердечно-сосудистой и нервной систем. • B. parapertussis вызывает паракоклюш – заболевание со схожими симптомами, но более благоприятным течением и прогнозом. • B. bronchiseptica вызывает заболевание у животных, у человека – очень редко.

3 Характеристика рода Bordetella • Мелкие овоидные палочки, могут окрашиваться биполярно. Иногда подвижны. Грамотрицательные. • Облигатные аэробы. Хемоорганотрофы. • Агглютиноген в микроворсинках состоит из 14 фракций. Общая для бордетелл № 7 • Обитают в дыхательном тракте.

Характеристика B. pertussis 4 • Мелкие овоидные грамотрицательные палочки • Имеют пили и микрокапсулу. Неподвижны. • Облигатные аэробы. Требовательны к питательным средам (необходимы незаменимые аминокислоты). Культивируют на кровяной или казеиново-угольной средах (колонии очень выпуклые – «капельки ртути» ). 4 фазы (S – R колонии). • Антигены. Главные: – – – видоспецифический агглютиноген 1 гемагглютинин (пили) – протективен пертактин (поверхностный белок) протективен • Слабая ферментативная активность

Дифференциальные признаки B. pertussis и B. paapertussis 5 Признак B. pertussis B. parapertussis Культивирование на простых средах - + Изменение цвета сложных сред - + Тирозиназа - + Уреаза - + Агглютиноген 1 14

Чувствительность B. pertussis к 6 физическим и химическим факторам • Высокая (быстро погибает во внешней среде) • Плохо переносит высушивание (часы в сухой мокроте) • Низкая температура быстро приводит к гибели • Ультрафиолет – гибель за минуты • Чувствительны к дезинфектантам • Дезинфекция при коклюше не проводится

Факторы патогенности B. pertussis 7 • Факторы адгезии и колонизации мерцательного эпителия – пили, пертактин • антифагоцитарные факторы – микрокапсула, экзотоксин • Ферменты – – – гиалуронидаза гемолизин протеаза Ig A • Токсины – экзотоксин (главный) – аденилатциклаза (нетипичный токсин). Белок, оказывает местное действие, гистаминсенсибилизатор. Увеличивает проницаемость капилляров – цитотоксин – продукт трансформации пептидогликана. Вызывает гибель мерцательного эпителия – эндотоксин – ЛПС клеточной стенки. Пироген. Аллерген.

Коклюшный экзотоксин • Термолабильный белок. Состоит из 2 -х субъединиц – А и В. 8 А – проникает в клетку, стимулирует аденилатциклазную систему, увеличивает количество ц. АМФ. В – рецепторный компонент (фиксация на клетках). • Действие токсина приводит к: – спазму мелких бронхов (раздражение местных рецепторов) – спастическому приступообразному кашлю – отеку, накоплению слизи в дыхательных путях – некрозу, кровоизлияниям – подавлению фагоцитоза (нарушению хемотаксиса и бактерицидной активности нейтрофилов.

Эпидемиология коклюша 9 • Источник инфекции – больной человек (обычно дети до 3 -х лет). Иногда – взрослые, которые могут быть транзиторными носителями. • Механизм передачи – аэрозольный (необходимо близкое расстояние – до 0, 5 м). • Заразительный период длится 1 – 1, 5 месяца. • Болеют, как правило, дети до 3 -х лет. Иногда – взрослые (родители больных детей, медицинские работники).

Патогенез колюша • 10 Основные компоненты 1. токсическое действие (местное, общее) 2. воспаление, отек, накопление слизи в верхних дыхательных путях, разрушение эпителия 3. дыхательная и сердечная недостаточность 4. энцефалопатические реакции (рвота, судороги) 5. сенсибилизация (ГНТ, ГЗТ) – гистаминсенсибилизация, лимфоцитоз 6. иммунодепрессия

Патогенез колюша • 11 Этапы 1. 2. 3. 4. Инкубация (1 – 2 недели) Адгезия, колонизация слизистых, размножение возбудителя Катаральный период (1 – 2 недели) ¡ ¡ начальная стадия накопления токсинов лихорадка, слабый кашель Период пароксизмального кашля (2 – 4 недели) ¡ ¡ приступообразный кашель (до 40 приступов в день) развитие системных реакций (дыхательная и сердечная недостаточность, рвота, судороги и др. ) Исход ¡ ¡ ¡ Реконвалесценция (выздоровление) (4 – 6 недель) Характерна иммуносупрессия (за счет интоксикации, нарушения фагоцитоза, повреждения цилиарного эпителия и др. ) Развитие вторичных бактериальных осложнений § § § ¡ ¡ ¡ пневмония – главная причина смертности 90% детей до 3 -х лет менингоэнцефалит отит Нарушения психики У взрослых течение и исход более благоприятны В настоящее время преобладают умеренно выраженные и стертые формы заболевания

Иммунитет при коклюше • Естественный – слабый у детей до 3 -х лет (высокая воспримчивость) • Трансплацентарный – до 3 -х месяцев – – 12 за счет Ig G при вскармливании грудным молоком (s. Ig A) – до 5 – 6 месяцев • Приобретенный (пожизненный) – гуморальный – за счет протективных антител к экзотоксину, пертактину, адгезинам (s. Ig A блокируют прикрепление возбудителя) • Клеточный. Развитие аллергии ГЗТ. Длительно сохраняются клетки памяти Тл и Вл.

Принципы этиотропной и иммунотерапии 13 коклюша 1. Этиотропный Антибиотики (ампициллин, эритромицин) 2. Иммунотерапия Донорский иммуноглобулин (ранние сроки заболевания) 3. Патогенетические методы l l l оксигенация (О 2, свежий воздух) отсос слизи антигистаминные препараты сердечные препараты седативные препараты

Профилактика коклюша 14 1. Специфическая l Активная. Плановая ¡ убитая коклюшная вакцина I фазы (S колония). Имеет ограничения в применении (аллергические реакции) ¡ неклеточная вакцина Infanrix. Содержит колюшный анатоксин, гемагглютинин, пертактин ¡ вакцина входит в состав ассоциированного препарата АКДС l Пассивная Донорский иммуноглобулин (детям невакцинированным) при контакте с больным 2. Неспецифическая l изоляция больного l карантин до 14 дней

Распространение коклюша 15 • В довакцинальный период (до 1958 г. ) – очень широкое. Ежегодно в мире регистрировали до 70 млн. случаев в год. • С началом вакцинации – снижение заболеваемости и смертности. В РБ (с 1958 г. по 1975 г. ) со 186 до 10 случаев на 100 тыс. населения. • С 80 -х годов XX в. отмечается подъем заболеваемости в мире. Причин много. Сейчас – до 40 млн. случаев в год. • В РБ заболеваемость в 2005 г. (на 100 тыс. населения) – коклюш – 0, 82 – паракоклюш – 0, 06

Гемоглобинофильные бактерии. Возбудители гемофилюсинфекций

Классификация Домен Bacteria Тип Proteobacteria Класс Gammaproteobacteria Порядок Pasteurellales Семейство Pasteurellaceae Род Haemophilus Виды H. influenzae (всего 16) (возбудитель гнойновоспалительных процессов) H. dicreyi (возбудитель мягкого шанкра) 1

Характеристика рода Haemophilus • 2 Морфология Мелкие (0, 4 х 1, 5 мкм) неподвижные кокко- или палочковидные бактерии. Грамотрицательны. • Культивирование Не растут на простых средах. Для роста требуют факторы, содержащиеся в эритроцитах (Х – группа тетрапирролов, участвуют в процессе дыхания, в синтезе каталазы и пероксидазы; и Y – кофермент, включающий НАД и НАДФ). Х- и Y-факторы – составная часть витаминов группы В. • Обитают на слизистых оболочках, чаще всего – дыхательных путей.

Характеристика H. influenzae 3 • Морфология – грамотрицательные мелкие коккобактерии – имеют полисахаридную капсулу • Культивирование – факультативные анаэробы. Хемоорганотрофы – растут на средах с кровью ( «шоколадный» агар) • Ферментативные свойства – – – выделяют 9 биотипов, наиболее патогенны I, II и III не дают гемолиза каталазоположительны • Антигены Главный – Аг капсулы (протективен!), 6 серотипов (a – f). Главный возбудитель – серотип b (HIB) • Высокая чувствительность к физическим и химическим факторам. Из патологического материала выделяется не позднее 1 – 4 часов после его сбора.

Факторы патогенности H. influenzae 4 • Пили – адгезия к эпителию и антифагоцитарное действие • Капсула – антифагоцитарное действие (главный фактор!) • Эндотоксин (ЛПС) и термостабильный гликопротеиновый комплекс – повреждение ресничек и поверхности эпителия • s. Ig A – протеаза

Эпидемиология инфекций, вызванных 5 H. influenzae • • Источник инфекции – человек (больной или носитель) (в носоглотке у 90% здоровых людей, у детей – 30 -50%). Механизмы передачи – аэрозольный (главный) – контактный • • Основной контингент, где отмечены тяжелые заболевания, - дети до 2 -х лет. Заболевания чаще всего возникают на фоне иммунодефицита (часто – после гриппа) (вторичные инфекции).

Заболевания, вызываемые H. influenzae • Острые гнойно-воспалительные заболевания – – • 6 ВДП (бронхиты, пневмонии, синуситы, назофарингиты) – у детей и взрослых менингит (чаще у детей от 3 мес. до 6 лет, риск у них в 6000 раз больше, летальность – до 90%, часто осложнения – гидроцефалия, слепота) эпиглоттит (воспаление надгортанника). Часто асфиксия, есть летальность гнойно-септические заболевания (эндокардит, артрит, эндометрит и послеродовый сепсис, у новорожденных и др. ) Хронические заболевания (чаще дыхательного тракта) (в ассоциациях со стафилококками, пневмококками).

Иммунитет при гемофилюс-инфекциях 7 • Дети до 3 -х месяцев обычно не болеют (за счет материнских антител). После 3 -х месяцев дети высоко восприимчивы. • У взрослых людей очень часто обнаруживаются антитела к К-антигену.

8 Лечение и профилактика гемофилюсинфекций • Лечение антибиотиками • Профилактика – химическая вакцина из капсульных антигенов (b, e, f) – полирибозофосфат (ПРФ) – в некоторых странах (США) входит в число обязательных прививок (иногда ПРФ с анатоксинами дифтерии, столбняка)

Возбудитель легионеллезов

Классификация Домен Bacteria Тип Proteobacteria Класс Gammaproteobacteria Порядок Legionellales Семейство Legionellaceae Род Legionella Вид Legionella pneumophilia (возбудитель легионеллезов) 1

2 Характеристика L. pneumophilia • Морфорлогия Палочковидные бактерии, концы заострены, по полюсам – жгутики. Грамотрицательны. • • Аэробы. Хемоорганотрофы. Требовательны к питательным средам. Ферментативные свойства мало активны • • По О-антигену различают 7 серогрупп Длительно сохраняются во внешней среде (в водопроводной воде – до 1 года) – – – в водоемах могут размножаться внутри амеб при нагревании до 60 о. С быстро погибают чувствительны к дезинфектантам. Убивает: 3% хлорамин – через 10 минут, 1% формалин – через 1 минуту.

3 Эпидемиология легионеллезов • • Болеет только человек От человека человеку заболевание не передается Источник инфекции – внешняя среда (сапроноз) Механизм передачи – аэрозольный – – – через водные резервуары, где могут сохраняться до 30 дней через кондиционеры, увлажнители воздуха душевые распылители иногда – с частицами пыли, почвы • Заболевание встречается спорадически, но бывают и крупные вспышки (в гостиницах, больницах, ГЭС в США, на автомобильном заводе в Канаде) • В структуре «атипичных» пневмоний легионеллез занимает 3 -е место (после гриппа и микоплазм). 6 -8% всех пневмоний

Факторы патогенности L. pneumophilia 4 Легионеллы – факультативные внутриклеточные паразиты. Способны переживать и размножаться в макрофагах. • Факторы адгезии – белок наружной мембраны • Факторы, подавляющие фагоцитоз – каталаза – инактивирует метаболиты кислорода, образующиеся при активации макрофагов – факторы, блокирующие фаго-лизосомное слияние – токсин-пептид – ингибирует респираторный взрыв Цитолизин – токсический и гемолитический белок Эндотоксин (ЛПС) – цитотоксичен, вызывает общую интоксикацию, поражение сердечно-сосудистой системы, ЦНС, ЖКТ • Цитотоксические механизмы, подавляющие клеточный иммунный ответ, экспрессию МНС I и II класса на инфицированных макрофагах • Белки теплового шока • •

Заболевания, вызываемые L. pneumophilia • • • Заболевания возникают у людей с иммунодефицитом (пожилые люди, больные с хроническими, тяжелыми заболеваниями, пациенты, получающие иммунодепрессанты, алкоголики, больные с ВИЧ) Возбудитель попадает в нижние отделы дыхательного тракта, где размножается, вызывает воспаление, образование абсцессов; проникает в кровь Основные клинические формы: 1. 2. 3. • 5 Болезнь легионеров – тяжелая форма пневмонии с поражением ЦНС, почек, печени. Инкубация 2 – 28 дней. Летальность 50 – 80 %. Гриппоподобное заболевание с миалгией (лихорадка Понтиак). Инкубация 1 – 2 дня. Течение благоприятное. Лихорадка с экзантемой (Форта-Брэгг) Внутрибольничные инфекции – чаще всего в форме болезни легионеров.

Лечение легионеллезов 6 Антибиотики • рифампицин • эритромицин (в тяжелых случаях внутривенно)

7 Профилактика легионеллезов • Специфическая – не разработана • Неспецифическая – своевременное обнаружение резервуара и путей образования аэрозоля – дезинфекция воды (Са гипохлорид) – нагревание воды до 60 о

8 Распространение легионеллезов Встречается нечасто. Описаны вспышки. В РБ – в 2003 г. заболели 3 человека. 2005 г. – не регистрировали

Возбудитель Ку-лихорадки

Классификация Домен Bacteria Тип Proteobacteria Класс Gammaproteobacteria Порядок Legionellales Семейство Coxiellaceae Род Coxiella Вид C. burneti вызывает Ку-лихорадку – острое пневмотропное заболевание 1

Характеристика C. burneti 2 • Морфология – Мелкие кокко- или палочковидные формы. Грамотрицательны. – Имеют капсулу (1 фаза – вирулентная). Если нет капсулы – 2 фаза (авирулентная). – Есть пили. • Групповой растворимый антиген (в капсуле) • Облигатные внутриклеточные паразиты. Не растут на питательных средах. Культивируют в куриных эмбрионах и культуре клеток. Размножаются делением в вакуолях клеток.

Устойчивость коксиелл к физическим и 3 химическам факторам • Длительно сохраняются во внешней среде • Устойчивы к высокой температуре и высушиванию • К дезинфектантам чувствительны

Эпидемиология 4 1. Источник инфекции – животные, птицы, клещи (зооноз) (крупный рогатый скот, свиньи, грызуны, птицы). Выделяют возбудителя с испражнениями, мочой, молоком. 2. Механизмы передачи l l аэрозольный алиментарный (молоко) контактный трансмиссивный (среди животных) 3. Распространение повсеместное. Природная очаговость.

Факторы патогенности коксиелл и патогенез Ку-лихорадки 5 1. Внутриклеточный паразитизм (в макрофагах крови, лимфоидной ткани) 2. Эндотоксин 3. Течение и клиника – полиморфны l острая или хронические формы l лихорадка, интоксикация, сыпь l поражение легких (без четких симптомов) и паренхиматозных органов

Иммунитет Ку-лихорадки • Постинфекционный – длительный. Механизмы: – гуморальный – клеточный (развитие аллергии ГЗТ) 6

Лечение и профилактика Ку-лихорадки • Лечение – антибиотиками • Специфическая профилактика – живая вакцина – вакцинация в очагах групп риска 7

Возбудитель листериоза

Систематика Домен Bacteria Тип Firticutes Класс Bacilli Порядок Bacillales Семейство Listeriaceae Род Listeria Виды Listeria monocytogenes (всего 7) (возбудитель листериоза) 1

Характеристика заболевания 2 • Листериоз – острое или хроническое инфекционное заболевание человека и животных. • Характеризуется образованием гранулем в пораженных органах (например, «гранулематоз новорожденных» ) • Является важной причиной смертности плода

Характеристика возбудителя листериоза 3 • Морфология Палочковидные (иногда кокковидные) бактерии, короткие (0, 5 х 0, 5 – 2 мкм), подвижные • Культивирование Факультативные анаэробы Растут на простых средах • Ферментативные свойства Разлагают сахара, дают гемолиз Каталаза-(+) • Антигены О- и Н-антигены. По Н-Аг 16 вариантов

Чувствительность к 4 физическим и химическим факторам • Устойчивость во внешней среде – в почве и воде выживают месяцы (при умеренной и низкой температуре) – при пониженной температуре могут размножаться (в т. ч. – в холодильнике) • При 100 о погибают за 3 – 5 минут

5 Факторы патогенности листерий • Интерналин Участие в поглощении бактерий фагоцитами и эндотелием • Гемолизин Вызывает гемолиз, разрушение мембраны фагосомы • Фосфолипаза Разрушает мембраны клеток

Эпидемиология листериоза 6 1. Источник инфекции – животные (зооноз): грызуны, домашние животные, травоядные, птицы). Выделяют возбудителя с фекалиями, мочой, молоком. 2. Механизмы заражения l алиментарный (основной)

7 Патогенез и клиника листериоза • Входные ворота: слизистые (полость рта, зева, глаз, дыхательного тракта, ЖКТ) и поврежденная кожа • Диссеминация по организму – гематогенная, лимфогенная • Клинические формы – – – ангинозная глазная септическая эндокардит менингоэнцефалит • Встречается бессимптомное носительство. Важно определять инфицированность у беременных. • Важный симптом – моноцитоз крови • Заболевание чаще возникает и тяжелее протекает у людей со сниженным иммунным статусом (у новорожденных, пожилых)

Иммунитет при листериозе 8 • Стимулируется активность макрофагов • Приобретенный иммунитет, гуморальный и клеточный

9 Лечение и профилактика листериоза • • • Антибиотиками, сульфаниламидами Специфической профилактики нет Неспецифическая профилактика – раннее обследование беременных – санитарный надзор за водоисточниками и пищей – дезинфекция в очагах – дератизация – ветеринарный надзор
Грамотридцательные коки Возбудители коклюша.pptx