Ханюков_1.ppt
- Количество слайдов: 65

Семейная медицина: общие положения. Медикосоциальные аспекты здоровья населения. Роль семейного врача в популяризации здорового образа жизни, профилактике и диспансеризации. Кандидат медицинских наук, врач высшей категории Ханюков Алексей Александрович Кафедра госпитальной терапии № 2 ГУ «ДМА»

1. Почему именно семейная медицина? 2. Демографическая ситуация в Украине. 3. Семейная медицина в Украине и Днепропетровской области.
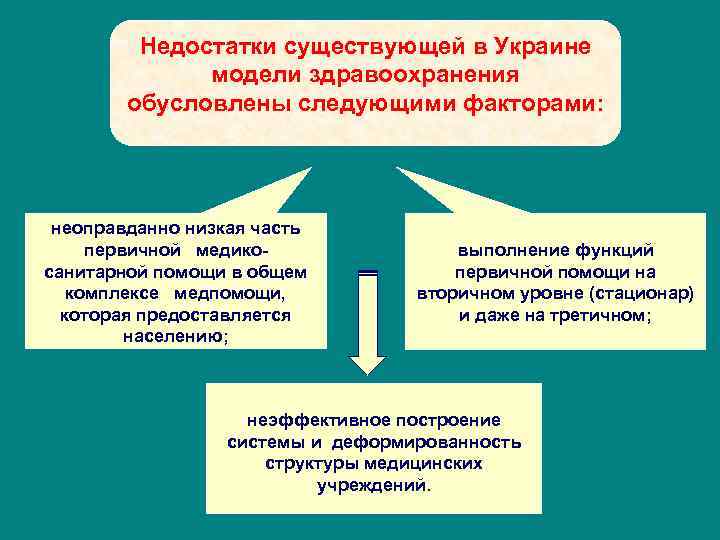
Недостатки существующей в Украине модели здравоохранения обусловлены следующими факторами: неоправданно низкая часть первичной медикосанитарной помощи в общем комплексе медпомощи, которая предоставляется населению; выполнение функций первичной помощи на вторичном уровне (стационар) и даже на третичном; неэффективное построение системы и деформированность структуры медицинских учреждений.

Система охраны здоровья – официально действующая структура для определенного контингента населения со своими принятыми в законодательном порядке целями и задачами, финансовыми и управленческими ресурсами, благодаря которой обеспечивается организация медобслуживания и проводятся способствующие укреплению здоровья мероприятия в домашних условиях, в учебных заведениях, на рабочих местах, в общественных местах, больницах и клиниках и которая может оказывать влияние на формирование определенного физической и психосоциальной среды (определение ВОЗ).

ОСНОВНЫЕ ПРИНЦИПЫ, НА КОТОРЫХ ДОЛЖНЫ БАЗИРОВАТЬСЯ СОВРЕМЕННЫЕ СИСТЕМЫ ОХРАНЫ ЗДОРОВЬЯ: • этические ценности; • нацеленности на улучшение здоровья; • направленность на удовлетворение потребностей населения; • нацеленность на улучшение качества обслуживания населения; • надежность системы финансирования; • ориентированность на первичную медикосанитарную помощь.

Служба охраны здоровья – это такая форма обслуживания, которая способствует выполнению задач укрепления здоровья или постановке диагноза, лечению и реабилитации больных, а не только обеспечивает просто медико-санитарное обслуживание. К службам охраны здоровья относят также систему действующих учреждений и организаций, многоцелевая функция которых состоит в удовлетворении любых потребностей и запросов населения в медобслуживании.

Медицинская помощь в широком смысле – это обобщающее название всех видов медицинской помощи, в том числе лечебного и профилактического назначения. Уровень сложности помощи варьирует от простых приемов самопомощи до использования наиболее высокоспециализированных методов.

МЕДИЦИНСКАЯ ПОМОЩЬ РАЗДЕЛЯЕТСЯ НА ТРИ УРОВНЯ – ПЕРВИЧНЫЙ, ВТОРИЧНЫЙ, ТРЕТИЧНЫЙ, НА КОТОРЫХ СООТВЕТСТВЕННО ОКАЗЫВАЕТСЯ: • первичная медико-санитарная помощь (ПМСП); • вторичная (медико-санитарная) помощь (специализированная); • третичная (высокоспециализированная) помощь;

Первичная медико-санитарная помощь – центральная функция и основное звено системы охраны здоровья страны, ведущей службой оказания медико-санитарной помощи, организованной по принципу «от периферии к центру» . ПМСП – неотъемлемая составляющая социального и экономического развития той или иной страны.

Вторичная медико-санитарная помощь – оказывается врачами, которые имеют соответствующую специализацию и могут обеспечить более квалифицированное консультирование, диагностику, профилактику и лечение, чем врачи общей практики. Этот вид помощи осуществляется в таких лечебных учреждениях, как районные или городские больницы.

Третичная (высокоспециализированная) помощь – это помощь, оказываемая врачом или группой врачей, которые имеют соответствующую подготовку в области сложных для диагностики и лечения заболеваний, при лечении заболеваний, которые требуют специальных методов диагностики и лечения, а также с целью постановки диагноза и проведения лечения редковстречающихся заболеваний. Высокоспециализированная помощь оказывается преимущественно в областных медицинских учреждениях и республиканских центров.
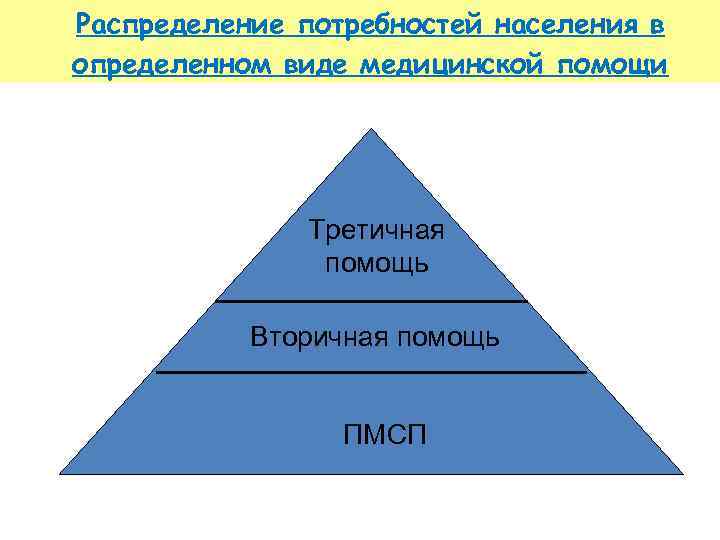
Распределение потребностей населения в определенном виде медицинской помощи Третичная помощь Вторичная помощь ПМСП

По данным K. White с соавторами, на протяжении месяца из каждой 1000 населения у 750 возникают те или иные проблемы со здоровьем, из них: 250 – нуждаются в консультации врача первичного звена, 5 -м – необходима консультация узкого специалиста, 9 -ти – госпитализация и только 1 -му – оказание помощи в высокоспециализированном центре.

Эффективность, результативность и справедливость (по терминологии ВООЗ) системы охраны здоровья зависят, в первую очередь, от наличия четкой политики развития ПМСП, так как только в рамках ПМСП возможна реализация такого важнейшего для населения принципа как общедоступность медицинской помощи.

Началом оказания первичной помощи считается тот момент, когда вследствие возникновения проблемы, решение которой требует профессионального вмешательства, кто-либо принимает решение обратиться к врачу или в учреждение, которое занимается оказанием медицинской помощи.

Необходимо дифференцировать такие понятия, как первичная помощь, первичная лечебно-профилактическая помощь и первичная медико-санитарная помощь. Первичная помощь – это медико -санитарная помощь первого уровня, которая оказывается, как правило, в амбулаторных условиях.

Первичную медицинскую помощь можно трактовать как первичную лечебнопрофилактическую помощь, которая является основной частью медикосанитарной помощи населению и предполагает консультацию врача, простую диагностику и лечение наиболее распространенных заболеваний, травм и отравлений, профилактические мероприятия, направление пациента для оказания специализированной и высокоспециализированной помощи.

Концепция первичной медико-санитарной помощи гораздо шире, поскольку учитывает весь комплекс факторов, влияющих на здоровье населения. По данным многочисленных исследований определен ориентировочный вклад групп факторов в формирование здоровья: • Образ жизни (48 -53%); • Генетика, биология человека (18 -22%); • Окружающая среда, природноклиматические условия (17 -20%); • Охрана здоровья (8 -10%). Первичная медико-санитарная помощь направлена на оптимизацию влияния на здоровье всех вышеприведенных факторов.

Первичная медико-санитарная помощь является неотъемлемой частью национальной системы охраны здоровья, ядро которой она составляет, и одновременно выступает как главный компонент общего социального и экономического развития общества. ПМСП – первый уровень контакта между отдельными людьми, семьей, коллективом и национальной системой охраны здоровья, который максимально приближает медицинскую помощь к месту проживания, работы и представляет собой первый элемент непрерывного процесса охраны здоровья.

ПЕРВИЧНАЯ МЕДИКО-САНИТАРНАЯ ПОМОЩЬ ДОЛЖНА ВКЛЮЧАТЬ СЛЕДУЮЩИЕ ЭЛЕМЕНТЫ: • способствовать рациональному питанию и достаточному обеспечению качественной водой; • проведение основных санитарно-гигиенических мероприятий; • охрана здоровья матери и ребенка, включая планирование семьи; • вакцинация против основных инфекционных заболеваний; • профилактика местных эндемических заболеваний и борьба с ними; • санитарное образование по актуальным проблемам охраны здоровья и способам их решения, включая профилактику; • лечение наиболее распространенных заболеваний и травм.

СОГЛАСНО РЕКОМЕНДАЦИЯМ ВООЗ, СЛУЖБА ПМСП ДОЛЖНА СООТВЕТСТВОВАТЬ СЛЕДУЮЩИМ ПРИНЦИПАМ: • ВСЕСТОРОННОСТЬ – включая пропаганду здоровья, профилактику, контроль и реабилитацию; • ХОЛИСТИЧНОСТЬ – заниматься человеком в целом в контексте семьи и общества; то есть больной рассматривается как часть группы, будь-то полная традиционная семья или одинокий человек; • НЕПРЕРЫВНОСТЬ – обеспечение регулярного наблюдения за пациентом и мониторинга результативности медицинской помощи. .

НАИБОЛЕЕ ХАРАКТЕРНЫЕ ЧЕРТЫ, КОТОРЫЕ ОТЛИЧАЮТ ПМСП ОТ ДРУГИХ ВИДОВ ПОМОЩИ: • Доступность круглосуточно, без выходных; • Первичная оценка и принятие решений о дальнейших действиях в зависимости от жалоб пациента, исходя из его индивидуальных особенностей и характера проблемы; • Оказание помощи небольшой и постоянной группе лиц; • Зависимость подходов к оказанию первичной помощи от типа, характера заболеваний и состояния пациента, а также от потребностей каждой специфической группы пациентов; • Возможность получения долгосрочной и непрерывной помощи.

ДОСТУПНОСТЬ – ВОЗМОЖНОСТЬ СВОЕВРЕМЕННОГО ПОЛУЧЕНИЯ ПАЦИЕНТОМ МЕДИЦИНСКОЙ ПОМОЩИ, НЕОБХОДИМОЙ ДЛЯ ДОСТИЖЕНИЯ НАИЛУЧШИХ РЕЗУЛЬТАТОВ: • Территориальная доступность означает, что расстояние до медицинского учреждения, время проезда и стоимость транспортных затрат приемлемы для населения; • Финансовая доступность выражается в том, что независимо от системы оплаты за медицинскую помощь затраты на охрану здоровья не должны выходить за рамки возможностей как населения, так и всей страны; • Культурная доступность сводится к тому, что используемые технические и организационные методы соответствуют культурному укладу населения; • Функциональная доступность означает, что необходимый вид медицинской помощи оказывается тем, кто в ней нуждается, на постоянной основе, в любое время силами врачей, которые подготовлены соответствующим образом для выполнения этой работы.

Общая медицина – долгосрочное медицинское обслуживание здоровых и больных людей, независимо от возраста и пола, при котором особое внимание уделяется всестороннему изучению личности, ее семейного и социального окружения.

ОСНОВНЫЕ ХАРАКТЕРИСТИКИ ПРЕДМЕТА ОБЩЕЙ МЕДИЦИНЫ (1): • Общая медицина осуществляет беспрерывное обслуживание больных и здоровых пациентов, используя при этом достаточные, но не высокоспециализированные медицинские знания. Кроме этого, в компетенцию врача общей практики входит множество немедицинских проблем его пациентов; • Общая медицина занимается заболеваниями, которые, как правило, относятся к другим, конкретным разделам медицины. Таким образом, врач общей практики обязан знать обо всем в сжатом объеме; • Общая медицина выполняет сортировочную функцию, отделяя «банальные» заболевания от тяжелых. Пациентов с серьезными заболеваниями направляют в специализированные центры;

ОСНОВНЫЕ ХАРАКТЕРИСТИКИ ПРЕДМЕТА ОБЩЕЙ МЕДИЦИНЫ (2): • Общая медицина выполняет координирующую и консультативную функцию во всей системе медицинского обслуживания. Суть этого явления состоит в том, что врач общей практики консультирует своего пациента и координирует лечение, даже если его направляют в больницу или к специалисту, то есть врач общей практики – советник и консультант по всем медицинским вопросам; • Врач общей практики – это семейный врач. Нередко он обслуживает всю семью, знает ее проблемы, а с некоторыми ее членами знаком десятилетиями. Причины заболеваний, переживаний и страданий часто зависят от семейных и социальных отношений членов семьи. Врач общей практики – собеседник и советник по вопросам, которые далеко выходят за рамки медицины. Эта функция в деятельности врача общей практики рассматривается как центральная;

ОСНОВНЫЕ ХАРАКТЕРИСТИКИ ПРЕДМЕТА ОБЩЕЙ МЕДИЦИНЫ (3): • Общая медицина отличается непрерывным обслуживанием – независимо от того, болен человек или нет. Этот тезис тесно связан с предыдущим, однако акцент ставится не на отношениях в семье. Главным является то, что общая медицина обслуживает не только больных, но и здоровых людей – например, профилактика или помощь в организации здорового образа жизни; • Общая медицина держит в центре внимания не одномерность болезни пациента, а множественную совокупность медицинских, психологических и социальных факторов нездоровья;

ОСНОВНЫЕ ХАРАКТЕРИСТИКИ ПРЕДМЕТА ОБЩЕЙ МЕДИЦИНЫ (4): • Общая медицина придает большое значение отношениям врача и пациента, которые являются фундаментом как для диагностической, так и для лечебной работы; • Благодаря многогранному подходу к нездоровью так же, как и к особенному значению взаимосвязи врача и пациента, на принятие решения в общей медицине очень влияет субъективный фактор; • В общей медицине важную роль в принятии диагностических и терапевтических решений играет пациент.

ОБЩАЯ МЕДИЦИНА: ХАРАКТЕРНЫЕ ЧЕРТЫ (1): • ОБЩНОСТЬ – помощь, которая оказывается семейными врачами, не лимитируется определенными категориями населения; она оказывается каждому человеку независимо от возраста, пола, социальной принадлежности, расы или религии. Эта особенность свойственна ей также и в том, что каждая жалоба или медицинская проблема (любого характера) пациента не может быть оставлена без внимания; • ДОСТУПНОСТЬ – существует свободный доступ к службам общей практики с минимальными сроками ожидания. Этот доступ должен обеспечиваться как в географическом, так и в культурному плане, и не ограничиваться финансовыми причинами;

ОБЩАЯ МЕДИЦИНА: ХАРАКТЕРНЫЕ ЧЕРТЫ (2): • ИНТЕГРИРОВАННОСТЬ – общая практика включает в себя лечебную и реабилитационную помощь, а также укрепление здоровья и профилактику заболеваний; • ПОСТОЯННАЯ ОСНОВА – общая практика не ограничивается не только отдельным случаем оказания помощи или каким-нибудь заболеванием, а обеспечивает больных индивидуальной медицинской помощью на долгосрочной основе на протяжении определенного периода их жизни; • БРИГАДНЫЙ ПОДХОД – для того, чтобы достичь всех целей, семейный врач должен работать в составе хорошо функционирующей, многодисциплинарной бригады;

ОБЩАЯ МЕДИЦИНА: ХАРАКТЕРНЫЕ ЧЕРТЫ (3): • ЦЕЛОСТНОСТЬ – медицинские проблемы человека, семьи и общества должны рассматриваться в плане физических, психологических и социальных перспектив; • ПЕРСОНАЛЬНЫЙ ХАРАКТЕР – общая практика в первую очередь ориентирована на личность, а потом уже и на болезнь. Она опирается на взаимоотношения между пациентом и врачом; • ОРИЕНТИРОВАННОСТЬ НА СЕМЬЮ – в обшей медицине проблемы изучаются в контексте семьи и социальных контактов человека;

ОБЩАЯ МЕДИЦИНА: ХАРАКТЕРНЫЕ ЧЕРТЫ (4): • ОРИЕНТИРОВАННОСТЬ НА ОБСЛУЖИВАЕМЫЙ КОНТИНГЕНТ – проблемы пациента необходимо рассматривать в контексте его/ее жизни в местных условиях (обществе). Семейный врач должен быть в курсе проблем населения, обслуживаемого на местном уровне, сотрудничать с представителями других профессий и службами других секторов, а также с группами взаимопомощи с целью решения местных проблем медикосанитарного плана; • ДОВЕРИТЕЛЬНЫЙ ХАРАКТЕР – пациенты имеют право ожидать соблюдения полной конфиденциальности со стороны своих семейных докторов, а также конфиденциальности в том, что касается всей информации о них;

ОБЩАЯ МЕДИЦИНА: ХАРАКТЕРНЫЕ ЧЕРТЫ (5): • СКООРДИНИРОВАННОСТЬ – хотя большинство медицинских проблем пациентов может быть решена семейным врачом, в некоторых случаях возникает необходимость направлять пациентов на консультации. Семейный врач должен быть проинформирован о результатах таких консультаций. Он должен иметь возможность быть координатором выполнения всех советов и назначений, которые пациент получает от других специалистов; • АДВОКАТСКАЯ ФУНКЦИЯ – семейному врачу необходимо во всех случаях быть «адвокатом» пациента в вопросах, связанных с его здоровьем, а также в его отношениях со всеми другими «поставщиками» медицинской помощи.

УНИКАЛЬНЫЕ ЧЕРТЫ ОБЩЕЙ МЕДИЦИНЫ: • Как правило, врач общей практики сталкивается с недифференцированными заболеваниями и диагнозами на ранней стадии симптоматики; • Используется простая технология; • Человек – в центре внимания; • Определение проблемы только при взаимном согласии пациента и врача; • Обеспечение последовательность помощи; • Имеет профилактическую направленность; • Селективное использование ресурсов; • Жесткое планирование затрат времени и ресурсов; • Несет ответственность за здоровье общества; • Требует высокого искусства в общении с пациентами.

СЕМЕЙНАЯ МЕДИЦИНА – это наука, которая занимается здоровьем семьи, методами его изучения , сохранения и укрепления. В мае 1978 года на международной конференции ВОЗ (г. Алма-Ата) впервые дано определение понятие ПМСП (первичной медико-санитарной помощи) как приоритетной системе организации здравоохранения многих стран.

В 1992 году Верховным Советом Украины приняты «Основи Законодавства України про охорону здоров’я”, логическим продолжением стал Указ Президента Украины (№ 313/2000 г. ), которым определено приоритетное развитие ПМСП. МЗ Украины предложено основные усилия направить на развитие ПСМП на основах Общей практики – семейной медицины, которая является одним из главных приоритетов развития национальных систем здравоохранения , в особенности в условиях дефицита финансовых ресурсов. Развитие ПМСП в Днепропетровской области началось в 1996 году, когда коллегия областного управления здравоохранения госадминистрации приняла решение о реформировании ПМСП в области.
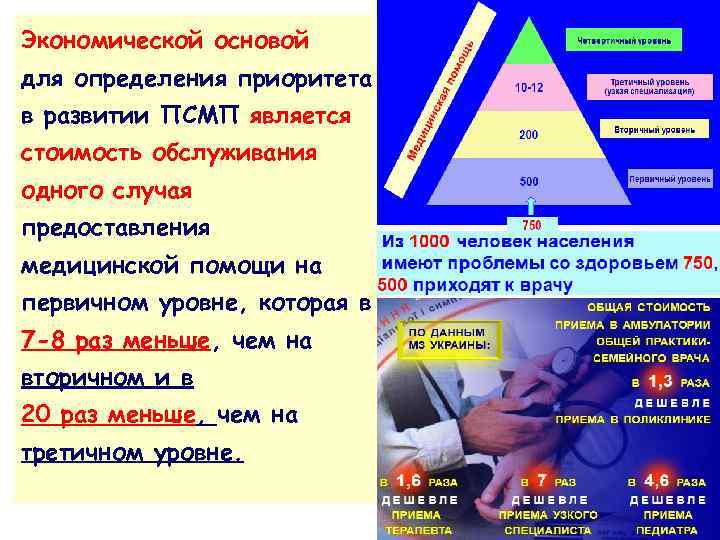
Экономической основой для определения приоритета в развитии ПСМП является стоимость обслуживания одного случая предоставления медицинской помощи на первичном уровне, которая в 7 -8 раз меньше, чем на вторичном и в 20 раз меньше, чем на третичном уровне.

Сегодня в Украине (на 2011 г. ) на основах общей практики/семейной медицины (ОП/СМ) работают: • 4228 учреждений, из них 3625 - в сельской местности и 603 в городах; 8140, из них в пилотных регионах – 1282 • ВОП (врачей общей практики) – (в Днепропетровской области – 466); • Укомплектованность врачами этих учреждений составляет 71, 9%, средним медицинским персоналом - 91, 7%; 32978 (в пилотных регионах – 8487) • Потребность в ВОП –

В отечественных учреждениях первичного звена начинают и заканчивают лечение лишь до 30% пациентов в городах и до 50% пациентов в сельской местности. По мнению специалистов, на уровне учреждений первичного звена возможно начинать и заканчивать лечение до 90% пациентов, что требует до 30% финансовых ресурсов, выделяемых в систему здравоохранения.

В международном аспекте определение врач общей практики - семейный врач (ВОП/СВ): это врач, который берет на себя ответственность за принятие решений по каждой проблеме, с которой пациент обращается к нему и по необходимости консультируется с другими специалистами. Особенности в подготовке семейного врача - Новая философия медицинской подготовки. - Отбор кандидатур наиболее подготовленных к карьере семейного врача.

КТО ТАКОЙ СЕМЕЙНЫЙ ВРАЧ? СПЕЦИАЛИСТ ВЫСОКОЙ КВАЛИФИКАЦИИ, КОТОРЫЙ ИМЕЕТ ЮРИДИЧЕСКОЕ ПРАВО ОБЕСПЕЧИВАТЬ ИНДИВИДУАЛЬНУЮ ПЕРВИЧНУЮ И БЕСПРЕРЫВНУЮ МЕДИЦИНСКУЮ ПОМОЩЬ ДЛЯ ОТДЕЛЬНЫХ ЛИЦ, СЕМЕЙ И НАСЕЛЕНИЯ, НЕЗАВИСИМО ОТ ВОЗРАСТА, ПОЛА ИЛИ ВИДА ЗАБОЛЕВАНИЯ. САМОКОНТРОЛЬ

ВРАЧ ОБЩЕЙ ПРАКТИКИ ПО ОЦЕНКАМ ЭКСПЕРТОВ МОЖЕТ ВЗЯТЬ НА СЕБЯ: 23% ВСЕХ ПОСЕЩЕНИЙ ХИРУРГА 36 % ОФТАЛЬМОЛОГА 41% ОТОЛАРИНГОЛОГА 47% НЕВРОПАТОЛОГА

ОСНОВНЫЕ ФУНКЦИИ СЕМЕЙНОГО ВРАЧА (1): • Принимает своих пациентов в амбулаториях, в некоторых случаях в клинике или стационаре; • Ставит ранний диагноз; • Изучает и анализирует физические, психологические и социальные факторы при рассмотрении проблемы здоровья и болезни; • Принимает первичное решение по всем проблемам, которые возникают перед ним, как врачом; • Осуществляет постоянное наблюдение за больными с острыми, хроническими заболеваниями, а также теми, кто находится в терминальном состоянии;

ОСНОВНЫЕ ФУНКЦИИ СЕМЕЙНОГО ВРАЧА (2): • Использует предоставленные возможности для дальнейшего сбора информации и установления доверительных отношений с пациентом, которые могут быть использованы в профессиональном плане; • Практикует в сотрудничестве как с коллегамиврачами, так и со специалистами немедицинских специальностей; • Знает как и когда назначить лечение, провести профилактику и обучение, как улучшить состояние здоровья как самого больного, так и его семьи; • Осознает свою ответственность перед обществом;

Основной характеристикой семейного врача в большинстве стран мира является оказание ПМСП всем членам семьи. Спектр услуг, которые оказывает семейный врач, включает в себя общую профилактику, диагностику, лечение наиболее распространенных заболеваний у пациентов независимо от их возраста и пола, оказание экстренной и неотложной медицинской помощи, первой помощи, перинатальной помощи, реабилитацию пациентов, часто – малую хирургию и выполнение определенных медицинских манипуляций.

Особенностями лечебнодиагностической работы в практике семейного врача является то, что во время диагностики и терапии семейный врач наиболее часто использует достаточно простые и недорогие методы исследований и лечения.

Нужен ли врач общей практики – семейный врач Украине?
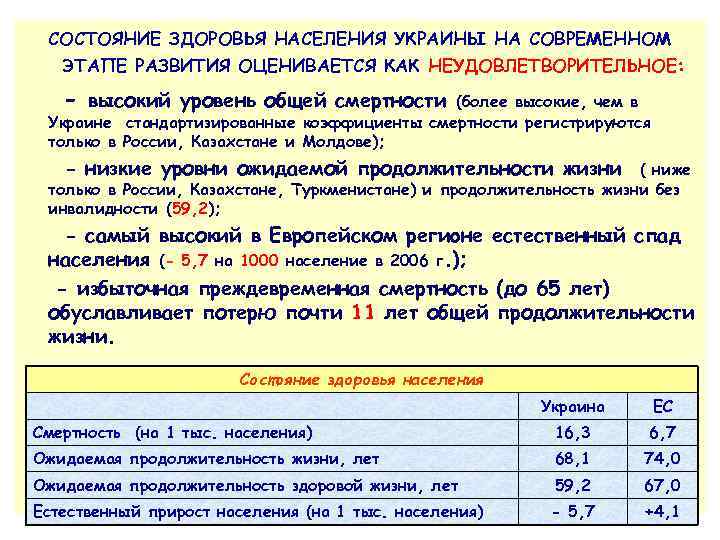
СОСТОЯНИЕ ЗДОРОВЬЯ НАСЕЛЕНИЯ УКРАИНЫ НА СОВРЕМЕННОМ ЭТАПЕ РАЗВИТИЯ ОЦЕНИВАЕТСЯ КАК НЕУДОВЛЕТВОРИТЕЛЬНОЕ: - высокий уровень общей смертности (более высокие, чем в Украине стандартизированные коэффициенты смертности регистрируются только в России, Казахстане и Молдове); - низкие уpовни ожидаемой продолжительности жизни ( ниже только в Pocсии, Казахстане, Typкменистане) и продолжительность жизни без инвалидности (59, 2); - самый высокий в Европейском peгиoне естественный спад населения (- 5, 7 на 1000 население в 2006 г. ); - избыточная преждевременная смертность (до 65 лет) обуславливает потерю почти 11 лет общей продолжительности жизни. Состояние здоровья населения Украина ЕС Смертность (на 1 тыс. населения) 16, 3 6, 7 Ожидаемая продолжительность жизни, лет 68, 1 74, 0 Ожидаемая продолжительность здоровой жизни, лет 59, 2 67, 0 Естественный прирост населения (на 1 тыс. населения) - 5, 7 +4, 1

• Разница в продолжительности жизни мужчин и женщин в Украине превышает 11 лет, тогда как в экономически развитых странах этот показатель составляет 5 - 6 лет. • Риск смерти для мужчины в 20 - 24 года превышает таковой для женщины в 3, 3 раза, а вероятность смерти в трудоспособном возрасте для мужчины достигает 37%.

- Общее количество семей уменьшится на начало 2015 года до 12, 4 млн. (в 2001 г. - 13, 5 млн. ) -- Средняя величина семьи будет в 2015 году составлять 3, 0 - 3, 1 чел. в среднем по Украине, в т. ч. в сельской местности - 3, 4 - 3, 5 чел. -Процесс снижения рождаемости имеет глобальный характер и обусловлен целым рядом причин: - экономических; - социальных; - психологических; - биологических.

Уровень абортов в Украине значительно превышает аналогичный показатель в развитых странах Европы - в большинстве европейских стран на каждые 100 беременностей приходится только 10 - 15 абортов. • Испания - 5, 2, • Германия- 7, 7, • Италия - 11, 4, • Франция - 12, 4, • Норвегия - 15, 6. В течение последних пяти лет высоким остается уровень абортов в • Луганской (30, 6 - 20, 7), • Одесской (29, 1 - 23, 5), • Черниговской (35, 08 - 23, 1) областях.

Основными задачами государства на ближайшее время являются поддержка рождаемости и усиление института семьи. Именно на это нацелена государственная программа «Репродуктивне здоров’я нації на період до 2015 року» приоритетными задачами которой является: • обеспечение нормативно - правовой базы системы охраны репродуктивного здоровья; • мотивации и материнства и отцовства.
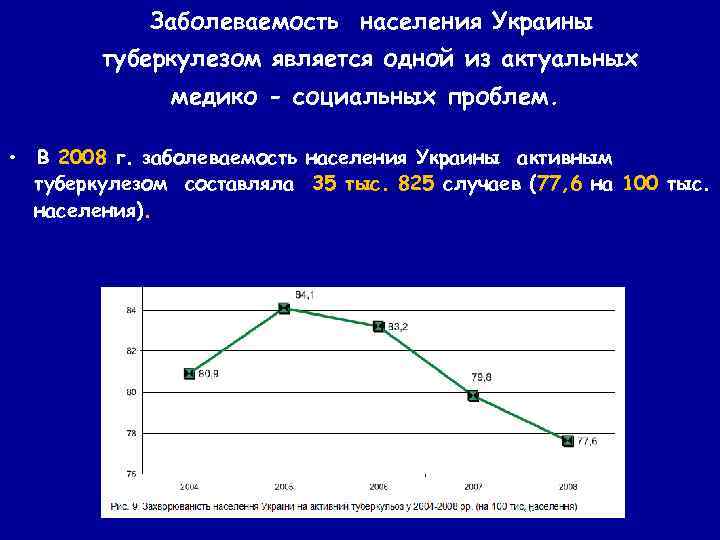
Заболеваемость населения Украины туберкулезом является одной из актуальных медико - социальных проблем. • В 2008 г. заболеваемость населения Украины активным туберкулезом составляла 35 тыс. 825 случаев (77, 6 на 100 тыс. населения).

В в 2008 г. показатели распространенности ВИЧ-инфекции, СПИДа на 100 тыс. населения составляли - 198, 6 и 22, 5 соответственно. • Самые высокие уровни распространенности ВИЧинфекции, как и раньше, остаются в Днепропетровской (455, 2 на 100 тыс. населения), Одесской (454, 0), Донецкой (442, 9), Николаевской (434, 3) областях, г. Севастополе (334, 8) и АР Крым (268, 6). • Неоднородность эпидемии ВИЧ/СПИДа в регионах объясняется географией употребления наркотиков.

САХАРНЫЙ ДИАБЕТ • Распространенность этой патологии растет с каждым годом и на сегодня приобретает характер глобальной эпидемии. • Главной проблемой пациентов является риск развития сердечно - сосудистых осложнений. (заболеваемость инфарктом миокарда и церебральным инсультом в 2 – 6 раз выше общей популяции)

• По данным Международной диабетической федерации (International Diabetes Federation, IDF) , в 2007 году распространенность СД среди лиц, возрастом от 20 до 79 лет составила 60% (246 млн. человек). • Согласно прогнозам к 2025 г. Этот показатель может увеличиться до 73% (380 млн чел. ) • Еще у 75% взрослого населения отмечается нарушеная толерантность к глюкозе, что является преддиабетическим состоянием. • Ежегодно количество больных СД увеличивается на 7 млн. человек; • В это время регистрируется около 3 млн. смертей, связанных с СД; • Каждые 10 сек. СД забирает жизнь 1 - го человека.

• ООН охарактеризовала ситуацию, которая сложилась в начале XXI ст. , как пандемию сахарного диабета; • в 2006 году была принята резолюция, в которой предложено странам – членам ООН разработать государственные программы борьбы с этой болезнью. • В Украине такая программа функционирует более 10 лет.

• Резкое возрастание числа подростков с ожирением отмечается практически во всех странах мира; • Оно составляет от 3, 8 до 51, 7% • Наивысшие показатели в мире отмечены в Кувейте и Саудовской Аравии, где избыточная масса тела и ожирение фиксируются у 40 - 46% подростков. • В Украине ожирение занимает 2 -е место в структуре детской эндокринной патологии после диффузного зоба I cт. (13, 99% всех пациентов в возрасте от 17 лет. )

• Высокий индекс массы тела (ИМТ), наличие СД 2 типа, АГ и (инсулинорезистентность) ИР в подростковом периоде рассматриваются как значимые факторы риска развития почечной недостаточности у молодых людей. • Ожирение является фактором риска развития желчнокаменной болезни, а также может сопровождаться серьезной патологией со стороны печени. • Так при проведении биопсии 254 подросткам с ожирением и инсулинорезистентностью (ИР) обнаружили стеатоз, фиброз и жировую инфильтрацию печени.

Медицинские проблемы курильщиков • Более высокий риск развития сердечно- сосудистых заболеваний (инфаркт миокарда, «легочное сердце» , мозговой инсульт, облитерирующий атеросклероз сосудов конечностей и др. ), легочных (обструктивный бронхит) и онкологических заболеваний (рак губы, рак гортани, рак легких, рак мочевого пузыря и пр. ); • Снижение реактивности организма, частые интеркурентные заболевания; • Заболевания зубов, стоматиты; • Снижение качества и продолжитель-

• Смертность от сердечно - сосудистых заболеваний среди курильщиков в 2 раза выше, чем среди тех, кто не курит. • Курение на 30 - 40% обусловливает смертность от ишемической болезни сердца. • Несмертельный инфаркт миокарда у курящих мужчин в возрасте 30 - 49 лет возникает в 5 раз чаще, 50 - 59 лет - в З раза чаще, 60 - 79 лет - в 2 раза чаще.

ВОЗ ПО ЭПИДНАДЗОРУ И БОРЬБЕ С ГРИППОМ Главными темами программы являются: • усиление вирусологического и клинико- • • эпидемиологического надзора за гриппом на национальном и международном уровне; увеличение использования гриппозных вакцин; углубление знаний об ущербе, наносимом эпидемиями гриппа здоровью людей и экономике; ускорение национальных и международных действий по подготовке к будущей пандемии гриппа.

Расширенная программа иммунизации ВОЗ в Украине (Закон Украины от 06. 04. 2000 г. № 1645 -III «О защите населения от инфекционных болезней) • Спасение 3 млн. детских жизней; • Предупреждение инвалидизации 750 тыс. детей; • Предупреждение развития слепоты, умственной отсталости, параличей и др. В Украине перечень обязательных прививок составляют 10 болезней: туберкулез, вирусный гепатит (В), дифтерия, коклюш, столбняк, полиомиелит,

ЗА ПОСЛЕДНИЕ ПЯТЬ ЛЕТ ВЫРОСЛА ЗАБОЛЕВАЕМОСТЬ ДЕТСКОГО НАСЕЛЕНИЯ В ЦЕЛОМ НА 2, 1% ПО ВСЕМ КЛАССАМ БОЛЕЗНЕЙ, А РАСПРОСТРАНЕННОСТЬ - НА 5, 3%. - 1/3 детей рождается с перинатальной патологией; - 75% при рождении имеют признаки поражения нервной системы, которые выходят на 1 -е в структуре заболеваемости старших возрастных групп; уход от реалий; аутизм; - 1/3 подростков имеют признаки нездоровья; - только 10% здоровы в социально – неблагополучных семьях. СОЦИАЛЬНО НЕБЛАГОПОЛУЧНЫЕ СЕМЬИ: 1) низкий образовательный уровень; 2) низкий материальный доход; 3) недостаточная жилплощадь 4) наличие вредных привычек у родителей, членов семьи (курение, алкоголизм. )

Иван Петрович Павлов (1849 -1936) великий русский физиолог «Общие неблагоприятные тенденции медицины, что медицина становится все более лечебной, узкоспециализированной, по сути становится наукой о болезни, а не о здоровье» . И. П. Павлов. «Путем преимущественно лечебной медицины и больничного здравоохранения дальше идти некуда. Нужно повернуться лицом к еще не больным людям и заняться первичной профилактикой как самым главным делом медицины и здравоохранения» . Брехман И. И. 1987 г Израиль Ицкович Брехман (1921, Самара — 9 июля 1994) — российский учёный-фармаколог, доктор медицинских наук, профессор, член-корреспондент АТН России, создатель валеологии,
Ханюков_1.ppt