СД интернам_Нимаева_2014 сент.ppt
- Количество слайдов: 143

Сахарный диабет: терапевту Нимаева Дарима Эдуардовна, Зав. Республиканским эндокринологическим центром, к. м. н. 2014 г.
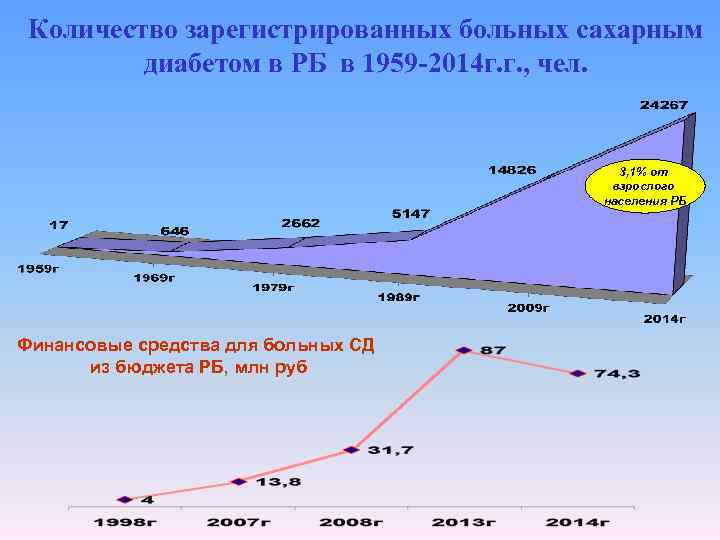
Количество зарегистрированных больных сахарным диабетом в РБ в 1959 -2014 г. г. , чел. 3, 1% от взрослого населения РБ Финансовые средства для больных СД из бюджета РБ, млн руб
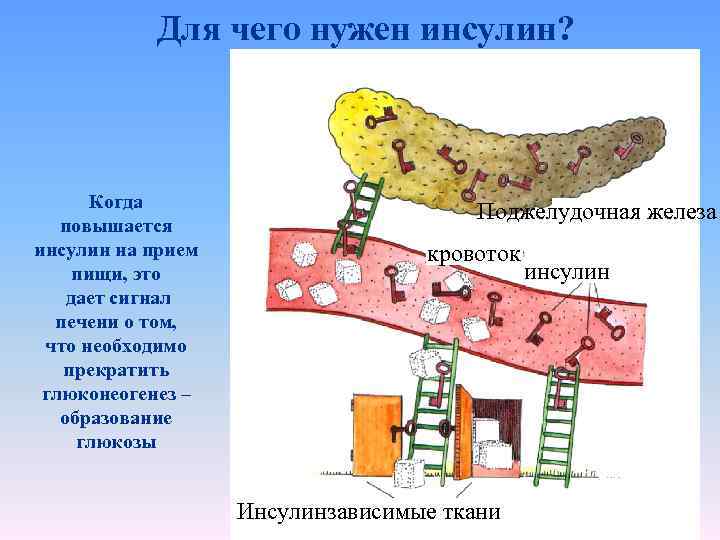
Для чего нужен инсулин? Когда повышается инсулин на прием пищи, это дает сигнал печени о том, что необходимо прекратить глюконеогенез – образование глюкозы Поджелудочная железа кровоток Инсулинзависимые ткани инсулин

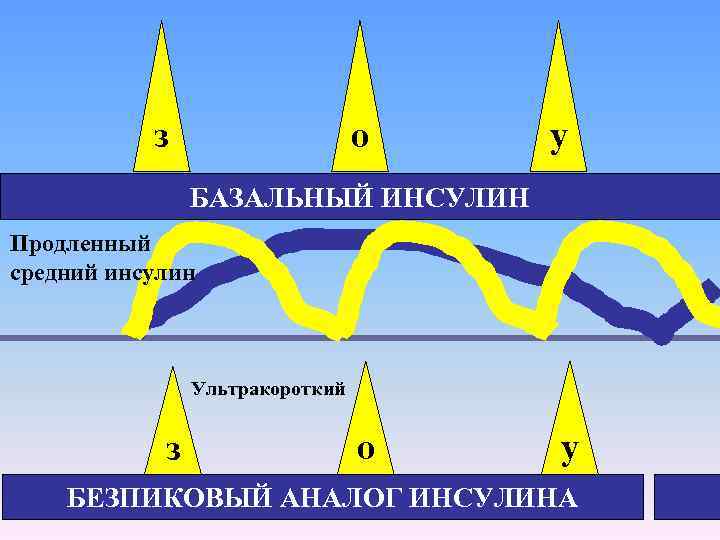
завтрак обед ужин БАЗАЛЬНЫЙ ИНСУЛИН В норме у здоровых всегда есть небольщое количество инсулина – базальный инсулин. На прием пищи выделяется дополнительный инсулин, чтобы усвоились углеводы из пищи

• • Сахарный диабет – группа метаболических (обменных) заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов (ВОЗ, 1999 г) СД 1 типа – абсолютный дефицит инсулина СД 2 типа - относительный дефицит инсулина Другие типы Гестационный СД

Другие специфические типы СД • Генетические дефекты функции ß-клеток (МОDY) • Генетические дефекты в действии инсулина • Болезни экзокринной части подж. железы (панкреатит, травма/панкреатэктомия, неоплазии, кистозный фиброз, гемохроматоз, фиброкальк. панкреатопатия) • Эндокринопатии (акромегалия, глюкагонома, СИК, ФХЦ, тиреотоксикоз, альдостерома и др. ) • СД, индуц. лекарствами или химикалиями (вакор, пентамин, тиазид, никот. к-та, ГК, тир. горм. , ά-интерф. , др. ) • Инфекции (врожд. краснуха, ЦМВИ и др. ) • Необычные формы иммуноопосредованного СД (АТ к инсулину, АТ к рецепторам инсулина) • Др. генет. синдромы, сочетающиеся с СД (Дауна, Клайнфельтера, Тернера, хорея Гентингтона и др. )

Гестационный СД - это СД, возникающий во время беременности с нормализацией углеводного обмена после родов – ДО 8% беременных Новый документ МЗ РФ , 2013 г

Пороговые значения глюкозы венозной плазмы для диагностики ГСД 1. Исследуется только уровень глюкозы в венозной плазме. Использование проб цельной капиллярной крови не рекомендуется. 2. На любом сроке беременности (достаточно одного аномального значения измерения уровня глюкозы венозной плазмы) 3. По результатам ПГТТ с 75 г глюкозы для установления диагноза ГСД достаточно хотя бы одного значения уровня глюкозы венозной плазмы из трех, которое было бы равным или выше порогового. При получении аномальных значений в исходном измерении нагрузка глюкозой не проводится; при получении аномальных значений во второй точке, третье измерение не требуется.

Всем женщинам на 24– 28 -й неделе • у которых не было выявлено нарушение углеводного обмена на ранних сроках беременности, между 24 -й и 28 -й неделями проводится ПГТТ с 75 г глюкозы. Оптимальным временем для проведения ПГТТ, считается срок 24– 26 недель. • В исключительных случаях ПГТТ с 75 г глюкозы может быть проведен вплоть до 32 недели беременности (высокий риск ГСД, размеры плода по данным УЗ-таблиц внутриутробного роста ≥ 75 перцентиля, УЗ‑признаки диабетической фетопатии). Глюкозурия во время беременности может быть физиологической (снижение почечного порога для глюкозы, еще – синдром Фанкони)
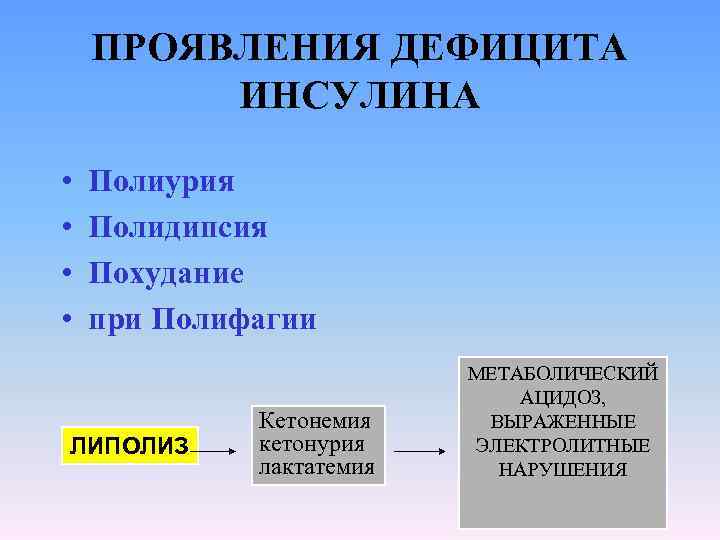
ПРОЯВЛЕНИЯ ДЕФИЦИТА ИНСУЛИНА • • Полиурия Полидипсия Похудание при Полифагии ЛИПОЛИЗ Кетонемия кетонурия лактатемия МЕТАБОЛИЧЕСКИЙ АЦИДОЗ, ВЫРАЖЕННЫЕ ЭЛЕКТРОЛИТНЫЕ НАРУШЕНИЯ

Диагностика СД Капиллярная кровь или цельная венозная кровь или плазма? Правильно: капиллярная глюкоза (кроме беременных) Или венозная плазма в вакутейнер с серой крышкой (не с красной!)

Норма сахар крови • НАТОЩАК: до 5, 5 в капиллярной • до 6, 1 в венозной плазме • ЧЕРЕЗ 2 ЧАСА ПОСЛЕ ЕДЫ: до 7, 8 и в венозной плазме, и в капиллярной

Как поставить диагноз СД? • симптомы СД + случайное определение уровня глюкозы крови ≥ 11, 1 ммоль/л ИЛИ • глюкоза натощак дважды ≥ 6, 1 ммоль/л в капиллярной крови или в плазме ≥ 7, 0 ммоль/л ИЛИ • глюкоза через 2 часа после орального теста толерантности к глюкозе (ТТГ) ≥ 11, 1 ммоль/л
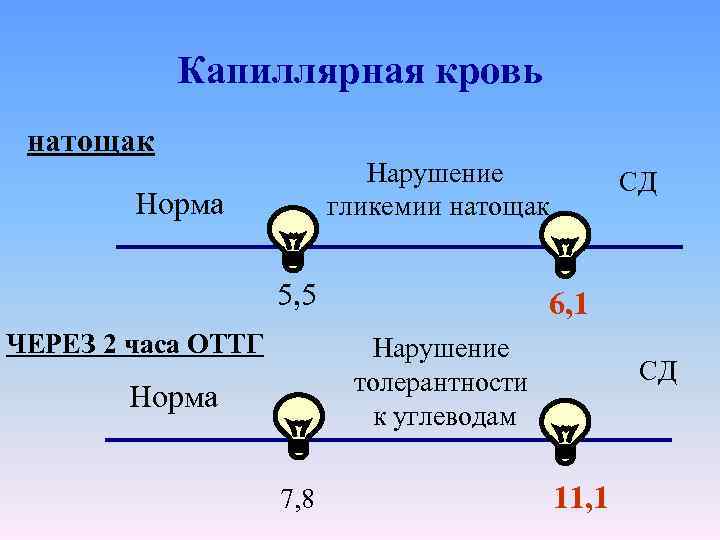
Капиллярная кровь натощак Нарушение гликемии натощак Норма 5, 5 ЧЕРЕЗ 2 часа ОТТГ СД 6, 1 Нарушение толерантности к углеводам Норма 7, 8 СД 11, 1
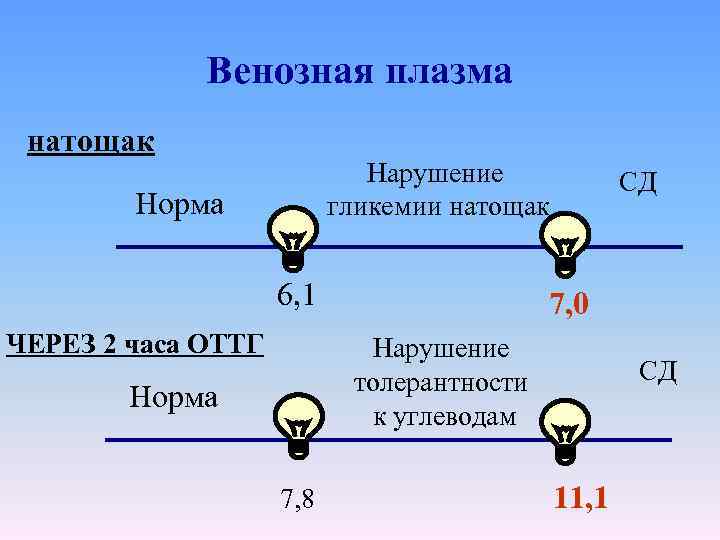
Венозная плазма натощак Нарушение гликемии натощак Норма 6, 1 ЧЕРЕЗ 2 часа ОТТГ СД 7, 0 Нарушение толерантности к углеводам Норма 7, 8 СД 11, 1

Оральный тест толерантности к глюкозе (ОТТГ) • Последний прием пищи – за 12 час до пробы • 8. 00 - сахар крови натощак • 8. 05 - выпить сироп: 75 грамм сухой глюкозы + 300 мл воды, сидя, за 5 мин (детям: 1, 75 г/кг) • 10. 05 – сахар крови через 2 часа от принятой глюкозы • Не ходить, не курить, нельзя на фоне острых состояний, при циррозе • В теч. 3 -х дней обычное питание (углеводы – более 150 г/сут)

Кого необходимо обследовать на СД • всех пациентов старше 45 лет • более молодых при наличии: -ожирения, -наследственной отягощенности по СД, -этническ. /расовой принадл. к группе выс. риска, -гестационного СД в анамнезе, -АГ, -гиперлипидемии, -выявленных ранее нарушенной толерантности к глюкозе (НТГ) или нарушенной гликемии натощак (НГН) -в случае рождения ребенка весом более 4, 5 кг.

• Мужчина 48 г. , инженер. Впервые гликемия натощак 6, 7 ммоль/л, повторно 4, 9 ммоль/л. ИМТ 31. ДИАГНОЗ, ТАКТИКА

• Мужчина 41 г. , жалоб нет Впервые гликемия натощак (из пальца) 5, 9 ммоль/л, повторно 4, 9 ммоль/л. ИМТ 37. ДИАГНОЗ, ТАКТИКА – ? • Женщина 55 л, жалоб нет, ИМТ 31 Гликемия натощак (из пальца) 6, 2 ммоль/л. При ОТТГ : натощак 6, 9 ммоль/л, через 2 часа – 5, 9 ДИАГНОЗ, ТАКТИКА – ?

Гликированный гемоглобин Hb. A 1 c (гликозилированный) Показывает среднее содержание сахара крови за предыдущие три месяца менее 7 % - ХОРОШАЯ компенсация диабета более 7, 5 % - ПЛОХО! Решите вопрос о необходимости инсулинотерапии!
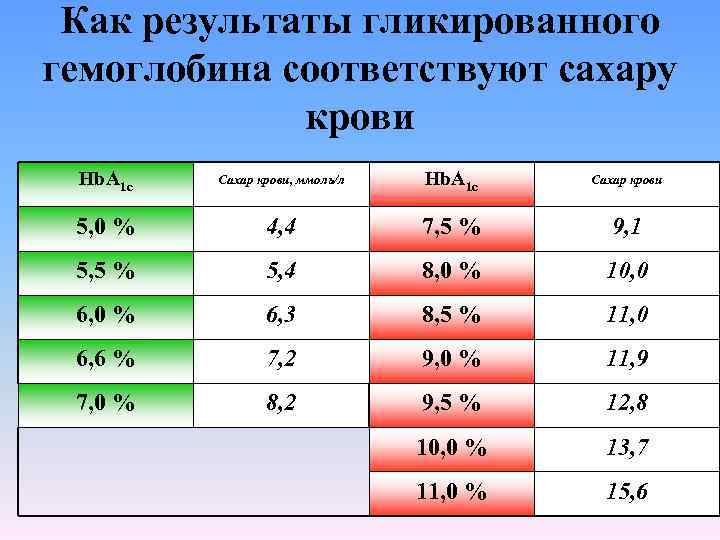
Как результаты гликированного гемоглобина соответствуют сахару крови Hb. A 1 c Сахар крови, ммоль/л Hb. A 1 c Сахар крови 5, 0 % 4, 4 7, 5 % 9, 1 5, 5 % 5, 4 8, 0 % 10, 0 6, 0 % 6, 3 8, 5 % 11, 0 6, 6 % 7, 2 9, 0 % 11, 9 7, 0 % 8, 2 9, 5 % 12, 8 10, 0 % 13, 7 11, 0 % 15, 6
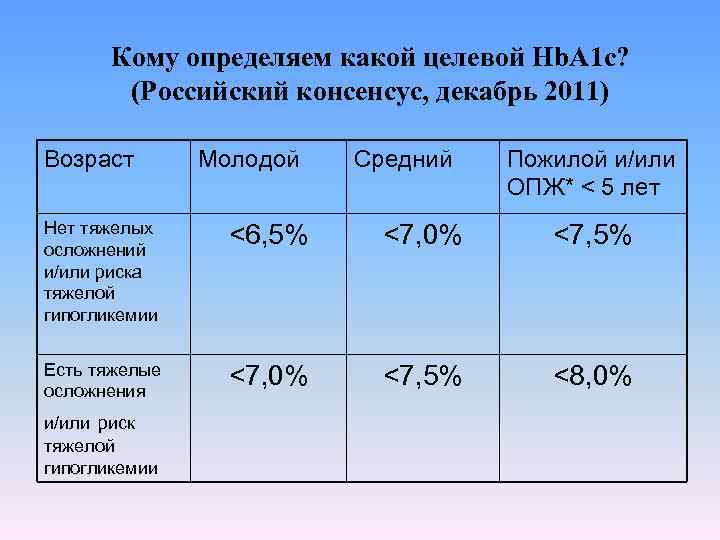
Кому определяем какой целевой Hb. A 1 c? (Российский консенсус, декабрь 2011) Возраст Молодой Средний Пожилой и/или ОПЖ* < 5 лет Нет тяжелых осложнений и/или риска тяжелой гипогликемии <6, 5% <7, 0% <7, 5% Есть тяжелые осложнения <7, 0% <7, 5% <8, 0% и/или риск тяжелой гипогликемии
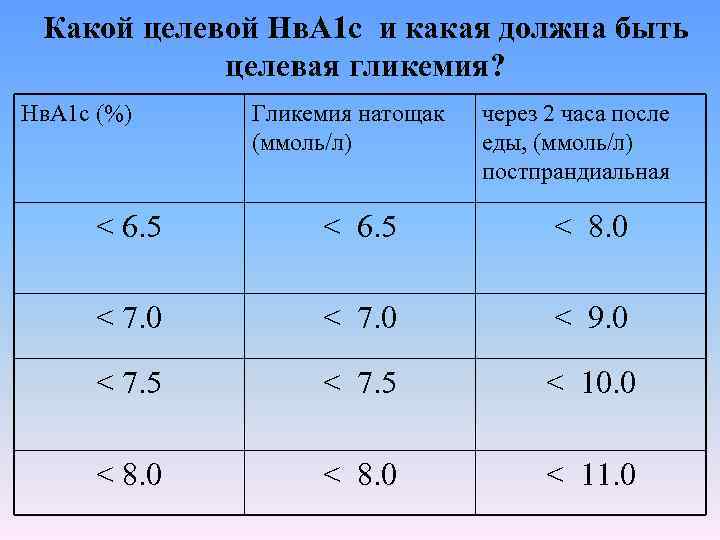
Какой целевой Нв. А 1 с и какая должна быть целевая гликемия? Нв. А 1 с (%) Гликемия натощак (ммоль/л) через 2 часа после еды, (ммоль/л) постпрандиальная < 6. 5 < 8. 0 < 7. 0 < 9. 0 < 7. 5 < 10. 0 < 8. 0 < 11. 0

Что может быть, если не добиваться Hb. A 1 c ниже 7%? глаза почки инсульт инфаркт язвы

Единственная мера профилактики любых осложнений СД: Hb. А 1 с менее 7%


При Hb. A 1 с 12, 7% остается глибомет 1 т 2 раза в день. Зачем делали анализ?

Лечение сахарного диабета СД 2 тип СД 1 тип • Обучение • Нормализация веса: • Диета хлебных Рациональное питание единиц + Физические нагрузки • Инсулин • Таблетированные сахароснижающие препараты • Инсулин – до 40%

Углеводы 5 групп: 1)Крахмалы (каши, хлеб, картофель, макароны) - из темных сортов, содержат клетчатку 2) Молоко 3) Фрукты 4) Овощи 5) Сладости

Углеводы Сладости при СД • Слишком быстро всасываются и повышают сахар крови, не рекомендуются в ежедневном питании, только при гипогликемии! • Можно при СД сладости на сахарозаменителях, но: 1)Сорбит, фруктоза – также калорийны, как и сахар. Считайте калорийность! 2)Аспартам – некалориен, 1 таб = 1 ч. л. сахара. Предназначен для готовой пищи. Сок – это как сладости, быстро всасывается и повышает сахар крови!

Лечение СД типа 1 Хлебная единица = 10 -12 граммов углеводов • • • 1 кусок хлеба весом 25 граммов 1 средняя картофелина 2 ст л каши с горкой 3 ст л макарон с горкой 1 стакан жидких молочных продуктов 1 средний фрукт

На 1 ХЕ требуется короткого инсулина • Утром – 2, 0 - 2, 5 ед короткого инсулина • Обед – 1, 5 - 2, 0 ед • Ужин – 0, 8 – 1, 2 ед • Употреблять не более 7 -8 ХЕ за прием пищи • Избегать быстроусвояемых углеводов (фруктовые соки, лимонады), т. к. повышение уровня сахара крови после их приема «опережает» действие инсулина

Рассчитайте кол-во короткого инсулина Утром: • 4 ложки каши, • 1 кусок хлеба с сыром • 1 яблоко Обед: • Суп с 2 картофелинами • Мясо 50 гр • Лапша – 3 ст ложки • 2 куска хлеба • Салат из капусты

Препараты инсулинов • Короткого действия – перед приемом пищи • Продленного действия – имитируют базальную секрецию
з о у БАЗАЛЬНЫЙ ИНСУЛИН Продленный средний инсулин Ультракороткий з о у БЕЗПИКОВЫЙ АНАЛОГ ИНСУЛИНА

Короткие человеческие инсулины • Инсуман рапид • Хумулин Регуляр • Актрапид НМ • Биосулин Р • Генсулин Р Начало действия через 30 мин Пик действия 1 -3 часа Продолжите льность действия 6 -8 часов Ультракороткие аналоги инсулинов ●Апидра Начало действия (Глулизин) через ● Хумалог 15 мин (Лизпро) ● Новорапид (Аспарт) Пик действия 0, 5 -2 часа Продолжит ельность действия 3 -4 часа ИНЪЕКЦИИ ПОДКОЖНО В ЖИВОТ

Нужно ли назначать короткий инсулин по 12 ед 3 раза в день?



ИНЪЕКЦИИ ПОКОЖНО В КОНЕЧНОСТИ Инсулины cредней продолжительности (пиковые) • Инсуман базал • Протафан НМ • Хумулин НПХ • Биосулин Н • Генсулин Н Продолжител Начало Пик ьность действия через 6 -10 часов 12 -16 часов 2 часа Аналоги инсулина длительного действия (безпиковые) Начало действия через • Лантус (Гларгин) • Левемир (Детемир) 1 час 2 час Пик действия Не выражен Продол-ть действия 24 -29 часов 16 -24 часа

Одноразовые шприц-ручки • Солостар • Квикпен • Флекспен Учите больных собирать использованные тест-полоски, ланцеты, иглы от шприц-ручек и проч. в пластиковую бутылку с крышкой
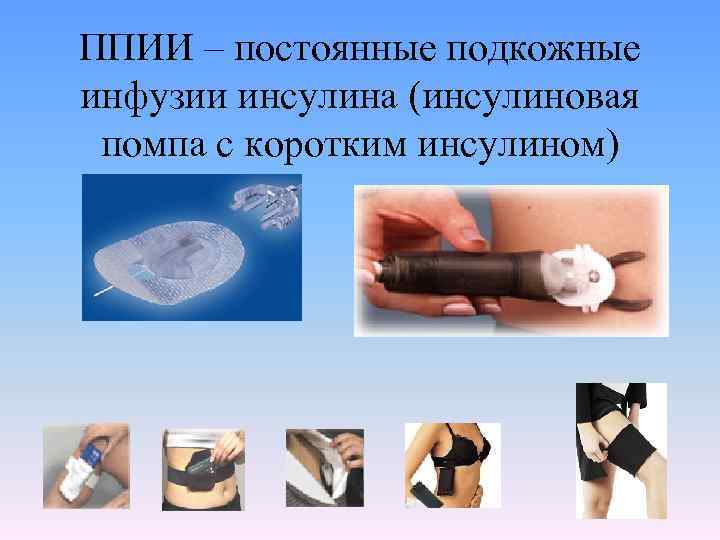
ППИИ – постоянные подкожные инфузии инсулина (инсулиновая помпа с коротким инсулином)

Лечение сахарного диабета СД 2 тип СД 1 тип • Обучение • Нормализация веса: • Диета хлебных Рациональное питание единиц + Физические нагрузки • Инсулин • Таблетированные сахароснижающие препараты • Инсулин – до 40%

Основа лечения СД типа 2 при избыточном весе – рациональное питание Ограничиваю (высококалорийные) жиры сладости алкоголь Делю пополам привычную порцию Без ограничений крахмал белки молоко фрукты овощи - на каждый прием пищи! (среднекалорийные) (низкокалорийные)


Продукты со «скрытым» жиром • Колбасы, сардельки, фарш, полуфабрикаты, жирное мясо, жирная рыба, кожа птица • Кондитерские изделия: конфеты, шоколад, выпечка, печенье и т. д. • Орехи, чипсы • Молочные продукты: сыр, сметана, сливки, сливочные йогурты

Сравните объем продуктов, содержащих одинаковое количество калорий (на 180 ккал): 20 грамм (1 стол. ложка) растительного масла • 120 грамм нежирной говядины • 630 грамм капусты • 1000 грамм томатов

Чтобы потратить 180 ккал, надо: • • • Мыть окна или полы – 60 -80 мин Играть в волейбол – 50 -60 мин Ходить со скоростью 3, 5 км/час - 45 мин Быстро танцевать – 45 мин Активно плавать – 30 мин Бегать – 20 мин

• Как питаться при сахарном диабете и лишнем весе? Дробно, часто, понемногу • Завтрак – каша 3 -4 ст л без масла, без сахара, без хлеба + творог или сыр обезжиренные + овощи • 2 завтрак (через 2, 5 -3 часа)– 1 кусок хлеба или 1 стакан молока или кефира или 1 яблоко • обед - 200 грамм овощей без жира + 3 -4 ст л крахмалов + 1 к. хлеба + мясо или рыба или птица обезжиренные • полдник – (через 2, 5 -3 часа)– 1 кусок хлеба или 1 стакан молока или кефира или 1 яблоко • ужин - 200 грамм овощей без жира + 3 -4 ст л крахмалов + 1 к. хлеба + мясо или рыба или птица обезжиренные • 2 ужин (через 2, 5 -3 часа)– 1 кусок хлеба или 1 стакан молока или кефира или 1 яблоко. • Не рекомендуется: • - манная каша, разваренные рисовая и ячневая каши, мука высшего сорта (белый хлеб, баранки, сухари, булки и т. д. ), все сладости, бананы, виноград, хурма, инжир, дыня, соки, кисели, квасы, компоты, газированные напитки на сахаре, пюре и т. д. • - жирное: пельмени, бузы, сосиски, колбаса, котлеты и т. д. , майонез, сало, жареные продукты, сметана, ограниченно растительное масло и др. • Рекомендуется: • - изделия из муки 2 -го сорта, все остальные каши неразваренные, макароны неразваренные из твердых сортов пшеницы, картофель (не пюре), нежирное мясо, рыба, птица, овощи и остальные фрукты – 400 граммов в день

Физические нагрузки регулярно! Чтобы потратить 180 ккал, нужно: • 1 час ходьбы в быстром темпе • 40 мин интенсивных занятий в спортзале Один килограмм лишнего веса = 8 000 ккал

Сахароснижающие препараты АЛГОРИТМЫ СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ САХАРНЫМ ДИАБЕТОМ 5 -й выпуск, декабрь 2011 г ФГБУ ЭНЦ WWW. endocrincentr. ru/SD 1. Сульфонилмочевинные 2. Бигуаниды 3. Ингибиторы альфаглюкозидазы 4. Меглитиниды 5. Тиазолидиндионы 6. Инкретинмиметики 7. Инсулины 8. Комбинированные препараты
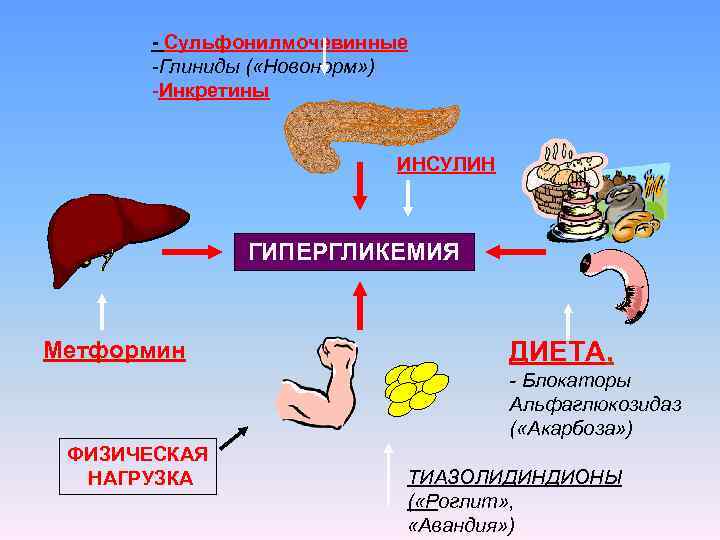
- Сульфонилмочевинные -Глиниды ( «Новонорм» ) -Инкретины ИНСУЛИН ГИПЕРГЛИКЕМИЯ Метформин ДИЕТА, - Блокаторы Альфаглюкозидаз ( «Акарбоза» ) ФИЗИЧЕСКАЯ НАГРУЗКА ТИАЗОЛИДИНДИОНЫ ( «Роглит» , «Авандия» )

Сахароснижающие таблетированные препараты • МЕТФОРМИН – повышает чувствительность печени к своему инсулину, назначается ПОЛНЫМ больным СД 2 типа на ночь и утром до 3000 мг/сут: Сиофор 850 мг, 1000 мг Ланжерин Глюкофаж Формин-плива Метфогамма Глиформин Форметин Новоформин Багомет Противопоказания: гипоксия любого генеза, рентгенконтрастные иссл-я Беременность – только инсулинотерапия!

Сульфонилмочевинные – стимулируют выработку инсулина, могут вызвать гипогликемию Необходимо 6 разовое питание! • Глибенкламид «Манинил» 3, 5 мг - обычно утром и вечером до еды, до 4 таб /сут • Гликлазид «Диабетон МВ» – 1 раз утром до еды • Глимепирид «Амарил» , «Глемаз» – 1 раз утром до еды, до 8 мг/сут • Гликвидон «Глюренорм» – обычно 3 раза в день, до 6 таб /сут Беременность – только инсулинотерапия!

Комбинации: сульфонилмочевина + метформин 1) «Глибомет» , «Багомет плюс» , «Глюконорм» : 2, 5 мг глибенкламида + 400 мг метформина 2) «Глюкованс» : 1, 25 мг +250 мг или 2, 5 мг + 500 мг 3) «Глимекомб» : 30 мг гликлазида и 400 мг метформина 4) «Амарил М» : 2 мг глимепирида + 500 мг метформина ОБЫЧНО: утром и вечером до еды (2 р в день)

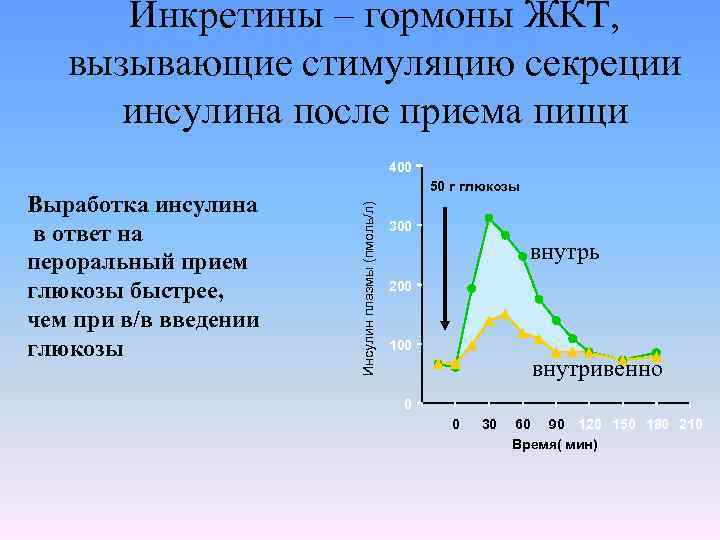
Инкретины – гормоны ЖКТ, вызывающие стимуляцию секреции инсулина после приема пищи 400 Инсулин плазмы (пмоль/л) Выработка инсулина в ответ на пероральный прием глюкозы быстрее, чем при в/в введении глюкозы 50 г глюкозы 300 внутрь 200 100 внутривенно 0 0 30 60 90 120 150 180 210 Время( мин)
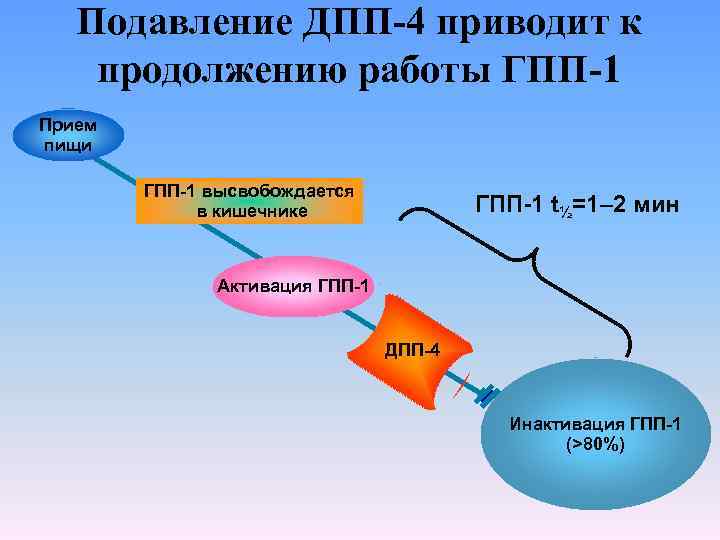
Подавление ДПП-4 приводит к продолжению работы ГПП-1 Прием пищи ГПП-1 высвобождается в кишечнике ГПП-1 t½=1– 2 мин Активация ГПП-1 ДПП-4 Инактивация ГПП-1 (>80%)

Аналоги ГПП-1 1) Экзенатид «Байета» 10 мкг * 2 р в день п/к 2) Лираглютид «Виктоза» - с 0, 6 1, 2 1, 8 мкг, 1 раз в день п/к Ингибиторы ДПП-4 1) Вилдаглиптин «Галвус» - 50 мг 1 -2 раза в день комбинация- «Галвусмет» ( 50 мг вилдаглиптина +метформин 1000 мг) 2) Ситаглиптин (sitagliptin «Янувия» ) 100 мг 1 раз/сут Независимы от приема пищи. Побочные явления: головная боль, астения, тошнота.

Смешанные инсулины – для СД 2 типа • Новомикс 30 (30% короткого, 70% - продленного) ● Хумалог микс 25 (25% короткого, 75 % продленного)

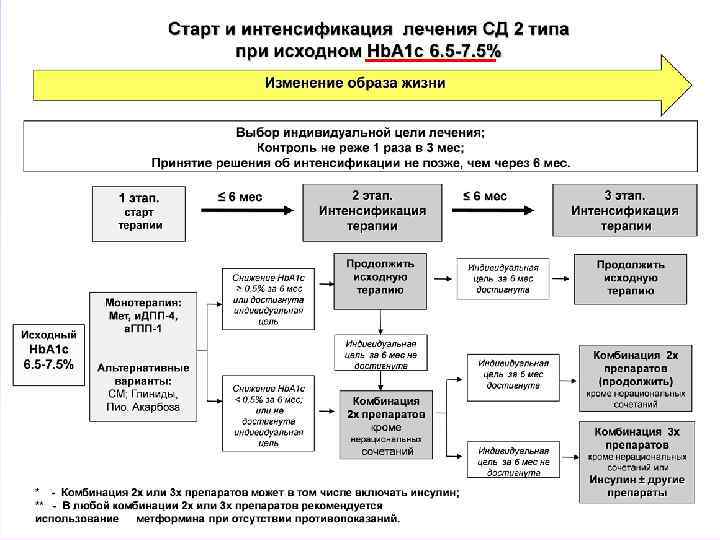
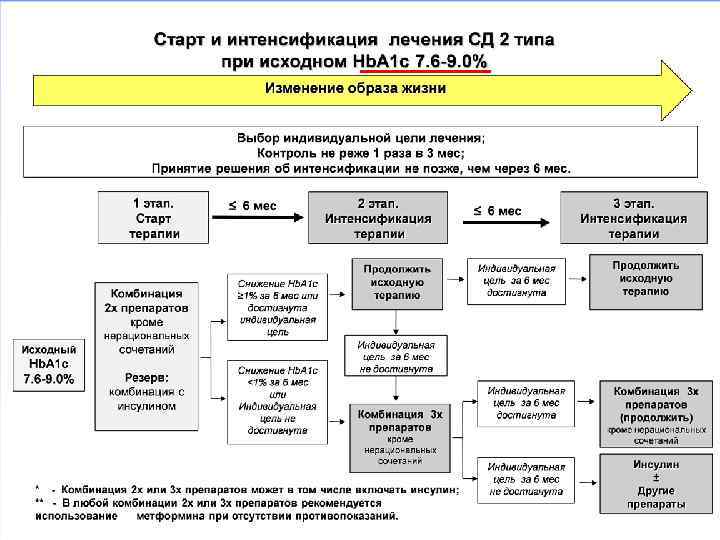
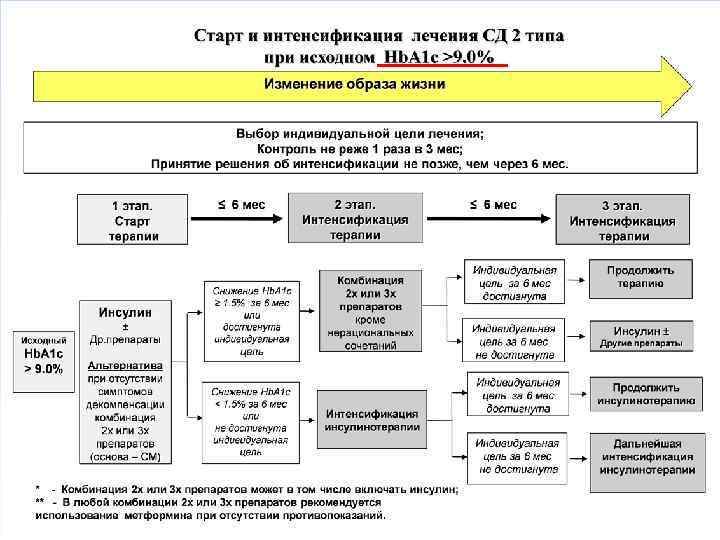

• При исходном Hb. A 1 c 6. 5 -7. 5% возможно использование монотерапии сахароснижающими препаратами. Если достичь поставленных целей не удается, возможно применение комбинированного лечения (два или три препарата). • При исходном Hb. A 1 c 7. 6 -9. 0% - сразу начинать с комбинированной терапии. При неэффективности - сочетание трех сахароснижающих препаратов или инсулинотерапии. • При исходном Hb. A 1 c более 9. 0% при наличии выраженной клинической сиптоматики (потеря массы тела, жажда, полиурия и др. ) - инсулинотерапию (изолированную или в комбинации с пероральными сахароснижающими препаратами).


Места введения инсулина быстрое всасывание, надо подкожно, а не в/м! самое быстрое всасывание медленное всасывание самое медленное всасывание NB! - отступить от предыдущей инъекции на 2 см. - нельзя вводить инсулин в зоны липодистрофий

Как вводить инсулин • Короткий инсулин - за 30 мин до приема пищи, В ЖИВОТ • Продленный инсулин – перемешать 20 раз (не взбалтывать!), не зависит от еды. В КОНЕЧНОСТИ • Наберите воздух в шприц • Отступить от предыдущей инъекции на 2 пальца • Сделайте кожную складку большим и указательным пальцем • Введите иглу срезом кверху в основание складки: - под углом 45 град для игл 6 -8 мм - под углом 90 град для игл 4 -6 мм, - введите инсулин, досчитайте до 10 сек. Отпустите кожную складку, вытащите иглу

1 мл инсулина = 100 ЕД инсулина Инсуманы: Флаконы по 5 мл = 500 ЕД В коробке 5 флаконов = 2500 ЕД Флаконы по 10 мл = 1000 ЕД Картриджи по 3 мл № 5 в 1 коробке. 1 коробка = 1500 ЕД инсулина

На сколько дней хватит инсулина? • • В сутки 30 ед Выписка 5 мл № 5 - ? 3 мл № 5 - ? 10 мл № 1 - ? • • В сутки 20 ед Выписка 5 мл № 5 - ? 3 мл № 5 - ? 10 мл № 1 - ?

Как подобрать сахароснижающую терапию

з о у БАЗАЛЬНЫЙ ИНСУЛИН На снижение гликемии через 2 часа после приема пищи влияют: сульфонилмочевинные препараты, короткий инсулин, инкретины На снижение гликемии до приема пищи влияют : метформин, продленный инсулин
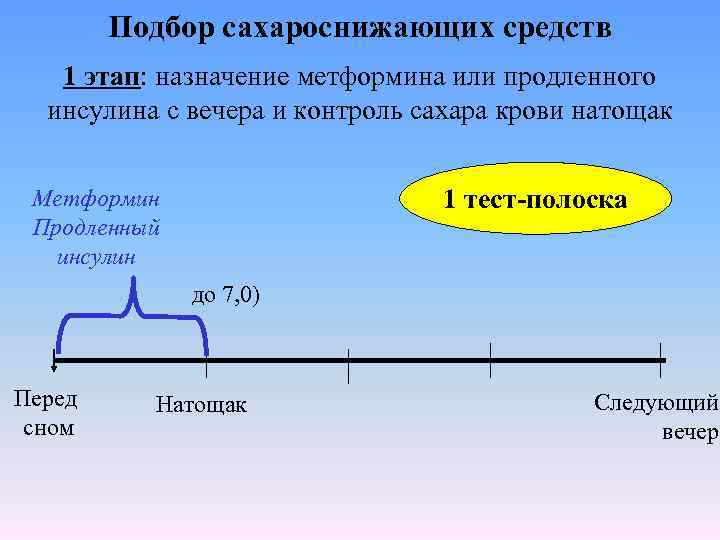
Подбор сахароснижающих средств 1 этап: назначение метформина или продленного инсулина с вечера и контроль сахара крови натощак 1 тест-полоска Метформин Продленный инсулин до 7, 0) Перед сном Натощак Следующий вечер

Когда нельзя увеличивать базальный инсулин • Гликемия в 3. 00 часа ночи менее 5 ммоль/л NB! После гипогликемии может быть гипергликемия! Контроль гликемии в 2 -3 часа ночи

• Женщина с ИМТ 31, 41 г. принимает метформин 850 мг 2 раза в день. Сахар крови натощак 7, 9 ммольл. • Ваша тактика? • Женщина с ИМТ 29, 46 л. , принимает метформин 1000 мг 2 раза в день. Сахар крови натощак 8, 6 ммольл. • Ваша тактика?
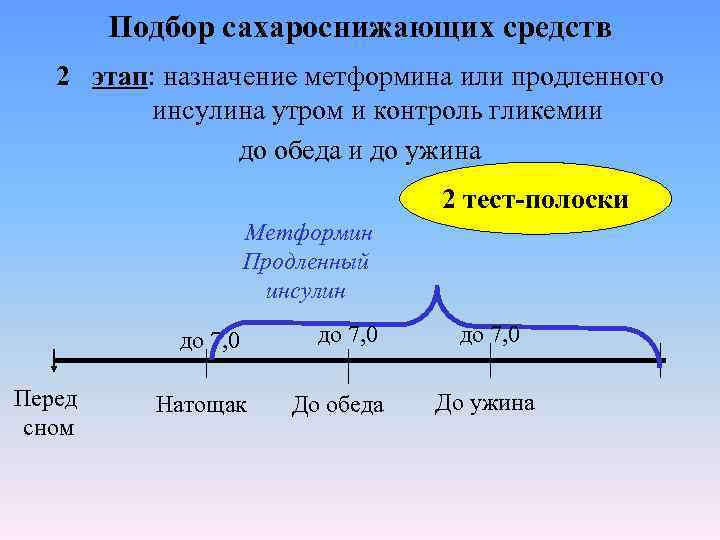
Подбор сахароснижающих средств 2 этап: назначение метформина или продленного инсулина утром и контроль гликемии до обеда и до ужина 2 тест-полоски Метформин Продленный инсулин до 7, 0 Перед сном до 7, 0 Натощак До обеда до 7, 0 До ужина

Как узнать, достаточно ли дозировки метформина или продленного инсулина назначенных утром? Проверить сахар крови до обеда и до ужина

• Женщина с ИМТ 31, 44 г. , принимает метформин 1000 мг вечером и 850 мг утром. • Сахар крови до обеда 6, 9 ммоль/л, до ужина – 7, 6. • Ваша тактика?
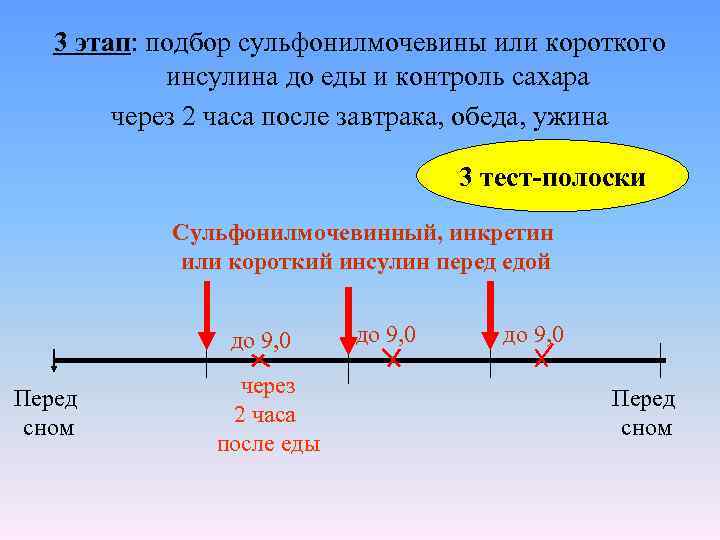
3 этап: подбор сульфонилмочевины или короткого инсулина до еды и контроль сахара через 2 часа после завтрака, обеда, ужина 3 тест-полоски Сульфонилмочевинный, инкретин или короткий инсулин перед едой до 9, 0 Перед сном через 2 часа после еды до 9, 0 Перед сном

Как узнать, достаточно ли дозировки SM или короткого инсулина, назначенных до приема пищи? 1) Что съел? 2) Проверить сахар крови через 2 часа после еды

• Мужчина 50 л принимает Амарил 2 мг утром. Гликемия через 2 часа после завтрака – 9, 9 ммоль/л. • Ваша тактика? • Мужчина 51 г. с ИМТ 30 принимает глибомет 1 таб 2 раза в день. Гликемия натощак 7, 6 ммольл, через 2 часа после завтрака – 9, 5 ммоль/л. • Ваша тактика?

Если сахар высокий через 2 часа после еды, когда надо добавить сульфонилмочевину (короткий инсулин)?

На один и тот же прием пищи короткий инсулин и сульфомочевину назначать не имеет смысла! Зачем Актрапид + Глибомет ?

• • • Подбор продленного инсулина: 1 этап: Подбираете вечернюю дозировку продленного инсулина ……. по утреннему сахару крови натощак. Утром Ваш сахар крови натощак должен быть не более ___. . 7, 0___ ммоль/л. Если утром натощак будет больше этой цифры, то в следующий вечер Вы прибавляете: Снова измеряете утром сахар натощак. Если не попадаете в норму, то прибавляете дозировки препарата с вечера каждые 2 -3 дня до тех пор, пока утром не будет нормальный сахар крови. Но! Если вы решили увеличить продленный инсулин с вечера, то вначале надо измерить сахар крови ночью в 3 часа, чтобы убедиться, что нет гипогликемии (низкого сахар крови). Если в 3 часа ночи сахар ниже 5, 0 – то больше нельзя увеличивать продленный инсулин перед сном. Пока вы не сделаете нормальный сахар утром, не переходите ко 2 этапу. 2 этап: Подбираете утреннюю дозировку продленного инсулина по сахару крови до обеда и до ужина. До обеда и до ужина Ваш сахар крови должен быть не более ___. . . 7, 0___ ммоль/л. Если до обеда и до ужина будет больше этой цифры, то в следующее утро Вы прибавляете: Снова измеряете сахар до обеда и до ужина. Если не попадаете в норму, то прибавляете дозировки препарата по утрам до тех пор, пока до обеда и до ужина не будет нормальный сахар крови. 3 этап: измерьте сахар крови через 2 часа после завтрака, после обеда, после ужина, обязательно запишите, что ели и в каком количестве и повторно приходите на прием.

• • • • • Подбор короткого инсулина: Дозу короткого инсулина необходимо соизмерять с количеством ХЕ – с углеводами пищи, которую предполагаете съесть. 1 ХЕ (хлебная единица) – это 1 кусок хлеба. Он равен: = 2 стол ложки рассыпчатой каши с горкой = 3 стол ложки макарон = 1 картофелине, величиной с куриное яйцо = 1 стакану молока или кефира = 1 среднему яблоку (мандарину, апельсину и др. ) Зачем считать ХЕ? Для расчета дозировки короткого инсулина. На 1 ХЕ утром требуется в среднем 2 ед короткого инсулина…… в обед – 1, 5 ед, в ужин – 1 ед. Например: утром планируете съесть 4 стол ложек каши (2 ХЕ) + 1 к хлеба (1 ХЕ) + сыр (нет ХЕ). ИТОГО 3 ХЕ. Чтобы это количество пищи усвоилось, утром надо 3 ХЕ * 2 ед корот. инсулина = 6 ед короткого инсулина надо поставить перед завтраком. в обед на это же кол-во ХЕ надо : 3 ХЕ * 1, 5 ед кор. инс = около 5 ед короткого инсулина; на ужин на это же кол-во ХЕ надо будет: 3 ХЕ * 1 ед кор. инс = 3 ед короткого инсулина. Как измерять сахар крови, если вы принимаете короткий инсулин? Перед каждым приемом пищи, чтобы скорректировать дозу короткого инсулина. Например. Ваш сахар до еды должен быть в норме до… 7, 0…. Вы измерили сахар крови до еды, он ниже …… – значит, Вы просто считаете кол-во съеденных ХЕ и умножаете на коэффициент короткого инсулина. Если сахар до еды выше …. . , то надо доп-но прибавить короткий инсулин «на понижение» . Как рассчитать короткий инсулин «на понижение» ? Например, сахар до еды …. 13, 0. . Надо , чтобы после еды был …. 9, 0. . Сколько лишних ммолей? … 13. . - … 9. . = 4 ммоль/л лишних. известно, что 1 ед короткого инсулина снижает сахар на 2 ммоля. Сколько надо дополнительно короткого инсулина? 4 ммоля : 2 ммоля = 2 ед кор. инсулина надо добавить к тому, что Вы рассчитали на еду по ХЕ. правильность Ваших расчетов можно проверить по сахару крови через 2 часа после еды, он должен быть до 7, 0. . ВНИМАНИЕ! Если Вам приходится постоянно прибавлять дозировку короткого инсулина из-за высокого сахара крови до еды, то надо вновь сделать подбор дозы продленного инсулина.

ОПРЕДЕЛЕНИЕ САХАРА КРОВИ НИКАК НЕ ВЛИЯЕТ НА ДИАБЕТ! Смысл самоконтроля: Попал ли я в норму? Если не попал в норму: - Что изменить в питании? - в дозах инсулина или таблеток?

Если больной определил сахар крови, при этом результат не попал в норму, а он ничего не исправил в лечении, то это ДЫРКА в ПАЛЬЦЕ!

Почему не объяснили, для чего тестполоски? Два листа измерений…

И при такой гипергликемии остается глибомет! Где инсулин?



Как часто надо определять сахар в крови? 1) При подборе дозировок сахароснижающих препаратов: На 1 этапе – 1 тест-полоска в день На 2 этапе – 2 тест-полоски в день На 3 этапе – 3 тест-полоски в день

Как часто надо определять сахар в крови (продолжение)? 2) Когда подобрали дозировки, далее (в основном): - СД 1 типа – перед приемом пищи, чтобы рассчитать количество хлебных единиц - СД 2 типа – 1 раз в 7 -10 дней за целый день или несколько раз в неделю с одним вопросом: «Попал ли я в норму? »

• Как измерять сахар крови дома? • Если Вы принимаете от диабета таблетированные препараты или таблетированные + продленный инсулин, то после того, как подобрали дозировки сахароснижающих лекарств, Вы измеряете сахар крови с записью в дневнике – не реже 1 раза в 7 -10 дней за весь день: • -до завтрака и через 2 часа, • -до обеда и через 2 часа, • -до ужина и через 2 часа, • -перед сном – • с одним вопросом: «ПОПАЛ ЛИ Я В НОРМУ? » • Какая у Вас должна быть норма? Норма сахара крови до еды - до …… ммоль/л, через 2 часа после еды - до …. . ммоль/л, перед сном – от 6 -7 ммоль/л. • Если не попадаете в норму – повторно приходите к эндокринологу.

Показания к инсулинотерапии при СД 2 типа · Неэффективность максимальных суточных доз ПССП · Hb. А 1 с более 7, 5% · Гликемия натощак >8 ммоль/л при ИМТ <25 кг/м² (LADA - ? ) · Беременность, лактация · Кетоацидоз, комы · Оперативное вмешательство

Решите задачу • СД 2 - 8 лет, последний Hb. A 1 c 8, 3%, принимает манинил 3, 5 мг 2 раза, сиофор 1000 мг утром, 2000 вечером. Тактика? • СД 2 - 5 лет, последний Hb. A 1 c 7, 9%, принимает глибомет 1 таб 2 раза, сиофор 1000 мг утром, 2000 вечером. Тактика?

Старт продленного инсулина • Натощак > 7, 8 ммоль/л: 0, 1 ЕД/кг факт. веса • • Например: натощак = 8, 3 ммоль/л; вес 80 кг 0, 1 ЕД х 80 кг = 8 ед вечером перед сном и далее титровать, как вас учила только что

Мониторинг больных СД 2 типа • Самоконтроль: 1) несколько раз в неделю в разное время суток на ПССП или ПССП+продл инсулин 2) не менее 3 р/сут при интенсифиц инсулинотерапии • Hb. A 1 c - 1 раз в 3 месяца • Б/хим: общ ХС, ХЛПВП, ХЛПНП, ТГ, билирубин, АСТ, АЛТ, мочевина, креатинин, К – 1 раз в год (при отсутствии изменений) • ОАК, ОАМ, ЭКГ, R-гр гр клетки - 1 раз в год • ЭКГ с нагруз тестами при наличии ≥ 2 ФР – 1 р в год • МАУ, осмотр мест инъекций инсулина – кажд 6 мес • АД, осмотр ног - при каждом посещении врача • Оценка чувствительности стоп –не реже 1 раза в год, по показ - чаще • Кардиолог, офтальмоскопия с расш зрачком- 1 раз в год (по показаниям чаще), невролог – по показаниям

Гипогликемия ПРИЧИНЫ: 1) мало углеводов, ПРОПУСК ПРИЕМА ПИЩИ 2) алкоголь 3) физические нагрузки 4) нарушение функции печени и почек Клиническая картина • Адренергические симптомы: голод, тахикардия, дрожь, потливость, тошнота, беспокойство, агрессия • Нейрогликопенические симптомы: слабость, снижение внимания, головная боль, головокружение, парестезии, страх, дезориентация, судороги, преходящие парезы

• Гипогликемия не опасна при быстром и правильном купировании, но может возникать внезапно. Поэтому ЛЮБОЙ пациент, получающий инсулин или сульфонилмочевину, должен быть обучен правильному поведению при гипогликемии и ВСЕГДА носить с собой сахар (карамель) - 6 -8 кусков сахара

Лечение • Легкая гипо: без потери сознания • сахар (4— 5 кусков, растворить в воде, чае) или мед или варенье (1— 1, 5 стол. ложки) или 200 мл сладкого фруктового сока или 100 мл лимонада (пепси-колы, фанты) или 4— 5 больших таблеток глюкозы или 2— 4 конфеты. • Если гипо вызвана продленным инсулином, то дополнительно съесть медленноусвояемых углеводов [кусок хлеба, 2 стол. ложки каши и т. д. )

• Тяжелая гипогликемия: с потерей сознания или без нее, но требующая помощи другого лица: • До приезда врача: потерявшего сознание уложить на бок, освободить полость рта от остатков пищи. При потере сознания нельзя вливать в полость рта сладкие растворы (опасность асфиксии!) • В/в струйно 40% р-р глюкозы 20 -100 мл — до полного восстановления сознания

Классификация сосудистых осложнений сахарного диабета Микроангиопатии (поражение сосудов мелкого калибра) § Диабетическая ретинопатия § Диабетическая нефропатия § Ишемическая болезнь сердца Макроангиопатии § Ишемическая болезнь мозга (поражение сосудов § Окклюзия периферических среднего и крупного сосудов калибра) Диабетическая нейропатия § Сенсомоторная § Автономная
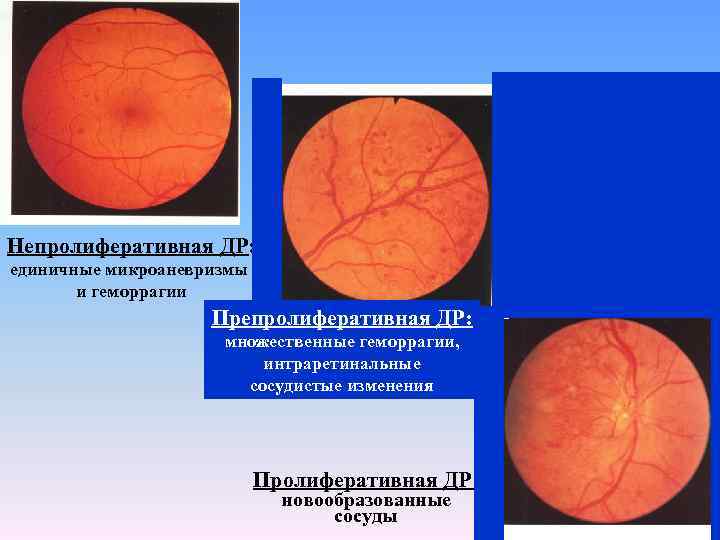
Непролиферативная ДР: единичные микроаневризмы и геморрагии Препролиферативная ДР: множественные геморрагии, интраретинальные сосудистые изменения Пролиферативная ДР: новообразованные сосуды

Профилактика и лечение диабетической ретинопатии • Компенсация СД: Нb. А 1 с < 7 % • Контроль АД: < 130/80 мм рт. ст. Специфическое лечение: • Лазерная коагуляция сетчатки • Криокоагуляциия • Витрэктомия

Диабетическая нефропатия Для чего нужна ранняя диагностика ? 1 - стадия микроальбуминурии – ОБРАТИМАЯ! • 2 -стадия протеинурии – МОЖНО СТАБИЛИЗИРОВАТЬ ФУНКЦИЮ ПОЧЕК • 3 -стадия хронической почечной недостаточности - НЕОБРАТИМАЯ

МИКРОАЛЬБУМИНУРИЯ (МАУ) – ЕДИНСТВЕННАЯ ОБРАТИМАЯ СТАДИЯ !!! Ежегодный скрининг на МАУ: СД 2 типа – при установлении диагноза и далее 1 раз в 6 мес. СД 1 типа – через 5 лет от начала - при дебюте в пубертате: ежегодно 1 раз в 6 мес.

Экскреция альбумина с мочой Норма МАУ Протеинурия В моче за сутки (мг/сут) менее 30 - 300 более 300 В утренней порции мочи (мкг/мин) менее 20 - 200 более 200

Лечение диабетической нефропатии I. Основная цель: Hb. А 1 с<7% и АД<130/80 Стадия микроальбуминурии (МАУ): - нормализация внутрипочечной гемодинамики (ингибиторы АПФ) - умеренное ограничение белка (менее 1 г/кг веса) - коррекция дислипидемии (по необходимости) II. Стадия протеинурии с сохранной азотвыделительной функцией почек - коррекция артериальной гипертензии - коррекция дислипидемии - низкосолевая (менее 5 г/с) и низкобелковая (до 0, 8 г/кг) диета III. Стадия ХПН - низкобелковая диета (менее 5 г/с) - коррекция артериальной гипертензии - коррекция гипогликемизирующей терапии - лечение анемии и пр.

10 грамм белка = • • 40 г сыра твердого 45 г гороха 50 г говядины 55 г ставриды, творога 70 г свинины 80 г яиц (2 яйца) + гречка 85 г вареной колбасы, крупы

Диабетическая макроангиопатия
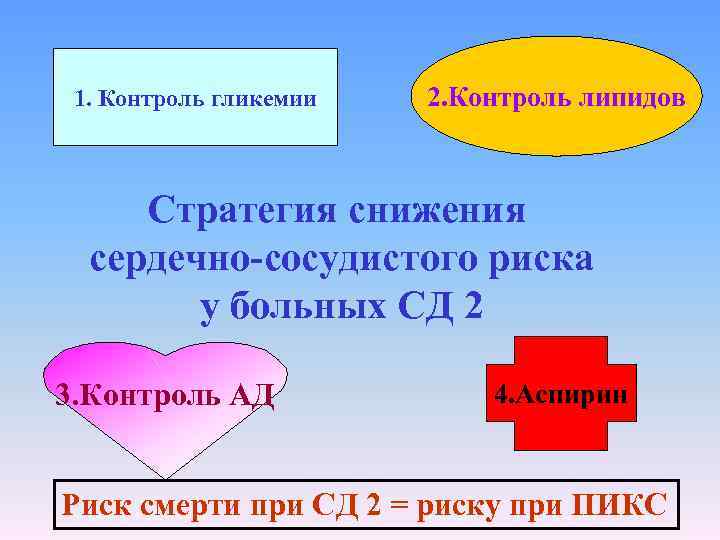
1. Контроль гликемии 2. Контроль липидов Стратегия снижения сердечно-сосудистого риска у больных СД 2 3. Контроль АД 4. Аспирин Риск смерти при СД 2 = риску при ПИКС

Клинические особенности ИБС у больных СД Ø Частота возникновения не зависит от пола, при СД в 2 -3 раза чаще, чем в обычной популяции Ø Безболевые формы с высоким риском внезапной смерти Ø Высокая смертность от ИМ в остром и подостром периодах: в 2 и более раз в сравнении с популяцией Ø Высокая частота постинфарктных осложнений

Клинические особенности окклюзии периферических сосудов нижних конечностей при СД Ø Частота возникновения не зависит от пола Ø Более молодой возраст, нет связи с длительностью СД 2 типа Ø Двустороннее поражение конечностей Ø Основные сосуды поражены на всем протяжении, коллатеральный кровоток ухудшен Ø Низкая эффективность консервативного лечения Ø Высокая ампутационная и постампутационная смертность
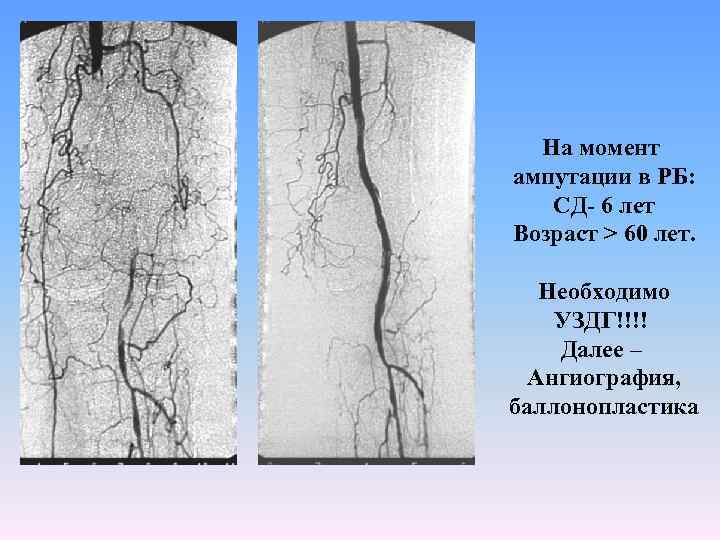
На момент ампутации в РБ: СД- 6 лет Возраст > 60 лет. Необходимо УЗДГ!!!! Далее – Ангиография, баллонопластика

Автономная диабетическая нейропатия - Нарушение сердечной деятельности /аритмия, безболевой инфаркт миокарда - Нарушение терморегуляции и потоотделения - Расстройства ЖКТ (дистония пищевода) - Расстройства мочеполовой системы/дистония моч. пузыря - Эректильная дисфункция -Трофические расстройства (отек стоп с образованием язв) Периферическая диабетическая нейропатия - Мышечная слабость/истощение - Гипорефлексия /до отсутствия рефлексов - Онемение/парестезия (жжение, чувство покалывания) - Боль в стопах и нижней части ног (в состоянии покоя и ночью)
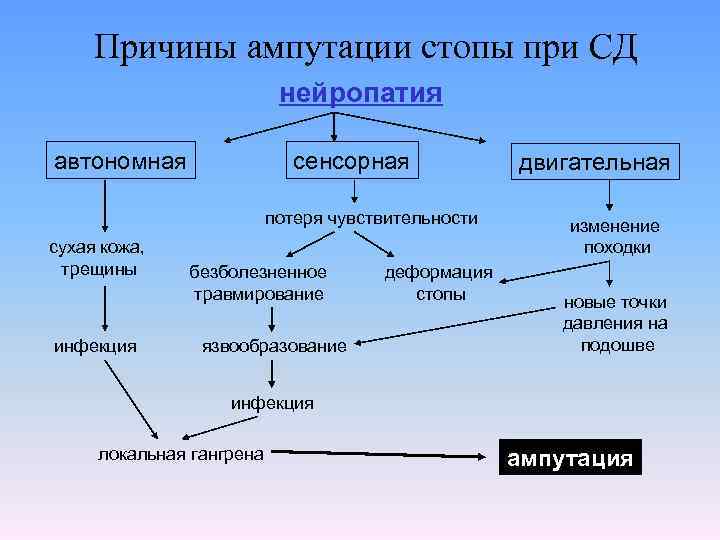
Причины ампутации стопы при СД нейропатия автономная сенсорная потеря чувствительности сухая кожа, трещины инфекция безболезненное травмирование язвообразование деформация стопы двигательная изменение походки новые точки давления на подошве инфекция локальная гангрена ампутация
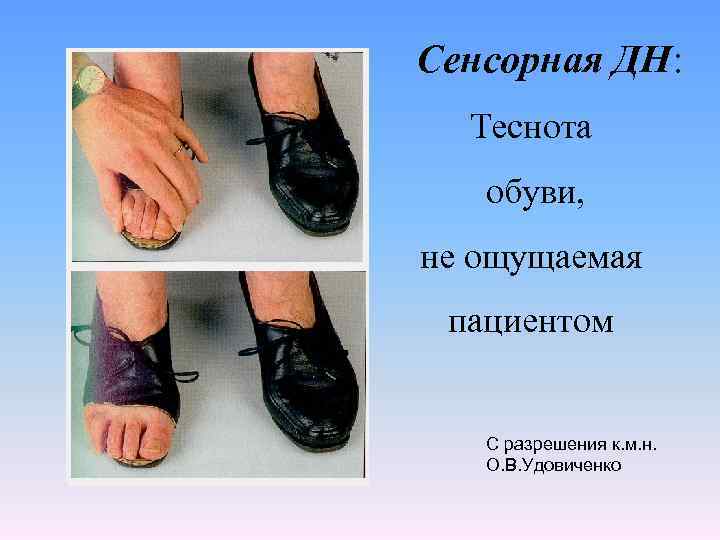
Сенсорная ДН: Теснота обуви, не ощущаемая пациентом С разрешения к. м. н. О. В. Удовиченко

Сенсорная ДН: Предметы, попавшие в обувь, и не ощущаемые пациентом (реальные случаи) С разрешения к. м. н. О. В. Удовиченко

Моторная ДН: деформации тыл межфалангового сустава верхушка пальца проекции головок плюсневых костей
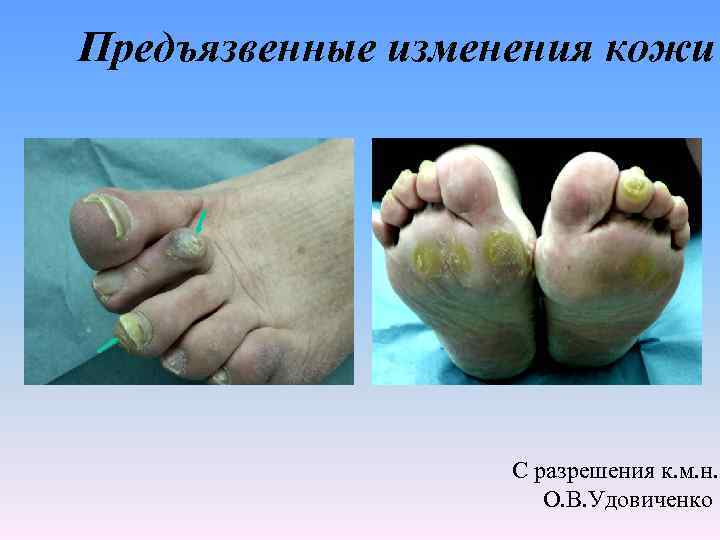
Предъязвенные изменения кожи С разрешения к. м. н. О. В. Удовиченко
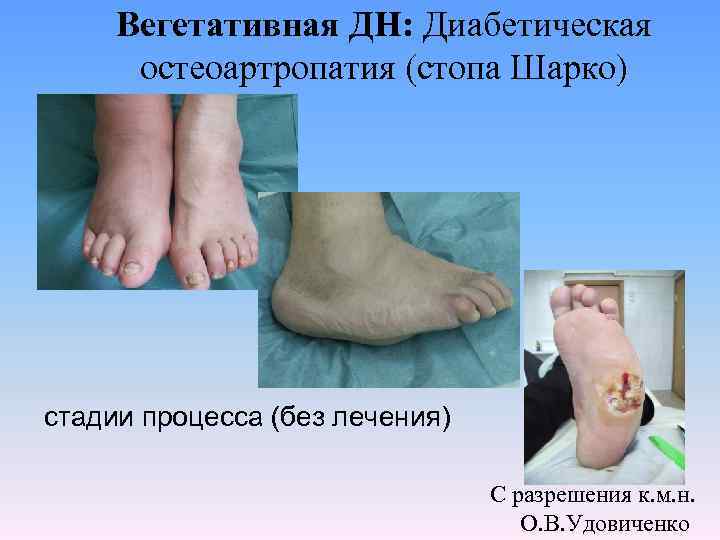
Вегетативная ДН: Диабетическая остеоартропатия (стопа Шарко) стадии процесса (без лечения) С разрешения к. м. н. О. В. Удовиченко
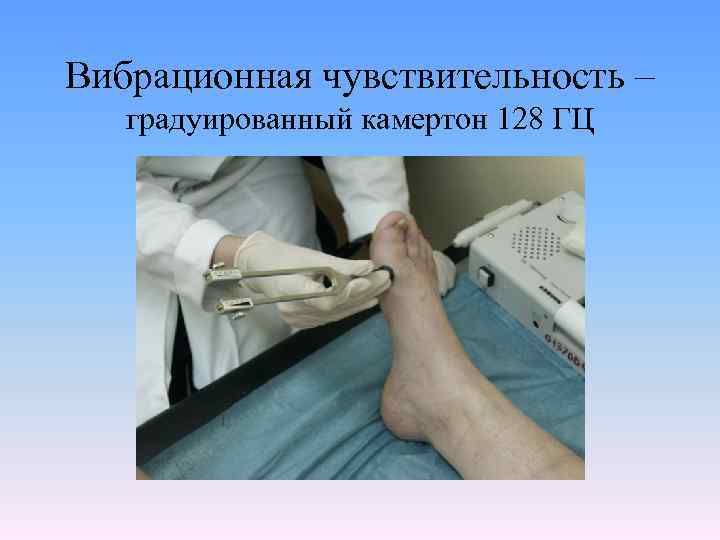
Вибрационная чувствительность – градуированный камертон 128 ГЦ

Лечение диабетической нейропатии Основная цель: Hb. А 1 с<7% 1. Предотвращение осложнений со стороны стопы: уход за ногами 2. Уменьшение боли: 2. 1. Трициклические антидепрессанты – «Амитриптиллин» 25 -150 мг перед сном 2. 2. Антиконвульсанты - Габапентин «Тебантин» 1800 -3600 мг/сут 3. Липоевая кислота – антиоксидант: «Берлитион» или «Тиоктацид» 600 мг/сут+150 мл физ р-ра 3 недели, затем в табл. 600 мг/сут в теч 2 мес.
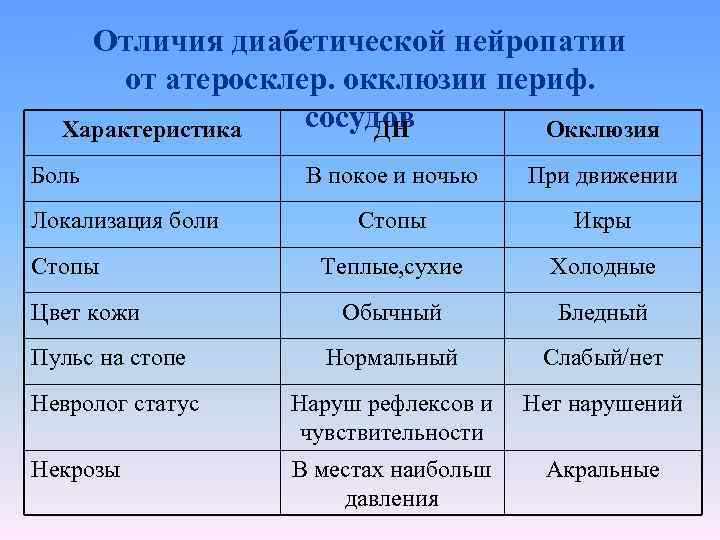
Отличия диабетической нейропатии от атеросклер. окклюзии периф. сосудов Характеристика ДН Окклюзия Боль В покое и ночью При движении Стопы Икры Теплые, сухие Холодные Обычный Бледный Пульс на стопе Нормальный Слабый/нет Невролог статус Наруш рефлексов и чувствительности Нет нарушений Некрозы В местах наибольш давления Акральные Локализация боли Стопы Цвет кожи
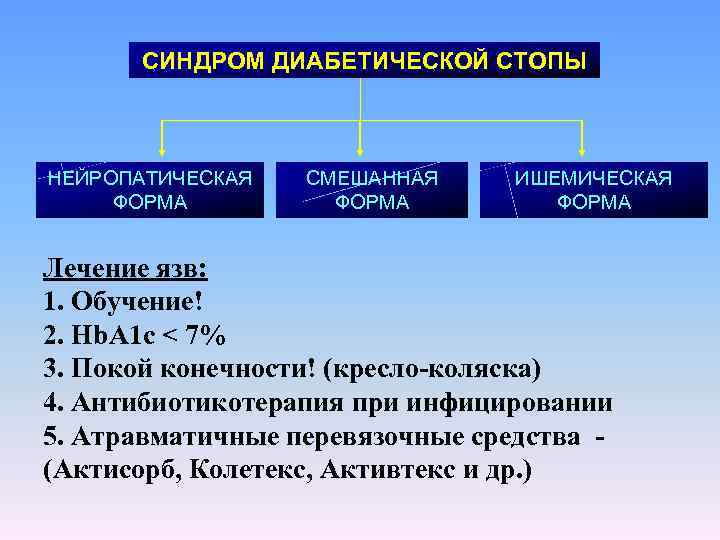
СИНДРОМ ДИАБЕТИЧЕСКОЙ СТОПЫ НЕЙРОПАТИЧЕСКАЯ ФОРМА СМЕШАННАЯ ФОРМА ИШЕМИЧЕСКАЯ ФОРМА Лечение язв: 1. Обучение! 2. Hb. А 1 с < 7% 3. Покой конечности! (кресло-коляска) 4. Антибиотикотерапия при инфицировании 5. Атравматичные перевязочные средства (Актисорб, Колетекс, Активтекс и др. )
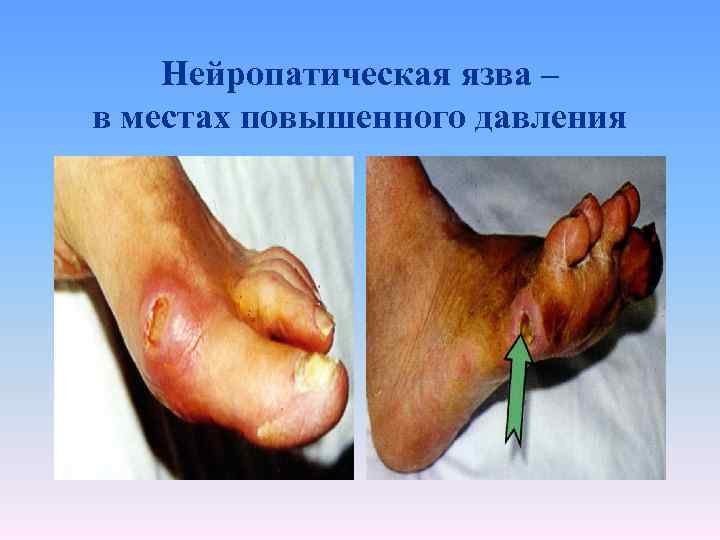
Нейропатическая язва – в местах повышенного давления
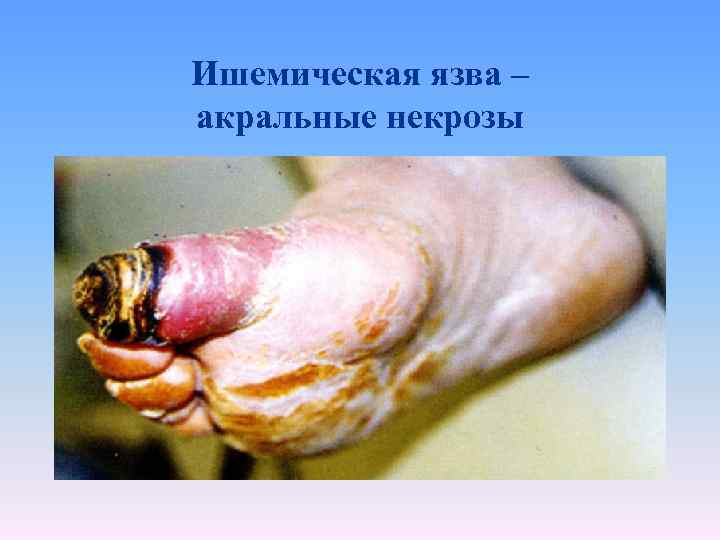
Ишемическая язва – акральные некрозы

Что должен сделать врач для снижения числа ампутаций: Решить вопрос о реваскуляризации!!! Необходимо дуплексное сканирование артерий на местах в ЛПУ, далее – в кабинет «Диаб. стопа» (43 -72 -08 регистр. РЭЦ) и решить об ангиобаллонопластике! Группа риска: • СД 2 тип, особенно длительностью более 5 лет • Возраст более 60 лет • Наличие других атеросклеротич. проявлений • Курящие

Лечение эректильной дисфункции • Психогенный компонент • Нейропатия • Синдалафрил ( «Сиалис» ) – действие 36 часов

Формулировка диагноза: • Сахарный диабет 2 тип, целевой Hb. А 1 с менее 7%. Диабетическая сенсомоторная нейропатия. Диабетическая нефропатия стадии МАУ (микроальбуминурии), ХПН 0. Диабетическая ретинопатия I стадии. Ожирение I степени. АГ II стад. , риск IV

Порядок оформления медицинских свидетельств о смерти в случаях смерти от некоторых болезней системы кровообращения, МЗ РФ 2013 г. • Пункты 5. 2. 5 и 5. 4. В случае смерти от острого или повторного ИМ и острых форм ЦВБ не все случаи инфарктов выбираются в качестве первоначальной причиной смерти: • при сочетании ИМ не позднее 28 дней от начала и острых ЦВБ не позднее 30 дней от начала со злокач новобраз. , СД или БА первоначальной причиной смерти считают эти заболевания, а инфаркты и острые ЦВБ – их осложнениями

• Во всех случаях, когда диагноз уточнить невозможно, и причина смерти сомнительна или неизвестна, необходимо проведение пат-анатомич. вскрытия Порядок оформления медицинских свидетельств о смерти в случаях смерти от некоторых болезней системы кровообращения, МЗ РФ 2013 г.

Клиническая картина диабетического кетоацидоза (ДКА) • • Нарастающая сухость кожи и слизистых оболочек Полиурия (впоследствии возможна олигурия и анурия) Жажда Слабость, адинамия, головная боль Отсутствие аппетита, тошнота, рвота Сонливость, запах ацетона в выдыхаемом воздухе Одышка, впоследствии дыхание Куссмауля В 30 -50 % случаев ~ "абдоминальный синдром", т. е. клиника "острого живота" (боли в животе, частая рвота, напряжение и болезненность брюшной стенки, уменьшение перистальтики, возможен лейкоцитоз и повышение активности амилазы)

ОСНОВНАЯ ПРИЧИНА - ВЫРАЖЕННАЯ ИНСУЛИНОВАЯ НЕДОСТАТОЧНОСТЬ ● интеркуррентные • • заболевания: острые воспалительные процессы, обострения хронических заболеваний. нарушения режима лечения: пропуск или самовольная отмена ошибки в назначении или введении дозы инсулина, введение просроченного или неправильно хранившегося инсулина, неисправности в системах введения инсулина (шприц-ручках) недостаточный контроль (и самоконтроль) уровня глюкозы крови хирургические вмешательства и травмы, беременность несвоевременная диагностика СД, особенно 1 типа неназначение инсулинотерапии по показаниям при СД 2 типа хроническая терапия антагонистами инсулина (глюкокортикоидами, диуретиками, половыми гормонами и др. )

Лабораторные данные Общий клинический анализ крови • Лейкоцитоз (не всегда указывает на инфекцию) Общий анализ мочи • Глюкозурия, кетонурия, протеинурия (непостоянно) Биохимический анализ крови • Гипергликемия, гиперкетонемия, повышение азота мочевины, креатинина) (непостоянно) • Уровень Nа+ чаще нормальный, реже снижен или повышен • Уровень К+ чаще нормальный, реже снижен, у больных с почечной недостаточностью может быть повышен (снижается после начала регидратации) • Кислотно-щелочное состояние Декомпенсированный метаболический ацидоз

Лабораторный контроль • Экспресс-анализ глюкозы крови — 1 раз в час до снижения гликемии до 13— 14 ммоль/л, затем 1 раз в 3 часа • Ацетон в моче (или при возможности — кетоновые тела в сыворотке) — 2 раза в сутки в первые 2 сут, затем 1 раз в сутки • ОАК и ОАМ - исходно, затем 1 раз в 2 -3 сут. • Na, К плазмы — 2 раза в сутки • Креатинин сыворотки — исходно, затем 1 раз в 3 сут. • Газоанализ и р. Н капиллярной крови — 1 -2 раза в сутки до нормализации КЩС. • Почасовой контроль диуреза (постоянный мочевой катетер) до устранения дегидратации или до восстановления сознания и произвольного мочеиспускания

Регидратация • 0, 9% раствор хлорида натрия (при уровне Nа плазмы <150 мэкв/л). • 0, 45% раствор хлорида натрия — гипотонический (при уровне Nа плазмы — 150 мэкв/л). • При гликемии ниже 14 ммоль/л: 5— 10% раствор глюкозы (предпочтительно 10%), возможно вместе с физ. раствором • Коллоидные плазмозаменители (при гиповолемии — систолическое АД ниже 80 мм рт. ст. или центральное венозное давление ниже 4 мм вод. ст. ) • Скорость регидратации : 1 -й час — 1000 мл физ. раствора • 2 -й и 3 -й час — по 500 мл физ. раствора • последующие часы — по 300— 500 мл физ. раствора.

• Инсулинотерапия - режим малых В 1 -й час — 10— 14 ед. инсулина короткого доз действия в/в струйно. • В последующие часы (пока гликемия не снизится до 14 ммоль/л) — инсулин короткого действия по 4 — 8 ед. в час (в среднем, 6) в/в непрерывно с помощью перфузора (инфузомата) или 1 раз в час в "резинку" инфузионной системы или в/в капельно • Если через 2 — 3 ч после начала инсулинотерапии уровень гликемии не снижается, вдвое увеличить дозу инсулина в последующий час. • При снижении уровня гликемии до 13 -14 ммоль/л дозу инсулина уменьшить в 2 раза

Восстановление электролитных нарушений К+ ПЛАЗМЫ (ммоль/л) Скорость введения КСl <3 3 г/ч 3 -3, 9 2 г/ч 4 -4, 9 1, 5 г/ч 5 -5, 9 1 г/ч >6 Не вводить

Коррекция метаболического ацидоза • Этиологическим лечением метаболического ацидоза при кетоацидотической коме является инсулинотерапия. • Показания к введению бикарбоната натрия строго ограничены! Только при PH крови менее 7, 0 • Без определения р. Н (КЩС) введение бикарбоната противопоказано.

Благодарю за внимание! РАССВЕТ ИЛИ ЗАКАТ? darima_nim @mail. ru
СД интернам_Нимаева_2014 сент.ppt