Сахарный диабет (испр).ppt
- Количество слайдов: 63

Сахарный диабет

Сахарный диабет – хронически протекающее заболевание, обусловленное абсолютной или относительной инсулиновой недостаточностью, ведущей к нарушению всех видов обмена, прежде всего углеводного. (2 -5% от всех эндокринных заболеваний)

У детей преобладают инсулинозависимые формы сахарного диабета

Сахарный диабет встречается во всех возрастах, но чаще в период наиболее интенсивного роста ребёнка.

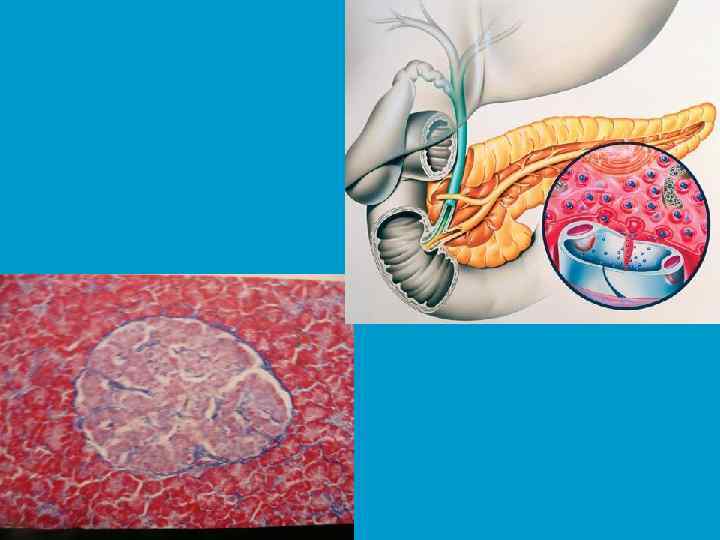
Причины сахарного диабета • Наследственная неполноценность • 1. 2. 3. панкреатических островков поджелудочной железы (островков Лангенгарса); Деструкция поджелудочной железы, вследствие: Опухолевого процесса Острого или хронического панкреатита Вирусного или аутоиммуного поражения инсулярного аппарата.

Провоцирующие факторы: • переедание; • однообразное питание (углеводистой пищей); • инфекционные заболевания; • психические и физические травмы.

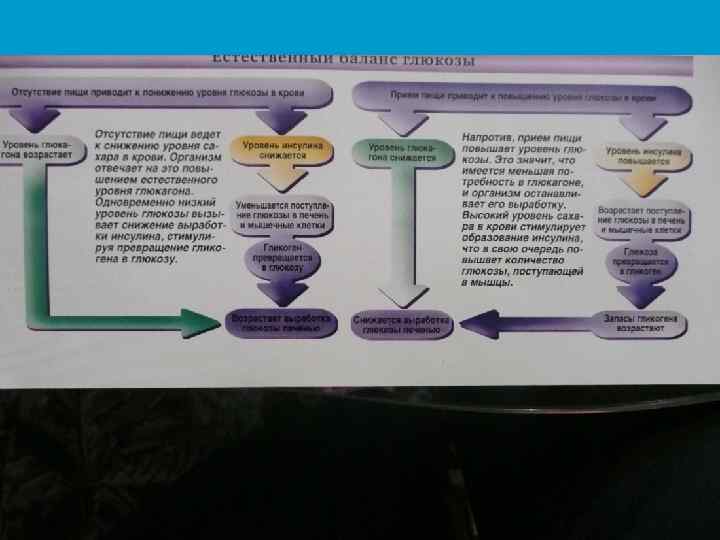
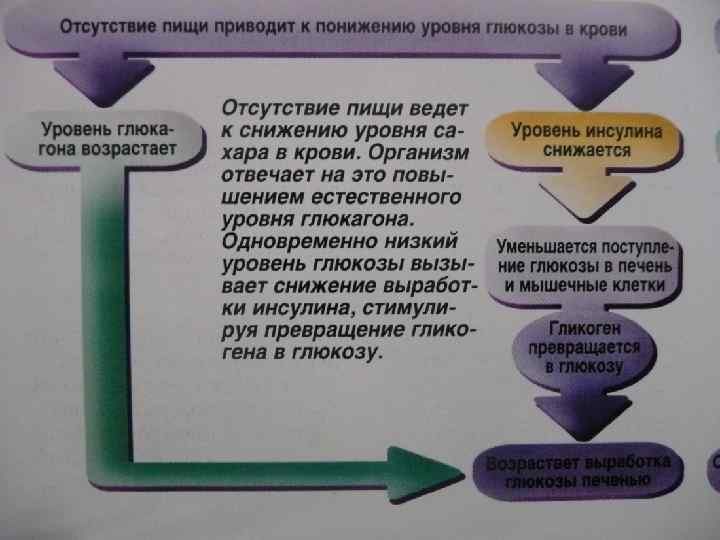
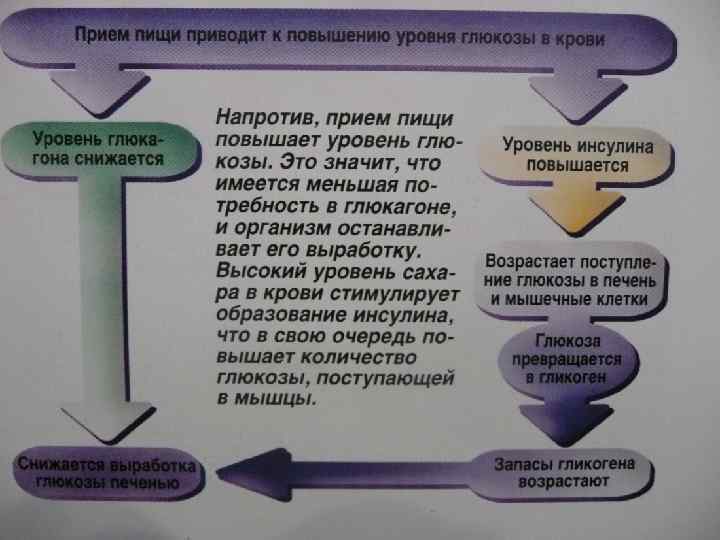
Схема развития патологического процесса при сахарном диабете кетонемия Распад жиров, белков снижение массы тела Энергетический голод полифагия НЕДОСТАТОК ИНСУЛИНА гипергликемия полидипсия глюкозурия полиурия обезвоживание полидипсия жажда
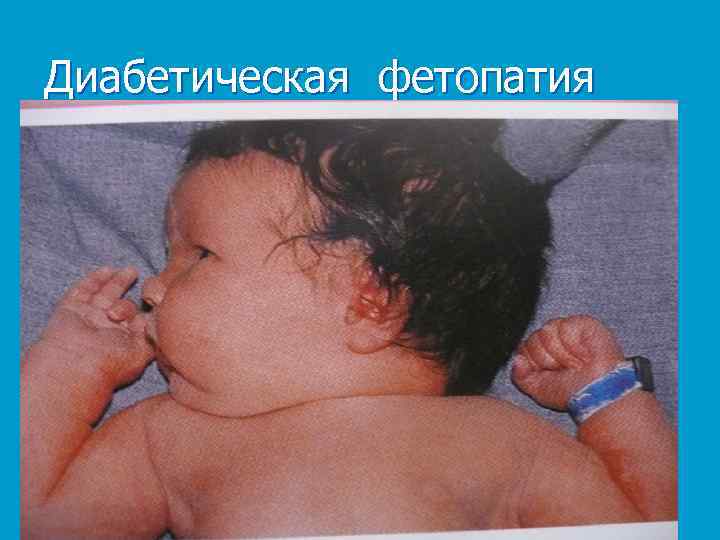
Диабетическая фетопатия

Клиническая картина I. Грудной возраст • • жадность при сосании; беспокойство между кормлениями; похудание, остановка в прибавке веса; увеличение диуреза; «накрахмаленный вид» пелёнок; липкие пятна после попадания мочи на пол; стойкие опрелости, кожные поражения, трудно подлежащие лечению.

II. Старший возраст • жажда (полидипсия); • обильное мочеиспускание (полиурия); • повышенный аппетит (полифагия), режеснижение аппетита (анорексия); • ночное недержание мочи(энурез) с прогрессированием заболевания; • сухость кожных покровов и слизистых оболочек (вследствие дегидратации); • у девочек зуд в области наружных половых органов, явление вульвита, вульвовагинита;

• гнойничковые и грибковые заболевания кожи (стоматит, молочница, фурункулы); • характерен диабетический румянец на щеках, лбу, в области надбровных дуг и век, подбородке; • редко - липоидный некробиоз; • сердечно-сосудистая система поражается при кетоацидозе и диабетической коме;
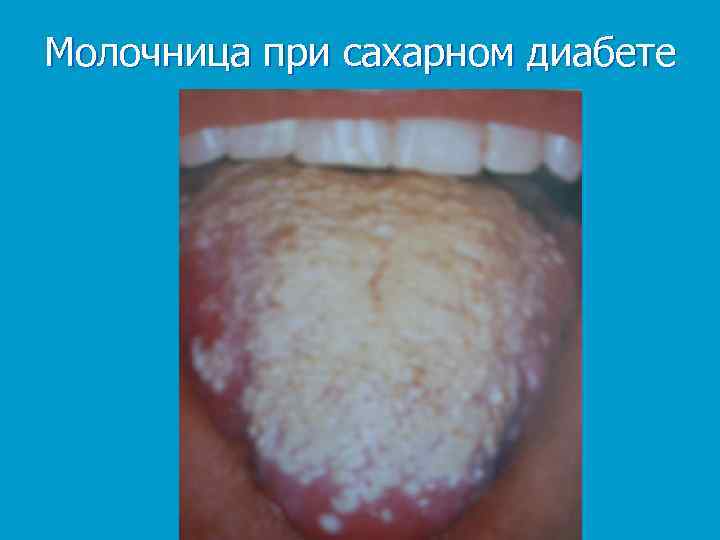
Молочница при сахарном диабете

• нередко сахарный диабет начинается с абдоминального синдрома: - боль в животе; - рвота; - жидкий стул; - гепатомегалия.

• неврологическая симптоматика: - полиневриты; - энцефалопатии; - поражение сосудов определяет прогноз заболевания (ретинопатия, нефропатия).
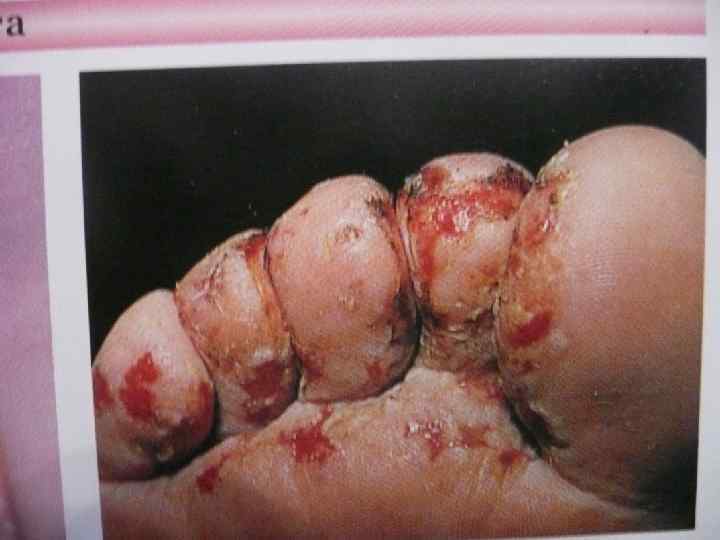
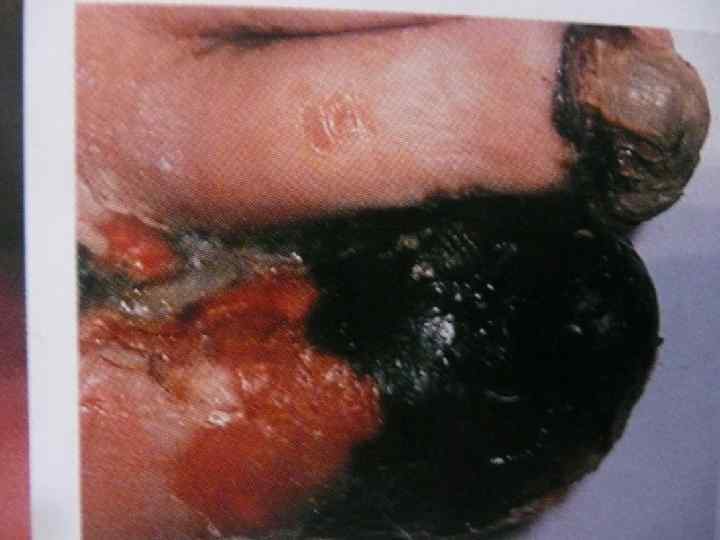
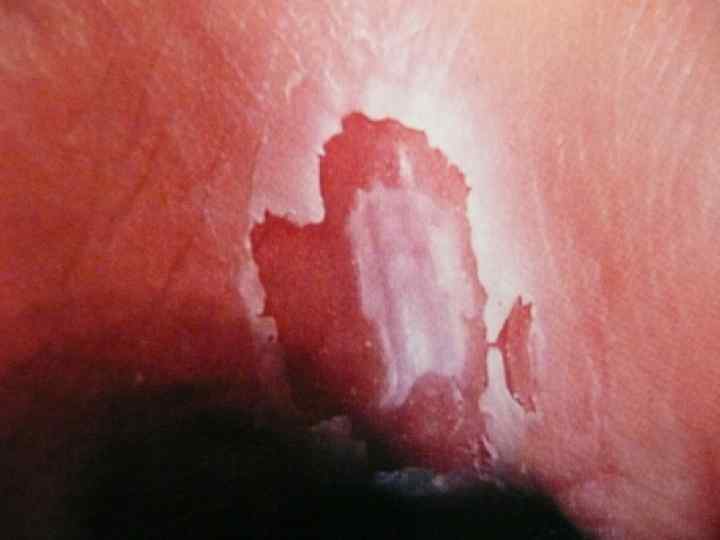


Диагностика • определение глюкозы в крови натощак и в суточной моче; • исследование гликемического и глюкозурического профиля; • исследование кетоновых тел в крови и моче.
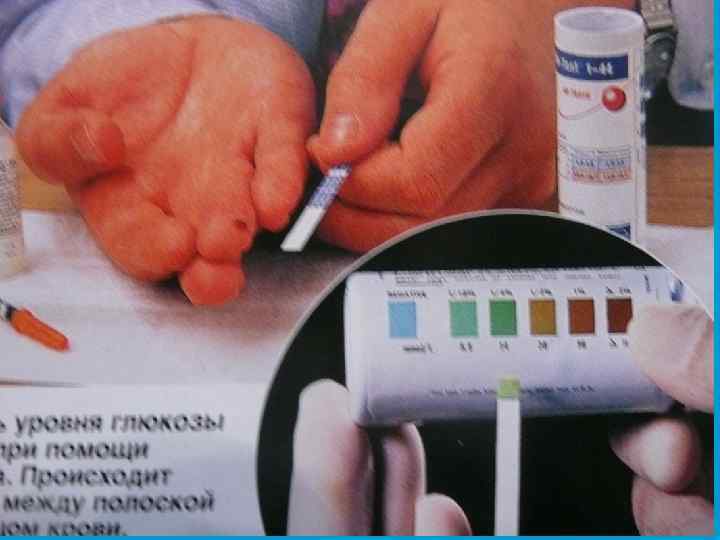
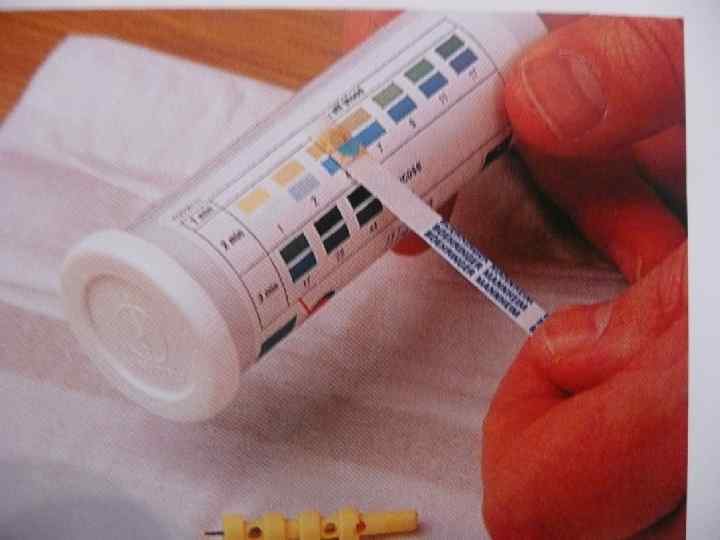
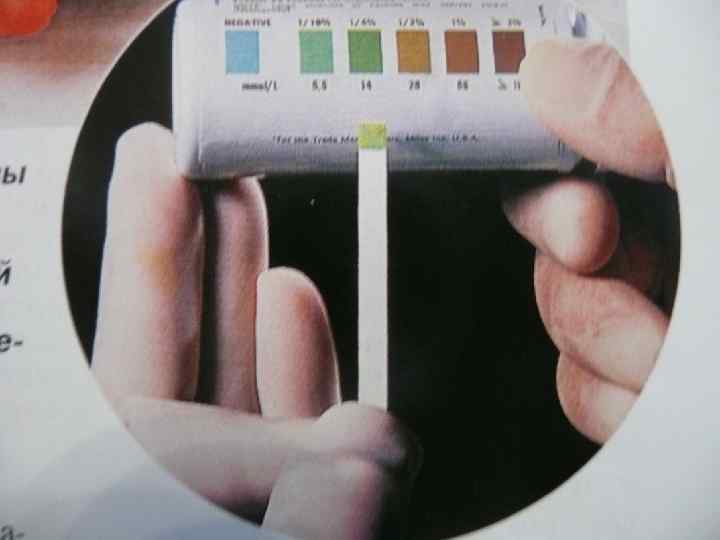

Осложнения • гипергликемическая кома; • гипогликемическая кома; • гиперлактаземическая кома; • гиперосмолярная кома (редко).

Доврачебная помощь Действия Обоснование Гипогликемическое состояние: 1. Дать пациенту съесть сахар или белый хлеб, булку, конфеты, сладкий чай. 2. Вызвать лаборанта. 3. Сообщить врачу. Гипогликемическая кома 1. Вызвать врача. 2. Вызвать лаборанта. 3. Придать пациенту устойчивое боковое положение. 4. Обеспечить внутривенный доступ. Повышение уровня сахара. Для определения уровня сахара в крови.

• Подготовить медикаменты, аппаратуру, • • инструментарий: а) 40%, 5% раствор глюкозы, 0, 9 раствор хлорида натрия, адреналин (амп), преднизолон (амп), гидрокортизон (фл) б) систему для внутривенного вливания, иглы, шприцы, жгут. Оценка достигнутого: Восстановление сознания, уровень сахара в крови больше 3, 5 ммоль/л.
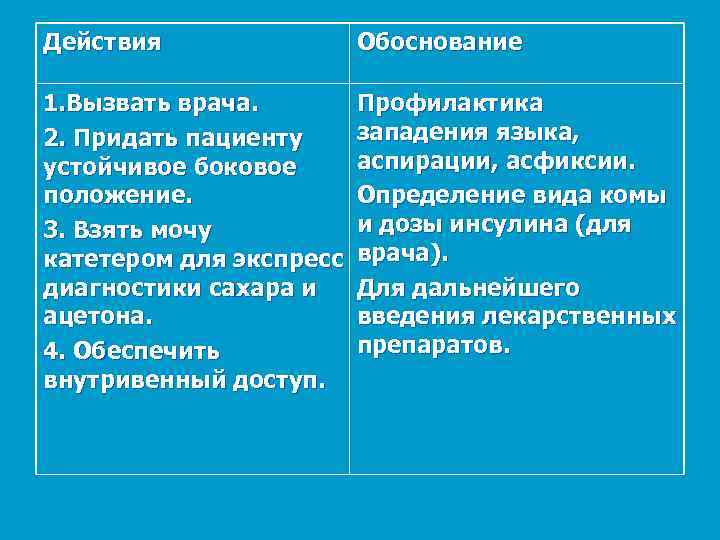
Действия Обоснование 1. Вызвать врача. 2. Придать пациенту устойчивое боковое положение. 3. Взять мочу катетером для экспресс диагностики сахара и ацетона. 4. Обеспечить внутривенный доступ. Профилактика западения языка, аспирации, асфиксии. Определение вида комы и дозы инсулина (для врача). Для дальнейшего введения лекарственных препаратов.

• Подготовить медикаменты, аппаратуру, инструментарий: • а) инсулин простой (актропин, инсулрап), 0, 9 раствор хлорида натрия (фл), глюкоза 5% (фл). • б) глюкометр, индикаторные полоски «глюкотест» , «биофан» , шприцы, иглы для внутривенного и внутримышечного введения, жгут. • Оценка достигнутого: • Произошло восстановление сознания.

Сравнительная характеристика диабетической и гипогликемической комы Признаки Диабетическая (гипергликемическая)кома Гипогликемическая кома Причины Поздняя диагностика, неадекватная доза, пропуск инъекции, сладкая пища, стрессы, заболевания, острые заболевания, перегрузки (физические и психические) Передозировка инсулина, недостаточный приём пищи после инъекции, избыточная физ. нагрузка Начало Постепенное Острое, внезапное Жалобы, предвестни ки комы Слабость, головная боль, тошнота, боли в животе Слабость, чувство голода, страх, потемнение в глазах, чувство жара, потливость Внешний вид Вид «изнурённого» больного -следствие эксикоза вид уснувшего ребёнка
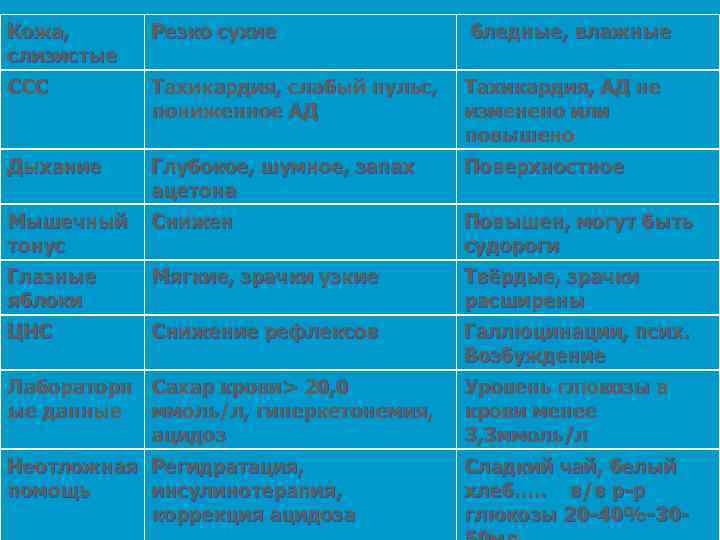
Кожа, слизистые Резко сухие бледные, влажные ССС Тахикардия, слабый пульс, пониженное АД Тахикардия, АД не изменено или повышено Дыхание Глубокое, шумное, запах ацетона Поверхностное Мышечный тонус Снижен Повышен, могут быть судороги Глазные яблоки Мягкие, зрачки узкие Твёрдые, зрачки расширены ЦНС Снижение рефлексов Галлюцинации, псих. Возбуждение Лабораторн Сахар крови> 20, 0 ые данные ммоль/л, гиперкетонемия, ацидоз Уровень глюкозы в крови менее 3, 3 ммоль/л Неотложная Регидратация, помощь инсулинотерапия, коррекция ацидоза Сладкий чай, белый хлеб…. . в/в р-р глюкозы 20 -40%-30 -





Лечение 1. Диетотерапия – полноценное питание. б: ж: у 1: 0, 75: 3, больше белков животного происхождения, уменьшение жиров (сливочное масло заменить на растительное!), уменьшение углеводов (сладостей, сахар заменить фруктозой, сахарозаменителями). Приём пищи 5 -6 раз в день. 2. Адекватная физическая нагрузка. 3. Введение адекватного количества инсулина.

Инсулин: - короткого действия; - средней продолжительности; - длительного действия.

Правила проведения инсулинотерапии: • необходимо соблюдать дозу, время и кратность • • • введения инсулина; перед употреблением флакон с суспензией встряхнуть и подогреть (t-25 -30 С); нельзя смешивать в одном шприце разные препараты инсулина; концентрированные препараты инсулина вводят ручкой-шприц «Новопен» ;

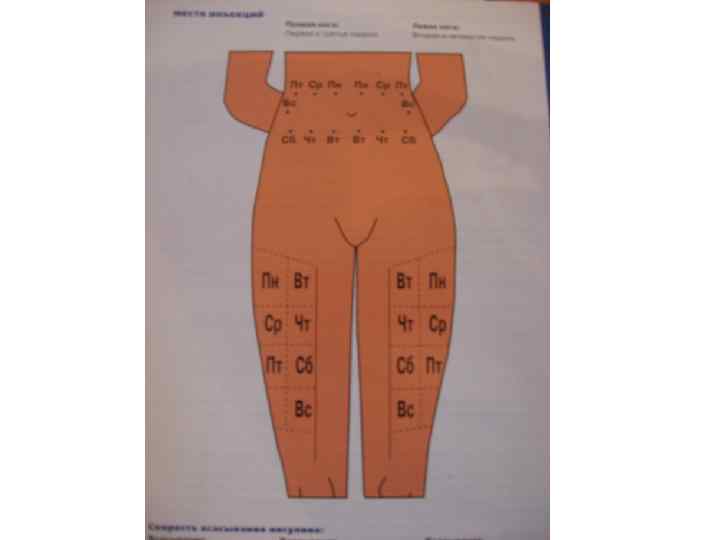
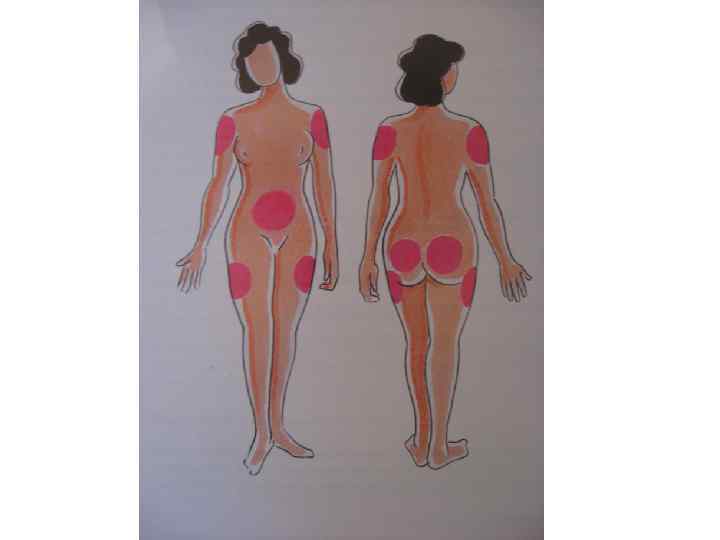
• перед инъекцией спирт с кожи должен испариться; • чередовать места введения инсулина (в одно место через 2 -3 недели); • п/ж инсулин всасывается быстрее, если его делать в живот (горячие ванны, грелка и массаж ускоряют всасывание инсулина в кровь);

• инсулин хранят в холодильнике при t +4 -6 С. • необходимо контролировать приём пищи больными после инъекции инсулина : через 15 -20 мин. после инъекции инсулина и через 3 -3, 5 часа (при введении больших доз);
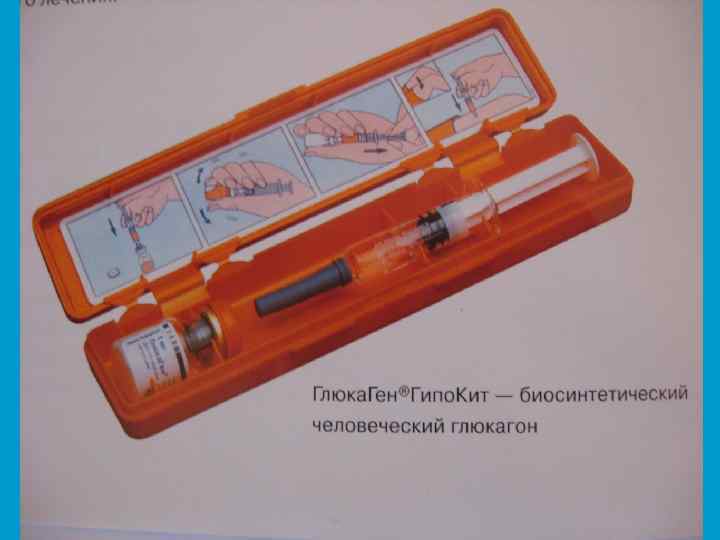



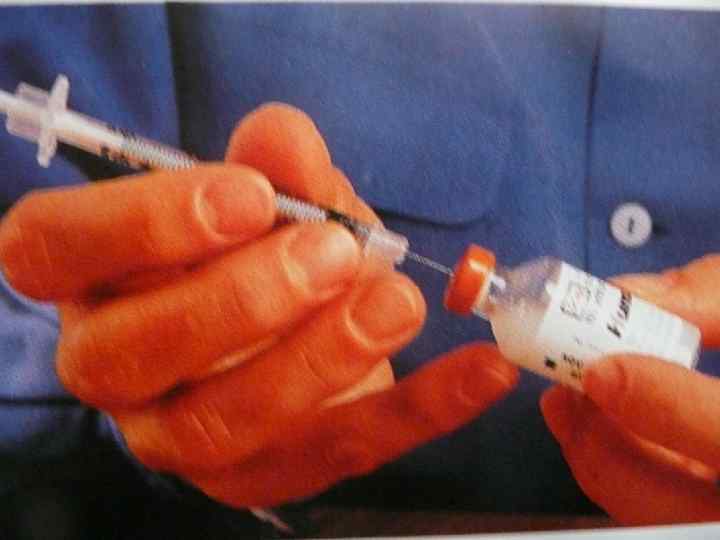
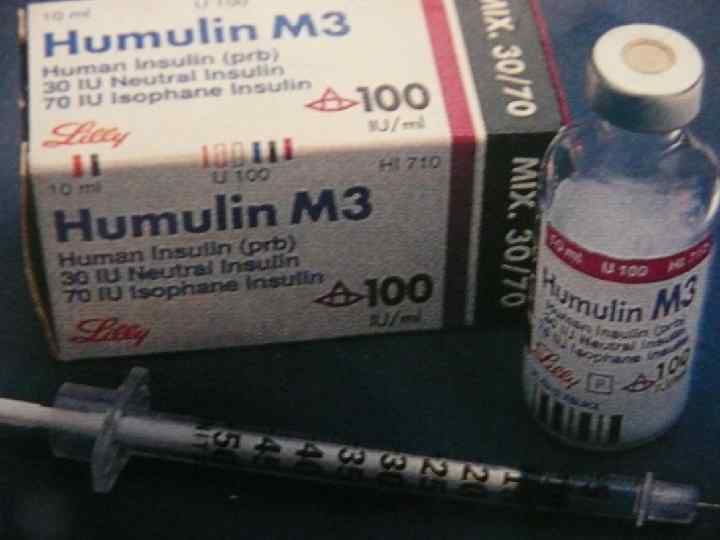
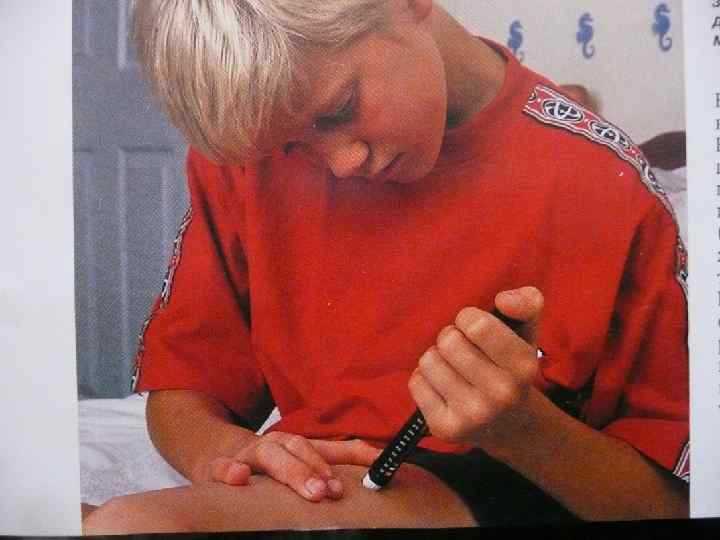
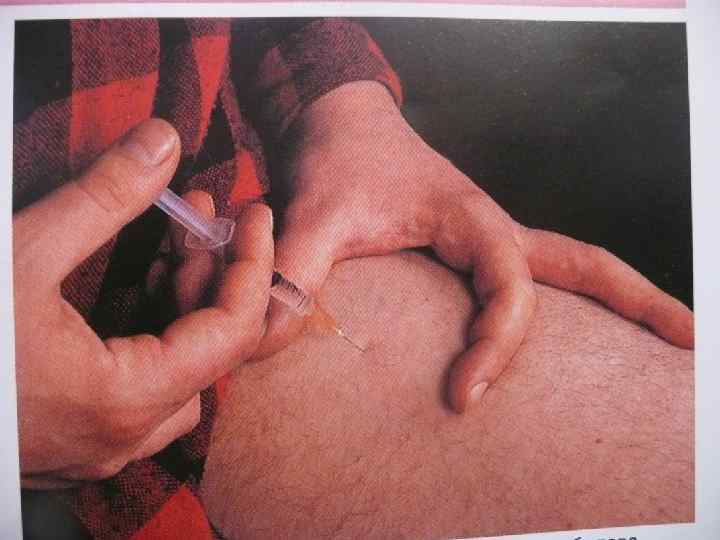


• В начальной стадии заболевания вводится инсулин короткого действия (3 инъекции перед завтраком, обедом, ужином).

• Лечение инсулином нельзя начинать с больших доз и нельзя резко менять дозу (более чем на 4 -6 ЕД/сут). Если достигнута компенсация, то пациета переводят на инсулин пролонгированного действия. Каждая инъекция инсулина представляет собой сочетание инсулина короткого действия и среднего (длительного) действия.

4. Липотропные препараты (липамид, метионин). 5. Гепатопротекторы (эссенциале, карсил). 6. Витамины. 7. Фитотерапия (лимонник китайский, элеутерококк, заманиха, стручки фасоли, листья лавра, ягоды брусники, черники, клюквы, курага, тутовник, овёс, ячмень, чеснок, лук). 8. Санаторно-курортное лечение (Минеральные воды).

• 9. Больные сахарным диабетом обязательно должны посещать «ШКОЛУ ДЛЯ ДИАБЕТИКОВ» !

Спасибо за внимание!
Сахарный диабет (испр).ppt