Углеводный обмен -сах.диабет -Титова Т.Н. 2014.ppt
- Количество слайдов: 29

САХАРНЫЙ ДИАБЕТ

САХАРНЫЙ ДИАБЕТ Эндокринно-обменное заболевание, связанное с абсолютной или относительной недостаточностью инсулина и характеризующееся хронической гипергликемией и нарушением всех видов обмена веществ. Болеет 2 -2, 5% населения Земли. МЕДИКО-СОЦИАЛЬНАЯ ЗНАЧИМОСТЬ: - частоты ИБС (инфаркт миокарда, инсульт, …) в 2 -3 раза - риска развития слепоты в 10 раз - частоты гангрены конечностей в 20 раз - средней продолжительности жизни на 2 -10% ФАКТОРЫ РИСКА развития СД (перенапряжение В-клеток): - избыточное питание и ожирение "скачки" глюкозы в крови - эндокринная патология (избыток контраинсулярных гормонов) - частые стрессы адреналин спазм сосудов, гипергликемия - цирроз печени нарушение обмена гликогена => глюкозы - атеросклероз сосудов ПЖЖ гипоксия В-клеток неакт. инсул. - нарушение обмена мочевой кислоты (подагра) и цинка - наследственная неполноценность островкового аппарата

ИНСУЛИНОВАЯ НЕДОСТАТОЧНОСТЬ ПРИ САХАРНОМ ДИАБЕТЕ со временем ~ 20 % ПАНКРЕАТИЧЕСКАЯ (абсолютная) – СД-I : ~ 80 % ВНЕПАНКРЕАТИЧЕСКАЯ (относительная) – СД-II : гипофункция / гибель Вкле-ток недостаток инсулина резистентность к инсулину ( инсул. Rp) + дефект секреции - чаще в возрасте до 25 лет - обычно в возрасте > 40 лет - аутоиммунный процесс, в крови – антитела к Вклеткам - часто ожирение (до 80%) и инсулинорезистентность тканеймишеней (метаболический синдром) - острое начало (часто после перенесенной инфекции), - часты похудание и кетоз - в крови – N или инсулина
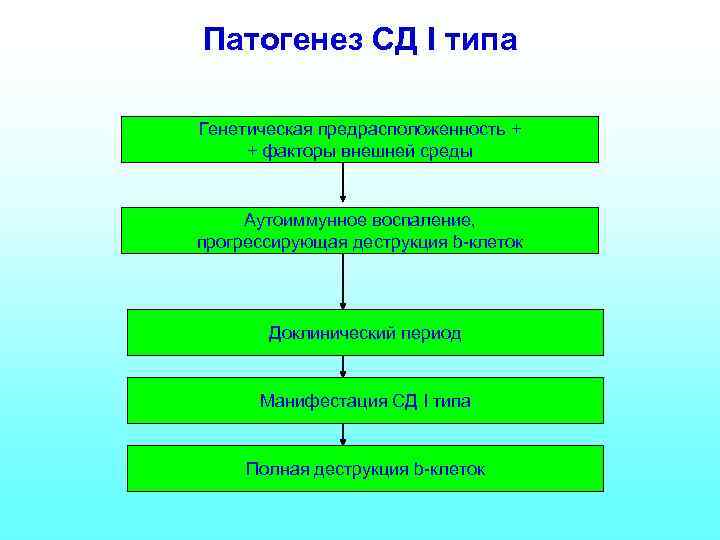
Патогенез СД I типа Генетическая предрасположенность + + факторы внешней среды Аутоиммунное воспаление, прогрессирующая деструкция b-клеток Доклинический период Манифестация СД I типа Полная деструкция b-клеток
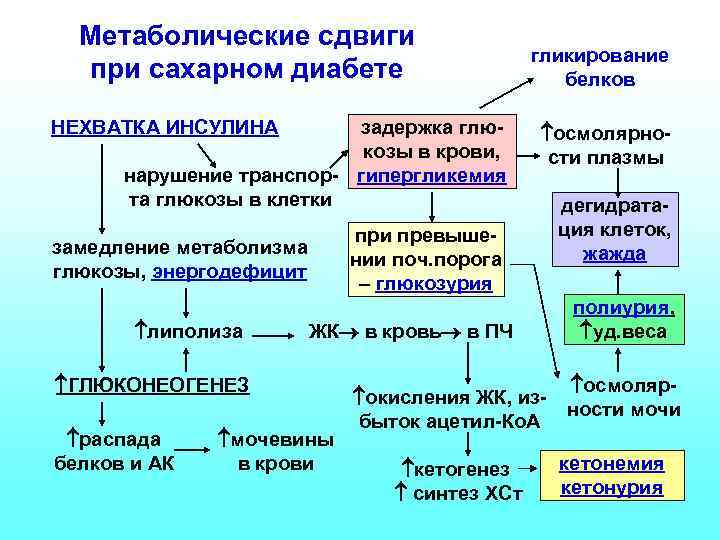
Метаболические сдвиги при сахарном диабете НЕХВАТКА ИНСУЛИНА задержка глюкозы в крови, нарушение транспор- гипергликемия та глюкозы в клетки ЖК в кровь в ПЧ ГЛЮКОНЕОГЕНЕЗ распада белков и АК осмолярности плазмы при превышении поч. порога – глюкозурия замедление метаболизма глюкозы, энергодефицит липолиза гликирование белков мочевины в крови окисления ЖК, избыток ацетил-Ко. А кетогенез синтез ХСт дегидратация клеток, жажда полиурия, уд. веса осмолярности мочи кетонемия кетонурия

ПРОЯВЛЕНИЯ САХАРНОГО ДИАБЕТА КЛИНИЧЕСКИЕ СИМПТОМЫ – слабость, полиурия, жажда, полидипсия… МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ – гипергликемия, глюкозурия, полиурия, кетоацидоз / лактацидоз… При высокой гликемии – гликирование белков + накопление сорбитола, осмотическое повреждение клеток (катаракта). МЕТАБОЛИЧЕСКИЕ ОСЛОЖНЕНИЯ – комы (кетоацидотическая, гиперосмолярная, лактацидемическая, гипогликемическая)
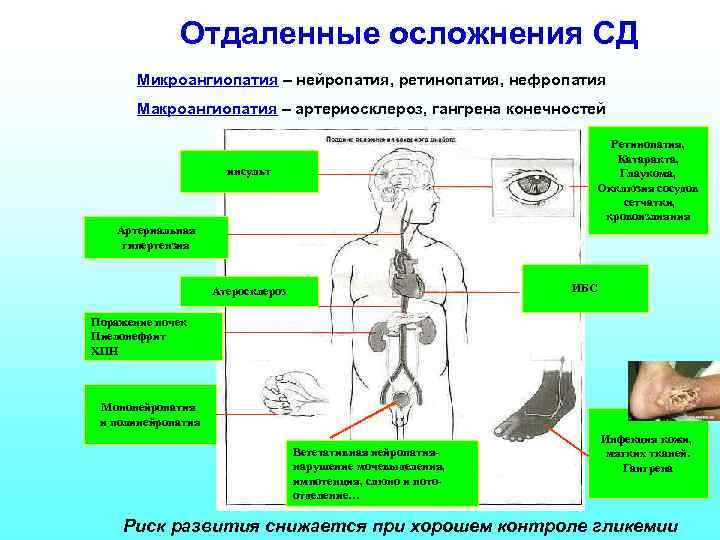
Отдаленные осложнения СД Микроангиопатия – нейропатия, ретинопатия, нефропатия Макроангиопатия – артериосклероз, гангрена конечностей Ретинопатия, Катаракта, Глаукома, Окклюзия сосудов сетчатки, кровоизлияния инсульт Артериальная гипертензия ИБС Атеросклероз Поражение почек Пиелонефрит ХПН Мононейропатия и полинейропатия Вегетативная нейропатиянарушение мочевыделения, импотенция, слюно и потоотделение… Инфекция кожи, мягких тканей. Гангрена Риск развития снижается при хорошем контроле гликемии

ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ ПРИ САХАРНОМ ДИАБЕТЕ СКРИНИНГОВЫЕ ИССЛЕДОВАНИЯ Глюкоза в крови натощак Глюкоза в крови после еды (постпрандиальная) Глюкоза в моче

НОРМЫ ГЛИКЕМИИ (рекомендации ВОЗ, 1999 г. ) Уровень глюкозы у лиц до 50 лет старше 50 лет в плазме / сыворотке крови натощак 3, 8 – 6, 1 ммоль/л 4, 7 – 6, 5 ммоль/л в цельной венозной крови натощак 3, 5 – 5, 5 ммоль/л 4, 4 – 6, 2 ммоль/л в цельной венозной крови после еды постпрандиальное повышение гликемии должно быть не более 2 ммоль/л * в артериальной крови – выше на 0, 1 -0, 2 ммоль/л ** у детей до 5 лет – ниже на 0, 3 -0, 5 ммоль/л Диагностика СД по уровню гликемии НЕ ПРОВОДИТСЯ: - на фоне острого заболевания, травмы или хирургич. вмешательства; - на фоне приема препаратов, повышающих уровень гликемии (глюкокортикоиды, тиреоидные гормоны, β-адреноблокаторы и др. ); - у больных с циррозом печени.

Глюкоза в моче – появляется при превышении почечного порога (9 -12 ммоль/л). При сахарном диабете почечный порог для глюкозы может возрастать вследствие нефропатии ! Целесообразно исследовать суточную мочу.
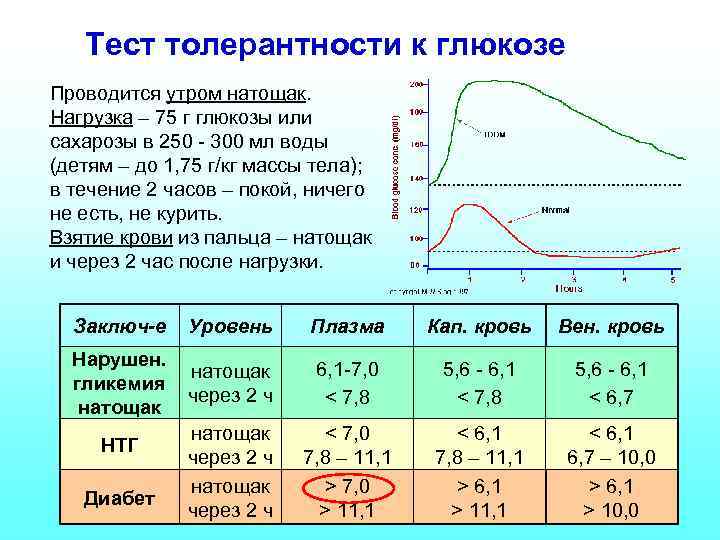
Тест толерантности к глюкозе Проводится утром натощак. Нагрузка – 75 г глюкозы или сахарозы в 250 - 300 мл воды (детям – до 1, 75 г/кг массы тела); в течение 2 часов – покой, ничего не есть, не курить. Взятие крови из пальца – натощак и через 2 час после нагрузки. Заключ-е Уровень Плазма Кап. кровь Вен. кровь Нарушен. гликемия натощак через 2 ч 6, 1 -7, 0 < 7, 8 5, 6 - 6, 1 < 6, 7 натощак через 2 ч < 7, 0 7, 8 – 11, 1 > 7, 0 > 11, 1 < 6, 1 7, 8 – 11, 1 > 6, 1 > 11, 1 < 6, 1 6, 7 – 10, 0 > 6, 1 > 10, 0 НТГ Диабет

Уровень глюкозы в крови непостоянен Он зависит: - от приема (или пропуска приема) пищи и ее состава, - от принимаемых лекарств, - от интенсивности физических нагрузок, - от эмоционального состояния пациента, - от времени суток, - и даже от погодных условий. В. В. Вельков, 2008

Гликированный гемоглобин (Hb. A 1 c) - «память» о глюкозе в крови Продукт неферментативного связывания Hb с глюкозой. Показатель среднего уровня гликемии за последние 2 -4 мес, определяется только степенью гипергликемии и ее длительностью. Не зависит от времени суток, стрессов, физической нагрузки, приема пищи и лекарств… Не подменяет определение гликемии, а дополняет его.

Hb. A 1 c в норме и при патологии В норме – 4, 0 -6, 0 % от общего Hb У больных СД: o 5 -6, 5 % - хорошая компенсация o 7 -9% - субкомпенсация o 9% и выше – декомпенсация. Уровень Hb. A 1 c нормализуется на 6 -8 неделе после достижения нормального уровня глюкозы.

Хроматографическое определение Hb. A 1 c Bio-Rad D-10 • Метод ВЭЖХ (референсный) • CV < 1 -2 % • Полностью автоматический анализ из первичной пробирки • Автоматическая промывка системы • До 120 тестов в день • Продолжительность исследования - 3 мин
Электрофоретическое определение Hb. A 1 c

Фруктозамины Продукт неферментативного связывания плазменных белков (альбумин, глобулины) с глюкозой. Показатель среднего уровня гликемии за последние 1 -3 недели (время жизни плазменных белков). Определяется степенью гипергликемии и ее длительностью, не зависит от приема пищи. Тест удобен для оценки гликемии при смене лекарственного препарата или коррекции дозы основного препарата.
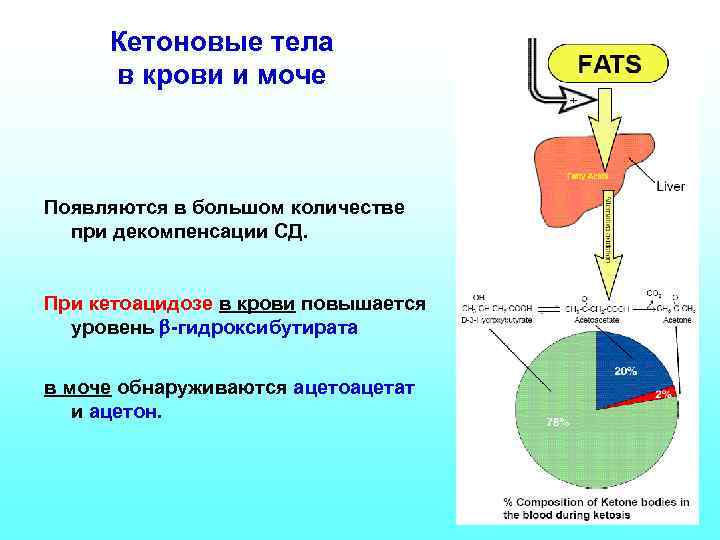
Кетоновые тела в крови и моче Появляются в большом количестве при декомпенсации СД. При кетоацидозе в крови повышается уровень -гидроксибутирата в моче обнаруживаются ацетоацетат и ацетон.
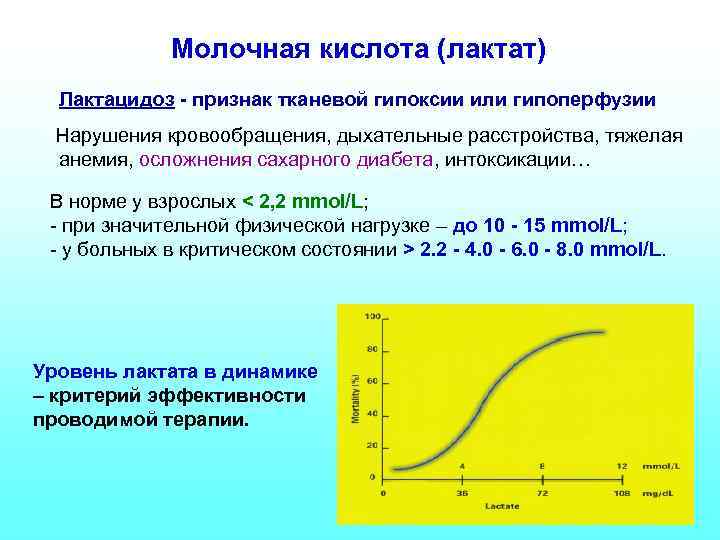
Молочная кислота (лактат) Лактацидоз - признак тканевой гипоксии или гипоперфузии Нарушения кровообращения, дыхательные расстройства, тяжелая анемия, осложнения сахарного диабета, интоксикации… В норме у взрослых < 2, 2 mmol/L; - при значительной физической нагрузке – до 10 - 15 mmol/L; - у больных в критическом состоянии > 2. 2 - 4. 0 - 6. 0 - 8. 0 mmol/L. Уровень лактата в динамике – критерий эффективности проводимой терапии.
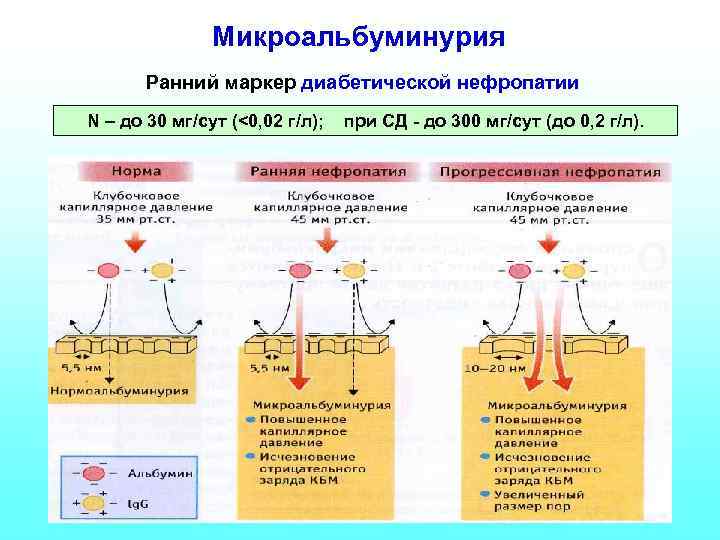
Микроальбуминурия Ранний маркер диабетической нефропатии N – до 30 мг/сут (<0, 02 г/л); при СД - до 300 мг/сут (до 0, 2 г/л).

Дополнительные исследования - Гормоны - иммунореактивный инсулин, С-пептид, проинсулин, СТГ, кортизол, глюкагон в сыворотке крови; - Антитела к В-клеткам, глутаматдекарбоксилазе, инсулину в сыворотке крови; - Показатели липидного обмена (триглицериды, холестерин общий и ХС ЛПВП); - С-реактивный белок (количественно). При СД-1 уровень CRP повышен в 3 раза по сравнению с нормой, у пациентов с осложнениями СД-1 - в 5 раз. - Ретикулоциты - в норме 0, 2 -1, 0% эритроцитов. При СД ретикулоциты вследствие гликирования мембранных белков эритроидных клеток и гипоксии костного мозга.
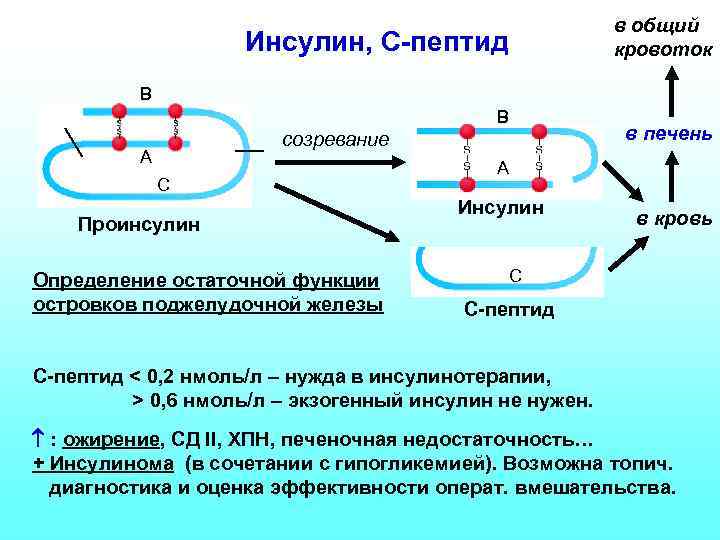
в общий кровоток Инсулин, С-пептид B созревание А C Проинсулин Определение остаточной функции островков поджелудочной железы B в печень А Инсулин в кровь C С-пептид < 0, 2 нмоль/л – нужда в инсулинотерапии, > 0, 6 нмоль/л – экзогенный инсулин не нужен. : ожирение, СД II, ХПН, печеночная недостаточность… + Инсулинома (в сочетании с гипогликемией). Возможна топич. диагностика и оценка эффективности операт. вмешательства.

Мониторинг течения / лечения СД Лечение проводится в течение всей жизни. Цель – поддержание приемлемого уровня гликемии (низкокалорийная диета, сахароснижающие препараты, инсулин) и профилактика развития осложнений. Ежегодно проверяется кровоснабжение ног, АД, состояние сетчатки и нервной системы, уровень ХС и ТГ.
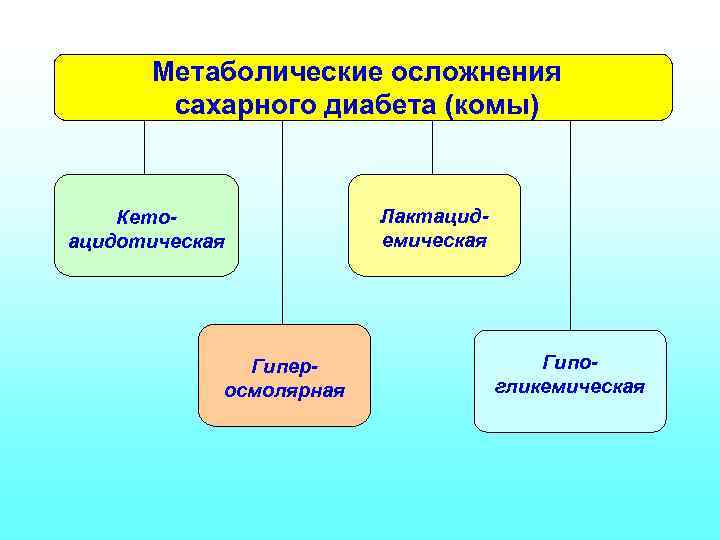
Метаболические осложнения сахарного диабета (комы) Кетоацидотическая Гиперосмолярная Лактацидемическая Гипогликемическая

Кетоацидотическая кома Чаще развивается при СД-I. Причина – накопление кетоновых тел в организме, токсическое действие на ЦНС. Постепенная утрата контакта, потеря сознания, АД, тахикардия, дыхание Куссмауля, рвота, боли в животе. Кожа сухая, тонус глазных яблок понижен. Может быть запах гнилых фруктов. Гипергликемия (16– 44 ммоль/л), глюкозурия, кетонурия, метаболический ацидоз, калий N , лейкоцитоз, сгущ. крови Лабораторные исследования: глюкоза в плазме или цельной крови - ежечасно, калий, натрий, хлориды – каждые 2 часа, КОС - каждые 2 часа (р. Н, р. СО 2, HCO 3 -), осмолярность плазмы, мочевина, (креатинин) в сыворотке. ЛЕЧЕНИЕ: инфузии жидкости (физраствор, реже - бикарбонат Na), введение инсулина (в/в 6 ед/час, далее с 5% глюкозой), солей калия (по показаниям), мочегонных, гепарина (по показаниям).

Гиперосмолярная кома Чаще развивается у пожилых пациентов при СД-II. Причина – чрезмерная гипергликемия при отсутствии кетоацидоза (на фоне тяжелых заболеваний или дегидратации при лечении глюкокортикоидами, мочегонными и т. д. ) Возможны тромбоэмболические осложнения, летальность высокая. Медленное развитие (в течение 5 -10 дней). Частое поверхностное дыхание, кожа сухая, тонус глазных яблок понижен, to – N-. Гиперосмолярность плазмы (> 320 -350 мосм/л), гипергликемия (до 55 ммоль/л), глюкозурия, может быть незначительный кетоз, мочевина, Na ; Cl, K, гематокрит, Hb, СОЭ, лейкоцитоз, КОС – в норме. Склонность к тромбозам. Лабораторные исследования: глюкоза в плазме или цельной крови, калий, натрий, хлориды, осмолярность плазмы, мочевина и креатинин в сыворотке. ЛЕЧЕНИЕ: инфузии жидкости (физраствор, осторожно – гипотонический р-р), медленное введение инсулина. Иногда - гепарин…

Лактацидемическая кома Развивается чаще у пожилых людей при лечении бигуанидами, фенформином + при тяжелом шоке, панкреатите и т. д. Причина – активация периферического гликолиза + угнетение глюконеогенеза из лактата (гипоперфузия печени и почек). Относительно быстрое развитие. Гипервентиляция, боли в мышцах, тошнота и рвота, to и тонуса глазных яблок, кожа сухая. Глюкоза N или слегка , глюкозурии и кетонурии нет, тяжелый метаболический ацидоз ( лактат до 5 -10 ммоль/л), Na, K. Лабораторные исследования: КОС, лактат, калий, глюкоза в плазме или цельной крови, натрий, хлориды, мочевина, (креатинин) в сыворотке. ЛЕЧЕНИЕ: инфузии жидкости (физраствор, бикарбонат Na - медл. ), введение солей калия.

Гипогликемическая кома Развивается чаще при СД-I в результате: • передозировки инсулина, • пропуска приема пищи после его введения, • при значительной физической активности больного. • у детей м. б. при интоксикации салицилатами / парацетамолом. Причина – недостаток глюкозы в клетках ЦНС ( инсулиннезависимый транспорт глюкозы => клеточный энергодефицит). Чувство голода, потливость, головная боль, агрессивность, дрожь. Возможна очаговая неврологическая симптоматика. Кожа влажная, тонус глазных яблок нормальный. При хронической гипогликемии - психические нарушения. Лабораторные исследования: глюкоза в плазме или цельной крови ( до 2, 2– 3, 0 ммоль/л или N), остальные показатели – в N. ЛЕЧЕНИЕ: в/в и per os - 40% глюкоза, п/к или в/м - адреналин.

СПАСИБО ЗА ВНИМАНИЕ!!!
Углеводный обмен -сах.диабет -Титова Т.Н. 2014.ppt