СД 2013.ppt
- Количество слайдов: 46

САХАРНЫЙ ДИАБЕТ профессор Т. В. Коваленко

Сахарный диабет гетерогенная группа заболеваний, характеризующихся хронической гипергликемией, возникающей в результате нарушения секреции, действия инсулина либо обоих факторов одновременно

Этиологическая классификация нарушений гликемии (ВОЗ, 1999) Сахарный диабет 1 типа (деструкция -клеток, приводящая к абсолютной инсулиновой недостаточности) Аутоиммунный Идиопатический

Этиологическая классификация нарушений гликемии (ВОЗ, 1999) Сахарный диабет 2 типа С преобладанием инсулинорезистентности и относительной инсулиновой недостаточностью С преобладанием секреторного дефекта, инсулинорезистентностью или без нее

Этиологическая классификация нарушений гликемии (ВОЗ, 1999) Другие специфические типы сахарного диабета 1. генетические дефекты функции -клеток (MODY диабет) – моногенные дефекты синтеза инсулина 2. генетические дефекты действия инсулина (инсулинорезистентность типа А и др. ) – обусловлены выраженной инсулинорезистентностью 3. заболевания поджелудочной железы (панкреатит, травма, опухоль, кистозный фиброз, панкреатэктомия) 4. эндокринопатии (болезнь и синдром Кушинга, акромегалия, феохромацитома, тиреотоксикоз) – гиперпродукция контринсулярных гормонов

Этиологическая классификация нарушений гликемии (ВОЗ, 1999) Другие специфические типы сахарного диабета 5. СД, индуцированный лекарственными или химическими агентами (никотиновая кислота, глюкокортикоиды, ТГ, агонисты α- и βадренорецепторов, α-интерфероны, тиазиды) 6. инфекции (ЦМВИ, врожденная краснуха) 7. другие генетические синдромы, ассоциированные с СД (синдром Дауна, Клайнфельтера, Лоуренса-Муна. Барде-Бидля, Прадера-Вилли, Тернера)

Этиологическая классификация нарушений гликемии (ВОЗ, 1999) Гестационный сахарный диабет нарушение углеводного обмена, диагностированное во время беременности

Сахарный диабет 1 типа Аутоиммунное заболевание у генетически предрасположенных лиц, при котором длительно текущий хронический лимфоцитарный инсулит приводит к деструкции β-клеток с развитием инсулиновой недостаточности

Стадии развития СД 1 типа 1. генетическая предрасположенность предрасполагающие и протекторные гены системы HLA 2. пусковой момент - воздействие провоцирующего фактора (вирусы, инородные белки, токсины) 3. активный аутоиммунный процесс - появление аутоантител к структурам -клеток 4. клиническая манифестация – после гибели 80 -90% клеток 5. полная деструкция -клеток

Аутоиммунный СД 1 типа характеризуется: деструкцией β-клеток наличием аутоантител абсолютной инсулиновой недостаточностью полной инсулинозависимостью тяжелым течением с тенденцией к кетоацидозу ассоциацией с генами HLA

Доказательства аутоиммунной природы СД 1 типа: ь клеточный и гуморальный аутоиммунитет против островковых клеток ь высокая ассоциация с генами HLA-DQ и -DR ь ассоциация с другими аутоиммунными заболеваниями

Аутоантитела-маркеры β-клеточной деструкции 1. Островково-клеточные цитоплазматические антитела - ICA 2. Антиинсулиновые антитела - IAA 3. Антитела к протеину островковых клеток – глютаматдекарбоксилазе ( GAD ) и тирозинфосфатазе

Факторы, инициирующие аутоагрессию в β-клетках (триггеры) вирусные инфекции (Коксаки В, краснуха, паротит, корь, ветряная оспа, ЦМВИ, гепатит) фактор питания - раннее употребление коровьего молока (гипотеза антигенной мимикрии – сходство антител к бычьему сывороточному альбумину и ICA-антител) химические агенты и токсины, разрушающие βклетки (нитрозамины, содержащиеся в некоторых пищевых продуктах, и др. )

Идиопатический диабет 1 типа Также протекает с деструкцией β-клеток и склонностью к кетоацидозу, но без признаков аутоиммунного процесса (специфических аутоантител и ассоциации с HLA – системой). Эта форма заболевания характерна для пациентов африканского и азиатского происхождения.
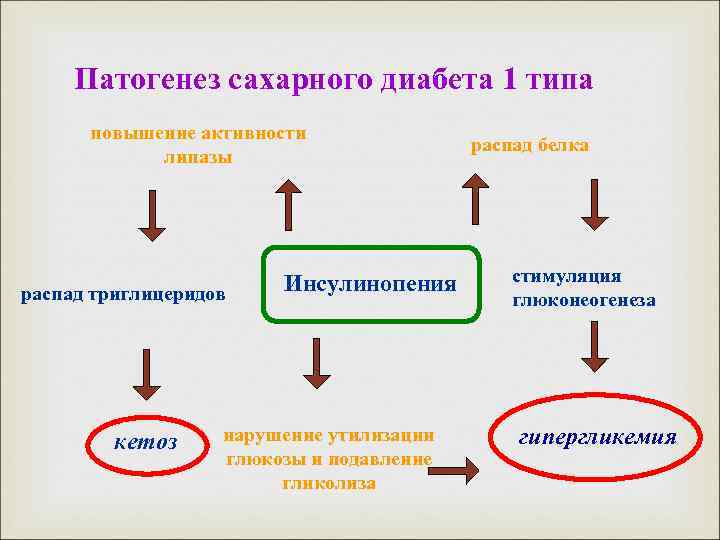
Патогенез сахарного диабета 1 типа повышение активности липазы распад триглицеридов кетоз Инсулинопения нарушение утилизации глюкозы и подавление гликолиза распад белка стимуляция глюконеогенеза гипергликемия

Риск развития СД 1 типа (%) Общая популяция Потомки матерей с диабетом 0, 4 2 Потомки отцов с диабетом 6, 1 Потомки двух больных СД родителей 30 Монозиготные близнецы 30 -50

Особенности СД 1 типа СД молодых (манифестация до 40 лет) Очерченное начало Бурная манифестация Склонность к кетоацидозу Быстрое развитие комы при отсутствии своевременной диагностики и лечения

Сахарный диабет 2 типа Генетически детерминированное заболевание, в основе патогенеза которого лежит инсулинорезистентность, реализующаяся на фоне секреторной дисфункции β-клеток

Инсулинорезистентность ИР – недостаточный биологический ответ клеток инсулинзависимых тканей (печень, мышцы, жировая ткань) на достаточное содержание инсулина Длительное время компенсируется гиперинсулинемией Генез ИР: генетические факторы, ожирение, образ жизни и питание

Секреторный дефект β-клеток Характеризуется снижением первой фазы секреторного ответа на нагрузку глюкозой, повышением концентрации проинсулина, нарушением ритма колебаний секреции инсулина и др. Является следствием генетического дефекта β-клеток, глюкозотоксичности, липотоксичности Глюкозотоксичность – повреждающее действие длительно существующей гипергликемии на секрецию инсулина

Особенности СД 2 типа СД пожилых (манифестация после 40 лет) Стертое начало Длительное субклиническое течение Отсутствие склонности к кетоацидозу Диагностика путем скрининга гликемии Провоцирующий фактор у 70% пациентов – ожирение

Клинические симптомы СД 1 типа Полиурия Полидипсия Потеря массы тела Сухость во рту Запах ацетона в выдыхаемом воздухе Сухость кожи Изменение аппетита Рвота Боли в животе Головная боль Фурункулез, зуд кожи

Клинические симптомы СД 2 типа чаще в период полового созревания ассоциируется с ожирением, АГ, гиперхолестеринемией, черным акантозом, гирсутизмом, поликистозом яичников абсолютного дефицита инсулина нет, повышение Спептида и инсулина антитела к антигенам поджелудочной железы отрицательные у 20% больных детского возраста – возможен кетоацидоз в дебюте, потеря массы у 20% больных детского возраста – гипергликемии предшествует глюкозурия в течение 1 -3 лет

Диагностические критерии СД и других категорий гипергликемии (ВОЗ, 1999 г. ) Диагноз Глюкоза в цельной капиллярной крови, ммоль/л Сахарный диабет Натощак 6, 1 Через 2 часа после нагрузки глюкозой или оба показателя 11, 1 НТГ Натощак (если определяется) 6, 1 Через 2 часа после нагрузки глюкозой 7, 8 и 11, 1 Нарушенная гликемия натощак Натощак >5, 6 и < 6, 1 Через 2 часа после нагрузки глюкозой (если определяется) 7, 8

Питание при сахарном диабете Для того, чтобы рассчитать ребенку с СД суточную потребность в килокалориях, пользуются формулой расчета стандартной физиологической диеты: 1000+(n х 100) где n – число лет, 1000 – суточная калорийность, которая необходима ребенку в 1 год. В период полового созревания (подростковый возраст – 15 -18 лет) потребность в калориях может меняться в зависимости от пола: у мальчиков она увеличивается до 2500 -3000 ккал в день, у девочек уменьшается до 1800 -2300 ккал.

Питание при сахарном диабете Как и у здоровых, суточная калорийность пищи покрывается на 50 -55% за счет углеводов, на 1520% за счет белков и на 30% за счет жиров. Наиболее калорийными являются жиры, при их усвоении выделяется 9 ккал на 1 грамм жира; сгорая, 1 грамм белков выделяет 4 ккал, 1 грамм углеводов - 4 ккал.

Питание при сахарном диабете Суточный калораж на каждый прием лучше распределить так: Первый завтрак – 20 -25% Второй завтрак – 10 -15% Обед – 25 -30% Полдник – 5 -10% Ужин – 20 -25% Второй ужин – 5 -10%

Питание при сахарном диабете Продукты, содержащие белки: мясо рыба творог яйца сыр Продукты, содержащие жиры: масло растительное масло сливочное Эти продукты назначаются в физиологических количествах

Питание при сахарном диабете При составлении диеты калорийность углеводов измеряют не в калориях, а в калорийных эквивалентах – ХЕ (за стандарт 1 ХЕ принимают 12 г углеводов) Группы продуктов: зерновые некоторые овощи (картофель, кукуруза) жидкие молочные продукты фрукты, ягоды

Питание при сахарном диабете Продукты, не повышающие сахар в крови, не нуждающиеся в подсчете: зелень, грибы, овощи (капуста, редис, репа, кабачки, баклажаны, тыква, перец, огурцы, томаты), в умеренном количестве – бобовые в физиологическом количестве – продукты богатые жиром (масло сливочное и растительное, майонез, сметана), белковые и белково-жировые продукты (рыба, мясо, птица, яйца, творог)
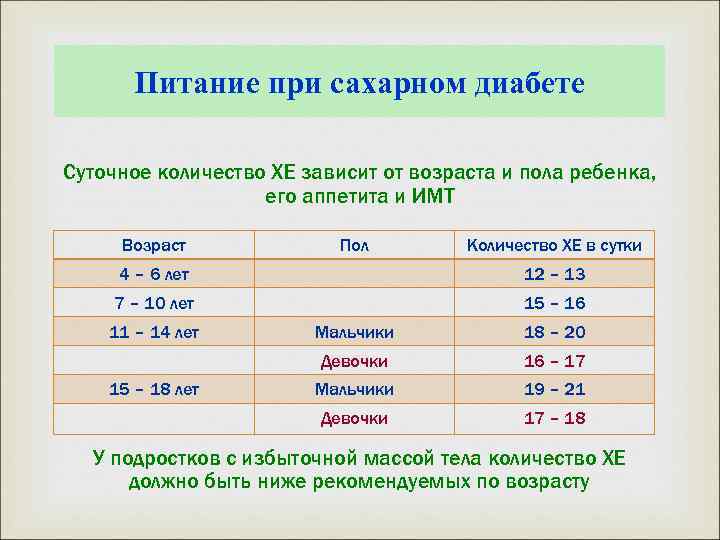
Питание при сахарном диабете Суточное количество ХЕ зависит от возраста и пола ребенка, его аппетита и ИМТ Возраст Пол Количество ХЕ в сутки 4 – 6 лет 12 – 13 7 – 10 лет 15 – 16 11 – 14 лет 18 – 20 Девочки 16 – 17 Мальчики 19 – 21 Девочки 15 – 18 лет Мальчики 17 – 18 У подростков с избыточной массой тела количество ХЕ должно быть ниже рекомендуемых по возрасту

Питание при сахарном диабете За один основной прием пищи не рекомендуется съедать более 6 ХЕ, а за сутки не более 25 ХЕ
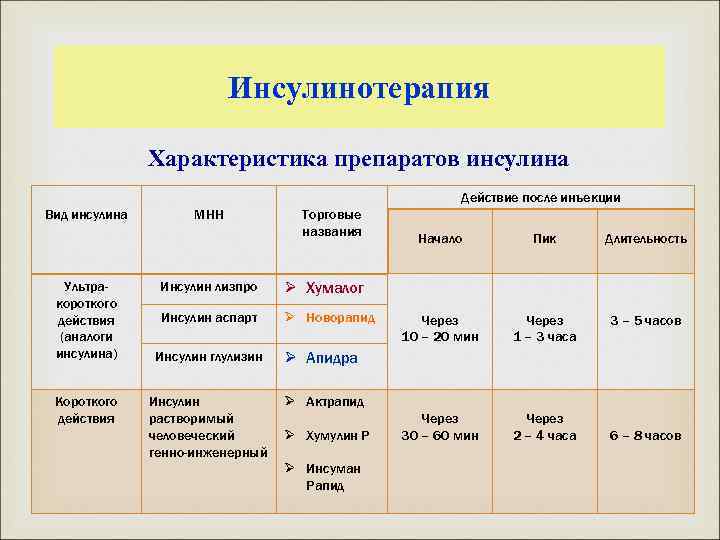
Инсулинотерапия Характеристика препаратов инсулина Действие после инъекции Вид инсулина Ультракороткого действия (аналоги инсулина) Короткого действия МНН Торговые названия Инсулин лизпро Ø Новорапид Пик Длительность Через 10 – 20 мин Через 1 – 3 часа 3 – 5 часов Через 30 – 60 мин Через 2 – 4 часа Ø Хумалог Инсулин аспарт Начало Инсулин глулизин Ø Апидра Инсулин растворимый человеческий генно-инженерный Ø Актрапид Ø Хумулин Р Ø Инсуман Рапид 6 – 8 часов
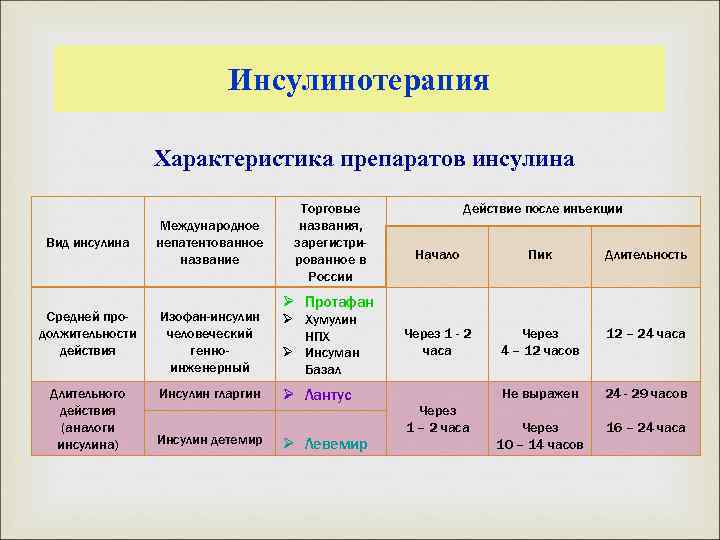
Инсулинотерапия Характеристика препаратов инсулина Вид инсулина Международное непатентованное название Средней продолжительности действия Изофан-инсулин человеческий генноинженерный Длительного действия (аналоги инсулина) Инсулин гларгин Инсулин детемир Торговые названия, зарегистрированное в России Действие после инъекции Начало Пик Длительность Через 1 - 2 часа Через 4 – 12 часов 12 – 24 часа Не выражен 24 - 29 часов Через 10 – 14 часов 16 – 24 часа Ø Протафан Ø Хумулин НПХ Ø Инсуман Базал Ø Лантус Ø Левемир Через 1 – 2 часа

Преимущества использования инсулинов ультракороткого действия 1. Улучшают качество жизни больных: - удобство применения (непосредственно перед едой) - возможность применения после еды (при изменяющемся аппетите) - уменьшение риска гипогликемий - гибкость режима питания 2. Улучшают состояние углеводного обмена: - снижение уровня постпрандиальной гликемии и перепадов гликемии - снижение уровня гликированного гемоглобина (в основном при одновременной оптимизации базальной инсулинотерапии)

Показания для перевода на ультракороткие инсулины дети первых лет жизни с непостоянным аппетитом подростки при расширении режима жизни и питания склонность к гипогликемиям лабильное течение заболевания со значительными колебаниями гликемии

Инсулинотерапия Потребность в инсулине в детском возрасте Возрастной период Потребность в инсулине, ед/кг/сутки Дебют 0, 5 – 0, 6 Ремиссия < 0, 4 Препубертатный 0, 6 – 1, 0 Пубертатный 1, 0 – 2, 0 Постпубертатный После пубертатного «скачка в росте» потребность в инсулине обычно снижается и соответствует потребности в период препубертата

Инсулинотерапия Распределение дозы инсулина Перед завтраком и обедом – 2/3 суточной дозы Перед ужином и сном – 1/3 суточной дозы

Рекомендации по физической активности ФА повышает качество жизни, но не является методом сахароснижающей терапии при СД 1 типа ФА повышает риск гипогликемии во время и после нагрузки, поэтому основная задача – профилактика гипогликемии, связанной с ФА Профилактика гипогликемии при кратковременной ФА (не более 2 часов) – дополнительный прием углеводов: ü измерить гликемию перед и после ФА и решить, нужно ли дополнительно принять 1 – 2 ХЕ (медленно усваиваемых углеводов) до и после ФА ü в отсутствие самоконтроля необходимо принять 1 – 2 ХЕ до и 1 – 2 ХЕ после ФА

Рекомендации по физической активности Профилактика гипогликемии при длительной ФА (более 2 часов) – снижение дозы инсулина, поэтому длительные физические нагрузки должны быть запланированными: Ø уменьшить дозу препаратов инсулина короткого и продленного действия, которые будут действовать во время и после ФА, на 20 – 50% Ø во время и после длительной ФА: дополнительный самоконтроль гликемии каждые 2 – 3 часа, при необходимости – прием 1 – 2 ХЕ медленно усваиваемых углеводов (при уровне глюкозы < 7 ммоль/л) или быстро усваиваемых углеводов (при уровне глюкозы < 5 ммоль/л)

Рекомендации по физической активности Больным СД 1 типа, проводящим самоконтроль и владеющим методами профилактики гипогликемии, можно заниматься любыми видами ФА, в том числе спортом, с учетом следующих противопоказаний и мер предосторожности: Временные противопоказания к ФА: Ø уровень глюкозы плазмы выше 13 ммоль/л в сочетании с кетонурией или выше 16 ммоль/л, даже без кетонурии (в условиях дефицита инсулина ФА будет усиливать гипергликемию) Ø гемофтальм, отслойка сетчатки, первые полгода после лазеркоагуляции, неконтролируемая АГ Осторожность и дифференцированный подход к выбору вида ФА при: Ø занятиях видами спорта, при которых трудно купировать гипогликемию (подводное плавание, дельтапланеризм. серфинг и т. д. ) Ø нарушении распознавания гликемии

Фазы СД Декомпенсация Компенсация Ремиссия Кома

Критерии компенсации СД Отсутствие манифестных признаков СД При динамическом наблюдении темпы физического и полового развития в соответствии с возрастом Отсутствие гепатомегалии Суточная глюкозурия менее 5% СЦП Глюкозурия в разовой моче менее 10 г/л

Критерии компенсации СД ( ISPAD, 2009 ) Гликемия натощак или до еды 5 - 8 ммоль/л /3, 6 – 5, 6 Гликемия постпрандиальная 5 – 10 4, 5 - 7 Гликемия перед сном 6, 7 – 10 4 – 5, 6 Гликемия ночью 4, 5 – 9 3, 6 – 5, 6 Hb. A 1 c < 7, 5% < 6, 05%
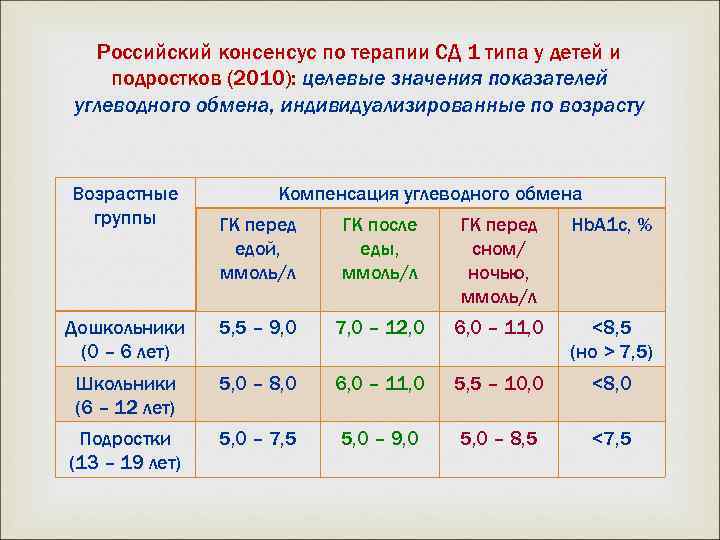
Российский консенсус по терапии СД 1 типа у детей и подростков (2010): целевые значения показателей углеводного обмена, индивидуализированные по возрасту Возрастные группы Компенсация углеводного обмена ГК перед едой, ммоль/л ГК после еды, ммоль/л ГК перед сном/ ночью, ммоль/л Hb. A 1 c, % Дошкольники (0 – 6 лет) 5, 5 – 9, 0 7, 0 – 12, 0 6, 0 – 11, 0 <8, 5 (но > 7, 5) Школьники (6 – 12 лет) 5, 0 – 8, 0 6, 0 – 11, 0 5, 5 – 10, 0 <8, 0 Подростки (13 – 19 лет) 5, 0 – 7, 5 5, 0 – 9, 0 5, 0 – 8, 5 <7, 5

Спасибо за внимание!
СД 2013.ppt