Диабет (ИНТЕНС. ТЕР.).ppt
- Количество слайдов: 89

Сахарный диабет Патогенетические подходы, интенсивная терапия проф. Егоров

• По данным отечественных авторов среди эндокринных синдромов одним из самых распространенных и прогностически неблагоприятных являются критические состояния, развивающиеся а результате декомпенсации сахарного диабета. • За послнение 10 -15 лет в связи социальными факторами ( обнищание населения, алкоголизм, частая смена препарата) отмечается рост числа больных диабетом, а также значительное количество латентного диабета, который манифестируется диабетической декомпенсацией, определяет значительное количество лиц, потенциально нуждающихся в оказании неотложной помощи.

Состояния, возникающие, при декомпенсации сахарного диабета • Кетоацидотическое гипергликемическое состояние • Гиперосмолярное состояние • Лактатацидемическое состояние • Гипогликемическое состояние

• Перечисленные состояния могут развиваться и вне связи с СД (вследствие инфекционных, токсических, наследственных и других факторов). • Необходимо подчеркнуть, что рассмотрение «чистого» кетоацидоза, гиперосмолярности, лактатацидоза относительно, т. к. эти состояния сочетаются друг с другом: кетоацидоз с гиперосмолярностью, кетоацидоз и лактатацидоз.

Кетоацидотическое состоячние • Эпидемиология • По данным отечественных авторов частота диабетического кетоацидоза (ДКА) в среднем составляет 1 : 100 больных сахарным диабетом в год • В США - 0, 5 : 1000 больных, при этом частота ДКА при СД 1 типа составляет 2 случая на 1000 больных (Grace M Young, Universiti of Maryland Medical Center, 2000). В целом в развитых странах запада частота ДКА колеблется в пределах: 66 случаев на 1000 в год ( без разделения на СД 1 и 2 типов). На 2008 г. заболеваемость СД 1 типа в мире достигала 40 на 100000 деского населения Частота летальности при этом виде острой декомпенсации диабета колеблется в развитых странах Запада на уровне 10 -14%.

• В основе ДКА лежит длительно существующая гипергликемия, кетонемия с развитием ацидоза разной степени тяжести на фоне дефицита инсулина. ДКА развивается при поздней диагностике манифестного СД 1 или длительной декомпенсации текущего заболевания

Этиология ДКА • ДКА возникает не спонтанно, а вызывается каким • • • либо провоцирующим фактором: Недостаточное введение инсулина у больных с ИЗСД. Смена препарата инсулина. Нарушение техники введения инсулина. Прекращение инсулинотерапии. Резкое увеличение потребности в инсулине (беременность, интеркурентные инфекционные заболевания, травма, хирургическое вмешательство, длительное применение кортикостероидов, диуретиков, нервно-психическое перенапряжение). Самым частым по нашим данным являются инфекционно-воспалительные заболевания.

• Согласно биогормональной концепции ДКА состояния ( по Балаболкину) инициальным фактором является глюкагон и другие контринсулярные гормоны: кортикостероиды, АКТГ, СТГ, катехоламины. • Доказательством тому является тесная корреляция между повышением в крови уровня глюкагона, с одной стороны, и ростом концентрации глюкозы, стерифицированных жирных кислот (СЖК) и кетонемией в крови, с другой. • Основные провоцирующие факторы, вызывающие декомпенсацию диабета и кетоацидоз, ведут к усиленной секреции контринсулярных гормонов. Несомненно активируется и симпатадреналовая и гипоталямо -гипофизарно-надпочечниковая системы.

Патогенез кетоацидоза • Инициальный фактор – рост активности конринсулярных гормонов. • Абсолютная инсулярная недостаточность.

• Активация конринсулярных гормонов сопровождается усиленным гликогенолизом в печени, мышцах и глюнеогенезом, в результате чего печень выделяет в кровь до 1000 г глюкозы, что более чем в 3 раза превышает ее нормальную продукцию. • Усиливающая гепатическая продукция глюкозы и ухудшение ее утилизации клеткой (из-за абсолютной инсулиновой недостаточности) приводит к выраженной гипергликемии. • Клетки организма не в состоянии усваивать глюкозу из-за недостатка инсулина. Возникает энергодефицит клетки, что «автоматически» обусловливает включение резервных механизмов энергообеспечения.
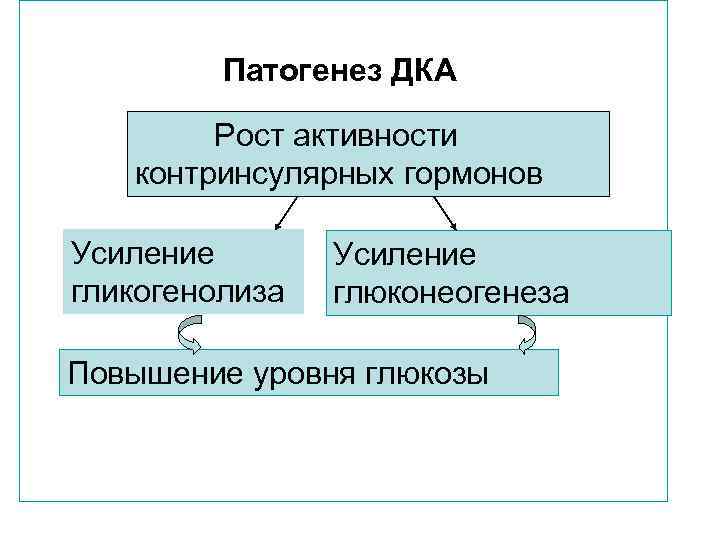
Патогенез ДКА Рост активности контринсулярных гормонов Усиление гликогенолиза Усиление глюконеогенеза Повышение уровня глюкозы

Резервные механизмы энергообеспечения 1. Липолиз Концентрации свободных жирных кислот Концентрации кетоновых образований 2. Протеолиз Концентрации кетоновых аминокислот

Липолиз В результате липолиза увеличивается концентрация СЖК, холестерина, триглицеридов и фосфолипидов. Избыточное поступление липидов в печень ведет к усиленному кетогенезу и сопровждается жировой инфильтрацией, быстрым увеличением печени в размерах, растяжением глиссоновой капсулы – болевым синдромом. Иногда больных в связи с острыми болями в животе оперируют.

Протеолиз Другим источником кетогенеза является усиленный распад белков, белки используются в качестве субстрата для глюконеогенеза. Протеолиз сопровождается значительным ростом концентрации кетоновых аминокислот – лейцина, изолейцина, вамина. Как липолиз, так и протеолиз ведут к гиперкетонемии. Но это вспомогательные факторы кетогенеза. Основная причина гиперкетонеми в том, что декомпенсация СД протекает с глубокими нарушениями окислительно-восстановительных процессов в печени в результате абсолютного дефицита эндогенного инсулина.

При ДКА окисление СЖК в митохондриях невозможно, т. к. транспорт СЖК в митохондриях – инсулинзависимый процесс. Норма кетоновых образований в плазме крови – 172 мкмоль/ л. При ДКА уровень кетонемии достигает 861 -1033 мкмоль/л и выше. Кетоновые тела ингибируют стимулированную секрецию инсулина и повышают связывание инсулина сответвующими рецепторами клеточных мембран.
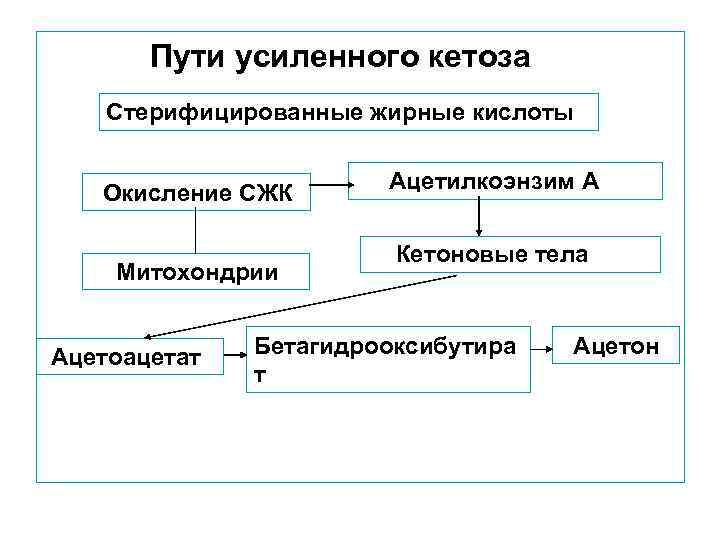
Пути усиленного кетоза Стерифицированные жирные кислоты Окисление СЖК Митохондрии Ацетоацетат Ацетилкоэнзим А Кетоновые тела Бетагидрооксибутира т Ацетон

В процессе ДКА формируются два основных патогенетических синдрома, которые в конечном итоге определяют клинику. Синдром водно-электолитных нарушений: 1. Абсолютная инсулярная недостаточность приводит к выраженной гипергликемии, достигающей при ДКА 33 ммоль/л, что, в свою очередь, обословивает гиперосмолярность ( повышение до 320 мосмоль/л. Гиперосмолярность ведет к перемещению жидкости и электролитов из клетки в сосудистое русло.
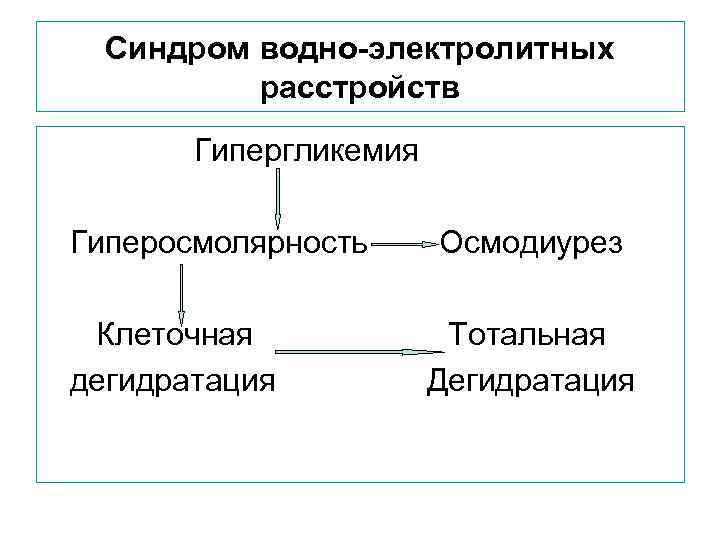
Синдром водно-электролитных расстройств Гипергликемия Гиперосмолярность Клеточная дегидратация Осмодиурез Тотальная Дегидратация

Гипегликемия превышает почечный порог (911 ммоль/л) и клетки проксимальных канальцев почек не в состоянии реабсорбировать гюкозу первичной мочи. Возникает осмотический диурез. Он ведет к массивной потери жидкости, в первую очередь воды и электролитов – Na+, К+ и анионов С 1 - и НСО 3 -. В итоге высокая гипергликемия и глюкозурия приводят в начале к выраженной клеточной дегидратации, затем к тотальной дегидратации, т. е. к гиповолемии со снижением тканевой и клеточной перфузии и тотальному дефициту электролитов.

Степени дегидратации 1. Степень дефицита: 1 -2 литра (жажда, олигурия) 2. Степень дефицита: 4 -5 литов (жажда, олигурия, сухость слизистых, кожи, астенизация) 3. Степень дефицита: 6 -7 литров (жажда, олигурия, сухость слизистых, кожи, астенизация, нарушения сознания, коллапс)

• Дегидратация усугубляется выраженной перспирацией, которая может достигать 1, 5 л и диспептическими потерями, обусловленными эрозивным гастритом. В конечном итоге развивается выраженная гиповолемия с малым сердечным выбросом. • При развитии ДКА может наблюдаться гиперкалиемия – выход К+ из клеток в инттерстициальное пространство при сниженном ОЦК (первый этап). • Второй этап – развитие гипокалиемии с осмодиурезом также в процессе лечения. Потере калия способствует выраженный клеточный гиперметаболизм и нарушение при ДКА Na/К насоса, что вызвано явлениями трансминерализации с выходом калия из клетки и потеря его с осмодиурезом.

• При ДКА всегда, кроме К+ и Na теряются также фосфор, Са++, Mg++ и другие макро и микроэлементы. Механизм их потери мало чем отличаетсся от вышеизложенного механизма потери катионов натрия и калия. • Гипофосфатемия – нарушение макроэргических связей в процессах утилизации глюкозы; - уменьшение содержания в эритроцитах 2, 3 дифосфоглицерата со снижением скорости диссоциации Нв. О 2. • Водно- электролитные нарушения при тяжелом ДКА развиваются очень быстро, дефицит, жидкости может достигать 4 -7 л, К+ - 300 -1000 ммоль, Na+ - 400 -500 ммоль, С 1 - -350 ммоль. Са++ и фосфора – 50 -100 ммоль, магния – 25 -50 ммоль.

• Следствия длительной гипергликемии: повышение внутриклеточной осмомолярности в нервных клетках. • Умеренный отек клеток головного мозга, не имеющий клинической симтоматики ( отсутствие повышения внутричерепного давления и коменсаторное уменьшение обьема внеклеточного пространства вещества головного мозга). • При регидратации гипотоническими растворами вода уходит в ткань головного мозга. Отмечается повышение внутричерепного давления и нарастание неврологической симтоматики.

Второй синдром – ДКА ( кетоацидоз). • Он обусловлен быстрым накопление в крови кетоновых кетокислот, что приводит к истощению щелочных резервов крови и развитию декомпенсированногого метаболического ацидоза. • Развитию этого синдрома способствует уменьшение секреции Н+ иона и реабсорбции гидрокарбонатного иона (НСО 3 -) в связи с нарастающей гипоперфузией почек, а также гиеркатаболизмом белков, сопровждающейся выходом таких закислителей как фосфаты и сульфаты.

• Гипергликемия с комплексом водноэлектиролитных расстройств и и кетоацидоз являются ведущими метаболическими синдромами. На базе этих двух синдромов развивается множество вторичных, обменных и системных нарушений. • Здесь, прежде всего следует указать на выраженную гипоксию, постоянно сопровождающую ДКА и во многом определяющуюю его течение. • Патогенез гипоксии многофакторный: вопервых это транспортная гипоксия, обусловленная гликилированием Нв и снижением концентрации 2, 3, дифосфогицерата, что сопровождается нарушением отдачи О 2 тканям. Уровень гликилированного Нв может достигать 1/3.

• Во-вторых к транспортной гипоксии присоединяется гипоксическая гипоксия с нарушением дренажной функции бронхов (вязкий секрет), снижение уровня плазматического калия (гипотония дыхательных мышц). • Нарушение функции почек – ацидотическая, гипокалиемическая почка с нарушением концентрационной и выделительной функции, реабсорбции гидрокарбонатного иона. • Все виды гипоксии стимулируют анаэробный гликолиз, что сопровождается увеличением в крови лактата, усугубляющего ацидоз.

ДКА развивается на фоне прогрессирующей декомпенсации сахарного диабета в течение нескольких часов, дней. Развитие ДКА ускоряется при: - острых инфекционных заболеваниях; - инфаркте миокарда; - различных интоксикациях; В своем развитии он проходит 3 стадии: 1. стадию умеренного кетоацидоза; 2. стадию декомпенсированного ацидоза; 3. стадию комы.

Первая стадия ДКА • Больных беспокоит сухость и незначительные боли в горле, общая слабость, повышенная утомляемость, вялость, сонливость, снижение аппетита, тошнота , жажда, учащенный диурез. • Имеется запах ацетона изо рта, в моче – кетоновые тела и глюкозурия, в крови гликемия до 19, 4 ммоль/л. • Кетонемия - 520 ммоль/л, некоторое снижение ВЕ (щелочного резерва), но р. Н за счет компенсации дыхания может быть в норме.

Вторая стадия ДКА • Характерна полная утрата аппетита, запах ацетона изо рта, усиливается слабость, апатия, ухудшение зрения. Формируется дыхание типа Кусмауля, обусловленное присоединением метаболического ацидоза, оно появляется при снижении р. Н крови до 7, 2. • Больного могут беспокоить неприятные ощущения или боли в области сердца. Жажда становится неукротимой. Гликемия обычно более 19, 4 ммоль/л и может достигать 30 -33 ммоль/л, кетонемия до 1000 ммоль/л, р. Н меньше 7, 2. Эта стадия длится от нескольких часов до нескольких дней. Сознание сохранено, но больной вял, односложно отвечает на вопросы, губы сухие, язык малинового цвета, сухой. Может быть спонтанная гипотермия

Третья стадия ДКА Если уровень сознания во 2 -й стадии был «оглушение-сопор» , то в этой стадии сознание полностью отсутствует. Клинические проявления те же, но более выражены. Здесь уже явления выраженной гипотонии и тахикардии.

В зависимости от особенностей предшедствующего течения СД, возраста больных, сопутствующих заболеваний, а также характера причины, вызывающего развитие ДКА, выделяют несколько вариантов течения диабетического кетоацидоза: • • • 1. Желудочно-кишечный вариант. 2. Сердечно-сосудистый вариант. 3. Нефритический вариант. 4. Энцефалитический вариант. 5. Дегидратационный вариант

Желудочно-кишечный вариант Характеризуется клиникой, в которой могут преобладать болевой и диспептический синдромы. Отмечаются выраженные боли в эпигастрии и в подвздошных областях, приобретающие разлитой характер, напоминающие перитонит. Клиника асептического серозного перитонита объясняется выраженной дегидратацией. Боли локализуются в правом подреберье – растяжение Глиссоновой капсули в результате жировой дистрофии печени. Парез ЖКТ. Нередко развиваются явления эрозивного гастрита, обусловленные интоксикацией кетокислотами.

Сердечно-сосудистый вариант Характеризуется выраженной артериальной и венозной гипотонией. Иногда развивается клиника острой сердечной слабости, что, безусловно, усложняет дифференциальную диагностику данного состояния с острым инфарктом миокарда (особенно у больных с предшествующим органическим поражением миокарда).

Нефритический вариант Развивается, как правило, у больных, страдающих СД в течение 20 -30 лет, и характеризуется появлением белка, форменных элементов, цилиндров в моче, повышением остаточного азота в результате повышенного катаболизма и нарастания ОПН, гипостенурией. В некоторых случаях явления гломерулосклероза Кимменстил-Вильсона приобретают угрожающий характер с прогрессивно нарастающей уремиией и генерализованными отеками.

Энцефалитический вариант Развивается чаще у больных пожилого возраста, страдающих в той или иной степени атеросклеротическим поражением сосудов головного мозга. При этом могут наблюдаться не резко выраженные очаговые явления, характерные для острого нарушения мозгового кровообращения – преходящие гемиплегии, гемипарезы, односторонний симптом Бабинского. Иногда очаговость сочетается с диффузным поражением головного мозга.

Дегидратационный вариант • Наблюдается чаще всего у больных среднего и пожилого возраста, для которых необходимы большие суточные дозы инсулина (100 ед. ). • Кожа огрубевшая, шаршавая, черты лица заострены, глазные впадины глубокие, лицо мумифицировано, исключительная сухость слизистых

• Таким образом, выраженная дегидратиция, гиповолемия, метаболический ацидоз и электролит ные нарушения – основные факторы, определяющие тяжесть состояния больного с ДКА. • Гипергликемия, если она не превышает 26 -28 ммоль/л не представляет непосредственной угрозы жизни больного.

Гипергликемическое гиперосмолярное неацидотическое состояние Представляет другую форму декомпенсированного СД. Встречается реже ДКА. Отличается от диабетического кетоацидоза, что и определяет статус этого синдрома как самостоятельной единицы. Наблюдается, как правило, у пожилых людей, страдающих инсулин независимым сахарным диабетом (ИНСД). Присутствие небольшого количества инсулина в период гипергликемического, гиперосмолярного состояния препятствует липолизу и, следовательно, кетоацидозу.

Этиология гиперосмолярного состояния • • 1. Длительный прием диуретиков 2. Злоупотребление углеводами 3. Ожоги 4. Массивные инфузии высокомолекулярных плазмозаменителей • 5. Гемодиализ, перитонеальный диализ • 6. Дегидратация (повторная рвот, диаррея), гемоконцентрация, повышенипе осмотической концентрации плазмы • 7. Интеркурентные заболевания, инфекции, травмы

Патогенез гиперосмолярного состояния • 1. Инсулиннезависимый сахарный диабет • 2. Хроническая сопутствующая патология (хроническая почечная недостаточность)

Под действием вышеперечисленных и многих других факторов рост гликемии и осмотического давления происходят относительно медленно, поэтому гипергликемическое состояние развивается медленно (чаще всего в течение нескольких дней). Гипергликемическое, гиперосмоляное состояние может доминировать при заболеваниях поджелудочной железы (острый панкреатит, рак поджелудочной железы). Развитие ГГС обусловлено относительной недостаточностью инсулина, развивающегося вследствие изменения активности секреции эндогенного инсулина или нарушения периферического действия гормона. Возможно развитие и инсулинорезистентности.

Выраженная гипергликемия (33 -55 ммоль/л) определяет повышение осмолярности до 320 мосм/л, что формирует основной метаболический синдром – водно-электролитного дисбаланса. Он характеризуется гиповолемией, дегидратацией межклеточных и клеточных пространств, гипернатриемией (более 147 ммоль/л), гипокалиемией. Дегидратация достигает 6 -7 л или 8 -10% массы тела; сопровождается циркуляторной недостаточностью и склонностью к коагулопатиям. Значительная клеточная дегидратация определяет поражение ЦНС и нарушения сознания.

Клиника гипергликемического, гиперосмолярного состояния 1. Медленное развитие ( до 10 -12 дней) 2. Выраженная дегидратация (осмолярность > 320 мосм/л) 3. Психоневрологические расстройства (превалирование очаговой симтома-ки) 4. Развитие ДВС- синдрома 5. Более выраженные сердечно-сосудистые нарушения (чаще развиваются олигурия, азотемия) 6. Нет гиперкетонемии (отсутсует запах ацетона изо рта. 7. Уровень бикабонатов и р. Н в норме

• Самым характерным отличием ГГС от ДКА – более ранние и глубокие психоневрологические расстройства. • Если при ДКА расстройства фунции ЦНС протекают по типу постепенного угасания сознания, то ГГС обычно сопровождается очень яркими неврологическими симптомами: постоянно наблюдаются расстройства по форме и глубине сознания – галлюцинации, делирий, сопор, кома. • Они сопровождаются яркими неврологическими симтомами: афазия, гемипарез, патологические рефлексы, нарушения со стороны черепно-мозговых нервов, нистагм и др. • В этой связи ГГС нередко рассматривается как острое психическое или неврологическое заболевание.

Диабетический кетоацидоз и гипергликемическое гиперосмолярное состояние нередко сочетаются, поэтому клиническая картина обычно включает наиболее яркие симптомы того или иного синдрома !!!

Молочнокислый ацидоз • Молочнокислый ацидоз (МКА) в отличие от ДКА и гипергликемического гиперосмолярного синдрома (ГГС), связанных с декомпенсацией сахарного диабета, имеет полиэтиологическую природу и наблюдается столь же часто, как и у не страдающих СД, так и у больных сахарным диабетом. • Из названия понятно, что лактатацидоз развивается в результате метаболического ацидоза, обусловленного накоплением в организме молочной кислоты – конечного продукта анаэробного гликолиза.

• Основная причина лактатацидоза – гипоксия любой этиологии: сердечная, дыхательная недостаточность, анемия, шок, регионарная гипоксия и др. • У страдающих СД лактатацидоз – редкое и очень тяжелое осложнение, чаще всего он наблюдается у больных СД пожилого и старческого возраста, страдающих тяжелыми сопутствующими заболеваниями легких, почек, сердца. • Патогенез лактатацидоза до конца не выяснен. Предрасполагающие факторы: тяжелая физическая работа, острые тяжелые воспалительные заболевания, сепсис, кровотечения, циркуляторный коллапс и нарушения секреции лактата из организма.
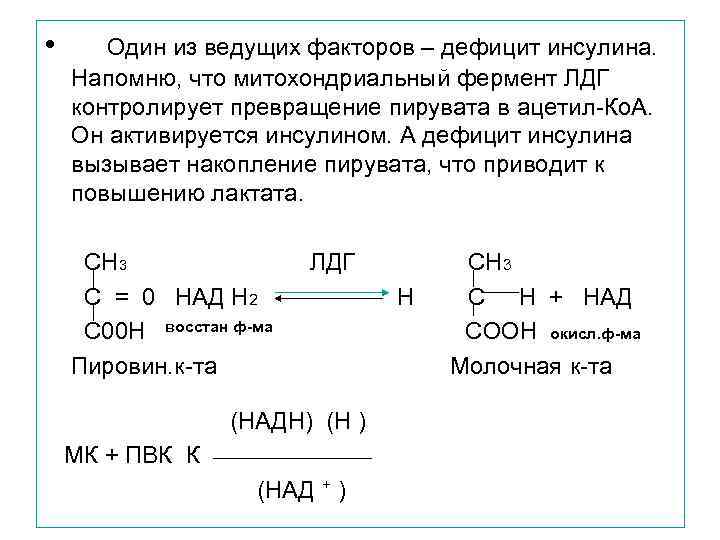
• Один из ведущих факторов – дефицит инсулина. Напомню, что митохондриальный фермент ЛДГ контролирует превращение пирувата в ацетил-Ко. А. Он активируется инсулином. А дефицит инсулина вызывает накопление пирувата, что приводит к повышению лактата. СН 3 С = 0 НАД Н 2 С 00 Н восстан ф-ма Пировин. к-та ЛДГ (НАДН) (Н ) МК + ПВК К _________ (НАД + ) Н СН 3 С Н + НАД СООН окисл. ф-ма Молочная к-та

• В физиологических условиях при нормооксии тканей поддерживается определенное равновесие между МК и ПВК. Однако при развитии гипоксии это равновесие нарушается, приводя к избыточному накоплению МК, при этом отношение лактат/ пируват увеличивается.

• Клиника. Симптоматика лактатацидоза в связи с разнообразием этиологии (шок, ОССН, ОДН, анемия , терминальные состояния, тяжелая физическая нагрузка, интоксикации) чрезвычайно вариабельна. В этой связи очень трудно выделить симптомы собственно лактатацидоза, поэтому часто он остается не распознанным, это резко ухудшает прогноз. Летальность при лактатацидозе составляет 80%. Молочнокислая кома развивается довольно быстро ( в течение нескольких часов). Ведущий симптом – быстропрогрессирующая ССН. Она не связана с дегидратаций, которая при лактатацидозе отсутствует.

• Другим механизмом является активация анаэробного гликолиза с избыточным образованием латата в результате гиперсекреции катехоламинов, СТГ, АКТГ. • .

• Развивающийся сосудистый коллапс без устранения ацидоза, резистентент к лечебным мерам (инфузионно-трансфузионная терапия, допмин, мезатон, адреналин и др. ). Необходима коррекция ацидоза (4% р-р гидрокарбоната натрия, трисамин, введение больших доз кортикостероидов). • С ацидозом связано дыхание типа Кусмауля. Нарушение сознания наступает позже, обычно в шоковой стадии лактатацидоза и связано с гипотонией и гипоксией мозга.

• Дифференциальная диагностика лактатацидоза в сравнении с предыдущими состояниями сложна, т. к. он не имеет патогмоничных симтомов. В этой всязи необходим тщательный осмотр больного и использовать ряд лабораторных методов исследования. • Клинически больные с лактатацидозом напоминают больных с ДКА, однако отсутствие запаха ацетона в выдыхаемом воздухе, ацетонурии, кетонемии позволяет отвергнуть д-з ДКА еще до определения уровня лактата. • Уровень гликемии – ведущий тест в диффер. дке с гиперосмолярной и гипогликемической комой. Наиболее информативный тест ( он является скриниг-тестом) – определение уровня лактата.

Клиника лактатацидоза • • • 1. Явления шока 2. Быстрое развитие комы 3. Сердечно-сосудистая недостаточность 4. Дыхание Кусмауля 5. Нарушение сознания (вторичное на фоне гипот. ) • 6. Уровень лактата (норма 0, 4 -1, 4 ммоль/л), пируват (0, 07 - 0, 14 ммоль/л), (Л/П 10: 1) 7. Дефицит анионов: (Na+ + К+) - ( СI- + НСО 3 ) > или 25 -40 ммоль/л

Дифференциальная диагностика • Критерии ДКА • Дегидратация ++ Кетонемия +++ • Гипергликемия ++ • Гиперосмолярность ++ • Гиперлактатемия • р. Н +++ • Дыхание Кусмауля +++ • Запах ацетона +++ ГГС +++ +++ - Лактатацидоз + +++ +++ -

Гипогликемические состояния, гипогликемическая кома • • Гипогликемия- обменно-эндокринный синдром, возникающий при снижении концентрации глюкозы в плазме крови до уровня 2, 7 -2, 3 ммоль/л. У больных СД эта величина может быть 3, 3 -5, 5 ммоль/л.

Провоцирующие факторы • Передозировка инсулина и нарушения режима питания • Интенсивная физическая работа и психическая травма • Почечная, печеночная недостаточность любого генеза (уменьшается концентрация инсулиназы разрушающей инсулин) • Во время выхода из декомпенсации ДКА (восстановление чувствительности к инсулину) • Режим интенсивной инсулинотерапии при недостаточном контроле за гликемией

• Провоцирующие факторы (продолжение) • Сульфамидные препараты при нарушении их метаболизма и кумуляции (почечная, печеночная недостаточность, дегидратация) • Группы лекарственных препаратов, стимулирующих и потенцирующих эффект инсулина и др. препараты (салицилаты, бутадион, антибактериальные сульфаниламиды, барбитураты, допегит, клофелин, димедрол, мисклерон, левомицетин, тетрациклин) • Прием алкоголя у здоровых и больных СД способствуют развитию гипогликемии в связи с блокированием гликогенолиза, фермента инсулиназы с повышением концентрации инсулина • Органический гиперинсулинизм

Патогенез и клиническая картина (механизмы, определяющие клиническую картину) 1. Нейропенический синдром. Энергетическое голодание клеток головного мозга от коры до стволовых структур. В начале функциональные изменения, затем органические, дегенеративные, от точечных геморрагий в острых случаях, до формиро-вания кист. Если кома длится около часа, то прогноз всегда сомнителен. 2. Клинические эквиваленты синдрома 1. Изменения интеллектуальной и поведенческой деятельности (снижение концентрации внимания, памяти, головная боль, раздражительность). 2. Психопатологические реакции ( оглушенность, дезориентация по типу псевдоопьянения, возбуждение, галлюцинации).

Клиника гипогликемии (продолжение) 3. Патологические маски ( острый психоз, эпилепсия, вегетативный криз, истерия, миопатия, динамические нарушения мозгового кровообращения) 4. Кома – утраченное сознание. Адренэргическое влияние (выброс в кровь конринсулярных гормонов) 1. Чувство голода, слюнотечение, снижение зрения, тошнота, боли в животе, озноб, дрожь, холодный пот. 2. Тремор рук, парестезии в области губ, языка, онемение конечностей, диплопия, сердцебиение, гиперемия или бледность, анизокория, повыш. АД. 3. Кома, снижение АД, брадикардия, узкие зрачки, фото и корнеальные рефлексы снижены или отсутствуют.

Основные направления интенсивной терапии • • • 1. Регидратация 2. Нормализация углеводного обмена 3. Восстановление электролитного обмена 4. Нормализация КОС 5. Выявление и лечение заболеваний, вызывающих декомпенсацию СД • 6. Комплекс лечебных мероприятий, направленный на восстановление и поддержание жизненноважных функций организма

Интенсивная терапия (первоочередные мероприятия) • Гликемия – каждые 2 часа • Электролиты плазмы и клетки – каждые 3 часа в течение 2 суток, в дальнейшем – через 12 часов • Измерение ЦВД • Эритроциты , Нв, Нт • Коагулограмма, время свертывания крови, длительность кровотечения, тромбоциты • Лейкоцитарная формула • Мочевина, креатинин, амилаза, билирубин • Осмолярность • Общий анализ мочи

Интенсивная терапия (первоочередные мероприятия) • • Анализ мочи на присутствие ацетона Анализ крови на концентрацию ацетона КОС и газы крови Рентгенография легких УЗИ почек ЭКГ Расчет показателей гемодинамики (УО, МОС, СИ) • При нарушении сознания – консультация нейрореаниматолога, окулиста

Интенсивная терапия (первоочередные мероприятия) • Катетеризация центральной вены • Катетеризация мочевого пузыря • Установка желудочного зонда, промывание желудка содовым раствором • Мониторинг сердечно-сосудистой системы • Оксигенация • Перевод на ИВЛ ( по показаниям)

Лечение • Первоочередная цель лечения – не снижение сахара крови, а борьба с ацидозом (ДКА), дегиратацией, нарушениями электролитного состава крови. Несмотря на современные достижения при лечении (ДКА), острое, зачастую не предстказуемое развитие отека и набухания мозга – основная причина смертности и инвалидизации.

• Основным при ДКА является инфузионная терапия и внутривенное введение инсулина. Ряд исследователей успешно апробиировали методику введения глюкозосодержащих ратсворов при инциации инфузионной терапии, несмотря на гипергликемию для профилактики отека мозга при ДКА, поддержание концентрации энергетического субстрата окислительного фосфорилирования (Е. Е. Петряйкина и соавт. 2012). • Введение в начале лечения только физиологического раствора не оправдавно, т. к. велик риск развития гипернатриемии с синдромом гиперомолярности, возникновения дополнительных предпосылок для развития отека мозга.

1. Первым направлением ИТ является регидратация, а не снижение сахара крови. Дефицит внутри и ванеклеточной жидкости, как уже упоминалось, составляет 10 -12% массы тела или 6 -7 литров. Этот объем следует возмещать в течение 24 -72 часов. Чем больше дефицит, тем более продолжительной должен быть период выхода на уровень нормогидратации. Более быстрая регидратация может привести к отеку мозга, левожелудочковой недостаточности, отеку легких.

• Степень ацидоза при начале лечения является общепризнанным критерием тяжести ДКА и риска развития отека мозга. Это деление не противоречит оценке тяжести ДКА по критериям ISPAD ( Wolsdorf J. et al. , 2007. (ISPAD Clinikal practice consensus guidelinus 2006 -2007. Diabetic ketoacidosis. Pediatr. Diabet. 2007; 8; 28 -42). • Оптимальный (безопасный) уровень гликемии составляет 12 -18 ммоль/л, уровень гликемии ниже 8 ммол/л на фоне тяжелого кетоацидоза опасен развитием гипогликемического состояния. • При быстром снижении гликемии (более го. ммоль/л/час) вероятность развития ОГМ крайне высока!!! Это может привести к смерти.

• На фоне лечения ДКА на фоне медленного снижения гликемии ( не более 1 -2 ммоль/л/ч) происходит медленное повышение р. Н. По данным ведущих мировых исследователей плавное снижение гликемии с одновременным повышением р. Н являются важными факторами безопасного лечения пациентов для профилпктикп развития ОГМ.

• Фаза быстрой регидратации – первые 1 -2 часа терапии явлений гиповолемии, состояний шока или прешока. Если нет выраженных изменений гемодинамики, то коллойдные растворы вводить не следует, т. к. они увеличивают осмолярность. • При ДКА регидратацию начинают с введения рров Рингера или 0, 9% р-ра хлорида натрия, скорость введения которых (максимально) 500 мл/ч. • Регидратацию при ГГС следует начинать с введения 0, 45% р-ра хлорида натрия с той же скоростью, т. к. он имеет меньшую осмолярность. Общее количество гипотонических растворов не превышает 250 -500 мл.

• Определенным преимуществом обладают р-ры глюкозы. Постоянное медленное ее введение необходимо для профилактики резкого снижения гликемии. и ОГИ на фоне проводимого лечения. • Ранее мы рекомендовали инфузию 510% глюкозы при снижении гликемии до уровня 11 -12 ммоль/л.

• Концентрация глюкозы в растворе зависит от уровня гликемии: 5% р-р при уровне гликемии более 25 ммоль/л; 5% р-г при сахере кироаи 14 -25 ммоль/л; 10% р-р при ниже 14 ммоль/л (до 12 -14 ммоль/л. • Исходно у больных может наблюдаться нормальный, чаще повышенный уровень натрия кирови, то введение солевых растворов, содержащих натрий, • может приводить к гиперосмолярному состоянию и возможного рапзвития гиперосмолярной комы.

• Правила медленного снижения осмолярности (A. L. Rosenblum, Ed. R. Hanas, 1996): Скорость снижения осмолярности не должна превышать 3 -4 мосм/л/ч 320 -340 мосм/л - снижать в течение 36 ч 340 и более мосм/л снижать не быстрее 48 ч 360 -400 мосм/л снижать за 48 -72 ч Эти меры исключат возможность отека мозга!!!

• Расход инсулина возрастает обычно при гиперосмолярности – до 100 едсутки. Терапия гипер-осмолярного состояния должна протекать с обязательным дополнительным исследованием величины его: • Осмолярность = 2 (К+ + Na+) ммоль/л + гликемия ммоль/л + мочевина ммоль/л + 0, 03 х общ. белок (г/л)

Правила медленного снижения гликемии (оптимальный темп снижения 1 - 2 ммоль/л/ч) • Введение инсулина следует начинать после начала инфузионной терапии. В ходе регидратации уровень глюкозы может упасть до 10 -15 ммоль/л даже без инсулина. • Темп введения инсулина – 0, 1 ЕД/кг/ч дозатором. Если происходит очень быстрое снижение гликемии (менее 12 ммоль/л/ч или если она достигла уровня 15 ммоль/л, то введение 5 -10% р -раследует признать обязательным. • Уменьшить подачу инсулина до 0, 05 ЕД/кг/ч в том случае, если на фоне 10% глюкозы уровень гликемии падает нгиже 8 ммоль/л/час. (это опасно)

Нормализация углеводного обмена Методика внутривенного введения малых доз инсулина короткого действия ( из расчета 0, 1 ЕД/кг/ч. Концентрация в плазме инсулина составляет не более 90 -120 мк. ЕД/мл. • В зависимости от уровня гликемии темп введения инсулина составляет 1 -2 - 4 -6 ЕД/ч. Не следует увеличивать концентрацию инсулина в ответ на отсутствие снижения сахара кв к в первые часы лечения вследствии развития инсулинорезистентности при ДКА • Существенное уменьшение доз инсулина в при значительном снижении сахара в крови возможно лиш в том случае , если практически ликвидирован ацидоз •

• Темп введения инсулина в зависимости от уровня гликемии Гликемия Темп введения инсулина < 11 мммоль/л 11, 1 -16, 6 ммоль/л 16, 6 - 22 ммоль/л 22 -33 ммоль/л > 33 ммоль/л 2 ЕД / ч 4 ЕД /ч 6 ЕД /ч 8 -12 ЕД /ч 16 ЕД / ч

• При достижении р. Н более 7, 30 нужно поддерживать гликемию примерно на уровне 8 -10 ммоль/л в ближайшие 12 -24 часа, поскольку все еще сохраняется риск развития отека мозга. • Если пациент приходит в сознание, он должен начать принимать пищу на фоне внутривенной подачи инсулина и с более ранним переходом на подкожные инъекции. • В целом, внутривенная инсулинотерапия продолжается примерно 36 -48 часов. • Перейти на оральную регидратацию можно только после нормализации КОС (р. Н более 7, 30), если у больного нет тошноты и рвоты. Сумма внутривенно и орально принимаемой жидкости не должна превышать запланированного объема (мл/ч) за 48 ч.

• Инфузионная терапи и внутривенное введение инсулина проводится постоянно до полной ликвидации ацидоза, улучшенич состояни и появления возморжности приема жидкост. • Цель инфузионной терапии при ДКА не достижение клинико-метаболической компенсации СД 1, а безопасное выведение пациента из кетоацидоза на уровне умеренной гипергликемии.

• Попытка достич околонормальных или нормальных показателей гликемии при выведении из состояния ДКА может стоить жизни пациенту. • Клинико-метаболическая компенсация СД 1 достигается после выведения из ДКА на фоне подбора болюс-базисной исулинотерапии с помощью режима многократных подкложных инъекций или непрерывного подкожного введения инсулина.

Коррекция электролитных нарушений • Гипокалиемия является важнейшим повреждающим фактором при ДКА и ГГС. Из-за высокой осмолярности плазмы и ацидоза ионы К+ диффундируют из клеток в экстрацеллюлярное пространство ( изменяется канальцевая секреция, наблюдается полиурия). В процессе терапии ДКА компенсируется ацидоз и дефицит жидкости, ионы К+ устремляются в клетки, а в плазме крови регистрируется гипокалиемия ( обычно через 3 -4 часа после начала интенсивной терапии. В этот момент отражается истинный дефицит калия в организме.

• В процессе терапии ДКА компенсируется ацидоз и дефицит жидкости, а в крови регистритуется гипокалиемия (обычно через 3 -4 часа после начала терапии). • Своевременная и адекватная коррекция электолитных нарушений является одним из условий предотвращения тяжелых пертрубаций при оказании помощи больным в состоянии ДКА.

• Важным аспе (при сохраненном диурезектом терапии является ликвидация дефицита калия. С этой целью используется р-р хлорида калия, который добавляется в основную инфузионную среду из расчета 3 -5 ммоль/кг/сутки, а при выраженной гипокалиемии – до 6 -8 ммоль/кг/сутки. • Начинать его введение следует в начале лечения при небольшом темпе введения = 0, 1 -0, 2 ммоль/кг/ч, затем увеличивать до 0, 3 -05 ммоль/кг/ч.

Осложнения диабетического кетоацидоза Следствия длительнрой гипергликемии: • 1. Повышение внутриклеточной осмолярности в нервных клетках. • 2. Умеренный отек клеток головного мозга, не имеющий клинической симптоматики (отсутствие повышения ВЧД. • 3. При регидратации гипотоническими растворами вода уходит в ткань головного мозга. Повышение ВЧД и нарастание неврологической симптоматики

Механизм образования отека головного мозга по (Fiberg) • Чрезмерно быстрое снижение гипергликемии (введение повышенных доз инсулина внутривенно болюсно) Ускоренный метаболизм глюкозы Образование воды Переход воды в клетки по осмотическому градиенту

Коррекция КОС Показания к переливанию р-ров Na. HCO 3: • • • р. Н меньше 7, 0; ВЕ < 10 ммоль/л; Дыхание Кусмауля С переливанием гидрокарбоната натрия могут быть связаны такие осложнения как отек мозга, глубокая гипогликемия. Обычно нормализация КОС наступает в процессе инфузионной терапии на фоне введения инсулина. • Обычно переливают 8 -100 мл 4, 25 % р-ра Na. НСО 3.

• Шестым направлением интенсивной терапии являются комплексные мероприятия, направленные на поддержание жизненноважных функций и систем: это лечение отека мозга сердечно-сосудистой и почечной недостаточности. • В связи с выраженной коагулопатией и у больных с ДКА и гиперосмолярным состоянием назначается гепаринотерапия (5 тыс. ед. х 4 раза, клексан). • Здесь же следует рассмотреть мероприятия, направленные на лечение гипоксии (оксигенотерпия, ИВЛ и др. ).

Лечение гипогликемии • При сохраненном сознании: - пища с углеводами, лучше в жидком виде. При утраченном сознании: - 60 -80 мл 40% глюкозы в/венно. При невозможности в/ венной инфузии: - 1 -2 мл 0, 1% р-ра адреналина, глюкокортикосте роиды. - инфузионная терапия – 5 -10% р-ры глюкозы под контролем гликемии. - глюкагон 1 мг. - терапия отека мозга, перевод на ИВЛ.

Лактатацидемическая кома. Лечение • Коррекция ацидоза 1 -2 л 2, 5% р-ра гидрокарбоната натрия • Антигипоксанты ( метиленовый синий 50 -100 мл 1% р-ра в/ венно, токоферол 2 мл, цитомак 35 мг, цитохром С 10 мг, ГОМК). • Коррекция сердечно-сосудистой недостаточности, глюкокортикоиды, плазмозамещающие растворы. (прессорные амины в условиях ацидоза малоэффективны !!!). Лечение основной патологии.
Диабет (ИНТЕНС. ТЕР.).ppt