Сахарный диабет Лекция 2010 г ассистент к. м.


Сахарный диабет Лекция 2010 г ассистент к.м.н. В.В. Смирнов СПбГПМА кафедра госпитальной терапии

Сахарный диабет - определение Сахарный диабет (шифр МКБ-Е10) - гетерогенный синдром, обусловленный абсолютным (диабет типа 1) или относительным (диабет тип 2) дефицитом инсулина, который вначале вызывает нарушение углеводного обмена, а затем всех видов обмена веществ, что в конечном итоге приводит к поражению всех функциональных систем организма.

Сахарный диабет – классификация ВОЗ Этиологическая классификация сахарного диабета (ВОЗ, 1999) Сахарный диабет тип 1 (деструкция - клеток, приводящая к абсолютной инсулиновой недостаточности) А. Идиопатический; В. Аутоиммунный Сахарный диабет тип 2 (от преимущественной резистентности к инсулину с относительной инсулиновой недостаточностью до преимущественного секреторного дефекта с инсулиновой резистентностью или без нее). А. У лиц с ожирением. Б. у лиц с нормальной массой тела Другие специфические типы диабета А. Генетические дефекты -клеточной функции Б. Генетические дефекты в действии инсулина В. Болезни экзокринной части поджелудочной железы Г. Эндокринопатии Д. Диабет, индуцированный лекарствами или химическими реагентами Е. Инфекции Ж. Необычные формы иммунно-опосредованного диабета Другие генетические синдромы, иногда сочетающиеся с диабетом Гестационный сахарный диабет
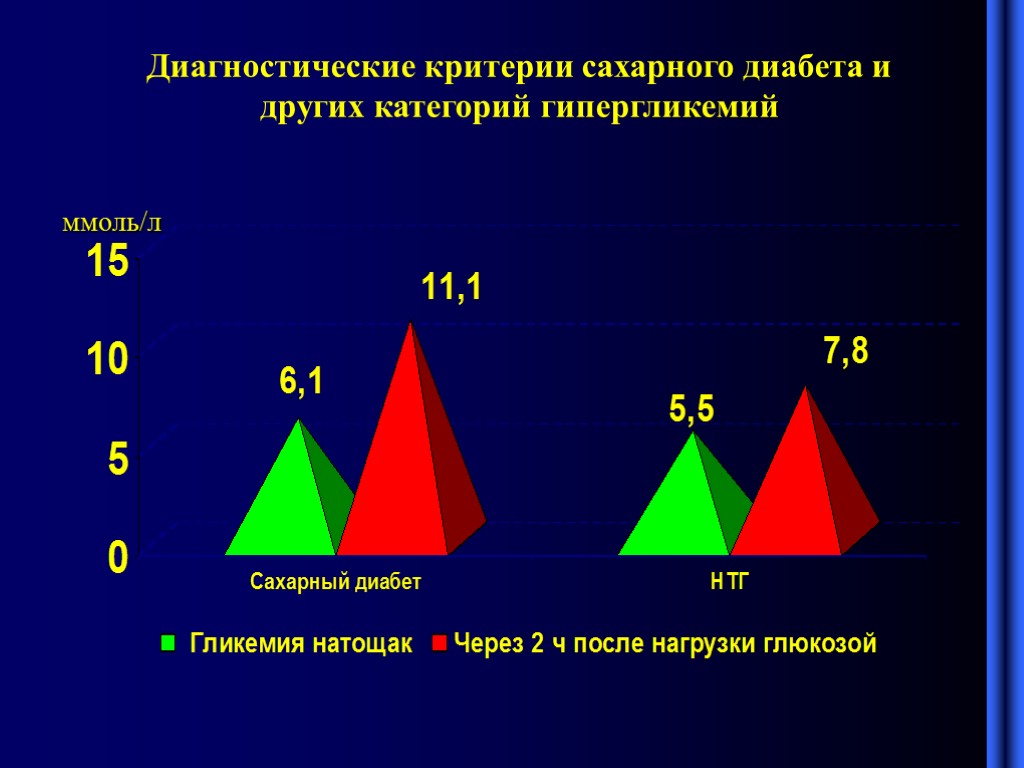
Диагностические критерии сахарного диабета и других категорий гипергликемий ммоль/л

Сахарный диабет тип 1 Сахарный диабет тип 1 характеризуется разрушением бета- клеток островков Лангерганса и развитием абсолютного дефицита инсулина. 1.Возраст больных - чаще это пациенты молодого возраста до 30 лет. 2.Клиническая картина характеризуется острым началом, выраженной гипергликемией, быстрым развитием выраженных метаболических нарушений (кетоацидоз). 3 У большинства пациентов обнаруживаются генетические (НLА - DR/DQ и другие гены IDDM) и иммунологические (аутоантитела к инсулину, цитоплазме -клеток, тирозинфосфатазе, глютаматдекарбоксилазе) маркёры заболевания, Как правило, больные сахарным диабетом имеют повышенную жажду, учащенное мочеиспускание, быстро теряют массу тела. В возрасте старше 30 лет заболевание протекает менее манифестно, дефицит инсулина развивается медленнее и метаболические нарушения развиваются постепенно. Выделяют СД тип 1а – идиопатический (классическая форма), СД тип 1б аутоиммунный
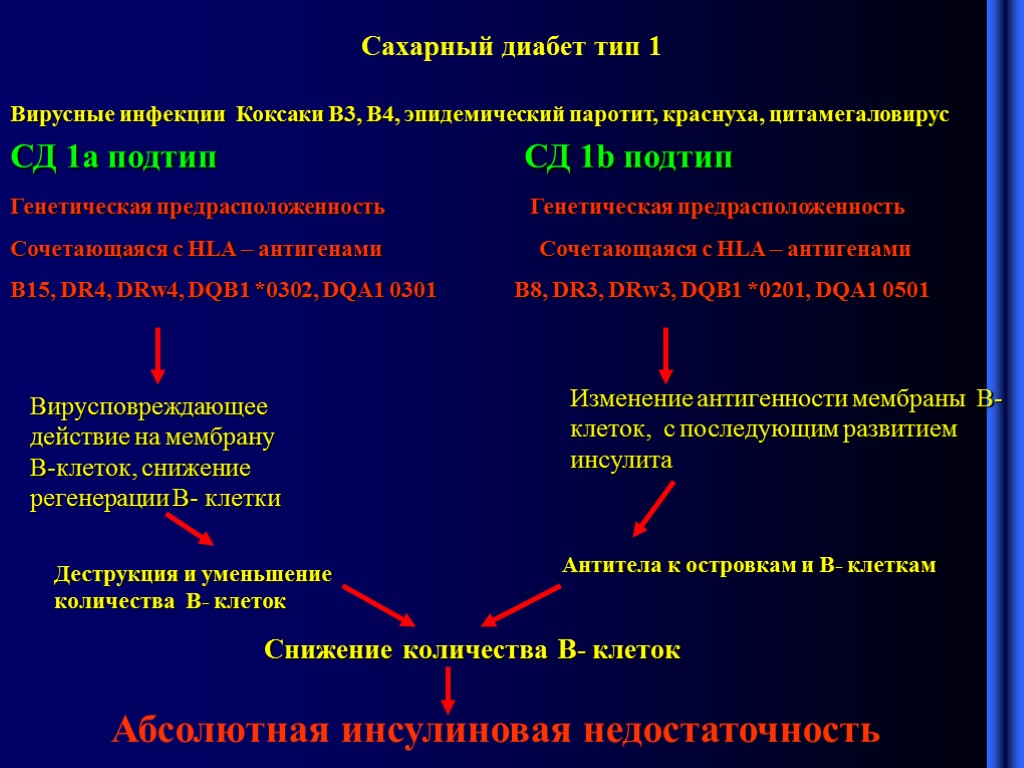
Сахарный диабет тип 1 СД 1а подтип СД 1b подтип Генетическая предрасположенность Генетическая предрасположенность Сочетающаяся с HLA – антигенами Сочетающаяся с HLA – антигенами B15, DR4, DRw4, DQB1 *0302, DQA1 0301 B8, DR3, DRw3, DQB1 *0201, DQA1 0501 Вирусные инфекции Коксаки В3, B4, эпидемический паротит, краснуха, цитамегаловирус Вирусповреждающее действие на мембрану В-клеток, снижение регенерации В- клетки Изменение антигенности мембраны В-клеток, с последующим развитием инсулита Деструкция и уменьшение количества В- клеток Антитела к островкам и В- клеткам Снижение количества В- клеток Абсолютная инсулиновая недостаточность

Сахарный диабет тип 2 Сахарный диабет тип 2 обусловлен сочетанием 2-х основных факторов: инсулинорезистентностью и дефицитом секреции инсулина, соотношение которых подвержено значительным колебаниям у отдельно взятого больного, что, естественно, диктует необходимость индивидуального подхода к лечению диабета. Сахарный диабет тип 2 1.встречается, в основном, у больных старше 40 лет.(Однако в последние годы сахарный диабет типа 2 чаще, чем в предыдущие годы, диагностируется у детей) 2. В 90 % имеет место ожирение . 3. Генетическая предрасположенность играет большую роль, чем при СД тип 1 (часто семейный тип наследования) 4. Основные звенья патогенеза – инсулинрезистентность, глюкозотоксичность - длительная гипергликемия приводит к десенситизации В-клеток, что проявляется снижением их секреторной активности. Липотоксичность – значительная роль в изменении секреции инсулина принадлежит повышению концентрации СЖК

Сахарный диабет тип 2 Инсулинорезистентность, - состояние, характеризующееся недостаточным биологическим ответом клеток на инсулин при его достаточной концентрации в крови. В настоящее время ИР в большей степени связывают с нарушением действия инсулина на пострецепторном уровне, в частности со значительным снижением мембранной концентрации специфических транспортеров глюкозы (ГЛЮТ-4, ГЛЮТ-2, ГЛЮТ-1). Ожирение, играет важную роль как в патогенезе ИР это обусловлено особенностями висцеральных адипоцитов, которые характеризуются сниженной чувствительностью к антилиполитическому действию инсулина и повышенной чувствительностью к липолитическому действию катехоламинов. В связи с этим в висцеральной жировой ткани активизируется процесс липолиза, что в свою очередь приводит к поступлению большого количества свободных жирных кислот (СЖК) в - в системный кровоток. В печени СЖК 1) препятствуют связыванию инсулина с гепатоцитами,- компенсаторная гиперинсулинемия, 2) усугубляют ИР гепатоцитов и подавляет ингибирующий эффект инсулина на печеночный глюконеогенез (ГНГ) и гликогенолиз. – (повышение продукции глюкозы печенью). концентрация СЖК в периферическом кровотоке усугубляет ИР скелетных мышц и препятствует утилизации глюкозы миоцитами, что приводит к гипергликемии и компенсаторной гиперинсулинемии. формируется порочный круг:.
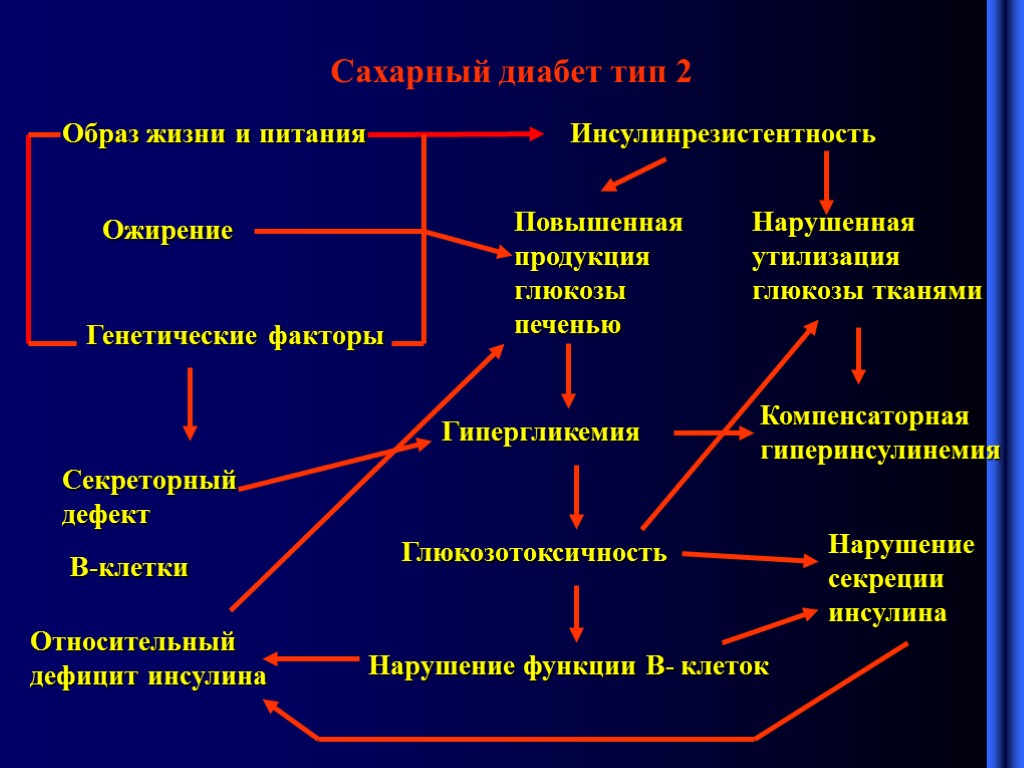
Сахарный диабет тип 2 Образ жизни и питания Инсулинрезистентность Ожирение Генетические факторы Повышенная продукция глюкозы печенью Нарушенная утилизация глюкозы тканями Компенсаторная гиперинсулинемия Секреторный дефект В-клетки Относительный дефицит инсулина Гипергликемия Глюкозотоксичность Нарушение функции В- клеток Нарушение секреции инсулина

Другие специфические типы сахарного диабета А Генетические дефекты функции В- клеток А MODY тип (matury onset diabetes of the young) 1 MODY -1тип - дефект и мутация ГКНФ - 4 альфа (20 хромосома) – снижение секреции инсулина в ответ на стимуляцию глюкозой Лечение диетой ПСП чаще чем при СД 2 инсулинотерапия Осложнения – ретинопатия, нейропатия, нефропатия 2 MODY -2 тип - дефект гена глюкокиназы – нарушение регуляции ответа секреции инсулина в ответ на стимуляцию глюкозой Обычно легкое течение СД Лечение диетой хронические осложнения обычно не развиваются 3. MODY -3 тип - дефект и мутация ГКНФ - 1 альфа (12 хромосома) мутация этого фактора – ослабляет его сигнал на секрецию инсулина в ответ на стимуляцию глюкозой поступающей в b-клетки из плазмы Течение подобно СД 2 4. MODY - 4 тип - мутация инсулин промоторного (транскрипционного) фактора в b-клетках. (13 хромосома) - снижается активность глюкокиназы и ГЛЮТ -2 – уменьшается секреция инсулина. Манифестация до 25 лет. Лечение диетой ПСП - редко инсулин. Микроангиопатия 5 MODY -5тип - дефект и мутация ГКНФ – 1 бета (17 хромосома) – Манифестация в детском возрасте Часто – ретинопатия, нефропатия. Лечение диета, ПСП Часто инсулин. . Сахарный диабет в результате мутации митохондриальной ДНК – мутация МДНК – ослабляет перенос лейцина в митохондриальные белки – нарушение секреторной функции b - клеток Лечение диета, ПСП редко - инсулин

Другие специфические типы сахарного диабета Б Генетические дефекты действия инсулина Сахарный диабет в результате мутации молекулы инсулина Встречается редко носит семейный характер – дефектный инсулин слабо связывается с рецепторами в тканях, снижается активность ГЛЮТ-2 и ГЛЮТ-4. Остаточная секреция инсулина в норме или уровень его повышен. Этот тип диабета хорошо отвечает на лечение инсулином т.к нет нарушений в рецепторах 2. Нарушения в молекуле проинсулина. Нарушение конверсии проинсулина в инсулин – обычно легкое течение СД В Заболевания экзокринной части поджелудочной железы Рак поджелудочной железы, острый и хронический панкреатит, гемохроматоз (гемосидероз поджелудочной железы – бронзовый диабет) Г Эндокринопатии 1 Акромегалия избыток СТГ и ИФР – снижает чувствительность тканей к инсулину (конкурентные антагонисты инсулина) 2 Глюкагонома - усиление глюконеогенеза, липолиза, увеличение СЖК обычно легкий СД часто сочетания персистирующий дерматит, диарея. Анемия. Стоматиты. Зрительные скотомы лечение хирургическое, синтетическим аналогом соматостатина (октреотид. сандостатин) 3. Тиротоксикоз – избыток Т4 –увеличение глюконеогенеза и липолиза – может быть НТГ 4.Феохромоцитома – избыток адреналина и норадреналина – увеличение липолиза, глюконеогенеза 5. Первичный гиперальдостеронизм - гипокалиемия нарушение деполяризации В- клеток. 6. Синдром Кушинга – увеличение ГЛК – усиление глюконеогенеза – гиперинсулинемия – инсулинрезистентность (Стероидный диабет)

Другие специфические типы сахарного диабета Д Диабет вызванный лекарствами химическими реагентами 1.Тиазиды, фенитион, диазоксид – подавляют высвобождение В- клетками инсулина. 2. Глюкокортикоиды (стероидный диабет) 3. альфа – интерферон – образование антител к В-клеткам, 4. нитрофенилмочевина, вискоза, аллоксан, бараний жир, крысиный яд – токсическая деструкция В- клеток. 5. блокаторы Са- каналов, клофелин – в больших дозах пи длительно лечении тормозят освобождение В- клетками инсулина. Ж. Необычные формы аутоиммунного сахарного диабета. Стифф – Мэн синдром – аутоантитела к декарбоксилазе глютаминовой кислоты в ЦНС и В-клетках. Характерны тяжелое поражение ЦНС, болезненный мышечный спазм, тяжелый СД 2.Диабет вследствие образования антител к рецепторам инсулина в периферических тканях – блокада рецепторов – инсулинрезистентность – гиперинсулинемия. Протекает как СД 2 Е. Другие генетические синдромы, сочетающиеся с сахарным диабетом. С-м Прадера –Уилса Ожирение, гипотония. умственная отсталость, легкий СД. С-м Вернера слепота, катаракта, атеросклероз, инсулинрезистентный СД. С-м Алстрома дегенеративные изменения в сетчатке, глухота, ожирение СД нефропатия, гипертриглицеридемия. С-м Вольфрама СД, НСД, нейросенсорная тугоухость, атрофия дисков зрительных нервов. Липоатрофический сахарный диабет генерализованное полное отсутствие подкожного жира СД, гирсутизм инсулинрезистентность, гиперлипидемия, с кожными ксантомами, раннее развитие атеросклероза, гепатомегалия, смерть от печеночной недостаточности З. Гестационный сахарный диабет развивается во время беременности и проходи во время родов

Клиническая картина Жалобы на сухость во рту, полифагию (СД2), жажду (полидипсию), похудание(СД1 или при абсолютной инсулиновой недостаточности), кожный зуд. Наклонность к инфекциям (фурункулез, парадонтоз и др.) Гипергликемия обусловлена утилизации глюкозы (абсолютная и относительная инсулиновая недостаточность) при > 8,88 ммоль/л глюкозурия осмотический диурез полиурия (сухость кожи и слизистых, жажда возможно снижение массы тела при высоком уровне гликемии, снижение функции слюнных желез) Гиперлипидемия активация липолиза (катехоламины, глюкагон, СТГ) Гиперлактацидемия повышенное образование лактата при гипергликемии (метаболизм глюкозы по анаэробному пути) СД тип 1 манифестация острая чаще всего с ДКА, появляется полиурия, значительное снижение массы тела (осмотический диурез и липолиз), нарушение остроты зрения (увеличение осмолярности преломляющих сред глаза) парестезии – избыток глюкозы в периферических нервах. СД тип 2 - заболевание развивается медленно в течении нескольких месяцев или лет, клинические проявления носят стертый характер, часто диагностируется на стадии осложнений. У 90 % ожирение. Возникает чаще после 40 лет.

Диабетическая ангиопатия Диабетическая макроангиопатия Атеросклероз кальцифицирующий склероз Минкенберга диффузный фиброз интимы Диабетическая микроангиопатия (поражение каппиляров, артериол, венул) Звенья патогенеза 1 Гипергликемия - гликозилирование белков – нарушение проницаемости сосудистой стенки – накопление во внесосудистом матриксе гликозилированных альбумина, иммуноглобулинов и.др. – взаимодействие с рецепторами макрофагов – повышение синтеза цитокинов (ИЛ-1,ИФР-1, TNF-α) – взаимодействие с рц. эндотелия – повышение секреции эндотелина-1 (ф-р вазоконстрикции), снижение синтеза простациклина. В тромбоцитах повышается уровень тромбоксана.- повышение тромбообразования, нарушения микроциркуляции 2.Взаимодействие продуктов конечного гликозилирования с гладкомышечными клетками сосудов – активация фибробластов накопление мезангиальных клеток, увеличение матрикса

Диабетическая нейропатия Классификация диабетической нейропатии I Субклиническая стадия А нарушенные электродиагностические тесты: снижение проводимости нервного импульса чувствительных и двигательных периферических нервов, снижение амплитуды нервно-мышечных индуцированных потенциалов Б. Нарушенные чувствительные тесты: вибрационный, тактильный тест, тепловая, холодовая пробы. II Клиническая стадия нейропатии А. Центральная: энцефалопатия, миелопатия Б Периферическая диффузная нейропатия: Дистальная симметрическая сенсорно- двигательная полинейропатия а) Первичная нейропатия мелких волокон, б)Первичная нейропатия крупных нервных стволов, в)смешанная, г)Проксимальная амиотрофия В. Диффузная автономная нейропатия Автономная нейропатия мочеполовой системы (нейрогенный мочевой пузырь, половая дисфункция) Автономная нейропатия ЖКТ (энтеропатия, атония желчного пузыря, желудка) Автономная нейропатия ССС – дисфункция синусового узла, нарушения СР Бессимптомная гипогликемия Г. Локальная нейропатия Мононейропатия. Плексопатия Радикулопатия Нейропатия черепных нервов

Диабетическая нейропатия Теории патогенеза Теория накопления сорбитола ( в норме до 1% глюкозы метаболизируются по сорбитоловому пути): гипергликемия - увеличение перехода глюкозы в сорбитол ( > 1%) Глюкоза сорбитол фруктоза Фруктоза и сорбитол плохо проникают через клеточную мембрану – накапливаются внутри клетки (внутриклеточная гиперосмолярность) осмотический лизис, демиелинизация, аксонопатия Сосудистая теория: В основе микроангиопатия Vasae nervorum альдоредуктаза сорбитолдегидрогеназа
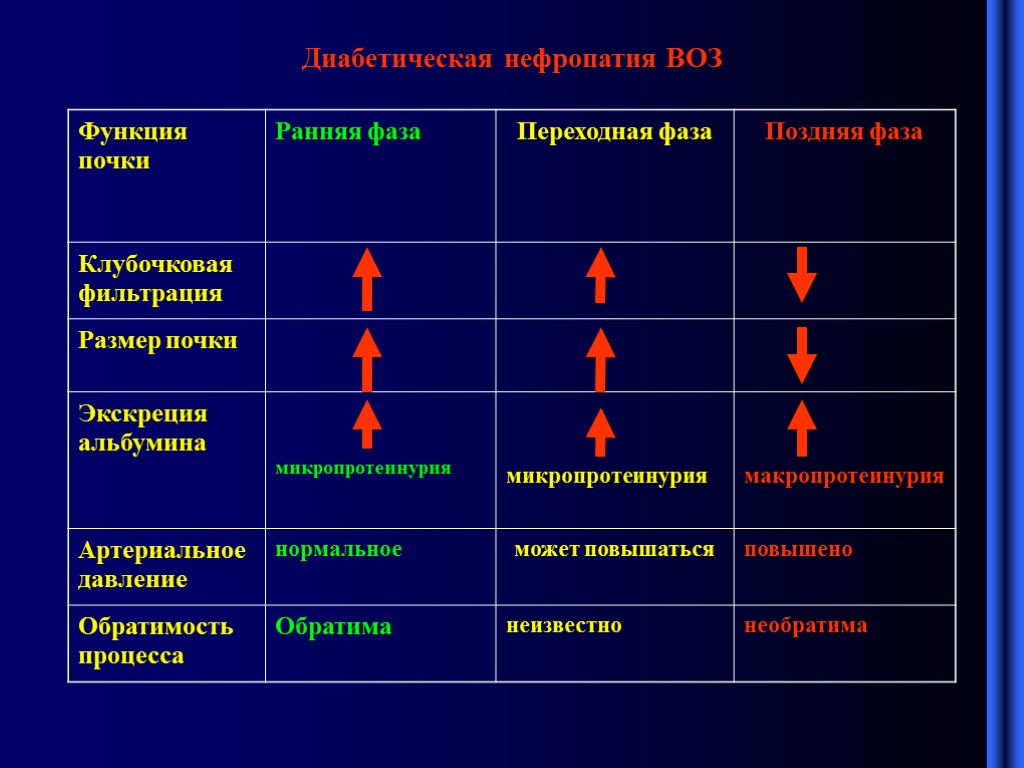
Диабетическая нефропатия ВОЗ

Диабетическая нефропатия Mogensen 1983г.

Диабетическая ретинопатия. В основе патогенеза – микроангиопатия – появление микроаневризм на глазном дне. Повышенная проницаемость каппиляров – кровоизлияния в сетчатку. Экстравазация жидкости богатой белком – образование твердых и мягких экссудатов. Расширение вен - флебопатия. Гибель каппиляров- замещение их соединительной тканью – неоваскуляризация сетчатки - развитие пролиферативного ретинита. Прорастание сосудов в стекловидное тело – отслойка сетчатки
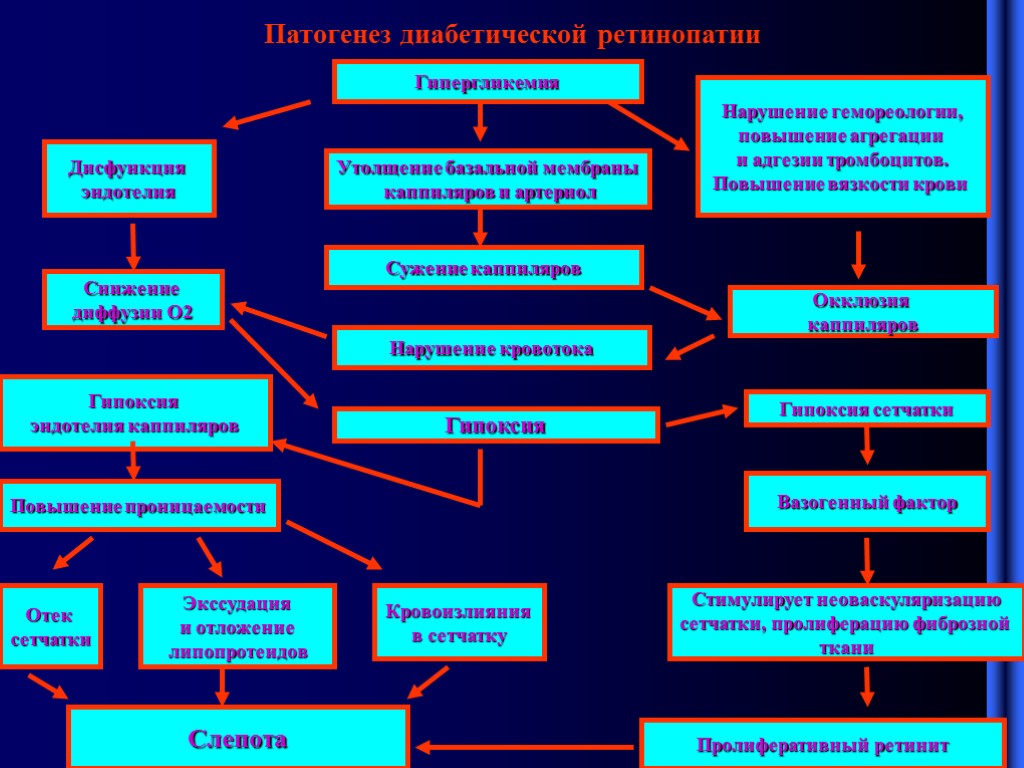
Патогенез диабетической ретинопатии Гипергликемия Утолщение базальной мембраны каппиляров и артериол Сужение каппиляров Нарушение кровотока Окклюзия каппиляров Снижение диффузии О2 Гипоксия Гипоксия эндотелия каппиляров Гипоксия сетчатки Вазогенный фактор Повышение проницаемости Стимулирует неоваскуляризацию сетчатки, пролиферацию фиброзной ткани Пролиферативный ретинит Отек сетчатки Экссудация и отложение липопротеидов Кровоизлияния в сетчатку Нарушение гемореологии, повышение агрегации и адгезии тромбоцитов. Повышение вязкости крови Слепота Дисфункция эндотелия

Синдром диабетической стопы СДС - объединяет патологические изменения периферической нервной системы, артериального и микроциркуляторного русла, представляющие непосредственную угрозу развития язвенно-некротических процессов и гангрены стопы. Выделяют три основные формы синдрома диабетической стопы: А. Нейропатическая форма: Характерно отсутствие защитной чувствительности, других видов периферической чувствительности, а также болевого синдрома; 1.без остеоартропатии; 2. диабетическая остеоартропатия - сустав Шарко. Б ) Ишемическая форма характерно наличие выраженного болевого синдрома, в основе -резкое снижение магистрального кровотока сохраненная чувствительность в) Смешанная форма (нейро-ишемическая), - снижение магистрального кровотока сопровождается снижением всех видов периферической чувствительности СТЕПЕНЬ ПРОЯВЛЕНИЯ 0 Язвенный дефект отсутствует, но есть сухость кожи, клювовидная деформация пальцев, выступание головок метатарзальных костей, другие костные и суставные аномалии 1 Поверхностная язва без признаков инфицирования 2 Глубокая язва, обычно инфицированная, но без вовлечения в процесс костной ткани 3 Глубокая язва с образованием абсцесса при вовлечении в процесс костной ткани 4 Ограниченная гангрена (пальца или стопы) 5 Гангрена всей стопы

Острые осложнения сахарного диабета КОМЫ
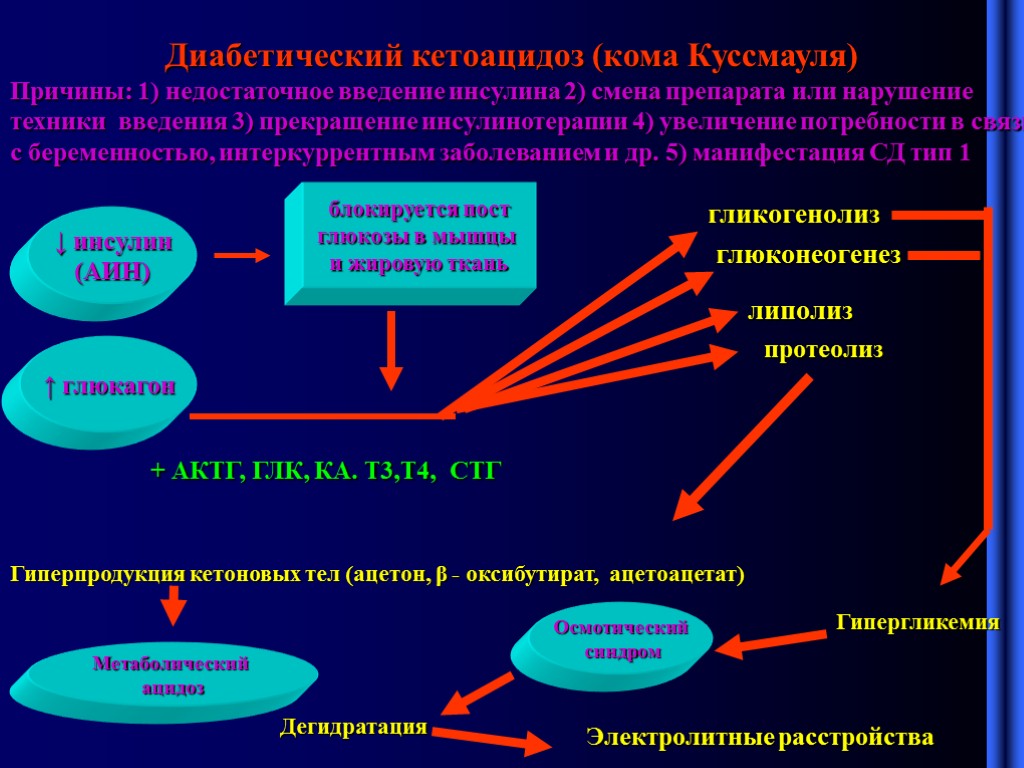
Диабетический кетоацидоз (кома Куссмауля) Причины: 1) недостаточное введение инсулина 2) смена препарата или нарушение техники введения 3) прекращение инсулинотерапии 4) увеличение потребности в связи с беременностью, интеркуррентным заболеванием и др. 5) манифестация СД тип 1 ↓ инсулин (АИН) ↑ глюкагон блокируется пост глюкозы в мышцы и жировую ткань гликогенолиз глюконеогенез липолиз протеолиз Гиперпродукция кетоновых тел (ацетон, β - оксибутират, ацетоацетат) + АКТГ, ГЛК, КА. Т3,Т4, СТГ Метаболический ацидоз Гипергликемия Осмотический синдром Дегидратация Электролитные расстройства

Диабетический кетоацидоз ДКА Примечания * - за счет гипокалигистии. ** - в терминальном состоянии за счет истощения процессов кетогенеза печенью
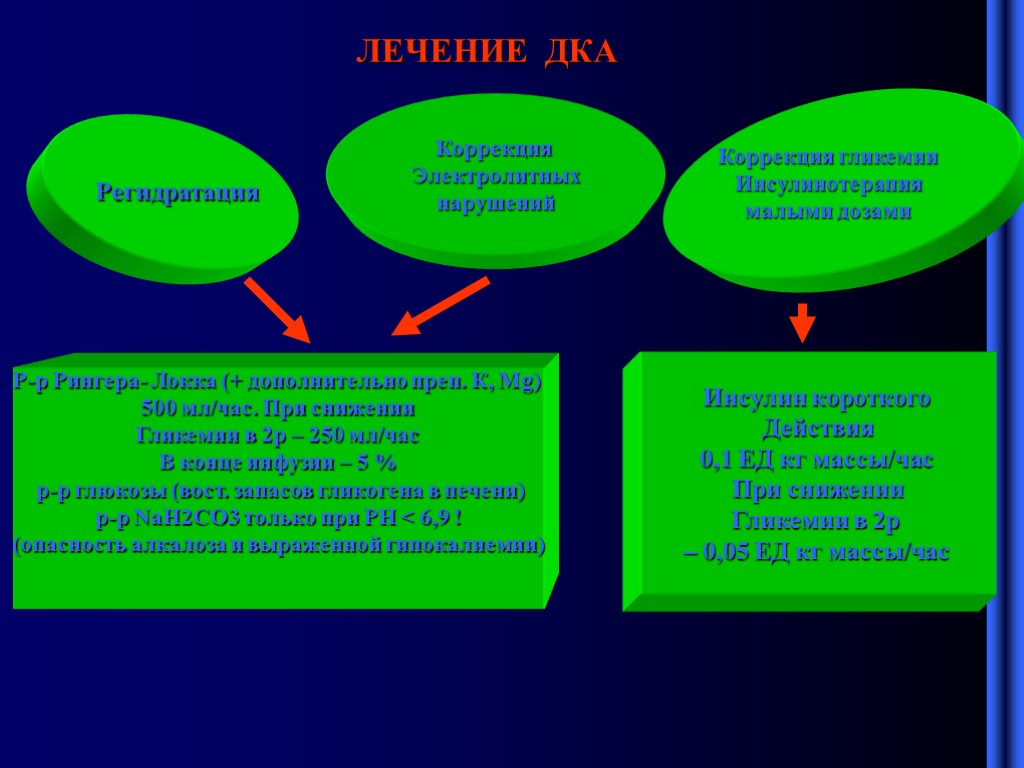
ЛЕЧЕНИЕ ДКА Регидратация Коррекция Электролитных нарушений Коррекция гликемии Инсулинотерапия малыми дозами Р-р Рингера- Локка (+ дополнительно преп. К, Мg) 500 мл/час. При снижении Гликемии в 2р – 250 мл/час В конце инфузии – 5 % р-р глюкозы (вост. запасов гликогена в печени) р-р NaH2CO3 только при PH < 6,9 ! (опасность алкалоза и выраженной гипокалиемии) Инсулин короткого Действия 0,1 ЕД кг массы/час При снижении Гликемии в 2р – 0,05 ЕД кг массы/час

Гиперосмолярная некетонемическая кома Гиперосмолярная кома при СД встречается реже чем ДКА. 1. Сохранена остаточная секреция инсулина (достаточная чтобы инактивировать липолиз, но недостаточной чтобы ликвидировать гипергликемию) – отсутствие ацидоза. Дегидратация ( диуретики, диарея ожоги , кровопотеря) Выраженная гипергликемия, гипернатриемия гиперхлоремия. Осмолярность плазмы более 350 ммоль/кг Формула для расчета осмолярности плазмы 2 Х (К + Na ) ммоль/л + глюкоза ммоль/л + ++ В норме до 310 ммоль/кг
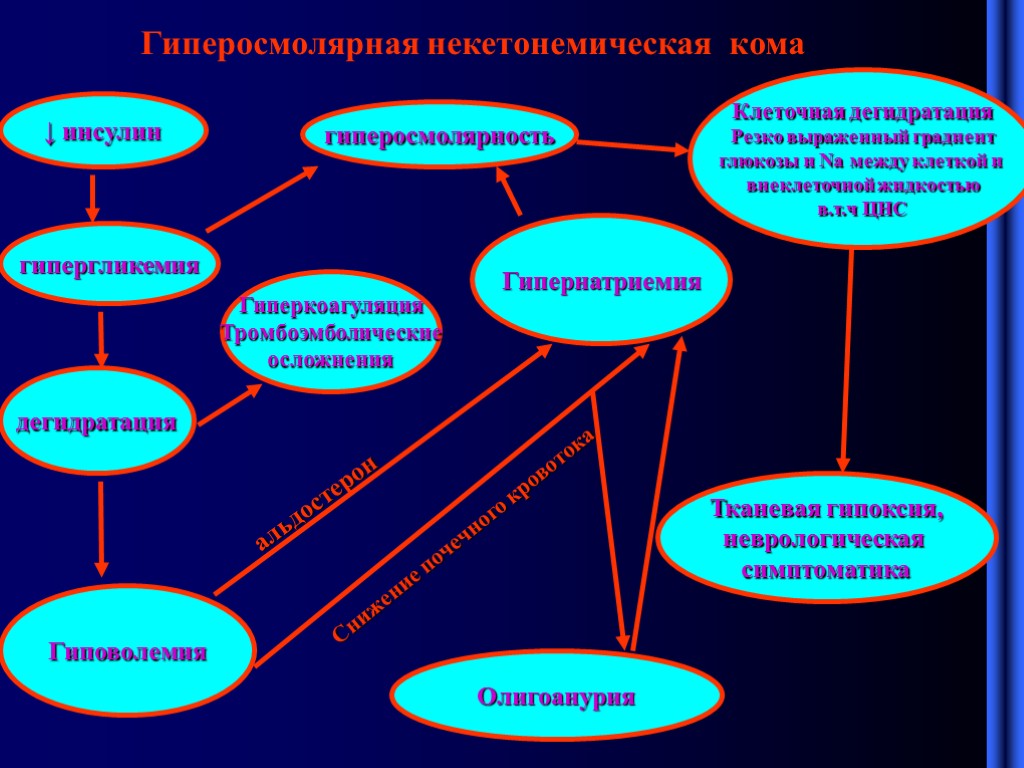
Гиперосмолярная некетонемическая кома гипергликемия ↓ инсулин дегидратация Гиповолемия Гипернатриемия альдостерон Снижение почечного кровотока гиперосмолярность Клеточная дегидратация Резко выраженный градиент глюкозы и Na между клеткой и внеклеточной жидкостью в.т.ч ЦНС Тканевая гипоксия, неврологическая симптоматика Гиперкоагуляция Тромбоэмболические осложнения Олигоанурия

ЛЕЧЕНИЕ ГИПЕРОСМОЛЯРНОЙ КОМЫ А. Коррекция гиповолемии 1. инфузия 0,9% NaCl для увеличения ОЦК. (скорость инфузии — 1 л/ч) до стабилизации АД и ЧСС диурез. 2. инфузия 0,45% NaCl со скоростью 150—500 мл/ч. Б. Коррекция электролитных нарушений После восстановления диуреза начинают вводить калий, (KCl 20—40 мэкв/л - корректируют по результатам измерений уровня К в сыворотке). В. Инсулинотерапия Проводят непрерывную инфузию инсулина короткого действия со скоростью 0,05—0,1 ед./кг/ч. Осложнения. Высокая смертность при гиперосмолярной коме (30—70%) обусловлена эпилептическими припадками, тромбозом глубоких вен тромбоэмболическими осложнениями, панкреатитом и почечной недостаточностью.

ДИАБЕТИЧЕСКИЙ ЛАКТАТАЦИДОЗ Патологическое состояние, возникающее при различных заболеваниях и синдромах, когда содержание молочной кислоты в сыворотке крови стойко превышает 5 ммоль/л, что приводит к снижению РН артериальной крови. Обусловлен как усиленным образованием лактата, так и недостаточной утилизацией его в печени и почках, Избыток лактата проникает через гематоэнцефалический барьер по механизму активного переноса, что увеличивает его концентрацию в веществе головного мозга примерно в 3—4 раза по сравнению с его нормальным содержанием в плазме, составляющим 1,0—1,8 ммоль/л. Встречается реже чем ДКА и ГОК Лактат - конечный продукт анаэробного обмена глюкозы превращается в пируват благодаря реакции, катализируемой ферментом ЛДГ При нарушении оксигенации в печени в результате угнетения активности пируватдегидрогеназного мультиферментного комплекса из пирувата вместо ацетил-КоА образуется лактат. Классификация Коэна - Вудса Лактатацидоз тип А - тканевая гипоксия (повышение метаболизма глюкозы по анаэробному пути, с конечным образованием лактата) Этиология – дыхательная, сердечная недостаточность, тяжелая анемия Лактатацидоз тип Б - нарушение утилизации лактата (почечная, печеночная недостаточность, алкоголизм) ферментопатии - нарушение превращения лактата в пируват, нарушения ферментов глюконеогенеза, Злокачественные новообразования (продуцируют избыток лактата)) Лактатацидоз при назначении бигуанидов (ингибируется ЛДГ) – повышенное образование лактата

ДИАБЕТИЧЕСКИЙ ЛАКТАТАЦИДОЗ Диагностика Недостаток анионов АР (англ. AG – Anion Gap (анионная разница) AG = (Na+K) - (Cl+HCO3), в норме — менее 15 - 25 ммоль/л. При лактат – ацидозе 25 - 30 ммоль/л и более Повышение уровня лактата в венозной крови выше 5 ммоль/л ( в норме до 2 ммоль/л) Снижение концентрации (H2CO3) – менее 20 ммоль/л Ацетонурия + - Гиперкетонемия + - (кетоновые тела в венозной крови до 5.2 ммоль/л) Гипергликемия – умеренная

ДИАБЕТИЧЕСКИЙ ЛАКТАТАЦИДОЗ Терапия Оксигенотерапия (гипербарическая оксигенация) Метиленовый синий 1% 50 -100 мл (1- 5 мг на кг массы тела) в/в Гидрокортизон 250 – 300 мг в/в струйно Инсулинотерапия – 0.1 Ед./кг/час (при гипер и нормогликемии) Дихлорацетат натрия 50 мг/кг внутривенно однократно (активация ПДГ) активация превращения лактата в пируват Препараты калия – КCI – 4%, панангин и др Натрия бикарбонат (NaH2CО3) 4% – внутривенно 100 мл одномоментно, далее под контролем КЩС 200 – 500 мл в течении 3-4х часов. Трисамин – 3,66% - 500 мл/час ( не более 1.5 мг на кг массы тела в сутки) Гемодиализ или перитонеальный диализ (в особенности при ЛА индуцированным применением бигуанидов)

ЛЕЧЕНИЕ САХАРНОГО ДИАБЕТА Сахарный диабет тип 1 Диетотерапия (9а) из повседневного рациона исключаются продукты, содержащие легкоусвояемые углеводы (сахар, мед, сладкие кондитерские изделия, варенья, сладкие напитки); суточная калорийность должна покрываться за счёт: углеводов на 55 - 60%, белков на 15 - 20%, жиров на 20 - 25%; ограничение насыщенных жирных кислот - до 10%, замена насыщенных жиров моно- и полиненасыщенными (соотношение 1: 1: 1); NB! у детей дошкольного возраста употребление насыщенных жиров не должно ограничиваться; необходимо документировать следующие продукты (считать хлебные единицы (ХЕ) зерновые, жидкие молочные продукты, некоторые сорта овощей (картофель, кукуруза), фрукты. Примечание (ХЕ) – 12,5 грамм углеводов Физические нагрузки Режим физических нагрузок должен быть сугубо индивидуальным, т.к физические упражнения повышают чувствительность к инсулину и снижают уровень гликемии, (гипогликемия!). Риск гипогликемии повышается во время физической нагрузки и в течение 12 - 40 ч после длительной тяжелой физической нагрузки. При легких и умеренных физических нагрузках продолжительностью не более 1 ч требуется дополнительный прием углеводов до и после занятий спортом (15 г легкоусваиваемых углеводов на каждые 40 мин занятий спортом). При умеренных физических нагрузках продолжительностью более 1 ч и интенсивном спорте необходимо снижение на 20 - 50% дозы инсулина, действующего во время и в по следующие 6 - 12 ч после физической нагрузки. Уровень глюкозы в крови нужно измерять до, во время и после физической нагрузки. Инсулинотерапия

ЛЕЧЕНИЕ САХАРНОГО ДИАБЕТА Сахарный диабет тип 1 Сравнительная характеристика инсулинов по продолжительности действия ИУКД Инсулины ультракороткого действия – Хумалог (лизпро), Новорапид (аспарт) ИКД Инсулины короткого действия Актрапид. Максирапид. Хумулин R, Инсуман рапид ИСПД Инсулины средней продолжительности действия Протафан, Инсуман Базал, Монотард НМ, Хумулин Н, Хумулин НПХ ИДД Инсулины длительного действия (монопиковые) Лантус (гларгин), Левемир, Детемир

Лечение сахарного диабета тип 1 I. Рекомендуемые режимы инсулинотерапии (консервативная терапия) Перед завтраком .Перед обедом. Перед ужином. Перед сном. 1. КИ (А) + ПИ --- КИ(А) --- КИ(А) --- ПИ 2.КИ(А) --- КИ(А) --- КИ(А) --- ПИ 3. КИ (А) + ПИ --- КИ(А) --- КИ (А) + ПИ 4.КИ (А) + ПИ --- КИ (А) + ПИ --- КИ(А) ---- ПИ КИ – инсулин короткого действия ПИ – инсулин продолжительного действия. II. Физиологическая (Интенсифицированная, Базис- болюсная) схема инсулинотерапии. Инсулин Длительного Действия (Лантус) – 0.35 ЕД /кг массы тела. Инсулин короткого (ультракороткого действия) – 1-2 ЕД / 1 ХЕ.

Лечение сахарного диабета тип 1 таблица подсчета хлебных единиц ХЕ Таблица подсчета хлебных единиц (ХЕ) 1 ХЕ = 12,5 г углеводов МОЛОКО И ЖИДКИЕ МОЛОЧНЫЕ ПРОДУКТЫ 1 ХЕ1 стакан Молоко 200мл. 1 стакан Кефир 200 мл 1 стакан. Сливки 200мл 1 стакан . ХЛЕБ И ХЛЕБОБУЛОЧНЫЕ ИЗДЕЛИЯ 1 ХЕ1 кусок Белый хлеб 20 г1 кусок Ржаной хлеб 25 г 5 шт. Крекеры (сухое печение)Сухари 15 г МАКАРОННЫЕ ИЗДЕЛИЯ 1 ХЕ*1-2 стол. ложки (в зависимости от вида изделия)Вермишель, лапша, рожки, макароны*15 г КРУПЫ, МУКА 1 ХЕ 1 стол. Ложка Гречневая**15 г 2 стол. Ложки Манная **15 г 1 стол ложка Перловая**15 г 2стол ложка Пшено**15 г1 стол ложка Рис**15 г Овсяная*15 г1 стол ложка Овсяные хлопья**15 г1 стол ложка Мука (любая)15 г1 стол ложка КАРТОФЕЛЬ 1 ХЕ1 шт. величиной с крупное куриное яйцо Варёный картофель 65 г 2 стол. ложки Сухой картофель 25 г ФРУКТЫ И ЯГОДЫ (С КОСТОЧКАМИ И КОЖУРОЙ)1 ХЕ 2-З шт Абрикосы 110 г 1 шт., крупная Айва 140 г1 кусок (поперечный срез) Ананас140 г1 кусок , средний Апельсин 150 г1/2 шт., Вишня 90 г1 шт., большой Гранат 170 г1/2 шт., крупный Грейпфрут 170 г 1 шт., средняя Груша 90 г1 Инжир 80 г1 шт., крупная Киви 110 г10 шт., средние Клубника 160 г6 стол. ложек Крыжовник 120 г8 стол. ложек Малина150 г1 шт., небольшое Манго110 г 2 шт., средние Мандарины 150 г1 шт., крупный Персик120 г4 шт., средние Сливы 90 7стол. Ложек Смородина140 г1 шт., средняя Хурма 70 г. 7 стол. Ложек черника, черная смородина140 г1 шт., среднееЯблоко90 г(6 - 8 стол. ложек ягод, таких как малина, смородина и др., в среднем соответствует 1 стакану (чайной чашке) этих ягод. Около 100 мл сока без добавления сахара - 100% натуральный сок - содержит примерно 10 г углеводов.) ДРУГИЕ ПРОДУКТЫ 1 ХЕ1 шт., средняя Котлета70 г1 стакан Квас 250 мл 1 стакан Пиво 250 мл 1 мороженое 65 г1 стол.

Лечение сахарного диабета тип 2 Диетотерапия диета N 9 при избыточной массе тела – низкокалорийная диета (<1800 ккал); Ограничить или исключить полностью легкоусвояемые углеводы (кондитерские изделия , изделия из муки, крупы, фрукты мед, сладкие напитки); рекомендуемый состав пищи по количеству калорий (в %): сложные углеводы - 50 - 60%, насыщенные жиры <10%, полиненасыщенные жиры < 10%, белки < 15%, рекомендуются продукты, богатые клетчаткой; алкоголь - не более 20 г/день (с учетом калорийности); умеренное употребление сахарозаменителей; при артериальной гипертонии ограничить употребление соли до 3 г/сут. Соблюдение диеты является необходимой составной частью лечения больного сахарным диабетом 2 типа вне зависимости от варианта сахароснижающей терапии! физические нагрузки пероральные сахароснижающие препараты; инсулинотерапия.

Лечение сахарного диабета тип 2 I Стимуляторы секреции инсулина (Секретогены) (препараты усиливающие секрецию инсулина 1) Препараты сульфанилмочевины Механизм действия ПСМ основан на взаимодействии со специфическими белками–рецепторами (SUR1) АТФ–зависимых К+–каналов на поверхности В–клеток. Далее происходит закрытие этих каналов и деполяризация мембраны. Открытие вслед за этим кальциевых каналов обеспечивает поступление кальция внутрь В–клетки и стимуляцию секреции инсулина путем экзоцитоза из секреторных гранул. Представители 1 поколение – хлорпропамид, бутамид (толбутамид) (в настоящее время не используются) 2 поколение Глибенкламид (Манинил, Даонил, Эуглюкан) ; Глипизид (Минидиаб); Гликвидон (Глюренорм); Гликлазид (Диабетон) 3 поколение Глимепирид (Амарил, Глемаз)

Лечение сахарного диабета тип 2 I Стимуляторы секреции инсулина (Секретогены) (препараты усиливающие секрецию инсулина 2) Меглитиниды Механизм действия меглитинидов также тесно связан с их действием на АТФ-зависимые K+-каналы. Под действием меглитинидов закрываются K+-каналы, повышается чувствительность β-клеток к стимуляции глюкозой, тем самым увеличивается секреция инсулина в ответ на повышение гликемии. Отличием меглитинидов является то, что с их помощью восстанавливается ранняя фаза секреции инсулина, а затем, вследствие короткого периода действия, не развивается длительная гиперинсулинемия. (т.о стимуляция первой фазы секреции инсулина) Представители Репаглинид (Старликс) Натеглинид (Новонорм) ПОКАЗАНИЯ СД 2 типа - при неэффективности диеты и физических нагрузок с преобладанием недостаточной секреции инсулина ПРОТИВОПОКАЗАНИЯ СД 1 типа (диабет с абсолютной инсулиновой недостаточностью) кетоацидоз, лактатацидоз беременность и лактация, присоединение инфекционного заболевания, дефицит веса. патология печени и почек* Примечание. * при патологии почек разрешено применение гликвидона, гликлазида, репаглинида.

Лечение сахарного диабета тип 2 II Сенситайзеры 1. Бигуаниды оказывают своё влияние на углеводный путём воздействия на гепатоциты (торможение глюконеогенеза) – снижение гиперинсулинемии, повышения чувствительности периферических тканей к инсулину увеличение ГЛЮТ-4 (преимущественно поперечно-полосатой мускулатуры, в меньшей степени — жировой ткани), увеличение метаболизма глюкозы по анаэробному пути замедления всасывания глюкозы в кишечнике Представители Метформин (Сиофор, Глюкофаж, Глиформин, Багомет, Метфогамма) (Фенформин. Буформин – не используются в связи с большой вероятностью лактатацидоза) ПОКАЗАНИЯ СД 2 типа - при неэффективности диеты и физических нагрузок с преобладанием инсулинорезистентности (с ожирением), гиперинсулинемией. ПРОТИВОПОКАЗАНИЯ СД 1 типа (диабет с абсолютной инсулиновой недостаточностью) кетоацидоз, лактатацидоз беременность и лактация, патология печени и почек сердечная, дыхательная недостаточность анемия (тканевая гипоксия); алкоголизм, пожилой возраст 2.Тиазолиндионы (глитазоны) стимулируют рецепторы, расположенные в ядрах клеток жировой и мышечной ткани. При их активации изменяется транскрипция генов, регулирующих метаболизм глюкозы и липидов. Увеличивают продукцию ГЛЮТ - 4. В результате периферические ткани организма более эффективно отвечают на эндогенный инсулин. Представители Пиоглитазон (Пиоглар, Пиоглит); Росиглитазон (Авандия, Роглит) ПОКАЗАНИЯ СД 2 типа -при неэффективности диеты и физических нагрузок с преобладанием инсулинорезистентности ПРОТИВОПОКАЗАНИЯ СД 1 типа (диабет с абсолютной инсулиновой недостаточностью) кетоацидоз, лактатацидоз беременность и лактация, патология печени (повышение АЛТ >2, 5 раза) тяжелая сердечная недостаточность

Лечение сахарного диабета тип 2 III Ингибиторы альфа-глюкозидаз Механизм действия Сложные углеводы , поступающие с едой в желудочно-кишечный тракт, первоначально расщепляются в кишечнике до олигосахаридов при помощи ферментов α - глюкозидаз. Акарбоза выполняет роль «пищевой ловушки», конкурентно и обратимо связываясь с ферментами тонкой кишки (альфа-глюкозидазами),. т.о поступающие с пищей поли- и олигосахариды не расщепляются и не всасываются. Тем самым предупреждается развитие постпрандиальной гипергликемии. ПРЕДСТАВИТЕЛИ Глюкобай, Гуарем. ПОКАЗАНИЯ: СД тип 1 (в составе комбинированной терапии). (Акарбоза — единственный препарат из ПСП, который можно применять при СД тип1). СД тип 2.в.т.ч профилактика. ПРОТИВОПОКАЗАНИЯ: цирроз печени; острые и хронические воспалительные заболевания кишечника, особенно осложнённые с-м мальабсорбции, внешнесекреторная недостаточность поджелудочной железы, ХПН,; беременность лактация.

Лечение сахарного диабета тип 2 IV Стимуляторы В-клеток. (Инретиномиметики) МЕХАНИЗМ ДЕЙСТВИЯ: селективно ингибируют фермент дипептидилпептидазу-4 (ДПП-4). (Ингибирование ДПП-4 вызывает повышение как базальной, так и стимулированной приемом пищи секреции глюкагоноподобного пептида 1 типа (ГПП-1) и глюкозозависимого инсулинотропного полипептида (ГИП) ) Увеличивая уровни ГПП-1 и ГИП, вызывают повышение чувствительности β-клеток поджелудочной железы к глюкозе, - улучшение глюкозозависимой секреции инсулина. Повышая уровни эндогенного ГПП-1, увеличивают чувствительность α-клеток к глюкозе, что приводит к улучшению глюкозозависимой регуляции секреции глюкагона. Снижение уровня избыточного глюкагона во время еды приводит к снижению инсулинорезистентности. Увеличение соотношения инсулин/глюкагон на фоне гипергликемии, обусловленное повышением уровней ГПП-1 и ГИП, вызывает уменьшение продукции глюкозы печенью как в прандиальный, так и в постпрандиальный периоды Представители Ситаглиптин (Янувия). Вилдаглиптин (Галвус). Саксглиптин (Онглиза) аллоглиптин — III фаза клинических испытаний. Эксенатид (Баета) Показания : сахарный диабет типа 2 в качестве монотерапии или дополнительной терапии. Противопоказания: СД типа 1 или наличие диабетического кетоацидоза; — почечная недостаточность тяжелой степени (КК<30 мл/мин); — наличие тяжелых заболеваний ЖКТ с сопутствующим гастропарезом; — беременность, период лактации , детский возраст до 18 лет (безопасность и эффективность у детей не установлена);

Лечение сахарного диабета тип 2 Перспективные разработки Получены первые результаты второй фазы клинических исследований препарата алеглитазар/aleglitazar (компания Хоффман Ля Рош/Hoffman-La Roche) - коагониста PPAR (рецепторов активаторов пролиферации пероксисом), предназначенного для снижения заболеваемости и смертности от сердечно-сосудистой патологии среди пациентов с сахарным диабетом 2 типа, относящихся к группе высокого риска. Новые данные были представлены на конференции Американской Диабетической Ассоциации (American Diabetes Association – ADA), проходившей в Новом Орлеане, США. Исследование на данном этапе показало эффективность и безопасность применения препарата. Представители компании уверены, что алеглитазар способен значительно снизить смертность от сердечно-сосудистых заболеваний и количество не приведших к смерти инфарктов миокарда и инсультов среди пациентов из группы высокого риска.

Лечение сахарного диабета тип 2 Перспективные разработки дапаглифлозин новый препарат в диабетологии. Во-первых, это агент с инновационным механизмом действия для лечения диабета 2 типа Препарат является ингибитором натрий-глюкозного котранспортера-2, механизм его действия состоит в блокаде почечной реабсорбции глюкозы. Глюкоза теряется с мочой, а значит, ее уровень в плазме снижается. В дополнение к метаболическому контролю путем выведения глюкозы (а значит, и калорий) с мочой, дапаглифлозин еще и снижает массу тела.
diabet_dlya_ordinatorov.ppt
- Количество слайдов: 43

