сахарный диабет 3.ppt
- Количество слайдов: 52

Сахарный диабет Кафедра детских болезней № 1 Зав. каф. , д. м. н. , проф. Моренко М. А. Астана, 2014 г.

Эпидемиология сахарного диабета

Анатомия поджелудочной железы Поджелудочная железа является экзо-, эндокринной железой. В ней образуются ферменты (амилаза, протеаза, липаза), которые выделяются в 12 перстную кишку и участвуют в пищеварении. В поджелудочной железе имеются островки Лангенгарса (всего 1% от объема железы), состоящие из различных типов клеток: α-клетки - 25%, β-клетки - 60%, δ- клетки - 10%, не установленные клетки - 15%.

Влияние инсулина на обмен веществ α-клетки синтезируют глюкагон-белок (29 аминокислот). Действие: повышает уровень глюкозы в крови за счет гликогенеза и глюконеогенеза. δ- клетки образуют соматостатин. Действие: угнетает секрецию инсулина и глюкагона. β-клетки образуют инсулин- белок, который состоит из 2 -х полипептидных цепей (по 21 и 30 аминокислот). Действие: стимулирует синтез белка и жира.

Влияние инсулина на обмен веществ На углеводный обмен: - повышает проницаемость клеточных мембран для глюкозы. - стимулирует аэробный путь окисления глюкозы. - стимулирует синтез гликогена. - регламентирует синтез сорбитола (в здоровом организме только 1% глюкозы под действием фермента альдозоредуктазы переходит в сорбитол). - уменьшает уровень глюкозы в крови конечный эффект действия инсулина.

Углеводный обмен Глюкоза - основной и почти единственный источник питания инсулиннезависимых тканей (главным образом ЦНС) и один из источников питания инсулинзависимых тканей. В организме человека и животных глюкоза превращается в гликогенполимер глюкозы, молекулярная масса которого исчисляется несколькими сотнями тысяч дальтон и в построении которого участвует от 2000 до 20000 молекул глюкозы.

Углеводный обмен Образование гликогена из глюкозы начинается с процесса фосфорилирования ее с помощью фермента глюкогеназы (в печени) и гексокиназы (в других тканях, мышцах) и образование глю-6 -фосфата, с последующей конверсией в глю-1 фосфат. В начале образуется длинноцепочечная структура без боковых цепей длинноцепочечная структура с боковыми цепями, т. е. ветвистая структура гликогена. Синтез гликогена называется гликогенез, распад- гликогенолиз.

Углеводный обмен В процессе (окисления) высвобождения глюкоза из гликогена принимает участие также несколько ферментов. Ключевым из них является фосфорилаза, которая под влиянием ц. АМФ из неактивной формы (фосфорилазы В) переходит в активную (фосфорилазу А). Последняя высвобождает из гликогена глю-1 -фосфат, который посредством фосфоглюкомутазы превращается в глю-6 -фосфат. Глю-1 -фосфат и глю-6 -фосфат после фосфорилирования (ферментами глю-1 -фосфатазы и глю-6 -фосфотазы) трансформируется в глюкозу. Кроме того, глюкоза также образуется из гликогена с помощью так называемых ферментов, отщепляющих боковые цепи гликогена (при участии декстрин-6 гликаногидролазы). Распад гликогена происходит главным образом через образование глю-1 -фосфата, а затем образованием глюкозы.

Сахарный диабет (СД) СД – состояние хронической гипергликемии, которое может быть результатом воздействия многих факторов (определение ВОЗ)

Классификация сахарного диабета I. Сахарный диабет I типа (устаревшее название инсулинзависимый) - Аутоимунный СД - Идиопатический СД 2. Сахарный диабет II типа (устаревшее название инсулиннезависимый) 3. Другие типы сахарного диабета, связанные с определенными состояниями и синдромами: (генетические заболевания, заболевания поджелудочной железы (опухоль, гемохроматоз, муковисцидоз) болезни гормональной и эндокринной природы (акромегалия, болезнь Иценко-Кушенга и др. ) 4. Гестационный сахарный диабет.

Достоверные классы риска Лица, с нормальной толерантностью к глюкозе, но со значительно увеличенным риском развития СД; Предшествовавшие нарушения толерантности к глюкозе: - стрессовые ситуации (повышение контринсулярных гормонов - адреналина), - беременность. Потенциальные нарушения толерантности к глюкозе: - ожирение, - крупный плод, - родственники страдают сахарным диабетом.

САХАРНЫЙ ДИАБЕТ I типа (детский или юношеский ) СД I типа связан с непосредственным повреждением самой поджелудочной железы (β-клеток островков Лангенгарса). В настоящее время основными причинами поражения поджелудочной железы являются: аутоиммунные заболевания вирусные заболевания.

Провоцирующие факторы: вирусные инфекции; ожирение; стрессовые ситуации; заболевания поджелудочной железы и печени; сопутствующие заболевания желез внутренней секреции; генетическая предрасположенность При СД I типа имеется связь с генетической системой НЛА, т. е. у больных с СД имеются антигены – маркеры СД. В настоящее время известны более 20 областей генома. Наибольший вклад гены 2 -го класса – CTLA-4, PTPN-22)

Этапы развития СД I типа: 1. Генетическая предрасположенность, определяемая НЛА системой. 2. Триггирование аутоиммунного процесса (запуск процесса). 3. Активный аутоиммунный процесс в поджелудочной железе. 4. Манифестация СД (только на этой стадии появляется клиника СД). 5. Полное разрушение В клеток островков Лангенгарса.

Патогенез СД I типа: Вирус или аутоиммунный процесс в поджелудочной железе → поражение β-клеток → уменьшение числа β-клеток → замена соединительной тканью → панкреосклероз → абсолютный дефицит инсулина. Для СД I типа характерна абсолютная инсулиновая недостаточность. Клиника СД проявляется только при гибели более 70% и более β-клеток.

Особенности СД I типа: * острое начало; клиника яркая; склонность к кетозу; Инсулинопения (необходимость в заместительной терапии инсулином), раннее развитие осложнений (особенно ангиопатии); чаще встречается у детей, подростков и у взрослых до 40 лет; характерна потеря в весе.

Критический возраст для развития сахарного диабета: Раннее детство (много Тз, Тч). Дошкольный и школьный период (СТГ). Пубертатный период (половые гормоны). Дети склонны к жировой инфильтрации печени – связано жиромобилизующим действием контринсулярных гормонов. У детей имеет место иммунная несостоятельность (по НЛА системе: антиген DR 4 – тяжелое течение сахарного диабета, антиген DR 3 – более благоприятное течение.

Особенности СД у детей Тяжесть СД у детей обусловлена: 1. Большими энергетическими затратами детского организма → потребность в инсулине значительно выше. 2. Наличием контринсулярных гормонов: а) СТГ – усиливает анаболические процессы (2 -12 лет), жиромобилизующий эффект, способствует выходу гликогена из печени, т. е. увеличивает уровень сахара в крови;

Особенности СД у детей б) Тиреоидные гормоны (Тэ, ТЧ): усиливают гликогенолиз; усиливают анаболические процессы; в) АКТГ и глюкокортикоиды: усиливают глюконеогенез, усиливают анаболичесие процессы; г) Адреналин: усиливает гликогенолиз, т. е. увеличивает уровень сахара в крови

Клиническая картина СД Клиника СД I типа. Начало болезни у детей, как правило, бурное. Симптомы, характерные для СД: * полидепсия - сухость и зуд кожи полиурия - гипергликемия полифагия - глюкозурия похудание

Группировка симптомов СД: Симптомы, связанные с гипергликемией (жажда, полиурия, чувство голода, глюкозурия и зуд во влагалище, вторичные инфекции). Симптомы, связанные с метаболическими нарушениями – кетоацидоз (повышение содержания кетоновых тел, ацетонемия, положительная реакция мочи на ацетон) – головная боль, интоксикация, боль в животе, тошнота, рвота, увеличение печени.

В клинике СД выделяют стадии: Компенсации Субкомпенсации Декомпенсации

Критерии компенсации СД I типа: отсутствие жалоб, хорошее самочувствие; правильное физическое и половое развитие; уровень гликемии в течение суток не превышает 9 -10 -ммоль/л; глюкозурия равномерная в течении суток и не выше 5% от сахарной ценности пищи; отсутствие кетоза, кетоацидоза, ацетонурии; отсутствие явных и скрытых гипогликемий; содержание фракции Нв 1 с меньше 9%; нормальное содержание фруктозамина в крови – 2, 0 – 2, 8 ммоль/л; сохранение работоспособности.

Критерии субкомпенсации СД: 1. Размах суточных колебаний уровня сахара крови не должен превышать 4 ммоль/л; 2. Содержание сахара натощак – 9 – 13 ммоль/л; 3. Отсутствие гипогликемий и кетоацидоза.

Сахарный диабет II типа Морфологически не связан с поражением поджелудочной железы. Не связан с НЛА системой. В основе СД II типа лежат: Нарушение синтеза и секреции инсулина. Нарушение чувствительности Инсулинозависимых тканей к инсулину. Пострецепторные нарушения – нарушения преобразования Глю-6 -фосфата.
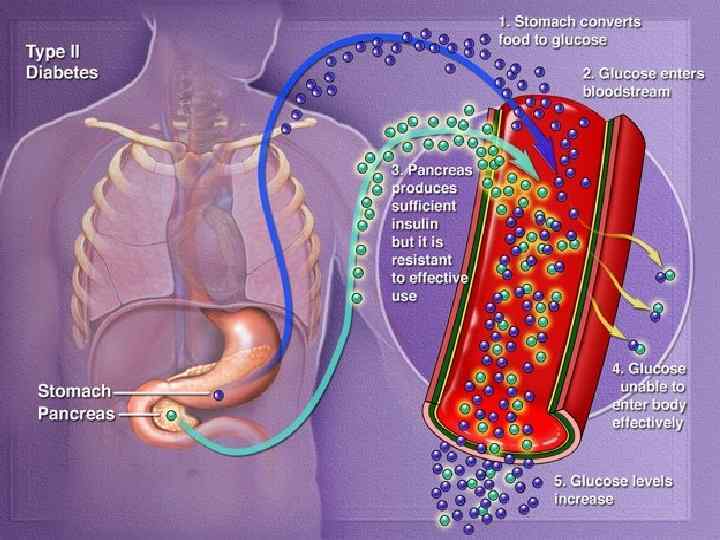

Особенности СД II типа: Клиника развивается постепенно, часто выявляется постепенно. Скудность симптомов. Характерно нарастание массы тела. Возраст больных, как правило, старше 40 лет. Нет инсулинопении. Снижена чувствительность тканей к экзогенному инсулину. Кетоз не типичен. Диабет взрослых в юности – диабет, клинически похожий на СД II типа, но встречающийся в детстве – МОДИ ДИАБЕТ.

Критерии компенсации СД II типа Хорошее самочувствие; Сохранение работоспособности; Нормогликемия; Аглюкозурия; Отсутствие кетоза; Отсутствие кетоацидоза; Отсутствие ацетонурии; Отсутствие явных и скрытых гипогликемий.

Осложнения СД: Ранние осложнения - комы 1. Гипергликемическая кетоацидотическая); 2. Гипогликемическая; 3. Гиперосмолярная; 4. Кисломолочная

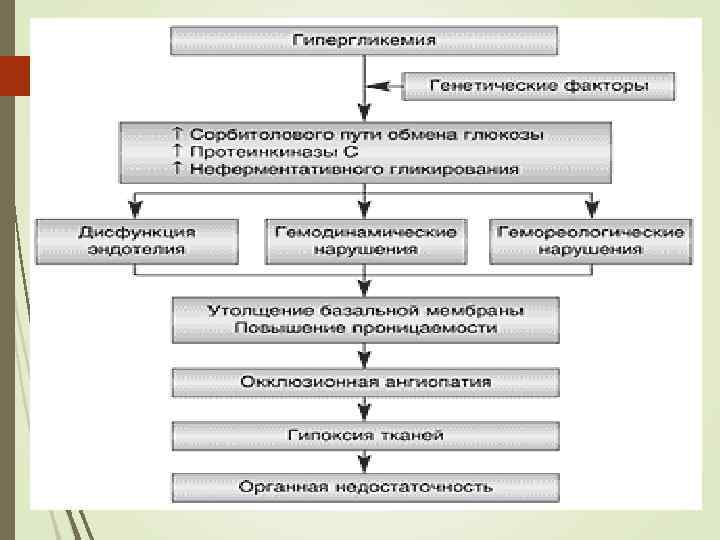
Осложнения СД: Симптомы «поздних» осложнений (микроангиопатии) : - диабетическая ретинопатия; - диабетическая нефропатия; - диабетическая нейропатия; - диабетическая дермопатия; - диабетическое поражение сердца; - поражение сосудов нижних конечностей. Симптомы присоединения интеркуррентных заболеваний: пиелиты, циститы, атеросклероз, особенно коронарных сосудов.
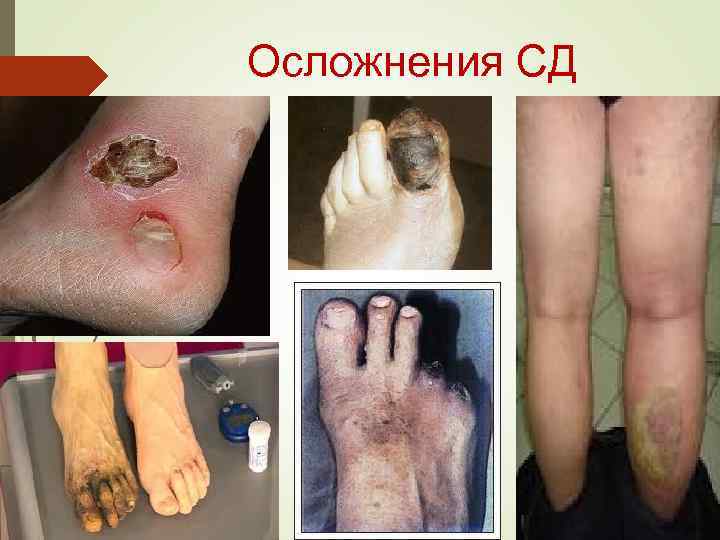
Осложнения СД
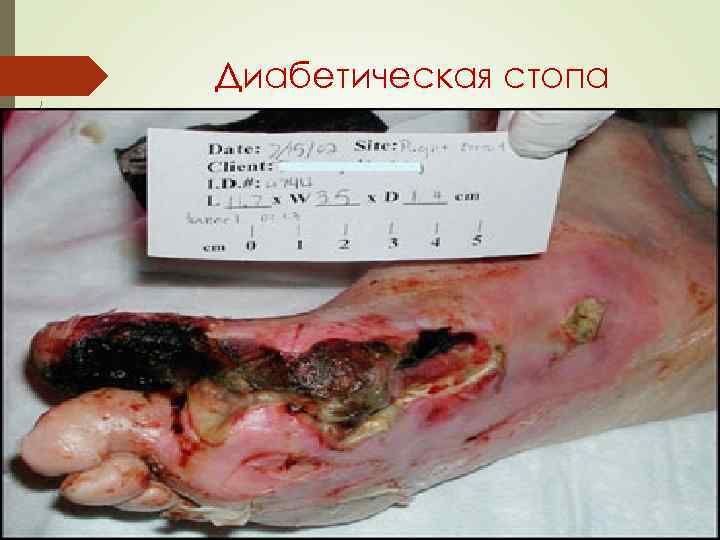
Диабетическая стопа

Синдром Мориака: Отставание в физическом развитии; Отставание костного возраста; Отставание интеллектуального развития; Перераспределение подкожно-жировой; Клетчатки по типу болезни Иценко – Кушинга; Остеопороз; Увеличение печени и селезенки; Задержка полового развития; Склонность к гипогликемии (за счет жировой инфильтрации печени и, естественно, малого содержания гликогена в печени); Склонность к кетоацидозу.

Диагностика СД: 1. Общеклинические анализы (ОАК, ОАМ и пр. ); 2. Определение уровня глюкозы в крови: у новорожденных – 1, 6 -4, 0 ммоль/л; у доношенных грудных детей – 2, 78 – 4, 4 ммоль/л; у детей раннего возраста и школьников – 3, 3 -5, 0 ммоль/л; 3. Гликемический профиль (суточный мониторинг, через каждые 3 часа); 4. Тест на толерантность к глюкозе (проводится если глюкоза натощак менее 6, 7 ммоль/л) норма менее 7, 8 ммоль/л, но не выше 11, 1 ммоль/л; выше 11, 1 ммоль/л – сахарный диабет. И. И. Дедов и соавт. Сахарный диабет у детей подростков. – Москва, 2013.

Определение уровня глюкозы в крови с помощью глюкометра

Диагностика СД: 4. Глюкозурический профиль ( глю в моче – 0, глюкозурия - при уровне глюкозы в крови выше 8, 88 ммоль/л)) 6. Уровень инсулина (препроинсулин, проинсулин) С-пептид – 0, 28– 1, 32 пг/мл ; 7. Гликолизированный Нв – 5 - 7, 8%, ISPAD, 2009); 8. Биохимический анализ крови: белковый обмен: белок, его фракции, креатинин, мочевина, остаточный азот; жировой обмен: холестерин, общие липиды, βлипопротеиды, жирные кислоты; углеводный обмен: глю, сахароза, фруктозамин.

Диагностика СД: 9. УЗИ поджелудочной железы; 10. Ангиография; 11. Консультация нефролога; 12. Консультация окулиста; 13. Консультация невропатолога

Принципы терапии СД у детей 1. Диетотерапия – стол № 9 (Б: Ж: У - 1: 0, 8: 2) 2. Инсулинотерапия 3. Симптоматическая терапия 4. Профилактика и лечение осложнений
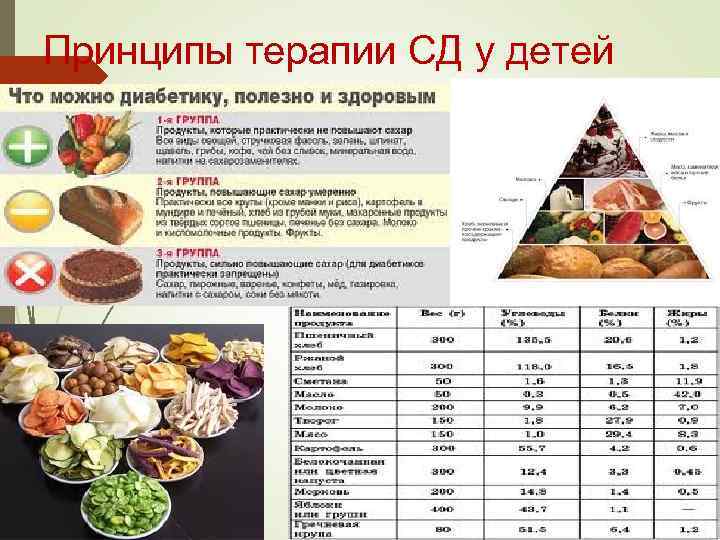
Принципы терапии СД у детей

Система хлебных единиц в питании больных СД упрощает подсчет калорийности принятой углеводсодержащей пищи, позволяя больному визуально (без взвешивания) определять содержание углеводов в пище с помощью удобных для восприятия объемов (кусок, стакан, ложка и т. п. ). В качестве стандарта (1 ХЕ) используют количество углеводов (10 -12 г), содержащихся в кусочке черного хлеба массой 25 г.
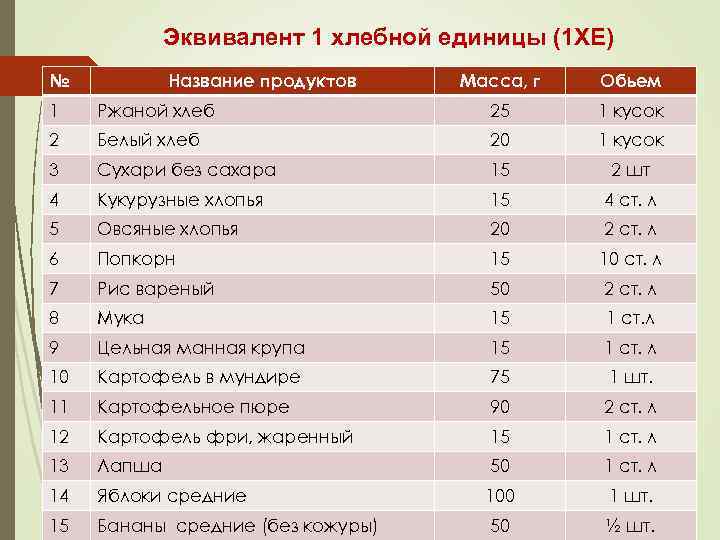
Эквивалент 1 хлебной единицы (1 ХЕ) № Название продуктов Масса, г Обьем 1 Ржаной хлеб 25 1 кусок 2 Белый хлеб 20 1 кусок 3 Сухари без сахара 15 2 шт 4 Кукурузные хлопья 15 4 ст. л 5 Овсяные хлопья 20 2 ст. л 6 Попкорн 15 10 ст. л 7 Рис вареный 50 2 ст. л 8 Мука 15 1 ст. л 9 Цельная манная крупа 15 1 ст. л 10 Картофель в мундире 75 1 шт. 11 Картофельное пюре 90 2 ст. л 12 Картофель фри, жаренный 15 1 ст. л 13 Лапша 50 1 ст. л 14 Яблоки средние 100 1 шт. 15 Бананы средние (без кожуры) 50 ½ шт.
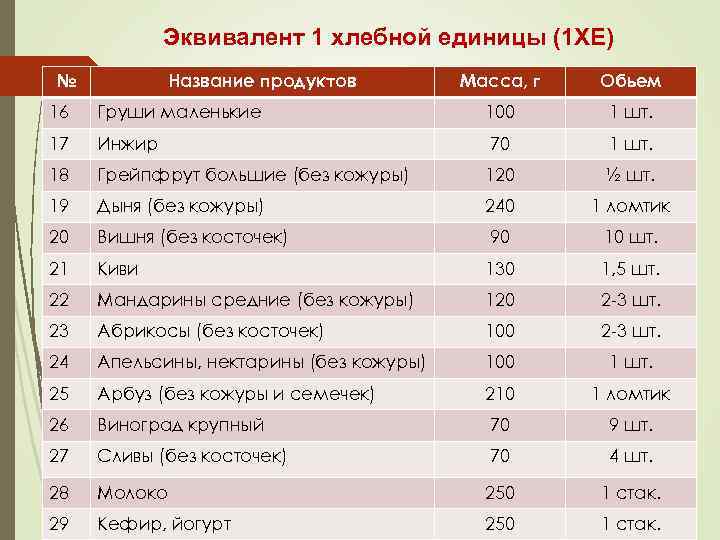
Эквивалент 1 хлебной единицы (1 ХЕ) № Название продуктов Масса, г Обьем 16 Груши маленькие 100 1 шт. 17 Инжир 70 1 шт. 18 Грейпфрут большие (без кожуры) 120 ½ шт. 19 Дыня (без кожуры) 240 1 ломтик 20 Вишня (без косточек) 90 10 шт. 21 Киви 130 1, 5 шт. 22 Мандарины средние (без кожуры) 120 2 -3 шт. 23 Абрикосы (без косточек) 100 2 -3 шт. 24 Апельсины, нектарины (без кожуры) 100 1 шт. 25 Арбуз (без кожуры и семечек) 210 1 ломтик 26 Виноград крупный 70 9 шт. 27 Сливы (без косточек) 70 4 шт. 28 Молоко 250 1 стак. 29 Кефир, йогурт 250 1 стак.
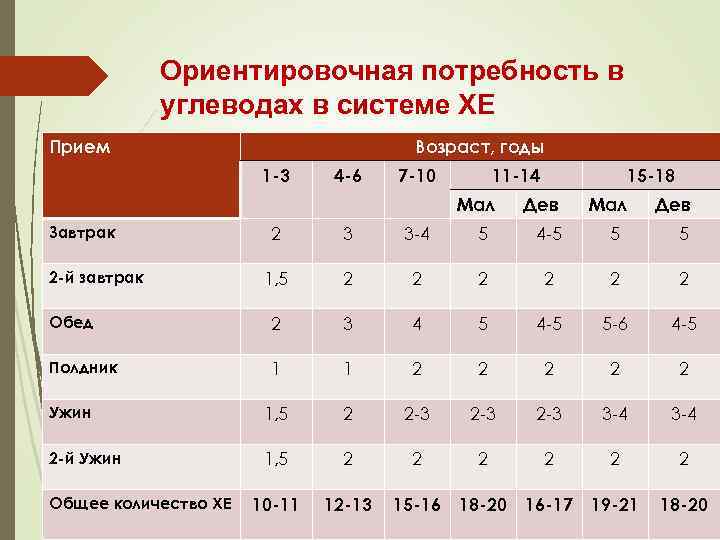
Ориентировочная потребность в углеводах в системе ХЕ Прием Возраст, годы 1 -3 4 -6 7 -10 11 -14 Мал Завтрак 15 -18 Дев Мал Дев 2 3 3 -4 5 4 -5 5 5 1, 5 2 2 2 Обед 2 3 4 5 4 -5 5 -6 4 -5 Полдник 1 1 2 2 2 Ужин 1, 5 2 2 -3 2 -3 3 -4 2 -й Ужин 1, 5 2 2 2 10 -11 12 -13 15 -16 18 -20 16 -17 19 -21 18 -20 2 -й завтрак Общее количество ХЕ
Инсулинотерапия Современные генно-инженерные инсулины и аналоги различают по длительности действия: Инсулины ультракороткого действия; Инсулины короткого действия ( «короткий» инсулин); Инсулины средней продолжительности действия ( «продленный» инсулин); Инсулины длительного действия.
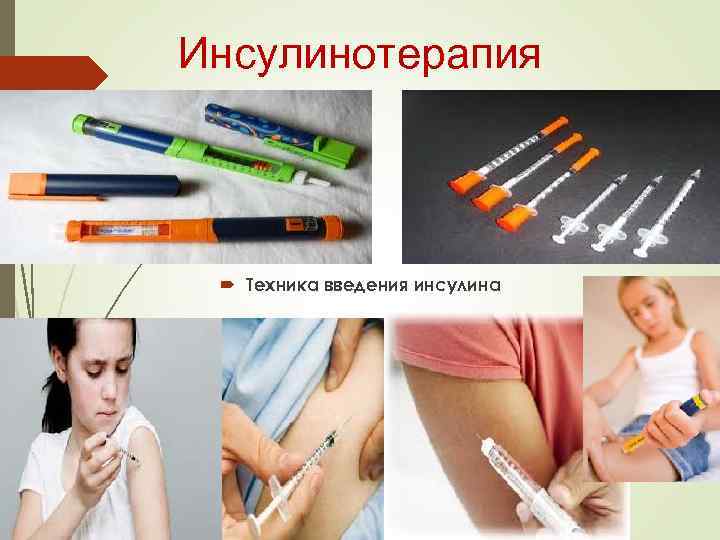
Инсулинотерапия Техника введения инсулина
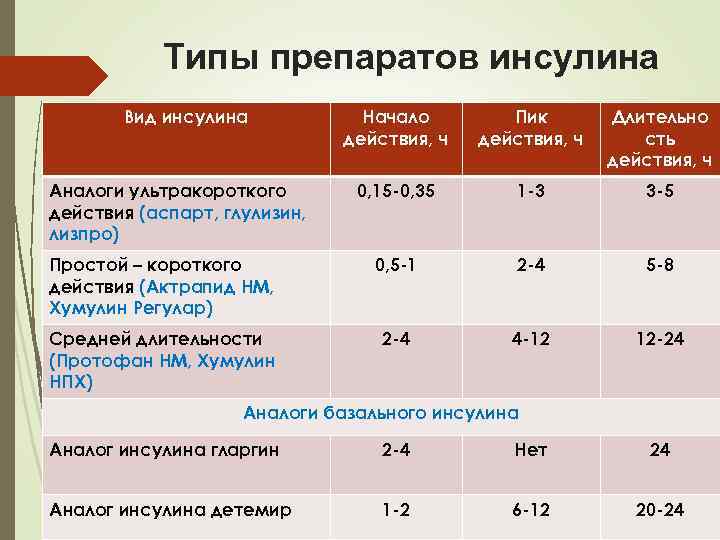
Типы препаратов инсулина Вид инсулина Начало действия, ч Пик действия, ч Длительно сть действия, ч 0, 15 -0, 35 1 -3 3 -5 Простой – короткого действия (Актрапид НМ, Хумулин Регулар) 0, 5 -1 2 -4 5 -8 Средней длительности (Протофан НМ, Хумулин НПХ) 2 -4 4 -12 12 -24 Аналоги ультракороткого действия (аспарт, глулизин, лизпро) Аналоги базального инсулина Аналог инсулина гларгин 2 -4 Нет 24 Аналог инсулина детемир 1 -2 6 -12 20 -24

Поджелудочная железа работает в 2 -х режимах: В боллюсном (импульсивном) режиме – инсулин вырабатывается в ответ на быстрый подъем уровня сахара в крови, вызванный приемом пищи. Уровень болюсного инсулина по времени несколько опережает посталиментарную гипергликемию. Продолжительность действия эндогенного болюсного инсулина составляет 2 -3 часа. В базальном режиме – инсулин вырабатывается в ответ на гликемию, удерживающуюся в промежутках между приемами пищи и создаваемую за счет гликогенолиза и гликонеогенеза.

Инсулинотерапия 1. Интенсифицированный принцип инсулинотерапии (50+50 / 60+40): - использование инсулина короткого (60%) - использование инсулина пролонгированного действия (40%) 1. 8 ч. перед завтраком – инсулин короткого действия п/к; 2. 10 ч. утра – инсулин пролонгированного действия п/к; 3. 13 ч. перед обедом – инсулин короткого действия п/к; 4. 18 ч. перед ужином – инсулин короткого действия; п/к 5. 22. ч. - инсулин пролонгированного действия п/к.
Инсулиновые помпы Достижение в эндокринологии РК

Спасибо за внимание! Вопросы: 1. Перечислите симптомы СД I типа? 2. Назовите осложнения СД? 3. Перечислите принципы лечения СД?

сахарный диабет 3.ppt