Сахарный диабет и заместительная почечная


Сахарный диабет и заместительная почечная терапия ГБОУ ВПО СЗГМУ им. И. И. Мечникова Доц. Колмакова Е. В.

Варианты поражения почек при СД Вариант поражения почек проявления Диабетическая нефропатия Специфический диффузный или узелковый гломерулосклероз Гипертонический нефросклероз Артериальная гипертензия Гломерулонефрит Иммунное воспаление с преимущественным поражением клубочков Интерстициальный нефрит Иммунное воспаление с преимущественным поражением канальцев и интерстиция Ишемическая нефропатия Поражение вследствие стеноза или эмболии почечных артерий Инфекция мочевыводящих Инфекционно-воспалительное заболевание путей почек или мочевых путей Папиллярный некроз Ишемический инфаркт мозгового слоя и почечного сосочка с отторжением некротических масс Токсическая нефропатия ОПП при введении Rtg-контрастных, аб и другие медикаменты
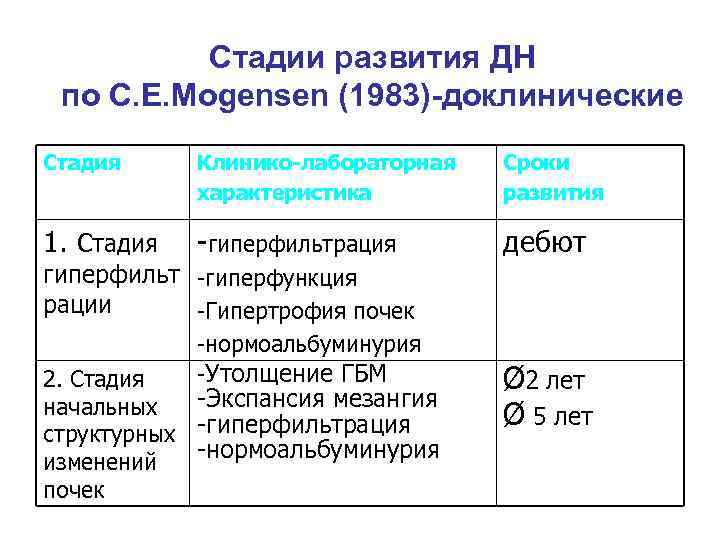
Стадии развития ДН по С. Е. Mogensen (1983)-доклинические Стадия Клинико-лабораторная Сроки характеристика развития 1. Стадия -гиперфильтрация дебют гиперфильт -гиперфункция рации -Гипертрофия почек -нормоальбуминурия 2. Стадия -Утолщение ГБМ Ø 2 лет начальных -Экспансия мезангия Ø 5 лет структурных -гиперфильтрация изменений -нормоальбуминурия почек

Стадии диабетической нефропатии по С. Е. Mogensen (1983), в 2000 г. классификация утверждена Минздравом России Стадия Клинико-лабораторная Сроки характеристика развития 3. Начинающаяся МАУ (30 -300 мг/сут. ) 5 -15 лет от ДН – СКФ нормальная или начала микроальбу- умеренно повышенная диабета минурическая Протеинурия 10 -25 лет 4. Выраженная ДН- СКФ нормальная или от начала протеинурическая умеренно сниженная диабета Артериальная гипертензия 5. Уремия Снижение СКФ <10 мл/мин >20 лет Артериальная гипертензия от начала Симптомы интоксикации диабета
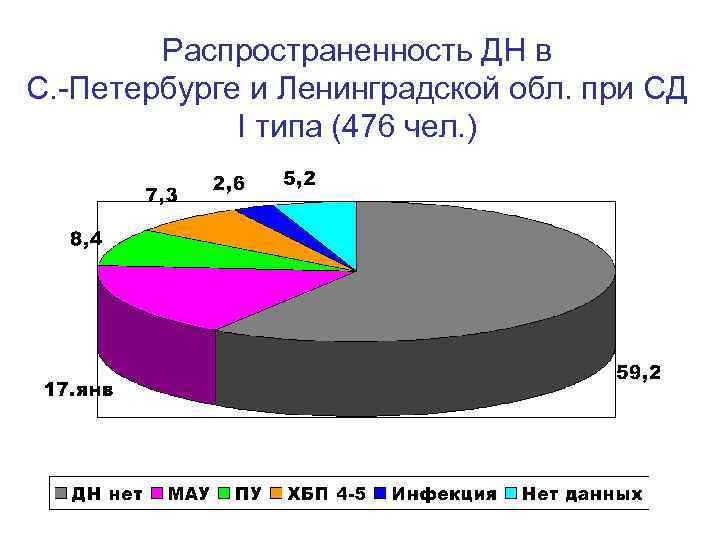
Распространенность ДН в С. -Петербурге и Ленинградской обл. при СД I типа (476 чел. )
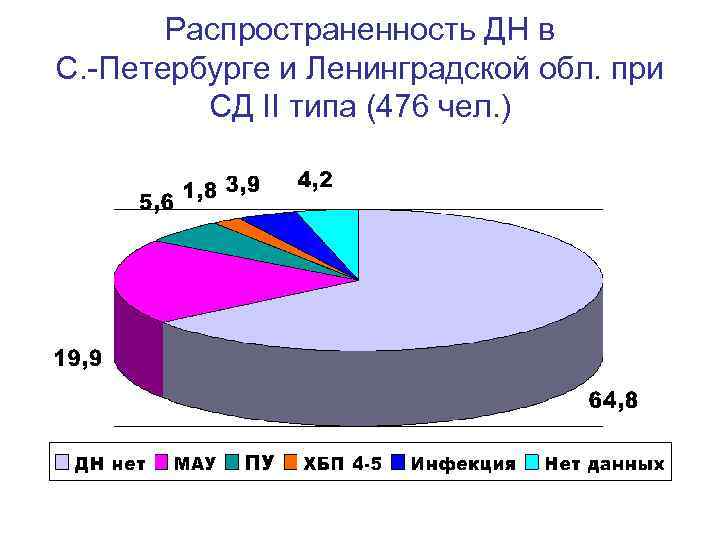
Распространенность ДН в С. -Петербурге и Ленинградской обл. при СД II типа (476 чел. )

Методы ренопротекции при ДН • Интенсивная коррекция гипергликемии • Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II; • Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств.

Целевые значения контроля гликемии СД типа 1 • DCCT (Diabetes Control and Complication Study)-1441 б-ной, 1984 -1993; - интенсивный контроль гликемии (Hb. A 1 c-7. 2%) снизил развитие МАУ у 34% (первичная профилактика) и снизил уровень МАУ на 43% (вторичная профилактика) • EDIC (Epidemiology of Diabetes Interventions and Complications)- 1349 ч-к, снижение относительного риска развития МАУ составило 59% (р<0, 0001), риск развития ПУ снизился на 84% Длительное поддержание уровня Hb. A 1 c ≤ 7% позволяет предупредить развитие и прогрессирование ДН.

Целевые значения контроля гликемии СД типа 2 ADVANCE (Action in Diabetes and Vascular disease: Preterax and Diamicron MR Controlled Evaluation) – 11140 СД 2 типа (≈ 8 лет) и высоким риском ССО. Через 5 лет – в группе интенсивного контроля Hb. A 1 c -6, 5%; против -7, 3% • основные микро-и макрососудистые осложнения снизились на 10% (р = 0, 013); • Микрососудистые осложнения на 14% (р=0, 01) • Уровня МАУ на 9% (р=0, 018) • Уровня ПУ на 30% (р< 0. 001) ACCORD (Action to Control Cardi. Ovascular Risk in Diabetes) - более строгий контроль гликемии Hb. A 1 c ≤ 6, 0% привел к увеличению числа смертельных ССО.

Инсулинотерапия Экзогенный инсулин выводится почками СКФ > 50 мл/мин - доза не меняется СКФ 50 -10 мл/мин – доза на 25% СКФ < 10 мл/мин – доза на 50%

Бигуаниды – МЕТФОРМИН Механизм действия- устраняет инсулинорезистентность печени и периферических тканей. Ограничение- состояния, связанные с риском развития лактат-ацидоза (сердечная и дыхательная недоста- точность, алкогольная болезнь, патология почек). Противопоказан при снижении СКФ < 60 мл/мин, Сrpl >250 мкмоль/л.

Тиазолиндионы (глитазоны) Препараты- розиглитазон (авандиа) пиоглитазон (актос) Механизм действия – синтетические лиганды γ-рецепторов. Рецепторы расположены в ядрах клеток жировой и мышечной ткани, сердечной мышцы, печени и почек. Соединившись с PPAR-γ, изменяют транскрипцию генов, регулирующих метаболизм глюкозы и липидов. В присутствии инсулина активируется транспорт глюкозы и свободных жирных кислот. Побочное действие – развитие периферических отеков в следствии задержки натрия и воды, опасность развития сердечной недостаточности.

Препараты сульфонилмочевины I поколения – букарбан, хлорпропамид II поколения-глибекламид (манинил), глипизид (глюкотрол), глимепирид (амарил), гликлазид (диабетон, диабетон МВ), гликвидон (глюренорм) Механизм действия- стимулирует выделение инсулина β-клетками, повышает чувствитель- ность β-клеток к глюкозозависимому инсулино- тропному полипептиду. Повышает чувствитель- ность тканей к инсулину за счет стимуляции ак- тивности тирозин-киназы инсулиновых рецепто- ров.

Несульфонилмочевинные секретогоги Репаглинид(новонорм), натеглинид (старликс). Механизм действия- стимуляторы секреции инсулина короткого действия. Прием перед едой.

Инкретины Эксенатид (баета-п/к), ситаглиптин (янувия) Механизм –имитация действия глюкагоноподобного пептида -1(ГПП-1), стимулирующего глюкозозави- симую секрецию инсулина; блокада ДПП-4 типа, фермента, разрушающего ГПП-1.

Ингибиторы α-глюкозидазы Акарбоза (глюкобай) Механизм- конкурентная блокада ферментов ЖКТ, участвующих в расщеплении и всасывании углеводов. Длительно не применяется.
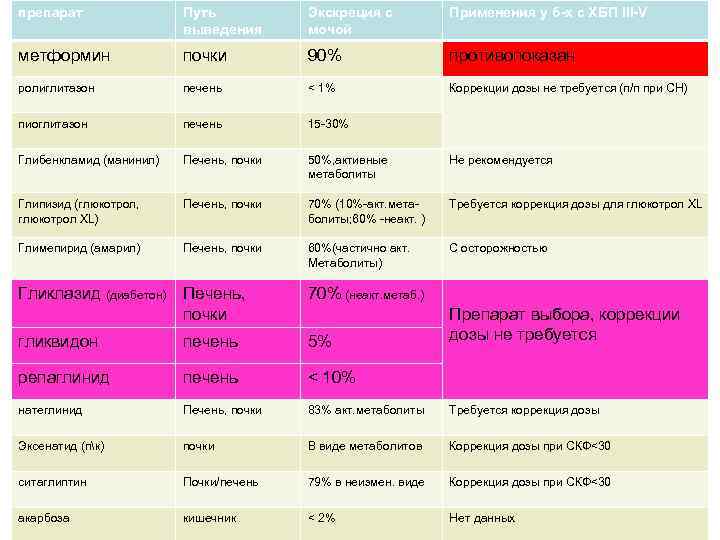
препарат Путь Экскреция с Применения у б-х с ХБП III-V выведения мочой метформин почки 90% противопоказан ролиглитазон печень < 1% Коррекции дозы не требуется (п/п при СН) пиоглитазон печень 15 -30% Глибенкламид (манинил) Печень, почки 50%, активные Не рекомендуется метаболиты Глипизид (глюкотрол, Печень, почки 70% (10%-акт. мета- Требуется коррекция дозы для глюкотрол XL) болиты; 60% -неакт. ) Глимепирид (амарил) Печень, почки 60%(частично акт. С осторожностью Метаболиты) Гликлазид (диабетон) Печень, 70% (неакт. метаб. ) почки Препарат выбора, коррекции гликвидон печень 5% дозы не требуется репаглинид печень < 10% натеглинид Печень, почки 83% акт. метаболиты Требуется коррекция дозы Эксенатид (пк) почки В виде метаболитов Коррекция дозы при СКФ<30 ситаглиптин Почки/печень 79% в неизмен. виде Коррекция дозы при СКФ<30 акарбоза кишечник < 2% Нет данных
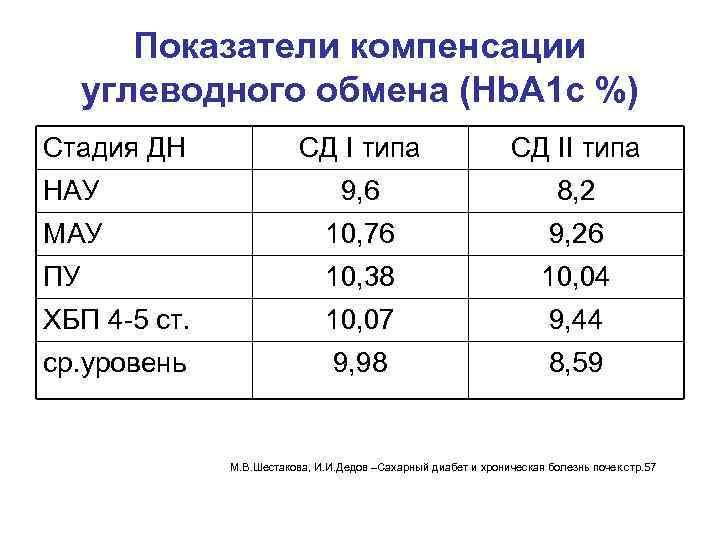
Показатели компенсации углеводного обмена (Нb. А 1 с %) Стадия ДН СД I типа СД II типа НАУ 9, 6 8, 2 МАУ 10, 76 9, 26 ПУ 10, 38 10, 04 ХБП 4 -5 ст. 10, 07 9, 44 ср. уровень 9, 98 8, 59 М. В. Шестакова, И. И. Дедов –Сахарный диабет и хроническая болезнь почек. стр. 57

Методы ренопротекции • Интенсивная коррекция гипергликемии • Специфическая ренопротекция: - ингибиторы АПФ и блокаторы рецепторов к ангиотензину II • Неспецифическая кардио-ренопротекция: - нормализация артериального давления; - коррекция дислипидемии; - малобелковая диета; - лечение анемии; - прекращение курения; - ограничение опасных лекарственных средств.
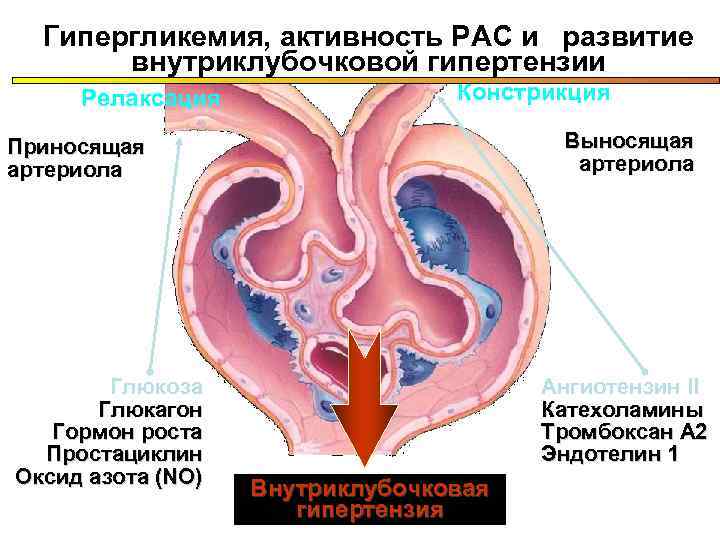
Гипергликемия, активность РАС и развитие внутриклубочковой гипертензии Релаксация Констрикция Приносящая Выносящая артериола артериола Глюкоза Ангиотензин II Глюкагон Катехоламины Гормон роста Тромбоксан А 2 Простациклин Эндотелин 1 Оксид азота (NO) Внутриклубочковая гипертензия

Осторожно!!! • Терапию ИАПФ и АРА II у больных с гипотонией - систолическое АД (САД) < 90 мм рт. ст, уровнями калия > 5 ммоль/л, Кр сыворотки > 221 мкмоль/л (2, 5 мг/дл ) • Транзиторное снижение СКФ в начале лечения является ожидаемым. Снижение СКФ > 30% от исходного уровня требует коррекции дозы. • ИАПФ и АРА II необходимо отменить при уровне Кр сыворотки > 265 мкмоль/л (3 мг/дл) или при его повышении > 50% от исходного, а также при гиперкалиемии (калий > 6 ммоль/л) • Беременность !!!
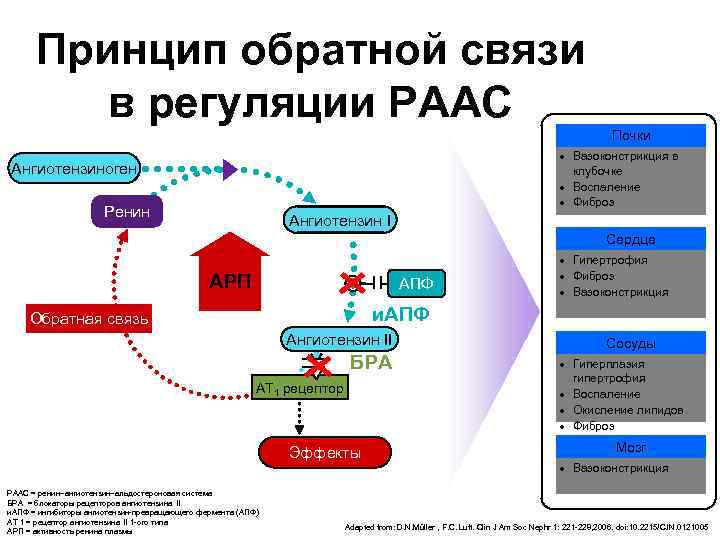
Принцип обратной связи в регуляции РААС Почки Вазоконстрикция в Ангиотензиноген клубочке Воспаление Фиброз Ренин Ангиотензин I Сердце Гипертрофия Фиброз АРП АПФ Вазоконстрикция Обратная связь и. АПФ Ангиотензин II Сосуды БРА Гиперплазия гипертрофия AT 1 рецептор Воспаление Окисление липидов Фиброз Эффекты Мозг Вазоконстрикция РААС = ренин–ангиотензин–альдостероновая система БРА = блокаторы рецепторов ангиотензина II и. АПФ = ингибиторы ангиотензин-превращающего фермента (АПФ) АТ 1 = рецептор ангиотензина II 1 -ого типа Adapted from: D. N. Müller , F. C. Luft. Clin J Am Soc Nephr 1: 221 -228, 2006. doi: 10. 2215/CJN. 0121005 АРП = активность ренина плазмы
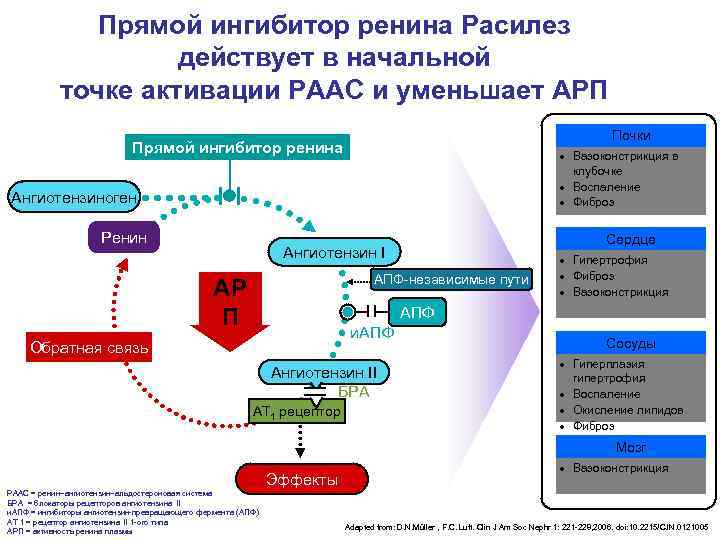
Прямой ингибитор ренина Расилез действует в начальной точке активации РААС и уменьшает АРП Почки Прямой ингибитор ренина Вазоконстрикция в клубочке Воспаление Ангиотензиноген Фиброз Ренин Сердце Ангиотензин I Гипертрофия АПФ-независимые пути Фиброз АР Вазоконстрикция П АПФ и. АПФ Обратная связь Сосуды Гиперплазия Ангиотензин II гипертрофия БРА Воспаление AT 1 рецептор Окисление липидов Фиброз Мозг Вазоконстрикция Эффекты РААС = ренин–ангиотензин–альдостероновая система БРА = блокаторы рецепторов ангиотензина II и. АПФ = ингибиторы ангиотензин-превращающего фермента (АПФ) АТ 1 = рецептор ангиотензина II 1 -ого типа Adapted from: D. N. Müller , F. C. Luft. Clin J Am Soc Nephr 1: 221 -228, 2006. doi: 10. 2215/CJN. 0121005 АРП = активность ренина плазмы

Расилез несмотря на «молодость» имеет широкую доказательную базу

Целевые уровни АД • ХБП 3 -5 стадий является АД < 130/80 мм рт. ст, • при наличии протеинурии - АД < 125/75 мм рт. ст. • у больных СД-2 АД < 120/80 мм рт. ст. Сейчас – целевой уровень для всех больных, в том числе с СД – 130/80 мм рт. ст. (Joint National Committee VII -2003; NKF KDOQI-2007; Российское общество эндокринологов и Всероссийское научное общество кардиологов *ВНОК-2002 -2007 г. г. ) Для достижения целевого АД могут быть использованы все клас- сы антигипертензивных препаратов, при этом подавляющему большинству пациентов требуется комбинированная терапия. Все пациенты с ХБП должны получать ингибиторы ангиотензин- превращающего фермента (ИАПФ) или антагонисты рецепто- ров ангиотензина II (АРА II) (уровень доказанности А), большинству пациентов требуется диуретик (уровень доказанности А). Выбор третьего препарата зависит от наличия сопутствующих состояний и показаний для назначения того или иного класса (уровень доказанности В).
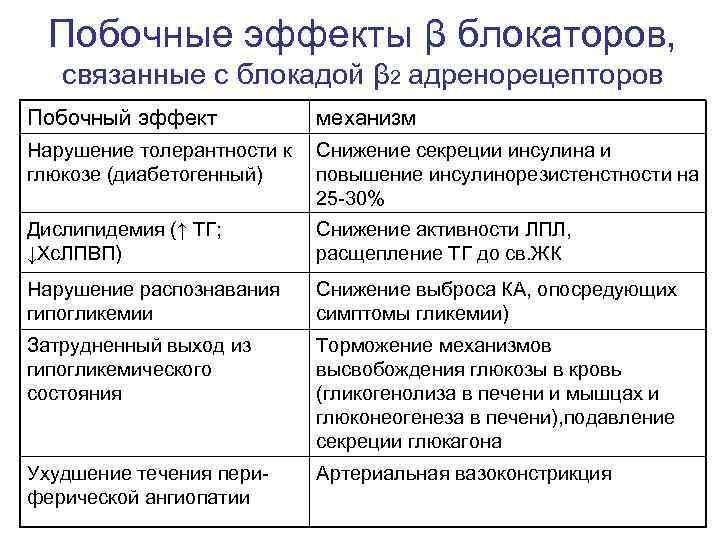
Побочные эффекты β блокаторов, связанные с блокадой β 2 адренорецепторов Побочный эффект механизм Нарушение толерантности к Снижение секреции инсулина и глюкозе (диабетогенный) повышение инсулинорезистенстности на 25 -30% Дислипидемия (↑ ТГ; Снижение активности ЛПЛ, ↓Хс. ЛПВП) расщепление ТГ до св. ЖК Нарушение распознавания Снижение выброса КА, опосредующих гипогликемии симптомы гликемии) Затрудненный выход из Торможение механизмов гипогликемического высвобождения глюкозы в кровь состояния (гликогенолиза в печени и мышцах и глюконеогенеза в печени), подавление секреции глюкагона Ухудшение течения пери- Артериальная вазоконстрикция ферической ангиопатии
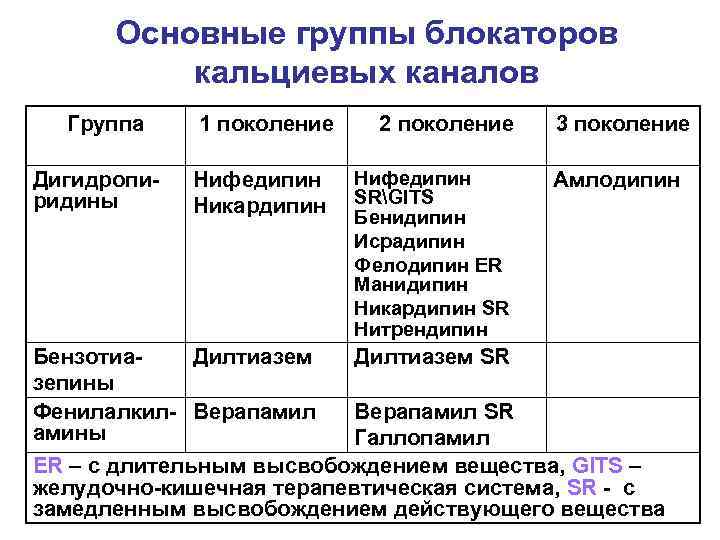
Основные группы блокаторов кальциевых каналов Группа 1 поколение 2 поколение 3 поколение Дигидропи- Нифедипин Амлодипин ридины Никардипин SRGITS Бенидипин Исрадипин Фелодипин ER Манидипин Никардипин SR Нитрендипин Бензотиа- Дилтиазем SR зепины Фенилалкил- Верапамил SR амины Галлопамил ER – с длительным высвобождением вещества, GITS – желудочно-кишечная терапевтическая система, SR - с замедленным высвобождением действующего вещества
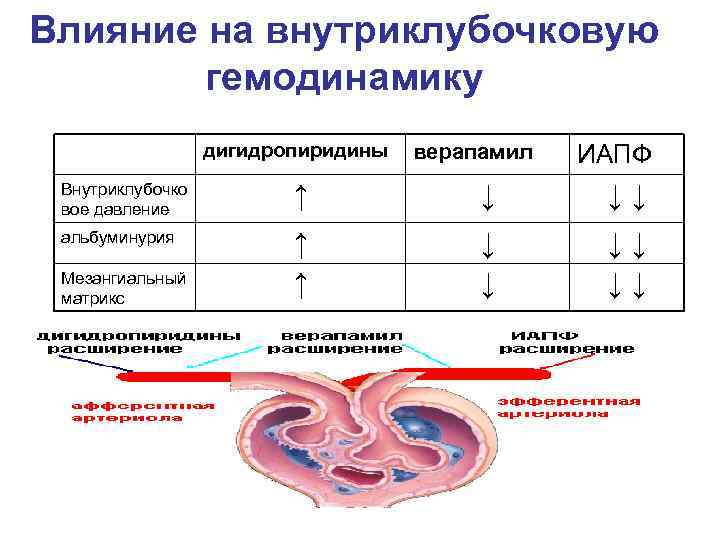
Влияние на внутриклубочковую гемодинамику дигидропиридины верапамил ИАПФ Внутриклубочко вое давление ↑ ↓ ↓↓ альбуминурия ↑ ↓ ↓↓ Мезангиальный матрикс ↑ ↓ ↓↓

Коррекция дислипидемии • Целевой уровень Хс. ЛПНП –менее 2, 5 ммоль/л. В ряде случаев м. б. снижен до 1, 8 ммоль/л (степень доказательности В) • При уровне ЛПНП ≥ 2, 5 ммольл – статины(степень доказательности В) • У больных СД 2, находящимся на ГД, при отсутствии специфических сердечно- сосудистых показаний, применение статинов не показано (степень доказательности А) (4 D-Diabetes and Dialysis Study- 1255 больных СД II ) WOSCOPS. CARE. LIPID – правастатин, включено 19737 чел. FIELD – фенофибрат, 9795 пациентов. 5 лет наблюдения

Частота анемии при СД • Исследования NHANES-III, PAERI, выявили, что анемия у больных с диабетической нефропатией развивается в 2 раза чаще по сравнению с больными с другими поражениями почек и снижение Hb более выражено.

Причины анемии при СД • Интерстициальный фиброз в почках и как следствие уменьшение продукции эритропоэтина • Увеличение эритропоэтинингибирующих цитокинов – IL 6, TNF • Укорочение жизни эритроцитов • Осмотический стресс • Повреждение мембраны эритроцита – липидные отложения E. Ritz NDT 2001, 16, 46 -50 P. Stenvinkel 2001, 16, 36 -40 • Применение ингибиторов АПФ снижает гемоглобин на 2 -3 г/дл Al-Achkar S. 2006, Diabetologia 49, 1189 -1193

Лечение анемии • Эритропоэтин назначается при уровне Hb < 110 г/л Рекомбинантный эритропоэтин удлиняет додиализный период в среднем на 6 мес. • Перед назначением эритропоэтина определить запасы железа в организме и провести курс лечения препаратами железа • Цель лечения: Hb не < 110 г/л, Ht не < 30%, ферритин 200 – 500 г/л, насыщение трансферрина железом 30 – 40%, гипохромных эритроцитов < 2, 5% • Средняя доза эритропоэтина 4000 – 6000 ед/нед.

Лечение анемии сегодня проводится в два этапа § Стадия коррекции § 20 -60 МЕ/кг ПК в неделю или 40 -120 МЕ/кг ВВ в неделю § Стандартный диапазон стартовых доз – 6000 – 12000 МЕ/нед Стадия поддерживающей терапии § на 25%-50% ниже дозы коррекции, в среднем на 30 % До начала ЭПО терапии рекомендуется оценить запасы железа
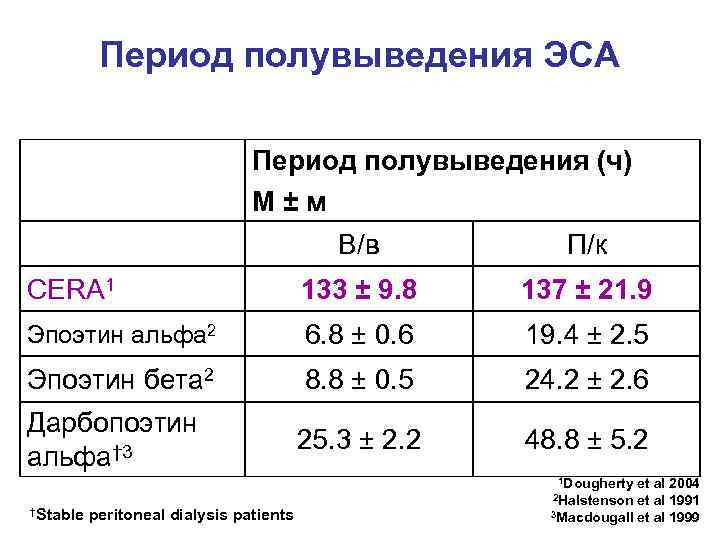
Период полувыведения ЭСА Период полувыведения (ч) M ± м В/в П/к CERA 1 133 ± 9. 8 137 ± 21. 9 Эпоэтин альфа 2 6. 8 ± 0. 6 19. 4 ± 2. 5 Эпоэтин бета 2 8. 8 ± 0. 5 24. 2 ± 2. 6 Дарбопоэтин 25. 3 ± 2. 2 48. 8 ± 5. 2 альфа† 3 1 Dougherty et al 2004 2 Halstenson et al 1991 †Stable peritoneal dialysis patients 3 Macdougall et al 1999
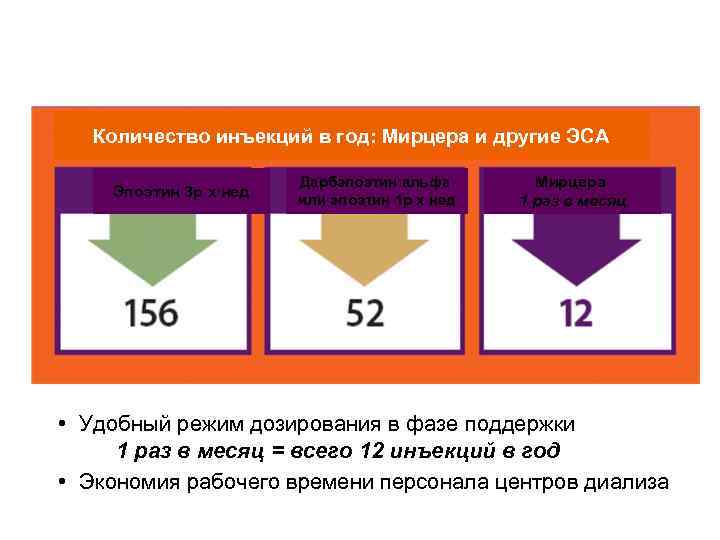
Количество инъекций в год: Мирцера и другие ЭСА Дарбэпоэтин альфа Мирцера Эпоэтин 3 р х нед или эпоэтин 1 р х нед 1 раз в месяц • Удобный режим дозирования в фазе поддержки 1 раз в месяц = всего 12 инъекций в год • Экономия рабочего времени персонала центров диализа

Коррекция гиперфосфатемии • Ограничение белка в пище • Фосфоросвязывающие препараты • Препараты, содержащие алюминий – Карбонат кальция – Ацетат кальция + карбонат магния + окись магния – Севеламер – Лантан – Полимеры трехвалентной гидроокиси железа • Препараты витамина D

Коррекция нарушений обмена кальция и фосфора • Целевые уровни: Са 2, 2– 2, 4 ммоль/л; Р 0, 8– 1, 5 ммоль/л; НСО 3– 23, 5– 26, 5 ммоль/л; ПТГ 9– 18 пмоль/л (N 1– 6, 8); ЩФ 170 ед/л • У больных с ХБП II-III стадии – ежедневный прием Витамина D 2 • У больных с ХБП III-IV необходим прием Витамина D 3 1, 25(ОН)2 D 3 альфакальцидола (0, 25 -0, 5 -1, 0 мкг)

Малобелковая диета (МБД) при ХБП Подавление деградации собственных тканевых белков • Стимуляция синтеза белков • Снижение выраженности уремических симптомов; • Улучшение почечной остеодистрофии; • Замедление скорости прогрессирования ХПН; • Снижение протеинурии; • Положительный эффект на нарушенный метаболизм углеводов; • Возможность варьировать различными источниками белка;
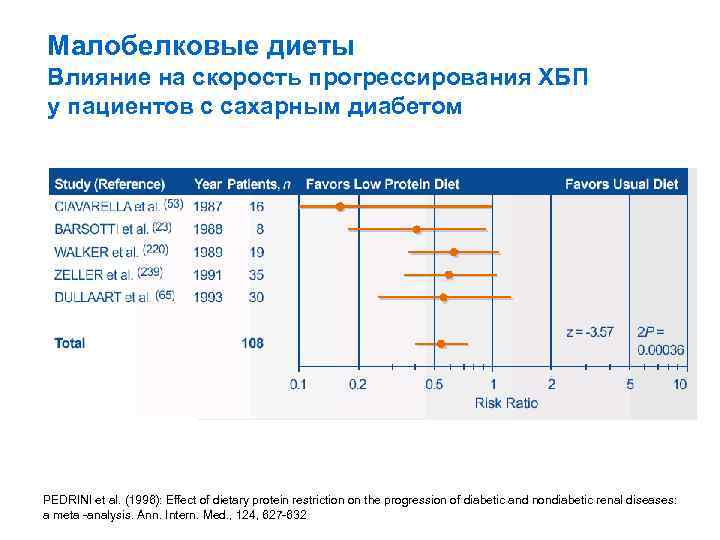
Малобелковые диеты Влияние на скорость прогрессирования ХБП у пациентов с сахарным диабетом PEDRINI et al. (1996): Effect of dietary protein restriction on the progression of diabetic and nondiabetic renal diseases: a meta -analysis. Ann. Intern. Med. , 124, 627 -632

Диеты с ограничением белка при ХБП: современные рекомендации l Диеты с ограничением белка – терапевтическое мероприятие и требует соблюдения от пациента и контроля от врача l Количество белка – 0, 6 – 0, 8 г/кг массы тела, l Рекомендуются препараты незаменимых кето/аминокислот для профилактики их дефицита l Калорийность рациона 30 - 35 ккал/кг массы тела l При необходимости до 0, 3 -0, 4 г/кг/сут белка, но на небольшой период и под контролем, строго обязательно незаменимые кето/аминокислоты

Кетокислоты в лечении ХБП Кетокислоты представляют собой аналоги аминокислот, свободные от азота, которые в организме человека могут превращаться (трансаминироваться) в соответствующие аминокислоты
Кетостерил® - оптимальный готовый комплекс всех незаменимых кето/аминокислот для лечения симптомов хронической почечной недостаточности и сохранения нутритивного статуса

Кетокислоты: ь Стимулируют синтез белка ь Поддерживают азотистый баланс ь Ингибируют распад белка ь Снижают выделение белка с мочой Разветвленные АК (изолейцин, валин) более 42% в составе Кетостерила оказывают меньшее влияние на клубочковую фильтрацию, чем другие АК.

Способ применения и дозы • 1 табл/5 кг веса/ сут * § Кетостерил применяется при соблюдении МБД** § Назначать МБД при СКФ 50 мл/мин * Инструкция по применению препар : 0, 6 ** МБД (Малобелковая Диета) г белка кг / сут /

включен в • «Перечень жизненно необходимых и важнейших лекарственных средств» (Приказ МЗ РФ № 2343 -р от 29 декабря 2005 г. , № 376 -р от 29. 03. 2007, № 2135 -p от 30. 12. 09) • Федеральный «Перечень лекарственных препаратов для обеспечения льготных категорий больных» (Приказ МЗ и СР № 601 от 28. 09. 2005 г. , № 655 от 18. 09. 2006) • в «Стандарты медицинской помощи больным хронической почечной недостаточностью» , как для взрослых, так и для детей (Приказ № 447 от 8. 07. 2005) • в «Стандарты медицинской помощи больным диабетической нефропатией» , как для взрослых, так и для детей (Приказ № 722 от 1. 12. 2005)

Влияние курения на Сердечно-Сосудистую Патологию у Больных Сахарным Диабетом • Курение является дополнительным фактором риска в отношении развития макро- и микроангиопатий у больных сахарным диабетом. • Курение играет большую роль в увеличении сердечно- сосудистой заболеваемости и смертности. • 65% смертельных исходов от сердечно-сосудистой патологии среди больных сахарным диабетом можно отнести к результату взаимодействия курения и самого заболевания. • Курение или любой другой неизвестный фактор, имеющий прямое отношение к курению так же играет роль в развитии и прогрессировании диабетической нефропатии. Dierkx RIJ et al. Neth J Med 1996; 48: 150 -162. Suarez L, Barrett-Connor E. Am J Epidemiol 1984; 120: 670 -675. Mehler PS et al. J Gen Intern Med 1998; 13: 842 -845. Mühlhauser I. Diabet Med 1994; 11: 336 -343. Sawicki PT et al. Diabetes Care 1994; 17 (2): 126 -131.

ПОКАЗАНИЯ К НАЧАЛУ ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ У БОЛЬНЫХ СД • при СКФ < 15 -20 мл/мин • при К+ сыворотки > 6. 5 мэкв/л • при тяжелой гипергидратации с риском развития отека легких • при нарастании белково- энергетической недостаточности
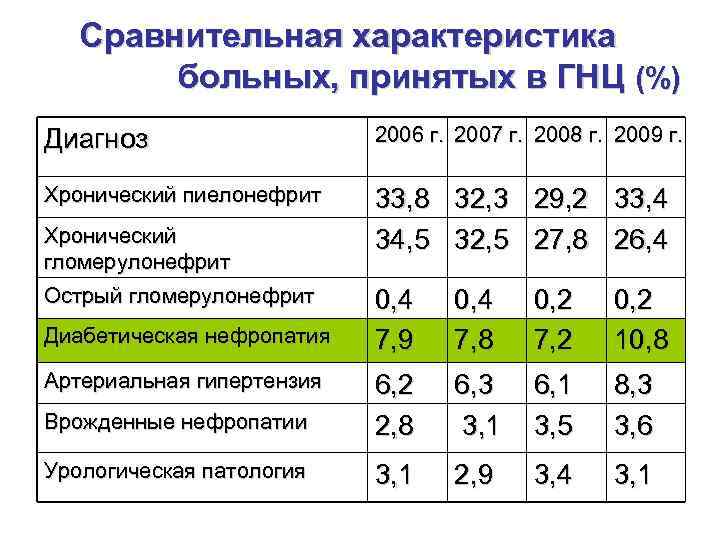
Сравнительная характеристика больных, принятых в ГНЦ (%) Диагноз 2006 г. 2007 г. 2008 г. 2009 г. Хронический пиелонефрит 33, 8 32, 3 29, 2 33, 4 Хронический 34, 5 32, 5 27, 8 26, 4 гломерулонефрит Острый гломерулонефрит 0, 4 0, 2 Диабетическая нефропатия 7, 9 7, 8 7, 2 10, 8 Артериальная гипертензия 6, 2 6, 3 6, 1 8, 3 Врожденные нефропатии 2, 8 3, 1 3, 5 3, 6 Урологическая патология 3, 1 2, 9 3, 4 3, 1
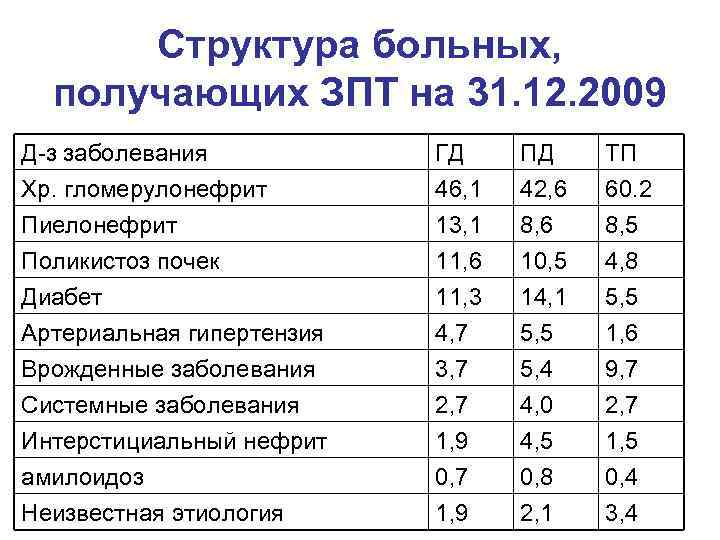
Структура больных, получающих ЗПТ на 31. 12. 2009 Д-з заболевания ГД ПД ТП Хр. гломерулонефрит 46, 1 42, 6 60. 2 Пиелонефрит 13, 1 8, 6 8, 5 Поликистоз почек 11, 6 10, 5 4, 8 Диабет 11, 3 14, 1 5, 5 Артериальная гипертензия 4, 7 5, 5 1, 6 Врожденные заболевания 3, 7 5, 4 9, 7 Системные заболевания 2, 7 4, 0 2, 7 Интерстициальный нефрит 1, 9 4, 5 1, 5 амилоидоз 0, 7 0, 8 0, 4 Неизвестная этиология 1, 9 2, 1 3, 4

Выбор метода • Абсолютное противопоказание для ГД — отсутствие возможности формирования безопасного постоянного сосудистого доступа. • Абсолютное противопоказание для ПД-наличие активных воспалительных заболеваний желудочно-кишечного тракта или тяжелая ишемическая болезнь кишечника.

Перитонеальный диализ • Преимущество -продолжительная сохранность остаточной функции почки, а следовательно: более высокий уровень гемоглобина и более высокий клиренс веществ, играющих роль в патогенезе уремии (конечных продуктов гликозилирования, средних молекул, в том числе (β 2 микроглобулина). • Возможность применять у пациентов живущих далеко от диализного центра или больных с ограниченной подвижностью. • ПД может быть не успешен у «неуправляемых» пациентов (non- compliance), которые не выполняют рекомендации врача или недостаточно мотивированы в необходимости лечения диализом. • Недостатки - выживаемость ПД ниже выживаемости методики гемодиализа. • ПД менее эффективен в регуляции внеклеточного объема жидкости, вследствие чего у больных постоянно сохраняется некоторая гипергидратация. • Применение стандартных глюкозосодержащих растворов для перитонеального диализа несет в себе риск гиперлипидемии и, как следствие, более быстрой прогрессии атеросклероза. • В условиях ПД может быть затруднен контроль ультрафильтрации.
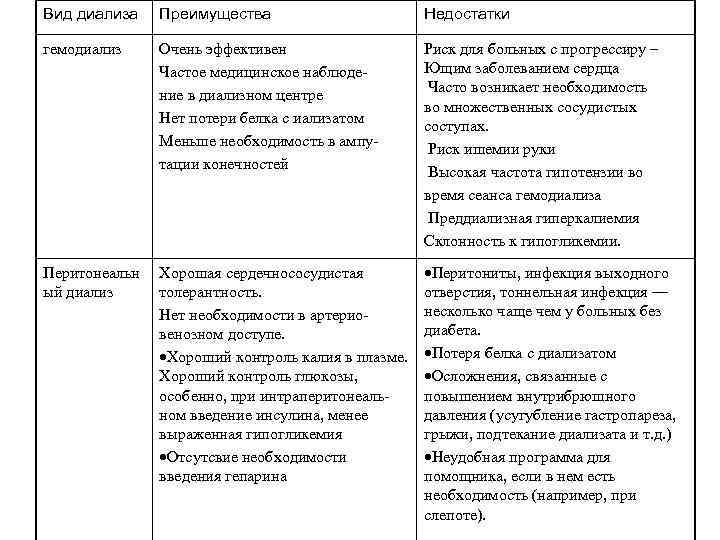
Вид диализа Преимущества Недостатки гемодиализ Очень эффективен Риск для больных с прогрессиру – Частое медицинское наблюде- Ющим заболеванием сердца ние в диализном центре Часто возникает необходимость во множественных сосудистых Нет потери белка с иализатом соступах. Меньше необходимость в ампу- Риск ишемии руки тации конечностей Высокая частота гипотензии во время сеанса гемодиализа Преддиализная гиперкалиемия Склонность к гипогликемии. Перитонеальн Хорошая сердечнососудистая Перитониты, инфекция выходного ый диализ толерантность. отверстия, тоннельная инфекция — Нет необходимости в артерио- несколько чаще чем у больных без венозном доступе. диабета. Хороший контроль калия в плазме. Потеря белка с диализатом Хороший контроль глюкозы, Осложнения, связанные с особенно, при интраперитонеаль- повышением внутрибрюшного ном введение инсулина, менее давления (усугубление гастропареза, выраженная гипогликемия грыжи, подтекание диализата и т. д. ) Отсутсвие необходимости Неудобная программа для введения гепарина помощника, если в нем есть необходимость (например, при слепоте).

Выживаемость больных • P. J. Held et al. (1994) трехлетняя выживае- мость пациентов с сахарным диабетом на ГД составила 45%, против выживаемости больных без ДН — 68%. • Davies SJ et al 1998, Cueto-Manzano AM. et al 2001, USRDS 2001 - трехлетняя выживае- мость пациентов с сахарным диабетом при ПД составляет 40 -60% • Московский нефрологический центр (ГКБ № 52) трехлетняя выживаемость пациентов с СД при лечении перитонеальным диализом (1 и 2 тип), составляет 36%, при лечении ГД — 41%. Для пациентов без диабета при ПД — 76% и 64% при ГД.

Доза диализа Минимально обеспеченной можно считать дозу ГД Kt / V = 1, 2 и ДСМ = 65%. Кt/V =2, 2 – 3, 3 x (Urпосле диал. /Urдо диал. -0, 03 -UF/вес) ( John Т. Daugirdas) URR % (ДСМ)=100 х (1 - Urпосле диал. /Urдо диал. ) (при ПД не используется ) Минимально обеспеченной можно считать дозу ПД Kt / V > 2, 0/ нед. СНКК. = (ренальный С cr / нед+перитон. С cr / нед) х Sm 2/ 1, 73 >60 л/нед Канадско-американское 5 -летнее проспективное многоцентровое исследование (CANUSA) ( 680 пациентов на ПАПД, у 88 длительность лечения достигала 2 лет), показало, что снижение KT/V на 0, 1 повышает относительный риск смерти на 5%, снижение СННК на 5 л/нед. 1, 73 м 2 - на 7%, а KT/V 2, 1 и СННК 70 л/нед. 1, 73 м 2 связаны с 78% предполагаемой 2 -летней выживаемостью.

Контроль гликемии Гипергликемия - гиперосмолярное состояние, сопровождает-ся жаждой, прибавкой в весе, гипергидратацией, отеком легких. Гипогликемия -< 3, 3 mmol/l

Последствия гипогликемии у больных СД на гемодиализе. Гемодинамические Реологические Неврологические • Спазм сосудов и • Тромбоз коронарных • Нарушение когнитивных повышение АД сосудов (инфаркт миокарда) функций • Повышение сердечного • Тромбоз сосудов • Развитие эпилепсии выброса мозга (ишемический • Увеличение частоты инсульт) • Развитие острого психоза сердечных сокращений • Тромбоз сосудов сетчатки (потеря зрения) • Деменция • Тромбоз АВ-фистулы • Такие же осложнения может вызвать и относительная гипогликемия, которая возникает при попытке быстрой нормализации уровня гликемии. • При ХПН почти полностью теряется способность распознавать приближающуюся гипогликемию — у них отсутствуют клинические предвестники гипогликемии: потливость, головокружение, тремор, чувство голода, тахикардия и др. • Во время диализа теряется до 100 г глюкозы. Для предупреждения гипогликемических состояний во время диализа у больных СД используют диализат, содержащий до 10 -12 ммоль/л глюкозы.

МЕТОДЫ КОНТРОЛЯ ГЛИКЕМИИ У БОЛЬНЫХ СД Наиболее точным методом оценки состояния компенсации углеводного обмена за истекшие 3 месяца является уровень Hb. Alc (т. е. % гемоглобина, связавшегося с глюкозой за 120 дней жизни эритроцитов). Хорошая компенсации СД Hb. Alc - 6 — 7% Субкомпенсация — 7. 1 — 7. 5% Декомпенсация > 7. 5%. Факторы влияющие на изменение значений Hb. Alc Ложное повышение Hb. Alc Ложное понижение Hb. Alc • уремический ацидоз • короткая жизнь эритроцитов • гипертриглицеридемия • переливание эритроцитарной массы • отравление свинцом • витамины С и Е • хронический прием алкоголя • дефицит железа • высокие дозы аспирина • гемолитическая анемия • гипербилирубинемия • беременность • гемолиз • флеботомия • повышение мочевой кислоты

ЦЕЛЕВЫЕ ЗНАЧЕНИЯ ГЛИКЕМИИ У БОЛЬНЫХ СД НА ДИАЛИЗЕ В период «созревания» фистулы, в начале проведения ГД, при наличии выраженных сердечно-сосудистых осложнений, у одиноких пожилых пациентов следует придерживаться уровня гликемии 8— 12 ммоль/л. В дальнейшем, в случае хорошей обучаемости и комплаентности пациента и при стабилизации других сосудистых осложнений диабета, уровень целевых значений гликемии может быть приближен к оптимальным (6 — 9 ммоль/л). Целевой уровень Нв. А 1 с на гемодиализе составляет: • 7. 0% — для молодых больных без выраженных ССО • 7. 5 — 8. 0 % — для больных с тяжелой патологией сосудов сердца и сетчатки Динамику Нв. А 1 с у больных СД на диализе необходимо оценивать 1 раз в 4 — 6 недель (т. е. чаще, чем в популяции)

Потребность в инсулине • Повышение потребности возникает вследствие усиления инсулинорезистентности периферических тканей на фоне уремической интоксикации, а также вследствие сопутствующих атерогенной дислипидемии, анемии, воспалительных осложнений. • Уменьшение потребности в инсулине сопряжено с угнетением активности почечной инсулиназы, участвующей в деградации эндогенного и экзогенного инсулина, с нарушением питания больного (уремическая анорексия, частая рвота), а также с потерей глюкозы с диализатом во время сеансов ГД.
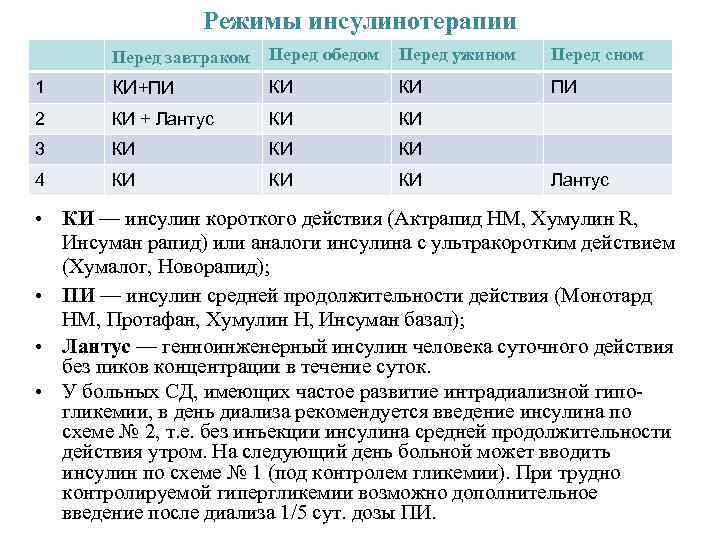
Режимы инсулинотерапии Перед завтраком Перед обедом Перед ужином Перед сном 1 КИ+ПИ КИ ПИ 2 КИ + Лантус КИ 3 КИ 4 КИ Лантус • КИ — инсулин короткого действия (Актрапид НМ, Хумулин R, Инсуман рапид) или аналоги инсулина с ультракоротким действием (Хумалог, Новорапид); • ПИ — инсулин средней продолжительности действия (Монотард НМ, Протафан, Хумулин Н, Инсуман базал); • Лантус — генноинженерный инсулин человека суточного действия без пиков концентрации в течение суток. • У больных СД, имеющих частое развитие интрадиализной гипо- гликемии, в день диализа рекомендуется введение инсулина по схеме № 2, т. е. без инъекции инсулина средней продолжительности действия утром. На следующий день больной может вводить инсулин по схеме № 1 (под контролем гликемии). При трудно контролируемой гипергликемии возможно дополнительное введение после диализа 1/5 сут. дозы ПИ.

Инсулинотерапия на ПД Методы введения инсулина: подкожное введение инсулина, или только интраперитонеальное, или комбинация подкожного и интраперитонеального введения инсулина. Интраперитонеальное введение инсулина позволяет уменьшить риск относительной гиперинсулинемии в периферической циркуляции, что в свою очередь снижает риск прогрессии атеросклероза. При введении инсулина с диализирующим раствором требуется меньшая его доза для коррекции алиментарной нагрузки глюкозой. Интарперитонеальное введение инсулина целесообразено не ранее чем через 4— 5 недель после начала ПД. При этом в первые дни требуется введение в диализирующий раствор 100% дозы подкожного инсулина. В этот период необходим более частый контроль уровня глюкозы крови, с обязательным его определением между обменами диализирующего раствора. Изменения режима ПД: увеличение суточных объемов гиперосмолярных растворов может потребовать коррекции дозы интраперитонеального инсулина. При развитии диализного перитонита абсорбция инсулина из брюшной полости может увеличиваться, в связи с чем вероятны эпизоды гипогликемии.

Протокол подбора дозы инсулина (по A. Tzamaloukas, 1994) Цель - глюкоза натощак≤ 7, 7 ммол/л; после еды через 1 час ≤ 11, 1 ммол/л Протокол основан на 4 -х 2 -литровых обменах в день. 1 День: ¼ дозы общего инсулина(всех типов) в каждый контейнер – весь инсулин короткого действия + в каждый контейнер добавляется инсулин для утилизации глюкозы, содержащейся в контейнере ( 1, 5%- 2 ед; 2, 5% - 4 ед; 4, 25% - 6 ед. ) 2 День: уровень глюкозы натощак отражает дозу инсулина, введенного в 23 час. , уровень глюкозы через 1 час после еды отражает дозу инсулина, введенного за 20 минут до соответствующего приема пищи. Уровень глюкозы натощак Уровень глюкозы через 1 час Изменение дозы инсулина , ммоль/л после приема пищи ( Ед/ 2 -х л конт. ) < 2, 22 -6 < 2, 22 2. 22 -4. 44 -4 2. 22 -4. 44 4. 44 -6. 67 -2 44. 4 -10. 0 6, 67 -10. 0 Нет изменения 10. 0 -13. 33 +2 13. 33 -22. 22 13. 33 -16. 47 +4 > 22. 22 > 16. 67 Индивидуально

ЛЕЧЕНИЕ КЕТОАЦИДОЗА НА ДИАЛИЗЕ • Введению инсулина короткого действия с контролем гликемии каждые 30 мин. При использовании интраперитонеального режима инсулинотерапии, целесообразно комбинировать его с подкожным или внутримышечным введением препарата. Количество вводимого инсулина за одну инъекцию не должно превышать 4 — 6 ед в/м или п/к. • Введение жидкости НЕ ПОКАЗАНО, за исключением случаев с развитием критической гипотонии.

КОРРЕКЦИЯ ГИПОГЛИКЕМИИ • Легкая гипогликемия (без потери сознания и не требующая посторонней помощи): - прием легкоусвояемых углеводов (сахар 4 -5 кусков, растворенных в воде, или 2 -4 шоколадные конфеты, или варенье 1 -1. 5 стол, ложки, или 200 мл сладкого фруктового сока, или 100 мл кока-колы (фанты). Дополнительно съесть 1 -2 хлебные единицы медленноусвояемых углеводов (кусок хлеба или 2 стол, ложки каши). • Тяжелая гипогликемия (с потерей сознания или без нее, но требующая посторонней помощи): - положить больного на бок (не вливать per os сладкие растворы вследствие опасности асфиксии) - в/в струйно ввести 40% раствор глюкозы от 20 до 100 мл (до полного восстановления сознания) или п/к (в/м) ввести 1 мл глюкагона. Отделения диализа, где получают лечение больные СД, обязательно должны быть оснащены растворами ГЛЮКАГОНА для купирования тяжелых гипогликемических состояний, а также средствами экспресс-анализа гликемии (ГЛЮКОМЕТРЫ и ТЕСТ -ПОЛОСКИ для измерения гликемии).

ОСОБЕННОСТИ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ У БОЛЬНЫХ СД НА ДИАЛИЗЕ • высокая соль-чувствительность, характеризующаяся выраженной задержкой жидкости и повышением уровня АД даже при незначительном увеличении солевого рациона; • гипертония положения с ортостатической гипотонией, что связано с характерным для СД осложнением - автономной нейропатией, при которой нарушается иннервация сосудов и поддержание их тонуса при перемене положения; • изменение нормального суточного ритма колебаний АД. При выборе антигипертензивной терапии у больных на гемодиализе следует в большей степени ориентироваться на уровень АД до диализа. Именно предиализный уровень АД коррелирует с риском сердечно-сосудистой смертности. Постдиализные значения АД в большей степе-ни отражают динамику АД во время диализа. При проведении перитонеального диализа достаточно информативным является уровень АД в утренние часы.

ЛЕЧЕНИЕ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ У БОЛЬНЫХ СД • Наиболее эффективным методом коррекции АД является достижение «сухого веса» при проведении адекватной ультрафильтрации. • В междиализные дни является строгий контроль потребления соли и воды. При анурии потребление натрия не должно превышать 1— 2 г/сутки, при наличии остаточной функции почек — 3— 4 г/сутки. • Препаратами первого ряда выбора являются ингибиторы ангиотензин- превращающего фермента (АПФ). Именно эти препараты способны нейтрализовать активность тканевой РАС, уменьшить гипертрофию левого желудочка, оказывая тем самым кардиопротективное действие. • У больных с сердечной недостаточностью, ИБС или при повышении АД во время процедуры диализа (интрадиализная гипертония) эффективны комбинации АПФ ингибиторов с кардиоселективными ß-блокаторами, антагонистами Са. При трудно корригируемой гипертонии прибегают к комбинации 2— 4 антигипертензивных препаратов.

СЕРДЕЧНО-СОСУДИСТЫЕ ОСЛОЖНЕНИЯ У БОЛЬНЫХ СД НА ДИАЛИЗЕ • Высокая частота безболевых (немых) форм хронической и острой коронарной недостаточности, влекущих за собой высокий риск внезапной смерти. Причиной безболевых форм инфаркта миокарда считают нарушение иннервации сердечной мышцы вследствие развития диабетической нейропатии • Высокая частота постинфарктных осложнений: кардиогенного шока, застойной сердечной недостаточности, нарушений сердечного ритма • Высокая постинфарктная смертность. • Особенностью «бляшки-убийцы» является ее нестабильность, высо- кая склонность к разрывам ее фиброзной капсулы и тромбозу сосуда. Факторы риска сердечно-сосудистой патологии у больных СД Классические Обусловленные СД Обусловленные ХПН • Артериальная • Глюкозотоксичность • Водно- гипертония • Конечные продукты электролитные • Дислипидемия гликозилирования нарушения • Курение белков и липидов • Анемия • Гиподинамия • Инсулино- • Гиперфосфатемия резистентность • Гиперпаратиреоз • Другие уремические токсины

КОРРЕКЦИЯ ДИСЛИПИДЕМИИ Целевые значения липидного спектра крови для больных СД (ммоль/л): • Общий холестерин < 4. 8 • ЛПНП холестерин: < 3. 0 • ЛПВП холестерин: > 1. 2 • Триглицериды: < 1. 7 Для коррекции дислипидемии применяют статины: симвастатин (Зокор), правастатин (Липостат), аторвастатин (Липримар), розувастатин (Мертенил)

Не забывать!!! • Коррекция анемии • Коррекция фосфорно-кальциевых нарушений • Диета: на ГД белковый рацион расширяется до 1 — 1. 3 г/кг МТ, Из общего количества белка 75% должно приходиться на белок животного происхождения (мясо, рыба, птица, молочные продукты). Только животный белок восполняет дефицит всех незаменимых аминокислот, потеря которых усугубляется при проведении гемодиализа. Общая калорийность пищи должна составлять при гемодиализе не менее 2500 ккал. • В то же время сохраняются ограничения по употреблению легкоусвояемых углеводов (сахар, мед, конфеты, другие сладости), за исключением случаев развития гипогликемических состояний. • При перитонеальном диализе происходит значительная потеря белка (в основном - альбумина) с диализатом. Поэтому количество белка, которое должно поступать с пищей несколько выше, чем при лечение ГД: 1, 5 -1, 8 гр/кг веса в сутки.
Диабет+диализ.ppt
- Количество слайдов: 69

