СД и ИБС.pptx
- Количество слайдов: 33

Сахарный диабет и ИБС Кравченко Екатерина студентка 4 курса ЛФ группа 1202
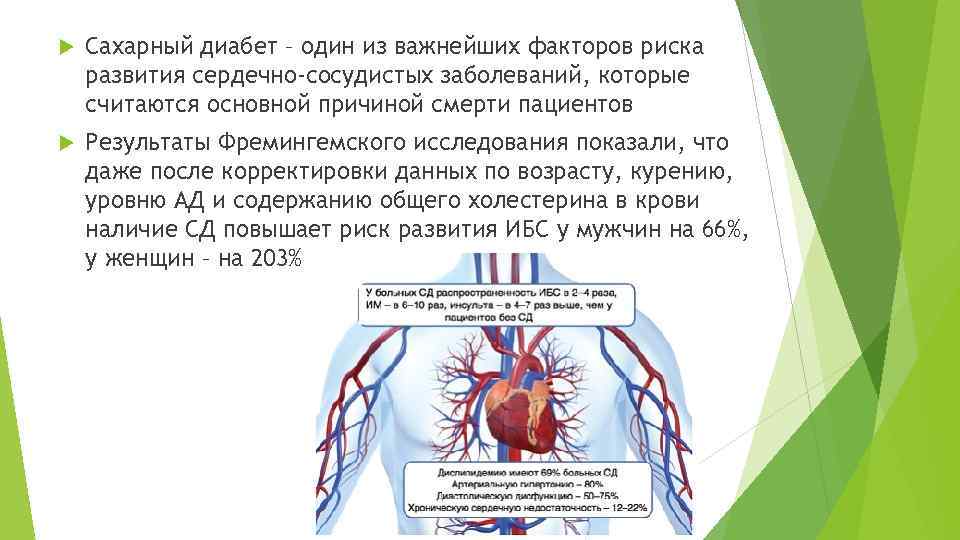
Сахарный диабет – один из важнейших факторов риска развития сердечно-сосудистых заболеваний, которые считаются основной причиной смерти пациентов Результаты Фремингемского исследования показали, что даже после корректировки данных по возрасту, курению, уровню АД и содержанию общего холестерина в крови наличие СД повышает риск развития ИБС у мужчин на 66%, у женщин – на 203%

Исследование UKPDS (United Kingdom prospective diabetes study) После корректировки данных по полу и возрасту оказалось, что факторами риска ИБС при сахарном диабете являются (в порядке значимости): повышенная концентрация ХС ЛПНП сниженная концентрация ХС ЛПВП гипергликемия гипертензия курение

Хотя в исследовании UKPDS не продемонстрировано независимое значение гиперинсулинемии (косвенного показателя инсулинорезистентности), повышение уровня инсулина в настоящее время также рассматривается в качестве независимого фактора риска ИБС у больных СД, значимость которого доказана в некоторых исследованиях Еще одним независимым фактором риска ИБС при СД , значение которого подтверждено в крупном проспективном исследовании, является С-реактивный белок (СРБ): по данным семилетнего наблюдения за 1045 пациентами с СД 2 типа, повышенный уровень СРБ (>3 мг/л) стал предиктором смерти от ИБС независимо от возраста, пола, уровня холестерина, продолжительности диабета, гликемии, гипертензии, курения, ИМТ

Особенности ИБС при СД Одинаковая частота развития у мужчин и женщин; Высокая частота безболевых форм ИБС, в том числе инфаркта миокарда, что связывают с диабетической нейропатией, которая уменьшает восприятие боли; Повышенная частота развития при инфаркте миокарда осложнений, особенно сердечной недостаточности
ИБС и СД 1 типа При хорошем контроле уровня гликемии, уровень липидов в крови долго остается нормальным (отсутствует дислипидемия) Недостаточный контроль уровня глюкозы в крови, а также развитие диабетической нефропатии сопровождаются дислипидемией и артериальной гипертензией (факторы риска развития АС и ИБС)

ИБС и СД 2 типа Контроль уровня глюкозы в крови мало влияет на развитие дислипидемии Нарушения липидного обмена могут иметь место до клинико-лабораторных проявлений диабета 2 типа При СД 2 типа чаще наблюдается высокое содержание триглицеридов в крови при умеренном повышении уровня общего холестерина Так как при диабете 2 типа нарушения углеводного обмена часто сочетаются с выраженными изменениями липидного обмена, то Международная федерация диабетологов и Европейское бюро Всемирной организации здравоохранения предложили критерии оценки нарушений липидного обмена именно для больных диабетом 2 типа


Патогенез атеросклероза «Атеросклероз - понятие сборное, к которому должно быть очень много подходов « Е. И. Чазов Выделяют пять механизмов патогенеза атеросклероза при диабете: v метаболические (гипергликемия, свободные жирные кислоты, инсулинорезистентность, диабетическая дислипидемия); v оксидативный стресс и гликозилирование (за счет повышенного образования свободных радикалов и уменьшения антиоксидантной защиты, образования избыточных количеств конечных продуктов гликозилирования);

Патогенез атеросклероза v эндотелиальная дисфункция (нарушение синтеза и биодоступности оксида азота, связанное с гипергликемией, инсулинорезистентностью, оксидативным стрессом); v воспаление (повышенная экспрессия цитокинов, образование избыточных количеств растворимых липопротеинсодержащих иммунных комплексов (важный фактор риска именно при диабете)); v тромботические (повышение фибриногена, гиперэкспрессия ингибитора активатора плазминогена 1, активация тромбоцитов)
Осложнения вариантов ИБС при СД На фоне СД быстрее развивается застойная сердечная недостаточность, диффузное поражение коронарных артерий, включая дистальные участки коронарного русла Наличие СД затрудняет проведение реваскуляризирующих операций на сердце Сочетание СД и ИБС — показание к проведению КАГ для решения вопроса о реваскуляризации миокарда

Осложнения вариантов ИБС при СД Помимо гипергликемии, у лиц, страдающих СД, присутствуют дополнительные факторы риска развития и неблагоприятных исходов ИБС: артериальная гипертензия; андроидное ожирение; заболевания периферических артерий; диабетическая ретинопатия; высокий уровень свободных жирных кислот в плазме; микроальбуминурия и другие признаки нефропатии; диабетическая дислипидемия (высокие уровни триглицеридов, ЛПНП, низкий уровень ЛПВП); синдром гиперкоагуляции; инсулинорезистентность; отягощенный семейный анамнез, генетическая предрасположенность; высокий уровень гомоцистеина плазмы

Фармакотерапия Поскольку СД представляет собой сочетание сразу нескольких неблагоприятных факторов сердечнососудистого риска, то мероприятия по их устранению и коррекции следует начинать рано и активно Медикаментозная терапия ИБС при СД включает два направления – коррекцию факторов риска (гипергликемии и инсулинорезистентности, гипертензии, дислипидемии) и непосредственное лечение ИБС
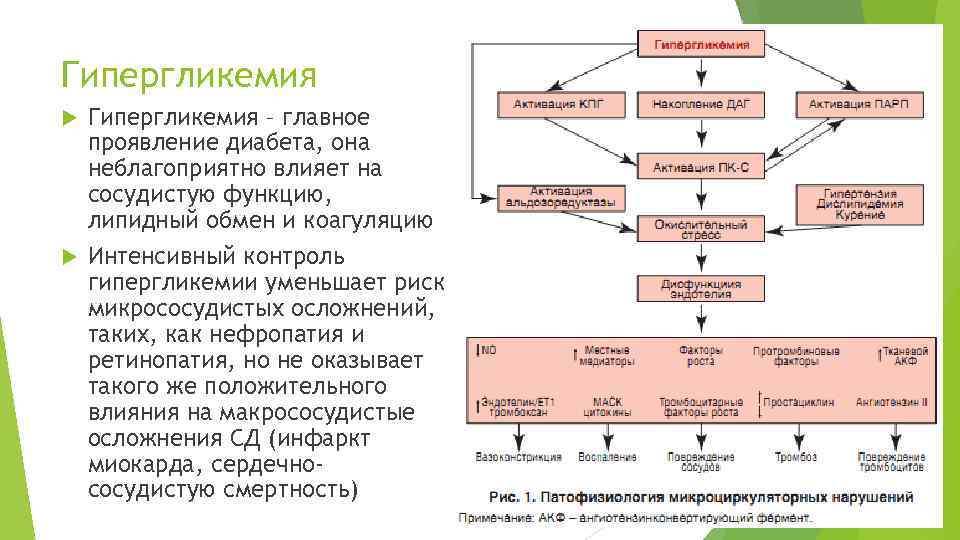
Гипергликемия – главное проявление диабета, она неблагоприятно влияет на сосудистую функцию, липидный обмен и коагуляцию Интенсивный контроль гипергликемии уменьшает риск микрососудистых осложнений, таких, как нефропaтия и ретинопатия, но не оказывает такого же положительного влияния на макрососудистые осложнения СД (инфаркт миокарда, сердечнососудистую смертность)
Гипергликемия

Гипергликемия Поскольку нормализация гликемии предотвращает развитие и прогрессирование микрососудистых осложнений СД, следует стремиться к достижению нормогликемии при лечении пациентов с СД 2 типа, несмотря на отсутствие убедительных данных о возможности предотвратить таким образом сердечнососудистые заболевания Согласно рекомендациям Американской диабетической ассоциации целевые значения показателей гликемии составляют: гликозилированный гемоглобин – менее 7%, глюкоза натощак в капиллярной плазме – 5, 0 -7, 2 ммоль/л, глюкоза через 2 ч после еды – менее 10 ммоль/л, первичной целью гликемического контроля является гликозилированный гемоглобин

Инсулинорезистентность – еще одна кардинальная черта СД 2 типа – важный фактор атерогенеза В исследовании UKPDS уменьшение инсулинорезистентности с помощью метформина достоверно снижало частоту макрососудистых осложнений диабета: в группе лиц с ожирением (более 120% идеальной массы тела) терапия метформином приводила к снижению общей смертности на 36%, смертности в результате диабета – на 42%, частоты развития всех осложнений диабета – на 32%, инфаркта миокарда – на 39% Перспективным подходом к контролю гликемии является применение тиазолидиндионов, которые оказывают гипогликемическое действие за счет снижения инсулинорезистентности

Дислипидемия Коррекция дислипидемии занимает центральное место как в первичной, так и во вторичной профилактике сердечно-сосудистых осложнений при СД Особенность диабетической дислипидемии гипертриглицеридемия, возникающая под влиянием гиперинсулинемии Гипертриглицеридемия у больных СД лежит в основе двух других атерогенных компонентов диабетической дислипидемии: увеличения процентного содержания особо атерогенных малых, плотных ЛПНП и снижения концентрации антиатерогенных ЛПВП При СД нередко регистрируется гиперхолестеринемия

Дислипидемия Препаратами первой линии для коррекции нарушений липидного обмена при СД являются статины В последние годы накопилось много данных, полученных при проведении крупных многоцентровых интервенционных исследований, убедительно доказывающих эффективность статинов в снижении сердечно-сосудистой заболеваемости и смертности у больных СД при первичной и вторичной профилактике: HPS, ASCOT-LLA, CARE, 4 S, LIPID, ALLHAT-LLT

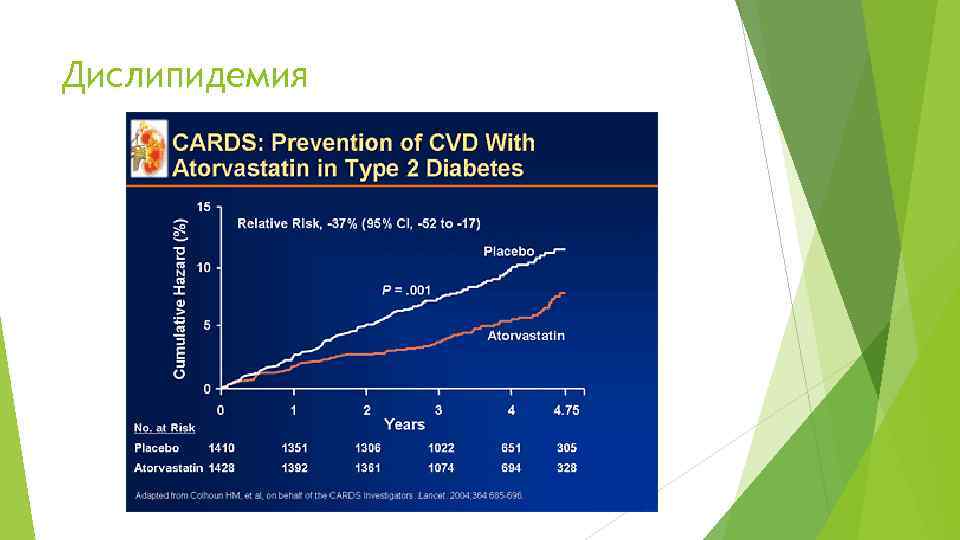
Дислипидемия Ключевыми исследованиями статинов при СД, включавшими только пациентов с диабетом, являются CARDS и ASPEN В исследовании CARDS сравнивали результаты лечения аторвастатином в дозе 10 мг/сут и плацебо больных СД 2 типа с относительно низким уровнем ХС ЛПНП (максимальный предел включения – 4, 14 ммоль/л). У больных не было заболеваний коронарных, мозговых или периферических сосудов, но имелся, по крайней мере, один из следующих признаков высокого риска: гипертония, ретинопатия, альбуминурия, курение. Применение аторвастатина сопровождалось высокодостоверным уменьшением частоты возникновения первичной конечной точки на 37%, причем оно было одинаковым в подгруппах больных с исходным ХС ЛПНП выше и ниже среднего уровня 3, 06 ммоль/л

Дислипидемия Результаты в группе аторвастатина оказались достоверно лучше в отношении таких компонентов первичной конечной точки, как острые коронарные события – уменьшение риска на 36%, инсульты – на 48%, реваскуляризации миокарда – на 31%. Это испытание аторвастатина при СД было прекращено почти за два года до намеченного срока в связи с очевидными преимуществами аторвастатина Результаты исследования предполагают, что использование целевого уровня ХС ЛПНП как единственного критерия при назначении больным СД статинов уже не оправдано. Принципиальным определяющим фактором должен быть общий сердечно-сосудистый риск
Дислипидемия

Дислипидемия В исследовании CARDS эффективность лечения статинами оказалась не зависимой от исходного уровня холестерина крови В настоящее время считается, что положительные эффекты статинов определяются не только непосредственным влиянием на синтез ХС, но и не менее важными плейотропными эффектами: улучшением функции эндотелия, антиоксидантным эффектом, стабилизацией атеросклеротической бляшки, противовоспалительным действием, подавлением тромбообразования Считается, что плейотропные эффекты статинов проявляются раньше, чем гиполипидемическое действие, которое достигает максимума после трех месяцев лечения

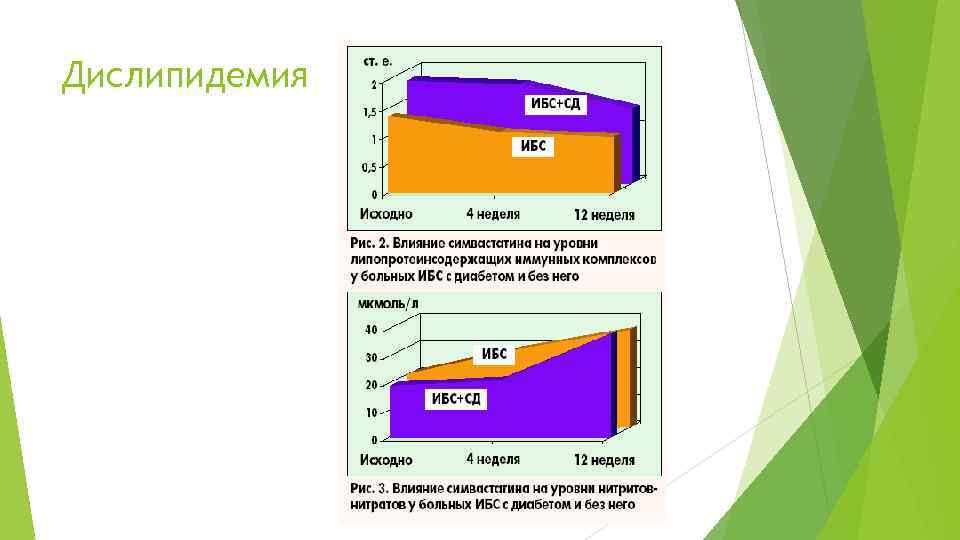
Дислипидемия Однако при сравнении плейотропных эффектов симвастатина (Вазилипа) у больных ИБС с диабетом и без него было установлено, что для больных ИБС с диабетом свойственно более медленное развитие плейотропных эффектов симвастатина У больных ИБС без диабета к 4 -й неделе лечения симвастатином отмечались достоверное уменьшение признаков иммунного воспаления, улучшение функционального состояния эндотелия, которые оценивали по уровням липопротеинсодержащих иммунных комплексов и нитритов-нитратов крови У больных ИБС с диабетом достоверные изменения этих показателей выявлены лишь к 12 -й неделе терапии
Дислипидемия

Дислипидемия По полученным данным, противовоспалительный эффект статинов может потенцироваться при их комбинированном назначении с тиазолидиндионами Так, комбинированная терапия с использованием Вазилипа и розиглитазона приводила к достоверному снижению уровней матриксной металлопротеиназы-9 (важной детерминанты стабильности атеросклеротической бляшки) и СРБ уже на 4 -й неделе лечения, а к 12 -й неделе этот эффект комбинации усилиливался и существенно превосходил эффективность симвастатина и розиглитазона в отдельности

Дислипидемия Эффективным средством уменьшения уровней триглицеридов, увеличения уровней ХС ЛПВП при диабете являются фибраты, которые, однако, в меньшей, чем статины, степени снижают ХС ЛПНП Благоприятное воздействие фибратов на липиды крови заключается в их способности уменьшать концентрацию малых плотных ЛПНП. Для фибратов имеются доказательства эффективности в отношении клинических конечных точек в первичной и вторичной профилактике (исследования VAHIT и HHS, BIP). В исследовании DAIS с ангиографической конечной точкой применение микронизированного фенофибрата в течение трех лет привело к замедлению роста атеросклеротических бляшек

Артериальная гипертензия Согласно рекомендациям Американской диабетической ассоциации (2006) оптимальное артериальное давление у больных сахарным диабетом не должно превышать 130/80 мм рт. ст. При этом у больных сахарным диабетом с поражением почек, проявляющимся протеинурией или микроальбуминурией, необходимо стремиться к поддержанию более низких цифр артериального давления – не превышающих 125/75 мм рт. ст. Медикаментозное лечение у больных СД 2 типа должно проводиться при показателях артериального давления 140/90 мм рт. ст. и выше

Артериальная гипертензия Препаратами первого ряда при лечении артериальной гипертензии являются препараты, доказавшие свою эффективность в предотвращении сердечно-сосудистых событий у больных сахарным диабетом: v ингибиторы АПФ v антагонисты рецепторов ангиотензина II v v β-блокаторы антагонисты кальция

Антикоагулянтная терапия При ИБС в сочетании с СД повышается риск тромбозов и тромбоэмболии Поэтому при наличии показаний необходима антикоагулянтная терапия, которую следует проводить на общих основаниях, с учетом всех противопоказаний и под контролем безопасности лечения Один из наиболее часто применяемых препаратов — аспирин, который принимается под контролем свертываемости крови в малых дозах и длительно. Частота побочных эффектов ацетилсалициловой кислоты в стандартных дозах не зависит от наличия СД Клопидогрель больным диабетом рекомендуется назначать в дополнение к аспирину при тяжелой, прогрессирующей ИБС, при непереносимости аспирина

Фармакотерапия При установленном диагнозе ИБС больные СД должны получать ингибиторы АПФ, аспирин, β-блокаторы и статины При этом ингибиторы АПФ назначают независимо от наличия гипертензии для снижения сердечно-сосудистого риска Наряду с β-блокаторами, эффективность которых доказана у больных СД, перенесших инфаркт миокарда, и у больных без инфаркта, препаратами первого ряда для лечения стенокардии остаются нитраты При резистентных формах стенокардии рекомендуется использовать антагонисты кальция (предпочтительнее верапамил, дилтиазем), применяют также метаболическую терапию – триметазидин

Прогноз после операций на сердце при имеющемся СД делает менее благоприятным операционный и послеоперационный прогноз, как при баллонной ангиопластике, так и при операции коронарного шунтирования Предпосылки этого — диффузный характер поражения коронарных артерий, частые рестенозы после баллонной ангиопластики и стенозирование/окклюзия шунтов после коронарного шунтирования

Спасибо за внимание! Будьте здоровы!
СД и ИБС.pptx