САХАРНЫЙ ДИАБЕТ 1 ТИПА.ppt
- Количество слайдов: 48

САХАРНЫЙ ДИАБЕТ 1 ТИПА .

l Сахарный диабет - это тяжелое хроническое заболевание, в основе которого лежит относительная или абсолютная недостаточность инсулина, проявляющаяся хронической гипергликемией и поражением сосудов

Классификация l l I. СД 1 типа–деструкция β клеток, приводящая к абсолютной инсулиновой недостаточностью (аутоиммунный, идиопатический) II. СД – 2 типа –(с инсулинорезистентностью и относительной инсулиновой недостаточностью) Гестационный СД (у беременных) Другие специфические типы

l l Инсулин это гормон, который вырабатывается в поджелудочной железе и, поступая в кровь, снижает уровень сахара в крови. Играет роль «ключа» в организме , который обеспечивает поступление глюкозы в клетку Гликоген это часть глюкозы, которая накапливается в клетках печени, мышцах и жировой ткани. Гликоген обеспечивает нормальное содержание сахара в крови например, между приемами пищи, или физической нагрузкой.

3 стадии течения СД l l l l Потенциальный диабет - потенциальное нарушение толерантности к глюкозе Латентный диабет – нарушение толерантности к глюкозе , сахар натощак в норма, клинических проявлений нет Явный диабет – проявляется триадой больших симптомов Полиурия – обильное мочеиспускание (до 2 -6 литров в сутки, энурез) Полидипсия – повышенная жажда (до 5 -6 литров в сутки, больше в ночное время) Полифагия - повышенный аппетит, снижение массы тела Похудание

Особенности СД у дошкольников и школьников l l l l Недомогание , слабость, головная боль, плохой сон На фоне повышенного аппетита , похудание пациента На щеках, лбу, верхних веках, подбородке отмечается диабетический румянец Кожа сухая, с выраженным шелушением на голенях и плечах На волосистой части головы сухая себорея Слизистые сухие, яркие Опрелости, пиодермии, грибковые поражения кожи

Особенности СД у грудных детей l l Резкое беспокойство, жадность при сосании, снижение массы тела «Накрахмаленные» пеленки, «сладкая» моча Стойкие опрелости в области наружных половых органов Склонность к заболеваниям ВДП

Уровень сахара в крови в НОРМЕ Глюкоза натощак 3, 3 – 5, 5 ммоль/ л менее Глюкоза через 2 ч после нагрузки Менее 7, 8 ммоль/л

Уровень сахара в крови ПРИ НАРУШЕНИИ ТОЛЕРАНТНОСТИ К ГЛЮКОЗЕ Глюкоза натощак менее 6, 6 ммоль/л Через 2 часа после нагрузки От 7, 8 до 11, 1 ммоль/л

Уровень сахара в крови ПРИ САХАРНОМ ДИАБЕТЕ Глюкоза натощак 6, 7 ммоль/л и более Через 2 часа после нагрузки 11, 1 ммоль/л и более

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ l l l ПОЛИДИПСИЯ - жажда ПОЛИУРИЯ - выделение большого количества мочи ПОЛИФАГИЯ – повышенный аппетит ПОХУДАНИЕ ГЛЮКОЗУРИЯ – сахар в моче ГИПЕРГЛИКЕМИЯ – сахар в крови

Лечения Сахарного диабета l l Диета стол № 9 Инсулинотерапия Физическая нагрузка Школа-Диабета

Диетотерапия l ДИЕТА – СТОЛ № 9 l Есть 3 дополнительных перекуса II завтрак, II ужин, полдник Расчет питания осуществляется по ХЕ За 1 ХЕ следует принимать количество продукта, в котором содержится 12 грамм углеводов l l

Диетотерапия l l Суточная потребность рассчитывается в калориях. Суточная калорийность рассчитывается по формуле, 1000 + (100 х п), где п - число лет, 1000 - суточная калорийность годовалого ребенка. Ж – 4 ккал. , Б – 9 ккал. , У – 50 -60% от СКП –суточная калорийность пищи белки - 20%; углеводы - 50%; жиры - 30%.

Например, пациент 10 лет l l l l Суточная калорийность ребенка 10 лет l 1000 +(100 х 10) = 2000 ккал. 2000 калорий ребенок будет покрывать За счет белков - 400 ккал, углеводов -1000 ккал, жиров - 600 ккал. Следовательно, переведем показатели в граммы: углеводы = 1000: 4 = 250 грамм, белки =400: 4 = 100 грамм, жиры = 600: 9 = 66, 6 грамм.

ПРИМЕР РАССЧЕТА l l l Первый завтрак – 20 -25% составляет 4 -5 ХЕ. Второй завтрак – 10 15% составляет 1 -2 ХЕ. Обед – 25 -30% составляет 5 -6 ХЕ. Полдник – 5 -10% составляет 1 -2 ХЕ. Ужин – 20 -25% составляет 4 -5 ХЕ. Второй ужин – 5 -10% составляет 1 -2 ХЕ.

инсулинотерапия l l l Ультракороткого действия продолжительность действия - 4 часа Короткого действия – актрапид (6 -8 ч) Прием пищи через 20 -40 минут после инъекции инсулина Средней продолжительности – протафан Н (10 -12 ч) Беспиковый инсулин - Лантус (24 ч)

l l Интервал «инъекция-прием пищи» в зависимости от вида инсулина и исходного уровня гликемии При использовании простого короткого инсулина вне зависимости от уровня сахара крови перед едой иньекцию инуслина необходимо делать только до еды, а при использовании Хумалина или Ново. Рапида - как До, так и После еды.

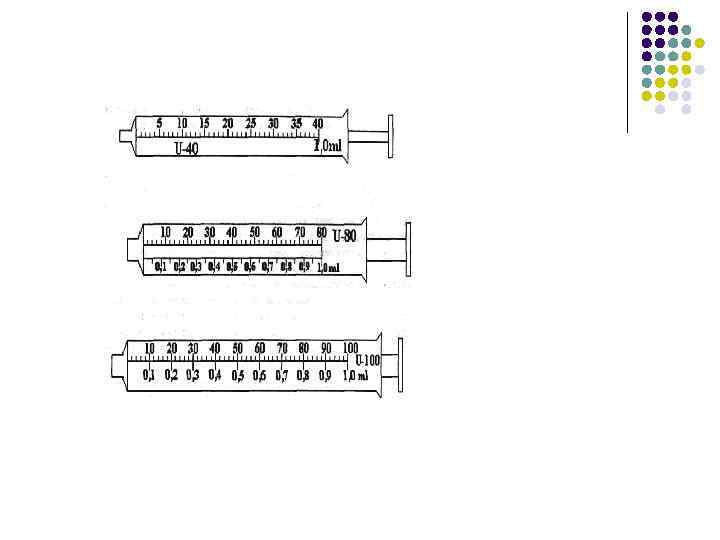
Устройства для введения инсулина l l l Шприц-ручки Инсулиновые шприцы Инсулиновые помпы

l l l l Для поддержания нормального уровня сахара в крови применяют инсулин. Доза инсулина подбирается индивидуально для каждого больного, исходя из веса, роста, вида деятельности и т. д. (дозу подбирает врач). Шприцы для введения инсулина бывают так же для 40 ЕД и 100 ЕД в 1 мл. При введении инсулина шприцы должны строго соответствовать концентрации инсулина. Для введения инсулина на 40 ЕД брать шприц на 40 ЕД, Для введения инсулина на 100 ЕД брать шприц на 100 ЕД. Категорически не допускается проводить инъекцию инсулина не инсулиновым шприцом

Хранение инсулина l l l l Инсулин хранится в холодильнике на нижней полке при температуре от +4 - +8 градусов. Инсулин может стать непригодным к употреблению, если он: Длительное время находился под воздействием солнечного света; Подвергался воздействию высоких температур; Был заморожен. Не применяйте инсулин, если его цвет изменился или если в «мутных» инсулинах появились хлопья. Не применяйте инсулин, если вы не знаете в каких условиях он хранился.

Осложнения СД l l l Диабетическая кетоацидотическая кома Гипогликемическое состояние, кома Липодистрофия – истончение подкожно-жирового слоя в месте введения инсулина Ангиопатия различной локализации (сетчатка, глаз, головного мозга, нижних конечностей, почек) Хайропатия – нарушение в суставах рук (утолщение кожи пальцев рук, ощущуние утренней скованности, поза «молящего» Синдром Мориака (физический и половой инфальтинизм, гепатомегалия)

Причины диабетической (кетоацидотической) комы Неправильное лечение( недостаточные дозы инсулина) l Нарушение режима инсулинотерапии l Грубые нарушения питания l Резкое повышение потребности в инсулине - инфекционные заболевания - травмы, хирургические вмешательства - стрессы - применение лекарственных препаратов ( глюкокортикоиды ) - длительная хроническая декомпенсация диабета l

КЛИНИЧЕСКАЯ КАРТИНА ДКА l l Полиурия, полидипсия, снижение веса, слабость Головная боль, нарастание слабости, снижение аппетита, тошнота, рвота, запах ацетона Резкие боли в животе, дыхание Куссмауля, сонливость, сопорозное состояние кома при объективном осмотре l l l Эксикоз ( снижение тургора тканей, сухость кожи, слизистых ) Запах ацетона, обложенность языка Снижение АД Тахикардия Симптомы раздражения брюшины, рвота «кофейной гущей» Повышение t тела - признак сопутствующего инфекционного заболевания!

ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ДКА l l Введение жидкости для регидратации Введение инсулина для прекращения катаболических процессов и снижения гипергликемии l l Восстановление электролитных нарушений Борьба с ацидозом Общие мероприятия Лечение состояний, вызвавших ДКА

Мероприятия первого часа l l l l l Госпитализация в специализированное отделение, в состояние комы в реанимацию Доступ свежего воздуха, тепло укрыть пациента Содовая клизма 200 мл теплой воды 1 чайная ложка соды Промывание желудка раствором бикарбоната Катетеризация мочевого пузыря Исследовать кровь на сахар, калий, натрий, p. H крови, моча на сахар (глюкозурию), и кетоновые тела (кетонурию), измерить А/Д Регидротация (в/в 0, 9% р-р в подогретом до Т 37 градусов) Инсулин короткого действия 0, 1 Ед/кг Мониторинг наблюдения

РЕГИДРАТАЦИЯ l l l В течение первого часа вводится 0, 9 % Na. Cl из расчета 20 мг/кг В следующие 24 часа вводят растворы 50 -150 мл/кг ( при снижении гликемии ниже 14 ммоль/л вводится 5% раствор глюкозы в соотношении 1: 1 ) Средняя потребность в жидкости у детей до 1 года – 1000 м 1 -5 лет - 1500 мл 5 -10 лет - 2000 мл 10 -15 лет – 2000 -3000 мл

ОСНОВНЫЕ ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ l l l Используются только инсулины короткого и ультракороткого действия ( Хумалог, Новорапид, Актрапид, Хумумлин Регуляр ) При наличии кетоза инсулины продленного действия не вводятся!!! Начальная доза инсулина 0, 1 ед/кг/ может быть введена в/в струйно Снижение гликемии не быстрее, чем 4 -5 ммоль/л в час Титрование инсулина внутривенно 1 ед/кг/сут, либо подколки подкожно каждые 3 -4 часа При снижении гликемии ниже 8 ммоль/л, либо при очень быстром снижении сахара крови - введение 10% раствора глюкозы

ОСЛОЖНЕНИЯ ТЕРАПИИ ДКА Отек головного мозга ( летальность 90 %). Развивается в первые 24 часа проводимой терапии, чаще – в первые 4 -6 часов. В течение первых суток требуется особо тщательный контроль за клиникой, лабораторными показателями. l l l Признаки развития отека мозга: Головная боль, урежение пульса Беспокойство, раздражительность, усиление сонливости, помрачение сознания Повышение АД Поздние признаки, свидетельствующие о неблагоприятном прогнозе – судороги, отек зрительного нерва, офтальмоплегии

Причины гипогликемической комы l l l передозировка инсулина недостаточное питание после инъекций инсулина пропуск приема пищи значительная физическая нагрузка интеркурентные заболевания с явлениями поноса или рвоты.

Симптомы гипогликемической комы l l l резкая слабость чувство голода дрожание рук, всего тела появляются жалобы на тошноту, потливость появляются клонико-тонические судороги быстрая потеря сознания.

Неотложные мероприятия периода предвестников гипогликемической комы l Сразу дать ребенку, стакан горячего сладкого чая, сок, затем накормить в объеме 1 -2 ХЕ. молоко с хлебом или кефир. l В/в ввести 20 -80 мл 20 -40% глюкозу до полного восстановления сознания Ввести 1 мг глюкагона в/м или подкожно Контроль уровня сахара крови через час l l

Таблица замены хлебных единиц 1 хлебная единица (ХЕ) содержится В: l l l Молоко, кефир, сливки любой жирности 1 стакан (250 мл) Творожная масса (сладкая)100 г Сырники 1 средний (85 г) Мороженое 65 г Хлеб, булки любые (кроме сдобных)1 кусок (25 г)

ГЛИКИРОВАННЫЙ ГЕМОГЛОБИН Hb. Ac l l l 1. 2. 3. 4. Это сочетание глюкозы с гемоглобином Определение его в крови позволяет оценить эффективность инсулинотерапии, проводившихся больному в течение последних 2 -3 месяцев Hb. Ac: < 6, 4% - здоровые люди < 7, 6 % - хорошая компенсация 7, 6 – 9, 0 % - удовлетворительная компенсация > 9, 0 – плохая компенсация

Липодистрофия. l l Одно из осложнений сахарного диабета. Существуют липоатрофичеекая и гипертрофическая формы. Они обычно возникают на конечностях, ягодицах, спине, животе. Обычно на месте инъекции инсулина постепенно исчезает подкожно-жировая клетчатка или образуется гипертрофия тканей.

Когда нужно измерять уровень сахара в крови: l утром натощак l перед основными приемами пищи перед сном при физической нагрузке при планировании и в период беременности если вы заболели или почувствовали себя хуже в путешествии Регулярный самоконтроль позволит снизить риск развития осложнений, связанных с диабетом, на 40 -60%. l l l

Медицинский контроль l l l l Регулярное посещение эндокринолога. Определение гликированного гемоглобина - 1 раз в 3 месяца. Биохимический анализ крови -1 раз в год Анализ мочи на микроальбуминурию - 1 раз в год Контроль артериального давления, осмотр ног - при каждом посещении врача ЭКГ - 1 раз в год Осмотр офтальмолога - 1 раз в год

Берегите ноги l l l Проверяйте ноги ежедневно на наличие ран, волдырей, покраснения, опухания или ушибов. Ежедневно мойте ноги водой с мылом и пользуйтесь кремом. Избегайте обуви или одежды, тесной в ногах или лодыжках. Никогда не ходите босиком. Вытряхивайте обувь перед тем, как надеть ее. Небольшой камушек может причинить массу неудобств.

Физические нагрузки l l Режим физических нагрузок должен быть сугубо индивидуальным. Физические нагрузки должны быть регулярными, например, ежедневные прогулки по 30 мин, плавание по 1 часу 3 раза в неделю. При гликемии выше 13 -15 ммоль/л физические нагрузки не рекомендуются. Уровень глюкозы в крови нужно измерять до, во время и после физической нагрузки.

Школа диабета l l l В Школе Диабета Вы научитесь: пользоваться глюкометром узнаете больше о самоконтроле корректировать дозы инсулина и сахароснижающих препаратов освоите основы сбалансированного питания и расчет хлебных единиц

Классификация инсулинов l l l Инсулины быстрого, но короткого действия (начало действия через 15 -30 минут, длительность действия- 5 -8 часов) и ультракороткого действия (начало через 10 минут, продолжительность 2 -3 часа). Инсулины средней длительности действия (начало действия через 1, 5 -3 часа, длительность действия- 12 -22 часа). Инсулины длительного действия (начало действия через 4 -6 часов. Длительность действия - 25 -36 часов).

Самоконтроль l l l l Соблюдение правильного режима труда и отдыха. Занятия физкультурой. Организацию правильного лечебного питания. Постоянный контроль массы своего тела. Самоконтроль за показателями в крови и моче (с помощью индикаторных полосок, глюкометров). Для оценки средне- и долгосрочного регулирования содержания сахара в крови используются следующие методы: Определение уровня Hb. A 1 , фруктозамина, который представляет собой связанный с глюкозой альбумин крови. Уровень фруктозамина отражает средний уровень сахара крови за последние 2 -3 недели. Фруктозамин - нормальный уровень205 -285 ммоль/л

Выполнение инъекции инсулина l l l протрите место инъекции, подождите пока высохнет спирт и зажмите кожу в складку; возьмите шприц, как карандаш, и быстро проткните кожную складку на всю длину иглы; угол, под которым надо держать шприц во время инъекции, должен быть от 45 до 90 градусов; инъекция выполняется подкожно; нажав поршень до упора, введите инсулин под кожную складку; это должно занять меньше, чем 4 -5 секунд; выньте медленно шприц; аккуратно прижмите ваткой без спирта место инъекции на несколько секунд; лёгкий массаж места инъекции ускоряет всасывание инсулина. оденьте колпачок на иглу; сгибая и разгибая иглу в колпачке, сломайте её в месте соединения колпачка со шприцем; выбросьте шприц и сломанную иглу в колпачке, соблюдая меры предосторожности; запишите введённую дозу инсулина в свой дневник.
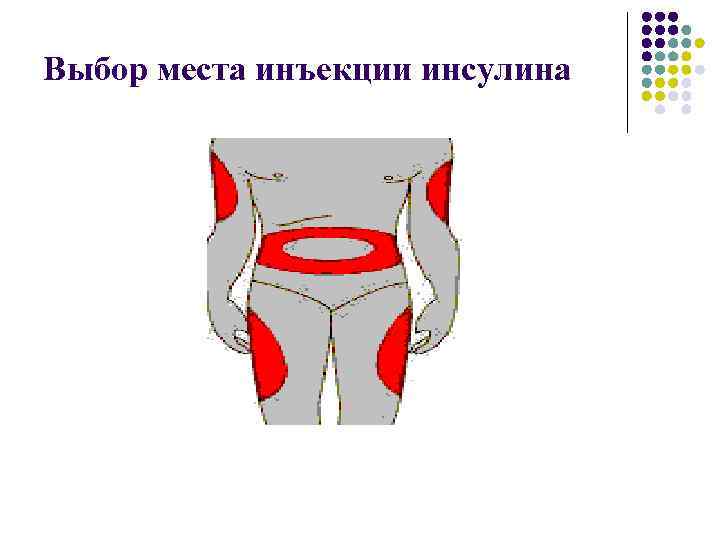
Выбор места инъекции инсулина

На этом рисунке показаны места, наиболее подходящие для введения инсулина l l Из области живота происходит быстрое всасывание инсулина и сюда лучше вводить инсулин короткого действия. Из области бёдер, плеча - медленное всасывание, поэтому в эти места лучше вводить инсулин продлённого действия. Таким образом можно корригировать скорость всасывания инсулина в зависимости от места введения. Подробно факторы, влияющие на скорость всасывания инсулина при подкожном введении, представлены в таблице:

Дневник больного сахарным диабетом. Рекомендуемый перечень граф для внесения в дневник Диета. Процент сахара в моче. Количество мочи, выделенное за сутки. Содержание ацетона в моче. Содержание сахара в крови. Запись инъекций инсулина. Состав пищи за сутки: l l l количество белков; количество жиров; общее количество калорий; количество хлебных единиц (ХЕ) Масса тела (утром до принятия пищи).

СПАСИБО ЗА ВНИМАНИЕ
САХАРНЫЙ ДИАБЕТ 1 ТИПА.ppt