 Савченко Светлана Ивановна 02. 03. 1942 г. р. 73 года Находилась в клинике ВПТ с 10. 12. 2015 г. по 25. 12. 2015 г. Председатель: д. м. н. профессор Бобров Л. Л. Докладчик: врач-интерн Пивнюк А. Ю.
Савченко Светлана Ивановна 02. 03. 1942 г. р. 73 года Находилась в клинике ВПТ с 10. 12. 2015 г. по 25. 12. 2015 г. Председатель: д. м. н. профессор Бобров Л. Л. Докладчик: врач-интерн Пивнюк А. Ю.
 Жалобы при поступлении: На интенсивную головную боль в затылочной области, головокружение, шумом в ушах, мельканием «мушек» перед глазами на фоне подъема артериального давления до 220/115 мм. рт. ст. Выраженную общую слабость Периодическую давящую боль за грудиной с иррадиацией в левую руку, левую лопатку на фоне физических нагрузок, купируемую в покое, чувство перебоев в работе сердца, сердцебиение, одышку при выполнении обычной физический нагрузки Ежедневные эпизоды сухого кашля, эпизоды удушья, Сухость во рту, жажду, учащенное мочеиспускание Постоянную боль в поясничном отделе позвоночника, боль в коленных, тазобедренных суставах при физической нагрузке, эпизоды спазма икроножных мышц
Жалобы при поступлении: На интенсивную головную боль в затылочной области, головокружение, шумом в ушах, мельканием «мушек» перед глазами на фоне подъема артериального давления до 220/115 мм. рт. ст. Выраженную общую слабость Периодическую давящую боль за грудиной с иррадиацией в левую руку, левую лопатку на фоне физических нагрузок, купируемую в покое, чувство перебоев в работе сердца, сердцебиение, одышку при выполнении обычной физический нагрузки Ежедневные эпизоды сухого кашля, эпизоды удушья, Сухость во рту, жажду, учащенное мочеиспускание Постоянную боль в поясничном отделе позвоночника, боль в коленных, тазобедренных суставах при физической нагрузке, эпизоды спазма икроножных мышц
 Анамнез заболевания Повышение артериального давления умеренного характера отмечает с 35 летнего возраста. Лечилась и обследовалась амбулаторно. Вначале эпизодически, а затем постоянно принимала гипотензивные препараты в различных схемах. Со слов на этом фоне показатели АД на уровне умеренного повышения с частыми эпизодами повышения до высокого. Перенесла ОНМК в 1995, 2005, 2014 году. Около 10 лет назад стали беспокоить боли, дискомфорт в области сердца, одышка при физической нагрузке. Сахарный диабет 2 типа верифицирован в 1995 г. Был рекомендован прием Манинила по 1 т. 3 раза в сутки, в последующем к терапии добавлен Метформин. В 2005 году в связи со стойкой гипергликемией пациентка была переведена на инсулинотерапию (Лантус + Актрапид), в течение трех лет самостоятельно подкожно вводит Хумалог микс по 14 ЕД утром и 16 ЕД вечером. На этом фоне гликемия натощак 7 - 12 ммоль/л, в течение дня 12 -15 ммоль/л. В течение нескольких лет регулярно до 2 -х раз в неделю отмечает эпизоды гипогликемии (до 3 ммоль/л), сопровождающиеся некоторым чувством сонливости. Приступообразный кашель, одышка, возникающие при психоэмоциональном напряжении беспокоят в течение 3 х лет. Консультирована терапевтом амбулаторно, постоянно получает Беродуал по требованию при возникновении приступов удушья.
Анамнез заболевания Повышение артериального давления умеренного характера отмечает с 35 летнего возраста. Лечилась и обследовалась амбулаторно. Вначале эпизодически, а затем постоянно принимала гипотензивные препараты в различных схемах. Со слов на этом фоне показатели АД на уровне умеренного повышения с частыми эпизодами повышения до высокого. Перенесла ОНМК в 1995, 2005, 2014 году. Около 10 лет назад стали беспокоить боли, дискомфорт в области сердца, одышка при физической нагрузке. Сахарный диабет 2 типа верифицирован в 1995 г. Был рекомендован прием Манинила по 1 т. 3 раза в сутки, в последующем к терапии добавлен Метформин. В 2005 году в связи со стойкой гипергликемией пациентка была переведена на инсулинотерапию (Лантус + Актрапид), в течение трех лет самостоятельно подкожно вводит Хумалог микс по 14 ЕД утром и 16 ЕД вечером. На этом фоне гликемия натощак 7 - 12 ммоль/л, в течение дня 12 -15 ммоль/л. В течение нескольких лет регулярно до 2 -х раз в неделю отмечает эпизоды гипогликемии (до 3 ммоль/л), сопровождающиеся некоторым чувством сонливости. Приступообразный кашель, одышка, возникающие при психоэмоциональном напряжении беспокоят в течение 3 х лет. Консультирована терапевтом амбулаторно, постоянно получает Беродуал по требованию при возникновении приступов удушья.
 Анамнез заболевания Около 10 лет назад стали беспокоить боли в коленных, тазобедренных суставах при физической нагрузке, боли в пояснице. В течение нескольких лет стала отмечать возникновение судорог в икроножных мышцах. В последние 2 года при усилении болевого синдрома в поясничном отделе позвоночника пациентка получает инъекции трамадола. Постоянно принимает прегабалин рихтер 75 мг/сут. (единичный генерализованный тонико-клонический припадок в 2015 г. ). В феврале 2015 г, находилась на обследовании и лечении в клинике ТУВ-1, по поводу развития стойкого гипертензионного синдрома. Исключена симптоматическая артериальная гипертензия, выполнена КТ-ангиография (гемодинамически значимых стенозов сосудов почек не выявлено), КТ-органов брюшной полости (данных за новообразования надпочечников нет), определение функции надпочечников, щитовидной железы (показатели в пределах референтных значений). Рекомендована терапия: Физиотенз 0, 4 мг/сут. , Нифедипин 60 мг/сут. , Арифон ретард, Фозиноприл 60 мг/сут. , Доксазозин 8 мгсут. , Карведилол 25 мг/сут. , Верошпирон 50 мг/сут. , Ацекардол 100 мг/сут. , Лирика 75 мг/сут. На этом фоне отмечено снижение АД до умеренных значений (130/70 мм рт. ст. ) Самостоятельно изменила схему гипотензивной терапии. К моменту поступления в течение трех месяцев принимала Карведилол 25 мг/сут. , Конкор 20 мг/сут, без значимого гипотензивного эффекта.
Анамнез заболевания Около 10 лет назад стали беспокоить боли в коленных, тазобедренных суставах при физической нагрузке, боли в пояснице. В течение нескольких лет стала отмечать возникновение судорог в икроножных мышцах. В последние 2 года при усилении болевого синдрома в поясничном отделе позвоночника пациентка получает инъекции трамадола. Постоянно принимает прегабалин рихтер 75 мг/сут. (единичный генерализованный тонико-клонический припадок в 2015 г. ). В феврале 2015 г, находилась на обследовании и лечении в клинике ТУВ-1, по поводу развития стойкого гипертензионного синдрома. Исключена симптоматическая артериальная гипертензия, выполнена КТ-ангиография (гемодинамически значимых стенозов сосудов почек не выявлено), КТ-органов брюшной полости (данных за новообразования надпочечников нет), определение функции надпочечников, щитовидной железы (показатели в пределах референтных значений). Рекомендована терапия: Физиотенз 0, 4 мг/сут. , Нифедипин 60 мг/сут. , Арифон ретард, Фозиноприл 60 мг/сут. , Доксазозин 8 мгсут. , Карведилол 25 мг/сут. , Верошпирон 50 мг/сут. , Ацекардол 100 мг/сут. , Лирика 75 мг/сут. На этом фоне отмечено снижение АД до умеренных значений (130/70 мм рт. ст. ) Самостоятельно изменила схему гипотензивной терапии. К моменту поступления в течение трех месяцев принимала Карведилол 25 мг/сут. , Конкор 20 мг/сут, без значимого гипотензивного эффекта.
 Анамнез заболевания По данным выписного эпикриза из клиники ТУВ-1, обследований по поводу бронхиальной астмы не проводилось, диагноз не выставлен. Ухудшение самочувствия в течение последнего месяца, когда отметила усиление выраженности головной боли, головокружения, при отсутствии эффекта от лечения. В течение месяца отмечала учащение эпизодов сухого кашля с приступами удушья до 4 -5 раз в неделю (Беродуал до 4 -5 раз в сутки). В течение около двух недель уровень гликемии стал постепенно нарастать до 20 ммоль/л. Резкое ухудшение самочувствия 10. 12. 2015 г. , отметила выраженную головную боль в затылочной области, тошноту, мелькание «мушек» перед глазами, выраженную слабость, головокружение, сердцебиение на фоне подъема артериального давления до 220 и 100 мм. рт. ст. Госпитализирована в клинику ВПТ в плановом порядке с целью обследования, подбора терапии, однако, учитывая жалобы, данные объективного осмотра, пациентка нуждалась в интенсивной терапии.
Анамнез заболевания По данным выписного эпикриза из клиники ТУВ-1, обследований по поводу бронхиальной астмы не проводилось, диагноз не выставлен. Ухудшение самочувствия в течение последнего месяца, когда отметила усиление выраженности головной боли, головокружения, при отсутствии эффекта от лечения. В течение месяца отмечала учащение эпизодов сухого кашля с приступами удушья до 4 -5 раз в неделю (Беродуал до 4 -5 раз в сутки). В течение около двух недель уровень гликемии стал постепенно нарастать до 20 ммоль/л. Резкое ухудшение самочувствия 10. 12. 2015 г. , отметила выраженную головную боль в затылочной области, тошноту, мелькание «мушек» перед глазами, выраженную слабость, головокружение, сердцебиение на фоне подъема артериального давления до 220 и 100 мм. рт. ст. Госпитализирована в клинику ВПТ в плановом порядке с целью обследования, подбора терапии, однако, учитывая жалобы, данные объективного осмотра, пациентка нуждалась в интенсивной терапии.
 Анамнез жизни Родилась в Казахстане. Росла и развивалась без особенностей, в развитии от сверстников не отставала. Коммунально-бытовые условия удовлетворительные. Профессиональные вредности: работа с лакокрасочными изделиями в течение 30 лет. Перенесенные заболевания: детские инфекции, ОРВИ- редко. ОНМК в 1995, 2005, 2014 г. , аппендэктомия в 1967 г. Наследственность: нет данных. Гинекологический анамнез: менструации с 14 лет, Б-10, Р-10. Менопауза с 37 лет Вредные привычки: отрицает Аллергический анамнез: новокаин, лидокаин, димедрол ( кожные проявления) Эпиданамнез: Гепатит, туберкулез, тифы, паратифы, малярию, венерические заболевания, ВИЧ-инфекцию отрицает. Контакт с инфекционными больными отрицает. Гемотрансфузии и донорство за последние 6 месяцев не проводились.
Анамнез жизни Родилась в Казахстане. Росла и развивалась без особенностей, в развитии от сверстников не отставала. Коммунально-бытовые условия удовлетворительные. Профессиональные вредности: работа с лакокрасочными изделиями в течение 30 лет. Перенесенные заболевания: детские инфекции, ОРВИ- редко. ОНМК в 1995, 2005, 2014 г. , аппендэктомия в 1967 г. Наследственность: нет данных. Гинекологический анамнез: менструации с 14 лет, Б-10, Р-10. Менопауза с 37 лет Вредные привычки: отрицает Аллергический анамнез: новокаин, лидокаин, димедрол ( кожные проявления) Эпиданамнез: Гепатит, туберкулез, тифы, паратифы, малярию, венерические заболевания, ВИЧ-инфекцию отрицает. Контакт с инфекционными больными отрицает. Гемотрансфузии и донорство за последние 6 месяцев не проводились.
 Данные объективного осмотра Т тела 36, 6°С, Вес-73 кг, рост-153 см ИМТ- 31, 2 Общее состояние средней степени тяжести. Положение вынужденное, с упором рук на кровать. Сознание ясное. Эмоционально лабильна. Кожа лица гиперемирована. Без высыпаний. Видимые слизистые оболочки обычной окраски, влажности. Периферические лимфатические узлы не увеличены, эластичные, подвижные, не спаяны между собой и окружающими тканями. Мышечная система развита достаточно, тонус мышц не изменен. Щитовидная железа не определяется визуально, не увеличена, безболезненна, мягко-эластической консистенции, не спаяна с окружающими тканями. Расширенные и извитые подкожные вены нижних конечностей без признаков тромбоза. Пастозность голеней до средней трети. Пульсация на нижних конечностях сохранена, симметричная.
Данные объективного осмотра Т тела 36, 6°С, Вес-73 кг, рост-153 см ИМТ- 31, 2 Общее состояние средней степени тяжести. Положение вынужденное, с упором рук на кровать. Сознание ясное. Эмоционально лабильна. Кожа лица гиперемирована. Без высыпаний. Видимые слизистые оболочки обычной окраски, влажности. Периферические лимфатические узлы не увеличены, эластичные, подвижные, не спаяны между собой и окружающими тканями. Мышечная система развита достаточно, тонус мышц не изменен. Щитовидная железа не определяется визуально, не увеличена, безболезненна, мягко-эластической консистенции, не спаяна с окружающими тканями. Расширенные и извитые подкожные вены нижних конечностей без признаков тромбоза. Пастозность голеней до средней трети. Пульсация на нижних конечностях сохранена, симметричная.
 Данные объективного осмотра Сердечно-сосудистая система: Видимая пульсация сонных артерий, набухание шейных вен, сердечный горб, ретростернальная и эпигастральная пульсации, верхушечный и сердечный толчки не определяются. Правая граница относительной сердечной тупости определяется в 4 межреберье по правому краю грудины, абсолютной – по левому краю грудины. Верхняя граница относительной сердечной тупости определяется на 3 ребре, абсолютной – на 4 ребре. Левая граница абсолютной и относительной сердечной тупости определяется в пятом межреберье на 1, 5 см кнаружи от срединноключичной линии. Перкуторные границы сосудистого пучка не выходят за края грудины. Пульс 70 в минуту, ритмичный, напряжен, повышенного наполнения. Артериальное давление 200 и 115 мм рт. ст. на правой руке, 200 и 115 мм рт. ст. на левой руке. Тоны сердца равномерно приглушены из-за экстракардиальных причин, акцент II тона над аортой, шумы не выслушиваются.
Данные объективного осмотра Сердечно-сосудистая система: Видимая пульсация сонных артерий, набухание шейных вен, сердечный горб, ретростернальная и эпигастральная пульсации, верхушечный и сердечный толчки не определяются. Правая граница относительной сердечной тупости определяется в 4 межреберье по правому краю грудины, абсолютной – по левому краю грудины. Верхняя граница относительной сердечной тупости определяется на 3 ребре, абсолютной – на 4 ребре. Левая граница абсолютной и относительной сердечной тупости определяется в пятом межреберье на 1, 5 см кнаружи от срединноключичной линии. Перкуторные границы сосудистого пучка не выходят за края грудины. Пульс 70 в минуту, ритмичный, напряжен, повышенного наполнения. Артериальное давление 200 и 115 мм рт. ст. на правой руке, 200 и 115 мм рт. ст. на левой руке. Тоны сердца равномерно приглушены из-за экстракардиальных причин, акцент II тона над аортой, шумы не выслушиваются.
 Данные объективного осмотра Система органов дыхания Грудная клетка обычной формы, симметричная, эластичная, безболезненная. Обе половины равномерно участвуют в акте дыхания. Надключичные ямки сглажены, симметричные При сравнительной перкуссии над всей поверхностью легких определяется ясный легочный звук с коробочным оттенком. Над всей поверхностью легких выслушивается жесткое дыхание, единичные сухие свистящие хрипы. ЧД 24 в 1 мин. при разговоре – легкая одышка.
Данные объективного осмотра Система органов дыхания Грудная клетка обычной формы, симметричная, эластичная, безболезненная. Обе половины равномерно участвуют в акте дыхания. Надключичные ямки сглажены, симметричные При сравнительной перкуссии над всей поверхностью легких определяется ясный легочный звук с коробочным оттенком. Над всей поверхностью легких выслушивается жесткое дыхание, единичные сухие свистящие хрипы. ЧД 24 в 1 мин. при разговоре – легкая одышка.
 Данные объективного осмотра Система органов пищеварения Слизистая оболочка полости рта и глотки розовая, чистая, влажная. Язык чистый, влажный. Живот увеличен в размерах за счет пжк, брюшная стенка не напряжена. Край печени не выступает из-под края реберной дуги, мягкоэластической консистенции, безболезненный. Размеры по Курлову: 10 х 9 х 7 см. Перкуторно свободная жидкость не определяется Селезенка в положении на спине и на правом боку не пальпируется. При проникающей пальпации болезненности не выявлено. Симптомы раздражения брюшины отрицательные. Перистальтика сохранена.
Данные объективного осмотра Система органов пищеварения Слизистая оболочка полости рта и глотки розовая, чистая, влажная. Язык чистый, влажный. Живот увеличен в размерах за счет пжк, брюшная стенка не напряжена. Край печени не выступает из-под края реберной дуги, мягкоэластической консистенции, безболезненный. Размеры по Курлову: 10 х 9 х 7 см. Перкуторно свободная жидкость не определяется Селезенка в положении на спине и на правом боку не пальпируется. При проникающей пальпации болезненности не выявлено. Симптомы раздражения брюшины отрицательные. Перистальтика сохранена.
 Данные объективного осмотра Мочевыделительная система Почки в положении лежа на спине и стоя не пальпируются. Поколачивание по поясничной области безболезненное с обеих сторон. Мочеиспускание учащенное, дефекация не нарушена (со слов) Нервная система Острой очаговой неврологической симптоматики не выявлено.
Данные объективного осмотра Мочевыделительная система Почки в положении лежа на спине и стоя не пальпируются. Поколачивание по поясничной области безболезненное с обеих сторон. Мочеиспускание учащенное, дефекация не нарушена (со слов) Нервная система Острой очаговой неврологической симптоматики не выявлено.
 Предварительный диагноз Основное комбинированное заболевание: Гипертоническая болезнь III стадии. Артериальная гипертензия 3 степени. Риск развития сердечно-сосудистых осложнений очень высокий. Ишемическая болезнь сердца. Стенокардия напряжения 2 ф. к. Атеросклероз аорты, коронарных, мозговых артерий. Атеросклеротический кардиосклероз. Фоновое заболевание: Сахарный диабет 2 типа, декомпенсация Бронхиальная астма, смешанная форма (атопическая, инфекционно-зависимая), средней степени тяжести, персистирующее течение, обострение. ДН 1. Дегенеративно-дистрофическое заболевание, корешковый синдром. Радикулопатия. Осложнение основного заболевания: Гипертонический криз от 10. 12. 2015 г. ХСН II A ст. , 2 ф. к. Смешанная энцефалопатия II стадии в виде двусторонней пирамидно-мозжечковой симптоматики и умеренных аддиктивных и когнитивных нарушений (дисметаболическая, дисциркуляторная, постинсультная (ОНМК от 1995, 2005 и 2014 г. )). Сопутствующее заболевание: Хронический гастрит вне обострения. Алиментарное ожирение 1 степени.
Предварительный диагноз Основное комбинированное заболевание: Гипертоническая болезнь III стадии. Артериальная гипертензия 3 степени. Риск развития сердечно-сосудистых осложнений очень высокий. Ишемическая болезнь сердца. Стенокардия напряжения 2 ф. к. Атеросклероз аорты, коронарных, мозговых артерий. Атеросклеротический кардиосклероз. Фоновое заболевание: Сахарный диабет 2 типа, декомпенсация Бронхиальная астма, смешанная форма (атопическая, инфекционно-зависимая), средней степени тяжести, персистирующее течение, обострение. ДН 1. Дегенеративно-дистрофическое заболевание, корешковый синдром. Радикулопатия. Осложнение основного заболевания: Гипертонический криз от 10. 12. 2015 г. ХСН II A ст. , 2 ф. к. Смешанная энцефалопатия II стадии в виде двусторонней пирамидно-мозжечковой симптоматики и умеренных аддиктивных и когнитивных нарушений (дисметаболическая, дисциркуляторная, постинсультная (ОНМК от 1995, 2005 и 2014 г. )). Сопутствующее заболевание: Хронический гастрит вне обострения. Алиментарное ожирение 1 степени.
 Консультация офтальмолога (по cito) 10. 12. 2015 г. Заключение: данных за застой ДЗН на момент осмотра нет. Общий анализ мочи (по cito) от 10. 12. 2015 г. Сахар + Кетоны ++ Глюкоза крови (по cito) 14, 55 ммоль/л
Консультация офтальмолога (по cito) 10. 12. 2015 г. Заключение: данных за застой ДЗН на момент осмотра нет. Общий анализ мочи (по cito) от 10. 12. 2015 г. Сахар + Кетоны ++ Глюкоза крови (по cito) 14, 55 ммоль/л
 ЭКГ от 10. 12. 2015 г. : Синусовый ритм с ЧСС-81 уд/мин. Горизонтальное положение ЭОС. Очаговая внутрижелудочковая блокада. Признаки поворота сердца левым желудочком кпереди. Рентгенография ОГК без патологических изменений. Аорта уплотнена, удлинена, частично развернута, «фарфоровая аорта»
ЭКГ от 10. 12. 2015 г. : Синусовый ритм с ЧСС-81 уд/мин. Горизонтальное положение ЭОС. Очаговая внутрижелудочковая блокада. Признаки поворота сердца левым желудочком кпереди. Рентгенография ОГК без патологических изменений. Аорта уплотнена, удлинена, частично развернута, «фарфоровая аорта»
 Консультация невролога (по cito) 10. 12. 2015 г. Диагноз: Острая дисциркуляторная энцефалопатия 3 ст. на фоне затянувшегося гипертонического криза. Последствия повторных ишемических инсультов в бассейне правой и левой СМА, с умеренно выраженным левосторонним центральным гемипарезом и когнитивными нарушениями.
Консультация невролога (по cito) 10. 12. 2015 г. Диагноз: Острая дисциркуляторная энцефалопатия 3 ст. на фоне затянувшегося гипертонического криза. Последствия повторных ишемических инсультов в бассейне правой и левой СМА, с умеренно выраженным левосторонним центральным гемипарезом и когнитивными нарушениями.
 Лечебные мероприятия: Назначена интенсивная гипотензивная терапия: Каптоприл 25 мг, Лазикс 40 мг, Нифедипин 20 мг, Эгилок 50 мг, кардиопротективная, кардиометаболическая, антиагрегантная терапия. Без значимого положительного эффекта. С учетом высокого риска развития осложнения (ОНМК) по согласованию с руководством для дальнейшего лечения пациентка переведена в ОРИТ ВПТ. Находилась на лечении в ОРИТ с 10. 12 по 11. 12. 2015 г. На фоне проводимой терапии (в/в Нитроглицерин 20, 0, Таб. Эксфорж 160/5 мг, Таб. Ацекардол 100 мг, Таб. Симвастатин 20 мг, Инсулин Актрапид 8 -6 -4 ЕД, ингаляции беродуала и лазолвана через небулайзер, беклазон) отмечена положительная динамика в виде купирования гипертонического криза со стабилизацией АД на уровне 150/80 мм рт. ст. , уменьшения кашля, одышки, в связи с чем переведена на соматическое отделение.
Лечебные мероприятия: Назначена интенсивная гипотензивная терапия: Каптоприл 25 мг, Лазикс 40 мг, Нифедипин 20 мг, Эгилок 50 мг, кардиопротективная, кардиометаболическая, антиагрегантная терапия. Без значимого положительного эффекта. С учетом высокого риска развития осложнения (ОНМК) по согласованию с руководством для дальнейшего лечения пациентка переведена в ОРИТ ВПТ. Находилась на лечении в ОРИТ с 10. 12 по 11. 12. 2015 г. На фоне проводимой терапии (в/в Нитроглицерин 20, 0, Таб. Эксфорж 160/5 мг, Таб. Ацекардол 100 мг, Таб. Симвастатин 20 мг, Инсулин Актрапид 8 -6 -4 ЕД, ингаляции беродуала и лазолвана через небулайзер, беклазон) отмечена положительная динамика в виде купирования гипертонического криза со стабилизацией АД на уровне 150/80 мм рт. ст. , уменьшения кашля, одышки, в связи с чем переведена на соматическое отделение.
 Консультация эндокринолога 11. 12. 2015 г. Диагноз: Сахарный диабет 2 типа. Целевой уровень Hb. A 1 C до 8, 0 %. Диабетическая полинейропатия нижних конечностей сенсорного типа. Нефропатия смешанного (диабетического, гипертонического, атеросклеротического) генеза. Хроническая болезнь почек II стадии, А 2 ст. Рекомендовано: инсулин Хумалог микс по 14 ЕД утром и 16 ЕД вечером. Решение вопроса о коррекции инсулинотерапии по результатам исследования колебаний гликемии.
Консультация эндокринолога 11. 12. 2015 г. Диагноз: Сахарный диабет 2 типа. Целевой уровень Hb. A 1 C до 8, 0 %. Диабетическая полинейропатия нижних конечностей сенсорного типа. Нефропатия смешанного (диабетического, гипертонического, атеросклеротического) генеза. Хроническая болезнь почек II стадии, А 2 ст. Рекомендовано: инсулин Хумалог микс по 14 ЕД утром и 16 ЕД вечером. Решение вопроса о коррекции инсулинотерапии по результатам исследования колебаний гликемии.
 Лечебные мероприятия: Терапия на отделении: Таб. Эксфорж 160/5 мг в сут. , таб. Эфокс 40 мг в сут. , Лазикс 20 мг, Ацекардол 100 мг в сут. , Аторвастатин 20 мг в сут. , Прегабалин 75 мг в сут. ингаляционно Беродуал, Лазолван через небулайзер, Фостер 100/6 мкг/доза. Инсулинотерапия: Хумалог 14 ЕД утром, 16 ЕД вечером. в/в кардиометаболическая, Мексидол, Берлитион. На фоне проводимой терапии сохранялась артериальная гипертензия (АД 190 -210/110 мм рт. ст. ), высокий уровень гликемии 14, 76 ммоль/л – 14, 89 ммоль/л. С учетом данных анамнеза (3 х ОНМК), тяжести состояния, резистентной АГ, высоким уровнем гликемии, выраженных жалоб, пациентка переведена для дальнейшего лечения в ОРИТ ВПТ.
Лечебные мероприятия: Терапия на отделении: Таб. Эксфорж 160/5 мг в сут. , таб. Эфокс 40 мг в сут. , Лазикс 20 мг, Ацекардол 100 мг в сут. , Аторвастатин 20 мг в сут. , Прегабалин 75 мг в сут. ингаляционно Беродуал, Лазолван через небулайзер, Фостер 100/6 мкг/доза. Инсулинотерапия: Хумалог 14 ЕД утром, 16 ЕД вечером. в/в кардиометаболическая, Мексидол, Берлитион. На фоне проводимой терапии сохранялась артериальная гипертензия (АД 190 -210/110 мм рт. ст. ), высокий уровень гликемии 14, 76 ммоль/л – 14, 89 ммоль/л. С учетом данных анамнеза (3 х ОНМК), тяжести состояния, резистентной АГ, высоким уровнем гликемии, выраженных жалоб, пациентка переведена для дальнейшего лечения в ОРИТ ВПТ.
 Лечебные мероприятия: С 11. 12. 2015 г. по пациентка находилась в ОРИТ. На фоне проведенного лечения (Эксфорж 160/5, Амлодипин 5 мг, Эгилок 50 мг, Диувер 10 мг, Физиотенз 0, 4 мг, Фозиноприл 20 мг, Актрапид 6 -8 -4 ЕД) положительная динамика в виде стабилизации АД на уровне 150/90 мм рт. , снижения уровня гликемии до 8 -10 ммоль/л. 14. 12. 2015 г. переведена на соматическое отделение. Гипотензивная терапия: Таб. Ко-Эксфорж 160/5/12, 5 мг в сут. , Эфокс 40 мг в сут. , с 15. 12. 15 г. : Нифекард XL 60 мг в сут. , таб. Гипотиазид 25 мг, Теветен 600 мг сут. , Ацекардол 100 мг в сут. , Аторвастатин 20 мг в сут. , Прегабалин 75 мг в сут. , в/в ингаляционно Беродуал, Лазолван через небулайзер, Фостер 100/6 мкг/доза. Пациентка консультирована эндокринологом, проведена коррекция инсулинотерапии : Лантус 12 ЕД в сут. , инсулин Апидра 8 -4 -6 ЕД.
Лечебные мероприятия: С 11. 12. 2015 г. по пациентка находилась в ОРИТ. На фоне проведенного лечения (Эксфорж 160/5, Амлодипин 5 мг, Эгилок 50 мг, Диувер 10 мг, Физиотенз 0, 4 мг, Фозиноприл 20 мг, Актрапид 6 -8 -4 ЕД) положительная динамика в виде стабилизации АД на уровне 150/90 мм рт. , снижения уровня гликемии до 8 -10 ммоль/л. 14. 12. 2015 г. переведена на соматическое отделение. Гипотензивная терапия: Таб. Ко-Эксфорж 160/5/12, 5 мг в сут. , Эфокс 40 мг в сут. , с 15. 12. 15 г. : Нифекард XL 60 мг в сут. , таб. Гипотиазид 25 мг, Теветен 600 мг сут. , Ацекардол 100 мг в сут. , Аторвастатин 20 мг в сут. , Прегабалин 75 мг в сут. , в/в ингаляционно Беродуал, Лазолван через небулайзер, Фостер 100/6 мкг/доза. Пациентка консультирована эндокринологом, проведена коррекция инсулинотерапии : Лантус 12 ЕД в сут. , инсулин Апидра 8 -4 -6 ЕД.
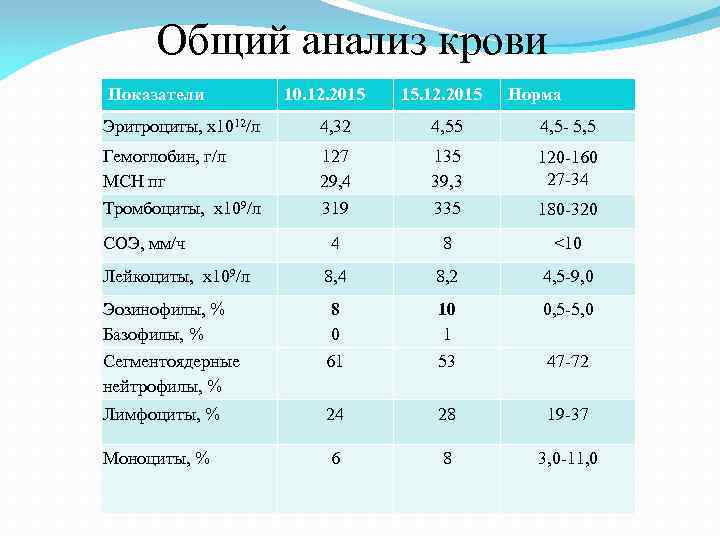 Общий анализ крови Показатели 10. 12. 2015 15. 12. 2015 Норма Эритроциты, x 1012/л 4, 32 4, 55 4, 5 - 5, 5 Гемоглобин, г/л MCH пг 127 29, 4 135 39, 3 120 -160 27 -34 Тромбоциты, x 109/л 319 335 180 -320 4 8 <10 8, 4 8, 2 4, 5 -9, 0 Эозинофилы, % Базофилы, % 8 0 10 1 0, 5 -5, 0 Сегментоядерные нейтрофилы, % 61 53 47 -72 Лимфоциты, % 24 28 19 -37 Моноциты, % 6 8 3, 0 -11, 0 СОЭ, мм/ч Лейкоциты, x 109/л
Общий анализ крови Показатели 10. 12. 2015 15. 12. 2015 Норма Эритроциты, x 1012/л 4, 32 4, 55 4, 5 - 5, 5 Гемоглобин, г/л MCH пг 127 29, 4 135 39, 3 120 -160 27 -34 Тромбоциты, x 109/л 319 335 180 -320 4 8 <10 8, 4 8, 2 4, 5 -9, 0 Эозинофилы, % Базофилы, % 8 0 10 1 0, 5 -5, 0 Сегментоядерные нейтрофилы, % 61 53 47 -72 Лимфоциты, % 24 28 19 -37 Моноциты, % 6 8 3, 0 -11, 0 СОЭ, мм/ч Лейкоциты, x 109/л
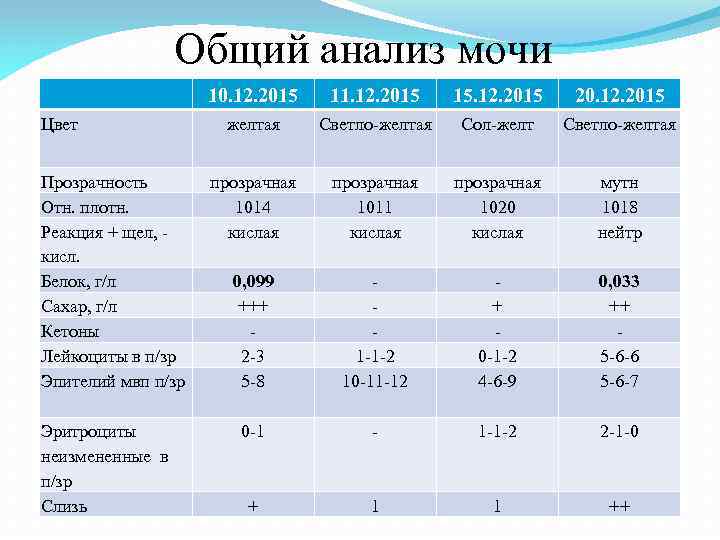 Общий анализ мочи 10. 12. 2015 Цвет Прозрачность Отн. плотн. Реакция + щел, кисл. Белок, г/л Сахар, г/л Кетоны Лейкоциты в п/зр Эпителий мвп п/зр Эритроциты неизмененные в п/зр Слизь 11. 12. 2015 15. 12. 2015 20. 12. 2015 желтая Светло-желтая Сол-желт Светло-желтая прозрачная 1014 кислая прозрачная 1011 кислая прозрачная 1020 кислая мутн 1018 нейтр 0, 099 +++ 2 -3 5 -8 1 -1 -2 10 -11 -12 + 0 -1 -2 4 -6 -9 0, 033 ++ 5 -6 -6 5 -6 -7 0 -1 - 1 -1 -2 2 -1 -0 + 1 1 ++
Общий анализ мочи 10. 12. 2015 Цвет Прозрачность Отн. плотн. Реакция + щел, кисл. Белок, г/л Сахар, г/л Кетоны Лейкоциты в п/зр Эпителий мвп п/зр Эритроциты неизмененные в п/зр Слизь 11. 12. 2015 15. 12. 2015 20. 12. 2015 желтая Светло-желтая Сол-желт Светло-желтая прозрачная 1014 кислая прозрачная 1011 кислая прозрачная 1020 кислая мутн 1018 нейтр 0, 099 +++ 2 -3 5 -8 1 -1 -2 10 -11 -12 + 0 -1 -2 4 -6 -9 0, 033 ++ 5 -6 -6 5 -6 -7 0 -1 - 1 -1 -2 2 -1 -0 + 1 1 ++
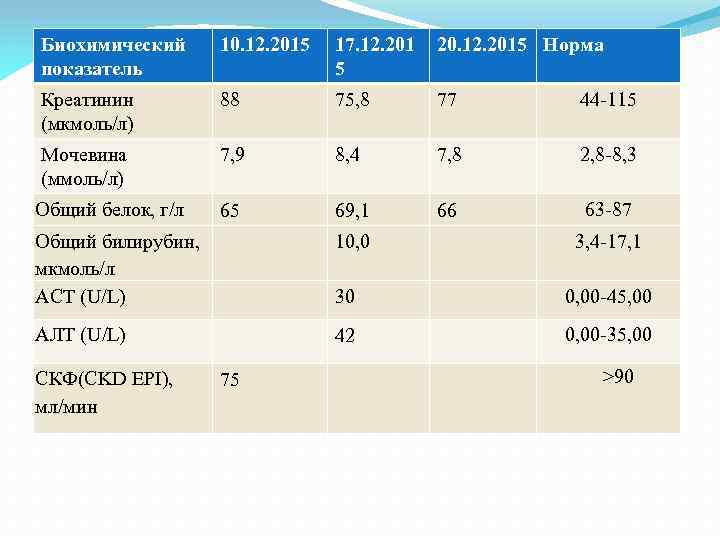 Биохимический показатель 10. 12. 2015 17. 12. 201 5 20. 12. 2015 Норма Креатинин (мкмоль/л) 88 75, 8 77 44 -115 Мочевина (ммоль/л) 7, 9 8, 4 7, 8 2, 8 -8, 3 Общий белок, г/л 65 69, 1 66 63 -87 Общий билирубин, мкмоль/л АСТ (U/L) 10, 0 30 0, 00 -45, 00 АЛТ (U/L) 42 0, 00 -35, 00 СКФ(CKD EPI), мл/мин 75 3, 4 -17, 1 >90
Биохимический показатель 10. 12. 2015 17. 12. 201 5 20. 12. 2015 Норма Креатинин (мкмоль/л) 88 75, 8 77 44 -115 Мочевина (ммоль/л) 7, 9 8, 4 7, 8 2, 8 -8, 3 Общий белок, г/л 65 69, 1 66 63 -87 Общий билирубин, мкмоль/л АСТ (U/L) 10, 0 30 0, 00 -45, 00 АЛТ (U/L) 42 0, 00 -35, 00 СКФ(CKD EPI), мл/мин 75 3, 4 -17, 1 >90
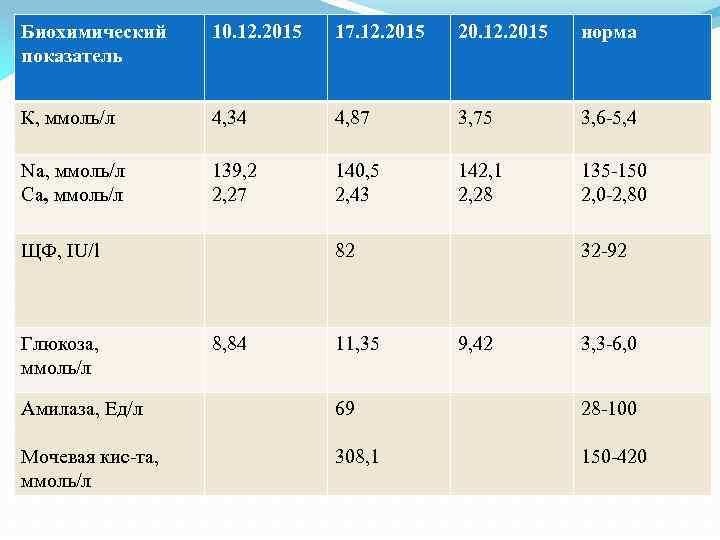 Биохимический показатель 10. 12. 2015 17. 12. 2015 20. 12. 2015 норма К, ммоль/л 4, 34 4, 87 3, 75 3, 6 -5, 4 Na, ммоль/л Са, ммоль/л 139, 2 2, 27 140, 5 2, 43 142, 1 2, 28 135 -150 2, 0 -2, 80 ЩФ, IU/l Глюкоза, ммоль/л 82 8, 84 11, 35 32 -92 9, 42 3, 3 -6, 0 Амилаза, Ед/л 69 28 -100 Мочевая кис-та, ммоль/л 308, 1 150 -420
Биохимический показатель 10. 12. 2015 17. 12. 2015 20. 12. 2015 норма К, ммоль/л 4, 34 4, 87 3, 75 3, 6 -5, 4 Na, ммоль/л Са, ммоль/л 139, 2 2, 27 140, 5 2, 43 142, 1 2, 28 135 -150 2, 0 -2, 80 ЩФ, IU/l Глюкоза, ммоль/л 82 8, 84 11, 35 32 -92 9, 42 3, 3 -6, 0 Амилаза, Ед/л 69 28 -100 Мочевая кис-та, ммоль/л 308, 1 150 -420
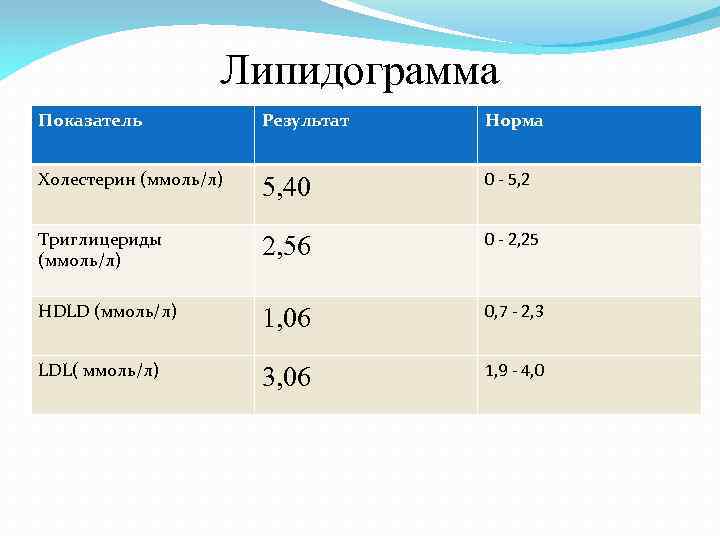 Липидограмма Показатель Результат Норма Холестерин (ммоль/л) 5, 40 0 - 5, 2 Триглицериды (ммоль/л) 2, 56 0 - 2, 25 HDLD (ммоль/л) 1, 06 0, 7 - 2, 3 LDL( ммоль/л) 3, 06 1, 9 - 4, 0
Липидограмма Показатель Результат Норма Холестерин (ммоль/л) 5, 40 0 - 5, 2 Триглицериды (ммоль/л) 2, 56 0 - 2, 25 HDLD (ммоль/л) 1, 06 0, 7 - 2, 3 LDL( ммоль/л) 3, 06 1, 9 - 4, 0
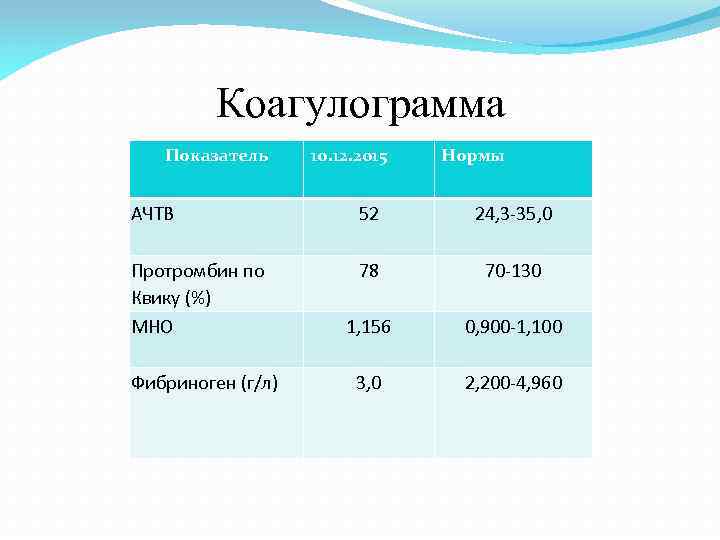 Коагулограмма Показатель 10. 12. 2015 Нормы АЧТВ 52 24, 3 -35, 0 Протромбин по Квику (%) МНО 78 70 -130 1, 156 0, 900 -1, 100 3, 0 2, 200 -4, 960 Фибриноген (г/л)
Коагулограмма Показатель 10. 12. 2015 Нормы АЧТВ 52 24, 3 -35, 0 Протромбин по Квику (%) МНО 78 70 -130 1, 156 0, 900 -1, 100 3, 0 2, 200 -4, 960 Фибриноген (г/л)
 ЭХО-КГ 14. 12. 2015 г. Диастолическая функция Ve/Va – 0, 59 Толщина межжелудочковой перегородки 15 мм Толщина задней стенки 13 мм Индекс массы миокарда 176 г/м 2 Масса миокарда 296 г Стенки восходящей аорты, аортальные полулуния, створки митрального клапана плотные. Кальциноз оснований аортальных полулуний, основания задней створки митрального клапана. Митральная регургитация 1 степени, приклапанная трикуспидальная регургитация. Давление в ЛА 21 мм рт. ст. Дилатация левого предсердия. (54 х34 х36 мм). Концентрическая гипертрофия миокарда левого желудочка. Локальных зон гипокинезии не выявлено. Глобальная систолическая функция миокарда левого желудочка сохранена (ФВ 66%), замедлена релаксация левого желудочка.
ЭХО-КГ 14. 12. 2015 г. Диастолическая функция Ve/Va – 0, 59 Толщина межжелудочковой перегородки 15 мм Толщина задней стенки 13 мм Индекс массы миокарда 176 г/м 2 Масса миокарда 296 г Стенки восходящей аорты, аортальные полулуния, створки митрального клапана плотные. Кальциноз оснований аортальных полулуний, основания задней створки митрального клапана. Митральная регургитация 1 степени, приклапанная трикуспидальная регургитация. Давление в ЛА 21 мм рт. ст. Дилатация левого предсердия. (54 х34 х36 мм). Концентрическая гипертрофия миокарда левого желудочка. Локальных зон гипокинезии не выявлено. Глобальная систолическая функция миокарда левого желудочка сохранена (ФВ 66%), замедлена релаксация левого желудочка.
 Суточное мониторирование АД 15. 12. 2015 г. На фоне четырехкомпонентной гипотензивной терапии: в дневные часы: среднее САД 170 мм рт. ст. , среднее ДАД 94 мм рт. ст. , максимальное САД 215 мм рт. ст. , максимальное ДАД 121 мм рт. ст. , минимальное САД 135 мм рт. ст. , минимальное ДАД 68 мм рт. ст. что характерно для умеренной систолической и мягкой диастолической артериальной гипертензии. В ночные часы: среднее САД 181 мм рт. ст. , среднее ДАД 85 мм рт. ст. , максимальное САД 204 мм рт. ст. , максимальное ДАД 102 мм рт. ст. , минимальное САД 164 мм рт. ст. , минимальное ДАД 67 мм рт. ст. , что характерно для выраженной систолической и мягкой диастолической артериальной гипертензии. Степень снижения АД в ночные часы неадекватная. Индексы времени САД и ДАД в течение суток характерно для стабильной артериальной гипертензии.
Суточное мониторирование АД 15. 12. 2015 г. На фоне четырехкомпонентной гипотензивной терапии: в дневные часы: среднее САД 170 мм рт. ст. , среднее ДАД 94 мм рт. ст. , максимальное САД 215 мм рт. ст. , максимальное ДАД 121 мм рт. ст. , минимальное САД 135 мм рт. ст. , минимальное ДАД 68 мм рт. ст. что характерно для умеренной систолической и мягкой диастолической артериальной гипертензии. В ночные часы: среднее САД 181 мм рт. ст. , среднее ДАД 85 мм рт. ст. , максимальное САД 204 мм рт. ст. , максимальное ДАД 102 мм рт. ст. , минимальное САД 164 мм рт. ст. , минимальное ДАД 67 мм рт. ст. , что характерно для выраженной систолической и мягкой диастолической артериальной гипертензии. Степень снижения АД в ночные часы неадекватная. Индексы времени САД и ДАД в течение суток характерно для стабильной артериальной гипертензии.
 Суточное мониторирование ЭКГ 16. 12. 2015 г. За период мониторированияритм синусовый со средней ЧСС 78 уд/мин. (мин. ЧСС 59 в 1 мин. , макс. ЧСС 123 в 1 мин. ) Циркадный индекс снижен 1, 15. Регистрируется низкая очаговая эктопическая активность в виде: редкой одиночной и парной наджелудочковой экстрасистолии в покое (117 за сутки), 3 неустойчивых пароксизмов наджелудочковой тахикардии с ЧСС 131 уд/мин, состоящих из 3 -11 комплексов, без субъективных ощущений. Пауз более 2 секунд не выявлено. Выполнены физические нагрузки (подъема по лестнице на 30 ступеней, ходьба быстрым шагом), субъективно – усталость. Субмаксимальная ЧСС достигнута. Диагностически значимых изменений сегмента ST ишемического типа на фоне физических нагрузок и в покое не выявлено.
Суточное мониторирование ЭКГ 16. 12. 2015 г. За период мониторированияритм синусовый со средней ЧСС 78 уд/мин. (мин. ЧСС 59 в 1 мин. , макс. ЧСС 123 в 1 мин. ) Циркадный индекс снижен 1, 15. Регистрируется низкая очаговая эктопическая активность в виде: редкой одиночной и парной наджелудочковой экстрасистолии в покое (117 за сутки), 3 неустойчивых пароксизмов наджелудочковой тахикардии с ЧСС 131 уд/мин, состоящих из 3 -11 комплексов, без субъективных ощущений. Пауз более 2 секунд не выявлено. Выполнены физические нагрузки (подъема по лестнице на 30 ступеней, ходьба быстрым шагом), субъективно – усталость. Субмаксимальная ЧСС достигнута. Диагностически значимых изменений сегмента ST ишемического типа на фоне физических нагрузок и в покое не выявлено.
 Исследование ФВД 17. 12. 2015 г. ЖЕЛ вд: факт. 1, 32 л (должн. 2, 53 л), 52, 12 % ФЖЕЛ: факт. 1, 69 л (должн. 2, 33 л), 72, 30 % ОФВ 1: факт. 1, 29 л (должн. 1, 88 л), 68, 17 % Индекс ТИФФНО: факт. 76, 1% (должн. 78, 0), 97, 68 % Заключение: Исследование проведено на фоне ингаляции 1 дозы беродуала. Значительное снижение ЖЕЛ, смешанные нарушения в состоянии аппарата вентиляции: значительные рестриктивные нарушения и легкие обструктивные нарушения.
Исследование ФВД 17. 12. 2015 г. ЖЕЛ вд: факт. 1, 32 л (должн. 2, 53 л), 52, 12 % ФЖЕЛ: факт. 1, 69 л (должн. 2, 33 л), 72, 30 % ОФВ 1: факт. 1, 29 л (должн. 1, 88 л), 68, 17 % Индекс ТИФФНО: факт. 76, 1% (должн. 78, 0), 97, 68 % Заключение: Исследование проведено на фоне ингаляции 1 дозы беродуала. Значительное снижение ЖЕЛ, смешанные нарушения в состоянии аппарата вентиляции: значительные рестриктивные нарушения и легкие обструктивные нарушения.
 УЗИ органов брюшной полости 17. 12. 2015 г. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА: контур не четкий, не ровный, головка 2, 8 см, тело 1, 9 см, хвост 2, 6 см. Эхогенность повышена. Структура однородная. Вирсунгов проток не расширен. ПОЧКИ расположены типично лежа. Контур ровный, четкий. Размеры правая 11, 4 х4, 5 см. Левая 11, 0 х4, 5 см. Экскурсия при дыхании сохранена. Структура паренхимы не изменена. ЧЛХ не расширен. В структуре средней группы чашечек правой почки 2 анэхогенных образования 1, 3 х1, 4 см. Заключение: признаки диффузных изменений поджелудочной железы, внутрисинусовых кист правой почки.
УЗИ органов брюшной полости 17. 12. 2015 г. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА: контур не четкий, не ровный, головка 2, 8 см, тело 1, 9 см, хвост 2, 6 см. Эхогенность повышена. Структура однородная. Вирсунгов проток не расширен. ПОЧКИ расположены типично лежа. Контур ровный, четкий. Размеры правая 11, 4 х4, 5 см. Левая 11, 0 х4, 5 см. Экскурсия при дыхании сохранена. Структура паренхимы не изменена. ЧЛХ не расширен. В структуре средней группы чашечек правой почки 2 анэхогенных образования 1, 3 х1, 4 см. Заключение: признаки диффузных изменений поджелудочной железы, внутрисинусовых кист правой почки.
 УЗИ щитовидной железы 17. 12. 2015 г. Правая доля 1, 8 х1, 7 х5, 0 см V = 7, 3 см. куб. Левая доля 2, 0 х1, 1 х4, 3 см. V = 4, 5 см. куб. Перешеек 0, 3 см. Vщит. железы = 11, 8 см. куб. Контуры четкие, ровные. Капсула железы не уплотнена. Эхогенность железы не изменена. Структура не однородная за счет кисты правой доли 0, 5 х0, 3 х0, 4 см и узлового образования 0, 4 см в d с четким, ровным контуро, однародно, аваскулярно. Заключение: Признаки кисты и узла щитовидной железы
УЗИ щитовидной железы 17. 12. 2015 г. Правая доля 1, 8 х1, 7 х5, 0 см V = 7, 3 см. куб. Левая доля 2, 0 х1, 1 х4, 3 см. V = 4, 5 см. куб. Перешеек 0, 3 см. Vщит. железы = 11, 8 см. куб. Контуры четкие, ровные. Капсула железы не уплотнена. Эхогенность железы не изменена. Структура не однородная за счет кисты правой доли 0, 5 х0, 3 х0, 4 см и узлового образования 0, 4 см в d с четким, ровным контуро, однародно, аваскулярно. Заключение: Признаки кисты и узла щитовидной железы
 УЗДГ сосудов шеи и головы 21. 12. 2015 г. Кровоток магистрального типа. Признаки локальных патологических перетоков отсутствуют. ОСА, ВСА извиты. В бифуркации правой ОСА – гетерогенная полуциркулярная АСБ (30%, S). Слабая проницаемость височных окон. В сифонах ВСА кровоток достаточный. Увеличены ЛСК в левой позвоночной артерии (экставазальная компрессия). Индексы периферического сопротивления сосудов повышены. Диапазон цереброваскулярной реактивности ограничен за счет вазодилатационного компонента. Признаков венозной дисциркуляции не выявлено.
УЗДГ сосудов шеи и головы 21. 12. 2015 г. Кровоток магистрального типа. Признаки локальных патологических перетоков отсутствуют. ОСА, ВСА извиты. В бифуркации правой ОСА – гетерогенная полуциркулярная АСБ (30%, S). Слабая проницаемость височных окон. В сифонах ВСА кровоток достаточный. Увеличены ЛСК в левой позвоночной артерии (экставазальная компрессия). Индексы периферического сопротивления сосудов повышены. Диапазон цереброваскулярной реактивности ограничен за счет вазодилатационного компонента. Признаков венозной дисциркуляции не выявлено.
 ЭНМГ обследование 15. 12. 2015 г. Заключение: ЭНМГ признаки умеренной (смешанной) невропатии большеберцовых нервов с обеих сторон; легкой дистальной (смешанной) невропатии чувствительных нервов (икроножных, поверхностных малоберцовых, скрытых подкожных) нижних конечностей с обеих сторон (полиневритический тип).
ЭНМГ обследование 15. 12. 2015 г. Заключение: ЭНМГ признаки умеренной (смешанной) невропатии большеберцовых нервов с обеих сторон; легкой дистальной (смешанной) невропатии чувствительных нервов (икроножных, поверхностных малоберцовых, скрытых подкожных) нижних конечностей с обеих сторон (полиневритический тип).
 Гликированный гемоглобин 17. 12. 2015 г. Hb. A%R – 10, 7%
Гликированный гемоглобин 17. 12. 2015 г. Hb. A%R – 10, 7%
 Консультация эндокринолога (повторно) 15. 12. 2015 г. Заключение: сахарный диабет 2 типа (целевой уровень гликированного гемоглобина менее 8, 0%). Диабетическая полинейропатия нижних конечностей сенсорного типа. Нефропатия смешанного генеза (диабетическая, гипертоническая) ХБП С 2, стадия протеинурии. Учитывая возраст пациентки, перенсенные ОНМК (1995, 2005, 2014 гг. ), частые гипогликемии в анамнезе целевой уровень гликированного гемоглобина менее 8, 0%, целевые значения гликемии около 8 -10 ммоль/л.
Консультация эндокринолога (повторно) 15. 12. 2015 г. Заключение: сахарный диабет 2 типа (целевой уровень гликированного гемоглобина менее 8, 0%). Диабетическая полинейропатия нижних конечностей сенсорного типа. Нефропатия смешанного генеза (диабетическая, гипертоническая) ХБП С 2, стадия протеинурии. Учитывая возраст пациентки, перенсенные ОНМК (1995, 2005, 2014 гг. ), частые гипогликемии в анамнезе целевой уровень гликированного гемоглобина менее 8, 0%, целевые значения гликемии около 8 -10 ммоль/л.
 Лечебные мероприятия: На фоне проводимой терапии сохранялись повышенные показатели АД (170180/9 -110 мм рт. ст. ), уровень гликемии натощак 5, 86 ммоль/л, постпрандиальной – до 13 ммоль/л. 20. 12. 15 г. пациентка отметила усиление головной боли в затылочной области, выраженное головокружение, шум в ушах, мелькание «мушек» перед глазами на фоне подъема артериального давления до 220/110 мм. рт. ст. Дополнительно к терапии назначен Нифедипин 10 мг. - отсутствие эффекта. Пациентка переведена в ОРИТ. На фоне проведенного лечения положительная динамика в виде стабилизации АД на уровне 140 -150/90 мм рт. , гликемия 8 -19 ммоль/л. 21. 12. 15 г. пациентка переведена на соматическое отделение. Скорректирована гипотензивная терапия: , Гипотиазид 25 мг, Теветен 600 мг сут. , Нифекард XL 90 мг в сут. , Физиотенз 0, 2 мг в сут. , Эфокс 40 мг в сут. , в/в кардиометаболическая, Мексидол, Берлитион. Ацекардол 100 мг в сут. , Аторвастатин 20 мг в сут. , Прегабалин 75 мг в сут. ингаляционно Беродуал, Фостер. Пациентка повторно консультирована эндокринологом, проведена коррекция инсулинотерапии: Лантус 10 ЕД в сут. , инсулин Апидра 6 -6 -4 ЕД.
Лечебные мероприятия: На фоне проводимой терапии сохранялись повышенные показатели АД (170180/9 -110 мм рт. ст. ), уровень гликемии натощак 5, 86 ммоль/л, постпрандиальной – до 13 ммоль/л. 20. 12. 15 г. пациентка отметила усиление головной боли в затылочной области, выраженное головокружение, шум в ушах, мелькание «мушек» перед глазами на фоне подъема артериального давления до 220/110 мм. рт. ст. Дополнительно к терапии назначен Нифедипин 10 мг. - отсутствие эффекта. Пациентка переведена в ОРИТ. На фоне проведенного лечения положительная динамика в виде стабилизации АД на уровне 140 -150/90 мм рт. , гликемия 8 -19 ммоль/л. 21. 12. 15 г. пациентка переведена на соматическое отделение. Скорректирована гипотензивная терапия: , Гипотиазид 25 мг, Теветен 600 мг сут. , Нифекард XL 90 мг в сут. , Физиотенз 0, 2 мг в сут. , Эфокс 40 мг в сут. , в/в кардиометаболическая, Мексидол, Берлитион. Ацекардол 100 мг в сут. , Аторвастатин 20 мг в сут. , Прегабалин 75 мг в сут. ингаляционно Беродуал, Фостер. Пациентка повторно консультирована эндокринологом, проведена коррекция инсулинотерапии: Лантус 10 ЕД в сут. , инсулин Апидра 6 -6 -4 ЕД.
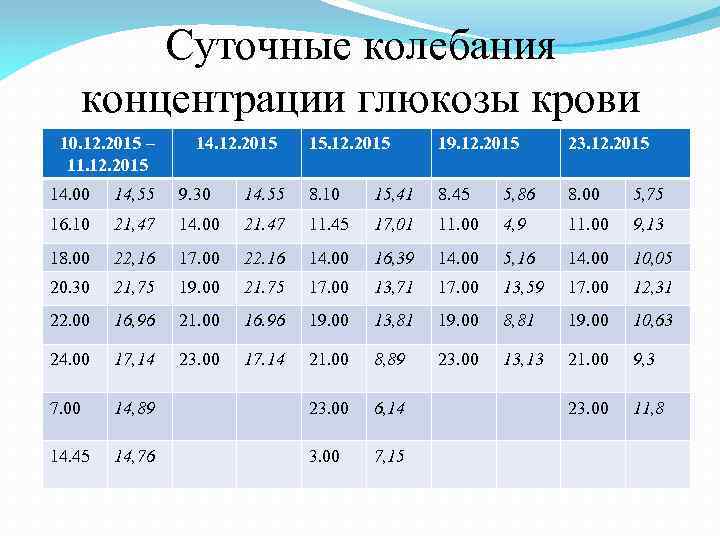 Суточные колебания концентрации глюкозы крови 10. 12. 2015 – 11. 12. 2015 14. 12. 2015 15. 12. 2015 19. 12. 2015 23. 12. 2015 14. 00 14, 55 9. 30 14. 55 8. 10 15, 41 8. 45 5, 86 8. 00 5, 75 16. 10 21, 47 14. 00 21. 47 11. 45 17, 01 11. 00 4, 9 11. 00 9, 13 18. 00 22, 16 17. 00 22. 16 14. 00 16, 39 14. 00 5, 16 14. 00 10, 05 20. 30 21, 75 19. 00 21. 75 17. 00 13, 71 17. 00 13, 59 17. 00 12, 31 22. 00 16, 96 21. 00 16. 96 19. 00 13, 81 19. 00 8, 81 19. 00 10, 63 24. 00 17, 14 23. 00 17. 14 21. 00 8, 89 23. 00 13, 13 21. 00 9, 3 7. 00 14, 89 23. 00 6, 14 23. 00 11, 8 14. 45 14, 76 3. 00 7, 15
Суточные колебания концентрации глюкозы крови 10. 12. 2015 – 11. 12. 2015 14. 12. 2015 15. 12. 2015 19. 12. 2015 23. 12. 2015 14. 00 14, 55 9. 30 14. 55 8. 10 15, 41 8. 45 5, 86 8. 00 5, 75 16. 10 21, 47 14. 00 21. 47 11. 45 17, 01 11. 00 4, 9 11. 00 9, 13 18. 00 22, 16 17. 00 22. 16 14. 00 16, 39 14. 00 5, 16 14. 00 10, 05 20. 30 21, 75 19. 00 21. 75 17. 00 13, 71 17. 00 13, 59 17. 00 12, 31 22. 00 16, 96 21. 00 16. 96 19. 00 13, 81 19. 00 8, 81 19. 00 10, 63 24. 00 17, 14 23. 00 17. 14 21. 00 8, 89 23. 00 13, 13 21. 00 9, 3 7. 00 14, 89 23. 00 6, 14 23. 00 11, 8 14. 45 14, 76 3. 00 7, 15
 Консультация офтальмолога 16. 12. 2015 г. Заключение: Начальная катаракта, деструкция стекловидного тела. Ангиосклероз сетчатки.
Консультация офтальмолога 16. 12. 2015 г. Заключение: Начальная катаракта, деструкция стекловидного тела. Ангиосклероз сетчатки.
 Консультация сосудистого хирурга 22. 12. 2015 г. Заключение: Облитерирующий атеросклероз сосудов нижних конечностей 1 ст. ХАН н/к 0 ст. Варикозная болезнь нижних конечностей 2 форма (мышечно-венозные синусы). ХВН н/к 2 ст. ( «статическая» + «высокий венозный блок» ). Двустороннее поперечно-продольное плоскостопие 2 ст. Halluxvalgus. I ст. Деформирующий артроз суставов н/конечностей. Остеохондроз позвоночника.
Консультация сосудистого хирурга 22. 12. 2015 г. Заключение: Облитерирующий атеросклероз сосудов нижних конечностей 1 ст. ХАН н/к 0 ст. Варикозная болезнь нижних конечностей 2 форма (мышечно-венозные синусы). ХВН н/к 2 ст. ( «статическая» + «высокий венозный блок» ). Двустороннее поперечно-продольное плоскостопие 2 ст. Halluxvalgus. I ст. Деформирующий артроз суставов н/конечностей. Остеохондроз позвоночника.
 Иммунограмма 24. 12. 15 г. Общ. Ig. E – 36, 90 ЕД/л (норма 1, 31 – 165, 3)
Иммунограмма 24. 12. 15 г. Общ. Ig. E – 36, 90 ЕД/л (норма 1, 31 – 165, 3)
 Консультация аллерголога 23. 12. 2015 г. Заключение: Бронхиальная астма, смешанная форма (атопическая, инфекционно-зависимая), средней степени тяжести, неустойчивая ремиссия. ДН 0 ст. Лекарственная аллергия (новокаин, лидокаин, димедрол, хлористый кальций), в виде крапивницы, в анамнезе.
Консультация аллерголога 23. 12. 2015 г. Заключение: Бронхиальная астма, смешанная форма (атопическая, инфекционно-зависимая), средней степени тяжести, неустойчивая ремиссия. ДН 0 ст. Лекарственная аллергия (новокаин, лидокаин, димедрол, хлористый кальций), в виде крапивницы, в анамнезе.
 ЭКГ от 24. 12. 2015 г. Синусовый ритм с ЧСС-84 в 1 мин. В сравнении с предыдущими ЭКГ: учащение ЧСС, положительная динамика процессов реполяризации диффузно.
ЭКГ от 24. 12. 2015 г. Синусовый ритм с ЧСС-84 в 1 мин. В сравнении с предыдущими ЭКГ: учащение ЧСС, положительная динамика процессов реполяризации диффузно.
 Факторы риска 29. 12. 2015 АТ – ВИЧ 12 не выявлены HBs не выявлено анти- HCVне выявлен микрореакция преципитации с кардиолипиновым антигеном отрицательная.
Факторы риска 29. 12. 2015 АТ – ВИЧ 12 не выявлены HBs не выявлено анти- HCVне выявлен микрореакция преципитации с кардиолипиновым антигеном отрицательная.
 Окончательный диагноз: Основное комбинированное заболевание: Гипертоническая болезнь III стадии. Артериальная гипертензия 3 степени. Риск развития сердечно-сосудистых осложнений очень высокий. Ишемическая болезнь сердца. Стенокардия напряжения 2 ф. к. Атеросклероз аорты, коронарных. Атеросклеротический кардиосклероз. Сахарный диабет 2 типа. Целевой уровень Hb. A 1 Cдо 8, 0 %. Фоновое заболевание: Бронхиальная астма, смешанная форма (атопическая, инфекционно-зависимая), средней степени тяжести, неустойчивая ремиссия. ДН 1 -0 ст. Облитерирующий атеросклероз сосудов нижних конечностей 1 ст. ХАН н/к 0 ст. Варикозная болезнь нижних конечностей 2 форма (мышечно-венозные синусы). ХВН н/к 2 ст. ( «статическая» + «высокий венозный блок» ). Дегенеративно-дистрофическое заболевание, корешковый синдром. Радикулопатия.
Окончательный диагноз: Основное комбинированное заболевание: Гипертоническая болезнь III стадии. Артериальная гипертензия 3 степени. Риск развития сердечно-сосудистых осложнений очень высокий. Ишемическая болезнь сердца. Стенокардия напряжения 2 ф. к. Атеросклероз аорты, коронарных. Атеросклеротический кардиосклероз. Сахарный диабет 2 типа. Целевой уровень Hb. A 1 Cдо 8, 0 %. Фоновое заболевание: Бронхиальная астма, смешанная форма (атопическая, инфекционно-зависимая), средней степени тяжести, неустойчивая ремиссия. ДН 1 -0 ст. Облитерирующий атеросклероз сосудов нижних конечностей 1 ст. ХАН н/к 0 ст. Варикозная болезнь нижних конечностей 2 форма (мышечно-венозные синусы). ХВН н/к 2 ст. ( «статическая» + «высокий венозный блок» ). Дегенеративно-дистрофическое заболевание, корешковый синдром. Радикулопатия.
 Осложнение основного заболевания: Гипертонический криз от 10. 12. 2015 г. ( купирован 11. 12. 2015 г. ), 20. 12. 2015 г. ( купирован 20. 12. 2015 г. ). ХСН IIA ст. , 2 ф. к. Смешанная энцефалопатия II стадии в виде двусторонней пирамидно-мозжечковой симптоматики и умеренных аддиктивных и когнитивных нарушений (дисметаболическая, дисциркуляторная, постинсультная (ОНМК от 1995, 2005 и 2014 г. )). Диабетическая полинейропатия нижних конечностей сенсорного типа. Нефропатия смешанного (диабетического, гипертонического, атеросклеротического) генеза. Хроническая болезнь почек II стадии, А 2 ст. Облитерирующий атеросклероз сосудов нижних конечностей 1 ст. ХАН н/к 0 ст. Варикозная болезнь нижних конечностей 2 форма (мышечно-венозные синусы). ХВН н/к 2 ст. ( «статическая» + «высокий венозный блок» ). Сопутствующее заболевание: Хронический гастрит вне обострения. Алиментарное ожирение 1 степени. Лекарственная аллергия (новокаин, лидокаин, димедрол, хлористый кальций), в виде крапивницы, в анамнезе. Двустороннее поперечно-продольное плоскостопие 2 ст. Hallux valgus I ст. Деформирующий артроз суставов н/конечностей. Хронический левосторонний средний отит. Начальная катаракта, деструкция стекловидного тела.
Осложнение основного заболевания: Гипертонический криз от 10. 12. 2015 г. ( купирован 11. 12. 2015 г. ), 20. 12. 2015 г. ( купирован 20. 12. 2015 г. ). ХСН IIA ст. , 2 ф. к. Смешанная энцефалопатия II стадии в виде двусторонней пирамидно-мозжечковой симптоматики и умеренных аддиктивных и когнитивных нарушений (дисметаболическая, дисциркуляторная, постинсультная (ОНМК от 1995, 2005 и 2014 г. )). Диабетическая полинейропатия нижних конечностей сенсорного типа. Нефропатия смешанного (диабетического, гипертонического, атеросклеротического) генеза. Хроническая болезнь почек II стадии, А 2 ст. Облитерирующий атеросклероз сосудов нижних конечностей 1 ст. ХАН н/к 0 ст. Варикозная болезнь нижних конечностей 2 форма (мышечно-венозные синусы). ХВН н/к 2 ст. ( «статическая» + «высокий венозный блок» ). Сопутствующее заболевание: Хронический гастрит вне обострения. Алиментарное ожирение 1 степени. Лекарственная аллергия (новокаин, лидокаин, димедрол, хлористый кальций), в виде крапивницы, в анамнезе. Двустороннее поперечно-продольное плоскостопие 2 ст. Hallux valgus I ст. Деформирующий артроз суставов н/конечностей. Хронический левосторонний средний отит. Начальная катаракта, деструкция стекловидного тела.
 Прием препаратов после выписки: • Таб. Нифедипин (Нифекард. XL )30 мг по 2 таб. утром и 1 таб. вечером постоянно. • Таб. Моксонидин (Физиотенз) 0, 2 мг по 1 таб. утром и вечером постоянно. • Таб. Эпросартан (Теветен) 600 мг по 1 таб. утром постоянно. • Таб. Арифон-ретард 1, 5 мг по 1 таб. утром постоянно. • Таб. Эфокс 20 мг по 1 таб. утром и вечером постоянно. • Таб. Ацетилсалициловая кислота (Кардиомагнил 75 мг или Аспирин кардио 100 мг или Тромбо АСС 100 мг) по 1 таб. вечером постоянно. • Таб. Аторвастатин 20 по 1 таб. вечером постоянно. Контроль липидограммы, АЛТ, АСТ, о. билирубина через 3 месяца. • Инсулин Гларгин (Лантус) 10 Ед п/к в плечо (бедро) ежедневно в 22: 00. • Инсулин Глулизин (Апидра ) 6 -6 -6 Ед, перед завтраком, обедом и ужином под контролем глюкозы. • Белометазон/форматерол (Фостер 100/6 мкг/доза) по 2 вдоха 2 раза в день постоянно. • Беротек по 1 -2 вдоху по требованию (не более 6 доз в сутки)
Прием препаратов после выписки: • Таб. Нифедипин (Нифекард. XL )30 мг по 2 таб. утром и 1 таб. вечером постоянно. • Таб. Моксонидин (Физиотенз) 0, 2 мг по 1 таб. утром и вечером постоянно. • Таб. Эпросартан (Теветен) 600 мг по 1 таб. утром постоянно. • Таб. Арифон-ретард 1, 5 мг по 1 таб. утром постоянно. • Таб. Эфокс 20 мг по 1 таб. утром и вечером постоянно. • Таб. Ацетилсалициловая кислота (Кардиомагнил 75 мг или Аспирин кардио 100 мг или Тромбо АСС 100 мг) по 1 таб. вечером постоянно. • Таб. Аторвастатин 20 по 1 таб. вечером постоянно. Контроль липидограммы, АЛТ, АСТ, о. билирубина через 3 месяца. • Инсулин Гларгин (Лантус) 10 Ед п/к в плечо (бедро) ежедневно в 22: 00. • Инсулин Глулизин (Апидра ) 6 -6 -6 Ед, перед завтраком, обедом и ужином под контролем глюкозы. • Белометазон/форматерол (Фостер 100/6 мкг/доза) по 2 вдоха 2 раза в день постоянно. • Беротек по 1 -2 вдоху по требованию (не более 6 доз в сутки)
 Курсовой прием препаратов: Таб. Панангин по 2 таб. 3 раза в день в течение 10 дней каждого месяца. Таб. Предуктал МВ 35 мг по 1 таб. 2 раза в день. Курс 1 месяц. 2 курса в год. Таб. Ноопепт 0, 1 по 1 таб. 2 раза в день. Курсами по 1 месяцу 2 раза в год. Таб. Фезам по 1 таб. 3 раза в день. Курсами по 1 месяцу 2 раза в год. Таб. Фенибут по 1 таб. вечером. Курсами по 1 месяцу 2 раза в год. Таб. Мильгамма по 1 таб. 2 раза в день. В течение 2 -х месяцев. Таб. Тиогамма 600 мг по 1 таб. в день. В течение 2 -х месяцев. Таб. Флебодиа 600 ( Вазокет) по 1 таб. 1 раз в день до 90 дней ( один курс на 6 мес. ) –весной/осенью. Таб. Мовалис 15 мг по 1 таб. 1 раз в день при обострении болевого суставного синдрома. + Вольтаренэмуль гель местно. Сопровождать приемом 1 капс. Омепразола но ночь. Канефрон по 2 драже 3 раза в день в течение 1 месяца. Контроль общего анализа мочи через 1 месяц. Катахром по 1 таб. 3 раза в день ( курсами).
Курсовой прием препаратов: Таб. Панангин по 2 таб. 3 раза в день в течение 10 дней каждого месяца. Таб. Предуктал МВ 35 мг по 1 таб. 2 раза в день. Курс 1 месяц. 2 курса в год. Таб. Ноопепт 0, 1 по 1 таб. 2 раза в день. Курсами по 1 месяцу 2 раза в год. Таб. Фезам по 1 таб. 3 раза в день. Курсами по 1 месяцу 2 раза в год. Таб. Фенибут по 1 таб. вечером. Курсами по 1 месяцу 2 раза в год. Таб. Мильгамма по 1 таб. 2 раза в день. В течение 2 -х месяцев. Таб. Тиогамма 600 мг по 1 таб. в день. В течение 2 -х месяцев. Таб. Флебодиа 600 ( Вазокет) по 1 таб. 1 раз в день до 90 дней ( один курс на 6 мес. ) –весной/осенью. Таб. Мовалис 15 мг по 1 таб. 1 раз в день при обострении болевого суставного синдрома. + Вольтаренэмуль гель местно. Сопровождать приемом 1 капс. Омепразола но ночь. Канефрон по 2 драже 3 раза в день в течение 1 месяца. Контроль общего анализа мочи через 1 месяц. Катахром по 1 таб. 3 раза в день ( курсами).
 СПАСИБО ЗА ВНИМАНИЕ!
СПАСИБО ЗА ВНИМАНИЕ!


