Саркоидоз органов дыхания.ppt
- Количество слайдов: 46

Саркоидоз органов дыхания ( болезнь Бенье-Бека-Шауманна)

Саркоидоз – это системный, относительно доброкачественный гранулёматоз неизвестной этиологии, характеризующийся скоплением Тлимфоцитов и мононуклеарных фагоцитов, образованием несекретирующих, неказеифицирующих эпителиоидноклеточных гранулем и нарушением нормальной архитектуры пораженного органа.

Классификация Академика Хоменко А. Г. (1983 г), в зависимости от локализации процесса: • Саркоидоз органов дыхания; • Саркоидоз других органов; • Генерализованный саркоидоз

А. Основные клинико-рентгенологические формы: • • саркоидоз ВГЛУ, саркоидоз ВГЛУ и легких, саркоидоз органов дыхания с поражением других органов

Б. Характеристика течения заболевания 1. фаза развития: • активная • ремиссия • стабилизация 2. характер течения заболевания • спонтанная ремиссия • без обострений или с редкими обострениями • рецидивирующий • прогрессирующий 3. осложнения: • стеноз бронха • ателектаз • ДН и СН • осложнения, связанные с поражением других органов 4. остаточные изменения • пневмосклероз • эмфизема • адгезивный плеврит • фиброз корней

• СТАДИЯ 0 – нет изменений на рентгенограмме органов грудной клетки (5%). • СТАДИЯ I – торакальная лимфаденопатия. Паренхима легких не изменена (50%). • СТАДИЯ II – лимфаденопатия корней легких и средостения. Патологические изменения паренхимы легких (30%). • СТАДИЯ III – патология легочной паренхимы без лимфаденопатии (15% ). • СТАДИЯ IV – необратимый фиброз легких (20% ).
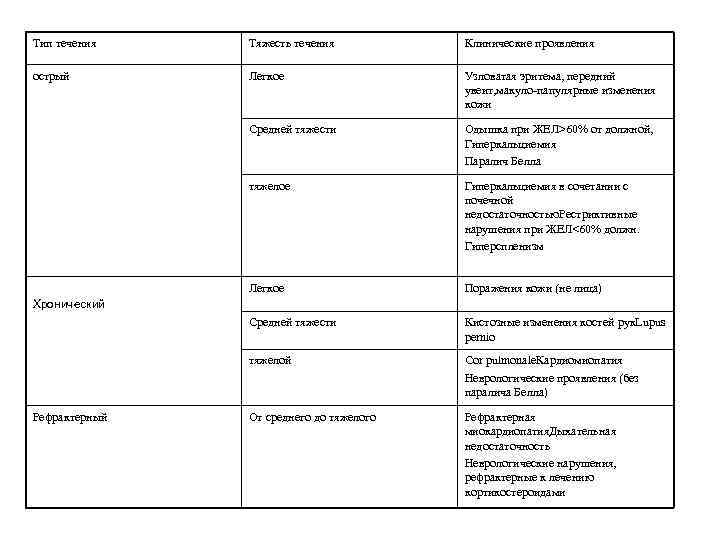
Тип течения Тяжесть течения Клинические проявления острый Легкое Узловатая эритема, передний увеит, макуло-папулярные изменения кожи Средней тяжести Одышка при ЖЕЛ>60% от должной, Гиперкальциемия Паралич Белла тяжелое Гиперкальциемия в сочетании с почечной недостаточностью. Рестриктивные нарушения при ЖЕЛ<60% должн. Гиперспленизм Легкое Поражения кожи (не лица) Средней тяжести Кистозные изменения костей рук. Lupus pernio тяжелой Cor pulmonale. Кардиомиопатия Неврологические проявления (без паралича Белла) От среднего до тяжелого Рефрактерная миокардиопатия. Дыхательная недостаточность Неврологические нарушения, рефрактерные к лечению кортикостероидами Хронический Рефрактерный

Этиология • Факторы связанные с инфекциями: mycobacterium tuberculosis, Chlamydia pneumoniae, Borrelia burgdorferi, Propionibacterium acnes , Helicobacter pylori, вирусы, риккетсии. • Экологические и профессиональные факторы: пыль алюминия, бария, бериллия, кобальта, меди, золота, титана, циркония, пыльца сосны. • Генетические и наследственные факторы: гомозиготность по гену АПФ

Патогенез В настоящее время саркоидоз рассматривается как первичное иммунное заболевание, возникающее в ответ на воздействие неизвестного этиологического фактора и характеризующееся развитием альвеолита, формированием гранулем, которые могут фиброзироваться или рассасываться.

1. воздействие этиологического фактора 2. скопление в альвеолах, интерстициальной ткани легких альвеолярных макрофагов и иммунокомпетентных клеток 3. Альвеолярные макрофаги гиперпродуцируют ряд биологически активных веществ: • интерлейкин-1 (стимулирует Т-лимфоциты и привлекает их в очаг воспаления, т. е. интерстициальную ткань легких и альвеолы); • активатор плазминогена; • фибронектин (способствует увеличению количества фибробластов, усилению их биологической активности); • медиаторов, стимулирующих активность моноцитов, лимфобластов, фибробластов, В-лимфоцитов 4. происходит скопление лимфоцитов, фибробластов, моноцитов, а также значительно активируются Т-лимфоциты. Активированные Т-лимфоциты выделяют интерлейкин-2, под влиянием которого Т-эффекторные лимфоциты активируются и продуцируют ряд лимфокинов. Наряду с этим Тлимфоциты, как и альвеолярные макрофаги, вырабатывают ряд веществ, стимулирующих пролиферацию фибробластов и, следовательно, развитие фиброза. 5. первый морфологический этап заболевания - лимфоидно-макрофагальная инфильтрация пораженного органа (в легочной ткани - это развитие альвеолита). 6. под влиянием медиаторов, продуцируемых активированными Т-лимфоцитами и макрофагами, возникают эпителиоидно-клеточные гранулемы. Они могут формироваться в различных органах: лимфоузлах, печени, селезенке, слюнных железах, глазах, сердце, коже, мышцах, костях, кишечнике, центральной и периферической нервной системе, легких. Наиболее частая локализация гранулем - внутригрудные лимфатические узлы и легкие.

Морфология гранулёмы • Центральная часть гранулемы состоит из эпителиоидных и гигантских многоядерных клеток Пирогова-Лангенганса, они могут формироваться из моноцитов и макрофагов под влиянием активированных лимфоцитов. По периферии гранулемы располагаются лимфоциты, макрофаги, плазматические клетки, фибробласты • Не характерен казеозный некроз, однако в некоторых саркоидозных гранулемах могут наблюдаться признаки фибриноидного некроза.


Саркоидозные гранулемы располагаются преимущественно в субплевральных, периваскулярных, перибронхиальных отделах легких, в интерстициальной ткани.

Гранулемы могут полностью рассасываться или фиброзироваться, что приводит к развитию диффузного интерстициального фиброза легких (III стадия саркоидоза легких) с формированием «сотового легкого» .

Клиническая картина Клинические появления Частота встречаемости Легочные и медиастинальные: кашель, одышка, боль в груди, иногда недомогание, лихорадка и потеря веса 90% Кожа: неказеифицированнные 10 -35% эпителиоидноклеточные гранулемы, узловатая эритема, редко — васкулиты и полиморфная эритема Глаза: наиболее часто — инфильтрация конъюнктивы и слезных желез (доброкачественная), увеит 30% Костно-мышечные 50 -80% Неврологические: тяжелые с множественной редко локализацией, включая менингит, поражение головного и спинного мозга, черепно-мозговых нервов и периферической нервной системы Сердечные: потенциально угрожающие жизни. Нередко встречаются чаще, но не диагностируются. 50% смертей от саркоидоза связаны с поражением сердца. Относительно редко

Острое начало саркоидоза (острая форма) наблюдается у 10 -20% больных. Для острой формы саркоидоза характерны следующие основные симптомы: 1. кратковременное повышение температуры тела (в течение 4 -6 дней); 2. боли в суставах (преимущественно крупных, чаще всего голеностопных) мигрирующего характера; 3. одышка; 4. боли в грудной клетке; 5. сухой кашель (у 40 -45% больных); 6. снижение массы тела; 7. увеличение периферических лимфатических узлов (у половины больных), причем лимфатические узлы безболезненны, не спаяны с кожей; 8. лимфаденопатия средостения (чаще двухсторонняя); 9. узловатая эритема (по данным М. М. Илькович - у 66% больных). Она локализуется преимущественно в области голеней, бедер, разгибательной поверхности предплечий, однако может появиться в любом участке тела; 10. синдром Лефгрена - симтомокомплскс, включающий лимфаденопатию средостения, повышение температуры тела, узловатую эритему, артралгии, увеличение СОЭ. Синдром Лефгрена встречается преимущественно у женщин до 30 лет; 11. синдром Хеерфордта-Вальденстрема - симптомокомплекс, включающий лимфаденопатию средостения, лихорадку, паротит, передний увеит, парез лицевого нерва; 12. сухие хрипы при аускультации легких (в связи с поражением бронхов саркоидозным процессом). В 70 -80% случаев острая форма саркоидоза заканчивается обратным развитием симптомов заболевания, т. е. практически наступает выздоровление.

• Подострое начало саркоидоза имеет, в основном, те же признаки, что и острое, но симптомы саркоидоза легких менее выражены и сроки появления симптомов более растянуты во времени. • И все же наиболее характерным для саркоидоза легких является первично-хроническое течение (в 80 -90% случаев). Такая форма некоторое время может протекать бессимптомно, скрыто или проявляться только неинтенсивным кашлем. С течением времени появляется одышка (при диссеминации легочного процесса и поражении бронхов), а также внелегочные проявления саркоидоза • При аускультации легких выслушиваются сухие рассеянные хрипы, жесткое дыхание. Однако, при этом течении заболевания у половины больных возможно обратное развитие симптоматики и практически выздоровление. • Самой неблагоприятной в прогностическом отношении является вторично-хроническая форма саркоидоза органов дыхания, которая развивается вследствие трансформации острого течения заболевания. Вторично-хроническая форма саркоидоза характеризуется развернутой симптоматикой - легочными и внелегочными проявлениями, развитием дыхательной недостаточности и осложнений. •

Диагностика: общий анализ крови и мочи • Общий анализ крови: Специфичных изменений нет. Содержание гемоглобина и количество эритроцитов обычно нормальные. У больных с острой формой заболевания отмечается увеличение СОЭ и лейкоцитоз, при хронической форме заболевания существенных изменений может не быть. У 20% больных отмечается эозинофилия, у 50% - абсолютная лимфопения. • Общий анализ мочи: без существенных изменений.

Диагностика: биохимический анализ крови При острой форме саркоидоза: повышение уровней серомукоида, гаптоглобина, сиаловых кислот (биохимических маркеров воспаления), гамма-глобулинов. При хронической форме заболевания эти показатели изменяются мало. При вовлечении в патологический процесс печени может отмечаться повышение уровня билирубина и активности аминотрансфераз. Приблизительно у 15 -20% больных увеличено содержание кальция в крови. Характерно также повышение в крови уровня протеолитических ферментов и антипротеолитической активности. В активной фазе болезни можно зарегистрировать повышение уровня общего или связанного с белком оксипролина, что сопровождается увеличенной экскрецией с мочой оксипролина, гликозаминогликанов, урогликопротеидов, что отражает процессы фиброобразования в легких. При хроническом течении саркоидоза эти показатели меняются незначительно. У больных саркоидозом отмечено повышение содержания ангиотензинпревращающего фермента. Этот факт имеет значение для диагностики саркоидоза, а также определения его активности. У больных саркоидозом отмечено также повышение содержания в крови лизоцима.

Диагностика: рентгенологическая 1 -я стадия – лимфаденопатия средостения; 2 -я стадия – очаговые затенения в легочной ткани, нередко на фоне усиленного легочного рисунка, уменьшение размеров лимфатических узлов; 2 a – усиление легочного рисунка и сетчатая его деформация; 2 b – распространенные двусторонние мелкоочаговые изменения в легких; 2 c – распространенные двусторонние среднеочаговые изменения в легких; 2 d – распространенные двусторонние крупноочаговые изменения в легких; 3 -я стадия – распространенный интерстициальный фиброз легочной ткани.

Рентгенография • Для РКС лимфаденопатии характерно: • двустороннее расширение тени средостения и корней лёгких за счёт увеличенных лимфатических узлов, при этом тени корней не только расширены, но и удлинены. • Иногда могут преобладать изменения с одной стороны. Бронхопульмональные лимфатические узлы бывают увеличены чаще, чем медиастинальные • В активную инфильтративную фазу саркоидоза ВГЛУ в респираторных отделах лёгких отмечается изменение и обогащение лёгочного рисунка, обусловленное инфильтрацией интерстициальных структур. • При инволюции процесса в лимфатических узлах могут образовываться множественные двусторонние монолитные кальцинаты неправильной формы, располагающиеся в виде «скорлупы» или в центре узла.

• РСК диссеминации при саркоидозе: • наличием в лёгочной ткани рассеянных мелкоочаговых теней от миллиарных до 0, 7 см. Чаще всего эти тени прилежат к костальной, междолевой или межсегментарной плевре и более тесно располагаются в аксиллярных зонах. • симптом «матового стекла» - различной степени снижение прозрачности лёгочной ткани. • Инволюция диссеминированного процесса при саркоидозе сопровождается сетчато–тяжистой или петлистой деформацией лёгочного рисунка, а также симптомами обструкции – краевой эмфиземой, буллами, участками гиповентиляции лёгочной ткани. • При рецидивирующем течении очаговые тени полиморфные.

• Пневмонический РСК • характерен для выраженного саркоидозного альвеолита, когда на первый план выходит инфильтративный компонент. Выраженная паренхиматозная и плевральная инфильтрация перекрывает на рентгенограммах не только лёгочный рисунок, но и тени гранулём. В дальнейшем эти участки склонны к формированию плевропневмоцирроза, особенно в верхнеаксиллярной и передней зонах. Лимфатические узлы при этом увеличены незначительно. При пневмоническом РСК отмечены ложные «фокусы» - саркоидомы – скопления гранулём на ограниченном участке лёгкого в пределах субсегмента или сегмента в сочетании с инфильтративно-дистелектатическими уплотнениями.

• Преимущественно интерстициальный РСК проявляется мелкосетчатой, ситовидной деформацией лёгочного рисунка. Тени имеют вид интерстициально–узелковых уплотнений. Рентгенологическая картина в значительной степени отражает нарушения микроциркуляции – преимущественного поражения мелких кровеносных и лимфатических сосудов поверхностной сети, обеспечивающих отток от париетальной и висцеральной плевры и плащевой зоны лёгких. Для остаточных изменений характерно преобладание фиброзной трансформации, дистрофических изменений с развитием диффузной и буллёзной эмфиземы. Каждое новое обострение вызывает «скачкообразное» прогрессирование структурной перестройки лёгочного фона, достаточно быстро развиваются нарушения гемодинамики и бронхиальная обструкция. Этот рентгенологический вариант саркоидоза имеет сходство с ИФА и диссеминированным туберкулёзом лимфогенного генеза (Дмитриева Л. И. и др. , 2001).
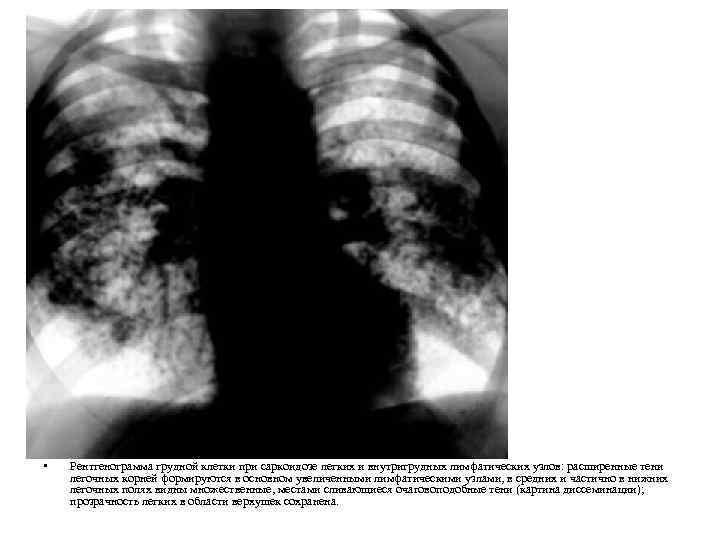
• Рентгенограмма грудной клетки при саркоидозе легких и внутригрудных лимфатических узлов: расширенные тени легочных корней формируются в основном увеличенными лимфатическими узлами, в средних и частично в нижних легочных полях видны множественные, местами сливающиеся очаговоподобные тени (картина диссеминации); прозрачность легких в области верхушек сохранена.
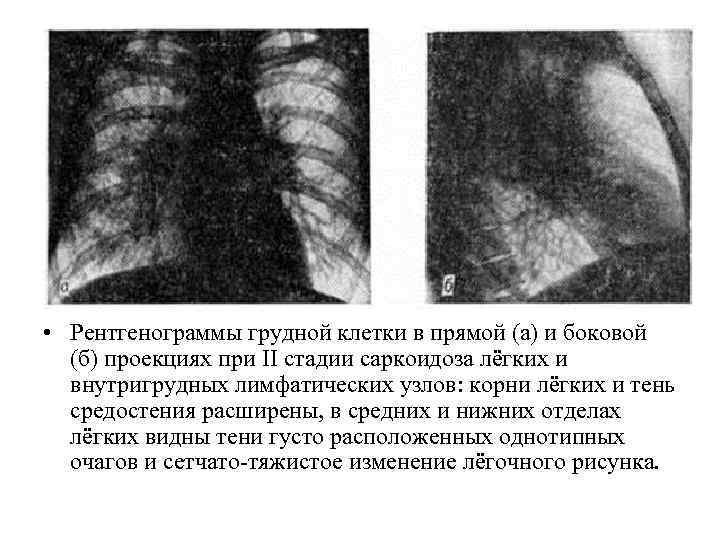
• Рентгенограммы грудной клетки в прямой (а) и боковой (б) проекциях при II стадии саркоидоза лёгких и внутригрудных лимфатических узлов: корни лёгких и тень средостения расширены, в средних и нижних отделах лёгких видны тени густо расположенных однотипных очагов и сетчато-тяжистое изменение лёгочного рисунка.
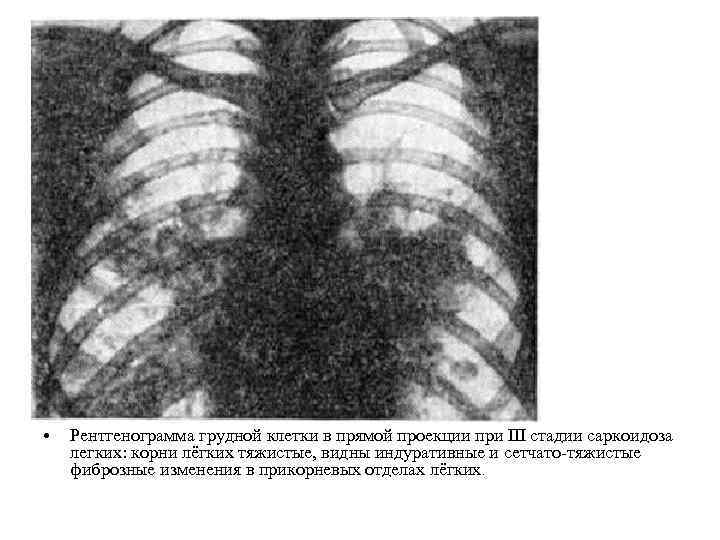
• Рентгенограмма грудной клетки в прямой проекции при III стадии саркоидоза легких: корни лёгких тяжистые, видны индуративные и сетчато-тяжистые фиброзные изменения в прикорневых отделах лёгких.

Диагностика: КТ • Характерными проявлениями саркоидоза на РКТвр являются мелкие, неправильно расположенные очаги (1 -5 мм), которые определяются вдоль сосудистобронхиальных пучков и субплеврально. РКТ позволяет обнаружить эти изменения задолго до того, как они появятся на рентгенограмме. РКТ позволяет видеть и воздушную бронхограмму. Очаговое помутнение по типу матового стекла может быть единственным проявлением болезни у некоторых пациентов, что может соответствовать ранней альвеолярной стадии процесса. В случае далеко зашедшего саркоидоза РКТ позволяет точно определить такие осложнения, как буллы, инфекционные изменения, бронхоэктазы, закупорку сосудов и образование мицетом. • выявляет все вторичные изменения при саркоидозе: плевральный выпот, буллы, бронхоэктазы, полости и наличие мицетомы в ней, а также фиброзирующий медиастинит
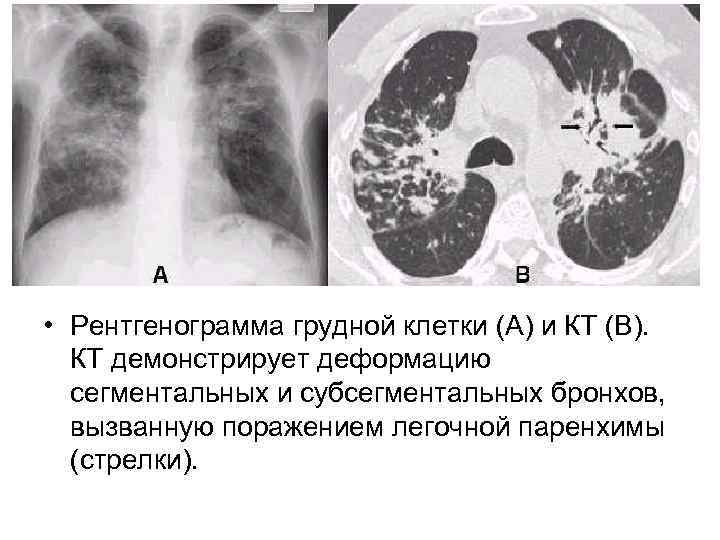
• Рентгенограмма грудной клетки (A) и КТ (B). КТ демонстрирует деформацию сегментальных и субсегментальных бронхов, вызванную поражением легочной паренхимы (стрелки).

Сцинтиграфия с галлием Накопление происходит при воспалительных изменениях, что позволяет уточнить распространенность, локализацию, активность процесса и фазу заболевания. Метод неспецифичен, дает положительные результаты при лепре, туберкулезе, силикозе.

Исследование ФВД • На ранних стадиях- в период альвеолитавыявляются нарушения проходимости на уровне мелких бронхов. • По мере прогрессирования заболевания- появляются и нарастают рестриктивные нарушения, снижение диффузионной способности легких, гипоксемия. снижением ЖЕЛ.

Бронхоскопическая диагностика • Изменения в бронхиальном дереве, подтверждающие диагноз саркоидоза при визуальной оценке бронхоскопической картины, были получены более чем в 60% наблюдений. Применение биопсии повысило информативность бронхоскопии до 86 % случаев. • В I стадии саркоидоза наиболее характерно наличие косвенных признаков увеличения бифуркационных лимфоузлов (уплощение карины бифуркации трахеи, сглаженность обоих её скатов, выбухание медиальных стенок главных бронхов). • При I и II стадии отмечаются расширение сосудов слизистой оболочки, густая крупнопетлистая сеть, напоминающая картину сетчатки глаза. Этот симптом наиболее отчётливо проявляется в области устьев долевых бронхов и патогномоничен для саркоидоза. • При III стадии заболевания на фоне картины деформирующего, чаще атрофического бронхита у трети больных обнаруживаются саркоидные поражения самих бронхов в виде бугорков, бляшек, бородавчатых разрастаний и кондилом.
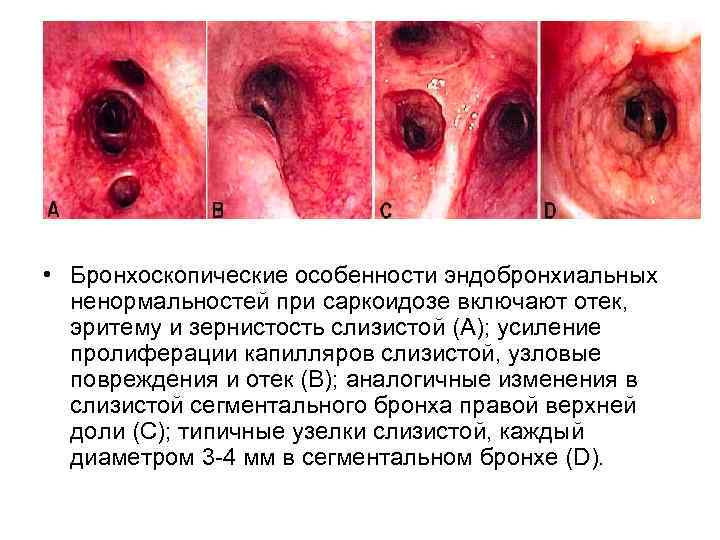
• Бронхоскопические особенности эндобронхиальных ненормальностей при саркоидозе включают отек, эритему и зернистость слизистой (A); усиление пролиферации капилляров слизистой, узловые повреждения и отек (B); аналогичные изменения в слизистой сегментального бронха правой верхней доли (C); типичные узелки слизистой, каждый диаметром 3 -4 мм в сегментальном бронхе (D).

Диагностика: Исследование бронхиальной лаважной жидкости • цитологическое исследование бронхиальной лаважной жидкости - отмечается увеличение общего количества клеток, повышение процентного содержания лимфоцитов, причем указанные изменения особенно выражены в активной фазе болезни и менее заметы в фазе ремиссии. • По мере прогрессирования саркоидоза и нарастания процессов фиброзирования в бронхиальной лаважной жидкости увеличивается содержание нейтрофилов. Содержание альвеолярных макрофагов в активной фазе болезни снижено, по мере стихания активного процесса - повышается. • иммунологическое исследование - повышено содержание Ig. A и Ig. M в активной фазе заболевания; увеличено количество Т-хелперов, снижен уровень Т-супрессоров, значительно повышен коэффициент Т-хелперы/Т-супрессоры (в противоположность изменениям в периферической крови); резко увеличена активность натуральных киллеров. Указанные иммунологические сдвиги в лаважной жидкости бронхов значительно менее выражены в фазе ремиссии; • биохимическое исследование - повышение активности ангиотензинпревращающего фермента, протеолитических ферментов (в том числе эластазы) и снижение антипротеолитической активнос

• Проба Квейма - применяется для диагностики саркоидоза. Стандартный саркоидныи антиген вводится внутрикожно в область предплечья (0. 15 -0. 2 мл) и через 3 -4 недели (срок формирования гранулем) место введения антигена иссекается (кожа вместе с подкожной жировой клетчаткой) даже при отсутствии видимых изменений. Биоптат исследуется гистологически. Положительная реакция характеризуется развитием типичной саркоидной гранулемы. Эритема, возникающая через 3 -4 дня после введения антигена, во внимание не принимается. Диагностическая информативность пробы около 60 -70%.

Диагностика: иммунологические исследования • • • Для острой формы саркоидоза и выраженного обострения хронического течения характерно снижение количества Тлимфоцитов и их функциональной способности, о чем свидетельствуют результаты реакции бластной трансформации лимфоцитов с фитогемагглютинином. Характерным является также снижение содержания Т-лимфоцитов-хелперов и соответственно снижение индекса Т-хелперы/Т-супрессоры. У больных саркоидозом легких I стадии активность натуральных киллеров снижена, во II и III стадиях в фазе обострения - повышена, в фазе ремиссии - существенно не изменена. В активной фазе болезни отмечается также снижение фагоцитарной функции лейкоцитов. У многих больных отмечается увеличение абсолютного количества В-лимфоцитов, а также уровня Ig. A, Ig. G и циркулирующих иммунных комплексов преимущественно в активной фазе (острый саркоидоз и обострение хронической формы). В ряде случаев в крови обнаруживаются также противолегочные антитела

• ЭКГ-изменения наблюдаются при вовлечении сердца в патологический процесс и характеризуются экстрасистолической аритмией, редко - мерцательной аритмией, нарушениями атриовентрикулярной и внутрижелудочковой проводимости, снижением амплитуды зубца Т, преимущественно в левых грудных отведениях. При первично-хроническом течении и развитии выраженной дыхательной недостаточности возможно отклонение электрической оси сердца вправо, появление признаков повышенной нагрузки на миокард правого предсердия (высокие остроконечные зубцы Р). • Ультразвуковое исследование сердца - при вовлечении в патологический процесс миокарда выявляет дилатацию полостей сердца, снижение сократительной способности миокарда.

Дифференциальный диагноз саркоидоза органов дыхания • • • Лимфогранулематоз Лимфосаркома Болезнь Бриля-Симмерса Метастазы рака в периферические лимфоузлы Рак легкого Острый лейкоз Туберкулез Хронический лимфолейкоз Инфекционный мононуклеоз

• Основным в терапии саркоидоза легких является применение глюкокортикоидных препаратов. • Показания к применению глюкокортикоидных препаратов: • генерализованные формы саркоидоза; • комбинированное поражение различных органов; • саркоидоз внутригрудных лимфатических узлов при их значительном увеличении; • выраженная диссеминация в легких, особенно лри прогрессирующем течении и явных клинических проявлениях заболевания.

Определение активности патологического процесса • Определение активности саркоидоза имеет большое клиническое значение, так как позволяет решить вопрос о необходимости назначения глюкокортикоидной терапии. • Согласно конференции в Лос-Анжелесе (США, 1993) наиболее информативными тестами, позволяющими определить активность патологического процесса при саркоидозе, являются: ü клиническое течение болезни (лихорадка, полиартралгия, полиартрит, кожные изменения, узловатая эритема, увеит, спленомегалия, усиление одышки и кашля); ü отрицательная динамика рентгенологической картины легких; ü ухудшение вентиляционной способности легких; ü повышение активности ангиотензинпревращающего фермента в сыворотке крови; ü изменение соотношений клеточных популяций и соотношения Тхелперы/Т-супрессоры.

• Первая схема: больному дают преднизолон ежедневно по 20 -40 мг в сутки в течение 3 -4 месяцев, затем назначают по 15 -10 мг в сутки еще 3 -4 месяца, а в дальнейшем применяется поддерживающая доза - 5 -10 мг в сутки на протяжении 4 -6 месяцев; лечение длится, таким образом, 6 -8 месяцев и более в зависимости от эффекта. • Вторая схема заключается в прерывистом применении преднизолона (через день). Лечение саркоидоза легких также начинают с дозы 20 -40 мг в сутки, постепенно снижая ее. Эффективность этого метода достаточно высока и не уступает методике ежедневного приема преднизолона. • Прерывистое лечение назначают больным с плохой переносимостью преднизолона, при появлении побочных реакций, ухудшения в течении сопутствующих заболеваний (гипертонической болезни и др. ).

• В последние годы получило распространение комбинированное лечение саркоидоза легких: в течение первых 4 -6 месяцев применяют преднизолон ежедневно или прерывистым методом, а затем нестероидные противовоспалительные средства - индометацин, вольтарен и др. В этот период при неполном рассасывании очаговых изменений в легких или продолжающемся увеличении внутригрудных лимфатических узлов возможно применение кеналога в виде инъекций 1 раз в 10 -14 дней.

• Важную роль в лечении саркоидоза играет токоферола ацетат (Витамин Е), который нормализует обменные процессы, стимулирует функцию активной мезенхимы, препятствует развитию фиброза. Применяется этимизол , относящийся к пуриновым основаниям, оказывающий стимулирующее влияние на систему гипоталамус-гипофиз-кора надпочечников; кроме того, этимизол обладает противовоспалительным и противоаллергическим действием. Использовался также пресоцил (0. 75 мг преднизолона, 40 мг делагила и 0, 2 г салициловой кислоты). Определённое значение имеют также инстилляции аэрозолей гидрокортизона.

• Показания к назначению противотуберкулезной терапии при саркоидозе: • положительная (особенно гиперергическая) туберкулиновая реакция; • обнаружение микобактерий туберкулеза в мокроте, жидкости бронхоальвеолярного лаважа; • признаки присоединившегося туберкулеза, особенно с четкими клиникорентгенологическими признаками.

• В результате лечения выздоровление наблюдается примерно у 81 % больных, частичное улучшение - у 12 %; прогрессирование заболевания отмечено у 7 %.

Диспансеризация • Диспансерное наблюдение и амбулаторное лечение саркоидоза легких осуществляются в противотуберкулезном диспансере. • Диспансерное наблюдение ведется по двум группам учета: 1. активный саркоидоз; 2. неактивный саркоидоз, т. е. больные с остаточными изменениями после клиникорентгенологической стабилизации или излечения саркоидоза. • Первая группа разделяется на две подгруппы: • А - больные с впервые установленным диагнозом; • Б - больные с рецидивами и обострениями после проведения основного курса лечения. • Больным 1 А группы показаны лечение и активное наблюдение. • Периодичность посещения диспансера - не реже 1 раза в месяц, а при амбулаторном лечении преднизолоном - 1 раз в 10 -14 дней. • Общая продолжительность наблюдения при благополучном течении заболевания составляет 2 года (в течение первого года контрольное обследование проводится 1 раз 3 месяца, в течение второго года - 1 раз в 6 месяцев). • При появлении обострения или рецидива заболевания больных переводят в 1 Б группу и наблюдают до исчезновения активности процесса с теми же интервалами, что в подгруппе А. • Диспансерное наблюдение за больными 2 группы следует проводить в течение 3 -5 лет. Они должны посещать противотуберкулезный диспансер 1 раз в 6 месяцев.
Саркоидоз органов дыхания.ppt