Рак толстой кишки.ppt
- Количество слайдов: 77
 САРАТОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ КАФЕДРА ФАКУЛЬТЕТСКОЙ ХИРУРГИИ И ОНКОЛОГИИ РАК ТОЛСТОЙ КИШКИ
САРАТОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ КАФЕДРА ФАКУЛЬТЕТСКОЙ ХИРУРГИИ И ОНКОЛОГИИ РАК ТОЛСТОЙ КИШКИ
 ЭПИДЕМИОЛОГИЯ РАКА ТОЛСТОЙ КИШКИ В ИНДУСТРИАЛИЗИРОВАННОЙ ЕВРОПЕ И АМЕРИКЕ РАК ТОЛСТОЙ КИШКИ ВСТРЕЧАЕТСЯ В 10 РАЗ ЧАЩЕ В США ОТ РАКА ТОЛСТОЙ КИШКИ ЕЖЕГОДНО УМИРАЕТ 150 ТЫСЯЧ ЧЕЛОВЕК ЗАБОЛЕВАЕМОСТЬ РАКОМ ТОЛСТОЙ КИШКИ БОЛЕЕ ВЫРАЖЕНА СРЕДИ ГОРОДСКОГО НАСЕЛЕНИЯ (СООТНОШЕНИЕ 4 : 1) САМАЯ НИЗКАЯ ЗАБОЛЕВАЕМОСТЬ РАКОМ ТОЛСТОЙ КИШКИ В НИГЕРИИ И ЯПОНИИ
ЭПИДЕМИОЛОГИЯ РАКА ТОЛСТОЙ КИШКИ В ИНДУСТРИАЛИЗИРОВАННОЙ ЕВРОПЕ И АМЕРИКЕ РАК ТОЛСТОЙ КИШКИ ВСТРЕЧАЕТСЯ В 10 РАЗ ЧАЩЕ В США ОТ РАКА ТОЛСТОЙ КИШКИ ЕЖЕГОДНО УМИРАЕТ 150 ТЫСЯЧ ЧЕЛОВЕК ЗАБОЛЕВАЕМОСТЬ РАКОМ ТОЛСТОЙ КИШКИ БОЛЕЕ ВЫРАЖЕНА СРЕДИ ГОРОДСКОГО НАСЕЛЕНИЯ (СООТНОШЕНИЕ 4 : 1) САМАЯ НИЗКАЯ ЗАБОЛЕВАЕМОСТЬ РАКОМ ТОЛСТОЙ КИШКИ В НИГЕРИИ И ЯПОНИИ
 Эпидемиология колоректального рака данные Российской Федерации • В России рак ободочной кишки и рак прямой кишки регистрируются как два различных заболевания, в отличие от других стран, где колоректальный рак (КРР) является самостоятельной нозологией • Вторая причина смерти от онкологических заболеваний среди женщин (после рака молочной железы) и третья среди мужчин (после рака легкого и рака желудка) • 66, 9 / 68, 3 – средний возраст постановки диагноза (РПК / РОК)
Эпидемиология колоректального рака данные Российской Федерации • В России рак ободочной кишки и рак прямой кишки регистрируются как два различных заболевания, в отличие от других стран, где колоректальный рак (КРР) является самостоятельной нозологией • Вторая причина смерти от онкологических заболеваний среди женщин (после рака молочной железы) и третья среди мужчин (после рака легкого и рака желудка) • 66, 9 / 68, 3 – средний возраст постановки диагноза (РПК / РОК)
 Эпидемиология колоректального рака данные Российской Федерации • Заболеваемость (на 100 тыс. населения) за • • последние 10 лет возросла: с 51, 8 до 75, 4 для РПК с 55, 6 до 92, 9 для РОК • 30% больных умирают в 1 ый год постановки • диагноза 47% достигают порога 5 -летней выживаемости Avksentyeva M: Eur J Health Econ 2010
Эпидемиология колоректального рака данные Российской Федерации • Заболеваемость (на 100 тыс. населения) за • • последние 10 лет возросла: с 51, 8 до 75, 4 для РПК с 55, 6 до 92, 9 для РОК • 30% больных умирают в 1 ый год постановки • диагноза 47% достигают порога 5 -летней выживаемости Avksentyeva M: Eur J Health Econ 2010
 ЭТИОЛОГИЯ РАКА ТОЛСТОЙ КИШКИ ЭТИЛОГИЯ ДО СИХ ПОР НЕ ИЗВЕСТНА НАСЛЕДСТВЕННЫЙ ФАКТОР ВОЗРАСТ. ПОСЛЕ 60 ЛЕТ РАК ВСРЕЧАЕТСЯ В 300 РАЗ ЧАЩЕ, ЧЕМ У 30 -ТИ ЛЕТНИХ ПЕРЕСАДКА ОРГАНОВ И ПРИМЕНЕНИЕ ИММУНОДЕПРЕССАНТОВ УВЕЛИЧИВАЮТ РИСК ЗАБОЛЕТЬ РАКОМ В 100 РАЗ КАНЦЕРОГЕНЫ (ИНДОЛ, СКАТОЛ) АЛИМЕНТАРНЫЙ ФАКТОР ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ: ДИФФУЗНЫЙ ПОЛИПОЗ, НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ, ПОЛИПЫ
ЭТИОЛОГИЯ РАКА ТОЛСТОЙ КИШКИ ЭТИЛОГИЯ ДО СИХ ПОР НЕ ИЗВЕСТНА НАСЛЕДСТВЕННЫЙ ФАКТОР ВОЗРАСТ. ПОСЛЕ 60 ЛЕТ РАК ВСРЕЧАЕТСЯ В 300 РАЗ ЧАЩЕ, ЧЕМ У 30 -ТИ ЛЕТНИХ ПЕРЕСАДКА ОРГАНОВ И ПРИМЕНЕНИЕ ИММУНОДЕПРЕССАНТОВ УВЕЛИЧИВАЮТ РИСК ЗАБОЛЕТЬ РАКОМ В 100 РАЗ КАНЦЕРОГЕНЫ (ИНДОЛ, СКАТОЛ) АЛИМЕНТАРНЫЙ ФАКТОР ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ: ДИФФУЗНЫЙ ПОЛИПОЗ, НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ, ПОЛИПЫ
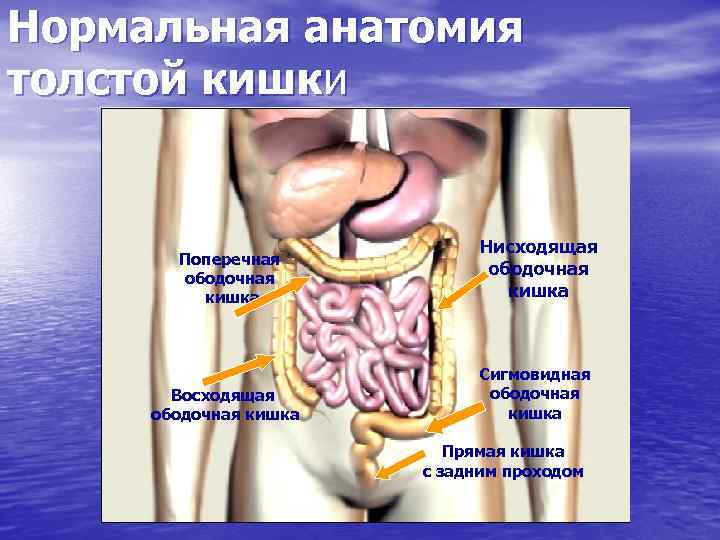 Нормальная анатомия толстой кишки Поперечная ободочная кишка Нисходящая ободочная кишка Восходящая ободочная кишка Сигмовидная ободочная кишка Прямая кишка с задним проходом
Нормальная анатомия толстой кишки Поперечная ободочная кишка Нисходящая ободочная кишка Восходящая ободочная кишка Сигмовидная ободочная кишка Прямая кишка с задним проходом
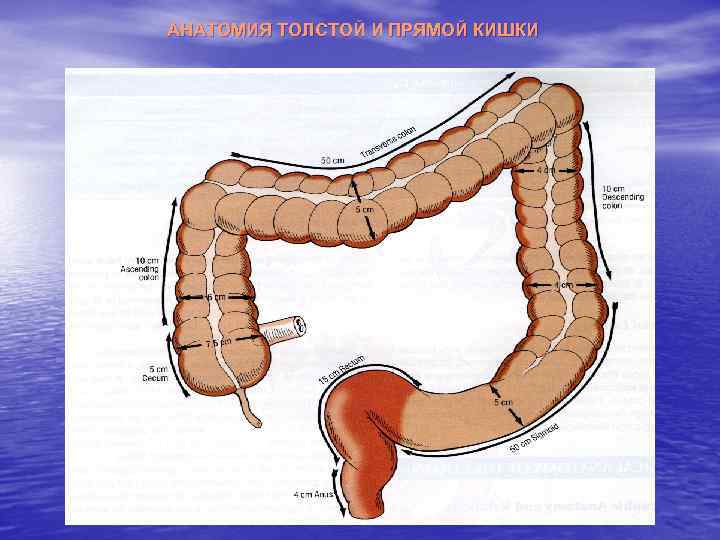 АНАТОМИЯ ТОЛСТОЙ И ПРЯМОЙ КИШКИ
АНАТОМИЯ ТОЛСТОЙ И ПРЯМОЙ КИШКИ
 Факторы риска • Колоректальный рак / полипы кишечника в семейном анамнезе • Язвенный колит • Повышенное содержание жира и красного мяса в рационе • Возраст >50 лет • Злоупотребление алкоголем • Ожирение
Факторы риска • Колоректальный рак / полипы кишечника в семейном анамнезе • Язвенный колит • Повышенное содержание жира и красного мяса в рационе • Возраст >50 лет • Злоупотребление алкоголем • Ожирение
 ФАКТОРЫ РИСКА üПациенты, в анамнезе у которых было наличие злокачественного новообразования, особенно в толстой кишке üНаследственность (особенно у лиц с полипами и с диффузным семейным полипозом) üПрофессиональные вредности (контакт с солями тяжелых металлов) üХолецистэктомия в анамнезе
ФАКТОРЫ РИСКА üПациенты, в анамнезе у которых было наличие злокачественного новообразования, особенно в толстой кишке üНаследственность (особенно у лиц с полипами и с диффузным семейным полипозом) üПрофессиональные вредности (контакт с солями тяжелых металлов) üХолецистэктомия в анамнезе
 Фазы развития опухоли Запуск процесса озлокачествления (генетическая мутация в клетке) • Рост • Рак in situ (опухоль без инвазии в близлежащие ткани) • Инвазивная фаза – инфильтрация близлежащих тканей • Метастазирование
Фазы развития опухоли Запуск процесса озлокачествления (генетическая мутация в клетке) • Рост • Рак in situ (опухоль без инвазии в близлежащие ткани) • Инвазивная фаза – инфильтрация близлежащих тканей • Метастазирование
 Фазы развития опухоли Запуск процесса озлокачествления (генетическая мутация в клетке) • Рост • Рак in situ (опухоль без инвазии в близлежащие ткани) • Инвазивная фаза – инфильтрация близлежащих тканей • Метастазирование
Фазы развития опухоли Запуск процесса озлокачествления (генетическая мутация в клетке) • Рост • Рак in situ (опухоль без инвазии в близлежащие ткани) • Инвазивная фаза – инфильтрация близлежащих тканей • Метастазирование
 Макроскопические формы роста рака ободочной кишки Экзофитная форма - (полиповидная, ворсинчато-папиллярная и узловая) растет в просвет кишки. Эндофитная форма (инфильтрирующая, язвенно-инфильтративная, циркулярно-стриктурирующая) инфильтрирует стенку кишки, без четких границ. Смешанная форма, сочетающая в себе элементы экзо- и эндофитной опухоли.
Макроскопические формы роста рака ободочной кишки Экзофитная форма - (полиповидная, ворсинчато-папиллярная и узловая) растет в просвет кишки. Эндофитная форма (инфильтрирующая, язвенно-инфильтративная, циркулярно-стриктурирующая) инфильтрирует стенку кишки, без четких границ. Смешанная форма, сочетающая в себе элементы экзо- и эндофитной опухоли.
 Классификация TNM Опухоль (Tumour T) – глубина опухолевой инвазии T 1 – опухоль захватывает подслизистый слой T 2 – опухоль захватывает мышечный слой T 3 – опухоль прорастает мышечный слой до субсерозного слоя T 4 – опухоль прорастает в близлежащие органы / перитонеальную брюшину Регионарные лимфатические узлы (Nodulus N) – наличие метастазов в регионарных л/у N 0 – л/у не поражены N 1 – метастазы в 1– 3 регионарных л/у N 2 – метастазы в 4 л/у и более Наличие отдаленных метастазов (M) M 0 – нет отдаленных метастазов M 1 – отдаленные метастазы AJCC Cancer Staging Manual. 2002
Классификация TNM Опухоль (Tumour T) – глубина опухолевой инвазии T 1 – опухоль захватывает подслизистый слой T 2 – опухоль захватывает мышечный слой T 3 – опухоль прорастает мышечный слой до субсерозного слоя T 4 – опухоль прорастает в близлежащие органы / перитонеальную брюшину Регионарные лимфатические узлы (Nodulus N) – наличие метастазов в регионарных л/у N 0 – л/у не поражены N 1 – метастазы в 1– 3 регионарных л/у N 2 – метастазы в 4 л/у и более Наличие отдаленных метастазов (M) M 0 – нет отдаленных метастазов M 1 – отдаленные метастазы AJCC Cancer Staging Manual. 2002
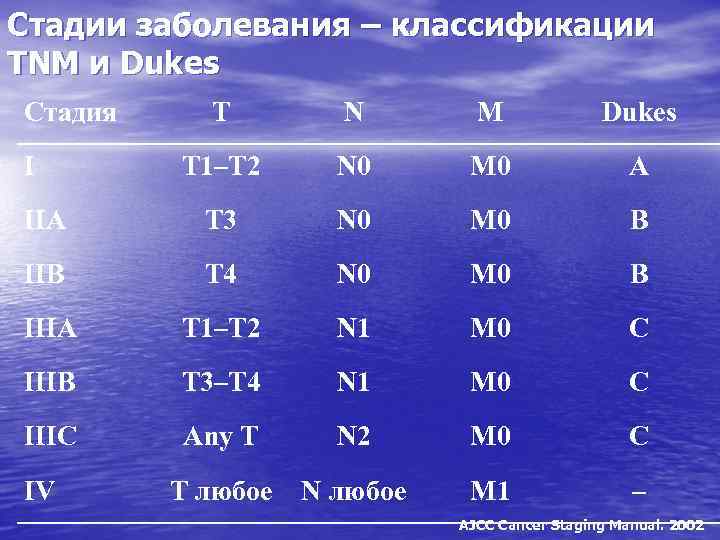 Стадии заболевания – классификации TNM и Dukes Стадия T N M Dukes T 1–T 2 N 0 M 0 A IIA T 3 N 0 M 0 B IIB T 4 N 0 M 0 B IIIA T 1–T 2 N 1 M 0 C IIIB T 3–T 4 N 1 M 0 C IIIC Any T N 2 M 0 C T любое N любое M 1 – I IV AJCC Cancer Staging Manual. 2002
Стадии заболевания – классификации TNM и Dukes Стадия T N M Dukes T 1–T 2 N 0 M 0 A IIA T 3 N 0 M 0 B IIB T 4 N 0 M 0 B IIIA T 1–T 2 N 1 M 0 C IIIB T 3–T 4 N 1 M 0 C IIIC Any T N 2 M 0 C T любое N любое M 1 – I IV AJCC Cancer Staging Manual. 2002
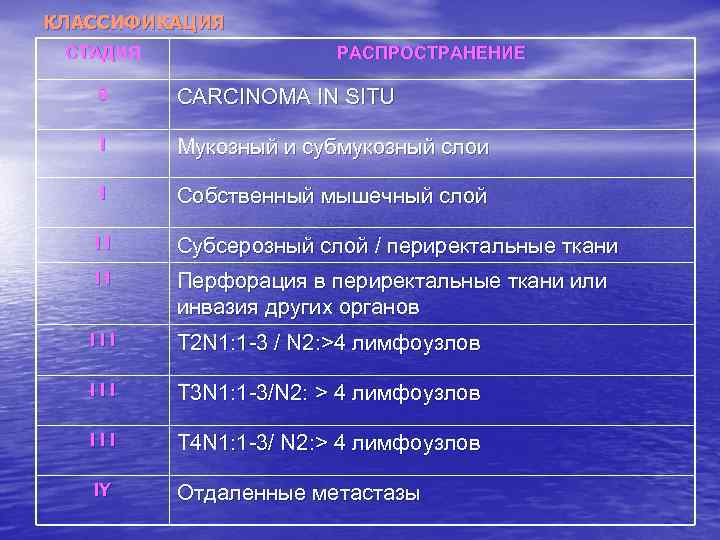 КЛАССИФИКАЦИЯ СТАДИЯ РАСПРОСТРАНЕНИЕ 0 CARCINOMA IN SITU I Мукозный и субмукозный слои I Собственный мышечный слой II Субсерозный слой / периректальные ткани II Перфорация в периректальные ткани или инвазия других органов III T 2 N 1: 1 -3 / N 2: >4 лимфоузлов III T 3 N 1: 1 -3/N 2: > 4 лимфоузлов III T 4 N 1: 1 -3/ N 2: > 4 лимфоузлов IY Отдаленные метастазы
КЛАССИФИКАЦИЯ СТАДИЯ РАСПРОСТРАНЕНИЕ 0 CARCINOMA IN SITU I Мукозный и субмукозный слои I Собственный мышечный слой II Субсерозный слой / периректальные ткани II Перфорация в периректальные ткани или инвазия других органов III T 2 N 1: 1 -3 / N 2: >4 лимфоузлов III T 3 N 1: 1 -3/N 2: > 4 лимфоузлов III T 4 N 1: 1 -3/ N 2: > 4 лимфоузлов IY Отдаленные метастазы
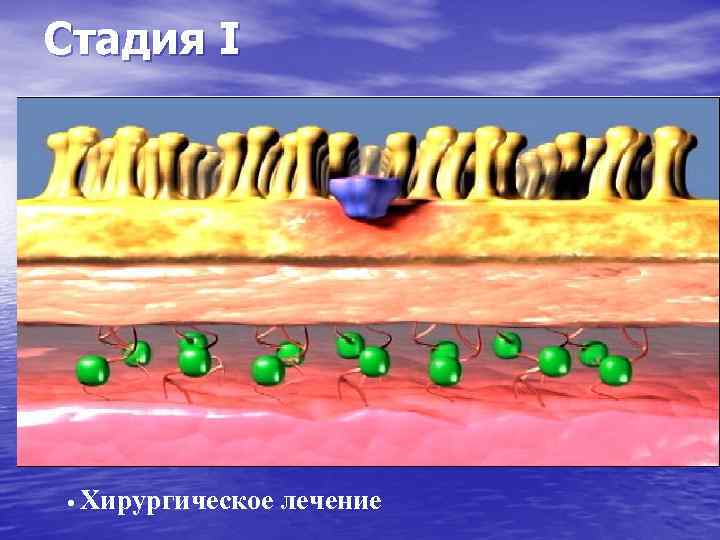 Стадия I • Хирургическое лечение
Стадия I • Хирургическое лечение
 Стадия II • Высокий риск рецидива: • Первичная опухоль T 4 • Низкая дифференцировка опухолевых клеток (III/IV степень) • Инвазия опухоли в лимфатические и кровеносные сосуды • Обструкция просвета кишки опухолью • Перфорация стенки кишки • Положительный или неисследованный край резекции опухоли • Исследование менее 12 л/у • Хирургическое лечение • Возможно проведение адъювантной химиотерапии в группе «высокого • рецидива»
Стадия II • Высокий риск рецидива: • Первичная опухоль T 4 • Низкая дифференцировка опухолевых клеток (III/IV степень) • Инвазия опухоли в лимфатические и кровеносные сосуды • Обструкция просвета кишки опухолью • Перфорация стенки кишки • Положительный или неисследованный край резекции опухоли • Исследование менее 12 л/у • Хирургическое лечение • Возможно проведение адъювантной химиотерапии в группе «высокого • рецидива»
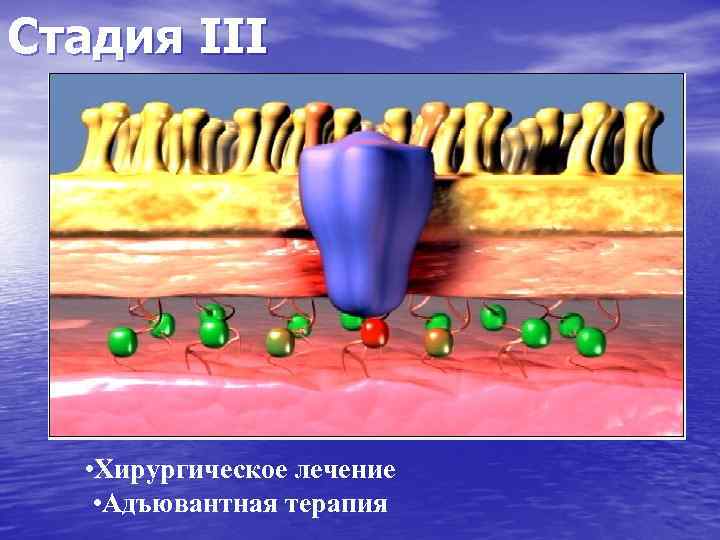 Стадия III • Хирургическое лечение • Адъювантная терапия
Стадия III • Хирургическое лечение • Адъювантная терапия
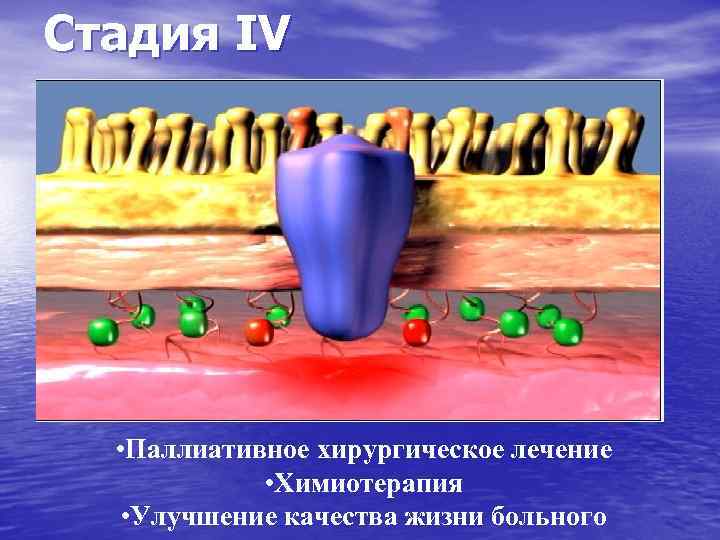 Стадия IV • Паллиативное хирургическое лечение • Химиотерапия • Улучшение качества жизни больного
Стадия IV • Паллиативное хирургическое лечение • Химиотерапия • Улучшение качества жизни больного
 Скрининг • Цель: выявление КРР на ранних стадиях • Скрининг групп населения высокого риска по развитию КРР проводится во многих странах • Процедуры скрининга: Всем, старше 50 лет, вне зависимости от пола - Колоноскопия (1 раз в 10 лет) - Ректороманоскопия (1 раз в 5 лет) - Анализ кала на скрытую кровь (ежегодно)
Скрининг • Цель: выявление КРР на ранних стадиях • Скрининг групп населения высокого риска по развитию КРР проводится во многих странах • Процедуры скрининга: Всем, старше 50 лет, вне зависимости от пола - Колоноскопия (1 раз в 10 лет) - Ректороманоскопия (1 раз в 5 лет) - Анализ кала на скрытую кровь (ежегодно)
 СКРИНИНГ • В Великобритании, США общепринятой является программа обязательного скринига. Целью данной программы является выявление рака толстой кишки на ранних стадиях. Всем гражданам, старше 50 лет, независимо от пола, предложено проходить колоноскопию, ректороманоскопию а также анализ кала на скрытую кровь.
СКРИНИНГ • В Великобритании, США общепринятой является программа обязательного скринига. Целью данной программы является выявление рака толстой кишки на ранних стадиях. Всем гражданам, старше 50 лет, независимо от пола, предложено проходить колоноскопию, ректороманоскопию а также анализ кала на скрытую кровь.
 Скриннинг-диагностика Диспансерное наблюдение • Онкомаркёры: РЭА(патологические значения-более 8 нгмл); С 19 -9( 40 МЕмл и выше); • С 242(выше 6, 4 МЕмл); • АФП( 10 МЕмл и выше); • Tumor M 2 – PK ( 20 Ед и выше)
Скриннинг-диагностика Диспансерное наблюдение • Онкомаркёры: РЭА(патологические значения-более 8 нгмл); С 19 -9( 40 МЕмл и выше); • С 242(выше 6, 4 МЕмл); • АФП( 10 МЕмл и выше); • Tumor M 2 – PK ( 20 Ед и выше)
 Скрининг в России • В России нет утвержденных программ • • скрининга для выявления КРР на ранних стадиях У 30% больных КРР впервые диагностируется на поздних стадиях заболевания Рассматривается вопрос о возможном включении колоноскопии и анализа кала на скрытую кровь в программу обязательной диспансеризации населения
Скрининг в России • В России нет утвержденных программ • • скрининга для выявления КРР на ранних стадиях У 30% больных КРР впервые диагностируется на поздних стадиях заболевания Рассматривается вопрос о возможном включении колоноскопии и анализа кала на скрытую кровь в программу обязательной диспансеризации населения
 СКРИНИНГ В РОССИИ • В России, к сожалению, утвержденной программы скрининга в настоящее время нет. Введение такой программы позволило бы повысить уровень диагностики КРР на ранних стадиях и, тем самым, дать шанс на излечение многим больным.
СКРИНИНГ В РОССИИ • В России, к сожалению, утвержденной программы скрининга в настоящее время нет. Введение такой программы позволило бы повысить уровень диагностики КРР на ранних стадиях и, тем самым, дать шанс на излечение многим больным.
 Задачи диагностики уточнить характер заболевания, степень распространения опухоли. Это позволит выбрать оптимальный план лечения и оценить прогноз.
Задачи диагностики уточнить характер заболевания, степень распространения опухоли. Это позволит выбрать оптимальный план лечения и оценить прогноз.
 МЕТОДЫ ДИАГНОСТИКИ ü Изучение жалоб, факторов риска , сбор анамнеза ü Осмотр (обращают внимание на общее состояние больного, цвет кожного покрова, наличие увеличения живота. . . ) ü Пальпация - исследуют область печени, определяют наличие или отсутствие в брюшной полости жидкости, вздутия живота (при хронической непроходимости), наличие увеличенных паховых лимфатических узлов
МЕТОДЫ ДИАГНОСТИКИ ü Изучение жалоб, факторов риска , сбор анамнеза ü Осмотр (обращают внимание на общее состояние больного, цвет кожного покрова, наличие увеличения живота. . . ) ü Пальпация - исследуют область печени, определяют наличие или отсутствие в брюшной полости жидкости, вздутия живота (при хронической непроходимости), наличие увеличенных паховых лимфатических узлов
 Симптомы • На ранних стадиях протекает бессимптомно • Симптомы неспецифичны (диарея, запоры, чувство • • неполного опорожнения кишечника, кровь в стуле, постоянная усталость, потеря массы тела, анорексия, тошнота) У 20% больных заболевание манифестирует остро (непроходимость, болевой синдром, перфорации, острый живот, перитонит) Симптомы метастатического заболевания: гепатомегалия, боли в правом подреберье, потеря веса, анорексия, асцит, желтуха, зуд, тошнота и рвота
Симптомы • На ранних стадиях протекает бессимптомно • Симптомы неспецифичны (диарея, запоры, чувство • • неполного опорожнения кишечника, кровь в стуле, постоянная усталость, потеря массы тела, анорексия, тошнота) У 20% больных заболевание манифестирует остро (непроходимость, болевой синдром, перфорации, острый живот, перитонит) Симптомы метастатического заболевания: гепатомегалия, боли в правом подреберье, потеря веса, анорексия, асцит, желтуха, зуд, тошнота и рвота
 Ректороманоскопия Позволяет более точно установить локализацию процесса, форму роста, степень сужения просвета. Колоноскопия Выполняется с целью исключения наличия опухолевых очагов в остальных отделах толстой кишки и другой патологии в кишке. При эндоскопических исследованиях обязательно взятие биопсии с любого подозрительного участки кишки для морфологической верификации. .
Ректороманоскопия Позволяет более точно установить локализацию процесса, форму роста, степень сужения просвета. Колоноскопия Выполняется с целью исключения наличия опухолевых очагов в остальных отделах толстой кишки и другой патологии в кишке. При эндоскопических исследованиях обязательно взятие биопсии с любого подозрительного участки кишки для морфологической верификации. .
 ЛЕЧЕНИЕ План лечения вырабатывает онкоконсилиум Выбор лечебной тактики определяется ü стадией процесса ü локализацией опухоли ü гистологической структурой опухоли ü общим состоянием больного ü наличием осложнений
ЛЕЧЕНИЕ План лечения вырабатывает онкоконсилиум Выбор лечебной тактики определяется ü стадией процесса ü локализацией опухоли ü гистологической структурой опухоли ü общим состоянием больного ü наличием осложнений


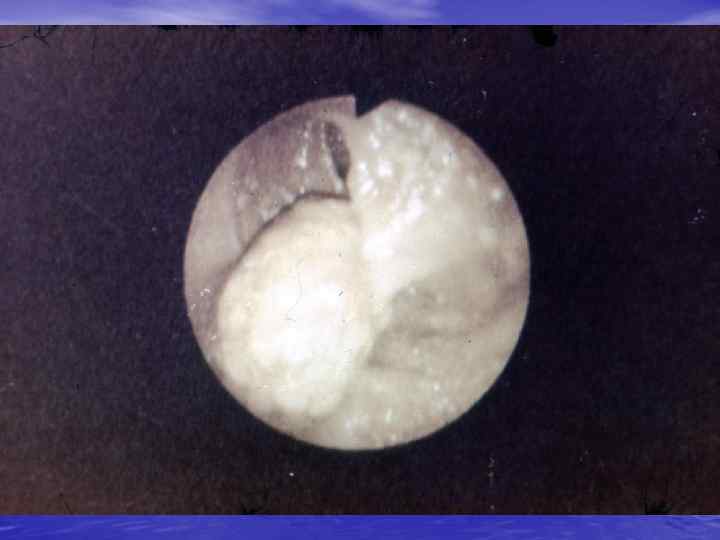
 ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ РАКА ТОЛСТОЙ КИШКИ 1. ТИПЫ МЕТАСТАЗИРОВАНИЯ: ЛИМФОГЕННЫЙ ГЕМАТОГЕННЫЙ ИМПЛАНТАЦИОННЫЙ 2. ПЕРВИЧНО – МНОЖЕСТВЕННЫЙ РАК (СИРХРОННЫЙ И МЕТАХРОННЫЙ) 3. РАК ИЗ ПОЛИПОВ 4. ФОРМА ОПУХОЛИ: РАК НА МЕСТЕ (CARCINOMA IN SITU)
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ РАКА ТОЛСТОЙ КИШКИ 1. ТИПЫ МЕТАСТАЗИРОВАНИЯ: ЛИМФОГЕННЫЙ ГЕМАТОГЕННЫЙ ИМПЛАНТАЦИОННЫЙ 2. ПЕРВИЧНО – МНОЖЕСТВЕННЫЙ РАК (СИРХРОННЫЙ И МЕТАХРОННЫЙ) 3. РАК ИЗ ПОЛИПОВ 4. ФОРМА ОПУХОЛИ: РАК НА МЕСТЕ (CARCINOMA IN SITU)
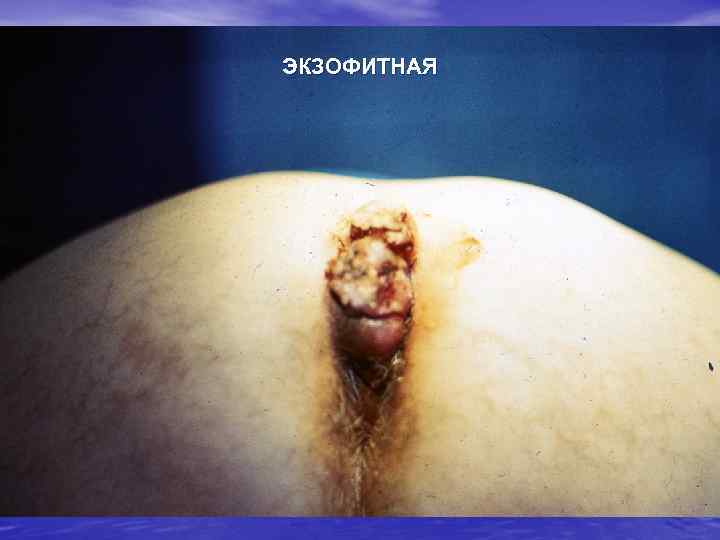 ЭКЗОФИТНАЯ
ЭКЗОФИТНАЯ
 ЭНДОФИТНАЯ
ЭНДОФИТНАЯ
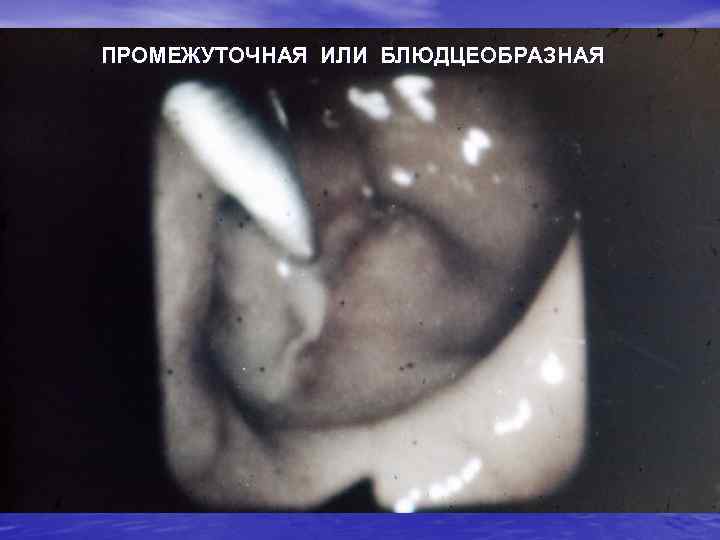 ПРОМЕЖУТОЧНАЯ ИЛИ БЛЮДЦЕОБРАЗНАЯ
ПРОМЕЖУТОЧНАЯ ИЛИ БЛЮДЦЕОБРАЗНАЯ
 КЛИНИКА РАКА ОБОДОЧНОЙ КИШКИ ГРУППЫ СИМПТОМОВ: 1. НАРУШЕНИЕ ОБЩЕГО СОСТОЯНИЯ, ФУНКЦИОНАЛЬНЫЕ ПРИЗНАКИ БЕЗ КИШЕЧНЫХ РАССТРОЙСТВ (ПОТЕРЯ АППЕТИТА, ОДНОКРАТНАЯ РВОТА, ВЗДУТИЕ, ТЯЖЕСТЬ В ЭПИГАСТРИИ, ОТВРАЩЕНИЕ К ВИДАМ ПИЩИ, СЛАБОСТЬ, БЫСТРАЯ УТОМЛЯЕМОСТЬ) 2. КИШЕЧНЫЕ РАССТРОЙСТВА ─ ЗАПОРЫ, ПОНОСЫ, СМЕНА ИХ 3. НАРУШЕНИЕ ПРОХОДИМОСТИ КИШЕЧНИКА (КОМПЕНСАЦИЯ, СУБКОМПЕНСАЦИЯ, ДЕКОМПЕНСАЦИЯ ─ ОСТРАЯ НЕПРОХОДМОСТЬ) 4. БОЛЕВЫЕ ОЩУЩЕНИЯ ─ ПОЗДНИЙ СИМПТОМ 5. ПАТОЛОГИЧЕСКИЕ ВЫДЕЛЕНИЯ
КЛИНИКА РАКА ОБОДОЧНОЙ КИШКИ ГРУППЫ СИМПТОМОВ: 1. НАРУШЕНИЕ ОБЩЕГО СОСТОЯНИЯ, ФУНКЦИОНАЛЬНЫЕ ПРИЗНАКИ БЕЗ КИШЕЧНЫХ РАССТРОЙСТВ (ПОТЕРЯ АППЕТИТА, ОДНОКРАТНАЯ РВОТА, ВЗДУТИЕ, ТЯЖЕСТЬ В ЭПИГАСТРИИ, ОТВРАЩЕНИЕ К ВИДАМ ПИЩИ, СЛАБОСТЬ, БЫСТРАЯ УТОМЛЯЕМОСТЬ) 2. КИШЕЧНЫЕ РАССТРОЙСТВА ─ ЗАПОРЫ, ПОНОСЫ, СМЕНА ИХ 3. НАРУШЕНИЕ ПРОХОДИМОСТИ КИШЕЧНИКА (КОМПЕНСАЦИЯ, СУБКОМПЕНСАЦИЯ, ДЕКОМПЕНСАЦИЯ ─ ОСТРАЯ НЕПРОХОДМОСТЬ) 4. БОЛЕВЫЕ ОЩУЩЕНИЯ ─ ПОЗДНИЙ СИМПТОМ 5. ПАТОЛОГИЧЕСКИЕ ВЫДЕЛЕНИЯ
 КЛИНИЧЕСКИЕ ФОРМЫ РАКА ТОЛСТОЙ КИШКИ 1. ТОКСИКО - АНЕМИЧЕСКАЯ 2. ЭНТЕРОКОЛИТИЧЕСКАЯ 3. ДИСПЕПТИЧЕСКАЯ 4. ПСЕВДОВОСПАЛИТЕЛЬНАЯ 5. ОПУХОЛЕВАЯ 6. ОБТУРАЦИОННАЯ
КЛИНИЧЕСКИЕ ФОРМЫ РАКА ТОЛСТОЙ КИШКИ 1. ТОКСИКО - АНЕМИЧЕСКАЯ 2. ЭНТЕРОКОЛИТИЧЕСКАЯ 3. ДИСПЕПТИЧЕСКАЯ 4. ПСЕВДОВОСПАЛИТЕЛЬНАЯ 5. ОПУХОЛЕВАЯ 6. ОБТУРАЦИОННАЯ

 ДИАГНОСТИКА РАКА ОБОДОЧНОЙ КИШКИ 1. АНАМНЕСТИЧЕСКИЕ ДАННЫЕ 2. ПАЛЬПАЦИЯ (СИМОН) 3. РЕКТОРОМАНОСКОПИЯ 4. ФИБРОКОЛОНОСКОПИЯ 5. БИОПСИЯ (ГИСТОЛОГИЧЕСКОЕ И ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЯ) 6. ИРРИГОСКОПИЯ 7. ЛАПАРОСКОПИЯ 8. ДИАГНОСТИЧЕСКАЯ ЛАПАРОТОМИЯ 9. ТЕРМОГРАФИЯ 10. УЛЬТРАСОНОГРАФИЯ
ДИАГНОСТИКА РАКА ОБОДОЧНОЙ КИШКИ 1. АНАМНЕСТИЧЕСКИЕ ДАННЫЕ 2. ПАЛЬПАЦИЯ (СИМОН) 3. РЕКТОРОМАНОСКОПИЯ 4. ФИБРОКОЛОНОСКОПИЯ 5. БИОПСИЯ (ГИСТОЛОГИЧЕСКОЕ И ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЯ) 6. ИРРИГОСКОПИЯ 7. ЛАПАРОСКОПИЯ 8. ДИАГНОСТИЧЕСКАЯ ЛАПАРОТОМИЯ 9. ТЕРМОГРАФИЯ 10. УЛЬТРАСОНОГРАФИЯ

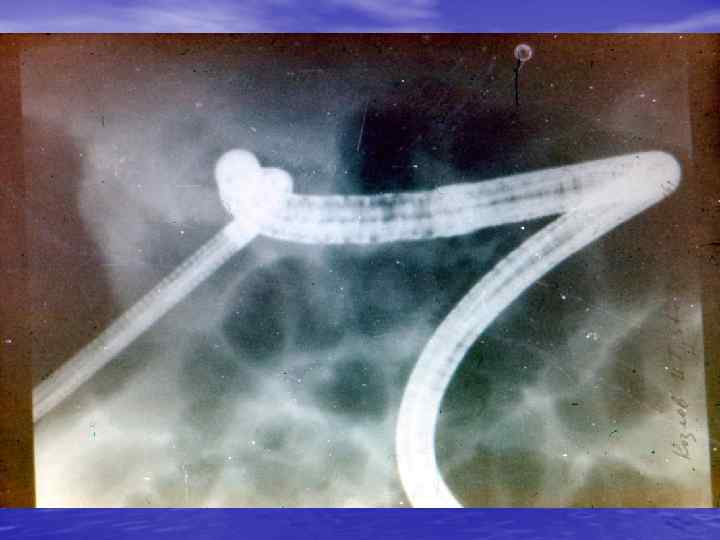
 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА 1. БОЛЕЗНИ КРОВИ ЖЕЛУДКА 9. ЗАБОЛЕВАНИЯ 2. ХРОНИОСЕПСИС 10. СИФИЛИС 3. РЕВМАТИЗМ 11. ЭХИНОКОКК 4. ХРОНИЧЕСКАЯ ДИЗЕНТЕРИЯ 12. ТУБЕРКУЛЕЗ 5. НЯК 13. КАЛОВЫЕ КАМНИ 6. ДИФФУЗНЫЙ ПОЛИПОЗ 14. ЛИПОМЫ, ФИБРОМЫ 7. АППЕНДИЦИТ 15. ИНОРОДНЫЕ ТЕЛА 8. ХОЛЕЦИСТИТ
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА 1. БОЛЕЗНИ КРОВИ ЖЕЛУДКА 9. ЗАБОЛЕВАНИЯ 2. ХРОНИОСЕПСИС 10. СИФИЛИС 3. РЕВМАТИЗМ 11. ЭХИНОКОКК 4. ХРОНИЧЕСКАЯ ДИЗЕНТЕРИЯ 12. ТУБЕРКУЛЕЗ 5. НЯК 13. КАЛОВЫЕ КАМНИ 6. ДИФФУЗНЫЙ ПОЛИПОЗ 14. ЛИПОМЫ, ФИБРОМЫ 7. АППЕНДИЦИТ 15. ИНОРОДНЫЕ ТЕЛА 8. ХОЛЕЦИСТИТ
 ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ РАКА ОБОДОЧНОЙ КИШКИ БОЛЬНОЙ СЧИТАЕТСЯ НЕОПЕРАБЕЛЬНЫМ, ЕСЛИ У НЕГО ИМЕЕТСЯ ТЯЖЕЛАЯ СТЕПЕНЬ ЛЕГОЧНОЙ НЕДОСТАТОЧНОСТИ , ГЛУБОКИЙ СТАРЧЕСКИЙ МАРАЗМ, УРЕМИЯ, КОМА, ДЕКОМПЕНСИРОВАННЫЕ ПОРОКИ СЕРДЦА. БОЛЬНОЙ СЧИТАЕТСЯ ОПЕРАБЕЛЬНЫМ, ЕСЛИ ОН СМОЖЕТ ПЕРЕНЕСТИ РАДИКАЛЬНУЮ ОПЕРАЦИЮ ИЛИ ПАЛЛИАТИВНУЮ, ДАЖЕ ЭКСПЛОРАТИВНУЮ ЛАПАРОТОМИЮ.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ РАКА ОБОДОЧНОЙ КИШКИ БОЛЬНОЙ СЧИТАЕТСЯ НЕОПЕРАБЕЛЬНЫМ, ЕСЛИ У НЕГО ИМЕЕТСЯ ТЯЖЕЛАЯ СТЕПЕНЬ ЛЕГОЧНОЙ НЕДОСТАТОЧНОСТИ , ГЛУБОКИЙ СТАРЧЕСКИЙ МАРАЗМ, УРЕМИЯ, КОМА, ДЕКОМПЕНСИРОВАННЫЕ ПОРОКИ СЕРДЦА. БОЛЬНОЙ СЧИТАЕТСЯ ОПЕРАБЕЛЬНЫМ, ЕСЛИ ОН СМОЖЕТ ПЕРЕНЕСТИ РАДИКАЛЬНУЮ ОПЕРАЦИЮ ИЛИ ПАЛЛИАТИВНУЮ, ДАЖЕ ЭКСПЛОРАТИВНУЮ ЛАПАРОТОМИЮ.
 ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА 1. МЕХАНИЧЕСКАЯ ОЧИСТКА КИШКИ ОТ КАЛОВЫХ МАСС 2. КОРРЕКЦИЯ ВОДНО─СОЛЕВОГО И БЕЛКОВОГО ОБМЕНА 3. ПЕРОРАЛЬНОЕ И ПАРЕНТЕРАЛЬНОЕ ВВЕДЕНИЕ АНТИБИОТИКОВ
ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА 1. МЕХАНИЧЕСКАЯ ОЧИСТКА КИШКИ ОТ КАЛОВЫХ МАСС 2. КОРРЕКЦИЯ ВОДНО─СОЛЕВОГО И БЕЛКОВОГО ОБМЕНА 3. ПЕРОРАЛЬНОЕ И ПАРЕНТЕРАЛЬНОЕ ВВЕДЕНИЕ АНТИБИОТИКОВ
 ВИДЫ ОПЕРАЦИЙ 1. РАДИКАЛЬНЫЕ ─ УДАЛЯЮТСЯ ОПУХОЛИ И МЕТАСТАЗЫ 2. ПАЛЛИАТИВНЫЕ ─ ПРИНОСЯТ СУЩЕСТВЕННОЕ ОБЛЕГЧЕНИЕ БОЛЬНЫМ, ПРЕДОТВРАЩАЮТ РАЗЛИЧНЫЕ ОСЛОЖНЕНИЯ, УМЕНЬШАЮТ МАССУ ОПУХОЛИ (ЦИТОРЕДУКТИВНЫЕ) 3. ДИАГНОСТИЧЕСКИЕ
ВИДЫ ОПЕРАЦИЙ 1. РАДИКАЛЬНЫЕ ─ УДАЛЯЮТСЯ ОПУХОЛИ И МЕТАСТАЗЫ 2. ПАЛЛИАТИВНЫЕ ─ ПРИНОСЯТ СУЩЕСТВЕННОЕ ОБЛЕГЧЕНИЕ БОЛЬНЫМ, ПРЕДОТВРАЩАЮТ РАЗЛИЧНЫЕ ОСЛОЖНЕНИЯ, УМЕНЬШАЮТ МАССУ ОПУХОЛИ (ЦИТОРЕДУКТИВНЫЕ) 3. ДИАГНОСТИЧЕСКИЕ
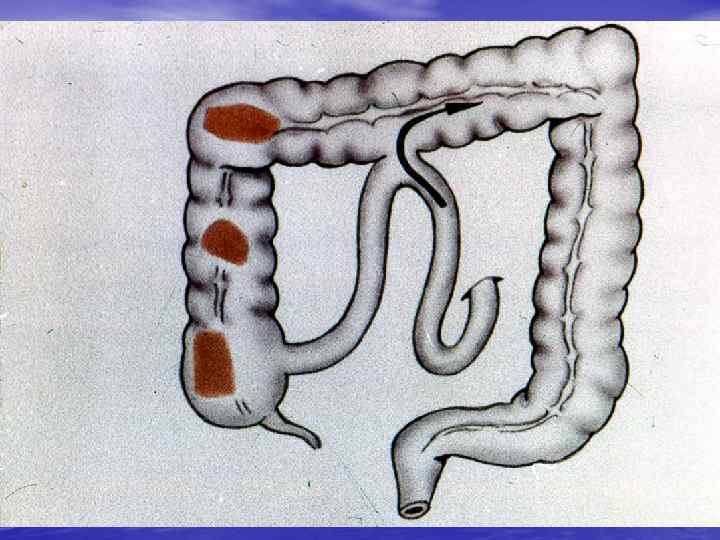
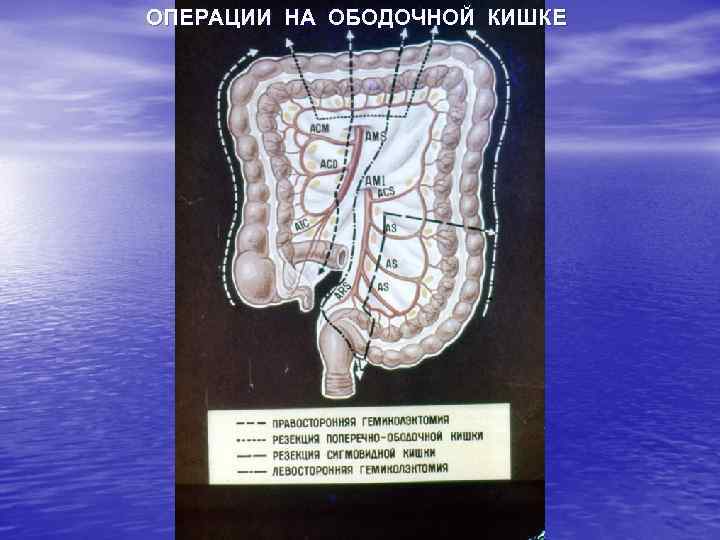 ОПЕРАЦИИ НА ОБОДОЧНОЙ КИШКЕ
ОПЕРАЦИИ НА ОБОДОЧНОЙ КИШКЕ



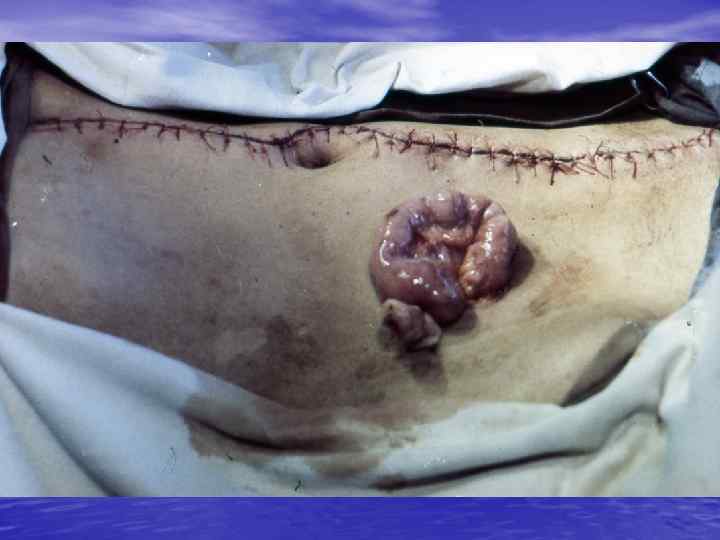
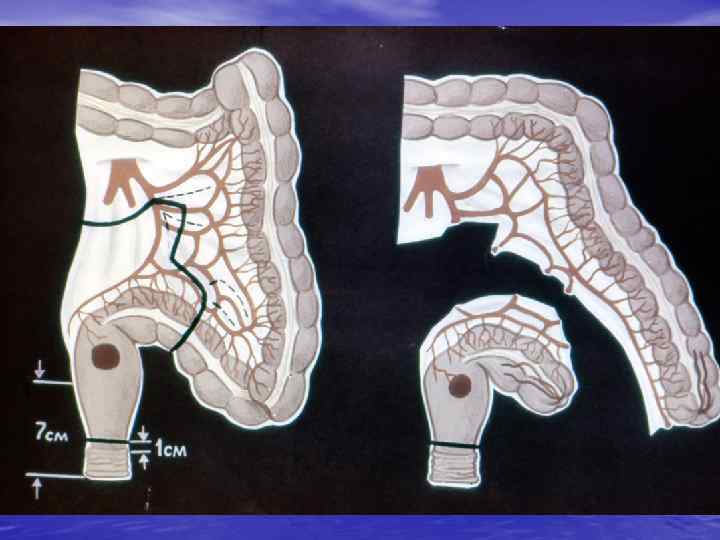

 ВИДЫ АНАСТОМОЗОВ 1. КОНЕЦ В КОНЕЦ 2. КОНЕЦ В БОК 3. БОК В БОК 4. ТЕЛЕСКОПИЧЕСКИЙ БЕСШОВНЫЙ АНАСТОМОЗ
ВИДЫ АНАСТОМОЗОВ 1. КОНЕЦ В КОНЕЦ 2. КОНЕЦ В БОК 3. БОК В БОК 4. ТЕЛЕСКОПИЧЕСКИЙ БЕСШОВНЫЙ АНАСТОМОЗ
 Химиотерапевтическое лечение
Химиотерапевтическое лечение
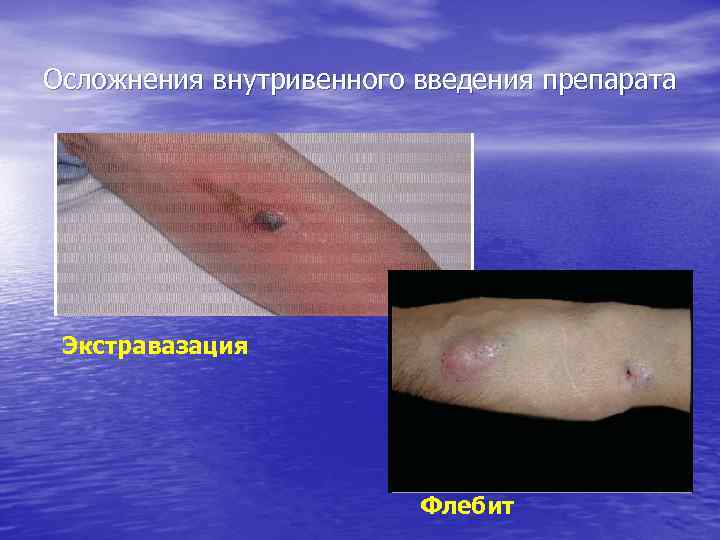 Осложнения внутривенного введения препарата Экстравазация Флебит
Осложнения внутривенного введения препарата Экстравазация Флебит
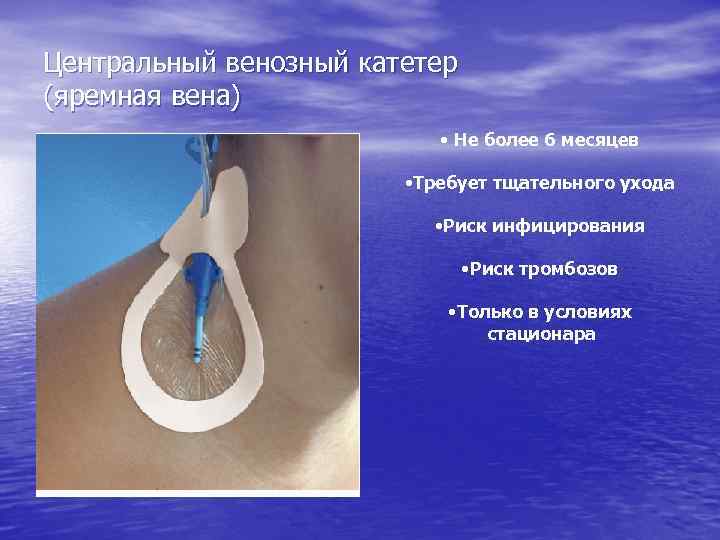 Центральный венозный катетер (яремная вена) • Не более 6 месяцев • Требует тщательного ухода • Риск инфицирования • Риск тромбозов • Только в условиях стационара
Центральный венозный катетер (яремная вена) • Не более 6 месяцев • Требует тщательного ухода • Риск инфицирования • Риск тромбозов • Только в условиях стационара
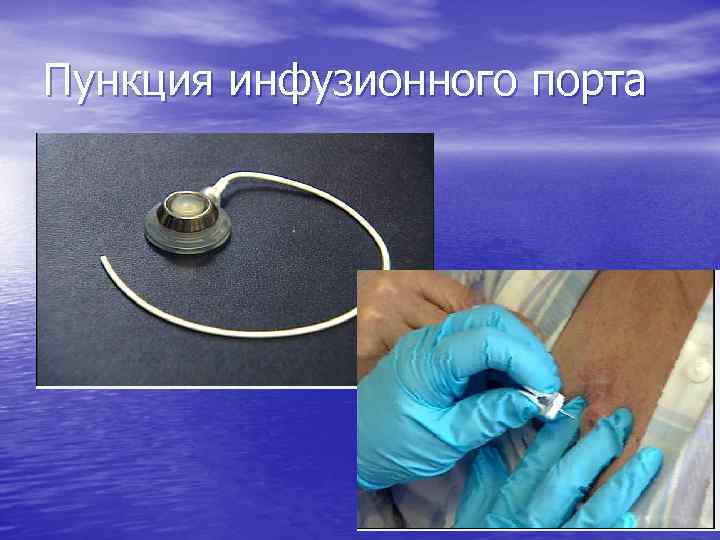 Пункция инфузионного порта
Пункция инфузионного порта
 • Для пункции порта используется специальная • • игла Губера. Она имеет особую форму острия, исключающую повреждение силиконовой мембраны порта. Процедура пункции легковыполнима обученной медицинской сестрой и занимает несколько минут. В течение курса лечения уход за пластиковой инфузионной системой такой же, как при установленном центральном венозном катетере.
• Для пункции порта используется специальная • • игла Губера. Она имеет особую форму острия, исключающую повреждение силиконовой мембраны порта. Процедура пункции легковыполнима обученной медицинской сестрой и занимает несколько минут. В течение курса лечения уход за пластиковой инфузионной системой такой же, как при установленном центральном венозном катетере.
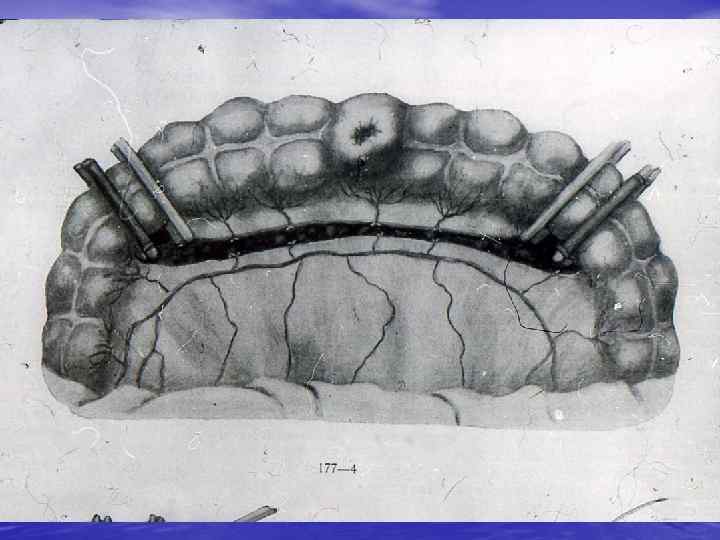
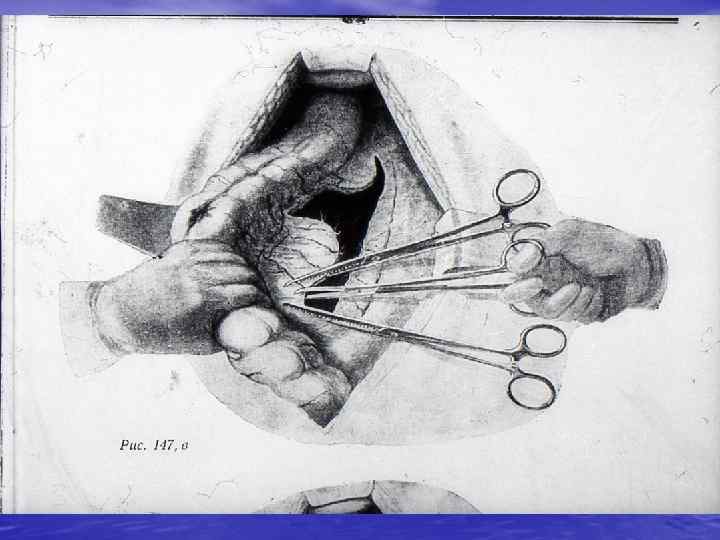
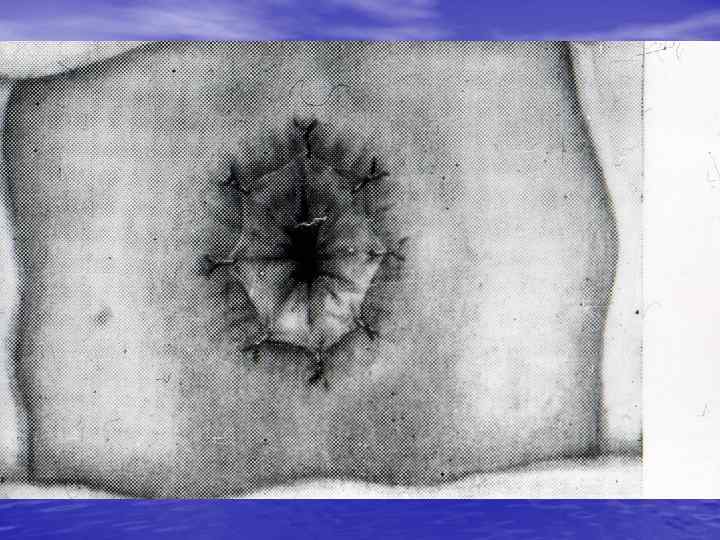
 ВИДЫ КИШЕЧНОГО ШВА 1. ОДНОРЯДНЫЙ УЗЛОВОЙ ШОВ С УЗЕЛКАМИ ВНУТРЬ ПРОСВЕТА ПО ПИРОГОВУ ─ МАТЕШУКУ 2. ОДНОРЯДНЫЙ НЕПРЕРЫВНЫЙ ШОВ 3. ДВУХРЯДНЫЙ УЗЛОВОЙ ШОВ 4. МЕХАНИЧЕСКИЙ ШОВ
ВИДЫ КИШЕЧНОГО ШВА 1. ОДНОРЯДНЫЙ УЗЛОВОЙ ШОВ С УЗЕЛКАМИ ВНУТРЬ ПРОСВЕТА ПО ПИРОГОВУ ─ МАТЕШУКУ 2. ОДНОРЯДНЫЙ НЕПРЕРЫВНЫЙ ШОВ 3. ДВУХРЯДНЫЙ УЗЛОВОЙ ШОВ 4. МЕХАНИЧЕСКИЙ ШОВ
 ПРОГНОЗ Основными факторами, влияющими на прогноз, являются: местная распространенность процесса, глубина прорастания стенки, макроскопическая форма роста, гистотип, степень дифференцировки опухоли, стадия заболевания. Прогноз благоприятнее при начальных стадиях, экзофитной форме роста, высокой степени дифференцировки опухоли.
ПРОГНОЗ Основными факторами, влияющими на прогноз, являются: местная распространенность процесса, глубина прорастания стенки, макроскопическая форма роста, гистотип, степень дифференцировки опухоли, стадия заболевания. Прогноз благоприятнее при начальных стадиях, экзофитной форме роста, высокой степени дифференцировки опухоли.
 РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ 1. ЗНАЧИТЕЛЬНО ХУЖЕ У БОЛЬНЫХ С РАЗВИВШЕЙСЯ КИШЕЧНОЙ НЕПРОХОДИМОСТЬЮ 2. У МОЛОДЫХ ХИРУРГОВ ЛЕТАЛЬНОСТЬ ЗАКОНОМЕРНО МЕНЬШЕ, ЧЕМ У МОЛОДЫХ СПЕЦИАЛИСТОВ 3. РЕЗУЛЬТАТЫ ОПЕРАЦИЙ ЛУЧШЕ В СПЕЦИАЛИЗИРОВАННЫХ КЛИНИКАХ 4. МЕНЬШЕ ПЛОХИХ РЕЗУЛЬТАТОВ У БОЛЬНЫХ С 1 -ОЙ СТАДИЕЙ ЗАБОЛЕВАНИЯ 5. ОПЕРИРОВАННЫЕ В МОЛОДОМ ВОЗРАСТЕ БОЛЬНЫЕ ЖИВУТ МЕНЬШЕ. ПЯТИЛЕТНЯЯ ВЫЖИВАЕМОСТЬ ДО 40 ЛЕТ ─ ЛИШЬ 24%, ПОЗЖЕ ─ 55%.
РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ 1. ЗНАЧИТЕЛЬНО ХУЖЕ У БОЛЬНЫХ С РАЗВИВШЕЙСЯ КИШЕЧНОЙ НЕПРОХОДИМОСТЬЮ 2. У МОЛОДЫХ ХИРУРГОВ ЛЕТАЛЬНОСТЬ ЗАКОНОМЕРНО МЕНЬШЕ, ЧЕМ У МОЛОДЫХ СПЕЦИАЛИСТОВ 3. РЕЗУЛЬТАТЫ ОПЕРАЦИЙ ЛУЧШЕ В СПЕЦИАЛИЗИРОВАННЫХ КЛИНИКАХ 4. МЕНЬШЕ ПЛОХИХ РЕЗУЛЬТАТОВ У БОЛЬНЫХ С 1 -ОЙ СТАДИЕЙ ЗАБОЛЕВАНИЯ 5. ОПЕРИРОВАННЫЕ В МОЛОДОМ ВОЗРАСТЕ БОЛЬНЫЕ ЖИВУТ МЕНЬШЕ. ПЯТИЛЕТНЯЯ ВЫЖИВАЕМОСТЬ ДО 40 ЛЕТ ─ ЛИШЬ 24%, ПОЗЖЕ ─ 55%.
 Химиотерапия проводится в метастатической стадии как самостоятельный этап лечения, а также как НАПХТ и АПХТ. Применяют 5 -фторурацил, эуфтин, митомицин, кселода, доксорубицин, иринотекан, препараты платины, токсодер, толудекс. Улучшает отдалённые результаты
Химиотерапия проводится в метастатической стадии как самостоятельный этап лечения, а также как НАПХТ и АПХТ. Применяют 5 -фторурацил, эуфтин, митомицин, кселода, доксорубицин, иринотекан, препараты платины, токсодер, толудекс. Улучшает отдалённые результаты
 Химиотерапия эффективна в метастатической стадии; при прорастании стенки кишки, учитывая высокий риск рецидива в тазовых органах. Используют такие препараты, как 5 фторурацил, томудекс, элоксатин, фарморубицин (до 3 -5 курсов).
Химиотерапия эффективна в метастатической стадии; при прорастании стенки кишки, учитывая высокий риск рецидива в тазовых органах. Используют такие препараты, как 5 фторурацил, томудекс, элоксатин, фарморубицин (до 3 -5 курсов).
 Адъювантная терапия • Основная цель: - увеличение общей и безрецидивной выживаемости • Оптимизация лечения: - использование высокоэффективной и безопасной химиотерапии, без снижения качества жизни
Адъювантная терапия • Основная цель: - увеличение общей и безрецидивной выживаемости • Оптимизация лечения: - использование высокоэффективной и безопасной химиотерапии, без снижения качества жизни
 Метастатический колоректальный рак • Позднее обращение и как следствие выявление поздних стадий процесса, когда радикальное лечение уже невозможно • 30, 7% первично зарегистрированных больных умирают в течение 1 года после установления диагноза • Радикальному хирургическому лечению подвергается лишь 42 -43% больных.
Метастатический колоректальный рак • Позднее обращение и как следствие выявление поздних стадий процесса, когда радикальное лечение уже невозможно • 30, 7% первично зарегистрированных больных умирают в течение 1 года после установления диагноза • Радикальному хирургическому лечению подвергается лишь 42 -43% больных.
 Лечение метастатического колоректального рака • Основные цели: 1. Снизить выраженность симптомов заболевания 2. Улучшить качество жизни больных 3. Продлить период ВБП и ОВ • Актуальные вопросы оптимизации: 1. Повысить эффективность 2. Улучшить безопасность 3. Упростить сложные комбинации 4. Повысить удобство применения для пациентов
Лечение метастатического колоректального рака • Основные цели: 1. Снизить выраженность симптомов заболевания 2. Улучшить качество жизни больных 3. Продлить период ВБП и ОВ • Актуальные вопросы оптимизации: 1. Повысить эффективность 2. Улучшить безопасность 3. Упростить сложные комбинации 4. Повысить удобство применения для пациентов
 5 - летняя выживаемость больных раком толстой кишки в зависимости от стадии заболевания Стадия (AJCC 6) 5 -летняя выживаемость (%) I = T 1 or T 2, N 0 93* II a = T 3, N 0 85* II b = T 4, N 0 72* III a = T 1 или T 2, N 1 60†– 83* III b = T 3 или T 4, N 1 42†– 64* III c = Tx, N 2 27†– 44* Адъювантная терапия не показана Возможна адъювантная терапия? Адъювантная терапия показана *SEER database – O’Connell et al. J Natl Cancer Inst 2004 National Cancer Database – Greene et al. Ann Surg 2002 †US
5 - летняя выживаемость больных раком толстой кишки в зависимости от стадии заболевания Стадия (AJCC 6) 5 -летняя выживаемость (%) I = T 1 or T 2, N 0 93* II a = T 3, N 0 85* II b = T 4, N 0 72* III a = T 1 или T 2, N 1 60†– 83* III b = T 3 или T 4, N 1 42†– 64* III c = Tx, N 2 27†– 44* Адъювантная терапия не показана Возможна адъювантная терапия? Адъювантная терапия показана *SEER database – O’Connell et al. J Natl Cancer Inst 2004 National Cancer Database – Greene et al. Ann Surg 2002 †US


