лекция 8 6 курс ХПН амбулаторная .ppt
- Количество слайдов: 84

«САНКТ-ПЕТЕРБУРГСКИЙ МЕДИКО-СОЦИАЛЬНЫЙ ИНСТИТУТ» ДИСЦИПЛИНА «ПОЛИКЛИНИЧЕСКАЯ ТЕРАПИЯ» По специальности «Лечебное дело» 6 КУРС X СЕМЕСТР Паренхиматозные заболевания почек в практике участкового терапевта. Диагностическая и лечебная тактика участкового врача. Ведение пациентов с ХПН участковым врачом терапевтом. Лектор доктор мед. наук, профессор Пальгова Людмила Константиновна

• ХБП – понятие наднозологическое. Причины выделения этого понятия базируются на единстве основных патогенетических механизмов прогрессирования патологического процесса в почечной ткани, общности факторов риска заболевания при различных повреждениях почек разной этиологии. Эти обстоятельства определяют общность способов первичной и вторичной профилактики.

Общие механизмы прогрессирования хронических заболеваний почек Группы Факторы Функциональноадаптивные механизмы • • • Структурно Клеточные адаптивные механизмы • Увеличение диаметра капилляров клубочка • Гипертрофия структур почек • Дисбаланс между синтезом и деградацией матрикса соединительной ткани почек • Гломерулосклероз • Тубуло-интерстициальный склероз Гиперперфузия и гиперфильтрация в клубочках Внутриклубочковая гипертензия Гипоперфузия почек Гипоксия интерстиция Нарушение почечного транспорта белка (протеинурия) • Активация РААС

Общие механизмы прогрессирования хронических заболеваний почек Группы Факторы Изменения экспрессии медиаторов клеточного и структурного повреждения • Цитокины • Факторы роста • Пептиды (макромолекулы) Метаболические и эндокринные механизмы • • Высокое потребление белка Дислипопротеидемия Нарушения минерального обмена Гиперпаратиреоидизм Гиперурикемия Гипергомоцистеинемия Анемия Врожденные и генетические факторы • • Врожденное уменьшение количества нефронов Полиморфизм генов, контролирующих экспрессию нефротропных биологически активных веществ

Факторы, ускоряющие прогрессирование хронических заболеваний почек: • • • Системная артериальная гипертония Внутриклубочковая гипертония Высокобелковая диета Протеинурия Гиперурикемия Инсулинорезистентность Дислипидемия Инфекции Обструкция мочевыводящих путей Беременность Нефротоксины, лекарства

Хроническая болезнь почек. «Почечное повреждение» или снижение СКФ < 60 мл/мин в течение более 3 месяцев (Национальный почечный фонд США, 2002) Критерии диагностики ХБП: 1. наличие любых клинических маркеров повреждения почек, включая изменения состава мочи и крови, подтвержденных с интервалом не менее 3 месяцев; 2. любые маркеры необратимых структурных изменений органа, выявленные однократно прижизненном морфологическом исследовании органа или при его визуализации; 3. снижение скорости клубочковой фильтрации (СКФ) < 60 мл/мин/1, 73 м в течение трех и более месяцев, вне зависимости от наличия других признаков повреждения почек.
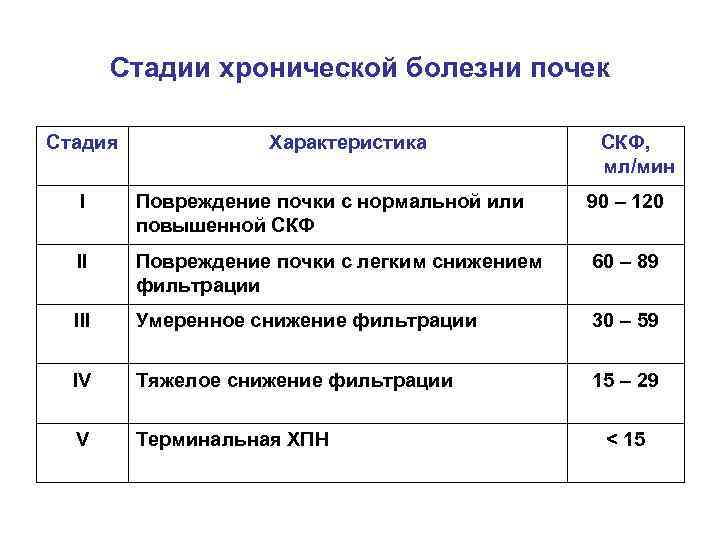
Стадии хронической болезни почек Стадия Характеристика СКФ, мл/мин I Повреждение почки с нормальной или повышенной СКФ 90 – 120 II Повреждение почки с легким снижением фильтрации 60 – 89 III Умеренное снижение фильтрации 30 – 59 IV Тяжелое снижение фильтрации 15 – 29 V Терминальная ХПН < 15

Классификация хронической почечной недостаточности используемая в повседневной клинической практике. • Начальная (латентная) стадия – СКФ 80 -40 мл/мин. Клинически: полиурия, АГ (у 50% больных). Лабораторно: легкая анемия. • Консервативная стадия – СКФ 40 -10 мл/мин. Клинически: полиурия, никтурия, АГ. Лабораторно: умеренная анемия, креатинин 145 -700 мкмоль/л. • Терминальная стадия – СКФ менее 10 мл/мин. Клинически: олигурия. Лабораторно: креатинин более 700 -800 мкмоль/л, выраженная анемия, гиперкалиемия, гипернатриемия, гиперфосфатемия, метаболический ацидоз.

Расчетный метод определения СКФ (140 – возраст, лет) × масса тела, кг СКФ, мл/мин = 0, 81 × креатинин крови, мкмоль/л (для женщин полученный результат умножить на 0, 85) Существует формула расчета скорости клубочковой фильтрации предложенная по итогам исследования MDRD (Modification of Diet in Renal Disease). Упрощенный вариант уравнения MDRD, который требует знания только концентрации сывороточного креатинина, возраста, пола и расы больного: СКФ, мл/мин/1, 73 м 2 =186 х (Scr)-1, 154 х (Вз)-0, 20 3 х (0, 742 ж) х (1, 210 аа), Где: Scr – мг/100 мл = Scr мкмоль/л: 88, 4; Вз – возраст, г; ж – женщины; аа – афроамериканцы.

Расчетный клиренс креатинина • формула MDRD: р. СКФ мл/мин : 1, 73 м² поверхности тела = 186, 3 • (креатинин крови в мг%– 1. 154) • (воз- раст– 0. 203) • (0, 742 для женщин) • (1, 21 для афроамериканцев); • формула Cockroft-Gault: р. СКФ мл/мин : 1, 73 м² поверхности тела = [(140 – возраст) • вес кг/креатинин крови мг% • 72] • (0, 85 для женщин).
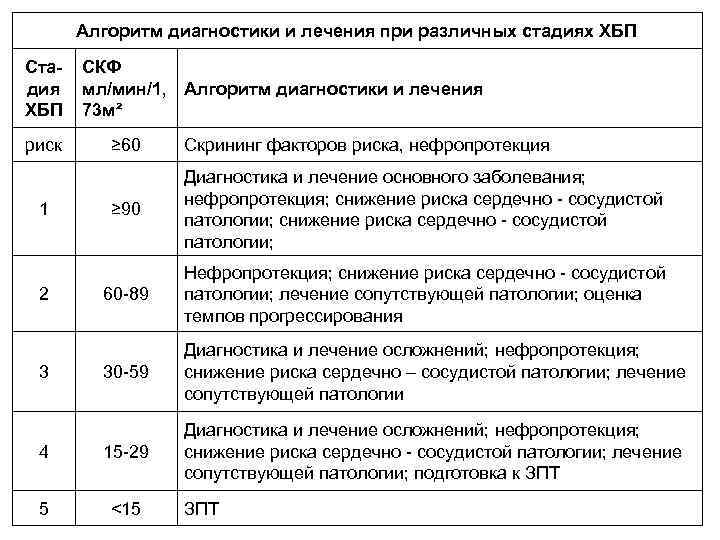
Алгоритм диагностики и лечения при различных стадиях ХБП Ста- СКФ дия мл/мин/1, Алгоритм диагностики и лечения ХБП 73 м² риск ≥ 60 Скрининг факторов риска, нефропротекция ≥ 90 Диагностика и лечение основного заболевания; нефропротекция; снижение риска сердечно - сосудистой патологии; 60 -89 Нефропротекция; снижение риска сердечно - сосудистой патологии; лечение сопутствующей патологии; оценка темпов прогрессирования 30 -59 Диагностика и лечение осложнений; нефропротекция; снижение риска сердечно – сосудистой патологии; лечение сопутствующей патологии 4 15 -29 Диагностика и лечение осложнений; нефропротекция; снижение риска сердечно - сосудистой патологии; лечение сопутствующей патологии; подготовка к ЗПТ 5 <15 1 2 3 ЗПТ

Особенности клинической картины • Для ранних (1 -3) стадий ХБП характерно бессимптомное течение. • Оценка СКФ и альбуминурии/протеинурии – основной метод в первичной диагностике почечной дисфункции. • Микроальбуминурия (МАУ) – выделение с мочой количеств альбумина, не превышающих 300 мг/сутки (или 300 мг/г). • МАУ может быть выявлена только с помощью специальных методов исследования. • МАУ коррелирует с генерализованной эндотелиальной дисфункции, лежащей в основе развития атеросклероза. Наиболее частыми причинами МАУ являются артериальная гипертония и сахарный диабет.

Протеинурия • Протеинурия может быть следствием основного гломерулярного заболевания или результатом повышения внутриклубочкового давления по мере умень- шения массы действующих нефронов на фоне ХБП Факторы повреждающего эффекта протеинурии • локальный синтез провоспалительных цитокинов и рекрутирование воспалительных клеток в интерстиций; • образование профибротических факторов, ведущих к фиброзу интерстиция; • трансдифференциация клеток канальцевого эпителия в фибробласты. • Протеинурия также является независимым фактором риска развития сердечно - сосудистых осложнений. • Воздействие на протеинурию является основным компонентом нефропротективной стратегии. • Целевым является снижение протеинурии до 0, 3 г/сут и менее. • МАУ – показания для назначения ИАПФ и БРА – в максимально переносимой дозе. • При гломерулонефритах, системной красной волчанке, васкулитах, амилоидозе по соответствующим показаниям проводится патогенетическая терапия, направленная на контроль основного заболевания.

Артериальная гипертензия • АГ может быть как причиной, так и следствием ХБП. В любом случае уровень АД подлежит жесткому контролю, поскольку плохо контролируемая гипертензия ведет к более быстрому снижению почечной функции и повышает риск сердечнососудистых осложнений. Целевые значения АД у больных с ХБП зависят от наличия протеинурии и основного заболевания: • больные без протеинурии: – начинать терапию при АД 140/90 мм рт. ст. ; – целевое АД 130/80 мм рт. ст. ; • больные с протеинурией: – начинать терапию при АД 130/80 мм рт. ст. ; – целевое АД 120/75 мм рт. ст. ; • больные с сахарным диабетом: – целевое АД 120/75 мм рт. ст.

Нефропротективная стратегия • изменение образа жизни: отказ от курения, физические упражнения, борьба с ожирением; • строгий контроль АД; • контроль липидов; • контроль гликемии (при диабете); • назначение низких доз Аспирина (75 мг/сут).

Анемия является фактором риска прогрессирования ХБП и сердечно- сосудистых осложнений. Причиной ренальной анемии является уменьшение синтеза эритропоэтина по мере снижения массы действующей паренхимы почек. К анемии могут также привести следующие причины: • дефицит железа (выявляется у 40% больных с ХБП); • кровопотери; • дефицит фолатов; • дефицит В 12; • гемолиз; • миелома; миелодиспластический синдром; • хроническое воспаление.

Лечение анемии • При уровне ферритина <100 мг/дл и гемоглобина <110 г/л пациентам с ХБП 3— 4 -й стадии назначают препараты железа внутрь (глюканат железа — Тотема, сульфат железа — Ферро-Фольгама, Сорбифер, Тардиферон в дозе 200 мг/сут в пересчете на элементарное железо) • Для внутривенного введения используются сахарат железа (Венофер по 100 мг 2 раза в неделю) или глюконат железа • При нормальных показателях обмена железа и уровне гемоглобина <100 г/л больным с ХБП 3— 4 -й стадии показано назначение эпоэтина-α (Эпрекс) или эпоэтина -β (Рекормон) в дозе 80— 120 МЕ/кг в неделю подкожно (недельная доза должна быть разделе- на на 2— 3 инъекции). Стандартная дозировка — по 2 000 МЕ × 3 раза в неделю.

Коррекция гиперкалиемии • калий 5, 5— 6, 0 ммоль/л — ограничение калийсодержащих продуктов в пище, лекарственный анамнез, плановый контроль калия крови; • калий 6, 1— 6, 5 ммоль/л — отмена и. АПФ и БРА, исключение калийсодержащих продуктов, экстренный контроль калия крови; • калий >6, 5 ммоль/л — экстренная госпитализация.

Диета и питание при ХБП • ограничение потребления поваренной соли — не более 5 г/сут: • ограничение потребления жидкости (при ХБП 4 -й стадии это необходимо для предупреждения гипергидратации); • ограничение калия — исключить бананы, виноград, сухофрукты, ананасы, фруктовые соки, картофель, помидоры, кукурузу, грибы, шоколад; • ограничение фосфатов (при любом повышении ПТГ или при уровне фосфора >1, 5 ммоль/л) — ограничить/исключить молоко и кисломолочные продукты, сыр, мороженое, шоколад, пиво, колу, субпродукты, бобовые, орехи, цельнозерновые продукты, крупы; • достаточное потребление углеводов и полиненасыщенных жиров за счет сахара, варенья, мармелада (энергетическая ценность пищевого рациона должна составлять 30— 35 ккал/кг/сут). • При сахарном диабете сочетание диабетической и почечной диеты создает дополнительные трудности, однако необходимо помнить — пациент не должен голодать.

Подготовка к заместительной почечной терапии • Психологическая подготовка, формирование доступа, постановка на учет для трансплантации почки должны начинаться при ХБП 4 -й стадии в нефрологической клинике/центре.

Показания для направления к нефрологу • при р. СКФ <30 мл/мин (всех больных); • при р. СКФ <60 мл/мин, если имеется один из следующих признаков: – прогрессирующее снижение р. СКФ более 10 мл/мин/м² за 2 года; – микрогематурия; – протеинурия; – >15% снижения р. СКФ при назначении и. АПФ и БРА (ишемическая нефропатия); – возможное системное заболевание (СКВ, миелома); – гемоглобин <110 г/л, несмотря на коррекцию внепочечных факторов (железо, В 12 и т. д. ); – отклонения в показателях кальция и фосфора; – ПТГ >70 нг/мл; – повышение АД ≥ 150/90 мм рт. ст. на фоне трехкомпонентной гипотензивной терапии;

Показания для направления к нефрологу • при р. СКФ >60 мл/мин, если имеются другие проявления почечного повреждения: – выраженная протеинурия или нефротический синдром; – сочетание гематурии и протеинурии; – изменения по данным визуализирующих методов исследования; – семейный анамнез, отягощенный по заболеваниям почек; – другие показания — подозрение на острую почечную недостаточность.
Нефритический синдромгломерулонефрит

Острый нефритический синдром. Острый диффузный гломерулонефрит. Острое иммуновоспалительное заболевание почек с первоначальным преимущественным поражением клубочков и вовлечением в патологический процесс всех почечных структур, клинически проявляющееся почечными и внепочечными симптомами.

ЭТИОЛОГИЯ ОНС • Инфекции: бактериальные (стрептококк, стафилококк и др. ); вирусные (гепатит В, гепатит С и др. ); паразитарные. • Токсические вещества (органические растворители, алкоголь, свинец, ртуть, лекарства и др. ). • Экзогенные неинфекционные антигены, действующие с вовлечением иммунных механизмов, в том числе по типу атопии: вакцины, сыворотки • Эндогенные антигены (редко): ДНК, опухолевые, мочевая кислота. • Системные заболевания: СКВ, васкулит, болезнь Шенлейн-Геноха, наследственный легочно-почечный синдром Гудпасчера.

Клиническая картина. • Заболевания характерно преимущественно для детей и молодых людей. • Развивается через 2 -3 недели после перенесенной инфекции, чаще всего стрептококковой. • Синдромы: – Острого воспаления клубочков – Сердечно-сосудистый синдром – Отечный синдром – Церебральный синдром – Ангиоспастическая энцефалопатия - эклампсия.

Синдром острого воспаления клубочков • • • • боли в поясничной области с обеих сторон, ↑ температуры тела, олигурия, моча красноватая или цвета «мясных помоев» , протеинурия, микрогематурия, цилиндрурия, эпителиальные клетки в моче, ↓ клубочковой фильтрации, лейкоцитоз, ↑ СОЭ, ↑ Ig. G, Ig. M, гиперкоагуляция.

Сердечно-сосудистый синдром • • • одышка, редко кровохарканье, АГ, возможно развитие острой ЛЖ наклонность к брадикардии, изменение глазного дна – сужение артериол, феномен перекреста, • иногда отек соска зрительного нерва, точечные кровоизлияния. • На ЭКГ диффузные изменения миокарда.

Отечный синдром: «бледные» отеки преимущественно в области лица, век (появляются утром), в тяжелых случаях - анасарка, гидроторакс, гидроперикард, асцит.

Церебральный синдром • головная боль, • тошнота, рвота, • туман перед глазами, снижение зрения, • повышенная мышечная и психическая возбудимость, • двигательное беспокойство; • понижение слуха, • бессонница.

Ангиоспастическая энцефалопатия - эклампсия. • • • тонические, затем клонические судороги мышц конечностей, дыхательной мускулатуры и диафрагмы; полная потеря сознания; цианоз лица и шеи; набухание шейных вен; зрачки широкие; изо рта вытекает пена, окрашенная кровью; дыхание шумное, храпящее; пульс редкий, напряжен, АД высокое; ригидность мышц; патологические рефлексы.

Лечение. • Режим постельный в среднем на 2 -4 недели. • Лечебное питание: – Ограничение поваренной соли и воды. – Ограничение простых углеводов. – Ограничение белка. – Снижение энергетической ценности рациона с учетом уровня энергозатрат организма. – Исключение из рациона экстрактивных веществ и полное обеспечение потребности организма больного в витаминах и минеральных веществах.

• Этиологическое лечение – пенициллин в/м по 500. 000 ЕД каждые 4 часа в течение 10 -14 дней. полусинтетические пенициллины – оксациллин, ампиокс в/м по 0, 5 г 4 р/д, эритромицин по 0, 25 г 6 р/д. • Патогенетическое лечение: – иммунодепрессантная терапия – преднизолон 1 мг/кг в сут. - течение 1, 5 -2 мес. – лечение антикоагулянтами и антиагрегантами – Лечение ИАПФ НЕ НАЗНАЧАЮТСЯ: НПВС, аминохинолиновые соединения.

• Симптоматическое лечение: – Лечение АГ. – Лечение отечного синдрома. – Лечение гематурического синдрома – аминокапроновая кислота по 3 г каждые 6 ч в теч. 5 -7 дней. • Лечение осложнений острого ГН: – Лечение острой ЛЖ недостаточности: • Кровопускание в объеме 500 мл. • Эуфиллин 2, 4%-10 мл в 10 мл изотонического р -ра. • Строфантин 0, 05%-0, 5 мл в 20 мл 40% р-ра глюкозы. • Ганглиоблокатор – арфонад 250 мг в 500 мл 5% р-ра глюкозы.

Лечение ангиоспастической энцефалопатии: • Режим голода и жажды, строгий постельный режим. • Кровопускание. • Магния сульфат в/м 10 мл 25% р-ра, 2 -4 р/д. • Эуфиллин. • Фуросемид 80 -120 мг. • в/в 2 мл 0, 25% р-ра дроперидола. • Люмбальная пункция, жидкость выпускается до скорости ее вытекания 60 капель в минуту. Лечение ОПН: • При неэффективности медикаментозной терапии – гемодиализ.

Быстропрогрессирующий нефритический синдром. Быстропрогрессирующий ГН. Особая форма ГН, характеризующаяся: • быстро прогрессирующим течением, • тяжелыми клиническими проявлениями, • своеобразными морфологическими изменениями в клубочках почек (пролиферация эпителиальных клеток с образованием полулуний и очаговым и сегментарным некрозом), • рано начинающейся и быстро нарастающей почечной недостаточностью, • заканчивающаяся летальным исходом в течение короткого срока – от 2 -3 недель до 12 месяцев.

Этиология • Ассоциирование с различными инфекционными системными и опухолевыми заболеваниями. • Системных заболевания. • Идиопатический.

Патогенез • Образование антител к базальной мембране - иммунокомплексное повреждение клубочков • в ряде случаев развитие некротизирующего артериита. • При отсутствии иммунных депозитов развитие БПГН часто связывают с антителами против цитоплазмы нейтрофилов, лизосом моноцитов.

Клиническая картина • Бурное начало напоминает классический вариант острого ГН. • Основные признаки: • общая слабость, • боли в пояснице, • повышение температуры тела, • головная боль, • отсутствие аппетита, • боли в области сердца, отеки, • АГ, • снижение остроты зрения, • олигурия, иногда макрогематурия, • бледность кожи. Характерна прогрессирующая почечная недостаточность.

Лабораторные данные • КАК: анемия, гиперлейкоцитоз со сдвигом влево, увеличение СОЭ. • БАК: гипоальбуминемия, гипергаммаглобулинемия, высокий уровень креатинина, мочевины, сиаловых кислот, фибрина, холестерина. • ОАМ: относительная плотность мочи вначале высокая, затем быстро падает, значительная протеинурия, микро- или макрогематурия, цилиндрурия. • Проба по Зимницкому – изогипостенурия. • Проба Реберга – снижение клубочковой фильтрации на 50% в течение 3 месяцев. • ИИ: антитела к гломерулярной базальной мембране, антинейтрофильные цитоплазматические антитела, циркулирующие ИК.

Инструментальные исследования. • Офтальмоскопия: выраженная ретинопатия с отслойкой сетчатки. • Радиоизотопное и УЗ сканирование почек: диффузный характер изменений, вначале почки могут быть увеличены, но постепенно уменьшаются. • Пункционная биопсия: десквамация и пролиферация эпителия капсулы, который в виде полулуний заполняет просвет капсулы, облитерация боуменовых пространств, некроз и гиалиноз клубочков, дистрофические изменения канальцев.

Лечение БПГН. • Постельный режим. • Диета № 7 с ограничением соли и жидкости, а при развитии ХПН – с ограничением белка. • Сочетанная терапия цитостатиками, преднизолоном, гепарином, курантилом. Курс лечения проводят длительно. • Пульс-терапия метилпреднизолоном ежедневно в/в кап. 1000 мг в течение 3 дней. • Пульс-терапия сверхвысокими дозами циклофосфамида 800 -1200 мг в/в капельно. • Плазмоферез. • Гемодиализ. • Симптоматическая гипотензивная, диуретическая терапия. • Пересадка почки.

Хронический нефритический синдром (хронический гломерулонефрит) – гетерогенная по происхождению и патоморфологии группа заболеваний, характеризующаяся иммуновоспалительным поражением клубочков, канальцев и интерстиция обеих почек и прогрессирующим течением, в результате чего развиваются нефросклероз и хроническая почечная недостаточность.

Этиология • После перенесенного острого ГН. • Первично-хронический ГН без предшествующего острого периода. • Генетическая предрасположенность к развитию хронического ГН.

Морфологическая классификация хронического гломерулонефрита (цит. : Thomson, Charleworth, 1994) I. Минимальные изменения в клубочках или их отсутствие по данным световой микроскопии 1. Гломерулонефрит с минимальными изменениями 2. Заболевание почек с истончением базальной мембраны II. Диффузное поражение клубочков 1. Мембранозный гломерулонефрит 2. Мембранозно-пролиферативный (мезангиокапиллярный) гломерулонефрит а) тип I - субэндотелиальные депозиты б) тип II – плотные интрамембранные депозиты (болезнь плотныхдепозитов) 3. Диффузный мезангиопролиферативный гломерулонефрит а) с мезангиальными депозитами Ig. A б) без мезангиальных депозитов Ig. A III. Очаговые поражения клубочков 1. Очаговый и сегментарный гломерулосклероз и гиалиноз 2. Очаговый и сегментарный пролиферативный гломерулонефрит а) с мезангиальными депозитами Ig. A б) без мезангиальных депозитов Ig. A

Клинико-морфологические формы хронического ГН. • Гломерулонефрит с минимальными изменениями • Заболевание почек с истончением базальной мембраны клубочков. • Мембранозный гломерулонефрит. • Мезангиальный гломерулонефрит • Ig. A-нефропатия (болезнь Берже). • Мезангиопролиферативный гломерулонефрит с отложением в почках Ig. M. • Мезангиокапиллярный гломерулонефрит. • Очаговый и сегментарный гломерулосклероз и гиалиноз. • Очаговый и сегментарный пролиферативный гломерулонефрит. • Склерозирующий (фибропластический) гломерулонефрит.

Клиническая классификация хронического гломерулонефрита • нефротический гломерулонефрит; • латентный гломерулонефрит или хронический • гломерулонефрит с изолированным мочевым синдромом; • гематурическая форма ХГ; • гипертонический вариант ХГ; • смешанная форма ХГ; • терминальный хронический гломерулонефрит конечная стадия гломерулонефрита любого типа. И. Е. Тареева.

ОСНОВНЫЕ КЛИНИЧЕСКИЕ СИМПТОМЫ ХГН • • • Часто бессимптомное течение Слабость Быстрая утомляемость Головные боли Уменьшение количества мочи Отеки Изменение цвета мочи Повышение АД Бледность кожных покровов при развитии ХПН

Патогенез ГН • Иммунный воспалительный процесс. • Неиммунные механизмы прогрессирования: – – – Развитие прогрессирующего почечного фиброза. Гемодинамические факторы. Метаболические механизмы. Коагуляционные механизмы. Тубулоинтерстициальный склероз.

Иммунокомплексный ГН. В зависимости от этиологического фактора: • идиопатический пролиферативный ГН, постинфекционный ГН, • нефрит при СКВ, • криоглобулинемии, • вирусном гепатите В, • шунт-нефрит, • ГН при сывороточной болезни, • при геморрагическом васкулите. В зависимости от места образования ИК • ГН с циркулирующими ИК • ГН с местным образованием ИК

Происхождение антигенов в ИК: Экзогенное: • Антигены стрептококков, стафилококков и других бактерий; • Антигены вируса гепатита В и других вирусов; • Чужеродный белок при сывороточной болезни и др. Эндогенное: • Внеклубочковые – антигены (ДНК) ядер клеток СКВ, криоглобулины, компоненты опухолей и др. • Клубочковые – антигены эпителиальных клеток клубочков почек – гликопротеин GP 330, • Мезангиальные антигены, • Антигены базальной мембраны капилляров клубочков, • Эндотелиальные антигены.

1. ИК откладываются под эпителием на базальной мембране капилляров клубочков и в мезангиальной зоне. 2. Перегрузка мезангия ИК 3. Заполнение субэндотелиально-мезангиальную зоны 4. Распространение по субэндотелиальному пространству на периферию капиллярных петель. 5. Активация системы комплемента в клубочках почек. – Повреждение базальной мембраны капилляров клубочков активированными фракциями комплемента и мембраноатакующими комплексами – Привлечение в зону клубочков нейтрофилов и моноцитов – Дегрануляция базофилов и тучных клеток с выделением медиаторов аллергии и воспаления. – Стимуляция фиброза
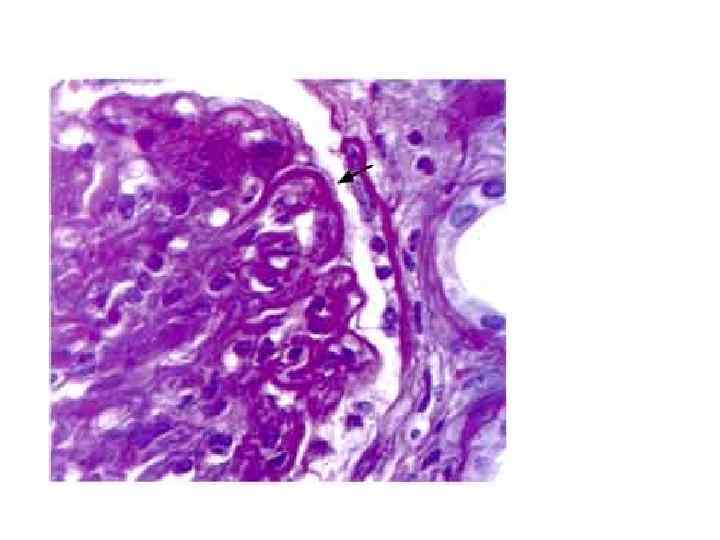

ГН, обусловленный появлением антител к базальной мембране капилляров – антительный ГН. • Характеризуется появлением антител к базальной мембране капилляров клубочков и очень часто – антител к базальной мембране почечных канальцев. Этот вариант ГН может развиваться как изолированное поражение почек или как системное заболевание с вовлечением в процесс почек и легких (синдром Гудпасчера). • Патоморфологическая картина легких при синдроме Гудпасчера – повреждения и разрывы межальвеолярных перегородок, наличие гемосидерина в альвеолярных макрофагах, геморрагии в альвеолах.
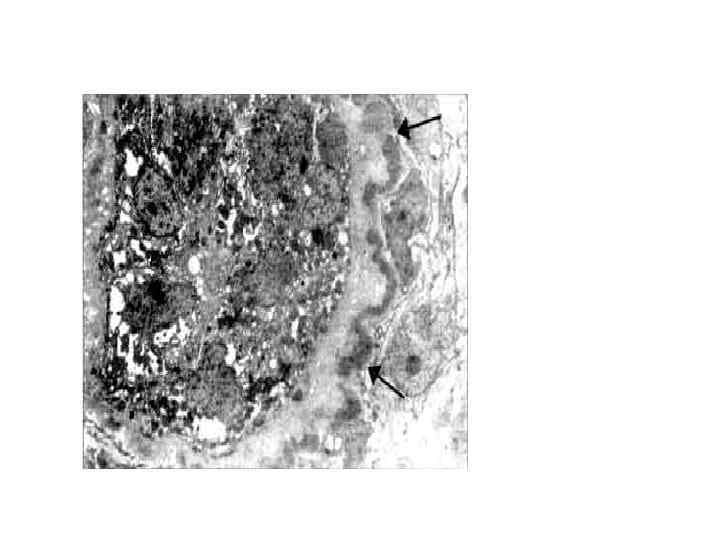
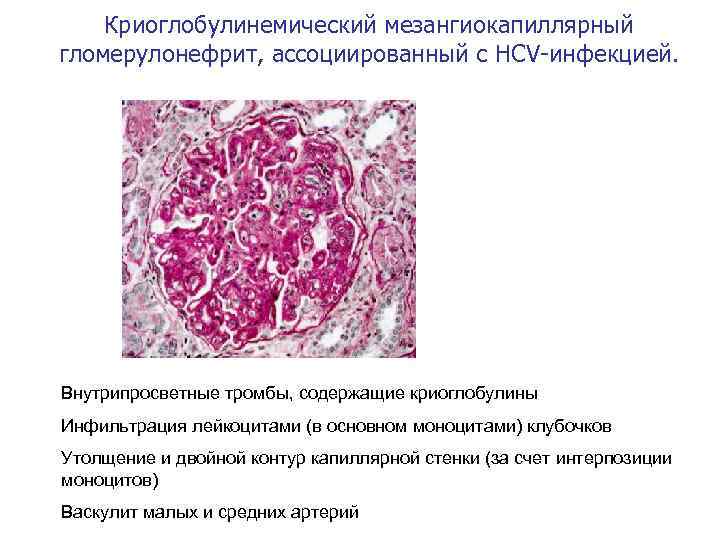
Криоглобулинемический мезангиокапиллярный гломерулонефрит, ассоциированный с HCV-инфекцией. • Внутрипросветные тромбы, содержащие криоглобулины • Инфильтрация лейкоцитами (в основном моноцитами) клубочков • Утолщение и двойной контур капиллярной стенки (за счет интерпозиции моноцитов) • Васкулит малых и средних артерий
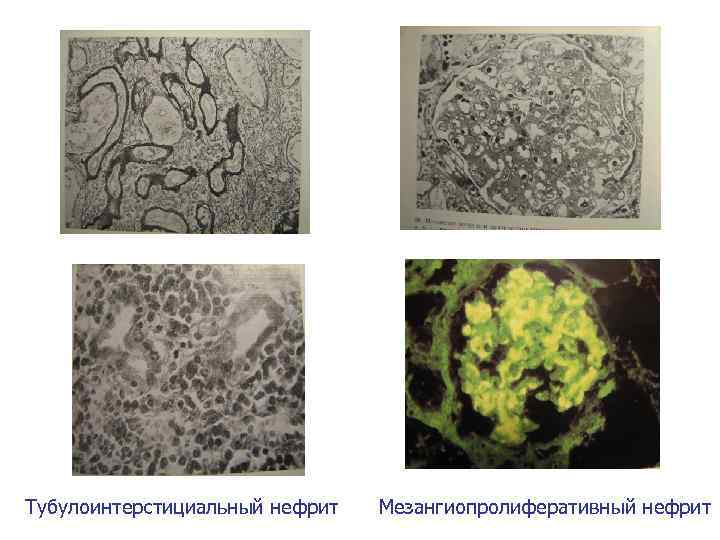
Тубулоинтерстициальный нефрит Мезангиопролиферативный нефрит
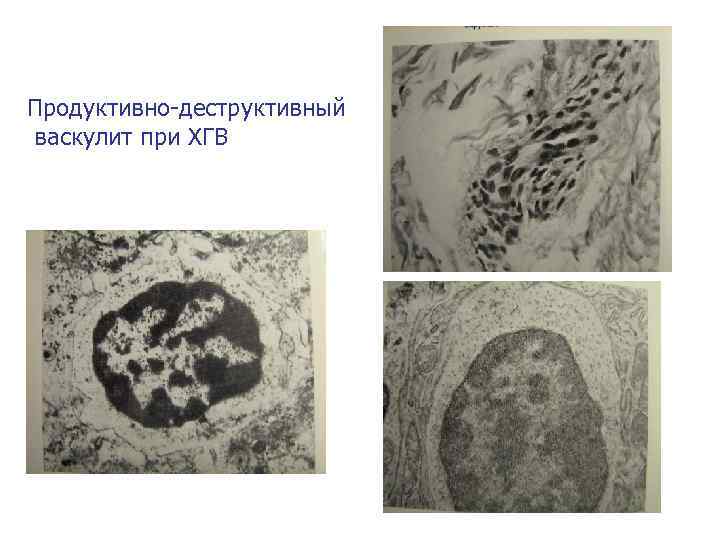
Продуктивно-деструктивный васкулит при ХГВ

ГН, обусловленный молекулярной мимикрией. При молекулярной мимикрии имеется определенное сходство антигена и почечных структур, в результате чего возникает перекрестная реакция антител с компонентами почечной ткани. При иммунофлюоресцентной микроскопии отложения иммуноглобулинов и С 3 -компонента не выявляются или присутствуют в очень небольших количествах.

Малоиммунный ГН. Развивается при: • микроскопическом узелковом полиартериите, • некротизирующем гранулематозе Вегенера, • идиопатическом ренально-лимитированном ГН с полулуниями. Патогенез: 1. появление антинейтрофильных цитоплазматических антител, 2. активизация Fc-рецепторы нейтрофилов, 3. выход лизосомальных протеолитических ферментов, повреждающих почки. 4. повреждение эндотелия сосудов почек.

Механизмы прогрессирования гломерулонефрита • Развитие прогрессирующего почечного фиброза; • гемодинамические факторы; • метаболические механизмы; • коагуляционные механизмы; • тубулоинтерстициальный склероз.

Клинические формы ГН Латентная форма – 10 -25 % всех случаев хронического гломерулонефрита. Нефротическая форма - 10 -20 % всех случаев хронического гломерулонефрита. Гипертоническая форма - у 20 – 30 % больных Гематурическая форма - у 6 -8 % больных. Смешанная форма сочетает признаки нефротической и гипертонической форм встречается менее чем в 10 % случаев, и характериузется неуклонно прогрессирующим течением.

ЛАТЕНТНЫЙ ГЛОМЕРУЛОНЕФРИТ удовлетворительное самочувствие, отсутствие экстраренальных симптомов (отеков, АГ, изменения глазного дна). ИЗОЛИРОВАННЫЙ МОЧЕВОЙ СИНДРОМ - умеренная протеинурия - гематурия - лейкоцитурия Течение – медленно-прогрессирующее Морфология - мезангиопролиферативный процесс 10 летняя выживаемость 85 -90%.

ГЕМАТУРИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ ● постоянная гематурия ● незначительная протеинурия ● АД нормальное, ● отеков нет или они незначительны. ● Lg. А гломерулопатия – болезнь Берже, ● течение – медленно прогрессирующее

ГИПЕРТОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ наблюдается у 30% больных. • гипертензионный синдром- интенсивные головные боли, головокружение; снижение зрения, «туман» перед глазами, боли в области сердца, одышка, сердцебиение, выраженная АГ, расширение границ сердца влево. На ЭКГ – ГЛЖ. Исследование глазного дна – сужение и извитость артерий, феномен «перекрестка» , «серебряной» или «медной проволоки» , единичные или множественные кровоизлеяния, отек соска зрительного нерва. • невыраженный мочевой синдром протеинурия < 1 г/сут гематурия изначальна • Исход: ХПН через 6 -10 лет • Осложнения АГ – инсульт

НЕФРОТИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ 10 -20% всех случаев ХГН Нефротический синдром: • • • отеки, протеинурия (> 3, 5 г белка в сутки), гипоальбуминемия гиперхолестеринемия гипер α 2 – глобулинемия • гипертриглицеридемия ТЕЧЕНИЕ: Умеренно прогрессирующее - мембранозный или мезангиопролиферативный, мезангиокапиллярный, фокальносегментарный гломерулосклероз.
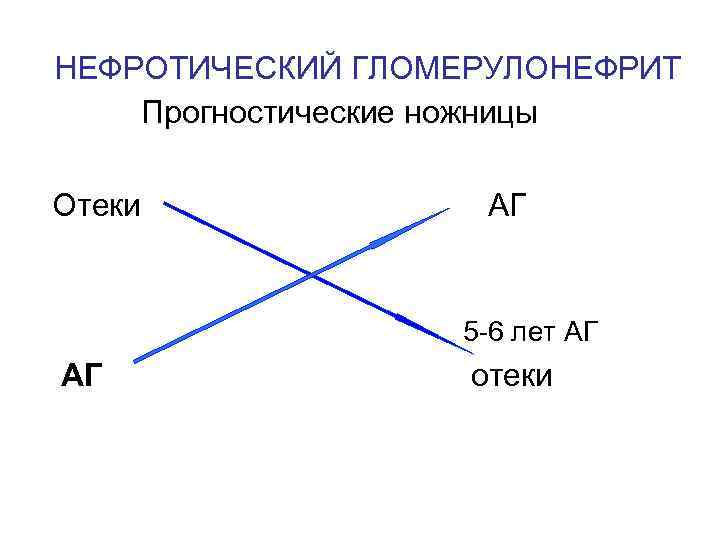
НЕФРОТИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ Прогностические ножницы Отеки АГ 5 -6 лет АГ отеки

Нефротические кризы - лихорадка, - рожеподобная эритема на коже, - симптомы раздражения брюшины, - ↓ АД, - ДВС синдром

СМЕШАННЫЙ ГЛОМЕРУЛОНЕФРИТ сочетание нефротического синдрома и АГ ● Течение неблагоприятное ● Исход ХПН 5 -6 лет Морфология (мезангиокапиллярный гломерулонефрит)

ХГН, РАЗВИВАЮЩИЙСЯ ПРИ СИСТЕМНЫХ ЗАБОЛЕВАНИЯХ – 19% СКВ – смешанная форма ССД – нефротическая форма Системные васкулиты – гематурическая форма Инфекционный эндокардит - латентная форма Узелковый полиартериит – гипертоническая форма

ОАМ: протеинурия гематурия цилиндрурия ОАК: увеличение СОЭ Анемия БАК: острофазные белки воспаления гиперкоагуляция , ↑ α 2 - глобулина, ↑холестерина, ↑триглицеридов, ↓альбумина ИИК: Iq. A , положительные маркеры HBV инфекции - HBs. Ag , anti. HBs, HBVDNA, HCV инфекции - anti. HCV HBVRNA R -ЛОГИЧЕСКИ: признаки увеличения левого желудочка, расширение аорты

ПРИЗНАКИ ОБОСТРЕНИЯ ХГН ● Увеличение протеинурии в 5 -10 раз и гематурии после провоцирующего фактора ● Переход одного клинического варианта в другой ● Прогрессирующее снижение азотвыделительной функции ● Наличие острофазных показателей воспаления: ↑СОЭ, ↑ α 2 - глобулина, ↑ СРП, ↑фибриногена

Осложнения • • • Инфекционные осложнения Нефротический криз Периферические флебо- и артериотромбозы ДВС-синдром Острая почечная недостаточность Отек мозга

ЛЕЧЕБНАЯ ПРОГРАММА ПРИ ХГН 1. режим 2. этиологическое лечение 3. лечебное питание 4. патогенетическое лечение: 5. нефропротективное лечение 6. симптоматическое 7. фитотерапия 8. санаторно-курортное лечение 9. диспансеризация 10. Санаторно-курортное - климатолечение

Четыре доказательных метода нефропротективной терапии • ингибиторы ангиотензинпревращающего фермента и блокаторы рецепторов к ангиотензину II; • гепарин натрий; • дипиридамол; • гиполипидемические препараты, в первую очередь статины.

ЛЕЧЕНИЕ АНТИКОАГУЛЯНТАМИ И АНТИАГРЕГАНТАМИ ПОКАЗАНИЯ К НАЗНАЧЕНИЮ ГЕПАРИНА: ● Нефротическая форма ГН ● ХГН с выраженными отеками, умеренной АГ (АД > 160/90 мм. рт. ст) ● ХПН 1 ст. ● Склонность к тромбозам СХЕМА ЛЕЧЕНИЯ: Гепарин 5000 -10000 ЕД 4 раза в сутки 6 -8 недель Фраксипарин, клексан – подбор дозы индивидуально КУРАНТИЛ ( дипиридамол) 225 -400 мг в сутки с повышением до 600 -800 мг 8 -12 месяцев

ЛЕЧЕНИЕ ГЛЮКОКОРТИКОИДАМИ ГК ЭФФЕКТИВНЫ ПРИ: ● Нефротической форме ГН, длительностью не более 2 лет ● Латентной форме ГН, длительностью не более 2 лет ГК ПРОТИВОПОКАЗАНЫ ПРИ: ● Гипертонической форме ГН ● Смешанной форме ГН ● ХПН СХЕМА ЛЕЧЕНИЯ 1 -4 день 10 -20 мг 4 -6 день дозу увеличивают до 60 -80 мг 3 -4 недели – 60 -80 мг снижение дозы по ½-1 таблетки каждые 2 -3 дня ДОЗЫ ПРЕДНИЗОЛОНА МЕНЕЕ 50 МГ МАЛОЭФФЕКТИВНЫ

ЛЕЧЕНИЕ ЦИТОСТАТИКАМИ ПОКАЗАНИЯ: • Нефротическая форма • Смешанная форма ( нефротический выраженная АГ) • При отсутствии эффекта от лечения ГК синдром и СХЕМА ЛЕЧЕНИЯ: • Азатиоприн, меркаптопурин – 2 -3 мг/кг (150 -200 мг) • Циклофосфамид – 1. 5 мг/кг • Циклоспорин(сандиммун) 5 -7 мг/кг Длительность курса -4 -8 -10 недель ПУЛЬС ТЕРАПИЯ 1 день- 800 -1200 мг циклофосфамида и 1000 мг преднизолона 2 -3 день – 1000 мг преднизолона

Патогенетическая терапия ХГН Инфузионная терапия. 1. Улучшение перфузии почек - эуфиллин - трентал по схеме 2, 0; 3, 0; 4, 0; 5, 0 в 200, 0 0, 9% р-ра Na. Cl - реополиглюкин, рефортан, реогюман 2. Восстановление онкотического давления коррекция белковых нарушений - альбумин 5% раствор - плазма - инфезол 3. Пассивная иммунотерапия - анти- НLА-антителами – 2 -4 в/венных - вливания плазмы Эфферентная терапия • плазмаферез • гемосорбция

Противовирусная терапия показана больным криоглобулинемическим нефритом, ассоциированном с HCV при наличии: 1. умеренного мочевого синдрома 2. без - или с начальными проявлениями ПН 3. невысокого индекса активности при морфологическом исследовании почек.

Комбинированная терапия интерфероном-альфа и рибавирином рассматривается в настоящее время как терапия выбора у больных с СКГ II типа, ассоциированной с HCV, без- и с поражением почек: (Роферон А 3 -10 млн МЕ в режиме ежедневного введения или Пегасис 180 мкгнед и рибавирин не более 10, 6 мг/кг/д – длительность лечения 12 (6) месяцев)
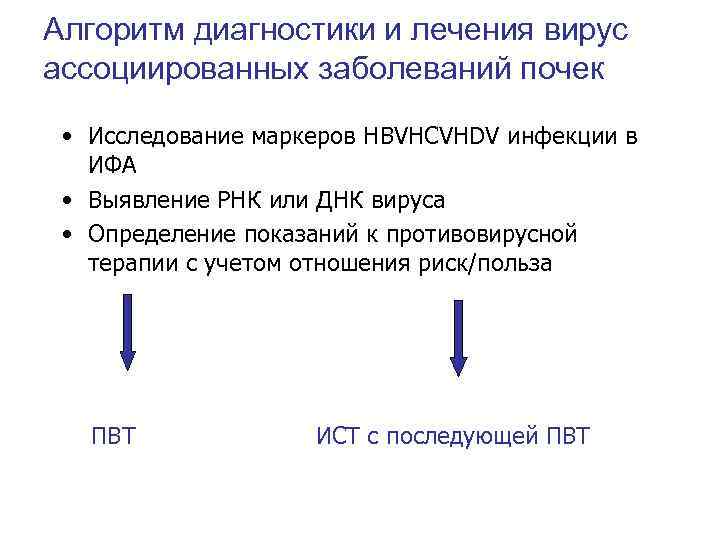
Алгоритм диагностики и лечения вирус ассоциированных заболеваний почек • Исследование маркеров HBVHCVHDV инфекции в ИФА • Выявление РНК или ДНК вируса • Определение показаний к противовирусной терапии с учетом отношения риск/польза ПВТ ИСТ с последующей ПВТ
лекция 8 6 курс ХПН амбулаторная .ppt