лекция по открытым и огнестельным переломам.ppt
- Количество слайдов: 89
Санкт-Петербургский государственный медицинский университет им. академика И. П. Павлова Кафедра травматологии и ортопедии ОТКРЫТЫЕ И ОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ 2012

1 вопрос. ОТКРЫТЫЕ ПЕРЕЛОМЫ
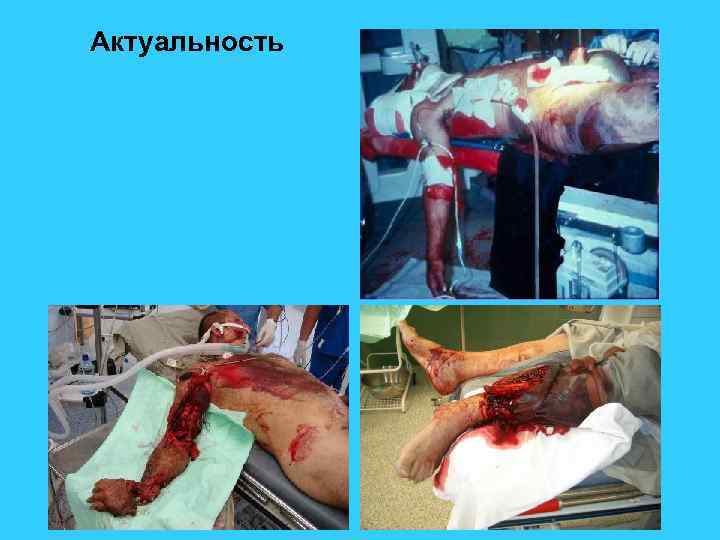
Актуальность
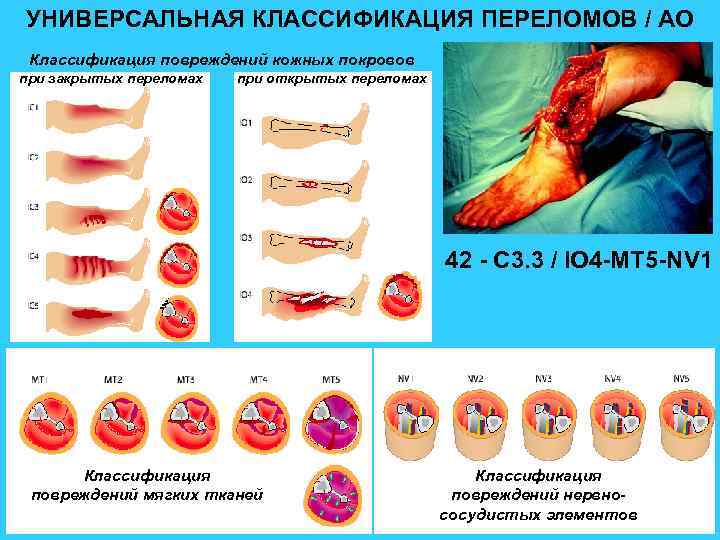
УНИВЕРСАЛЬНАЯ КЛАССИФИКАЦИЯ ПЕРЕЛОМОВ / АО Классификация повреждений кожных покровов при закрытых переломах при открытых переломах 42 - С 3. 3 / IO 4 -MT 5 -NV 1 Классификация повреждений мягких тканей Классификация повреждений нервнососудистых элементов

КЛАССИФИКАЦИЯ ОТКРЫТЫХ ПЕРЕЛОМАХ (по R. Gustilo & G. Anderson, 1976, 2002) Тип Описание повреждения I Перфорация кожи и мягких тканей не более 1 см, с сохранением чистоты раны или незначительным ее загрязнением. Перелом чаще носит винтообразный или короткий косой характер II Размер раны мягких тканей более 1 см, незначительный по тяжести ушиб мягкотканных структур, мышечные структуры остаются жизнеспособными. Характер перелома косой или оскольчатый IIIа Лоскутная отслойка мягких тканей, с достаточно хорошим сохранением их связи с отломками. Перелом, как правило, носит многооскольчатый характер IIIb Лоскутная отслойка мягких тканей от отломков кости на значительном протяжении с нарушением эпипериостального кровообращения и обширным микробным обсеменением раны IIIс Любые по характеру открытые переломы, с повреждением артерии, требующей ее восстановления
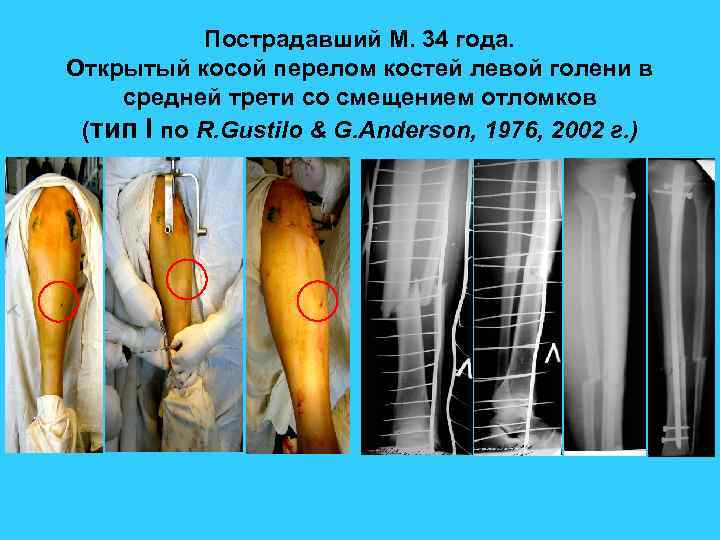
Пострадавший М. 34 года. Открытый косой перелом костей левой голени в средней трети со смещением отломков (тип I по R. Gustilo & G. Anderson, 1976, 2002 г. )
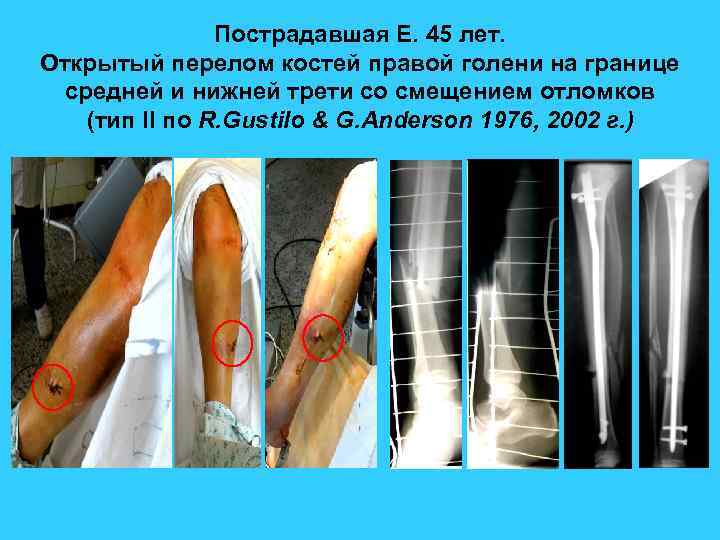
Пострадавшая Е. 45 лет. Открытый перелом костей правой голени на границе средней и нижней трети со смещением отломков (тип II по R. Gustilo & G. Anderson 1976, 2002 г. )
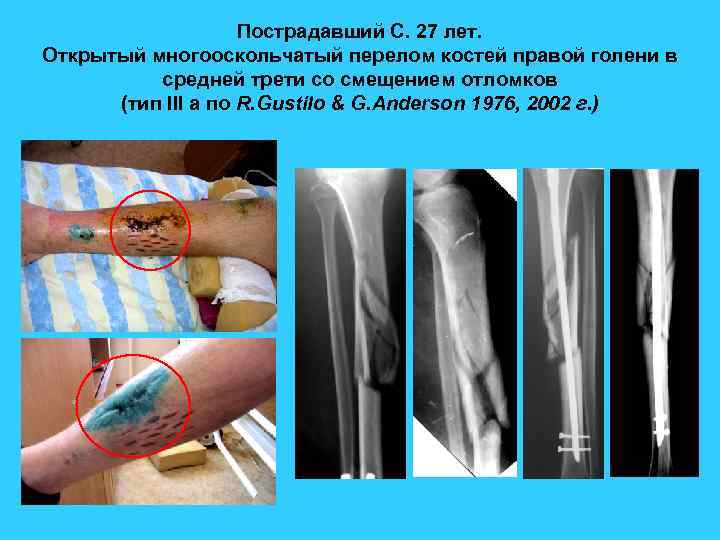
Пострадавший С. 27 лет. Открытый многооскольчатый перелом костей правой голени в средней трети со смещением отломков (тип III а по R. Gustilo & G. Anderson 1976, 2002 г. )

9 Классификация по тяжести повреждений ИЗОЛИРОВАННАЯ ТРАВМА ПОЛИТРАВМА комплекс множественных повреждений организма, сумма тяжести которых превышает ISS 17 с последующей реакцией организма в виде дисфункции или полной несостоятельности органов и жизненно важных систем, которые не были повреждены во время травмы Rüedi T. P. , Murphy W. M. AO principles of fracture management, AO/ASIF, 2000.
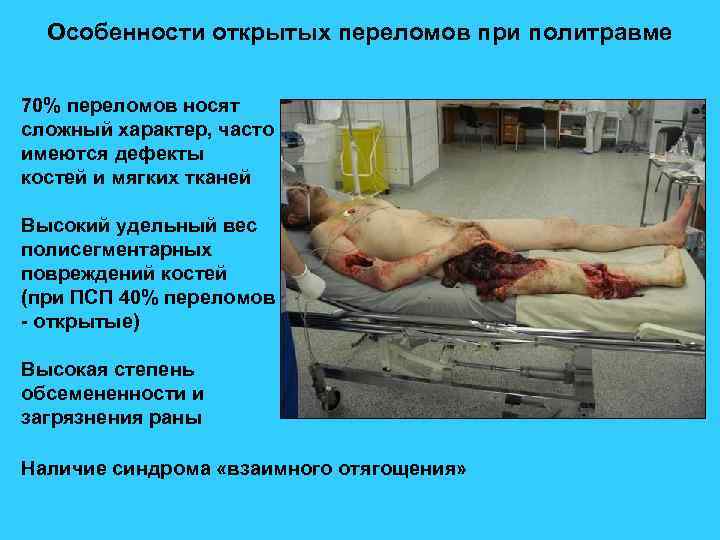
Особенности открытых переломов при политравме 70% переломов носят сложный характер, часто имеются дефекты костей и мягких тканей Высокий удельный вес полисегментарных повреждений костей (при ПСП 40% переломов - открытые) Высокая степень обсемененности и загрязнения раны Наличие синдрома «взаимного отягощения»
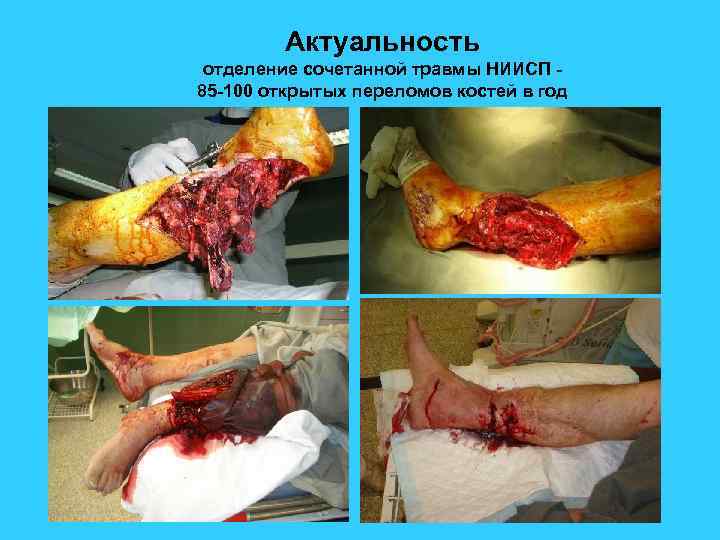
Актуальность отделение сочетанной травмы НИИСП 85 -100 открытых переломов костей в год

Основные задачи при лечении открытых переломов - Фиксация перелома - Лечение раны мягких тканей
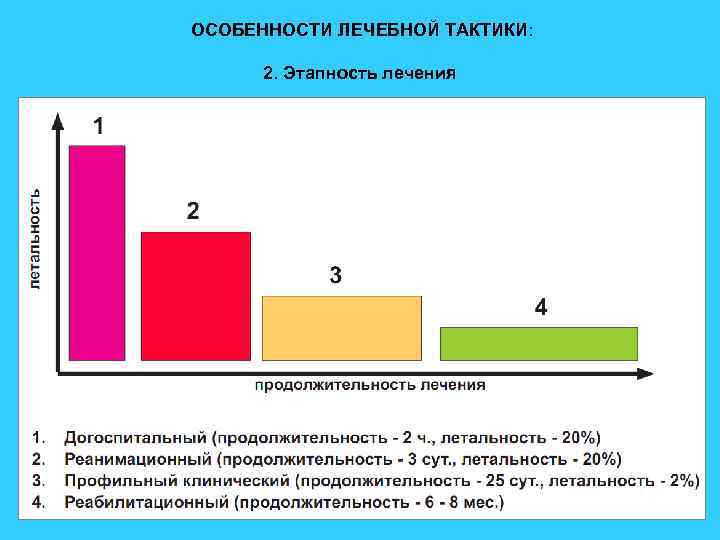
ОСОБЕННОСТИ ЛЕЧЕБНОЙ ТАКТИКИ: 2. Этапность лечения
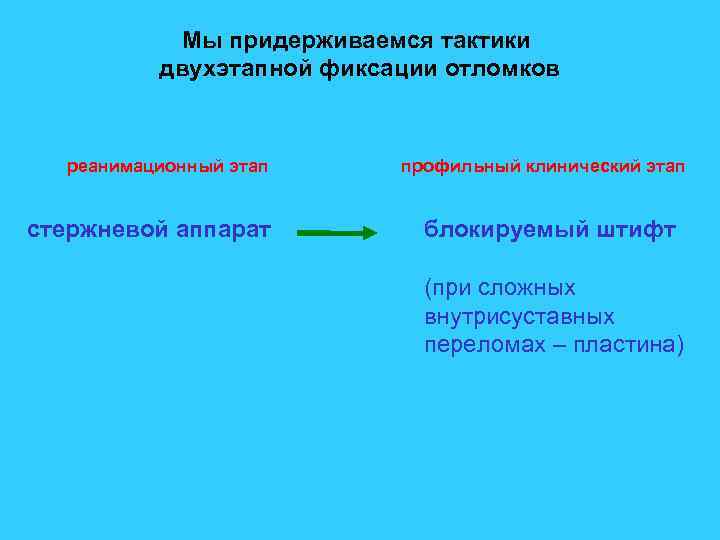
Мы придерживаемся тактики двухэтапной фиксации отломков реанимационный этап стержневой аппарат профильный клинический этап блокируемый штифт (при сложных внутрисуставных переломах – пластина)

1 -ый - реанимационный этап Задачи: создать условия для нормализации витальных функций и предотвратить развитие местных и общих осложнений Реализация: - фиксация перелома - ПХО раны, укрытие костных отломков
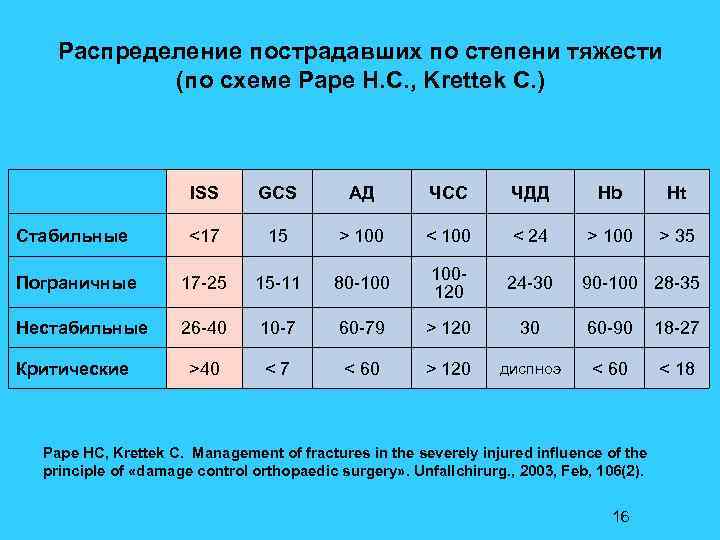
Распределение пострадавших по степени тяжести (по схеме Pape H. C. , Krettek C. ) ISS GCS АД ЧСС ЧДД Hb Ht Стабильные <17 15 > 100 < 24 > 100 > 35 Пограничные 17 -25 15 -11 80 -100 100120 24 -30 90 -100 28 -35 Нестабильные 26 -40 10 -7 60 -79 > 120 30 60 -90 18 -27 >40 <7 < 60 > 120 диспноэ < 60 < 18 Критические Pape HC, Krettek C. Management of fractures in the severely injured influence of the principle of «damage control orthopaedic surgery» . Unfallchirurg. , 2003, Feb, 106(2). 16
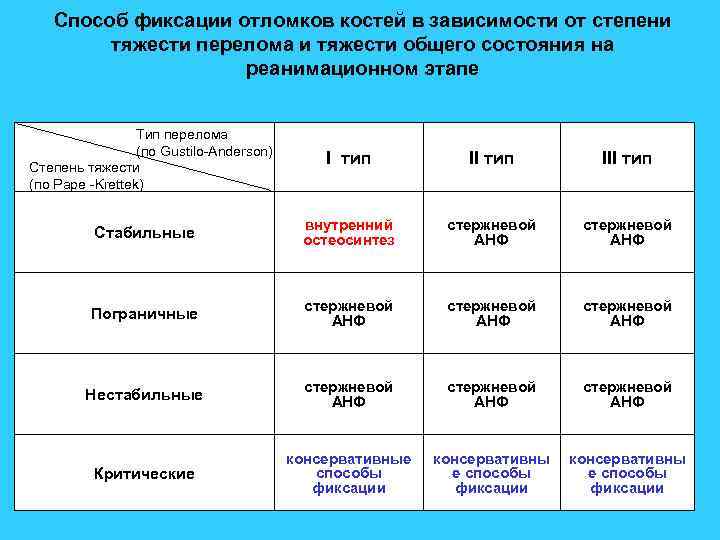
Способ фиксации отломков костей в зависимости от степени тяжести перелома и тяжести общего состояния на реанимационном этапе Тип перелома (по Gustilo-Anderson) Степень тяжести (по Pape -Krettek) I тип III тип Стабильные внутренний остеосинтез стержневой АНФ Пограничные стержневой АНФ Нестабильные стержневой АНФ Критические консервативные способы фиксации консервативны е способы фиксации
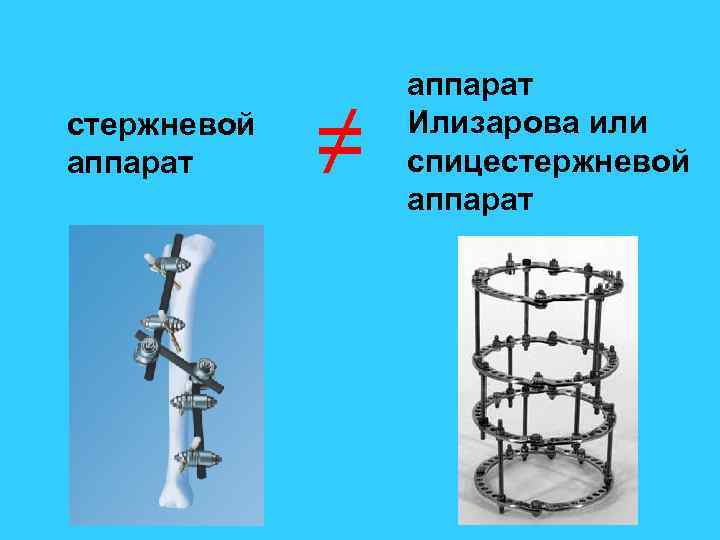
стержневой аппарат ≠ аппарат Илизарова или спицестержневой аппарат
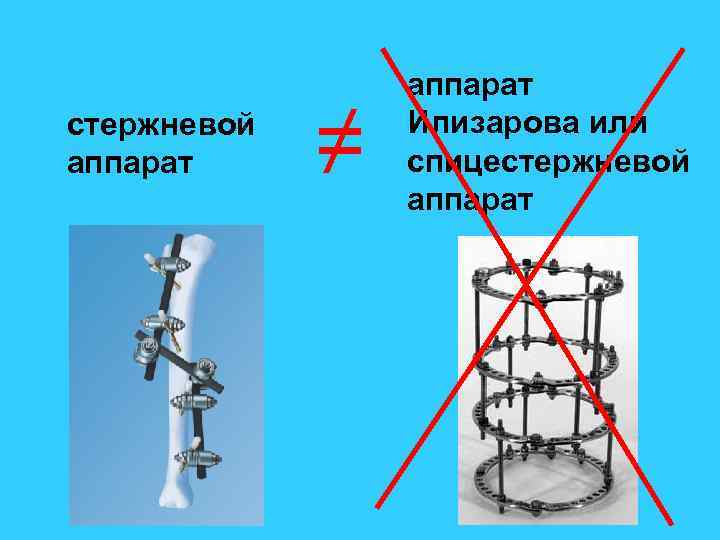
стержневой аппарат ≠ аппарат Илизарова или спицестержневой аппарат

Обоснование выбора стержневого аппарата как основного средства первичной фиксации отломков • простота и малое время наложения стержневого аппарата • минимальная кровопотеря при операции • достаточная для обеспечения заживления раны стабильность • безальтернативность у пострадавших с множественными переломами • «допустимость» ошибок при выполнении временной фиксации аппарат Илизарова для временной фиксации отломков при открытых переломах мы не используем
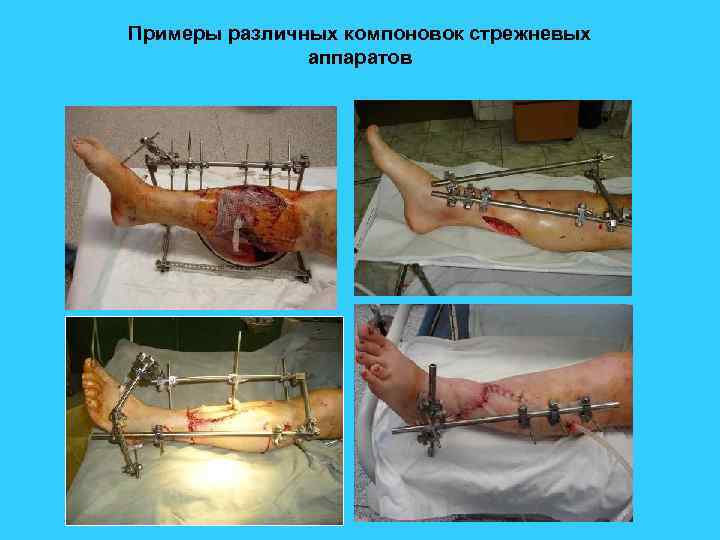
Примеры различных компоновок стрежневых аппаратов
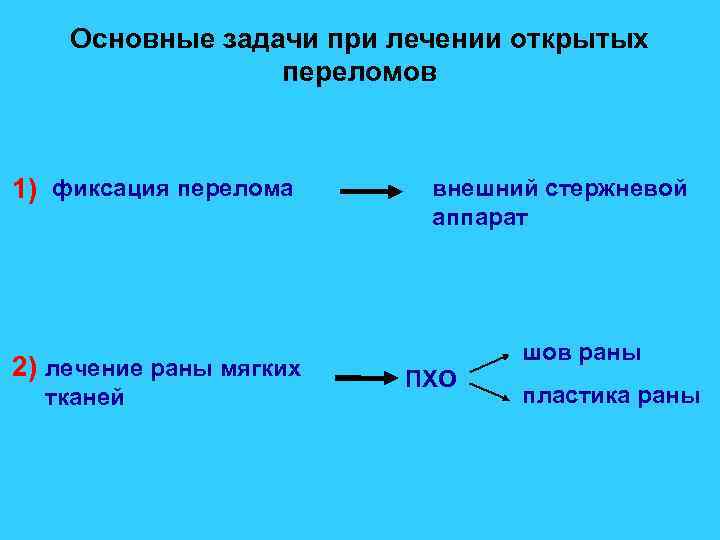
Основные задачи при лечении открытых переломов 1) фиксация перелома 2) лечение раны мягких тканей внешний стержневой аппарат шов раны ПХО пластика раны
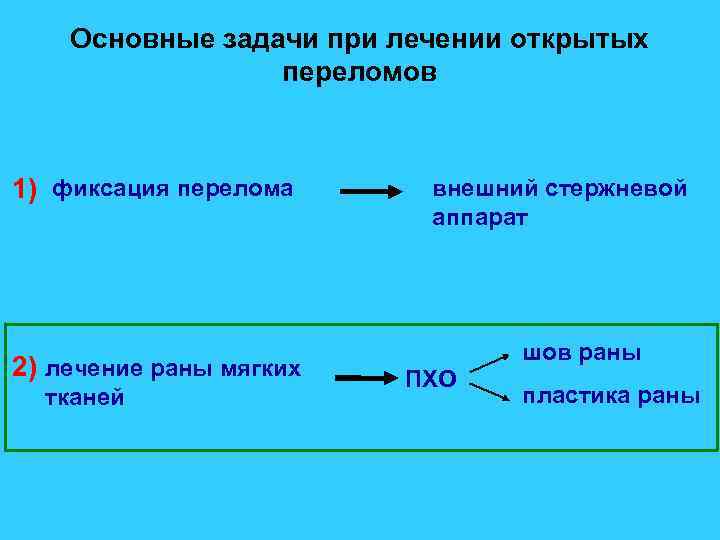
Основные задачи при лечении открытых переломов 1) фиксация перелома 2) лечение раны мягких тканей внешний стержневой аппарат шов раны ПХО пластика раны

Лечение раны мягких тканей
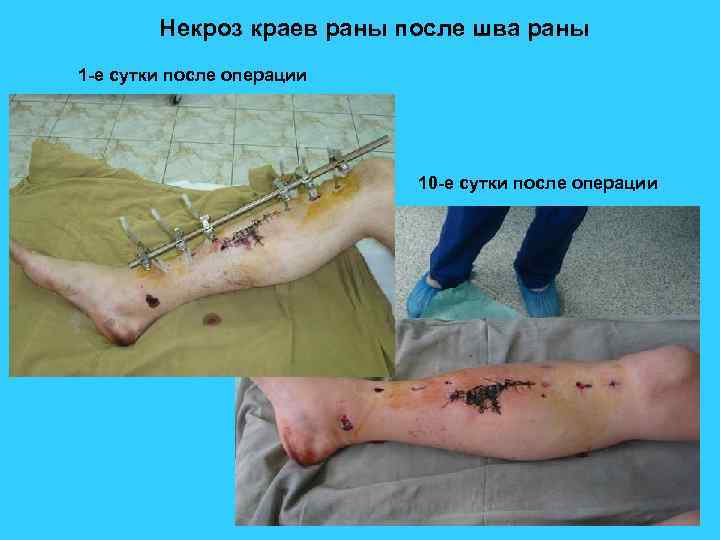
Некроз краев раны после шва раны 1 -е сутки после операции 10 -е сутки после операции
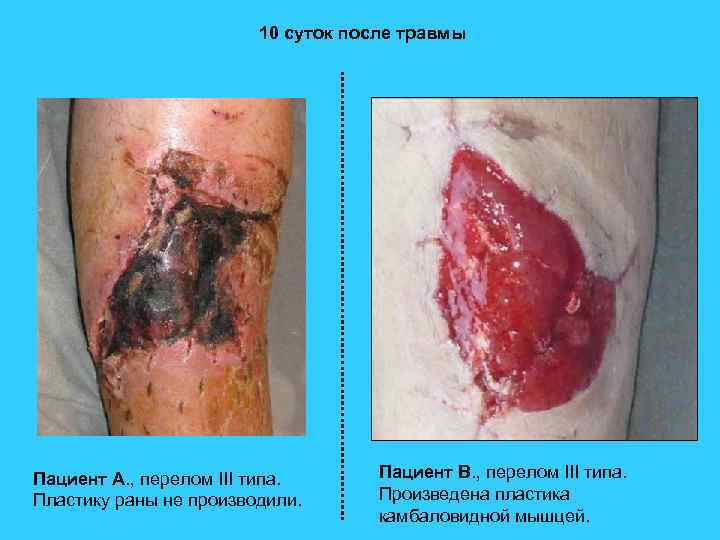
10 суток после травмы Пациент А. , перелом III типа. Пластику раны не производили. Пациент В. , перелом III типа. Произведена пластика камбаловидной мышцей.
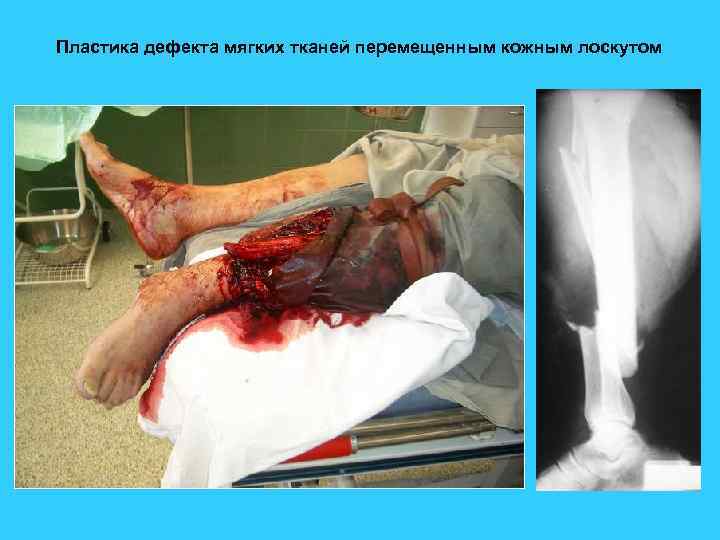
Пластика дефекта мягких тканей перемещенным кожным лоскутом
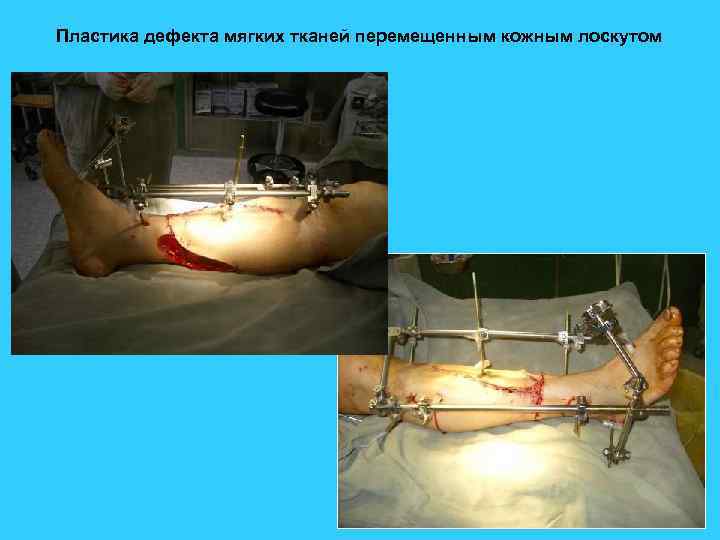
Пластика дефекта мягких тканей перемещенным кожным лоскутом
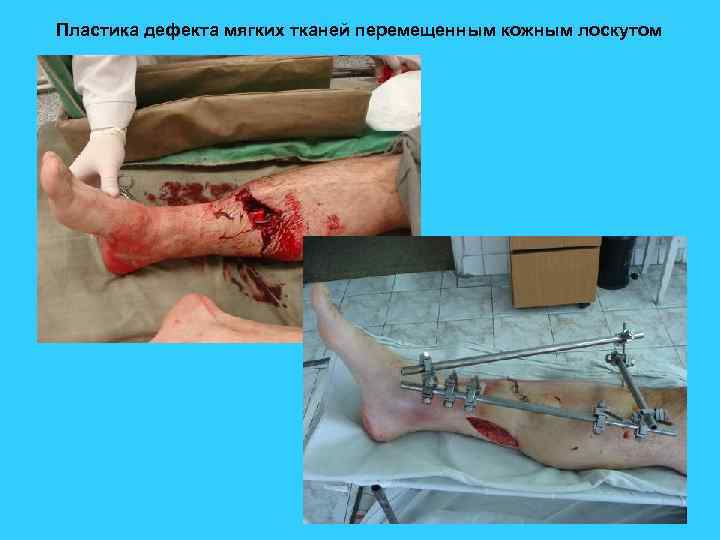
Пластика дефекта мягких тканей перемещенным кожным лоскутом
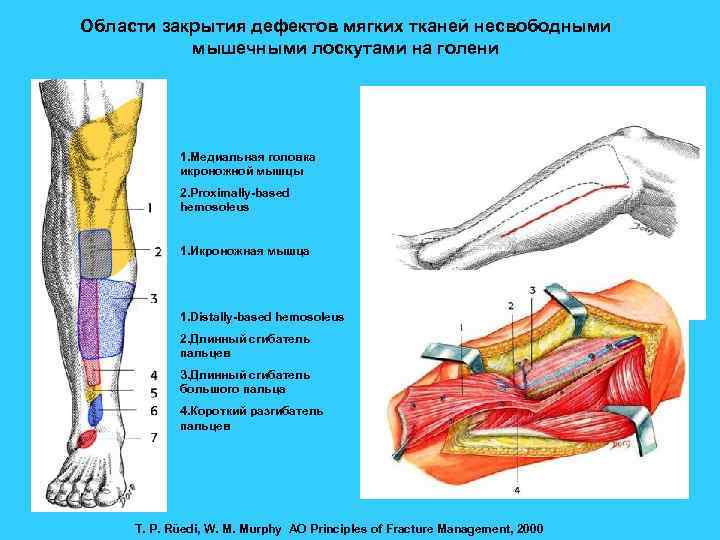
Области закрытия дефектов мягких тканей несвободными мышечными лоскутами на голени 1. Медиальная головка икроножной мышцы 2. Proximally-based hemosoleus 1. Икроножная мышца 1. Distally-based hemosoleus 2. Длинный сгибатель пальцев 3. Длинный сгибатель большого пальца 4. Короткий разгибатель пальцев T. P. Rüedi, W. M. Murphy AO Principles of Fracture Management, 2000
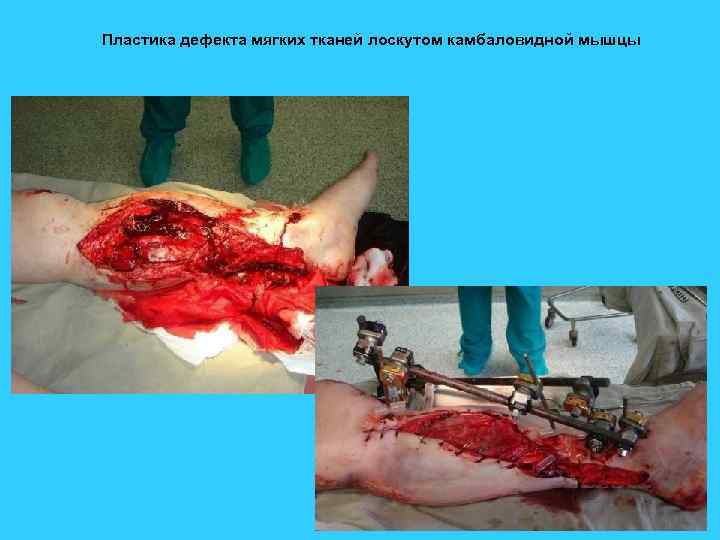
Пластика дефекта мягких тканей лоскутом камбаловидной мышцы
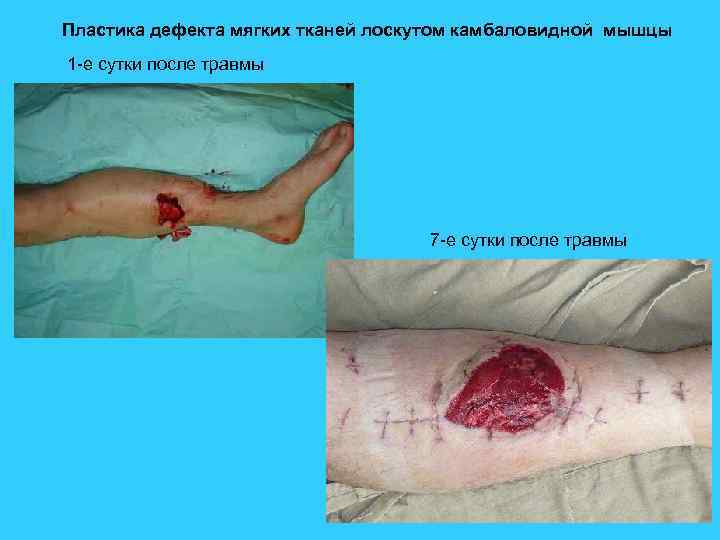
Пластика дефекта мягких тканей лоскутом камбаловидной мышцы 1 -е сутки после травмы 7 -е сутки после травмы
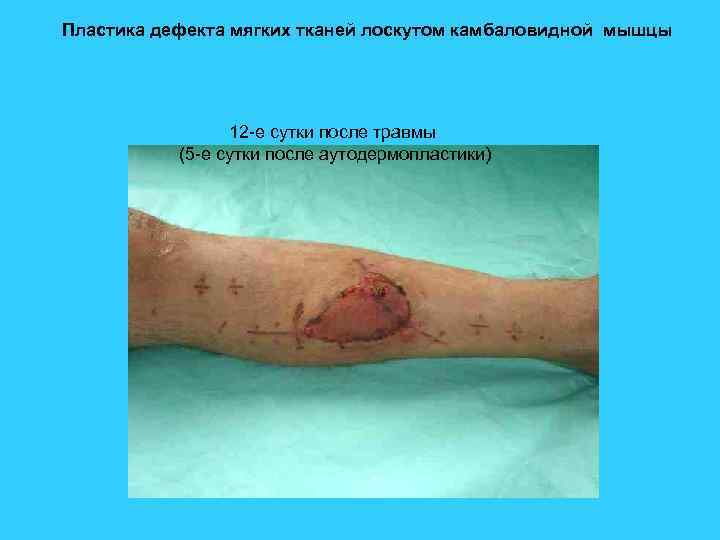
Пластика дефекта мягких тканей лоскутом камбаловидной мышцы 12 -е сутки после травмы (5 -е сутки после аутодермопластики)
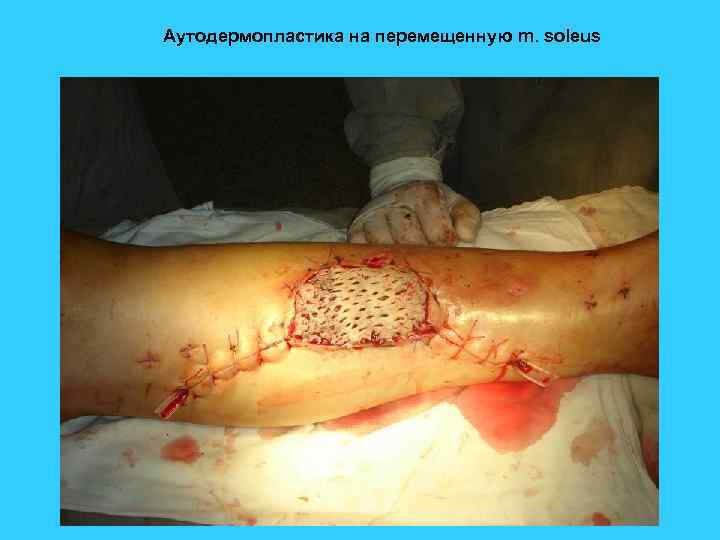
Аутодермопластика на перемещенную m. soleus
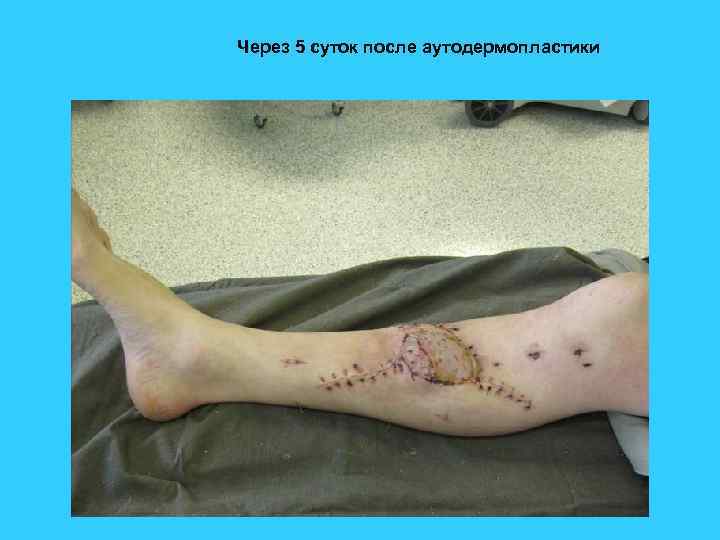
Через 5 суток после аутодермопластики

2 -ой (профильный клинический) этап Задачи: - закрытие ран и дефектов мягких тканей - создание условий для сращение перелома Реализация: - пластика или консервативное лечение ран - проведение окончательной фиксации перелома

Лечение раны мягких тканей
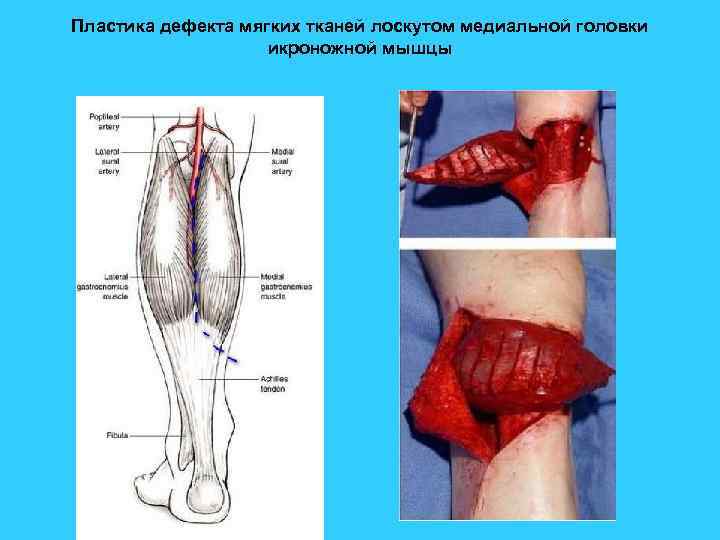
Пластика дефекта мягких тканей лоскутом медиальной головки икроножной мышцы
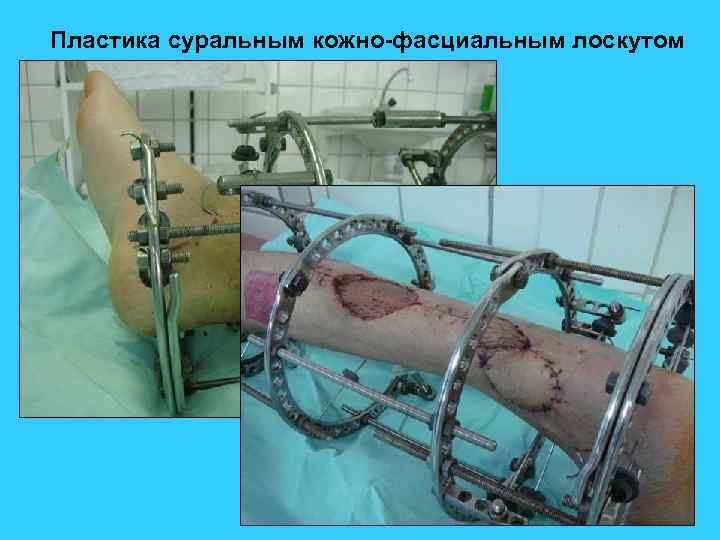
Пластика суральным кожно-фасциальным лоскутом
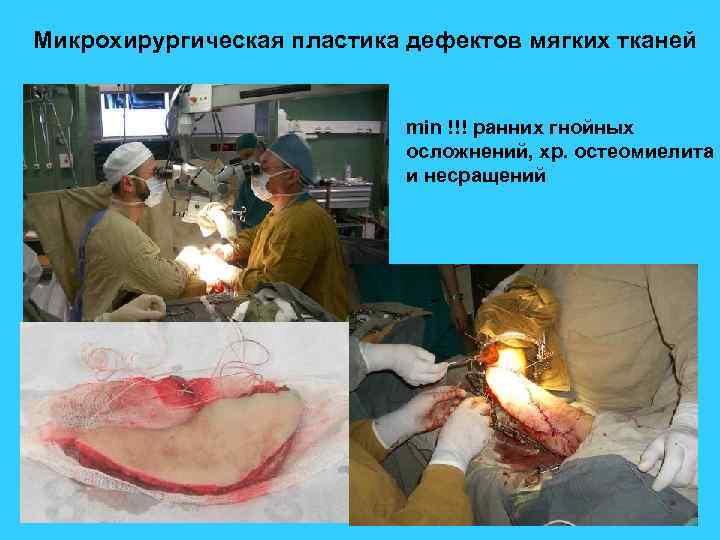
Микрохирургическая пластика дефектов мягких тканей min !!! ранних гнойных осложнений, хр. остеомиелита и несращений

Микрохирургическая пластика дефекта мягких тканей торакодорзальным лоскутом

Выбор способа окончательной фиксации отломков Динамика заживления раны Первичное заживление Вторичное заживление, нагноение, обширная рана, дефект кости 60 -70% 30 -40% блокируемый штифт (или пластина) аппаратом Илизарова или блокируемый штифт с антибактериальным покрытием

Алгоритм замены стержневого аппарата на интрамедуллярный штифт
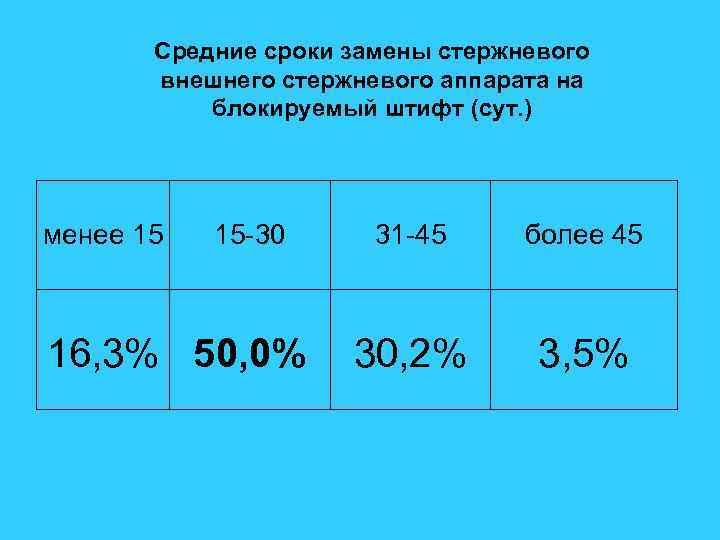
Средние сроки замены стержневого внешнего стержневого аппарата на блокируемый штифт (сут. ) менее 15 15 -30 16, 3% 50, 0% 31 -45 более 45 30, 2% 3, 5%

Выбор способа окончательной фиксации отломков Динамика заживления раны Первичное заживление 60 -70% блокируемый штифт (или пластина) Вторичное заживление, нагноение, воспаление мягких тканей вокруг элементов стержневого аппарата, обширная рана, 30 -40% дефект кости аппаратом Илизарова или блокируемый штифт с антибактериальным покрытием
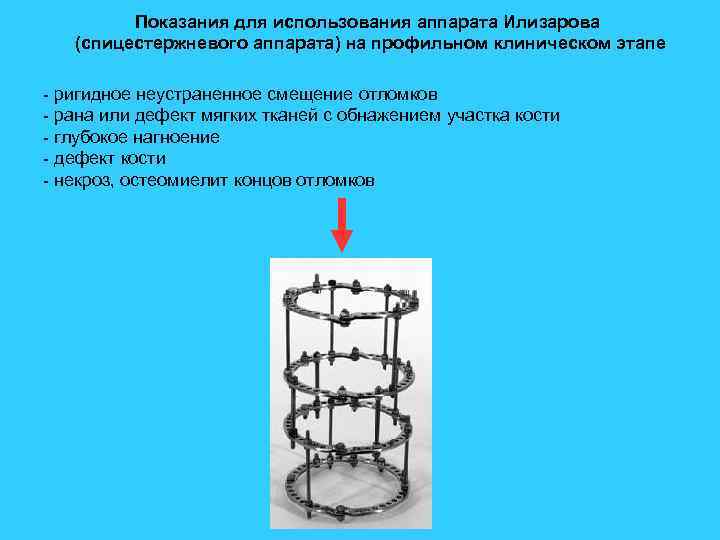
Показания для использования аппарата Илизарова (спицестержневого аппарата) на профильном клиническом этапе - ригидное неустраненное смещение отломков - рана или дефект мягких тканей с обнажением участка кости - глубокое нагноение - дефект кости - некроз, остеомиелит концов отломков
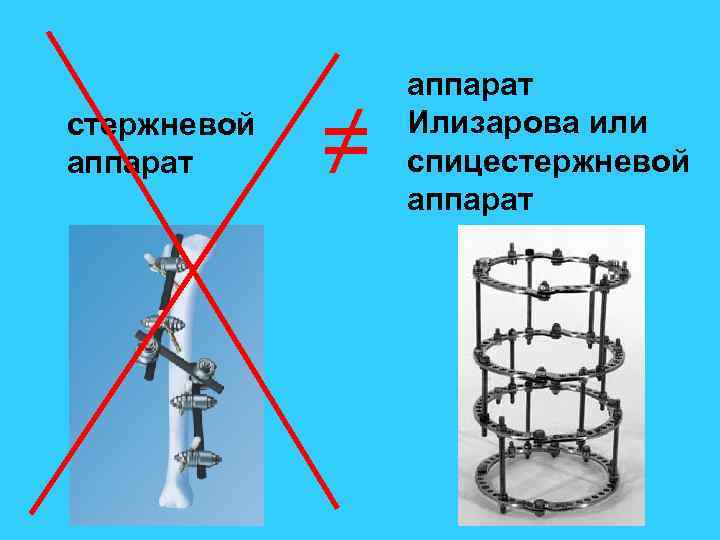
стержневой аппарат ≠ аппарат Илизарова или спицестержневой аппарат

Показания для использования интрамедуллярного штифта с антибактериальным покрытием на профильном клиническом этапе - рана или дефект мягких тканей без обнажения кости - поверхностное нагноение - воспаление мягких тканей вокруг элементов стержневого аппарата, расшатывание стержней - локальный остеомиелит вне зоны перелома

Клинический пример
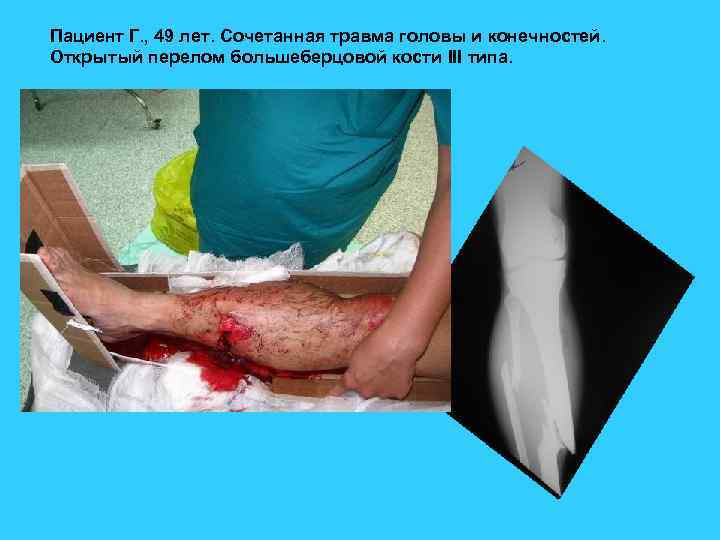
Пациент Г. , 49 лет. Сочетанная травма головы и конечностей. Открытый перелом большеберцовой кости III типа.
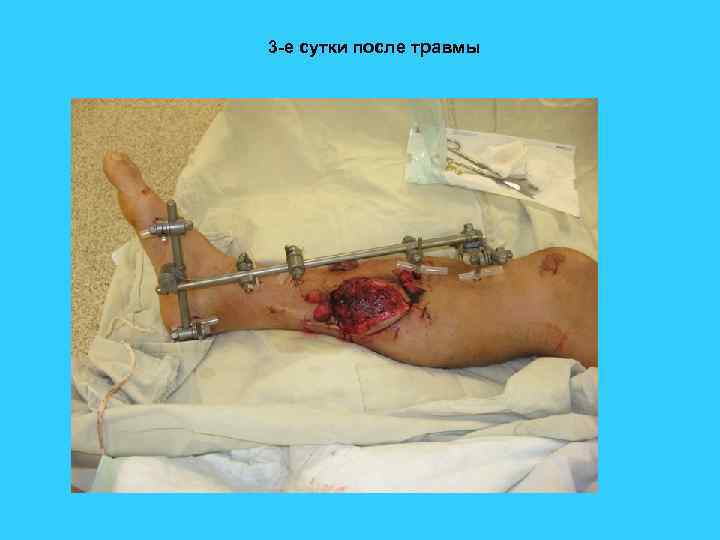
3 -е сутки после травмы
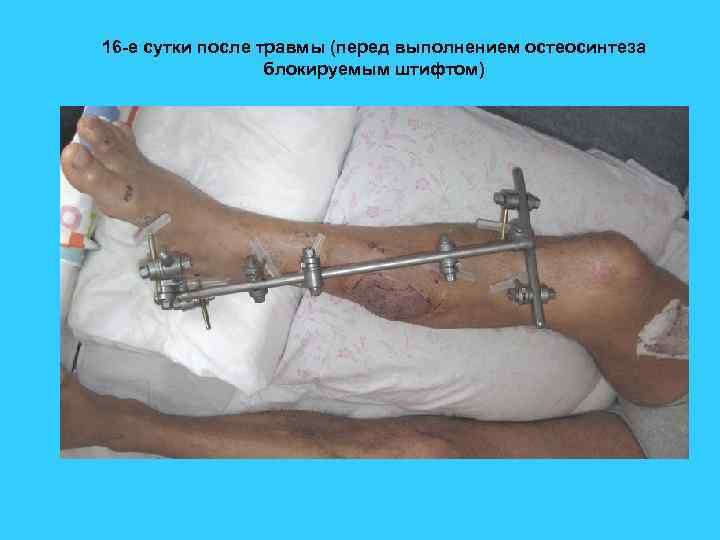
16 -е сутки после травмы (перед выполнением остеосинтеза блокируемым штифтом)
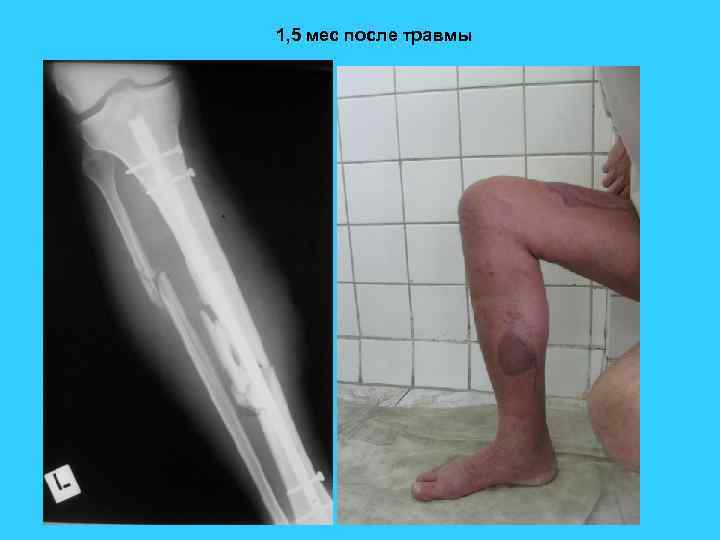
1, 5 мес после травмы

2 вопрос. ОГНЕСТРЕЛЬНЫЕ ПЕРЕЛОМЫ
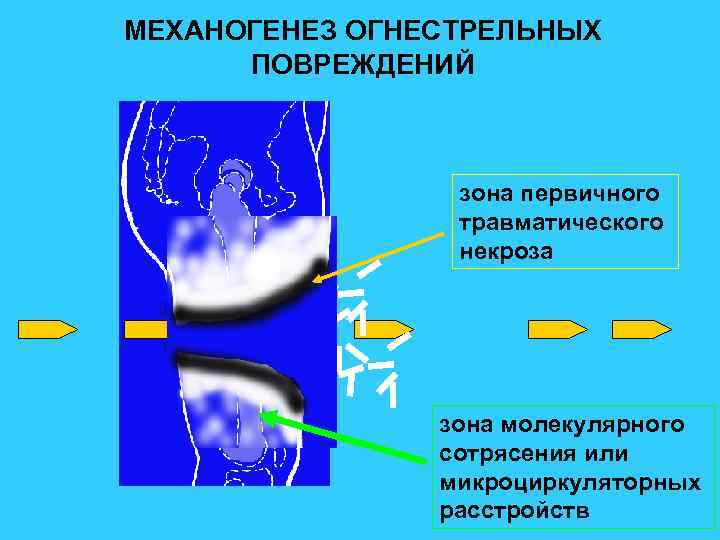
МЕХАНОГЕНЕЗ ОГНЕСТРЕЛЬНЫХ ПОВРЕЖДЕНИЙ зона первичного травматического некроза зона молекулярного сотрясения или микроциркуляторных расстройств

ОСНОВНЫЕ ТАКТИКО-ТЕХНИЧЕСКИЕ И БАЛЛИСТИЧЕСКИЕ ХАРАКТЕРИСТИКИ ШТАТНЫХ ВИДОВ ОГНЕСТРЕЛЬНОГО ОРУЖИЯ Вид огнестрельного оружия, масса (кг) Калибр (мм), масса пули (г), начальная скорость (м/с) АКМ (3, 3) 7, 62 7, 9 715 АК-74 (3, 3), АКСУ (2, 7) 5, 45 3, 25 900 Винтовка М-16 А 2 (3, 6) 5, 56 3, 5 940 Пистолет 9, 0 Макарова 6, 1 315 Характеристика ранящего снаряда Пуля образца 1943 г со стальной оболочкой, свинцовой рубашкой и стальным сердечником Пустотелый наконечник, прослойка свинца, стальной сердечник. Смещенный центр тяжести, при контакте - не фрагментируется Патрон М 193. Томпаковая оболочка пули, сердечник-свинец. Патрон М 855. Комбинир. сердечник: свинец + сталь. При контакте - фрагментируется Пуля образца 1951 г с медноцинковой оболочкой и свинцовым сердечником
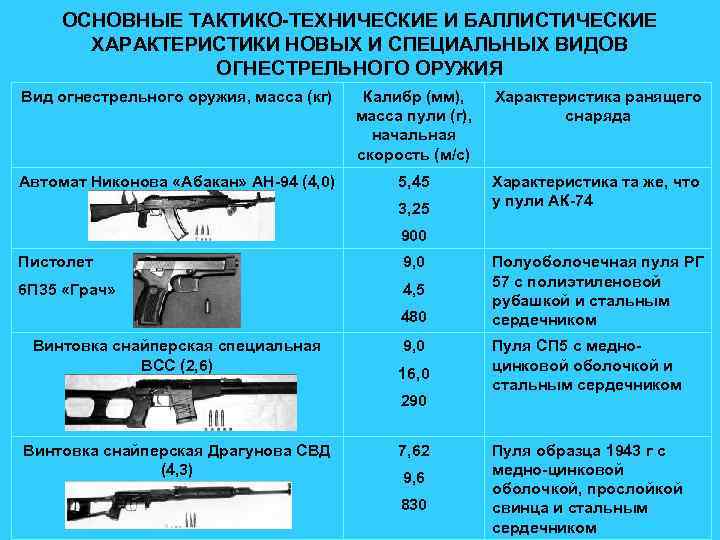
ОСНОВНЫЕ ТАКТИКО-ТЕХНИЧЕСКИЕ И БАЛЛИСТИЧЕСКИЕ ХАРАКТЕРИСТИКИ НОВЫХ И СПЕЦИАЛЬНЫХ ВИДОВ ОГНЕСТРЕЛЬНОГО ОРУЖИЯ Вид огнестрельного оружия, масса (кг) Калибр (мм), масса пули (г), начальная скорость (м/с) Характеристика ранящего снаряда Автомат Никонова «Абакан» АН-94 (4, 0) 5, 45 Характеристика та же, что у пули АК-74 3, 25 900 Пистолет 9, 0 6 П 35 «Грач» 4, 5 480 Винтовка снайперская специальная ВСС (2, 6) 9, 0 16, 0 290 Винтовка снайперская Драгунова СВД (4, 3) 7, 62 9, 6 830 Полуоболочечная пуля РГ 57 с полиэтиленовой рубашкой и стальным сердечником Пуля СП 5 с медноцинковой оболочкой и стальным сердечником Пуля образца 1943 г с медно-цинковой оболочкой, прослойкой свинца и стальным сердечником
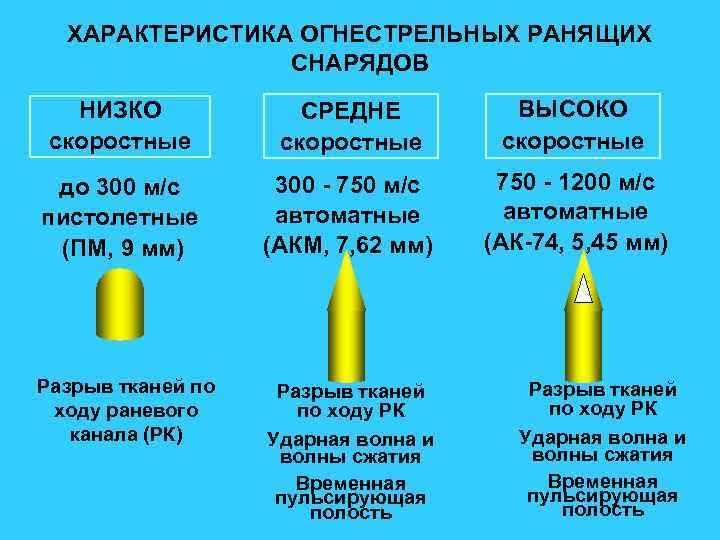
ХАРАКТЕРИСТИКА ОГНЕСТРЕЛЬНЫХ РАНЯЩИХ СНАРЯДОВ НИЗКО скоростные СРЕДНЕ скоростные ВЫСОКО скоростные до 300 м/с пистолетные (ПМ, 9 мм) 300 - 750 м/с автоматные (АКМ, 7, 62 мм) 750 - 1200 м/с автоматные (АК-74, 5, 45 мм) Разрыв тканей по ходу раневого канала (РК) Разрыв тканей по ходу РК Ударная волна и волны сжатия Временная пульсирующая полость
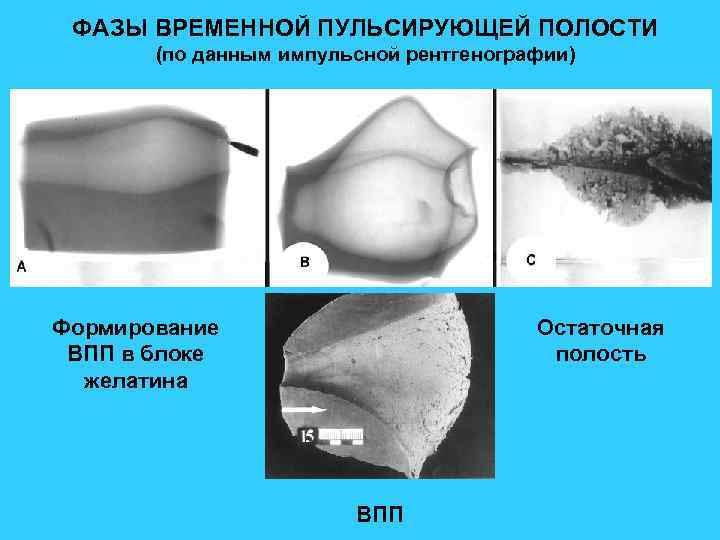
ФАЗЫ ВРЕМЕННОЙ ПУЛЬСИРУЮЩЕЙ ПОЛОСТИ (по данным импульсной рентгенографии) Формирование ВПП в блоке желатина Остаточная полость ВПП
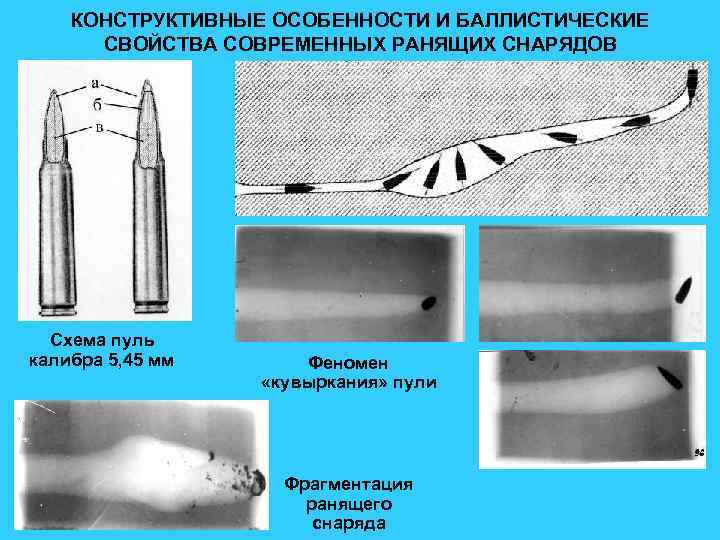
КОНСТРУКТИВНЫЕ ОСОБЕННОСТИ И БАЛЛИСТИЧЕСКИЕ СВОЙСТВА СОВРЕМЕННЫХ РАНЯЩИХ СНАРЯДОВ Схема пуль калибра 5, 45 мм Феномен «кувыркания» пули Фрагментация ранящего снаряда
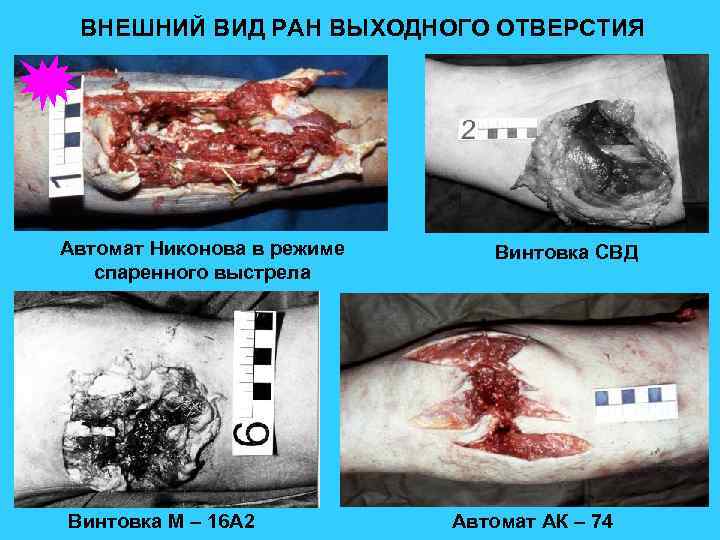
ВНЕШНИЙ ВИД РАН ВЫХОДНОГО ОТВЕРСТИЯ Автомат Никонова в режиме спаренного выстрела Винтовка М – 16 А 2 Винтовка СВД Автомат АК – 74
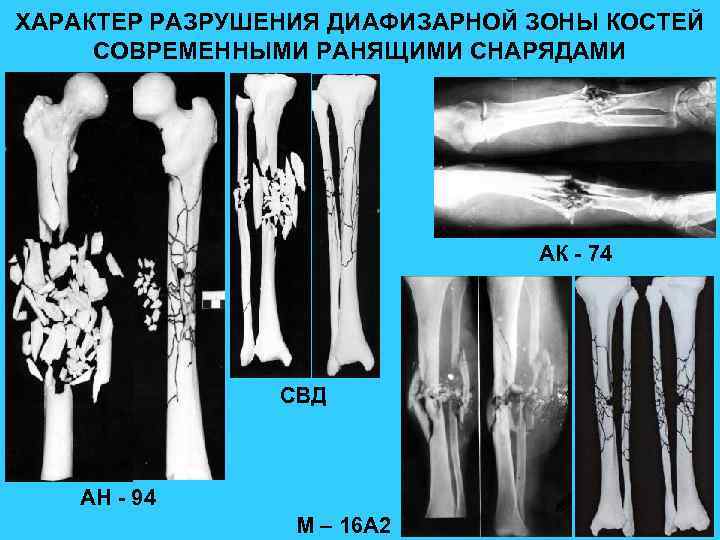
ХАРАКТЕР РАЗРУШЕНИЯ ДИАФИЗАРНОЙ ЗОНЫ КОСТЕЙ СОВРЕМЕННЫМИ РАНЯЩИМИ СНАРЯДАМИ АК - 74 СВД АН - 94 М – 16 А 2
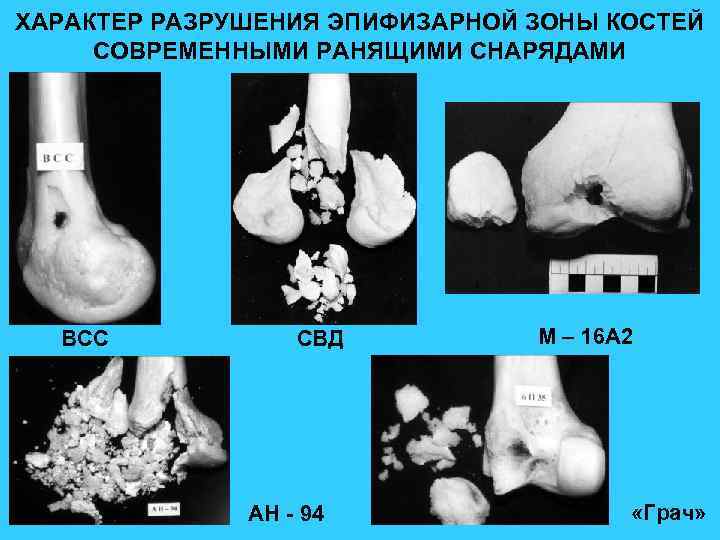
ХАРАКТЕР РАЗРУШЕНИЯ ЭПИФИЗАРНОЙ ЗОНЫ КОСТЕЙ СОВРЕМЕННЫМИ РАНЯЩИМИ СНАРЯДАМИ ВСС СВД АН - 94 М – 16 А 2 «Грач»
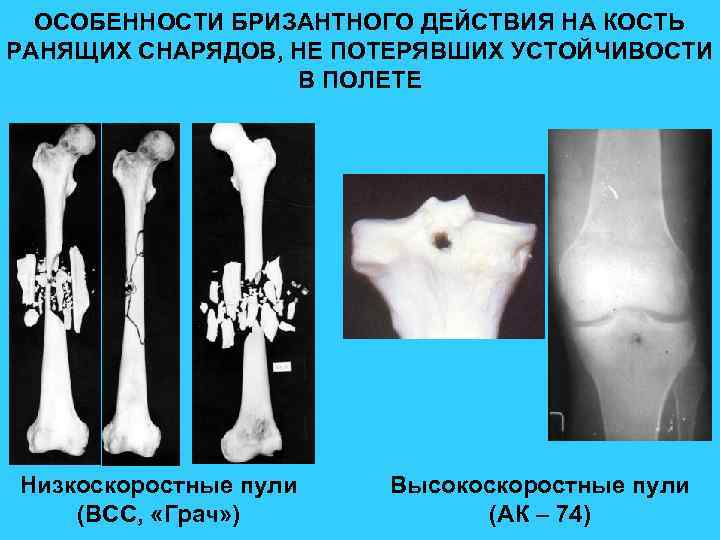
ОСОБЕННОСТИ БРИЗАНТНОГО ДЕЙСТВИЯ НА КОСТЬ РАНЯЩИХ СНАРЯДОВ, НЕ ПОТЕРЯВШИХ УСТОЙЧИВОСТИ В ПОЛЕТЕ Низкоскоростные пули (ВСС, «Грач» ) Высокоскоростные пули (АК – 74)
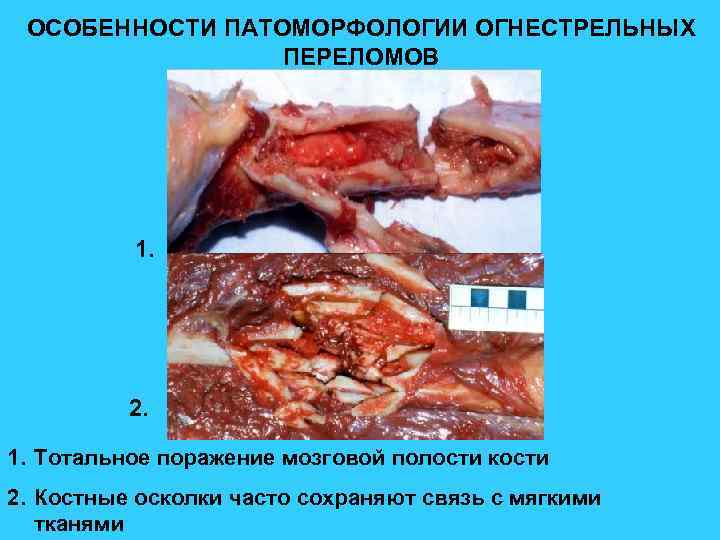
ОСОБЕННОСТИ ПАТОМОРФОЛОГИИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ 1. 2. 1. Тотальное поражение мозговой полости кости 2. Костные осколки часто сохраняют связь с мягкими тканями

Виды заживления ран Первичным натяжением Воспаление Регенерация Реорганизация рубца и эпителизация 7 – 10 суток Под струпом Воспаление Регенерация Реорганизация рубца и эпителизация 10 – 14 суток Вторичным натяжением Воспаление Регенерация Реорганизация рубца и эпителизация Более 14 суток

Заживление ПЕРВИЧНЫМ НАТЯЖЕНИЕМ Этот вид заживления происходит в тех случаях, когда, с одной стороны, повреждение незначительно и, с другой, края раны плотно соприкасаются друг с другом. Обязательным условием являются полная жизнеспособность краев раны, отсутствие гематом и сером, так как они создают интерпозицию тканей. Асептичность раны не обязательна, поскольку наличие микробов ниже критического уровня может не препятствовать первичному заживлению.

Заживление ВТОРИЧНЫМ НАТЯЖЕНИЕМ Этот тип заживления наблюдается в тех случаях, когда нет тесного соприкосновения краев раны и имеется дефект тканей, который должен быть в процессе заживления выполнен грануляциями, а в последующем – рубцовой тканью. Обязательным компонентом вторичного натяжения является нагноение раны и ее гранулирование.
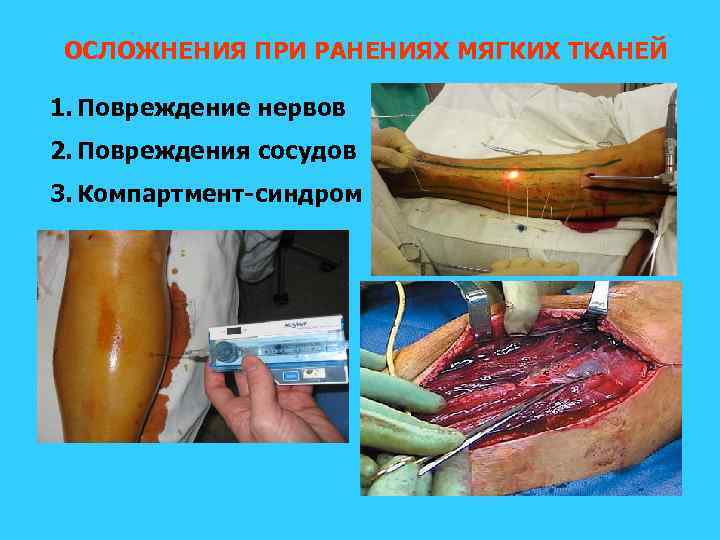
ОСЛОЖНЕНИЯ ПРИ РАНЕНИЯХ МЯГКИХ ТКАНЕЙ 1. Повреждение нервов 2. Повреждения сосудов 3. Компартмент-синдром
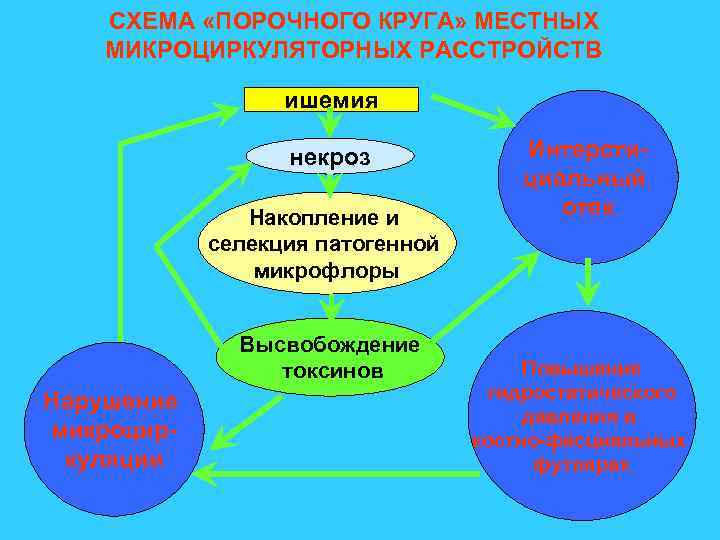
СХЕМА «ПОРОЧНОГО КРУГА» МЕСТНЫХ МИКРОЦИРКУЛЯТОРНЫХ РАССТРОЙСТВ ишемия некроз Накопление и селекция патогенной микрофлоры Высвобождение токсинов Нарушение микроциркуляции Интерстициальный отек Повышение гидростатического давления в костно-фасциальных футлярах
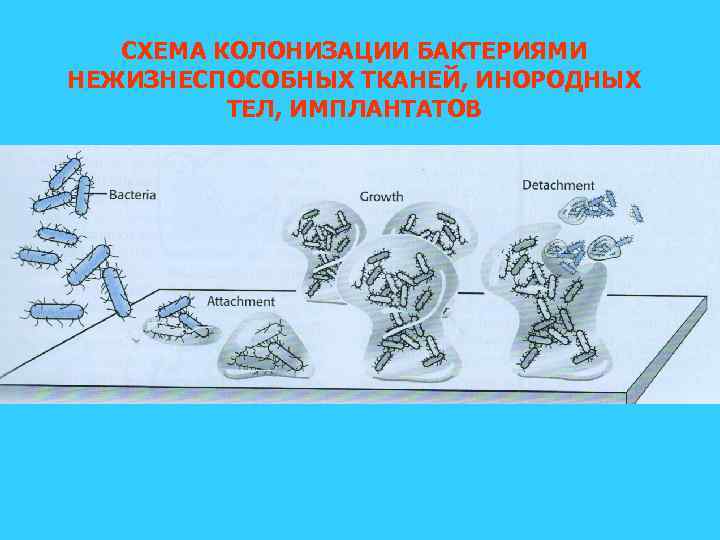
СХЕМА КОЛОНИЗАЦИИ БАКТЕРИЯМИ НЕЖИЗНЕСПОСОБНЫХ ТКАНЕЙ, ИНОРОДНЫХ ТЕЛ, ИМПЛАНТАТОВ

Принципы лечения раневой инфекции: Санация (оздоровление). Покой. Воздействие на патогенную микрофлору. Общее воздействие на организм больного с целью повышения его защитных сил и сопротивляемости к инфекции. Раннее восстановительное лечение.

Первый принцип – санация (оздоровление), очистка гнойного очага от некротических и нежизнеспособных тканей, инородных тел. Решается хирургическим вмешательством – некрэктомией мягких тканей, секвестрнекрэктомией, частичной краевой продольной или поднадкостничной сегментарной резекцией кости на протяжении, артротомией, частичной или полной резекцией суставов. Дополнительную санацию в конце операции осуществляют промыванием антисептическими растворами, вакуумированием, ультразвуковой обработкой раны, воздействием лучом лазера. Пролонгированная санация в послеоперационном периоде достигается введением в рану протеолитических ферментов и активным дренированием ее с помощью приточноотсасывающих дренажей.

Первичная хирургическая обработка выполняется по первичным показаниям, т. е. по поводу прямых и непосредственных последствий травмы. Она включает: широкое рассечение раны с экономным иссечением краев поврежденной кожи, обеспечивающее наилучшие условия для процессов биологического самоочищения; декомпрессивную фасциотомию основных костно-фасциальных футляров на всем протяжении поврежденного сегмента; ревизию раневого канала и всех раневых карманов с удалением сгустков крови, инородных включений, мелких костных осколков, не связанных с мягкими тканями; иссечение разрушенных и лишенных кровоснабжения тканей; многократное орошение раны растворами антисептиков с аспирацией промывной жидкости; сохранение всех осколков связанных с надкостницей и мягкими тканями; полноценное дренирование раны; околораневую инфильтрацию антибиотиков широкого спектра действия; рыхлую тампонаду салфетками, смоченными антисептическими жидкостями, водо-растворимыми мазями и сорбентами осмотического действия; адекватную иммобилизацию поврежденного сегмента конечности.

Вторичная хирургическая обработка выполняется всегда по вторичным показаниям, т. е. по поводу осложнений (в абсолютном большинстве инфекционных). Она включает: вскрытие и дренирование гнойных очагов; по показаниям – некр- и секвестректомию, мышечную пластику образовавшихся полостей; адекватное дренирование. В случаях анаэробной инфекции выполняют лампасные разрезы с целью декомпрессии сегментов, дренирования и аэрации ран.

Существует два метода послеоперационного ведения ран: открытый и закрытый. При открытом ведении применяется пассивное дренирование раны. При открытых ранах используются «открытые» дренажи, марлевые тампоны функционирующие под влиянием силы тяжести, когда содержимое раны стекает по трубке, вдоль полоски резины, тампонада по Микуличу. Активное дренирование применяется при лечении ран закрытым способом. Виды активного дренирования: аспирационное, ирригационно-аспирационное, промывное.
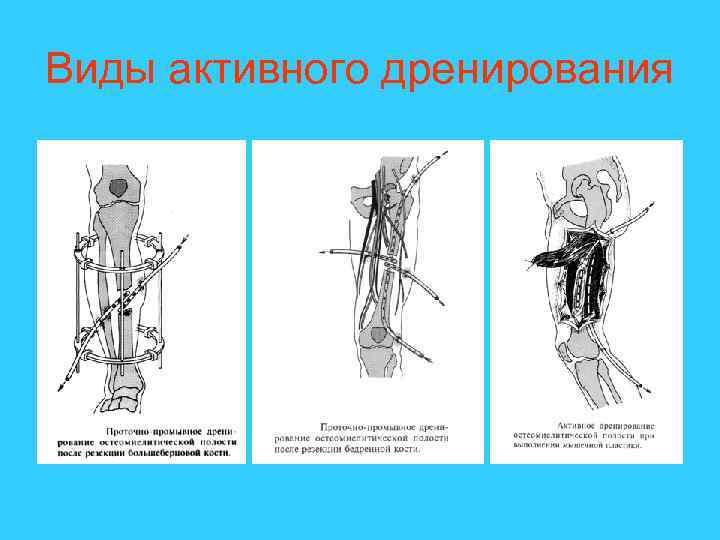
Виды активного дренирования
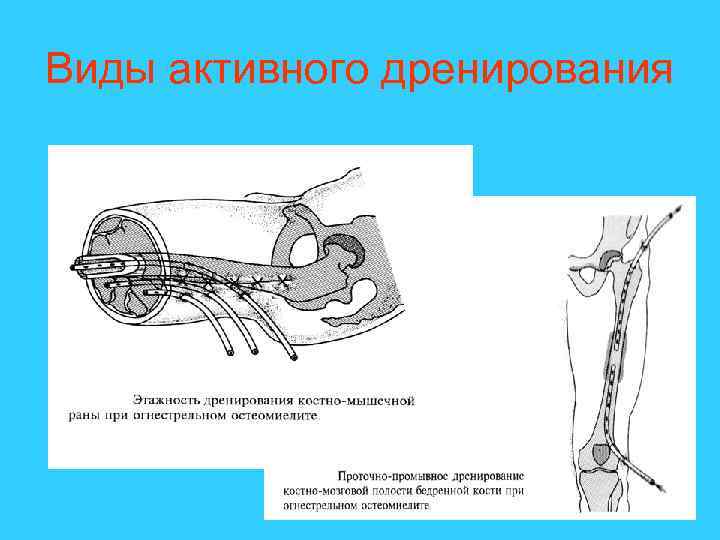
Виды активного дренирования
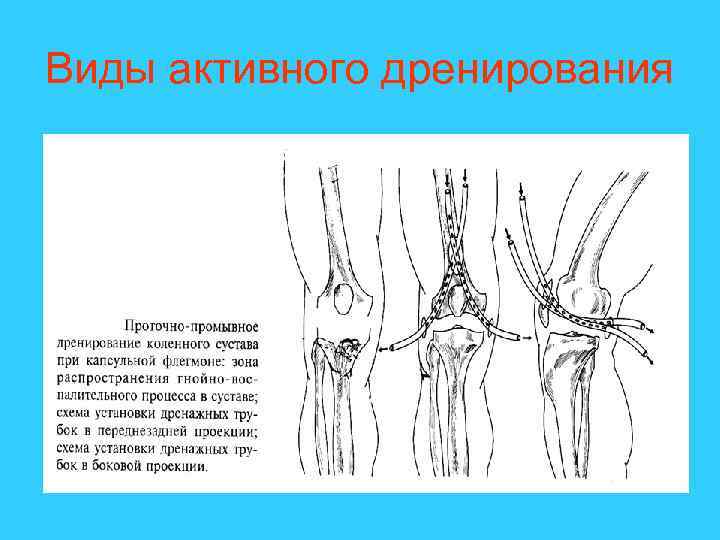
Виды активного дренирования

Второй принцип – покой. При любом переломе должно быть достигнуто полное обездвиживание фрагментов травмированной кости. Если обездвиживание ранее не было достигнуто, то его следует осуществить наиболее рациональным в данном конкретном случае способом. При лечении переломов, нужно помнить о восстановлении функции конечности.

Третий принцип – воздействие на патогенную микрофлору. Это направленная рациональная антибиотико- и химиотерапия. Наиболее эффективным является внутриартериальный, а также методика экстракорпоральной неоперативной санации гнойных или инфекционно-воспалительных очагов (антибактериальная нагрузка аутологичных лейкоцитов больного антибактериальным препаратом с последующей реинфузией ).

Принципы антибактериальной терапии Раннее введение в окружность раны. Строгое соответствие результатам антибиотикограмм. Применение быстро диффундирующих антибиотиков. Повторное паравульнарное введение антибиотиков. Сочетание нескольких способов введения. Повышение эффективности антибиотиков, либо снижение устойчивости возбудителей. Лечение дизбактериоза и грибковых поражений. Своевременная смена препаратов. Антибактериальная терапия не заменяет хирургическое вмешательство, а лишь дополняет его.

Схемы антибактериальной терапии Трехкомпонентная схема лечения: β-лактамный препарат + аминогликозид + антибактероидное химиотерапевтическое средство (метрогил, клиндамицин). Двухкомпонентная схема: цефалоспорины III поколения + аминогликозид. Однокомпонентная схема: цефалопрорины IV поколения; карбапенемы; фторхинолоны IV поколения (грепафлоксацин, левафлоксацин, тровафлоксацин).

Профилактическая антибактериальная терапия показана: Более 12 часов после получения травмы; При обширных загрязненных ранах и открытых травмах; При проникающих ранениях полостей; При открытых переломах костей и проникающих ранениях суставов; При повышенной опасности анаэробной инфекции (обширные загрязненные повреждения, открытые переломы конечностей сопутствующие повреждения магистральных сосудов, длительное наложение жгута на конечность); При повторных длительных операциях; Операции с применением костной пластики; При локализации операционного поля в местах наиболее легкого инфицирования; Больным пожилого возраста; Пациентам, лечившимся гормональными препаратами, иммунодепрессантами; Лицам, подвергавшимся лучевой терапии; Больным с гнойной инфекцией в анамнезе.

Четвертый принцип –повышение защитных сил и сопротивляемости организма к инфекции. Интенсивная терапия во время операции и в раннем послеоперационном периоде Полноценное (белковое, витаминное) питание, рациональная инфузионная терапия, направленная на поддержание основных показателей гомеостаза; хорошие санитарные условия; уход и т. д. Применение специфических (ликопид, ронколейкин, пентаглобины) и неспецифических стимуляторов: гипериммунная плазма, элеутерококк, жень-шень, китайский лимонник и др.

Пятый принцип – раннее восстановительное лечение. По мере стихания раневой инфекции выполняют ЛФК, массаж, ЭМС, механои физиотерапия, а также другие методы, стимулирующие репаративную регенерацию.

ВИДЫ ПХО 1. Ранняя (до 24 ч. ) 2. Отсроченная (до 48 ч. ) 3. Поздняя (после 48 ч. , но до развития инфекционных осложнений) ВИДЫ ШВОВ 1. Первичные (до суток) 2. Первично-отсроченные (до 5 -7 суток) 3. Вторичные ранние (8 -14 дней) 4. Вторичные поздние (более 2 нед. )

ВЕДЕНИЕ РАН ПРИ ДЕФЕКТАХ МЯГКИХ ТКАНЕЙ ПОД ВАКУУМНОЙ ПОВЯЗКОЙ (VAC)
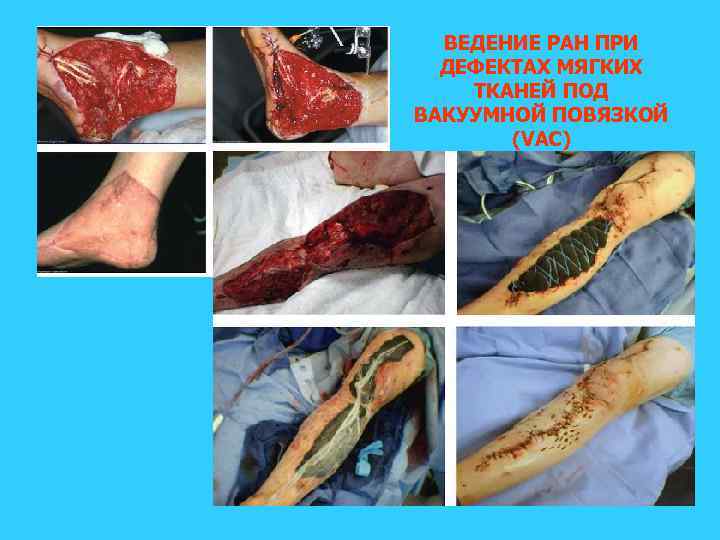
ВЕДЕНИЕ РАН ПРИ ДЕФЕКТАХ МЯГКИХ ТКАНЕЙ ПОД ВАКУУМНОЙ ПОВЯЗКОЙ (VAC)
лекция по открытым и огнестельным переломам.ppt