ГУС.Мошковиц.ppt
- Количество слайдов: 50

Санкт-Петербургская Государственная Педиатрическая Медицинская Академия Гемолитико-уремический синдром. Болезнь Мошковица.
Мой врач, тяжка моя болезнь, тяжки мои мытарства Я стал твоим рабом, в твоих руках лекарство. О мудрый лекарь мой, вернёт здоровье мне Лишь знание твоё и доброта твоя. Насими

Определение: • • • Для этих заболеваний характерна общая триада: острая почечная недостаточность; гемолитическая анемия; тромбоцитопения; Электронная микрофотография гемолиза эритроцитов и образование их “теней” : 1 – дискоцит, 2 – эхиноцит, 3 – “тени” (оболочки) эритроцитов.

Этиология: A. ü ü ü Инфекционные факторы Escherichia coli O 157: H 7 Shigella dysenteriae type І Streptococcus pneumoniae Salmonella Campylobacter Yersinia Clostridium difficile Varicella zoster ECHO Коксаки А и B. Аденовирус

Этиология: B. C. D. E. F. G. H. I. Приём лекарственных препаратов(митомицин, циклоспорин , винбластин , цисплатин) ГУС при злокачественных новообразованиях ГУС при пересадке костного мозга ГУС при системной красной волчанке ГУС при системной склеродермии ГУС при АФС ГУС при злокачественной артериальной гипертензии Генетическая предрасположенность

Предрасполагающие факторы: ü ü ü ü Врождённые иммунодефицитные состояния Вторичные иммунологические нарушения Диабет Гиперлипидэмия Серповидно-клеточная анемия Структурные нарушения эндотелия (например, при нефроангиосклерозе) Системные васкулиты Обширные оперативные вмешательства

Эпидемиология: Общая заболеваемость ГУС составляет примерно 2, 1: 100 000 человек в год с пиком заболеваемости у детей моложе 5 лет (6, 1: 100 000) и снижением ее у взрослых старше 50 лет (0, 5: 100 000). Наибольшая предрасположенность к нему наблюдается у народов Кавказа с серотипом HLA – B 40. Наблюдается параллелизм между заболеваемостью ГУС и сезонными колебаниями инфекции Escherichia coli 0157: Н 7, пик которой приходится на теплые месяцы года, особенно у маленьких детей и пожилых пациентов.

Эпидемиология. Наиболее важным путем передачи инфекции являются зараженные продукты питания. Недоваренные или загрязненные фрукты и овощи, сырое мясо, а также вареное (при хранении его вместе с сырым), соки, йогурты, морепродукты, молоко могут быть причиной передачи Е. соli. Природным резервуаром E. coli является желудочнокишечный тракт домашних животных, особенно крупного рогатого скота. Инфицирование может происходить при непосредственной передаче возбудителя от животных человеку, а также от человека человеку, особенно в детских дошкольных учреждениях.

Формы ГУС. Выделяют несколько форм гемолитикоуремического синдрома: ü Классическая форма гемолитико-уремического синдрома, которая характеризуется спорадическими случаями заболеваний детей до 2 лет, чаще летом, без четкой связи с инфекцией. Продрома - в виде гемоколита. Развивается гломерулярная, тромботическая микроангиопатия; сосудистая гипертензия формируется редко. Прогноз относительно благоприятный. Летальность составляет 10%.

Формы ГУС. ü ü Постинфекционная форма гемолитикоуремического синдрома. Основное патогенетическое звено - действие микробной нейроаминидазы. Предшествуют заболевания, вызванные шигеллами, вирусами, streptococcus pneumonia и др. , протекающие с эндотоксинемией. Наследственные формы гемолитико-уремического синдрома с аутосомно-рецессивным и аутосомнодоминантным наследованием. Поражаются дети любого возраста, заболевают члены одной семьи.

Патогенез: Ведущим пусковым механизмом развития тромботической микроангиопатии, является воздействие веротоксина - Shiga-toxin (Stx). Токсин воздействует преимущественно на эндотелиальные клетки капилляров клубочков почек. В результате эндотелиальные клетки отслаиваются от базальной мембраны, что приводит к уменьшению просвета капилляров.
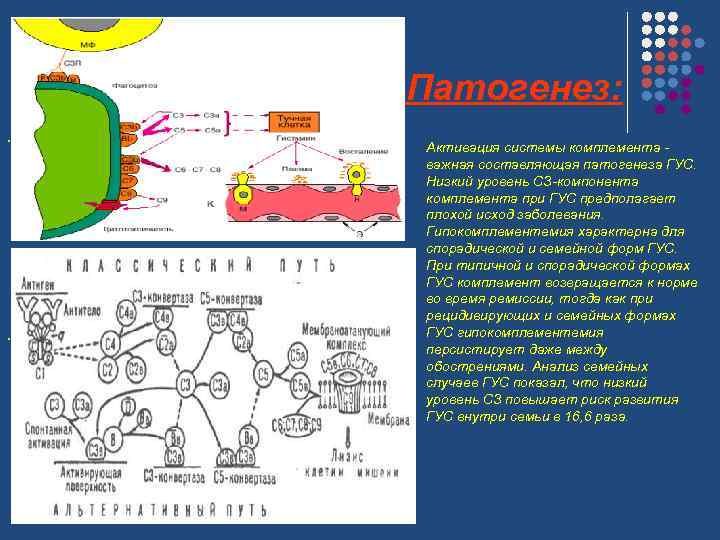
Патогенез: . . Активация системы комплемента - важная составляющая патогенеза ГУС. Низкий уровень СЗ-компонента комплемента при ГУС предполагает плохой исход заболевания. Гипокомплементемия характерна для спорадической и семейной форм ГУС. При типичной и спорадической формах ГУС комплемент возвращается к норме во время ремиссии, тогда как при рецидивирующих и семейных формах ГУС гипокомплементемия персистирует даже между обострениями. Анализ семейных случаев ГУС показал, что низкий уровень СЗ повышает риск развития ГУС внутри семьи в 16, 6 раза.

Классификация: Клиническая классификация ГУС (Kaplan, 1971) основана на определении тяжести заболевания: 1. Легкая форма (без анурии). A. Триада симптомов (анемия, тромбоцитопения, азотемия). B. Указанная триада, осложненная судорожным синдромом или артериальной гипертензии.

Классификация: 2. Тяжелая форма. A. Триада в сочетании с анурией длительностью более суток. B. Указанная триада на фоне анурии в сочетании с артериальной гипертонией и/или судорожным синдромом.

Клиника: В течении синдрома принято выделять 3 периода: Ø Ø Ø Продромальный Период разгара Восстановительный период Продромальный период начинается с симптомов поражения желудочнокишечного тракта или верхних дыхательных путей. К ним присоединяются неврологические расстройства разной степени, недостаточность периферического кровотока и обменные нарушения. Кожа приобретает бледную окраску, в области носа, губ и век появляется пастозность, склеры нередко инъецированы. В конце продромального периода, который длится от 2 до 7 дней, возникает олигоанурия.

Клиника: Период разгара характеризуется тремя ведущими синдромами: гемолитической анемией, ДВС с тромбоцитопенией, ОПН. К бледности кожи присоединяется желтушность, которая бывает легкой. Возникает геморрагический синдром с проявлениями от петехиальных кровоизлияний в кожу до обширных экхимоэов, с однократными и повторными носовыми кровотечениями. На фоне доминирования этих симптомов часто забывают о возможности их сочетания с начальной фазой ОПН и просматривают даже первые признаки олигоанурической стадии.

Клиника: Для олигоанурической стадии ОПН при данном синдроме характерно отсутствие отеков, так как имеются большие потери жидкости со стулом и путем перспирации. У некоторых больных отмечалась гиперволемия, связанная с поздней диагностикой ОПН и неконтролируемой инфузионной и пероральной жидкостной терапией.
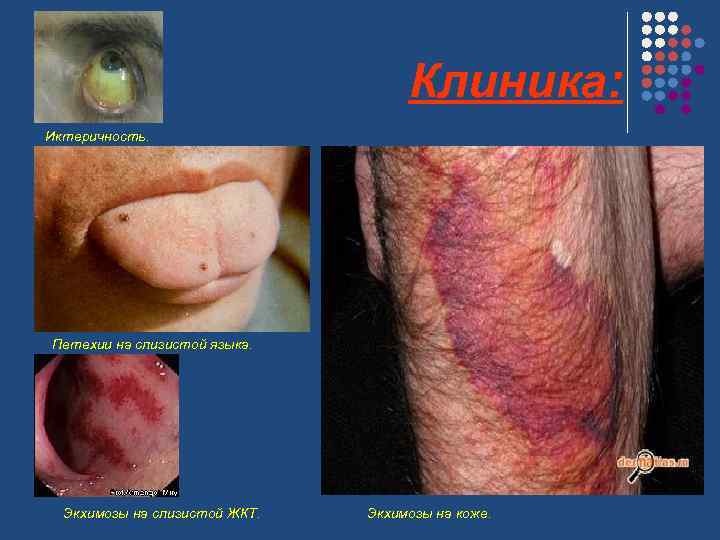
Клиника: Иктеричность. Петехии на слизистой языка. Экхимозы на слизистой ЖКТ. Экхимозы на коже.

Клиника: Неврологические нарушения Судороги, сопор, кома, децеребрационная ригидность и гемипарезы. Нарушаются адекватные эмоциональные реакции, отношение к окружающим (ранние клинические признаки поражения центральной нервной системы). Начальные поражения характеризуются повышенной возбудимостью, беспокойством. Через несколько часов, реже — дней, возбуждение сменяется прогрессирующей вялостью, затем больной впадает в кому.

Клиника: Неврологические расстройства (продолжение). Мышечные подергивания, миоклонические судороги и гиперрефлексия указывают на необходимость экстренного применения диализа до появления гораздо более серьезных признаков поражения ЦНС при ГУС. Менингеальные симптомы в большинстве случаев отсутствуют. У части больных с миотонией и гиперрефлексией выявляют ригидность затылочных мышц и положительный симптом Кернига. Давление спинномозговой жидкости может быть повышено, содержание белка — несколько увеличено, но отсутствие плеоцитоза и нормальное содержание сахара в ликворе помогают дифференцировать ГУС от менингита.

Клиника: Изменения со стороны сердечно-сосудистой системы тахикардия, приглушенность тонов сердца, систолический шум на верхушке, возможны экстрасистолы. Степень поражения миокарда соответствует выраженности гиперкалиемии. Артериальное давление, сниженное в первом периоде, за 2— 3 дня клинических проявлений повышается. Стойкая артериальная гипертензия — прогностически неблагоприятный признак и косвенно указывает на тяжелый необратимый некроз коры почек. Артериальная гипертензия и гиперкалиемия, как правило, приводят к сердечной недостаточности.

Клиника Перикардит как признак тяжелой уремии, благодаря применению раннего диализа, встречается все реже. Он, вероятно, является результатом задержки в поврежденной почке неидентифицированных низкомолекулярных шлаков. В отличие от ХПН, значительный перикардиальный выпот бывает сравнительно редко, хотя есть сообщения даже о тампонаде сердца.

Клиника: Поражение дыхательной системы. Соответственно тяжести метаболических расстройств и ацидоза появляется одышка. Над легкими выслушивают жесткое дыхание, реже — мелкопузырчатые хрипы. Если начало синдрома протекало на фоне ОРВИ, то обычно диагностируют пневмонию. Нередким осложнением гипергидратации является отек легких с рентгенологической картиной затемнения прикорневой зоны в виде силуэта бабочки со свободной от затемнения периферической зоной.

Клиника: У большинства больных определяют гепатомегалию, реже — с одновременным увеличением селезенки. При соответствующей патогенетической терапии олигоанурическая стадия переходит в полиурическую, которая не менее опасна для больного, так как организм ребенка катастрофически теряет воду и электролиты. Тяжесть и длительность этой фазы зависят от глубины поражения почек и темпа регенерации клеток канальцевого эпителия. Длительность полиурической фазы — 3— 4 недели. Уже в конце 1 -й недели полиурической стадии исчезает гиперазотемия и восстанавливается водно-электролитный баланс.

Диагностика: Результаты клинического анализа периферической крови зависят от периода заболевания и компенсаторных возможностей организма. В острый период отмечают выраженную анемию, чаще нормохромного характера. Гемолиз сопровождается значительным микро- и макроцитозом, компенсаторно увеличивается количество ретикулоцитов.
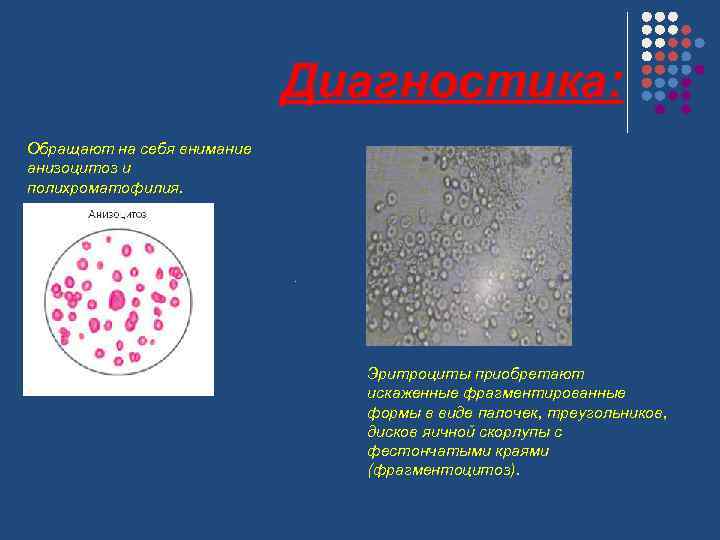
Диагностика: Обращают на себя внимание анизоцитоз и полихроматофилия. . Эритроциты приобретают искаженные фрагментированные формы в виде палочек, треугольников, дисков яичной скорлупы с фестончатыми краями (фрагментоцитоз).
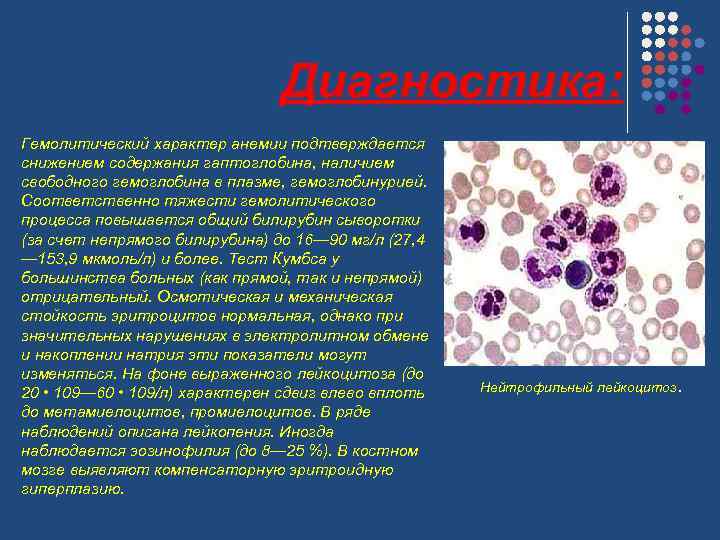
Диагностика: Гемолитический характер анемии подтверждается снижением содержания гаптоглобина, наличием свободного гемоглобина в плазме, гемоглобинурией. Соответственно тяжести гемолитического процесса повышается общий билирубин сыворотки (за счет непрямого билирубина) до 16— 90 мг/л (27, 4 — 153, 9 мкмоль/л) и более. Тест Кумбса у большинства больных (как прямой, так и непрямой) отрицательный. Осмотическая и механическая стойкость эритроцитов нормальная, однако при значительных нарушениях в электролитном обмене и накоплении натрия эти показатели могут изменяться. На фоне выраженного лейкоцитоза (до 20 • 109— 60 • 109/л) характерен сдвиг влево вплоть до метамиелоцитов, промиелоцитов. В ряде наблюдений описана лейкопения. Иногда наблюдается эозинофилия (до 8— 25 %). В костном мозге выявляют компенсаторную эритроидную гиперплазию. Нейтрофильный лейкоцитоз.

Диагностика: Одним из важных признаков ГУС является тромбоцитопения, степень выраженности которой совпадает с остротой гемолитического криза. У большинства больных снижение числа тромбоцитов может быть значительным. Так, по нашим данным, у 45 % больных количество тромбоцитов колебалось от единичных до 5 • 109/л, а у 33 % больных — от 50 • 109/л до 100 • 109/л. Соответственно степени тромбоцитопении выражены геморрагические проявления, отмечены снижение и отсутствие ретракции кровяного сгустка, удлинение времени кровотечения. Схема определения ретракции кровяного сгустка.

Диагностика: Гемокоагуляционные изменения зависят от фазы тромбогеморрагического синдрома. Гиперкоагуляция сопровождается укорочением времени свертывания венозной крови, увеличением степени тромботеста, нормальным или несколько увеличенным уровнем факторов протромбинового комплекса.

Диагностика: В фазу гипокоагуляции, которая обычно наблюдается в терминальный период заболевания, вследствие потребления факторов свертывания отмечаются удлинение времени свертывания, времени рекальцификации, уменьшение степени тромботеста, снижение факторов, принимающих участие в образовании активного кровяного тромбопластина, факторов протромбинового комплекса и уровня фибриногена. Обычно эти изменения сопровождаются обширными кровоизлияниями на месте инъекции и тяжелыми кровотечениями из респираторного и желудочно-кишечного тракта. На фоне нарастающей уремической интоксикации терапия обычно неэффективна.

Диагностика: Соответственно тяжести почечной недостаточности выявляют высокое содержание остаточного азота, мочевины и креатинина крови. Прирост мочевины свыше 6, 6 ммоль/л является показанием к методам экстракорпоральной детоксикации. В разгар заболевания проявляются характерные для ОПН нарушения водно-электролитного обмена. В крови концентрация внеклеточных электролитов (натрия и хлора) обычно снижается параллельно тяжести дегидратации в результате обильной рвоты и поносов.

Диагностика: В анализе мочи выявляют протеинурию, макро- или микрогематурию. При гемолитической анемии моча приобретает коричнево-ржавый цвет за счет гемоглобина. Очень характерным для ГУС является обнаружение в моче фибриновых комков. Рыхлый слизистый комок величиной от кукурузного зерна до лесного ореха белого или слегка розового цвета, плавающий в моче, имеет большое диагностическое значение, поскольку указывает на процесс внутрисосудистого свертывания с отложением фибрина на эндотелии капиллярных петель клубочков с последующей его дегидратацией.

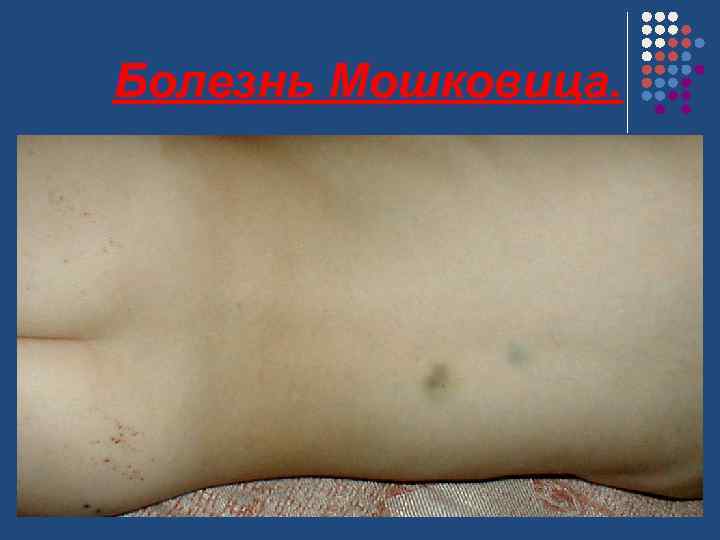
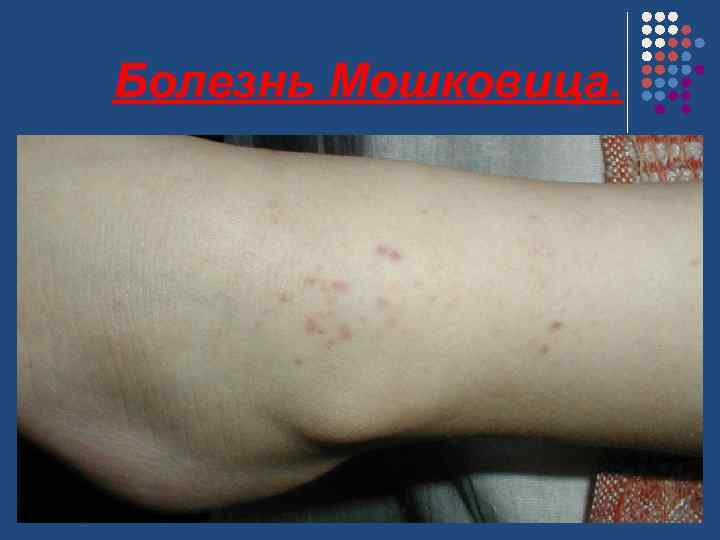
Диагноз. Дифференциальный диагноз. Сходная лабораторная картина наблюдается при одном из системных васкулитов — болезни Мошковица. Дифференциальный диагноз между этими заболеваниями сложен и не всегда возможен. Болезнь Мошковица поражает оба пола, чаще встречается у детей старшего возраста и у взрослых. Для нее характерны также острое начало, прогрессирующее течение с летальным исходом, хотя в последние годы описаны хронически протекающие формы. Начало заболевания проявляется лихорадкой, меленой, головной болью, миалгией, тромбоцитопенической пурпурой, гемолитической анемией.

Диагноз. Дифференциальный диагноз. Позднее, с нарастанием поражения ЦНС, к остальной симптоматике присоединяется поражение почек. Следует отметить, что клиническая картина этого заболевания часто наблюдается у больных с уже имеющимися проявлениями других коллагенозов, в особенности СКВ или УП. При болезни Мошковица неврологическая симптоматика, гемолитическая анемия, тромбоцитопения и ОПН являются вторичными по отношению к первичному поражению эндотелия капилляров. Циклическое или рецидивирующее течение более характерно для болезни Мошковица.

Диагноз. Дифференциальный диагноз. В олигоанурическую стадию ГУС необходимо проводить дифференциальный диагноз с состояниями, при которых развивается ОПН. Так, тяжелая степень дегидратации при кишечных токсикозах, в отличие от ГУС, не сопровождается гемолитической анемией, характерной фрагментацией эритроцитов, тромбоцитопенией и геморрагическим диатезом.

Диагноз. Дифференциальный диагноз. Опорными пунктами для постановки диагноза ГУС являются: üанемия со снижением гемоглобина и гематокрита; üфрагментоцитоз — обнаружение свыше 4 % типичных фрагментированных эритроцитов; üотрицательная реакция Кумбса; üтромбоцитопения üналичие в сыворотке крови свободного гемоглобина, повышение общего билирубина и его фракций (в основном за счет непрямого), снижение уровня гаптоглобина; üолигоанурия с лабораторными проявлениями уремии.

Лечение: Симптоматические мероприятия: ü Коррекция анемии ü Ликвидация сердечно-сосудистой недостаточности ü Лечение дыхательной недостаточности ü Антибиотикотерапия*** ü Проведение гипотензивной терапии ü Лечение энцефалопатии

Лечение: К патогенетическим лечебным мероприятиям относятся: ü Назначение дезагрегантов ü Гепаринотерапия. ü Коррекция недостаточности антитромбина 3 проводится переливанием свежезамороженной плазмы. ü Плазмаферез

Показания к гемодиализу : l l l 1) Гипергидратация без улучшения от консервативной терапии. 2) Гипер К-емия > 6, 3 ммоль/л. 3) Ацидоз со снижением щелочной резервности до 10 ммоль/л. 4) Анурия в течении одних суток. 5) Гипертензия, не поддающаяся терапии гипотензивными препаратами. 6) Выраженные неврологические проявления.

Противопоказания: l l l l 1. все виды кровотечений; 2. нарушение свертывающей системы крови; 3. гиповолемия; 4. гипопротеинемия; 5. нарушения гемодинамики; 6. гнойно-септические осложнения; 7. сердечно-легочная недостаточность; 8. тяжелые нарушения функции печени и почек.

Лечение: П о л и у р и ч е с к а я с т а д и я О П Н. Необходимы : 1. Достаточная водная нагрузка, включающая парентеральное введение жидкости и введение per os глюкозо-солевых растворов, дополнительное введение солей Na и К в виде хлористого калия с учетом уровня К в сыворотке. 2. Постоянный контроль за массой тела больного. 3. Контроль за диурезом, относительной плотности мочи.

Прогноз: К неблагоприятным прогностическим признакам относятся: üВозраст до 6 месяцев и старше 4 лет üПродрома в виде ОРВИ üДлительно сохраняющаяся тромбоцитопения üРецидивирующее течение üНаследственный характер патологии, т. е. атипичные формы ГУС üРаннее развитие артериальной гипертензии üСудороги и кома üАнурия свыше 3 недель В прогнозе заболевания ведущую роль играет раннее начало диализа. Определяется прямая зависимость между сроком начала диализа и исходами, что позволяет говорить об управляемом прогнозе при ГУС.
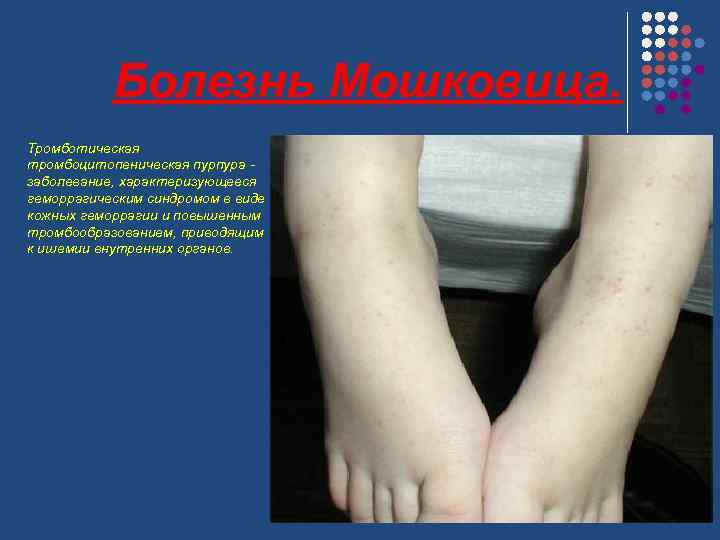
Болезнь Мошковица. Тромботическая тромбоцитопеническая пурпура - заболевание, характеризующееся геморрагическим синдромом в виде кожных геморрагии и повышенным тромбообразованием, приводящим к ишемии внутренних органов.
Болезнь Мошковица.
Болезнь Мошковица.

Болезнь Мошковица. Частота. Наблюдают редко. Преобладающий возраст - 40 -60 лет. Преобладающий пол - женский (10: 1). Ø Патоморфология. Нестойкие тромбоцитарно-фибриновые тромбы, локализующиеся главным образом в прекапиллярах. Ø Клиническая картина Лихорадка Геморрагическая петехиальная сыпь Неврологические нарушения при ишемическом поражении ЦНС Судорожный синдром Парестезии Коматозное состояние (при ишемии ствола мозга) Гемолитическая желтуха Ишемическое поражение почек: протеинурия, гематурия Боли в животе при тромбозе брыжеечных сосудов (нечасто) Поражение миокарда (аритмии, приглушение тонов) Артралгии. Ø

Болезнь Мошковица. Лабораторные исследования: 1. Общий анализ крови: тромбоцитепения, анемия, лейкоцитоз, фрагментация эритроцитов (шлемовидная, треугольная форма эритроцитов) вследствие их прохождения через тромбы сосудов, ретикулоцитоз 2. Биохимический анализ крови: повышение содержания мочевины и креатинина, повышение концентраций непрямой и прямой фракций билирубина, повышение содержания. 3. Общий анализ мочи: протеинурия, гематурия 4. Миелограмма: снижение количества мегакариоцитов, повышенная пролиферация клеток эритроидного ростка. Ø

Болезнь Мошковица. Лечение: 1. Инфузии свежезамороженной плазмы(по строгим показаниям) 2. Глюкокортикоиды: пульс-терапия - метилпреднизолон 1 г/сут в/в 3 дня подряд; преднизолон внутрь 1 мг/кг/сут Ø Ø Прогноз и течение. Различают острое и хроническое течение. Течение заболевания осложняет неврологическая симптоматика и ХПН. Прогноз для жизни неблагоприятный при выраженной ишемии ЦНС, миокарда.

Болезнь Мошковица. Синонимы: Мошковица болезнь Акроангиотромбоз тромбоцитопенический Микроангиопатия тромботическая Мошковиц-Сингера-Симмерса синдром Пурпура тромботическая Пурпура тромбоцитопеническая тромбогемолитическая Ø

Спасибо за внимание!!!
ГУС.Мошковиц.ppt