фокина.pptx
- Количество слайдов: 32

Самарский государственный медицинский университет Онкологические заболевания у реципиентов трансплантированной почки: виды, клиника, диагностика. Фокина Е. И. Лечебный факультет, 210

Злокачественные опухоли являются серьезным осложнением органной трансплантации. При длительно проводимой медикаментозной иммуносупрессии различные онкологические заболевания развиваются в целом у 6— 20% реципиентов почечных трансплантатов. С увеличением интервала времени после операции частота злокачественных новообразований возрастает. В Австралии и Новой Зеландии имеется достаточно много реципиентов, у которых почечный трансплантат функционирует 25— 30 лет. Для этих пациентов предсказанная частота развития некожных раков и рака кожи к 30 годам после аллотрансплантации трупной почки (АТТП) составила 33 и 75% соответственно.

Частота встречаемости ряда новообразований (саркомы Капоши, неходжкинских лимфом, опухолей кожи, рака щитовидной железы и опухолей печени) у больных после АТТП значительно выше, чем в общей популяции. Одним из часто наблюдаемых новообразований является рак собственных почек (0, 5% всей популяции реципиентов). Нередко у реципиента развивается одновременно несколько опухолей различной природы. В литературе описано сочетание рака кожи, неходжкинской лимфомы и злокачественной гистиоцитомы у одного больного с длительной стабильной функцией почечного трансплантата. [1]
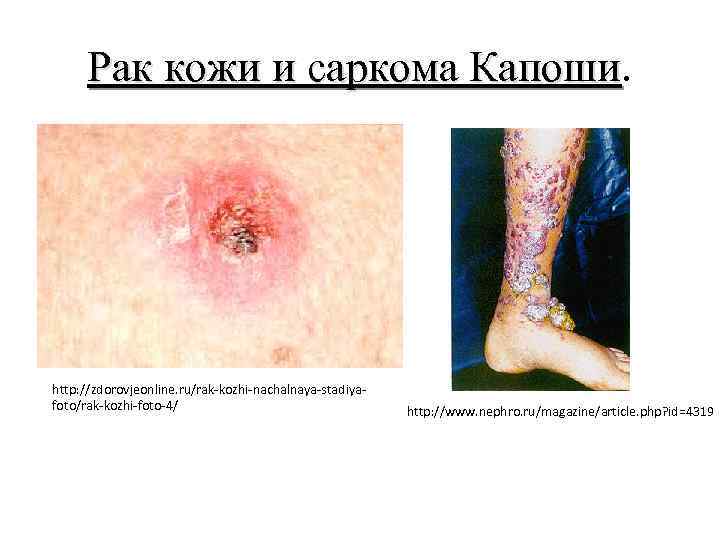
Рак кожи и саркома Капоши. Рак кожи и саркома Капоши http: //zdorovjeonline. ru/rak-kozhi-nachalnaya-stadiyafoto/rak-kozhi-foto-4/ http: //www. nephro. ru/magazine/article. php? id=4319

Клиника рака кожи. Поверхностная форма — наиболее частый вариант рака кожи. Она начинается с одного или нескольких сливающихся безболезненных узелков величиной чуть больше спичечной головки. Узелок слегка возвышается над поверхностью кожи, имеет желтоватый или матово -белый цвет и плотную консистенцию. Как правило, в этот период больные к врачу не обращаются. С течением времени опухоль увеличивается в размерах и приобретает вид безболезненной бляшки желтого или сероватобелого цвета с восковидным оттенком, слегка возвышающейся над кожей. Поверхность ее гладкая или шероховатая. Края выступают в виде плотного валика с неровным фестончатым контуром. В дальнейшем в центре бляшки появляется западение, покрытое чешуйкой или корочкой. Удаление корочки приводит к появлению капельки крови. С увеличением размеров опухоли западение превращается в эрозированную поверхность, покрытую коркой и окруженную плотными неровными краями в виде круто выступающего, как бы срезанного валика. Описанные картины более характерны для базальноклеточного рака.

Инфильтрирующая форма имеет вид глубоко изъязвления с неровным, бугристым, покрытым корками из некротических масс дном и плотными, валикообразными краями. Опухоль быстро прорастает окружающие ткани и становится неподвижной. Такое новообразование по гистологической структуре обычно является плоскоклеточным раком. Папиллярная форма рака кожи встречается редко. Она имеет вид плотного, возвышающегося над поверхностью, легко кровоточащего узла на широком основании. Поверхность узла бугриста, покрыта корками, часто напоминает цветную капусту. Такая форма роста чаще наблюдается при плоскоклеточном раке.

Диагностика. • Осмотр подозрительной опухоли через увеличительное стекло. • Радиоизотопное исследование (определяется накопление радиоактивного фосфора, которое при раке в 3 -4 раза выше, чем на здоровых участках кожи). • Гистологическое исследование подозрительных участков кожи (биопсия) – основной метод диагностики рака кожи. • Ультразвуковое исследование (УЗИ), рентгенография и компьютерная томография (КТ) проводятся с целью исключения наличия метастазов во внутренних органах. • Микроволновая глубинная радиотермометрия - Специально установленная процедура измерения температуры внутренних органов позволяет точно установить наличие или отсутствие онкологического заболевания. [2]

Клиника саркомы Капоши. Иммуносупрессивный тип саркомы Капоши отличается злокачественным течением. Внезапное начало заболевания, появление отдельных или множественных пятнисто-узелковых элементов (быстро превращающихся в опухоли), частое поражение внутренних органов, быстрое прогрессирование сближают данный тип с острой и подострой формами классической саркомы Капоши. Эти особенности наиболее характерны для саркомы, развивающейся у больных, получающих иммуносупрессивную терапию после трансплантации различных органов. Иммуно-супрессивный тип саркомы Капоши, формирующийся на фоне длительного приема иммунодепрессантов при хронических системных заболеваниях, отличается сравнительно более доброкачественным течением. Первые признаки саркомы Капоши развиваются у данной категории больных спустя 3— 4 года и более после начала лечения. Пятнисто-узелковые элементы могут не трансформироваться в опухоли в течение нескольких лет; кроме того, не всегда поражаются слизистые оболочки и внутренние органы. Как правило, смерть наступает от осложнений основного заболевания, а не от саркомы.

Диагностика. Основывается на характерной клинической картине и результатах гистологического исследования биоптатов кожи или слизистой оболочки. Всем больным саркомой Капоши независимо от ее типа проводят твердофазный ИФА (для исключения ВИЧ-инфекции), а при сомнительных результатах гистологического исследования — ПЦР (с целью выявления маркеров HHV-8, имеющихся при любом типе саркомы Капоши). При наличии инфильтративных очагов осуществляется рентгенологическое исследование для исключения поражения костной ткани. Как уже указывалось, при острой и подострой формах классической саркомы Капоши, характеризующихся генерализацией процесса, а также при эпидемическом и иммуносупрессивном типах данного заболевания нередко поражаются лимфатические узлы и внутренние органы (особенно часто ЖКТ и легкие). При наличии лимфаденопатии проводится УЗИ и биопсия лимфатических узлов, при поражении ЖКТ — УЗИ органов брюшной полости, эндоскопия и биопсия. В случае вовлечения в процесс легких рекомендовано рентгенологическое исследование органов грудной клетки, бронхоскопия и биопсия. [3]
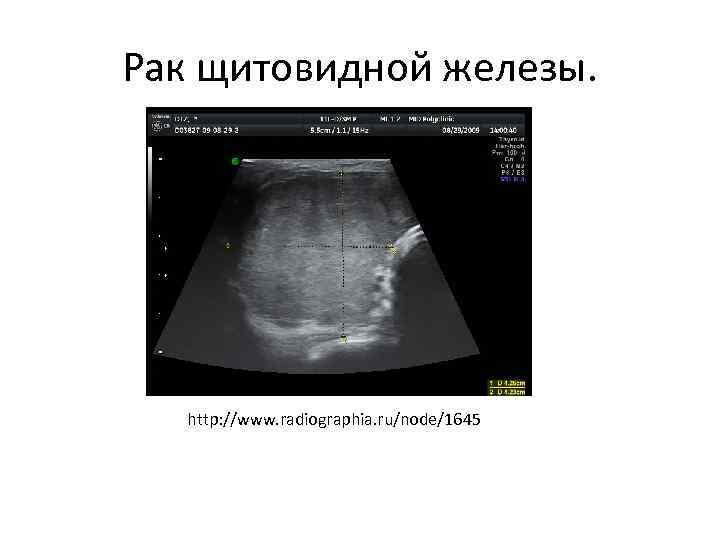
Рак щитовидной железы. http: //www. radiographia. ru/node/1645

Рак щитовидной железы — злокачественная опухоль щитовидной железы. Рак может не проявлять никаких симптомов в течение многих лет (иногда в течение 30 лет), так как опухоль остается обычно в диаметре до 1 см и затем может больше не расти. Этот вид рака обычно обнаруживают случайно, когда железу удаляют хирургически по поводу зоба или гипотиреоза. Кроме того, люди могут даже и не знать, что у них этот вид рака. В некоторых странах, таких, как Япония и Финляндия, частота может достигать 30%. Полагают, что высокое потребление различных морских продуктов – причина такой высокой встречаемости заболевания. Избыточный прием йода вызывает воспаление щитовидной железы, что может приводить к раку. Однако определение узлов по программам проверки улучшилось за последние годы благодаря высокочувствительному оборудованию для УЗИ.

Клиника рака щитовидной железы. Если опухоль в щитовидной железе небольших размеров и не выходит за пределы органа, то единственным проявлением может быть прощупываемое образование. Как правило, обнаруженный узел может быть плотным или эластичным (в зависимости от размера опухоли), подвижность его ограничена. При увеличении размеров опухоли может появляться ощущения давления и тяжести в области шеи (шейный дискомфорт). Необходимо отметить, что такие проявления могут быть и при доброкачественных опухолях щитовидной железы (аденомы, зоб), а также при некоторых других заболеваниях органов шеи. Специфических признаков, по которым можно сразу со стопроцентной уверенностью поставить диагноз рака щитовидной железы, не существует. Если опухоль достигает больших размеров, выходит за пределы щитовидной железы и прорастает окружающие органы шеи, то, в зависимости от степени и характера поражения, могут появляться следующие проявления: • Осиплость голоса, иногда до почти полной потери голоса. • Кашель, одышка, затруднение дыхания, иногда вплоть до удушья. • Набухание вен шеи. • Затруднения при проглатывании пищи (пища начинает застревать в шейном отделе пищевода).

При поражении шейных лимфатических узлов они могут увеличиваться а размерах, становится плотными, малоподвижными, сливаться в конгломераты. Иногда, при агрессивных рака, поражение лимфатических узлов протекает в виде быстрорастущего ползущего инфильтрата, спаянного с мышцами, кожей. На поздних стадиях развития рака щитовидной железы могут появляться метастазы (опухолевые узлы в других органах). Они также могут проявляться соответствующими симптомами. При поражении головного мозга могут быть головные боли, тошнота, нарушения зрения, мышления, речи, расстройства движения конечностей. При поражении костей наиболее часто появляются боли в костях. Если поражена печень, то проявлениями могут быть – боли в правом подреберье, слабость, утомляемость, повышение температуры тела. В зависимости от типа рака щитовидной железы, вышеописанные симптомы могут появляться и развиваться с разной скоростью. При высокодифференцированных формах это время может составлять несколько лет и развитие симптомов медленное. При недифференцированном раке быстро появляются опухоль и признаки ее прорастания окружающих органов. В ряде случаев недифференцированный рак сопровождают симптомы интоксикации, воспаления (повышения температуры тела, покраснение и отек кожи, воспалительные изменения в анализе крови). Таким образом, рак щитовидной железы не имеет специфических признаков, но жалобы, предъявляемые пациентом, часто могут натолкнуть врача на мысль об этом заболевании. Наличие любых из вышеперечисленных жалоб (или любых других, беспокоящих человека) – это повод к незамедлительному обращению за медицинской помощью и обследованию.

Диагностика. Ультразвуковое исследование щитовидной железы (УЗИ) В настоящее время – это метод, с которого всегда начинается обследование при подозрении на опухоль. Преимущества этого метода – он выполняется без нарушения целостности кожи (неинвазивен), не создает лучевой нагрузки, безвреден при повторных проведениях, широко доступен, обладает высокой разрешающей способностью (с его помощью можно увидеть и оценить образования щитовидной железы размерами от 1 -2 миллиметров). Ультразвуковое исследование щитовидной железы дает возможность оценить контуры, размеры, структуру опухолевого узла. Кроме этого, в некоторых случаев при УЗИ можно выявить прорастание опухолью окружающих структур. Ультразвуковое исследование – очень ценный метод для обнаружения и оценки лимфатических узлов шеи, пораженных опухолью. Исследование по разрешающей способности и информативности в этом случае превышает как простое ощупывание (так называемую пальпацию), так и такие современные методы, как компьютерная томография и магнито-резонансная томография. УЗИ позволяет не только «увидеть» лимфатический узел, но и оценить его структуру (то есть помогает выяснить, поражен ли этот узел раком или нет). Для уточнения распространения опухоли по органам шеи (при больших ее размерах) может применяться компьютерная томография. Ее возможности при диагностике мелких образований щитовидной железы ниже УЗИ, но томография может дать больше данных при оценке состояния глубоких структур шеи и средостения.

Радиоизотопная сцинтиграфия Это метод исследования, при котором в организм пациента вводится меченые радиоактивным йодом или технецием препараты, которые обладают свойством избирательно накапливаться в ткани щитовидной железы. Степень накопления оценивается на специальном аппарате (гамма-камера). При наличии опухолевых узлов в зависимости от типа опухоли и ряда других факторов такое накопление в нем может быть избыточным ( «горячий» очаг) или сниженным ( «холодный» очаг). Ценность этого метода в первичной диагностике опухолей щитовидной железы невысока по сравнению с другими, но он используется в процессе наблюдения за больным после лечения для поиска местного рецидива или метастазов опухоли в другие органы. Также сцинтиграфия применяется при диагностике метастазов рака в кости. Тонкоигольная аспирационная биопсия (пункция) щитовидной железы Это наиболее простой, удобный, дешевый и доступный метод получения клеток опухоли для исследования под микроскопом. Без этого исследования нельзя с уверенностью поставить диагноз рака щитовидной железы или снять его. Если опухоль в железе прощупывается, то производится его пункция под контролем пальца и отсасывается некоторое количество ткани. При непрощупываемых (непальпируемых) образованиях, которые видно только при ультразвуковом исследовании, пункция производится под УЗИ-наведением. Помощь УЗИ при пункции позволяет повысить точность «прицеливания» , снизить риск осложнений и, при наличии в щитовидной железе нескольких узлов, получить материал для исследования из всех образований сразу.

Флюорография или рентгенография органов грудной клетки Простой, доступный и эффективный метод исследования легких и средостения (пространство между легкими, где располагаются сердце, кровеносные сосуды, лимфатические узлы, пищевод). Он дает врачу информацию о наличии или отсутствия метастазов рака щитовидной железе в легкие, лимфоузлы средостения. При обследовании по поводу рака обязательно, чтобы флюорография была «свежей» , то есть сделана недавно (более точную информацию по срокам Вам даст лечащий врач). Для уточнения характера поражения применяется компьютерная томография органов грудной клетки. Также в арсенале современной медицины большое количество дополнительных методов обследования, которые позволяют уточнить ситуацию в сложных случаях. Может применяться более точные методики исследования фрагментов ткани щитовидное железы, полученной при биопсии (иммуногистохимическое исследование, молекулярно-генетическое исследование). Молекулярногенетическое исследование – развивающийся метод диагностики. Он позволяет уточнить диагноз рака щитовидной железы. Кроме этого, что очень важно, он используется для выявления семейных (то есть наследуемых) форм рака щитовидной железы для оценки риска развития заболевания у пациента. Из-за высокой стоимости в настоящее время генетический метод обследования применяется пока очень ограниченно. Диагностика рака щитовидной железы – это целый комплекс обследований, правильное и своевременное применение которого поможет быстрейшей постановке диагноза и формированию схемы лечения. Составляет план обследования лечащий врач. [4]
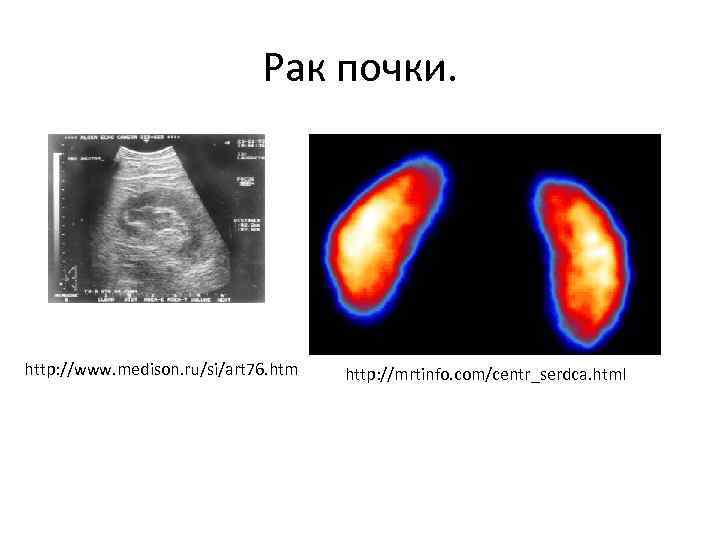
Рак почки. http: //www. medison. ru/si/art 76. htm http: //mrtinfo. com/centr_serdca. html

Клиника рака почки. На ранних стадиях заболевание протекает бессимптомно. В этих случаях новообразование почки выявляют как случайную находку при ультразвуковом или компьютерном исследовании по поводу других заболеваний. В связи с эти классическая триада симптомов, описываемая у больных раком почки (боль в поясничной области, кровь в моче и пальпируемая опухоль), в настоящее время встречается редко. Первым и наиболее частым симптомом отмечается гематурия (кровь в моче). Она может появляться периодически или постоянно, при массивном кровотечении возможно формирование сгустков крови в моче. Боли в пояснице и животе возникают при прорастании или сдавлении растущей опухолью окружающих структур, а также при почечной колике, обусловленной обтурацией мочеточников сгустками крови. Острая боль может быть следствием кровоизлияния в опухоль или ее разрыва с формированием забрюшинной гематомы. Прощупываемая опухоль – третий местный симптом рака почки, бывает положительным у каждого шестого на момент установления диагноза. На поздних стадиях заболевания появляются отеки ног, варикоцеле (расширение вен семенного канатика), расширение подкожных вен живота, тромбоз глубоких вен нижних конечностей, потеря аппетита, похудание, слабость.

Диагностика. Перед началом инструментального обследования врач обязательно расспросит больного, выяснит все его жалобы и историю их развития (анамнез), а затем проведет осмотр пациента. На основании полученных данных будет составлен план обследования, кроме обязательных банальных анализов (крови, мочи, электрокардиограммы и других), он включает в себя специальные методы исследования почек. Рассмотрим основные методы диагностики, применяемые при раке почки. Как правило, первичным методом диагностики рака почки является ультразвуковое исследование органов брюшной полости (УЗИ). С его помощью можно провести дифференциальный диагноз между опухолью и неопухолевой патологией почки (камни почечных лоханок, кисты почек), определение размеров опухоли, наличия или отсутствия поражения околопочечных лимфатических узлов. Очень важным является также то, что с помощью УЗИ возможно оценить состояние почечной вены и нижней полой вены, так как в процессе роста опухоли в их просвете может появляться опухолевый тромб. Кроме оценки состояния почки, ультразвуковое исследование позволяет оценить состояние печени и определить, нет ли в ней метастазов (вторичных опухолевых узлов, свидетельствующих о запущенности процесса). УЗИ может быть также использовано и во время операции по поводу рака почки в том случае, если планируется не удалять весь орган, а произвести резекцию (удаление части почки) для более детального определения границ опухоли.
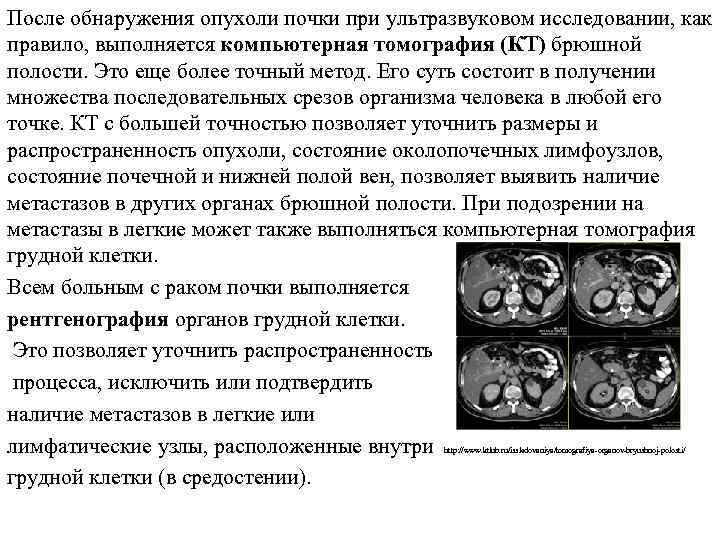
После обнаружения опухоли почки при ультразвуковом исследовании, как правило, выполняется компьютерная томография (КТ) брюшной полости. Это еще более точный метод. Его суть состоит в получении множества последовательных срезов организма человека в любой его точке. КТ с большей точностью позволяет уточнить размеры и распространенность опухоли, состояние околопочечных лимфоузлов, состояние почечной и нижней полой вен, позволяет выявить наличие метастазов в других органах брюшной полости. При подозрении на метастазы в легкие может также выполняться компьютерная томография грудной клетки. Всем больным с раком почки выполняется рентгенография органов грудной клетки. Это позволяет уточнить распространенность процесса, исключить или подтвердить наличие метастазов в легкие или лимфатические узлы, расположенные внутри грудной клетки (в средостении). http: //www. ktlub. ru/issledovaniya/tomografiya-organov-bryushnoj-polosti/

• По показаниям выполняются и другие методы исследования, несущие уточняющую роль: • • Ангиография (рентген сосудов) выполняется при больших опухолях, при наличии тромба в нижней полой вене для уточнения распространенности процесса, уточнения особенностей кровоснабжения опухоли. • • Сцинтиграфия почек (при этом в организм вводится небольшое количество радиоактивного препарата и исследуется его выведение почками). Этот метод позволяет изучить функцию почек, выявить ее нарушения. • • Компьютерная томография (КТ) или магниторезонансная томография (МРТ) головного мозга, сканирование костей скелета выполняется в случае подозрений на метастазы в мозг или кости, уточняет распространенность опухоли по организму человека. [5]
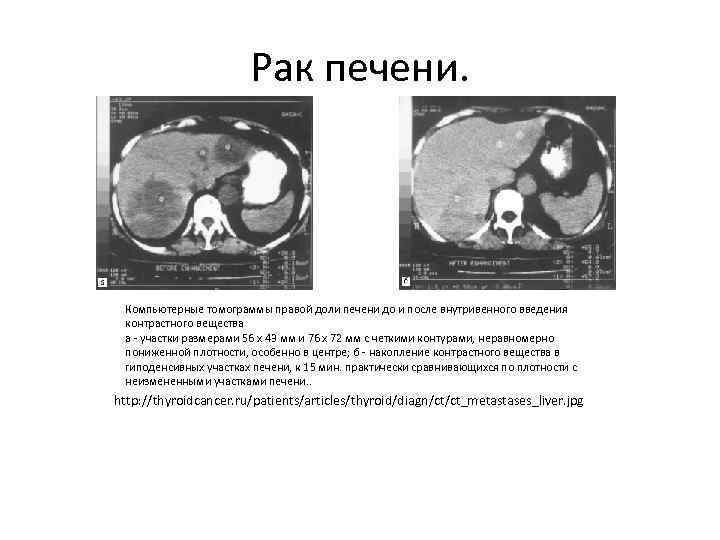
Рак печени. Компьютерные томограммы правой доли печени до и после внутривенного введения контрастного вещества а - участки размерами 56 x 43 мм и 76 x 72 мм с четкими контурами, неравномерно пониженной плотности, особенно в центре; б - накопление контрастного вещества в гиподенсивных участках печени, к 15 мин. практически сравнивающихся по плотности с неизмененными участками печени. . http: //thyroidcancer. ru/patients/articles/thyroid/diagn/ct/ct_metastases_liver. jpg

Клиника. Не смотря на то, что признаки и симптомы рака печени обычно появляются довольно поздно, они могут помочь в ранней диагностике заболевания. Если пациент обращается к врачу сразу же после появления симптомов, рак печени может быть выявлен на той стадии, когда лечение максимально эффективно. Выделяют несколько основных симптомов рака печени: • Непреднамеренное похудание • Потеря аппетита • Чувство переполнения желудка даже после легкой еды • Тошнота или рвота • Повышение температуры • Увеличение печени, которая определяется как опухолевидное образование в правом подреберье • Увеличение селезенки, которая определяется как опухолевидное образование в левом подреберье • Боль в животе или в области правой лопатки • Увеличение живота в объеме за счет скопления жидкости в брюшной полости (асцит) • Зуд кожи • Желтуха (пожелтение кожи и склер) • Расширение вен на передней брюшной стенке, которые видны через кожу

Ухудшение общего состояния (при наличии предшествующего гепатита или цирроза) Некоторые опухоли печени вырабатывают гормоны, которые влияют на работу организма. Данные гормоны могут вызывать: • Повышение уровня кальция в крови (гиперкальциемия), что сопровождается тошнотой, запорами, мышечной слабостью, заторможенностью • Падение уровня сахара крови (гипогликемия), что сопровождается слабостью и обмороками • У мужчин: увеличение размеров грудных желез (гинекомастия) и/или уменьшение размера яичек • Повышение уровня эритроцитов крови (эритроцитоз), что сопровождается приливами крови и покраснением лица • Повышение уровня холестерина крови

Диагностика рака печени. Ультразвуковое исследование Используется для обнаружение тканевых образований в печени. Компьютерная томография (КТ) КТ - это рентгенологический метод, который позволяет получить детальное изображение поперечных срезов тканей всего организма. Данное обследование очень помогает при выявлении многих типов опухолей печени. КТ предоставляет врачу точную информацию о размере, форме и положении опухоли в печени или других органах брюшной полости, а также о поражении близлежащих кровеносных сосудов. КТ также помогает врачу точно подвести биопсийную иглу к подозрительному образованию в печени (так называемая пункционная биопсия под контролем КТ). Вместо одного снимка, как при традиционной рентгенографии, компьютерный томограф, вращаясь вокруг тела пациента, создает множество снимков. Затем полученные снимки с помощью компьютера совмещаются в единое изображение среза тканей. Перед исследованием врач может попросить пациента выпить жидкость под названием «пероральное контрастное вещество» . Оно помогает увидеть контуры кишечника, а поэтому некоторые его области нельзя спутать с опухолью. Кроме этого, определенный вид контрастного вещества иногда вводиться внутривенно. Это помогает очертить отдельные структурные образования организма. Инъекция контраста может вызвать приливы: покраснение кожи и чувство жара. У некоторых людей при наличии аллергии контрастное вещество приводит к появлению сыпи по типу крапивницы, а реже - к более серьезным реакциям с затруднением дыхания и падением давления. О наличии аллергии, а также о ранее возникавших реакциях на любое контрастное вещество при проведении рентгенографии необходимо сказать врачу. КТ длится дольше, чем обычная рентгенологическая процедура. Все это время пациент должен неподвижно лежать на столе. В ходе исследования вокруг стола двигается КТ-сканер: кольцевидный аппарат, который полностью окружает стол. Необходимость нахождения внутри кольца сканера в ходе процедуры некоторых пациентов может приводить в замешательство. В некоторых медицинских центра используется спиральная КТ. Данная процедура предполагает использование более быстрого сканера, что позволяет снизить дозу облучения и получить более подробные снимки.

Магнитно-резонансная томография (МРТ) Подобно КТ, МРТ позволяет получить детальное изображение мягких тканей тела. Однако вместо рентгеновских лучей, при проведении МРТ используются радиоволны, которые создает сильный магнит. Энергия радиоволн поглощается тканями, а затем высвобождается определенным образом в зависимости от вида ткани и заболевания. Компьютер переводит высвобожденные тканями радиоволны в очень детальное изображение какого-либо участка организма. Нередко перед сканированием пациенту внутривенно вводится контрастный материал под названием гадолиний, что позволяет более четко увидеть некоторые образования. МРТ очень помогает врачу при диагностике рака печени. В некоторых случаях исследование позволяет отличить злокачественную опухоль от доброкачественной. Кроме этого, МРТ оценивает состояние кровеносных сосудов внутри печени и вокруг органа. Однако в отличие от КТ, МРТ доставляет пациенту несколько больше неприятных ощущений. Обычно исследование занимает около часа. Все это время пациент находится внутри узкой трубы, что пугает людей с клаустрофобией (боязнью замкнутых пространств). В некоторых центрах используются современные, более открытые аппараты. МРТ-сканер издает глухие стучащие звуки, которые некоторых пациентов раздражают. А поэтому отдельные диагностические отделения для подавления этих звуков предоставляют беруши.

Ангиография - это рентгенологическое исследование кровеносных сосудов. Для выделения контуров кровеносных сосудов перед исследованием внутривенно вводится контрастное вещество. Ангиография используется для выявления сосудов, которые несут кровь к раковой опухоли внутри печени. Это позволяет врачам решить вопрос об операбельности данной опухоли и составить план операции. Кроме этого, ангиография помогает при проведении некоторых видов нехирургического лечения, например, эмболизации. Ангиография доставляет пациенту некоторый дискомфорт, поскольку требует введения в артерию, ведущую к печени, небольшого катетера (гибкой полой трубки). По катетеру в печень доставляется контрастное вещество. Как правило, катетер вводится в артерию, расположенную на внутренней поверхности бедра, и продвигается выше в печеночную артерию. Для обезболивания места введения катетера используется местный анестетик. После этого в сосуд быстро вводится контрастное вещество, что по времени совпадает с проведением рентгенографии. Ангиография иногда проводится одновременно с КТ (КТ-ангиография) или МРТ (МР-ангиография). Применение подобных методик позволяет получить информацию о кровеносных сосудах печени без необходимости введения в артерию катетера. Тем не менее, проведение исследования требует внутривенного введения контраста, который попадает в кровоток.

Сканирование костей позволяет выявить распространение опухоли на костную ткань. Данное исследование назначается, как правило, при наличии костных болей, а также в тех случаях, когда для лечения рака печени предполагается использовать пересадку органа. Перед проведением исследования внутривенно вводится небольшое количество низко радиоактивного материала. В течение нескольких часов радиоактивное вещество оседает в зонах повреждения костной ткани по всему скелету. Во время исследования, которое длится около 30 минут, пациент находится на столе, а специальная камера фиксирует излучение тканей и создает изображение скелета. Участки активных костных изменений, которые поглотили радиоактивное вещество, на снимке выглядят как «горячие узлы» . Наличие данных узлов позволяет заподозрить метастазы рака в кости, однако подобные изменения встречаются и при других костных заболеваниях. Для точной постановки диагноза может потребоваться дополнительное исследование, например, рентгенография, МРТ или биопсия костной ткани.

Другие исследования. Лапароскопическое обследование В ходе данной процедуры врач через небольшой разрез на передней брюшной стенке вводит тонкую трубку с крошечной камерой и лампочкой на конце, что позволяет осмотреть печень и другие внутренние органы. (Иногда требуется выполнение нескольких разрезов). Исследование проводится в операционной, как правило, под общим наркозом (во время глубокого медикаментозного сна). Однако в некоторых случаях выполняется лишь седация (введение снотворных и успокоительных препаратов) и обезболивание места разреза. Лапароскопия помогает составить план операции или другого лечения, а также определить стадию (распространенность) опухоли. При необходимости через разрез на передней брюшной стенке врач вводит специальные инструменты для взятия образца печеночной ткани (биопсия), который затем изучается под микроскопом на предмет наличия раковых клеток. Несмотря на то, что лапароскопия нередко проводится амбулаторно, она представляет собой операцию. Как правило, боли после операции весьма умеренные, так как хирургический разрез очень маленький. После выхода из наркоза пациент может уйти домой. Биопсия - это удаление небольшого образца ткани с последующим его изучением на наличие раковых клеток. В большинстве случаев, биопсия является единственным способом постановки точного диагноза рака печени.

Лабораторные анализы Анализ крови на альфа-фетопротеин (АФП) Более подробно данное исследование описано в разделе «Возможно ли раннее обнаружение рака печени? » Тест на АФП помогает выявить злокачественный характер новообразования, однако его точность не всегда абсолютна. Низкие или нормальные значения теста вовсе не означают присутствие рака, однако высокий уровень АФП может указывать на наличие опухоли. Нередко исследование также проводится при уже выявленном раке печени. По уровню АФП врач может выбрать наиболее подходящий метод лечения. Кроме этого, анализ помогает определить эффективность лечения, поскольку после его окончания уровень АФП должен снизиться. Также тест на АФП используется для оценки рецидивов, то есть повторного возникновения опухоли после проведенного лечения.

Другие анализы крови • Функциональные пробы печени (ФПП): Перед началом лечения врачу необходимо проверить функцию печени, поскольку обычно рак печени развивается уже в поврежденной печеночной ткани. В этом помогает серия анализов крови. Данные тесты оценивают состояние незатронутой раком печеночной ткани. При этом проводится оценка содержания в крови таких веществ, как билирубин, альбумин, щелочная фосфатаза, АЛТ, АСТ и ГГТ. Если незатронутая опухолью часть печени работает неправильно, это может стать противопоказанием к проведению операции, поскольку хирургическое лечение, как правило, предполагает удаление значительной части органа. Данная проблема при раке печени весьма распространена. • Оценка свертываемости крови: В печени вырабатываются белки, которые отвечают за образование кровяного сгустка при кровотечениях. Поврежденная печень не способна выработать достаточное количество данных факторов свертывания крови, что увеличивает риск кровотечения. Для оценки этого риска врач назначает такие тесты, как оценка протромбинового времени и др. • Анализы на вирусные гепатиты: До постановки диагноза рака печени врач может назначить такие анализы крови, как исследование на гепатит В или С. Результаты, которые показывают инфицирование каким-либо вирусом гепатита, существенно увеличивают вероятность рака печени. • Оценка функции почек: Для оценки работы почек врач должен определить уровень азота мочевины крови (или остаточного азота крови) и креатинина. • Общий анализ крови (ОАК): Анализ включает оценку уровня эритроцитов (красных кровяных телец), лейкоцитов (белых кровяных телец, которые борются с инфекцией) и тромбоцитов (кровяных пластинок, которые формируют сгусток крови). Анализ позволяет оценить функцию красного костного мозга, где образуются новые клетки крови. • Биохимический анализ крови и электролитный баланс: Проводится определение уровня кальция и холестерина крови, поскольку в некоторых случаях рак печени вызывает повышение данных показателей. [6]]
![Источники: • [1] Щербакова Е. О. , «Урология и нефрология» 2000 г. • [2] Источники: • [1] Щербакова Е. О. , «Урология и нефрология» 2000 г. • [2]](https://present5.com/presentation/17138670_141127867/image-32.jpg)
Источники: • [1] Щербакова Е. О. , «Урология и нефрология» 2000 г. • [2] http: //www. lood. ru/skin-andsmooth/skincancer. html • [3] http: //skin. lekmed. ru/sarkoma-kaposhi. html • [4]http: //medfrance. ru/onco/thyroidcancermani festations • [5] http: //urolap. spb. ru/kidneycancermanifestations. php • [6] http: //www. livercancer. ru/diagnostics/
фокина.pptx