a037486aeea435ea0b3c2a98e42510c4.ppt
- Количество слайдов: 52
 Самаркандский Государственный Медицинский институт Кафедра 1 -ВОП терапии Тема лекции: «Артериальная гипертония» Лекция для студентов. Лектор: С/п. Ишонкулова Н. Н. План лекции Введение Эпидемиология История Этиология – факторы риска АГ Патогенез Классификация Сратификация риска Клиника и диагностика Лечение (немедикаментозные, медикаментозные) Гипертонические кризы Лечение гипертонических кризов
Самаркандский Государственный Медицинский институт Кафедра 1 -ВОП терапии Тема лекции: «Артериальная гипертония» Лекция для студентов. Лектор: С/п. Ишонкулова Н. Н. План лекции Введение Эпидемиология История Этиология – факторы риска АГ Патогенез Классификация Сратификация риска Клиника и диагностика Лечение (немедикаментозные, медикаментозные) Гипертонические кризы Лечение гипертонических кризов
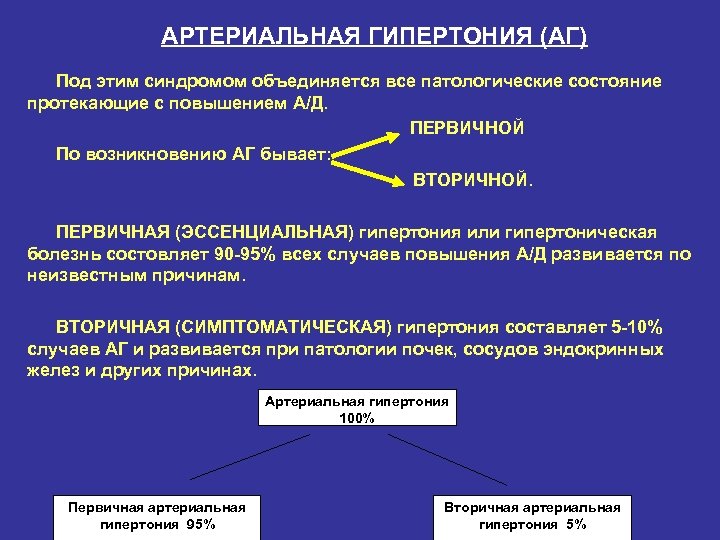 АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ (АГ) Под этим синдромом объединяется все патологические состояние протекающие с повышением А/Д. ПЕРВИЧНОЙ По возникновению АГ бывает: ВТОРИЧНОЙ. ПЕРВИЧНАЯ (ЭССЕНЦИАЛЬНАЯ) гипертония или гипертоническая болезнь состовляет 90 -95% всех случаев повышения А/Д развивается по неизвестным причинам. ВТОРИЧНАЯ (СИМПТОМАТИЧЕСКАЯ) гипертония составляет 5 -10% случаев АГ и развивается при патологии почек, сосудов эндокринных желез и других причинах. Артериальная гипертония 100% Первичная артериальная гипертония 95% Вторичная артериальная гипертония 5%
АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ (АГ) Под этим синдромом объединяется все патологические состояние протекающие с повышением А/Д. ПЕРВИЧНОЙ По возникновению АГ бывает: ВТОРИЧНОЙ. ПЕРВИЧНАЯ (ЭССЕНЦИАЛЬНАЯ) гипертония или гипертоническая болезнь состовляет 90 -95% всех случаев повышения А/Д развивается по неизвестным причинам. ВТОРИЧНАЯ (СИМПТОМАТИЧЕСКАЯ) гипертония составляет 5 -10% случаев АГ и развивается при патологии почек, сосудов эндокринных желез и других причинах. Артериальная гипертония 100% Первичная артериальная гипертония 95% Вторичная артериальная гипертония 5%
 ОБЩИЕ ВОПРОСЫ: • Самая распространенная патология ССС; • АГ является величайшей в истории человечества неинфекционной пандемией; • По данным ВОЗ она встречается у 25 -30% взрослого населения и более 50% у людей старше 60 лет; • У лиц с АГ общая смертность в 2 -5 раза выше, чем у людей не страдающих АГ • Среди больных АГ до 40 лет преобладают мужчины, после 40 лет женщины • АГ тяжелее протекает у мужчин • 60% больных АГ не знают повышение АД и не обращаются к врачу своевременно, что приводит к возрастанию риска инсульта, ИБС, поражение почек и увеличению общей смертности • Лищь 5 -6% больных АГ лечится регулярно • Такие понятие как «рабочая давления» , «курсовое лечение АГ» является ошибочным
ОБЩИЕ ВОПРОСЫ: • Самая распространенная патология ССС; • АГ является величайшей в истории человечества неинфекционной пандемией; • По данным ВОЗ она встречается у 25 -30% взрослого населения и более 50% у людей старше 60 лет; • У лиц с АГ общая смертность в 2 -5 раза выше, чем у людей не страдающих АГ • Среди больных АГ до 40 лет преобладают мужчины, после 40 лет женщины • АГ тяжелее протекает у мужчин • 60% больных АГ не знают повышение АД и не обращаются к врачу своевременно, что приводит к возрастанию риска инсульта, ИБС, поражение почек и увеличению общей смертности • Лищь 5 -6% больных АГ лечится регулярно • Такие понятие как «рабочая давления» , «курсовое лечение АГ» является ошибочным
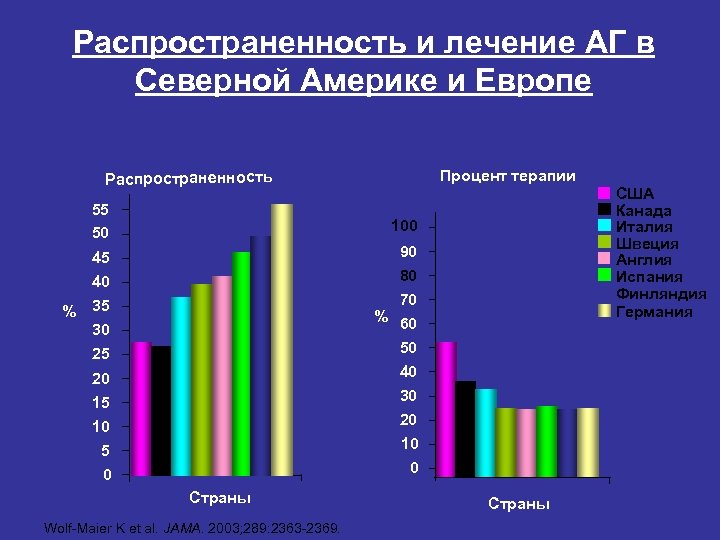 Распространенность и лечение АГ в Северной Америке и Европе Процент терапии Распространенность 55 50 % 100 45 40 США Канада Италия Швеция Англия Испания Финляндия Германия 90 80 70 35 30 25 % 60 50 20 15 30 40 20 10 10 5 0 0 Страны Wolf-Maier K et al. JAMA. 2003; 289: 2363 -2369. Страны
Распространенность и лечение АГ в Северной Америке и Европе Процент терапии Распространенность 55 50 % 100 45 40 США Канада Италия Швеция Англия Испания Финляндия Германия 90 80 70 35 30 25 % 60 50 20 15 30 40 20 10 10 5 0 0 Страны Wolf-Maier K et al. JAMA. 2003; 289: 2363 -2369. Страны
 Что век XXI нам готовит ? ! СД 300 млн АГ 1 млрд 56 млн Ожирение 300 млн Прогноз ВОЗ на 2025 год
Что век XXI нам готовит ? ! СД 300 млн АГ 1 млрд 56 млн Ожирение 300 млн Прогноз ВОЗ на 2025 год
 ИСТОРИЯ Большой вклад в изучение АГ ВНЕСЛИ: Брайт (1826), Павлов (1877), Тигержтедт и Бергман (1898), Рива-Роччи (1896), Коротков (1905), Ланг (1940), Мясников (1950), Тареев (1960)
ИСТОРИЯ Большой вклад в изучение АГ ВНЕСЛИ: Брайт (1826), Павлов (1877), Тигержтедт и Бергман (1898), Рива-Роччи (1896), Коротков (1905), Ланг (1940), Мясников (1950), Тареев (1960)
 ФАКТОРЫ РИСКА АГ 1. 2. 3. 4. 5. 6. 7. Отягощенная наследственность Психическая травма Черепно-мозговая травма Климакс Различные стрессовые ситуации Повышенное употребление поваренной соли и жидкости Высококалорийное питание и увеличение масса тела (ожирение) ИМТ (индекс массы тела) = _ВЕС (КГ) __= _78_ = 20, 6 РОСТ (М 2) 1, 72 2, 89 N ИМТ = 18, 5 – 24, 5 ИТБ – ИНДЕКС ТАЛИЯ/БЕДРА ИТБ = ОТ/ОБ 8. Сахарный диабет Критерии компенсации сахарного диабета Гликемия наташак ммоль/л ХОР. УДОВ. ПЛОХАЯ 4, 4 -6, 1 6, 2 -7, 8 > 7, 8 9. Дислипопротеидемия. N ХОЛЕСТЕРИН ДО 5, 5 ГЛИЦЕРИДЫ 0, 1 -2, 2 ЛПНП ДО 3, 7 ЛПВП ДО 1, 4 Чем выше ХС и ЛПНП и выше уровень ЛПВП тем выше риск развития ИБС 10. Гиподинамия – малоподвижный образ жизни 11. Алькоголь и курение 12. Профессионалдьные вредности: шум, вибрация, электромагнитное поле
ФАКТОРЫ РИСКА АГ 1. 2. 3. 4. 5. 6. 7. Отягощенная наследственность Психическая травма Черепно-мозговая травма Климакс Различные стрессовые ситуации Повышенное употребление поваренной соли и жидкости Высококалорийное питание и увеличение масса тела (ожирение) ИМТ (индекс массы тела) = _ВЕС (КГ) __= _78_ = 20, 6 РОСТ (М 2) 1, 72 2, 89 N ИМТ = 18, 5 – 24, 5 ИТБ – ИНДЕКС ТАЛИЯ/БЕДРА ИТБ = ОТ/ОБ 8. Сахарный диабет Критерии компенсации сахарного диабета Гликемия наташак ммоль/л ХОР. УДОВ. ПЛОХАЯ 4, 4 -6, 1 6, 2 -7, 8 > 7, 8 9. Дислипопротеидемия. N ХОЛЕСТЕРИН ДО 5, 5 ГЛИЦЕРИДЫ 0, 1 -2, 2 ЛПНП ДО 3, 7 ЛПВП ДО 1, 4 Чем выше ХС и ЛПНП и выше уровень ЛПВП тем выше риск развития ИБС 10. Гиподинамия – малоподвижный образ жизни 11. Алькоголь и курение 12. Профессионалдьные вредности: шум, вибрация, электромагнитное поле
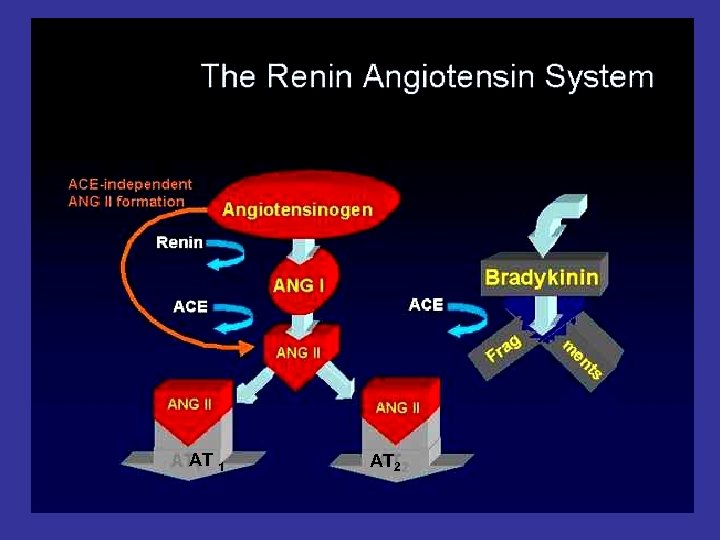
 ПАТОГЕНЕЗ АГ Существует значительное количество патологических механизмов, которые могут привести к развитию ГБ. Эти факторы условно разделяются на 2 группы: I – НЕЙРОГУМАРАЛЬНЫЕ II - ГОМОДИНАМИЧЕСКИЕ НЕЙРОГУМОРАЛЬНЫЕ ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ: 1. Изменения симпатико-адреналовой системы 2. Ренин-Ангиотензин-Альдостериновой системы 3. Гормональные сдвиги (АКТГ, Вазопресси – половые гормоны) 4. Изменения простогландиновой и калликреин – кининовой системы 5. Мембранный дефект с изменением натриевого тока и кальциевого механизма. ГЕМОДИНАМИЧЕСКИЕ ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ: 1. Повышение тонуса периферических артериол 2. Повышение периферического сосудистого сопротивления 3. Увеличение обмена циркулирующей плазмы 4. Задержки Na и H 2 О в стенке артериол 5. Повышение ионов кальция в клетке 6. Уменьшение простогландиновое А, Е, Д, Брадикинина.
ПАТОГЕНЕЗ АГ Существует значительное количество патологических механизмов, которые могут привести к развитию ГБ. Эти факторы условно разделяются на 2 группы: I – НЕЙРОГУМАРАЛЬНЫЕ II - ГОМОДИНАМИЧЕСКИЕ НЕЙРОГУМОРАЛЬНЫЕ ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ: 1. Изменения симпатико-адреналовой системы 2. Ренин-Ангиотензин-Альдостериновой системы 3. Гормональные сдвиги (АКТГ, Вазопресси – половые гормоны) 4. Изменения простогландиновой и калликреин – кининовой системы 5. Мембранный дефект с изменением натриевого тока и кальциевого механизма. ГЕМОДИНАМИЧЕСКИЕ ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ: 1. Повышение тонуса периферических артериол 2. Повышение периферического сосудистого сопротивления 3. Увеличение обмена циркулирующей плазмы 4. Задержки Na и H 2 О в стенке артериол 5. Повышение ионов кальция в клетке 6. Уменьшение простогландиновое А, Е, Д, Брадикинина.
 Патогенетические аспекты гипертонической болезни
Патогенетические аспекты гипертонической болезни
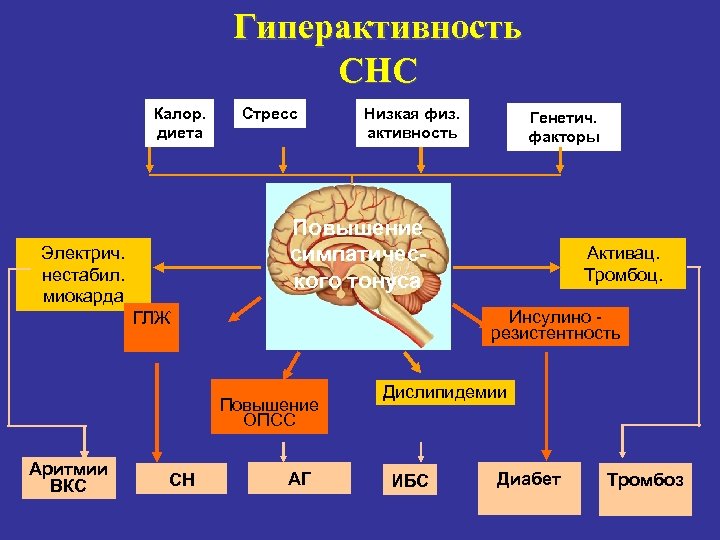 Гиперактивность СНС Калор. диета Стресс Низкая физ. активность Повышение cимпатического тонуса Электрич. нестабил. миокарда Повышение ОПСС СН Активац. Тромбоц. Инсулино резистентность ГЛЖ Аритмии ВКС Генетич. факторы АГ Дислипидемии ИБС Диабет Тромбоз
Гиперактивность СНС Калор. диета Стресс Низкая физ. активность Повышение cимпатического тонуса Электрич. нестабил. миокарда Повышение ОПСС СН Активац. Тромбоц. Инсулино резистентность ГЛЖ Аритмии ВКС Генетич. факторы АГ Дислипидемии ИБС Диабет Тромбоз
 AT 1 AT 2
AT 1 AT 2
 Артериальная гипертензия САД ≥ 140 мм рт. ст. ДАД ≥ 90 мм рт. ст.
Артериальная гипертензия САД ≥ 140 мм рт. ст. ДАД ≥ 90 мм рт. ст.
 КЛАССИФИКАЦИЯ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ ПО МЯСНИКОВУ (1951 -54 ГГ. ) I СТАДИЯ – ФУНКЦИОНАЛЬНАЯ Фаза А – предгипертоническая Фаза Б - транзиторная II СТАДИЯ – Фаза А – лабильная Фаза Б - стабильная III СТАДИЯ – СКЛЕРОТИЧЕСКАЯ Фаза А- компенсированная Фаза Б – декомпенсированная ПО ВАРИАНТАМ: Кардиальный, церебральный, почечный, смешанный. ПО ФОРМЕ: Медленнопрогрессирующая, Быстропрогрессирующая
КЛАССИФИКАЦИЯ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ ПО МЯСНИКОВУ (1951 -54 ГГ. ) I СТАДИЯ – ФУНКЦИОНАЛЬНАЯ Фаза А – предгипертоническая Фаза Б - транзиторная II СТАДИЯ – Фаза А – лабильная Фаза Б - стабильная III СТАДИЯ – СКЛЕРОТИЧЕСКАЯ Фаза А- компенсированная Фаза Б – декомпенсированная ПО ВАРИАНТАМ: Кардиальный, церебральный, почечный, смешанный. ПО ФОРМЕ: Медленнопрогрессирующая, Быстропрогрессирующая
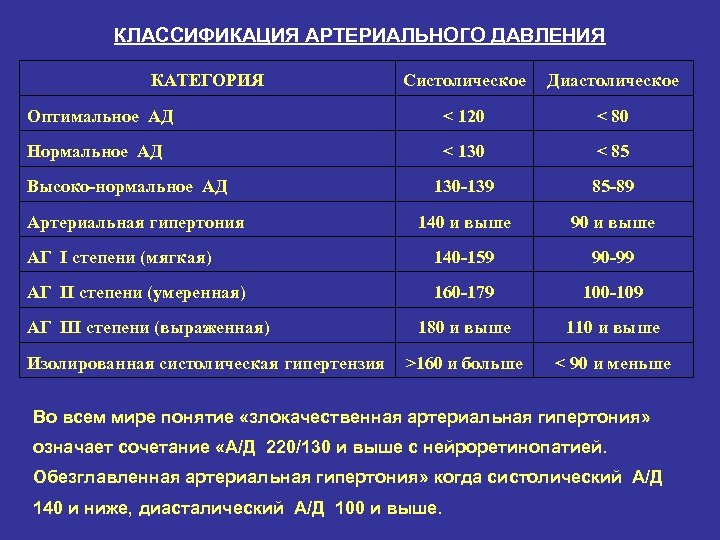 КЛАССИФИКАЦИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ КАТЕГОРИЯ Систолическое Диастолическое Оптимальное АД < 120 < 80 Нормальное АД < 130 < 85 130 -139 85 -89 140 и выше 90 и выше АГ I степени (мягкая) 140 -159 90 -99 АГ II степени (умеренная) 160 -179 100 -109 180 и выше 110 и выше >160 и больше < 90 и меньше Высоко-нормальное АД Артериальная гипертония АГ III степени (выраженная) Изолированная систолическая гипертензия Во всем мире понятие «злокачественная артериальная гипертония» означает сочетание «А/Д 220/130 и выше с нейроретинопатией. Обезглавленная артериальная гипертония» когда систолический А/Д 140 и ниже, диасталический А/Д 100 и выше.
КЛАССИФИКАЦИЯ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ КАТЕГОРИЯ Систолическое Диастолическое Оптимальное АД < 120 < 80 Нормальное АД < 130 < 85 130 -139 85 -89 140 и выше 90 и выше АГ I степени (мягкая) 140 -159 90 -99 АГ II степени (умеренная) 160 -179 100 -109 180 и выше 110 и выше >160 и больше < 90 и меньше Высоко-нормальное АД Артериальная гипертония АГ III степени (выраженная) Изолированная систолическая гипертензия Во всем мире понятие «злокачественная артериальная гипертония» означает сочетание «А/Д 220/130 и выше с нейроретинопатией. Обезглавленная артериальная гипертония» когда систолический А/Д 140 и ниже, диасталический А/Д 100 и выше.
 Классификация эссенциальной гипертонии ВОЗ (1993) по степени поражения органов мишеней 1 стадия Объективные признаки поражения органов мишеней отсутствует 2 стадия Присутствует как минимум один из следующих признаков поражения органов: -гипертрофия левого желудочка -сужение артерий сетчатки -протеинурия или повышение креатинина в крови 3 стадия Клинические проявления, связанное с поражениями органов мишеней; Сердце: стенокардия, инфаркт миокарда, сердечная недостаточность Мозг: инсульт, энцефалопатия, доменция Сетчатка: кровоизлияние, экссудаты с отеком зрительного нерва Почки: ХПН Сосуды: расслаивающая аневризма аорты
Классификация эссенциальной гипертонии ВОЗ (1993) по степени поражения органов мишеней 1 стадия Объективные признаки поражения органов мишеней отсутствует 2 стадия Присутствует как минимум один из следующих признаков поражения органов: -гипертрофия левого желудочка -сужение артерий сетчатки -протеинурия или повышение креатинина в крови 3 стадия Клинические проявления, связанное с поражениями органов мишеней; Сердце: стенокардия, инфаркт миокарда, сердечная недостаточность Мозг: инсульт, энцефалопатия, доменция Сетчатка: кровоизлияние, экссудаты с отеком зрительного нерва Почки: ХПН Сосуды: расслаивающая аневризма аорты
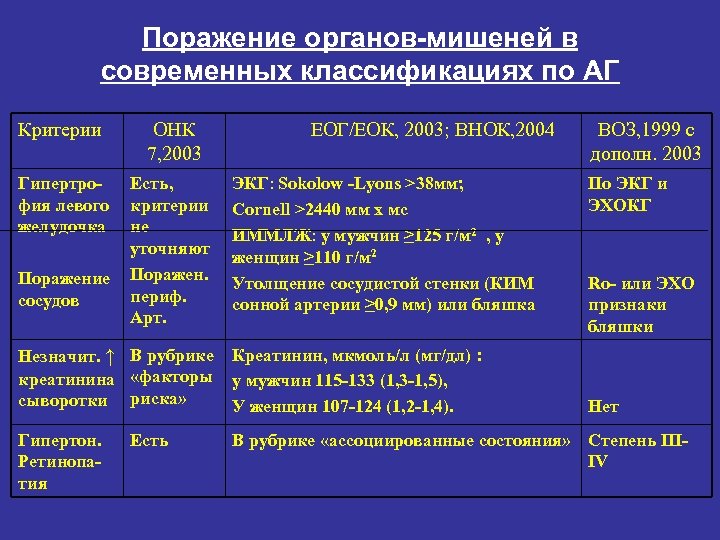 Поражение органов-мишеней в современных классификациях по АГ Критерии ОНК 7, 2003 Гипертрофия левого желудочка Есть, критерии не уточняют Поражен. периф. Арт. Поражение сосудов ЕОГ/ЕОК, 2003; ВНОК, 2004 ЭКГ: Sokolow -Lyons >38 мм; Cornell >2440 мм х мс ИММЛЖ: у мужчин ≥ 125 г/м 2 , у женщин ≥ 110 г/м 2 Утолщение сосудистой стенки (КИМ сонной артерии ≥ 0, 9 мм) или бляшка ВОЗ, 1999 с дополн. 2003 По ЭКГ и ЭХОКГ Ro- или ЭХО признаки бляшки Незначит. ↑ В рубрике креатинина «факторы сыворотки риска» Креатинин, мкмоль/л (мг/дл) : у мужчин 115 -133 (1, 3 -1, 5), У женщин 107 -124 (1, 2 -1, 4). Гипертон. Ретинопатия В рубрике «ассоциированные состояния» Степень IIIIV Есть Нет
Поражение органов-мишеней в современных классификациях по АГ Критерии ОНК 7, 2003 Гипертрофия левого желудочка Есть, критерии не уточняют Поражен. периф. Арт. Поражение сосудов ЕОГ/ЕОК, 2003; ВНОК, 2004 ЭКГ: Sokolow -Lyons >38 мм; Cornell >2440 мм х мс ИММЛЖ: у мужчин ≥ 125 г/м 2 , у женщин ≥ 110 г/м 2 Утолщение сосудистой стенки (КИМ сонной артерии ≥ 0, 9 мм) или бляшка ВОЗ, 1999 с дополн. 2003 По ЭКГ и ЭХОКГ Ro- или ЭХО признаки бляшки Незначит. ↑ В рубрике креатинина «факторы сыворотки риска» Креатинин, мкмоль/л (мг/дл) : у мужчин 115 -133 (1, 3 -1, 5), У женщин 107 -124 (1, 2 -1, 4). Гипертон. Ретинопатия В рубрике «ассоциированные состояния» Степень IIIIV Есть Нет
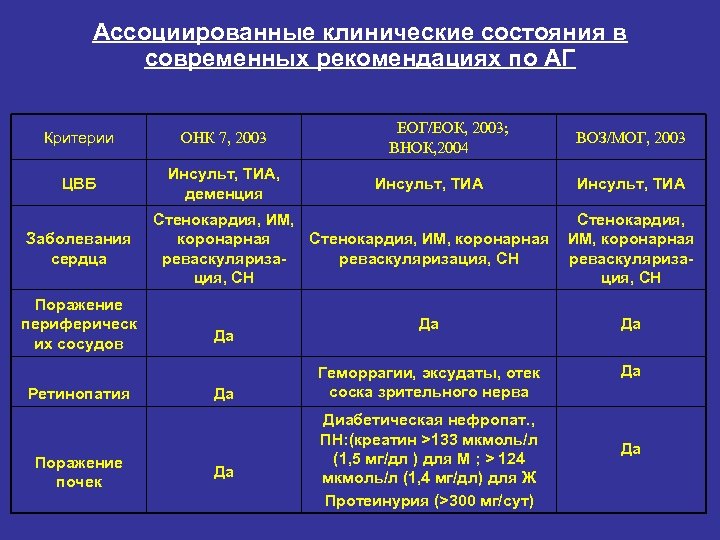 Ассоциированные клинические состояния в современных рекомендациях по АГ Критерии ОНК 7, 2003 ЦВБ Инсульт, ТИА, деменция Заболевания сердца Поражение периферическ их сосудов Ретинопатия Поражение почек ЕОГ/ЕОК, 2003; ВНОК, 2004 Инсульт, ТИА Стенокардия, ИМ, коронарная реваскуляризация, СН Да Да Да ВОЗ/МОГ, 2003 Инсульт, ТИА Стенокардия, ИМ, коронарная реваскуляризация, СН Да Да Геморрагии, эксудаты, отек соска зрительного нерва Да Диабетическая нефропат. , ПН: (креатин >133 мкмоль/л (1, 5 мг/дл ) для М ; > 124 мкмоль/л (1, 4 мг/дл) для Ж Протеинурия (>300 мг/сут) Да
Ассоциированные клинические состояния в современных рекомендациях по АГ Критерии ОНК 7, 2003 ЦВБ Инсульт, ТИА, деменция Заболевания сердца Поражение периферическ их сосудов Ретинопатия Поражение почек ЕОГ/ЕОК, 2003; ВНОК, 2004 Инсульт, ТИА Стенокардия, ИМ, коронарная реваскуляризация, СН Да Да Да ВОЗ/МОГ, 2003 Инсульт, ТИА Стенокардия, ИМ, коронарная реваскуляризация, СН Да Да Геморрагии, эксудаты, отек соска зрительного нерва Да Диабетическая нефропат. , ПН: (креатин >133 мкмоль/л (1, 5 мг/дл ) для М ; > 124 мкмоль/л (1, 4 мг/дл) для Ж Протеинурия (>300 мг/сут) Да
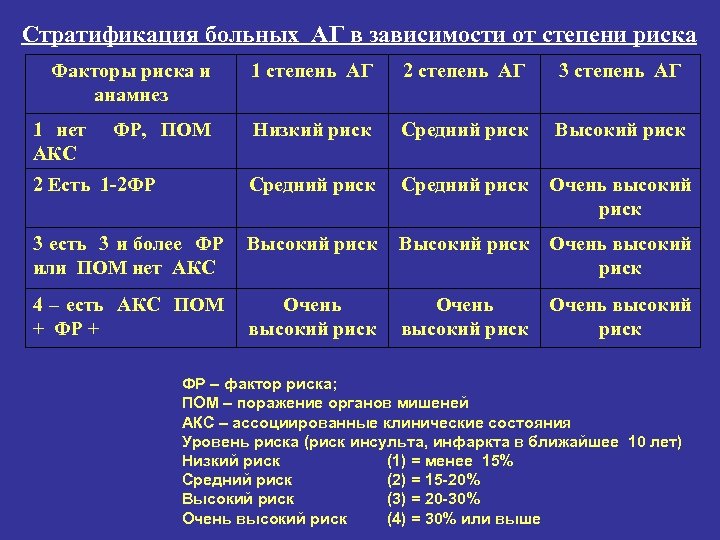 Стратификация больных АГ в зависимости от степени риска Факторы риска и анамнез 1 степень АГ 2 степень АГ 3 степень АГ Низкий риск Средний риск Высокий риск 2 Есть 1 -2 ФР Средний риск Очень высокий риск 3 есть 3 и более ФР или ПОМ нет АКС Высокий риск Очень высокий риск 4 – есть АКС ПОМ + ФР + Очень высокий риск 1 нет АКС ФР, ПОМ Очень высокий риск ФР – фактор риска; ПОМ – поражение органов мишеней АКС – ассоциированные клинические состояния Уровень риска (риск инсульта, инфаркта в ближайшее 10 лет) Низкий риск (1) = менее 15% Средний риск (2) = 15 -20% Высокий риск (3) = 20 -30% Очень высокий риск (4) = 30% или выше
Стратификация больных АГ в зависимости от степени риска Факторы риска и анамнез 1 степень АГ 2 степень АГ 3 степень АГ Низкий риск Средний риск Высокий риск 2 Есть 1 -2 ФР Средний риск Очень высокий риск 3 есть 3 и более ФР или ПОМ нет АКС Высокий риск Очень высокий риск 4 – есть АКС ПОМ + ФР + Очень высокий риск 1 нет АКС ФР, ПОМ Очень высокий риск ФР – фактор риска; ПОМ – поражение органов мишеней АКС – ассоциированные клинические состояния Уровень риска (риск инсульта, инфаркта в ближайшее 10 лет) Низкий риск (1) = менее 15% Средний риск (2) = 15 -20% Высокий риск (3) = 20 -30% Очень высокий риск (4) = 30% или выше
 А Р Т Е Р И А Л Ь Н А Я Г И П Е Р Т О Н И Я (А Г) СТРАТИФИКАЦИЯ ПО СТЕПЕНИ РИСКА РАЗВИТИЯ СЕРДЕЧНОСОСУДИСТЫХ ОСЛОЖНЕНИЙ: • НИЗКИЙ РИСК: АГ 1 ст. , нет факторов риска, нет поражения органов мишеней, сердечнососудистых и ассоциированных заболеваний 2. СРЕДНИЙ РИСК: АГ 1 -2 ст. , один-два фактора риска, нет поражения органов мишеней, сердечно-сосудистых и ассоциированных заболеваний 3. ВЫСОКИЙ РИСК. АГ 1 -3 ст. , Есть 3 и более факторов риска. Есть поражения органов мишеней, сахарный диабет, нет ассоциированных заболеваний 4. Очень высокий риск: АГ 1 -3 ст. Есть факторы риска. Есть поражения органов мишеней. Есть сахарный диабет с нефропатией. Есть ассоциированные заболевания.
А Р Т Е Р И А Л Ь Н А Я Г И П Е Р Т О Н И Я (А Г) СТРАТИФИКАЦИЯ ПО СТЕПЕНИ РИСКА РАЗВИТИЯ СЕРДЕЧНОСОСУДИСТЫХ ОСЛОЖНЕНИЙ: • НИЗКИЙ РИСК: АГ 1 ст. , нет факторов риска, нет поражения органов мишеней, сердечнососудистых и ассоциированных заболеваний 2. СРЕДНИЙ РИСК: АГ 1 -2 ст. , один-два фактора риска, нет поражения органов мишеней, сердечно-сосудистых и ассоциированных заболеваний 3. ВЫСОКИЙ РИСК. АГ 1 -3 ст. , Есть 3 и более факторов риска. Есть поражения органов мишеней, сахарный диабет, нет ассоциированных заболеваний 4. Очень высокий риск: АГ 1 -3 ст. Есть факторы риска. Есть поражения органов мишеней. Есть сахарный диабет с нефропатией. Есть ассоциированные заболевания.
 CТРАТИФИКАЦИЯ РИСКА ДЛЯ ОПРЕДЕЛЕНИЯ ПРОГНОЗА (ВОЗ 1999) Артериальное давление (мм. рт. ст. ) Другие факторы риска и Степень 1 (мягкая болезни в анамнезе гипертензия) САД 140 -159 или ДАД 90 -99 I Другие факторы риска отсутствуют II 1 -2 фактора риска III 3 и более фактора риска или поражение органов мишеней или диабет IV Сопутствующие клинические состояния Степень 2 (умеренная гипертензия) САД 160 -179 или ДАД 100 -109 Степень 3 (тяжелая гипертензия) САД≥ 180 или ДАД >110 НИЗКИЙ РИСК УМЕРЕННЫЙ РИСК ВЫСОКИЙ РИСК УМЕРЕННЫЙ РИСК ОЧЕНЬ ВЫСОКИЙ РИСК ОЧЕНЬ ВЫСОКИЙ РИСК
CТРАТИФИКАЦИЯ РИСКА ДЛЯ ОПРЕДЕЛЕНИЯ ПРОГНОЗА (ВОЗ 1999) Артериальное давление (мм. рт. ст. ) Другие факторы риска и Степень 1 (мягкая болезни в анамнезе гипертензия) САД 140 -159 или ДАД 90 -99 I Другие факторы риска отсутствуют II 1 -2 фактора риска III 3 и более фактора риска или поражение органов мишеней или диабет IV Сопутствующие клинические состояния Степень 2 (умеренная гипертензия) САД 160 -179 или ДАД 100 -109 Степень 3 (тяжелая гипертензия) САД≥ 180 или ДАД >110 НИЗКИЙ РИСК УМЕРЕННЫЙ РИСК ВЫСОКИЙ РИСК УМЕРЕННЫЙ РИСК ОЧЕНЬ ВЫСОКИЙ РИСК ОЧЕНЬ ВЫСОКИЙ РИСК
 Примеры диагностических заключений • Осн. : ГБ II стадии. Степень АГ 3. ДЛП. ГЛЖ. Риск 4 (очень высокий) • Осн. : ГБ III стадии. Степень АГ 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий) Осл. : НК II A • Осн. : ГБ II стадии. Степень АГ 2. Атеросклероз аорты, сонных артерий. Риск 3 (высокий) • Осн. : ГБ III стадии. Степень АГ 1. Облитерирующий атеросклероз сосудов нижних конечностей. Перемежающаяся хромота. Риск 4 (очень высокий) Осл. : НК II A • Осн. : ГБ I стадии. Степень АГ 1. СД тип 2. Риск 3 (высокий) • Осн. : ИБС. Стенокардия напряжения III ФК. ПИКС (год). ГБ III стадии. Степень АГ 2. Риск 4 (очень высокий)
Примеры диагностических заключений • Осн. : ГБ II стадии. Степень АГ 3. ДЛП. ГЛЖ. Риск 4 (очень высокий) • Осн. : ГБ III стадии. Степень АГ 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий) Осл. : НК II A • Осн. : ГБ II стадии. Степень АГ 2. Атеросклероз аорты, сонных артерий. Риск 3 (высокий) • Осн. : ГБ III стадии. Степень АГ 1. Облитерирующий атеросклероз сосудов нижних конечностей. Перемежающаяся хромота. Риск 4 (очень высокий) Осл. : НК II A • Осн. : ГБ I стадии. Степень АГ 1. СД тип 2. Риск 3 (высокий) • Осн. : ИБС. Стенокардия напряжения III ФК. ПИКС (год). ГБ III стадии. Степень АГ 2. Риск 4 (очень высокий)
 Патанатомия • Морфологические изменения зависит от стадии болезни и наличия осложнений. • В 1 стадии морфологических изменений нет. • Во 2 стадии отмечается гипертрофия левого желудочка и мышечного слоя мелких артерий. • В 3 стадии обнаруживается картина артериосклероза сосудов мозга, сердца, почек и других органов. • Нарушение кровоснабжения ведет к некрозу и склерозу этих органов (кардиосклероз, нефросклероз и др. ).
Патанатомия • Морфологические изменения зависит от стадии болезни и наличия осложнений. • В 1 стадии морфологических изменений нет. • Во 2 стадии отмечается гипертрофия левого желудочка и мышечного слоя мелких артерий. • В 3 стадии обнаруживается картина артериосклероза сосудов мозга, сердца, почек и других органов. • Нарушение кровоснабжения ведет к некрозу и склерозу этих органов (кардиосклероз, нефросклероз и др. ).
 ОБСЛЕДОВАНИЕ БОЛЬНЫХ АГ ОБЯЗАТЕЛЬНЫЕ ИССЛЕДОВАНИЯ: • • Сбор анамнеза Клинические данные Измерение А/Д (трехкратно, сидя, лежа, СМАД по показаниям). Общий анализ крови и мочи ЭКГ, Эхо. КГ. Глюкоза натощак, общий ХС, ХСЛНП, ХСЛПВП, ТГ, креатинин. Осмотр окулиста (глазное дно). ДОПОЛНИТЕЛЬНОЕ ИССЛЕДОВАНИЕ: • • • Рентгенография черепа и турецкого седла УЗИ почек и надпочечников Функциональное исследование почек (анализ мочи на бактерурию, оценка протеинурии). ЭЭГ, реография мозга, легких, конечностей: Брюшная аортаграфия, КТ или МРТ почек, надпочечников и головного мозга. Определение ренина, альдостерона, кетостероидов, катехоламинов и их метаболитов.
ОБСЛЕДОВАНИЕ БОЛЬНЫХ АГ ОБЯЗАТЕЛЬНЫЕ ИССЛЕДОВАНИЯ: • • Сбор анамнеза Клинические данные Измерение А/Д (трехкратно, сидя, лежа, СМАД по показаниям). Общий анализ крови и мочи ЭКГ, Эхо. КГ. Глюкоза натощак, общий ХС, ХСЛНП, ХСЛПВП, ТГ, креатинин. Осмотр окулиста (глазное дно). ДОПОЛНИТЕЛЬНОЕ ИССЛЕДОВАНИЕ: • • • Рентгенография черепа и турецкого седла УЗИ почек и надпочечников Функциональное исследование почек (анализ мочи на бактерурию, оценка протеинурии). ЭЭГ, реография мозга, легких, конечностей: Брюшная аортаграфия, КТ или МРТ почек, надпочечников и головного мозга. Определение ренина, альдостерона, кетостероидов, катехоламинов и их метаболитов.
 Вопрос для аудитории Имеются ли правила измерения АД?
Вопрос для аудитории Имеются ли правила измерения АД?
 Основные правила техники измерения АД 1 Для измерения АД следует использовать откалиброванные приборы 2 Измерение АД производят в спокойный условиях после не менее 5 - минутного отдыха пациента. 3 В течение 1 часа перед измерением АД пациент не должен курить и употреблять кофе. 4 Размер манжетки таномера должен соответсвовать окружности плеча: охватывать не менее 80% окружности и не менее 40 % длины плеча пациента. 5 Середина баллона манжетки должна находиться точно над пальпируемой плечевой артерией. Нижний край манжетки должен бить на 2, 5 см выше локтевой ямки. Между манжеткой и поверхностью плеча должен проходить палец. 6 Середина манжетки должна находиться на уровне 4 -го межребсрья пациента в положении сидя или на уровне средней подмышечной линии в положении лежа. 7 Мембрана стетоскопа должна полностью плотно прилегать к поверхности плеча в месте максимальной пульсации плечевой артерии. Головка стетоскопа не должна касаться манжетки или трубок. 8 Нагнетание воздуха в манжетку должно бить быстрым, выпускание медленным (2 мм рт ст в 1 с. ) 9 Измерения АД выполняют не менее 2 раз с интервалом 2 мин. При различии более 5 мм рт ст или при выраженных нарушениях ри тма необходимо дополнительное измерение АД. Оценивают среднее значение двух (или трех) измерений. 10 При первом посещении измерение АД производят на обеих руках. Различие уровня АД при измерении на разных руках может состовлять более 10 мм рт ст. Более высокое значение точнее соотвествует внутриартериальному АД, и эту руку следует использовать для последующих измерений и дальнейшего контроля АД. 11 У пожилых больных и больных сахарным диабетом АД необходимо измерять АД в положении стоя и лежа.
Основные правила техники измерения АД 1 Для измерения АД следует использовать откалиброванные приборы 2 Измерение АД производят в спокойный условиях после не менее 5 - минутного отдыха пациента. 3 В течение 1 часа перед измерением АД пациент не должен курить и употреблять кофе. 4 Размер манжетки таномера должен соответсвовать окружности плеча: охватывать не менее 80% окружности и не менее 40 % длины плеча пациента. 5 Середина баллона манжетки должна находиться точно над пальпируемой плечевой артерией. Нижний край манжетки должен бить на 2, 5 см выше локтевой ямки. Между манжеткой и поверхностью плеча должен проходить палец. 6 Середина манжетки должна находиться на уровне 4 -го межребсрья пациента в положении сидя или на уровне средней подмышечной линии в положении лежа. 7 Мембрана стетоскопа должна полностью плотно прилегать к поверхности плеча в месте максимальной пульсации плечевой артерии. Головка стетоскопа не должна касаться манжетки или трубок. 8 Нагнетание воздуха в манжетку должно бить быстрым, выпускание медленным (2 мм рт ст в 1 с. ) 9 Измерения АД выполняют не менее 2 раз с интервалом 2 мин. При различии более 5 мм рт ст или при выраженных нарушениях ри тма необходимо дополнительное измерение АД. Оценивают среднее значение двух (или трех) измерений. 10 При первом посещении измерение АД производят на обеих руках. Различие уровня АД при измерении на разных руках может состовлять более 10 мм рт ст. Более высокое значение точнее соотвествует внутриартериальному АД, и эту руку следует использовать для последующих измерений и дальнейшего контроля АД. 11 У пожилых больных и больных сахарным диабетом АД необходимо измерять АД в положении стоя и лежа.
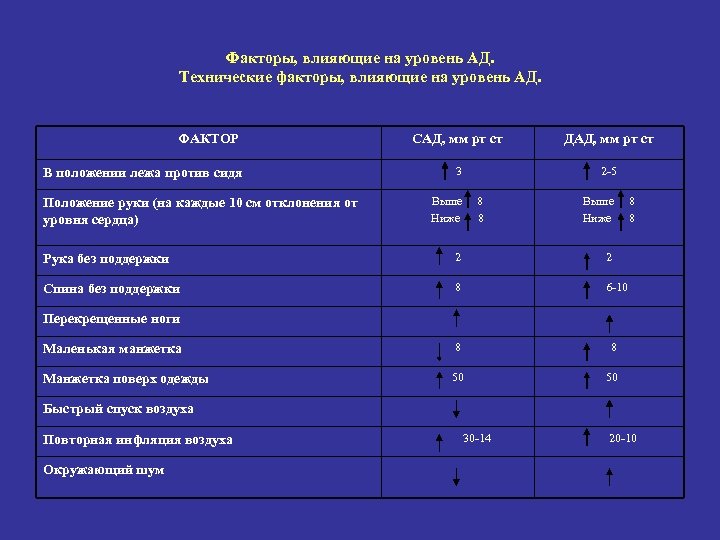 Факторы, влияющие на уровень АД. Технические факторы, влияющие на уровень АД. ФАКТОР В положении лежа против сидя Положение руки (на каждые 10 см отклонения от уровня сердца) САД, мм рт ст ДАД, мм рт ст 3 2 -5 Выше Ниже 8 8 Выше Ниже Рука без поддержки 2 2 Спина без поддержки 8 6 -10 Маленькая манжетка 8 8 Манжетка поверх одежды 50 8 8 50 Перекрещенные ноги Быстрый спуск воздуха Повторная инфляция воздуха Окружающий шум 30 -14 20 -10
Факторы, влияющие на уровень АД. Технические факторы, влияющие на уровень АД. ФАКТОР В положении лежа против сидя Положение руки (на каждые 10 см отклонения от уровня сердца) САД, мм рт ст ДАД, мм рт ст 3 2 -5 Выше Ниже 8 8 Выше Ниже Рука без поддержки 2 2 Спина без поддержки 8 6 -10 Маленькая манжетка 8 8 Манжетка поверх одежды 50 8 8 50 Перекрещенные ноги Быстрый спуск воздуха Повторная инфляция воздуха Окружающий шум 30 -14 20 -10
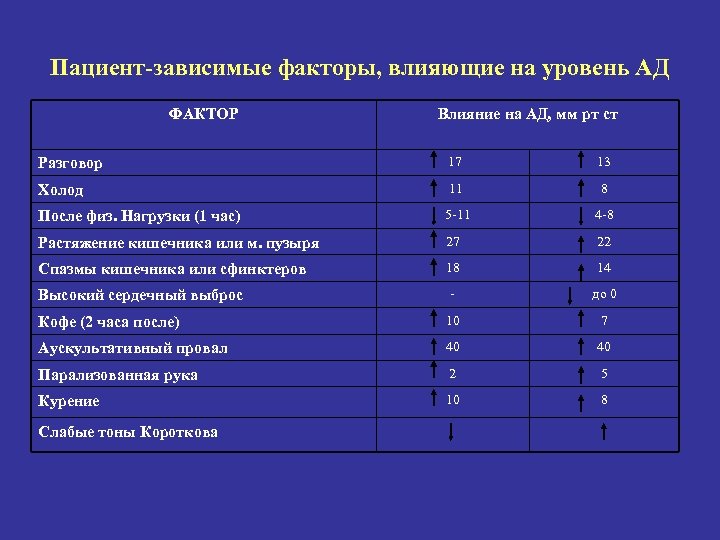 Пациент-зависимые факторы, влияющие на уровень АД ФАКТОР Влияние на АД, мм рт ст Разговор 17 13 Холод 11 8 После физ. Нагрузки (1 час) 5 -11 4 -8 Растяжение кишечника или м. пузыря 27 22 Спазмы кишечника или сфинктеров 18 14 - до 0 Кофе (2 часа после) 10 7 Аускультативный провал 40 40 Парализованная рука 2 5 Курение 10 8 Высокий сердечный выброс Слабые тоны Короткова
Пациент-зависимые факторы, влияющие на уровень АД ФАКТОР Влияние на АД, мм рт ст Разговор 17 13 Холод 11 8 После физ. Нагрузки (1 час) 5 -11 4 -8 Растяжение кишечника или м. пузыря 27 22 Спазмы кишечника или сфинктеров 18 14 - до 0 Кофе (2 часа после) 10 7 Аускультативный провал 40 40 Парализованная рука 2 5 Курение 10 8 Высокий сердечный выброс Слабые тоны Короткова
 ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Следует исключить симптоматическую гипертонию почечного, реноваскулярного, эндокринного, гемодинамического, нейрогенного, медикаментозного генеза. Подозрение на СГ возникают в следующих случаях: • Внезапное развитие или резкое прогрессирование АГ. • Неэффективность гипотензивной терапии. • Начало заболевания в возрасте до 20 лет или после 60 лет. • Злокачественная или прогрессирующая АГ. • Первичное обследование позволяет предполагать СГ.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Следует исключить симптоматическую гипертонию почечного, реноваскулярного, эндокринного, гемодинамического, нейрогенного, медикаментозного генеза. Подозрение на СГ возникают в следующих случаях: • Внезапное развитие или резкое прогрессирование АГ. • Неэффективность гипотензивной терапии. • Начало заболевания в возрасте до 20 лет или после 60 лет. • Злокачественная или прогрессирующая АГ. • Первичное обследование позволяет предполагать СГ.
 Классификация симптоматической АГ I. Почечные (нефрогенные, ренальные) 1. Паренхиматозные: хр. гломерулонефрит, хр. пиелонефрит, амилоидоз почек, диабетический нефросклероз, мочекаменная болезнь, нефропатия беременных, травмы почек 2. Реноваскулярные (вазоренальные): атеросклеротический стеноз почечных артерий, тромбоэмболия почечных артерий, гипоплазия почечных артерий 3. Аномалии развития почек: аллазия, гипоплазия почек, поликистоз и дистония почек, гидронефроз, нефроптоз II. Эндокринные Первичный альдостеронизм (синдром Кона), синдром Иценко. Кушинга, фохромоцитома, акромегалия, гипертиреоз, климактерическая АГ III. Гемодинамические (кардиоваскулярные) Коарктация аорты, атеросклероз аорты, застойная сердечная недостаточность IV. Центрогенные (нейрогенные) Энцефалиты, менингиты, кисты, травмы, опухолия мозга V. Медикаментозные (лекарственные) Глюкокортикоиды, гормональные противозачаточные средства
Классификация симптоматической АГ I. Почечные (нефрогенные, ренальные) 1. Паренхиматозные: хр. гломерулонефрит, хр. пиелонефрит, амилоидоз почек, диабетический нефросклероз, мочекаменная болезнь, нефропатия беременных, травмы почек 2. Реноваскулярные (вазоренальные): атеросклеротический стеноз почечных артерий, тромбоэмболия почечных артерий, гипоплазия почечных артерий 3. Аномалии развития почек: аллазия, гипоплазия почек, поликистоз и дистония почек, гидронефроз, нефроптоз II. Эндокринные Первичный альдостеронизм (синдром Кона), синдром Иценко. Кушинга, фохромоцитома, акромегалия, гипертиреоз, климактерическая АГ III. Гемодинамические (кардиоваскулярные) Коарктация аорты, атеросклероз аорты, застойная сердечная недостаточность IV. Центрогенные (нейрогенные) Энцефалиты, менингиты, кисты, травмы, опухолия мозга V. Медикаментозные (лекарственные) Глюкокортикоиды, гормональные противозачаточные средства
 Диагностика СГ Заболевания Основные методы подтверждения диагноза Хр. гломерулонефрит Клиника, нефробиопсия х. р. пиелонефрит Экскреторная урография, УЗИ Амилоидоз почек Клиника, нефробиопсия Диабетический нефро склероз Анамнез, клиника, креатинин в плазме крови Мочекаменная болезнь Экскретерная урография, УЗИ Реноваскулярная АГ Артериография Аплазия, гипоплазия почек Экскретерная урография, УЗИ Нефраптоз Урография и УЗИ в положении лежа и стоя Гидронефроз Экскреторная урография, УЗИ Синдром Кона КТ надпочечника, повышение альдостерона Синдром Иценко-Кушинга КТ, определение картизона в крови, 17 окс в моче Феохромоцитома КТ, определение катехоламинов в крови Коарктация аорты Аортография Менингоэнцефалиты, опухоли мозга Неврологические исследование МРТ Лекарственная АГ Анамнез
Диагностика СГ Заболевания Основные методы подтверждения диагноза Хр. гломерулонефрит Клиника, нефробиопсия х. р. пиелонефрит Экскреторная урография, УЗИ Амилоидоз почек Клиника, нефробиопсия Диабетический нефро склероз Анамнез, клиника, креатинин в плазме крови Мочекаменная болезнь Экскретерная урография, УЗИ Реноваскулярная АГ Артериография Аплазия, гипоплазия почек Экскретерная урография, УЗИ Нефраптоз Урография и УЗИ в положении лежа и стоя Гидронефроз Экскреторная урография, УЗИ Синдром Кона КТ надпочечника, повышение альдостерона Синдром Иценко-Кушинга КТ, определение картизона в крови, 17 окс в моче Феохромоцитома КТ, определение катехоламинов в крови Коарктация аорты Аортография Менингоэнцефалиты, опухоли мозга Неврологические исследование МРТ Лекарственная АГ Анамнез
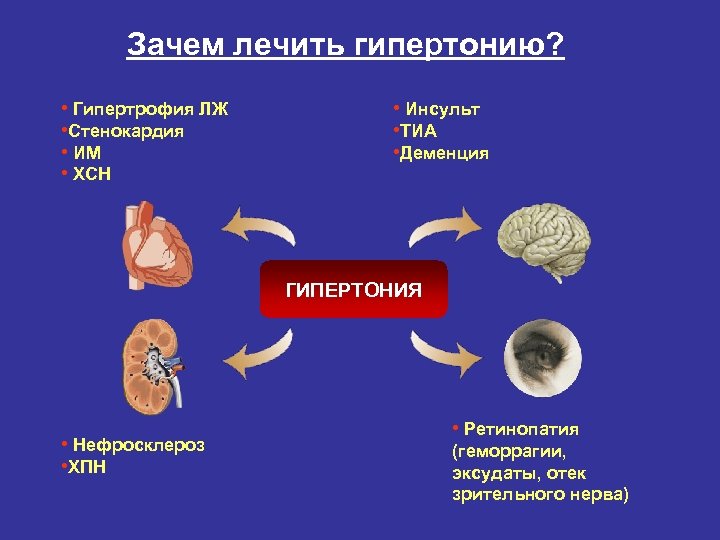 Зачем лечить гипертонию? • Гипертрофия ЛЖ • Стенокардия • ИМ • ХСН • Инсульт • ТИА • Деменция ГИПЕРТОНИЯ • Нефросклероз • ХПН • Ретинопатия (геморрагии, эксудаты, отек зрительного нерва)
Зачем лечить гипертонию? • Гипертрофия ЛЖ • Стенокардия • ИМ • ХСН • Инсульт • ТИА • Деменция ГИПЕРТОНИЯ • Нефросклероз • ХПН • Ретинопатия (геморрагии, эксудаты, отек зрительного нерва)
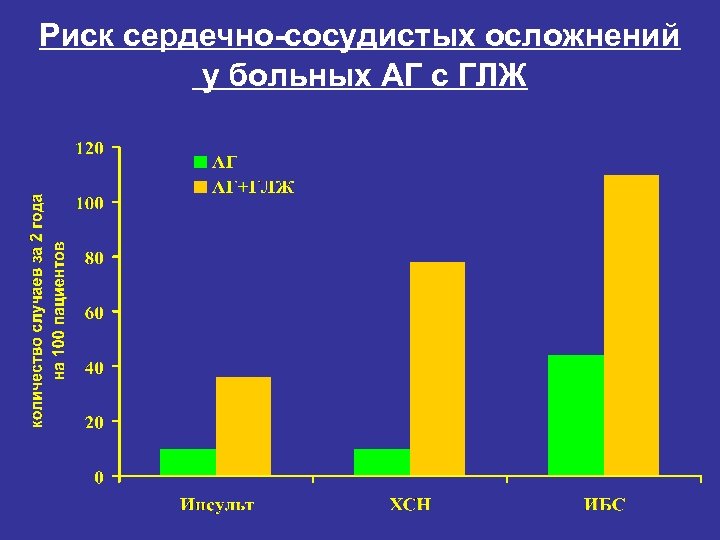 Риск сердечно-сосудистых осложнений у больных АГ с ГЛЖ
Риск сердечно-сосудистых осложнений у больных АГ с ГЛЖ
 Поражение органов-мишеней при АГ Сердце: гипертрофия левого желудочка, ИБС. Головной мозг: ишемический инсульт, кровоизлияние, энцефалопатия. Почки: нефросклероз, почечная недостаточность. Сетчатка: сужение артерий, признаки перекрестка, кровоизлияние, экссудаты, отек соска зрительного нерва (степени 1 -4)
Поражение органов-мишеней при АГ Сердце: гипертрофия левого желудочка, ИБС. Головной мозг: ишемический инсульт, кровоизлияние, энцефалопатия. Почки: нефросклероз, почечная недостаточность. Сетчатка: сужение артерий, признаки перекрестка, кровоизлияние, экссудаты, отек соска зрительного нерва (степени 1 -4)
 ОСНОВНЫЕ ЦЕЛИ ГИПОТЕНЗИВНОЙ ТЕРАПИИ • НЕПОСРЕДСТВЕННАЯ ЦЕЛЬ – снизить АД до целевого уровня, по возможности не ухудшая качества жизни больного • ПРОМЕЖУТОЧНАЯ ЦЕЛЬ – предотвратить возникновение структурно-функциональных изменений в органах-мишенях или вызвать их обратное развитие • сердце – уменьшить степень гипертрофии ЛЖ и улучшить его диастолическую функцию • почки – уменьшить экскрецию альбумина и предотвратить прогрессирование нефросклероза • головной мозг – замедлить развитие стенозирующих поражений артерий • сетчатка глаз – предотвратить гипертонической ретинопатии III-IV степени • КОНЕЧНАЯ ЦЕЛЬ – предотвратить развитие инсульта, ОИМ, внезапной сердечной смерти, СН и ХПН и в конечном счете улучшить отдаленный прогноз жизни
ОСНОВНЫЕ ЦЕЛИ ГИПОТЕНЗИВНОЙ ТЕРАПИИ • НЕПОСРЕДСТВЕННАЯ ЦЕЛЬ – снизить АД до целевого уровня, по возможности не ухудшая качества жизни больного • ПРОМЕЖУТОЧНАЯ ЦЕЛЬ – предотвратить возникновение структурно-функциональных изменений в органах-мишенях или вызвать их обратное развитие • сердце – уменьшить степень гипертрофии ЛЖ и улучшить его диастолическую функцию • почки – уменьшить экскрецию альбумина и предотвратить прогрессирование нефросклероза • головной мозг – замедлить развитие стенозирующих поражений артерий • сетчатка глаз – предотвратить гипертонической ретинопатии III-IV степени • КОНЕЧНАЯ ЦЕЛЬ – предотвратить развитие инсульта, ОИМ, внезапной сердечной смерти, СН и ХПН и в конечном счете улучшить отдаленный прогноз жизни
 Немедикаментозные меры при ГБ • Психосоциальные аспекты • Борьба с чрезмерным психологически эмоциональным напряжением • Устранение частых эмоциональных дистрессов • Уменьшение массы тела • Ограничение поваренной соли до 5 г в день • Использование вариантов разгрузочно-диетической терапии с ограничением калоража пищи • Отказ от курения и употребления алкоголя • Регулярные физические нагрузки • Использование гипноза, йоги, сауны • Санаторно-курортное лечение, физиотерапия и т. д. • При выборе режима лечения необходимо учитывать этнические и индивидуальные особенности больных.
Немедикаментозные меры при ГБ • Психосоциальные аспекты • Борьба с чрезмерным психологически эмоциональным напряжением • Устранение частых эмоциональных дистрессов • Уменьшение массы тела • Ограничение поваренной соли до 5 г в день • Использование вариантов разгрузочно-диетической терапии с ограничением калоража пищи • Отказ от курения и употребления алкоголя • Регулярные физические нагрузки • Использование гипноза, йоги, сауны • Санаторно-курортное лечение, физиотерапия и т. д. • При выборе режима лечения необходимо учитывать этнические и индивидуальные особенности больных.
 МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ГБ • Необходимо длительное, скорее всего – пожизненное лечение; • Субъективное ощущение не всегда отражают тяжесть АГ; • При высоком и очень высоком риске, при среднем риске у больных с А/Д выше 140/90 мм. рт. ст. • Выбор препарата с учетом наличия факторов риска, поражения органов мишеней и ассоциированных состояний. • Использование препаратов длительного 24 ч. Действия. • Начало лечения с малых доз препаратов в виде монотерапии или комбинации малых доз 2 -х препаратов. ПРИ НЕЭФФЕКТИВНОСТИ РЕКОМЕНДОВАНА: • • Увеличение дозы назначенных препаратов. Переход к препаратам другого класса. Добавление 2 -го препарата (при монотерапии). Комбинация препаратов для достижения максимального гипертензивного эффекта (добавление 3 -го, при необхадимости 4 -го) препарата
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ГБ • Необходимо длительное, скорее всего – пожизненное лечение; • Субъективное ощущение не всегда отражают тяжесть АГ; • При высоком и очень высоком риске, при среднем риске у больных с А/Д выше 140/90 мм. рт. ст. • Выбор препарата с учетом наличия факторов риска, поражения органов мишеней и ассоциированных состояний. • Использование препаратов длительного 24 ч. Действия. • Начало лечения с малых доз препаратов в виде монотерапии или комбинации малых доз 2 -х препаратов. ПРИ НЕЭФФЕКТИВНОСТИ РЕКОМЕНДОВАНА: • • Увеличение дозы назначенных препаратов. Переход к препаратам другого класса. Добавление 2 -го препарата (при монотерапии). Комбинация препаратов для достижения максимального гипертензивного эффекта (добавление 3 -го, при необхадимости 4 -го) препарата
 ОСНОВНЫЕ ГРУППЫ АНТИГИПЕРТЕНЗИВНЫХ ПРЕПАРАТОВ • • • ДИУРЕТИКИ Бета - адреноблокаторы Ингибиторы АПФ Антагонисты кальция Блокаторы АТ 1 - рецепторов АТ II
ОСНОВНЫЕ ГРУППЫ АНТИГИПЕРТЕНЗИВНЫХ ПРЕПАРАТОВ • • • ДИУРЕТИКИ Бета - адреноблокаторы Ингибиторы АПФ Антагонисты кальция Блокаторы АТ 1 - рецепторов АТ II
 ОСНОВНЫЕ АНТИГИПЕРТЕНЗИВНЫЕ ПРЕПАРАТЫ Диуретики Препарат Доза (разовая) Кратность приема Фуросемид (фуросемид, Лазикс) 40 -80 мг 1 раз в сутки Хлорталидон (хлорталидон) 25 -50 мг 1 раз в сутки Гидрохлортиазид (гипотиазид) 25 -50 мг 1 раз в сутки Индапамид (арифон, индап) 2, 5 -5 мг 1 раз в сутки Спироннолактон (верошпирон) 25 -125 мг 1 раз в сутки Триамтирен (триампур) 150 мг 1 раз в сутки Бета-блокаторы Препарат Доза (разовая) Кратность приема Пропраналол (анаприлин, обзидан, индерал) 20 -40 мг/сут 2 -3 раз в сутки Нодалол (коргард) 80 мг 1 -2 раз в сутки Атеналол (атеносан, новатен) 25 -50 мг 1 -2 раз в сутки Бисопролол (конкор) 5 -10 мг 1 -2 раз в сутки Метапролол (лопрессор, корвитол, беталок, эгилок) 25 -50 мг 1 -2 раз в сутки Небивалол (небилет) 2, 5 -5 мг 1 -2 раз в сутки Карведилол (дилатрен) 6, 25 -12, 5 мг 1 -2 раз в сутки
ОСНОВНЫЕ АНТИГИПЕРТЕНЗИВНЫЕ ПРЕПАРАТЫ Диуретики Препарат Доза (разовая) Кратность приема Фуросемид (фуросемид, Лазикс) 40 -80 мг 1 раз в сутки Хлорталидон (хлорталидон) 25 -50 мг 1 раз в сутки Гидрохлортиазид (гипотиазид) 25 -50 мг 1 раз в сутки Индапамид (арифон, индап) 2, 5 -5 мг 1 раз в сутки Спироннолактон (верошпирон) 25 -125 мг 1 раз в сутки Триамтирен (триампур) 150 мг 1 раз в сутки Бета-блокаторы Препарат Доза (разовая) Кратность приема Пропраналол (анаприлин, обзидан, индерал) 20 -40 мг/сут 2 -3 раз в сутки Нодалол (коргард) 80 мг 1 -2 раз в сутки Атеналол (атеносан, новатен) 25 -50 мг 1 -2 раз в сутки Бисопролол (конкор) 5 -10 мг 1 -2 раз в сутки Метапролол (лопрессор, корвитол, беталок, эгилок) 25 -50 мг 1 -2 раз в сутки Небивалол (небилет) 2, 5 -5 мг 1 -2 раз в сутки Карведилол (дилатрен) 6, 25 -12, 5 мг 1 -2 раз в сутки
 Антагонисты кальция Препарат Доза (разовая) Кратность приема Нифедипин (коринфар, кордафен) 5 -10 мг 2 -3 раз в сутки Нифедипин ретард (коринфар ретард, адалат) 10 -20 мг 2 раз в сутки Исрадипин (ломир) 5 -10 мг 2 раз в сутки Нитрендипин (байтензин, унипресс) 10 -20 мг 2 раз в сутки Амлодипин (норваск) 2, 5 -5 мг 1 раз в сутки Верапамил (изоптин, финоптин) 40 -80 мг 1 -2 раз в сутки Дилтиазем (кардил, дильрен) 90 -120 мг 2 раз в сутки 2 мг 1 раз в сутки Доза (разовая) Кратность приема 1 -3 мг 2 -3 раз в сутки 2 -4 мг 1 -2 раз в сутки Лацидипин (лаципил) Альфа-адреноблокаторы Препарат Празозин (празозин, адверзутен) Доксазозин (кардура) прациол, минипресс,
Антагонисты кальция Препарат Доза (разовая) Кратность приема Нифедипин (коринфар, кордафен) 5 -10 мг 2 -3 раз в сутки Нифедипин ретард (коринфар ретард, адалат) 10 -20 мг 2 раз в сутки Исрадипин (ломир) 5 -10 мг 2 раз в сутки Нитрендипин (байтензин, унипресс) 10 -20 мг 2 раз в сутки Амлодипин (норваск) 2, 5 -5 мг 1 раз в сутки Верапамил (изоптин, финоптин) 40 -80 мг 1 -2 раз в сутки Дилтиазем (кардил, дильрен) 90 -120 мг 2 раз в сутки 2 мг 1 раз в сутки Доза (разовая) Кратность приема 1 -3 мг 2 -3 раз в сутки 2 -4 мг 1 -2 раз в сутки Лацидипин (лаципил) Альфа-адреноблокаторы Препарат Празозин (празозин, адверзутен) Доксазозин (кардура) прациол, минипресс,
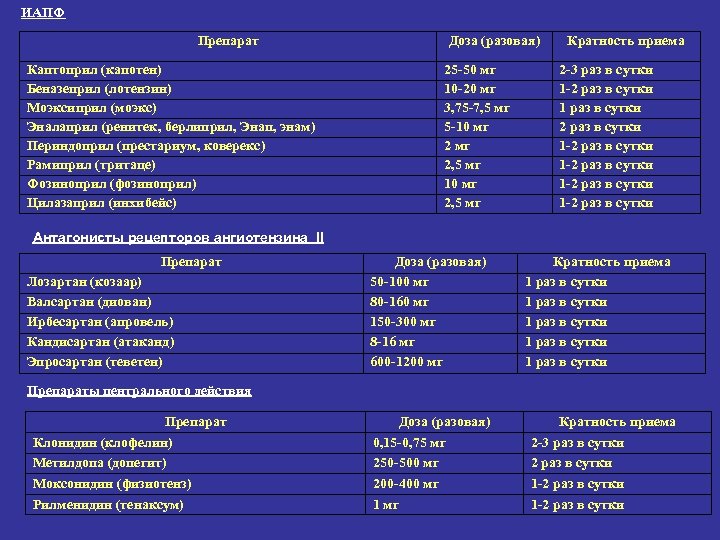 ИАПФ Препарат Каптоприл (капотен) Беназеприл (лотензин) Моэксиприл (моэкс) Эналаприл (ренитек, берлиприл, Энап, энам) Периндоприл (престариум, коверекс) Рамиприл (тритаце) Фозиноприл (фозиноприл) Цилазаприл (инхибейс) Доза (разовая) 25 -50 мг 10 -20 мг 3, 75 -7, 5 мг 5 -10 мг 2, 5 мг Кратность приема 2 -3 раз в сутки 1 -2 раз в сутки 1 раз в сутки 2 раз в сутки 1 -2 раз в сутки Антагонисты рецепторов ангиотензина II Препарат Лозартан (козаар) Валсартан (диован) Ирбесартан (апровель) Кандисартан (атаканд) Эпросартан (теветен) Доза (разовая) 50 -100 мг 80 -160 мг 150 -300 мг 8 -16 мг 600 -1200 мг Кратность приема 1 раз в сутки 1 раз в сутки Препараты центрального действия Препарат Клонидин (клофелин) Метилдопа (допегит) Моксонидин (физиотенз) Рилменидин (тенаксум) Доза (разовая) 0, 15 -0, 75 мг 250 -500 мг 200 -400 мг 1 мг Кратность приема 2 -3 раз в сутки 2 раз в сутки 1 -2 раз в сутки
ИАПФ Препарат Каптоприл (капотен) Беназеприл (лотензин) Моэксиприл (моэкс) Эналаприл (ренитек, берлиприл, Энап, энам) Периндоприл (престариум, коверекс) Рамиприл (тритаце) Фозиноприл (фозиноприл) Цилазаприл (инхибейс) Доза (разовая) 25 -50 мг 10 -20 мг 3, 75 -7, 5 мг 5 -10 мг 2, 5 мг Кратность приема 2 -3 раз в сутки 1 -2 раз в сутки 1 раз в сутки 2 раз в сутки 1 -2 раз в сутки Антагонисты рецепторов ангиотензина II Препарат Лозартан (козаар) Валсартан (диован) Ирбесартан (апровель) Кандисартан (атаканд) Эпросартан (теветен) Доза (разовая) 50 -100 мг 80 -160 мг 150 -300 мг 8 -16 мг 600 -1200 мг Кратность приема 1 раз в сутки 1 раз в сутки Препараты центрального действия Препарат Клонидин (клофелин) Метилдопа (допегит) Моксонидин (физиотенз) Рилменидин (тенаксум) Доза (разовая) 0, 15 -0, 75 мг 250 -500 мг 200 -400 мг 1 мг Кратность приема 2 -3 раз в сутки 2 раз в сутки 1 -2 раз в сутки
 БЕТА-АДРЕНОБЛОКАТОРЫ • Кардиоселективные и некардиоселективные: способность избирательно блокировать 1 - , 2 и 1 адренорецепторы • Липофильные и гидрофильные: различие адреноблокаторов по возможности их накопления в ткани мозга • С внутренней симпатомиметической активностью: способность некоторых -адреноблокаторов не только блокировать, но и частично стимулировать -адренорецепторы • Без внутренней симпатомиметической активности • Обладающие вазодилатирующими свойствами • Длительного и сверхкороткого действия: зависит от особенностей химического строения, липофильности, периода полувыведения, наличия активных метаболитов
БЕТА-АДРЕНОБЛОКАТОРЫ • Кардиоселективные и некардиоселективные: способность избирательно блокировать 1 - , 2 и 1 адренорецепторы • Липофильные и гидрофильные: различие адреноблокаторов по возможности их накопления в ткани мозга • С внутренней симпатомиметической активностью: способность некоторых -адреноблокаторов не только блокировать, но и частично стимулировать -адренорецепторы • Без внутренней симпатомиметической активности • Обладающие вазодилатирующими свойствами • Длительного и сверхкороткого действия: зависит от особенностей химического строения, липофильности, периода полувыведения, наличия активных метаболитов
 Классификация ингибиторов АПФ Класс I – липофильные лекарства • Каптоприл (Капотен) • Алацеприл • Альтиоприл Класс I I – липофильные пролекарства Подкласс I I А – препараты, активные метаболиты которых выводятся преимущественно через почки • Беназеприл (Лотензин) • Квинаприл (Аккупро) • Периндоприл (Престариум) • Цилазаприл (Инхибейс) • Эналаприл (Ренитек, Вазотек, Берлиприл, Эднит, Энап) Подкласс I I В – препараты, активные метаболиты которых имеют два основных пути выделения • Моэксиприл (Моэкс) • Рамиприл (Тритаце) • Трандолаприл (Гоптен) • Фозиноприл (Моноприл) Класс I I I – гидрофильные лекарства • Лизиноприл (Диротон, Принивил, Зестрил) • Церонаприл
Классификация ингибиторов АПФ Класс I – липофильные лекарства • Каптоприл (Капотен) • Алацеприл • Альтиоприл Класс I I – липофильные пролекарства Подкласс I I А – препараты, активные метаболиты которых выводятся преимущественно через почки • Беназеприл (Лотензин) • Квинаприл (Аккупро) • Периндоприл (Престариум) • Цилазаприл (Инхибейс) • Эналаприл (Ренитек, Вазотек, Берлиприл, Эднит, Энап) Подкласс I I В – препараты, активные метаболиты которых имеют два основных пути выделения • Моэксиприл (Моэкс) • Рамиприл (Тритаце) • Трандолаприл (Гоптен) • Фозиноприл (Моноприл) Класс I I I – гидрофильные лекарства • Лизиноприл (Диротон, Принивил, Зестрил) • Церонаприл
 КОМБИНИРОВАННАЯ ТЕРАПИЯ РЕКОМЕНДУЕМЫЕ КОМБИНАЦИИ ИЗ 2 -Х ПРЕПАРАТОВ 1. Д+ББ или ИАПФ, или БАР, или АК. 2. ББ+ АК (дигидропиридинового ряда) 3. ИАПФ или БАР+АК ИЗ 3 -Х ПРЕПАРАТОВ 1. Д+ИАПФ+АК или Д+БАР+АК 2. АК+ИАПФ+ББ или АК+БАР+ББ 3. ББ+Д+ИАПФ или ББ+Д+БАР
КОМБИНИРОВАННАЯ ТЕРАПИЯ РЕКОМЕНДУЕМЫЕ КОМБИНАЦИИ ИЗ 2 -Х ПРЕПАРАТОВ 1. Д+ББ или ИАПФ, или БАР, или АК. 2. ББ+ АК (дигидропиридинового ряда) 3. ИАПФ или БАР+АК ИЗ 3 -Х ПРЕПАРАТОВ 1. Д+ИАПФ+АК или Д+БАР+АК 2. АК+ИАПФ+ББ или АК+БАР+ББ 3. ББ+Д+ИАПФ или ББ+Д+БАР
 Степень риска и тактика лечения больных АГ Степень АГ Группа риска низкого Группа риска среднего Группа высокого и очень высокого риска Высокое норма- Изменение образа льное АД (130 - жизни *** 139/85 -89 мм рт. ст. ) Изменение образа жизни Медикаментозная терапия** Степень 1 (АД 140 Изменение образа -159/90 -99 мм жизни (в течение рт. ст. ) 12 мес. ); при неэффективности – медикаментозная терапия Изменение образа Медикаментозная жизни (в течение 6 терапия мес. )*; при неэффективности – медикаментозная терапия Степень 2 и 3 (АД Медикаментозная > 160/100 мм рт. ст. ) терапия Медикаментозная терапия
Степень риска и тактика лечения больных АГ Степень АГ Группа риска низкого Группа риска среднего Группа высокого и очень высокого риска Высокое норма- Изменение образа льное АД (130 - жизни *** 139/85 -89 мм рт. ст. ) Изменение образа жизни Медикаментозная терапия** Степень 1 (АД 140 Изменение образа -159/90 -99 мм жизни (в течение рт. ст. ) 12 мес. ); при неэффективности – медикаментозная терапия Изменение образа Медикаментозная жизни (в течение 6 терапия мес. )*; при неэффективности – медикаментозная терапия Степень 2 и 3 (АД Медикаментозная > 160/100 мм рт. ст. ) терапия Медикаментозная терапия
 Гипертонические кризы – внезапное и значительное повышение А/Д до высоких величин сопровождаются усугублением имевшейся ранее вегетативной, церебральной, кардиальной симптоматики. Различают: I по патогенезу: Нейровегетативные Водно-солевой Энцефалопатические II по локализации Церебральный Кардиальный Генерализованный III по тяжести Криз I порядка - требующие экстренное снижение А/Д Криз II порядка - требующие неотложное снижение А/Д
Гипертонические кризы – внезапное и значительное повышение А/Д до высоких величин сопровождаются усугублением имевшейся ранее вегетативной, церебральной, кардиальной симптоматики. Различают: I по патогенезу: Нейровегетативные Водно-солевой Энцефалопатические II по локализации Церебральный Кардиальный Генерализованный III по тяжести Криз I порядка - требующие экстренное снижение А/Д Криз II порядка - требующие неотложное снижение А/Д
 • • • Основные факторы, приводящие к развитию гипертонических кризов Психоэмоциональной стрессовые ситуации Черезмерное употребление поваренной соли Изменение погоды и колебания атмосферного давления (чаще в весноосенью, реже – зимой и летом Повторяющиеся эпизоды ишемии мозга Воздействие инфекционных заболеваний (эпидемия гриппа) Прекрашение или внезапная отмена длительно применяющихся некоторых гипотензивных препаратов (допегит, изобарин, клофелин)
• • • Основные факторы, приводящие к развитию гипертонических кризов Психоэмоциональной стрессовые ситуации Черезмерное употребление поваренной соли Изменение погоды и колебания атмосферного давления (чаще в весноосенью, реже – зимой и летом Повторяющиеся эпизоды ишемии мозга Воздействие инфекционных заболеваний (эпидемия гриппа) Прекрашение или внезапная отмена длительно применяющихся некоторых гипотензивных препаратов (допегит, изобарин, клофелин)
 Экстренное снижение А/Д при кризах • • • В подобных случаях необходимо снижение А/Д в течение 1 ч на 25 -30% от исходного уровня. Показания к реализации программы экстренного снижения А/Д: гипертоническая энцефалопатия мозговые инсульты расслаивающаяся аневризма аорты острая сердечная недостаточность инфаркт миокарда тяжелая ангиоретинопатия Для экстренного снижения А/Д используется внутривенно капельное вливание иприда в дозе 50 -100 мг на 5% глюкозы, в/в введение нитропруссида Na 50 мг на глюкозе. Нитроглицерин в/в, арфонад в/в, в/в ведение клофелина. Эти препараты сочетаются эуфиллином, сульфатан, магния, тренталом, реланиумом.
Экстренное снижение А/Д при кризах • • • В подобных случаях необходимо снижение А/Д в течение 1 ч на 25 -30% от исходного уровня. Показания к реализации программы экстренного снижения А/Д: гипертоническая энцефалопатия мозговые инсульты расслаивающаяся аневризма аорты острая сердечная недостаточность инфаркт миокарда тяжелая ангиоретинопатия Для экстренного снижения А/Д используется внутривенно капельное вливание иприда в дозе 50 -100 мг на 5% глюкозы, в/в введение нитропруссида Na 50 мг на глюкозе. Нитроглицерин в/в, арфонад в/в, в/в ведение клофелина. Эти препараты сочетаются эуфиллином, сульфатан, магния, тренталом, реланиумом.
 Неотложное снижение А/Д при кризах Неотложное снижение А/Д проводится при кризах, когда сменет признаков поражения органов мишени или они минимальны. В таких случаях А/Д снижается несколько медленнее, в течение 2 -3 часов от исходного на 25 -30%. Для неотложного снижения А/Д используется клофелин, допегит, дибазол, арфонад, лазикс в/в, пентамин в/м. перофально: клофелин, нифод-спин, коринфар через каждый час до снижения А/Д до приемлемых цифр. При наличии у больного нейровегетативного криза – клофелин, дибаз в/в, раусодил, дроперидол в/м. При водно-солевом кризе – в/в лазикс, клофелин, дибазол также в/в.
Неотложное снижение А/Д при кризах Неотложное снижение А/Д проводится при кризах, когда сменет признаков поражения органов мишени или они минимальны. В таких случаях А/Д снижается несколько медленнее, в течение 2 -3 часов от исходного на 25 -30%. Для неотложного снижения А/Д используется клофелин, допегит, дибазол, арфонад, лазикс в/в, пентамин в/м. перофально: клофелин, нифод-спин, коринфар через каждый час до снижения А/Д до приемлемых цифр. При наличии у больного нейровегетативного криза – клофелин, дибаз в/в, раусодил, дроперидол в/м. При водно-солевом кризе – в/в лазикс, клофелин, дибазол также в/в.
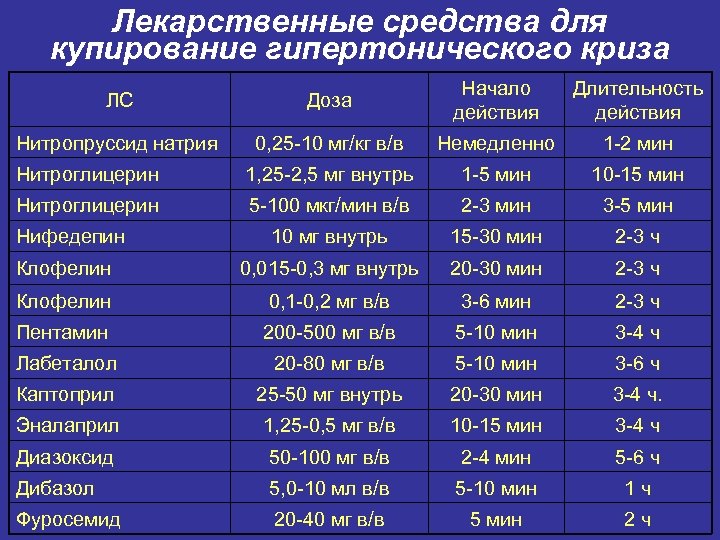 Лекарственные средства для купирование гипертонического криза ЛС Доза Начало действия Длительность действия Нитропруссид натрия 0, 25 -10 мг/кг в/в Немедленно 1 -2 мин Нитроглицерин 1, 25 -2, 5 мг внутрь 1 -5 мин 10 -15 мин Нитроглицерин 5 -100 мкг/мин в/в 2 -3 мин 3 -5 мин 10 мг внутрь 15 -30 мин 2 -3 ч Клофелин 0, 015 -0, 3 мг внутрь 20 -30 мин 2 -3 ч Клофелин 0, 1 -0, 2 мг в/в 3 -6 мин 2 -3 ч Пентамин 200 -500 мг в/в 5 -10 мин 3 -4 ч Лабеталол 20 -80 мг в/в 5 -10 мин 3 -6 ч Каптоприл 25 -50 мг внутрь 20 -30 мин 3 -4 ч. Эналаприл 1, 25 -0, 5 мг в/в 10 -15 мин 3 -4 ч Диазоксид 50 -100 мг в/в 2 -4 мин 5 -6 ч Дибазол 5, 0 -10 мл в/в 5 -10 мин 1 ч Фуросемид 20 -40 мг в/в 5 мин 2 ч Нифедепин
Лекарственные средства для купирование гипертонического криза ЛС Доза Начало действия Длительность действия Нитропруссид натрия 0, 25 -10 мг/кг в/в Немедленно 1 -2 мин Нитроглицерин 1, 25 -2, 5 мг внутрь 1 -5 мин 10 -15 мин Нитроглицерин 5 -100 мкг/мин в/в 2 -3 мин 3 -5 мин 10 мг внутрь 15 -30 мин 2 -3 ч Клофелин 0, 015 -0, 3 мг внутрь 20 -30 мин 2 -3 ч Клофелин 0, 1 -0, 2 мг в/в 3 -6 мин 2 -3 ч Пентамин 200 -500 мг в/в 5 -10 мин 3 -4 ч Лабеталол 20 -80 мг в/в 5 -10 мин 3 -6 ч Каптоприл 25 -50 мг внутрь 20 -30 мин 3 -4 ч. Эналаприл 1, 25 -0, 5 мг в/в 10 -15 мин 3 -4 ч Диазоксид 50 -100 мг в/в 2 -4 мин 5 -6 ч Дибазол 5, 0 -10 мл в/в 5 -10 мин 1 ч Фуросемид 20 -40 мг в/в 5 мин 2 ч Нифедепин
 КРИТЕРИИ ЭФФЕКТИВНОСТИ АНТИГИПЕРТЕНЗИВНОЙ ТЕРАПИИ • • • КРАТКОСРОЧНОЕ (1 -6 мес от начала лечения) снижение АД и/или АДд на 10% или достижение целевого уровня АД отсутствие гипертонического кризов сохранение или улучшение качества жизни влияние на модифицируемые факторы риска СРЕДНЕСРОЧНЫЕ (> 6 мес от начала лечения достижение целевого уровня АД отсутствие поражений органов-мишеней устранение модифицируемых факторов риска ДОЛГОСРОЧНЫЕ стабильное поддержание АД на целевом уровне отсутствие поражений органов-мишеней компенсация сердечно-сосудистых осложнений
КРИТЕРИИ ЭФФЕКТИВНОСТИ АНТИГИПЕРТЕНЗИВНОЙ ТЕРАПИИ • • • КРАТКОСРОЧНОЕ (1 -6 мес от начала лечения) снижение АД и/или АДд на 10% или достижение целевого уровня АД отсутствие гипертонического кризов сохранение или улучшение качества жизни влияние на модифицируемые факторы риска СРЕДНЕСРОЧНЫЕ (> 6 мес от начала лечения достижение целевого уровня АД отсутствие поражений органов-мишеней устранение модифицируемых факторов риска ДОЛГОСРОЧНЫЕ стабильное поддержание АД на целевом уровне отсутствие поражений органов-мишеней компенсация сердечно-сосудистых осложнений
 ЛИТЕРАТУРА 1. Рябов С. И. – Внутренние болезни. 2006 г. 2. Курбанов Р. Д. – Руководство по клинической кардиологии. Т. , 2007 г. 3. Комаров Ф. И. – Дифференциал диагностика и лечение внутренних болезней. М. 2003 г. , том 1 4. Окороков А. Н. – Лечение болезней внутренних органов. М. 2003 г. , том 3 5. Носыров Ш. Н. , Собиров Д. М. – Артериальная гипертония. Тошкент, 2002 г. 6. Профилактика, диагностика и лечение первичной артериальной гипертонии в РФ. Доклад экспертов научного общества по изучению АГ. Русский мед. журнал. 2002 г. , том 8, № 8 7. Мартынов - Внутренние болезни. 2006 г. 8. Шарапов У. - Ички касалликлар. Т. 2007 й.
ЛИТЕРАТУРА 1. Рябов С. И. – Внутренние болезни. 2006 г. 2. Курбанов Р. Д. – Руководство по клинической кардиологии. Т. , 2007 г. 3. Комаров Ф. И. – Дифференциал диагностика и лечение внутренних болезней. М. 2003 г. , том 1 4. Окороков А. Н. – Лечение болезней внутренних органов. М. 2003 г. , том 3 5. Носыров Ш. Н. , Собиров Д. М. – Артериальная гипертония. Тошкент, 2002 г. 6. Профилактика, диагностика и лечение первичной артериальной гипертонии в РФ. Доклад экспертов научного общества по изучению АГ. Русский мед. журнал. 2002 г. , том 8, № 8 7. Мартынов - Внутренние болезни. 2006 г. 8. Шарапов У. - Ички касалликлар. Т. 2007 й.



