Сальмонеллы. Иерсинии. Бациллы (2).ppt
- Количество слайдов: 52

Сальмонеллы, иерсинии & бациллы В. В. Леонов, 2013 Ханты-Мансийская государственная медицинская академия Кафедра биологии с курсом микробиологии
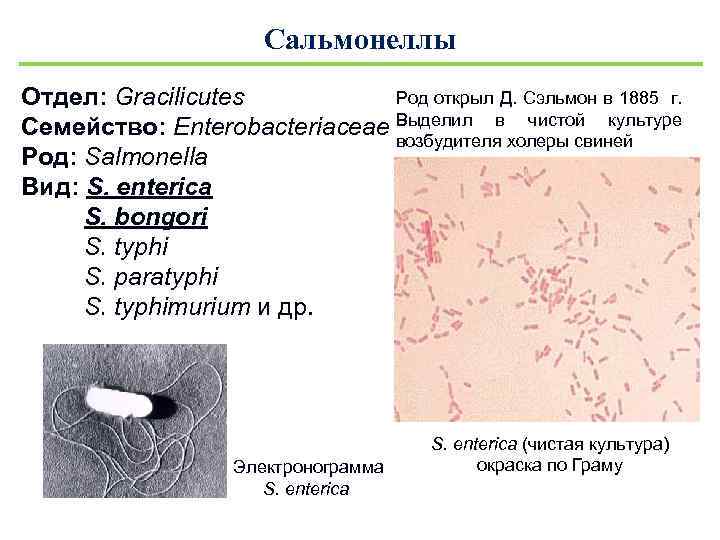
Сальмонеллы Род открыл Д. Сэльмон в 1885 г. Отдел: Gracilicutes чистой культуре Семейство: Enterobacteriaceae Выделил в холеры свиней возбудителя Род: Salmonella Вид: S. enterica S. bongori S. typhi S. paratyphi S. typhimurium и др. Электронограмма S. enterica (чистая культура) окраска по Граму
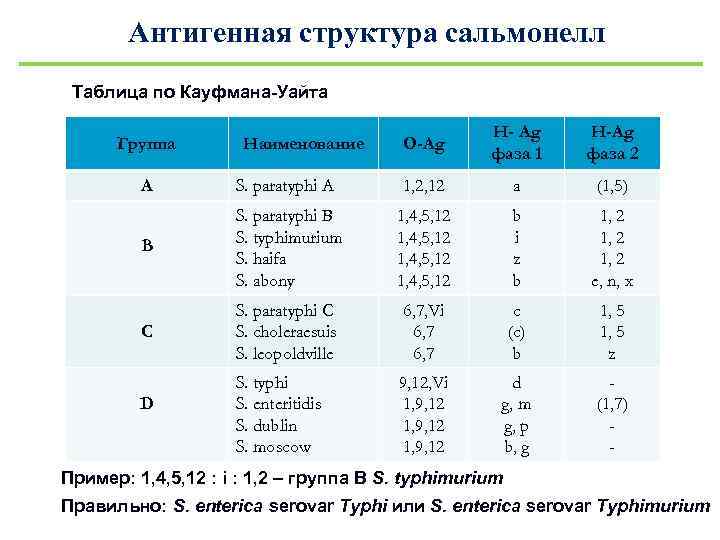
Антигенная структура сальмонелл Таблица по Кауфмана-Уайта Группа Наименование О-Ag H- Ag фаза 1 H-Ag фаза 2 A S. paratyphi A 1, 2, 12 a (1, 5) B S. paratyphi B S. typhimurium S. haifa S. abony 1, 4, 5, 12 b i z b 1, 2 e, n, x C S. paratyphi C S. choleraesuis S. leopoldville 6, 7, Vi 6, 7 c (c) b 1, 5 z S. typhi S. enteritidis S. dublin S. moscow 9, 12, Vi 1, 9, 12 d g, m g, p b, g (1, 7) - D Пример: 1, 4, 5, 12 : i : 1, 2 – группа В S. typhimurium Правильно: S. enterica serovar Typhi или S. enterica serovar Typhimurium

Культуральные свойства сальмонелл Рост S. typhimurium на ВСА Рост S. typhimurium на среде Эндо

Клинические синдромы сальмонеллезов Сальмонеллез = общий термин для заболеваний 1. Энтерит (острый гастроэнтерит) 2. Брюшной тиф и паратифы 3. Сепсис (в частности, S. сholeraesuis, S. typhi и S. paratyphi) 4. Бессимптомное носительство (желчный пузырь является резервуаром для сальмонелл брюшного тифа)
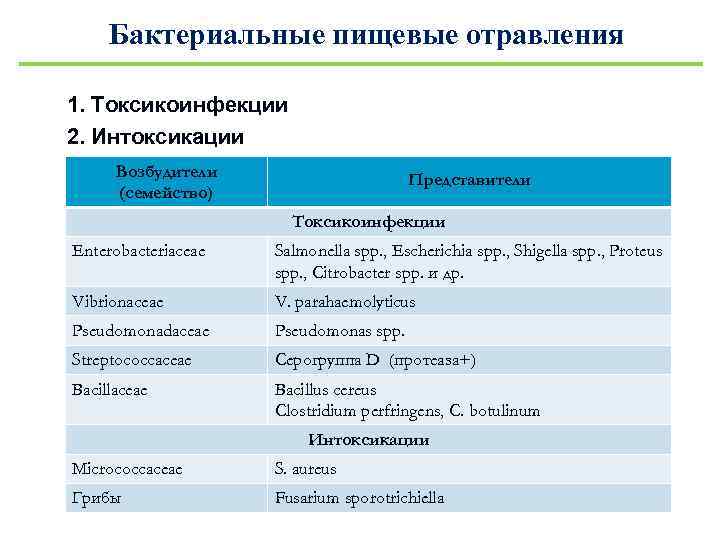
Бактериальные пищевые отравления 1. Токсикоинфекции 2. Интоксикации Возбудители (семейство) Представители Токсикоинфекции Еnterobacteriaceae Salmonella spp. , Escherichia spp. , Shigella spp. , Proteus spp. , Citrobacter spp. и др. Vibrionaceae V. parahaemolyticus Pseudomonadaceae Pseudomonas spp. Streptococcaceae Серогруппа D (протеаза+) Bacillaceae Bacillus cereus Clostridium perfringens, C. botulinum Интоксикации Micrococcaceae S. aureus Грибы Fusarium sporotrichiella
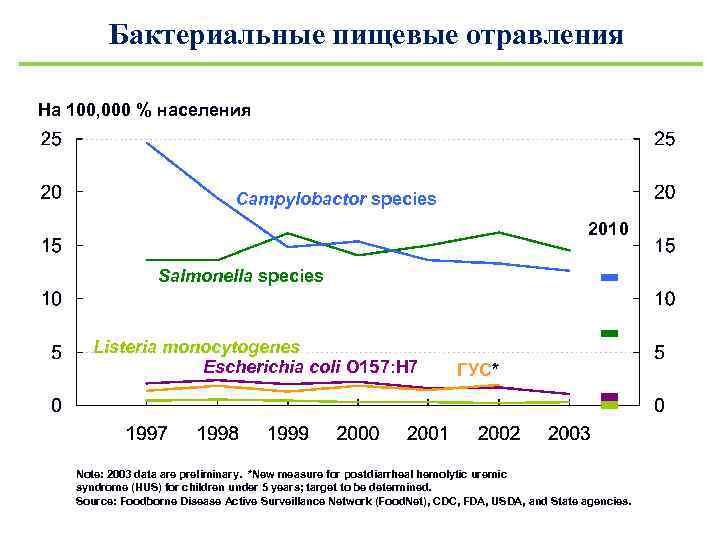
Бактериальные пищевые отравления На 100, 000 % населения Campylobactor species 2010 Salmonella species Listeria monocytogenes Escherichia coli O 157: H 7 ГУС* Note: 2003 data are preliminary. *New measure for postdiarrheal hemolytic uremic syndrome (HUS) for children under 5 years; target to be determined. Source: Foodborne Disease Active Surveillance Network (Food. Net), CDC, FDA, USDA, and State agencies.

Сальмонеллезные гастроэнтериты Возбудители: S. enteritidis, S. typhimurium 1. Источник инфекции – домашние животные и птицы, синантропные грызуны и др. 2. Факторы передачи – столовое яйцо, птица, кондитерские изделия, рыба, молочные и мясные продукты 3. Механизм передачи – фекально-оральный 4. Инфицирующая доза – 108 КОЕ 5. Инкубационный период – 6 -48 ч 6. Симптомы - тошнота, рвота, примеси крови диарея, лихорадка, судороги, боль в мышцах и головную боль 7. Группа риска – дети до 14 -ти лет (60% всех случаев заболевания)

Сальмонеллезные гастроэнтериты Возбудители: S. enteritidis, S. typhimurium Главные факторы патогенности 1. Пили 2. ТТСС III, контактные токсины (sop. A, sop. B, SPI-1, SPI-2) 3. Эндотоксин 4. Экзотоксины: LT, ST и цитотоксины (не все серовары) 5. Устойчивость к желчи и р. Н>7
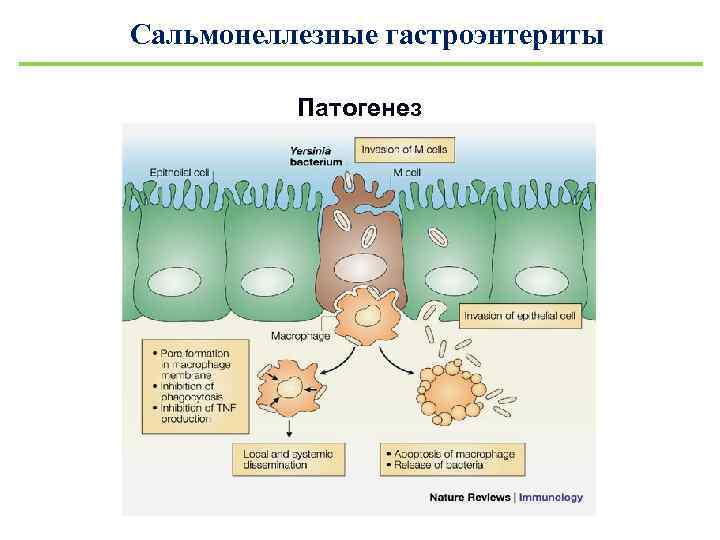
Сальмонеллезные гастроэнтериты Патогенез

Брюшной тиф и паратифы А и В Брюшной тиф – острая антропонозная системная инфекция, характеризующаяся циклическим течением, поражением лимфатического аппарата тонкого кишечника, бактериемией, лихорадкой, сыпью и общей интоксикацией организма В 2008 г. зарегистрировано 65 случаев заболевания брюшным тифом В 24 субъектах Российской Федерации, из них 8 случаев у детей до 17 лет (с летальным исходом в 4 -х случаях) Государственный доклад «О санитарно-эпидемиологической обстановке в Российской Федерации в 2008 году»

Брюшной тиф и паратифы А и В Возбудители: S. typhi, S. paratyphi A, S. paratyphi B 1. Источник инфекции – при брюшном тифе и паратифе А – только человек, больной или носитель (антропонозы); при паратифе В – животные и человек (зооантропоноз) 2. Факторы передачи – вода, (особенно водопроводная), пищевые продукты (молоко, овощи, фрукты) 3. Механизм передачи – фекально-оральный 4. Инфицирующая доза – 106 КОЕ 5. Инкубационный период – 10 -14 дней 6. Симптомы – сепсиса и бактериемии (лихорадка – бред), гастроэнтерит, лихорадка, папулезно-пятнистая сыпь, головная боль 7. Группа риска – дети и взрослые

Брюшной тиф и паратифы А и В Возбудители: S. typhi, S. paratyphi A, S. paratyphi B Главные факторы патогенности 1. Пили 2. ТТСС III, контактные токсины (sop. A, sop. B, SPI-1, SPI-2) 3. Эндотоксин 4. Способность к внутриклеточной персистенции 5. Устойчивость к желчи и р. Н>7 Экзотоксины не продуцируют, Vi-Ag не главный фактор патогенности
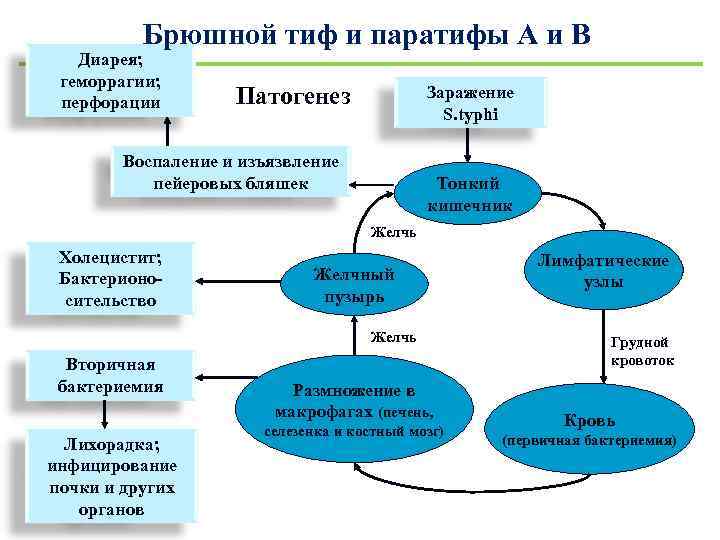
Брюшной тиф и паратифы А и В Диарея; геморрагии; перфорации Патогенез Заражение S. typhi Воспаление и изъязвление пейеровых бляшек Тонкий кишечник Желчь Холецистит; Бактерионосительство Желчный пузырь Желчь Вторичная бактериемия Лихорадка; инфицирование почки и других органов Размножение в макрофагах (печень, селезенка и костный мозг) Лимфатические узлы Грудной кровоток Кровь (первичная бактериемия)

Бактерионосительство сальмонелл Биопленка, образованная сальмонеллами на поверхности желчного камня (СЭМ) Факторы персистенции 1. Устойчивость к желчи и р. Н>7 «Typhoid Mary» Mallon Нью-Йорк, США, 2. Биопленки начало 1900 -х гг 3. Секреторные факторы (АЛА, АLf. A) 4. Нерациональная антибиотикотерапия хлорамфениколом

Микробиологическая диагностика брюшного тифа Процент позитивных находок Гемокультура Сывороточные антитела Копрокультура Уринокультура 1 2 3 4 5 Недели болезни 6 7 8
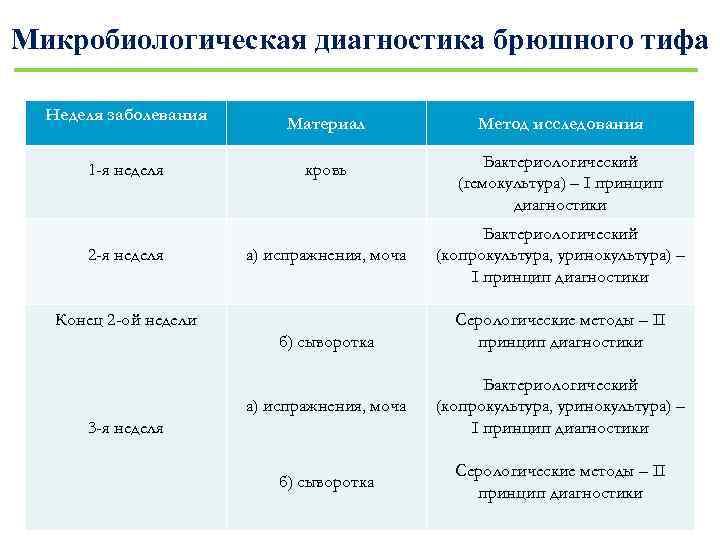
Микробиологическая диагностика брюшного тифа Неделя заболевания Материал Метод исследования 1 -я неделя кровь Бактериологический (гемокультура) – I принцип диагностики 2 -я неделя а) испражнения, моча Конец 2 -ой недели б) сыворотка Бактериологический (копрокультура, уринокультура) – I принцип диагностики Серологические методы – II принцип диагностики а) испражнения, моча Бактериологический (копрокультура, уринокультура) – I принцип диагностики б) сыворотка Серологические методы – II принцип диагностики 3 -я неделя
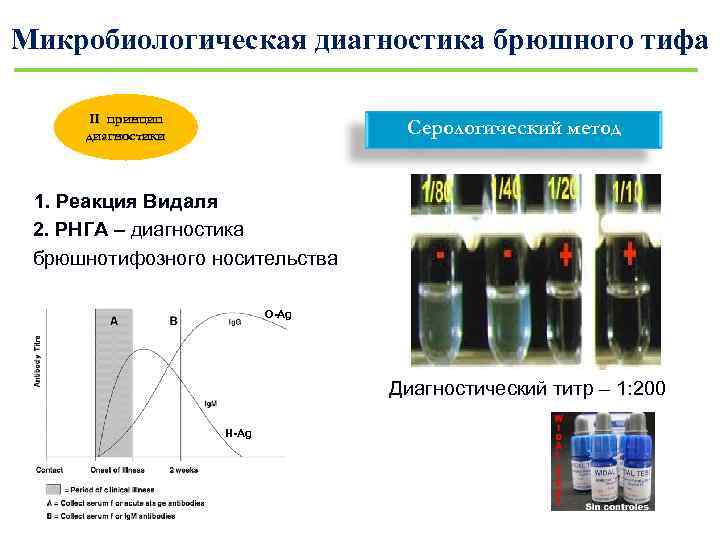
Микробиологическая диагностика брюшного тифа II принцип диагностики Серологический метод 1. Реакция Видаля 2. РНГА – диагностика брюшнотифозного носительства О-Ag Диагностический титр – 1: 200 H-Ag

Профилактика и терапия сальмонеллезов Профилактика Специфическая 1. Живая пероральная вакцина – содержит живые Salmonella typhi штамм Ту21 а. 2. Инактивированная брюшнотифозная химическая вакцина для в/м введения (содержит О-антиген и Vi-антиген). 3. Брюшнотифозный и прочие сальмонеллезные бактериофаги Неспецифическая Комплекс противоэпидемических мероприятий

Профилактика и терапия сальмонеллезов Терапия Специфическая Не разработана Неспецифическая Ампициллин, тетрациклины и др.
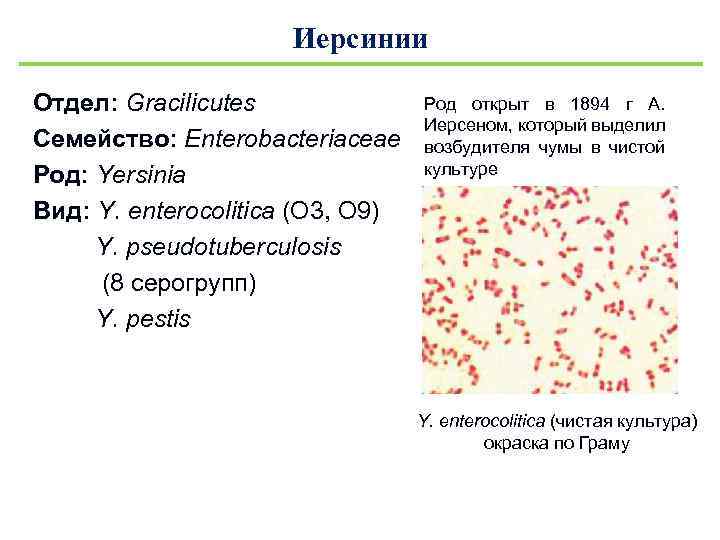
Иерсинии Отдел: Gracilicutes Семейство: Enterobacteriaceae Род: Yersinia Вид: Y. еnterocolitica (О 3, О 9) Y. рseudotuberculosis (8 серогрупп) Y. pestis Род открыт в 1894 г А. Иерсеном, который выделил возбудителя чумы в чистой культуре Y. enterocolitica (чистая культура) окраска по Граму

Иерсиниозы Инфекционное заболевание, сопровождающееся диареей, энтеритом, псевдоаппендицитом и иногда септицемией. Ведущим симптомом является гастроэнтерит.

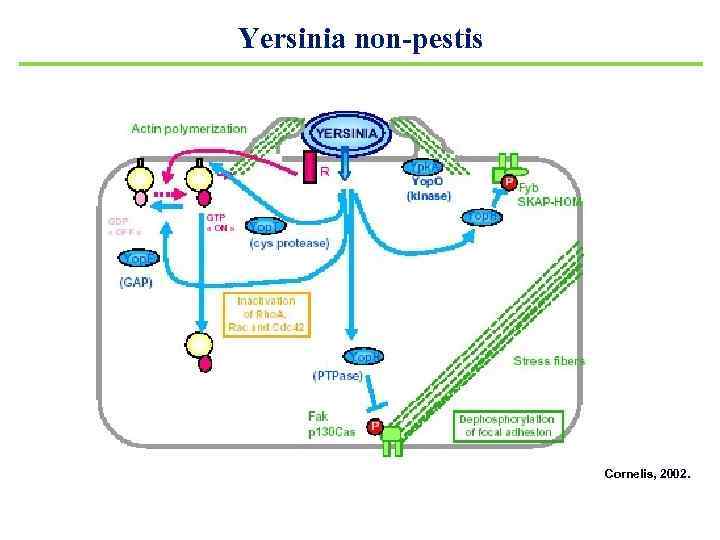
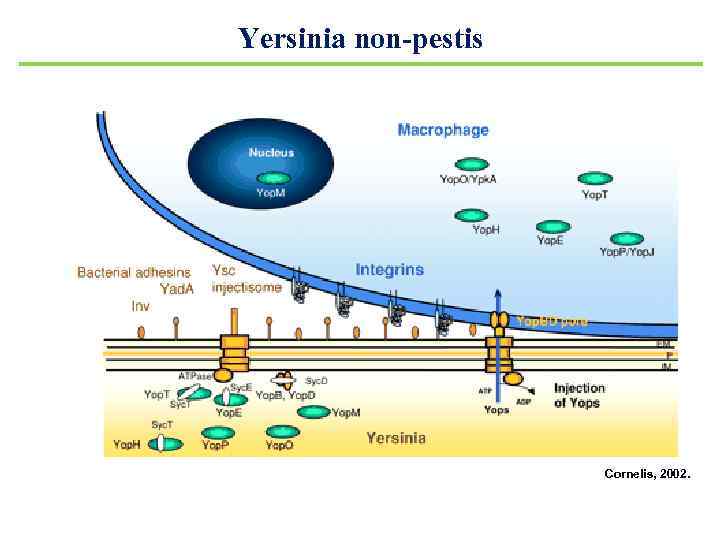
Yersinia non-pestis Факторы патогенности 1. Пили и белки-адгезины Ail ( «attachment and invasion locus» ) и Yad. A ( «yersinia adhesin A» ) белки-адгезины, рецептор 1 -интегрин М-клеток 2. Эндотоксин 3. Энтеротоксин (Т<37°С, Са 2+, ST, аналогичен токсину E. coli) 4. Сидерофоры 5. Yops-белки ( «yersinia outer membrane proteins» ) Главный атрибут вирулентности, это семейство белков (около 30), Т<37°С

Yersinia non-pestis Факторы патогенности 1. Пили и белки-адгезины Ail ( «attachment and invasion locus» ) и Yad. A ( «yersinia adhesin A» ) белки-адгезины, рецептор 1 -интегрин М-клеток 2. Эндотоксин 3. Энтеротоксин (Т<37°С, Са 2+, ST, аналогичен токсину E. coli) 4. Сидерофоры 5. Yops-белки ( «yersinia outer membrane proteins» ) Главный атрибут вирулентности, это семейство белков (около 30), Т=37°С
Yersinia non-pestis Cornelis, 2002.
Yersinia non-pestis Cornelis, 2002.
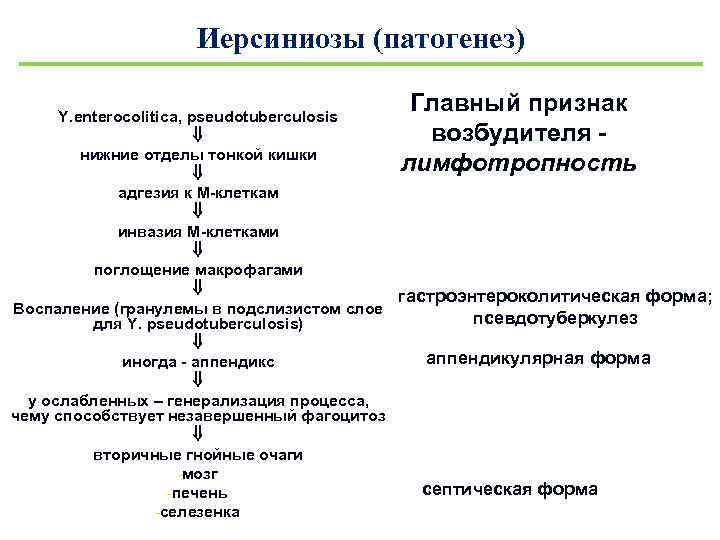
Иерсиниозы (патогенез) Главный признак Y. enterocolitica, pseudotuberculosis возбудителя нижние отделы тонкой кишки лимфотропность адгезия к М-клеткам инвазия М-клетками поглощение макрофагами гастроэнтероколитическая форма; Воспаление (гранулемы в подслизистом слое псевдотуберкулез для Y. pseudotuberculosis) аппендикулярная форма иногда - аппендикс у ослабленных – генерализация процесса, чему способствует незавершенный фагоцитоз вторичные гнойные очаги -мозг септическая форма -печень -селезенка

Yersinia pestis Возбудитель чумы ( «черная смерть» ) Чума – острое инфекционное заболевание с природной очаговостью, характеризующееся лихорадкой, поражением образованием развитием бубонов, септицемии, тяжелой лимфатической склонностью пневмонии, к интоксикацией, системы генерализации вовлечением органов и высокой летальностью Чума –зоонозная и особо опасная инфекция! с с других
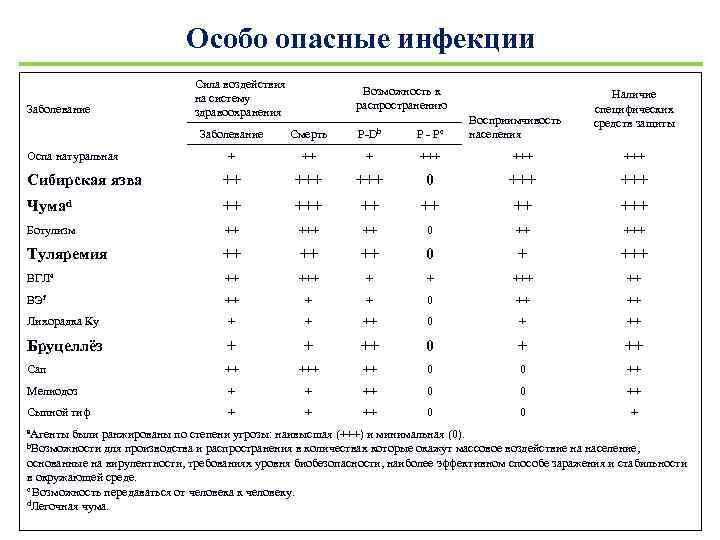
Особо опасные инфекции Заболевание Сила воздействия на систему здравоохранения Возможность к распространению Восприимчивость населения Заболевание Смерть P-Db + +++ +++ Сибирская язва ++ +++ 0 +++ Чумаd ++ ++ +++ Ботулизм ++ ++ 0 ++ +++ Туляремия ++ ++ ++ 0 + +++ ВГЛe ++ + + ++ ВЭf ++ + + 0 ++ ++ Лихорадка Ку + + ++ 0 + ++ Бруцеллёз + + ++ 0 + ++ Сап ++ ++ 0 0 ++ Мелиодоз + + ++ 0 0 ++ Сыпной тиф + + ++ 0 0 + Оспа натуральная a. Агенты P- Pc Наличие специфических средств защиты были ранжированы по степени угрозы: наивысшая (+++) и минимальная (0). для производства и распространения в количествах которые окажут массовое воздействие на население, основанные на вирулентности, требованиях уровня биобезопасности, наиболее эффективном способе заражения и стабильности в окружающей среде. c Возможность передаваться от человека к человеку. d. Легочная чума. b. Возможности

Yersinia pestis Исторические свидетельства чумы Микко Спадаро «Чума в Неаполе» (1656 г) музей Сан-Мартино, Неаполь «Моров столб» , Карловы Вары
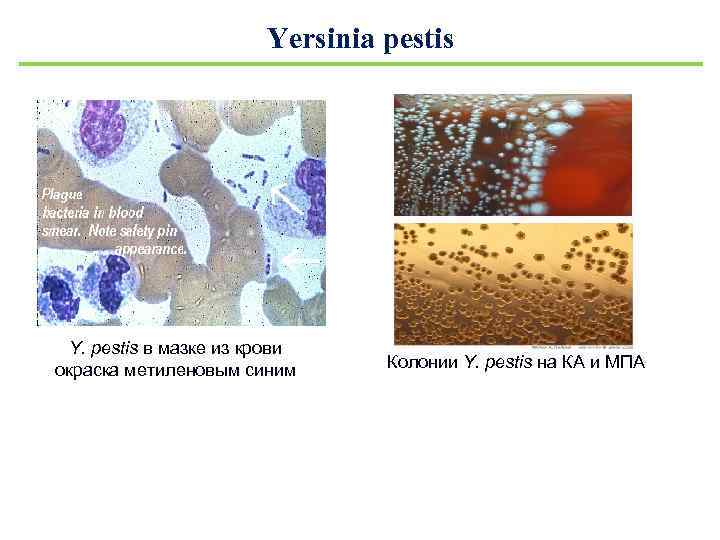
Yersinia pestis Y. pestis в мазке из крови окраска метиленовым синим Колонии Y. pestis на КА и МПА

Yersinia pestis Факторы патогенности См. Yersinia non-pestis 1. Пестицин 2. Капсула 3. р. Н 6 -Ag Синтезируется при Т<37°С и р. Н<7 4. Аденилатциклаза 5. Экзотоксин АВ ( «Мышиный» токсин) Блокатор транспорта электронов в митохондриях сердца и печени, а также вызывает образование тромбов p. PCP 1 p. PMT 1 p. CD 1 http: //tecfaetu. unige. ch/wiki/index. php/Principe. Transgenese

Yersinia pestis Клинические формы Бубонная чума – болезненный бубон, который может нагнаиваться и спонтанно дренироваться. Смертность без лечения достигает 75%. Осложнения – бактериемия и сепсис ( «вторично-септическая чума» ) и пневмония ( «вторичнолегочная чума» ). Кишечная чума – кровавый понос. Смертность без лечения достигает 75%. Первично-септическая чума – многочисленные кровоизлияния в кожу и слизистые оболочки, а в тяжелых случаях – и внутренними кровотечениями ( «черная смерть» ). Смертность без лечения – 100%.
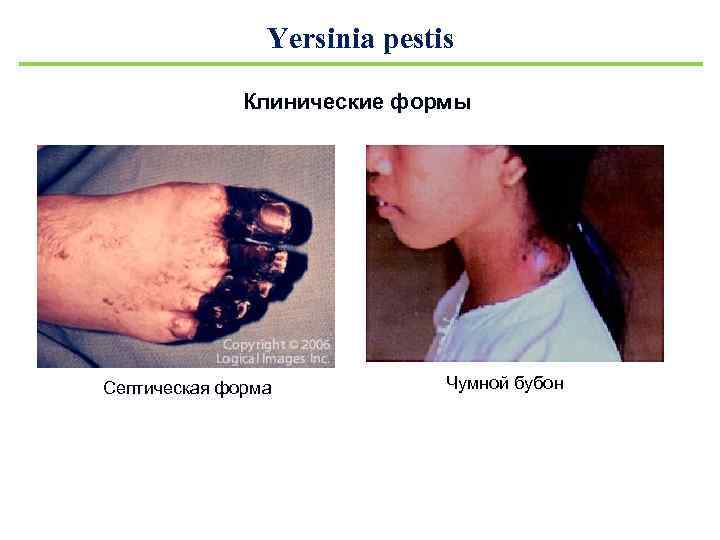
Yersinia pestis Клинические формы Септическая форма Чумной бубон
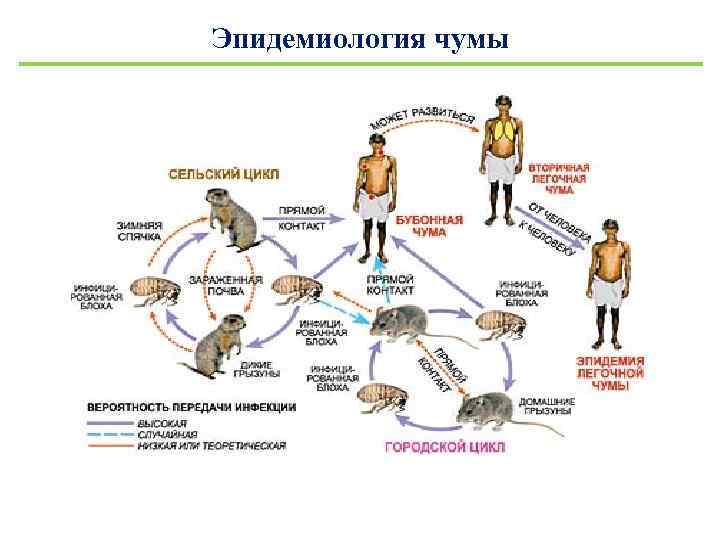
Эпидемиология чумы

Микробиологическая диагностика чумы I принцип Пунктат из бубона, отделяемое язв, кровь, мокрота, слизь из зева, секционный материал Экспресс-методы Микроскопия, РИФ, ИФА, РНГА, ПЦР, фаголизис Бактериологический метод I Выделение чистой культуры (посев на сывороточные, кровяные, дрожжевые среды) II Идентификация чистой культуры (микроскопия, РИФ, РНГА, фаготипирование, антибиотикограмма) Биологический метод Биопроба на белых мышах II принцип Сыворотка крови Серологический метод РНГА, ИФА
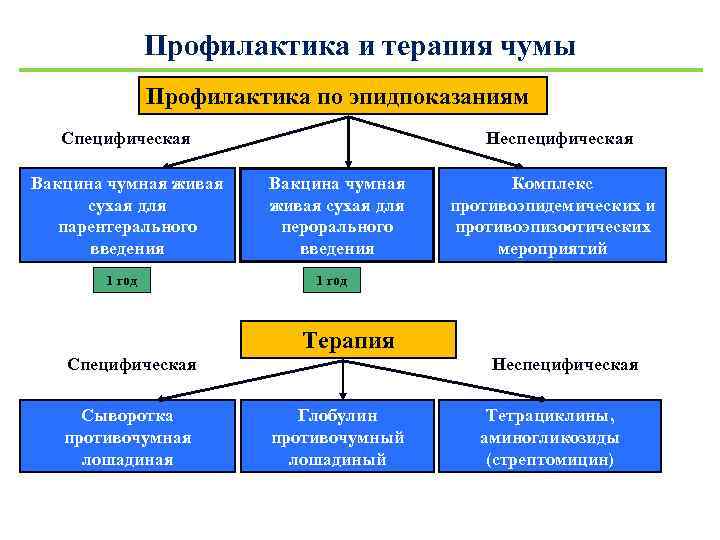
Профилактика и терапия чумы Профилактика по эпидпоказаниям Специфическая Вакцина чумная живая сухая для парентерального введения 1 год Неспецифическая Вакцина чумная живая сухая для перорального введения Комплекс противоэпидемических и противоэпизоотических мероприятий 1 год Терапия Специфическая Сыворотка противочумная лошадиная Неспецифическая Глобулин противочумный лошадиный Тетрациклины, аминогликозиды (стрептомицин)
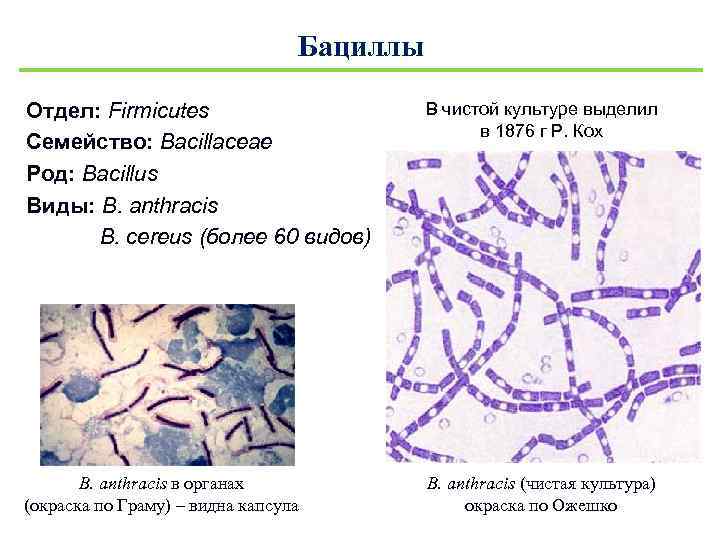
Бациллы Отдел: Firmicutes Семейство: Bacillaceae Род: Bacillus Виды: B. anthracis B. cereus (более 60 видов) В чистой культуре выделил в 1876 г Р. Кох B. аnthracis в органах (окраска по Граму) – видна капсула B. аnthracis (чистая культура) окраска по Ожешко
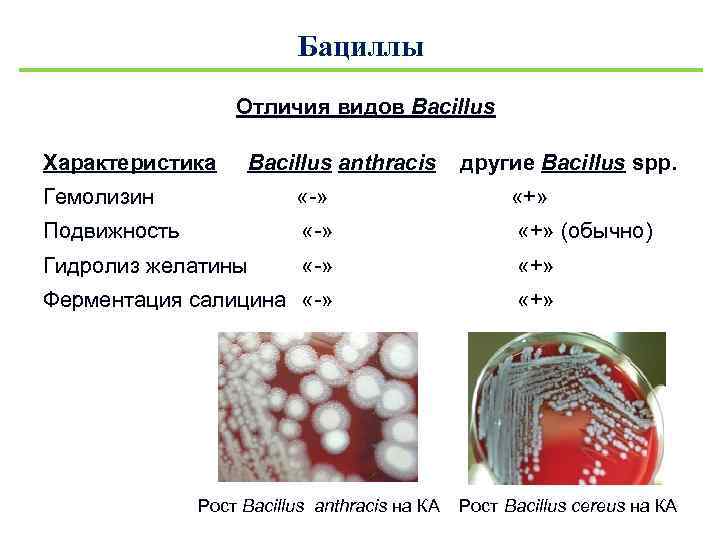
Бациллы Отличия видов Bacillus Характеристика Bacillus anthracis другие Bacillus spp. Гемолизин «-» «+» Подвижность «-» «+» (обычно) Гидролиз желатины «-» «+» Ферментация салицина «-» «+» Рост Bacillus anthracis на КА Рост Bacillus сereus на КА

Сибирская язва Сибирская протекающая язва с геморрагическим – острая тяжелой воспалением зоонозная инфекция, интоксикацией, кожи и серозно- лимфоузлов, вовлечением внутренних органов, развитием сепсиса

Эпидемиология сибирской язвы Почва, кожа, шерсть, мех Мясо, молоко Животное Контактный путь Алиментарный путь Человек Костная мука, пыль Аэрогенный (пылевой) путь Кровососущие Трансмиссивный путь насекомые Основной хозяин Переносчик Животные (в основном травоядные) Кровососущие насекомые (комары)

Bacillus anthracis Факторы патогенности 1. Белки-адгезины 2. Капсула (плазмида р. Х 02) 3. Протеазы 4. Комплексный АВ-токсин (плазмида p. X 01) В-субъединица: гликопротеин – протективный антиген (РА) А-субъединица: -аденилатциклаза (2 домена) – отечный фактор (EF) -металлопротеаза (1 домен) – летальный фактор (LF)
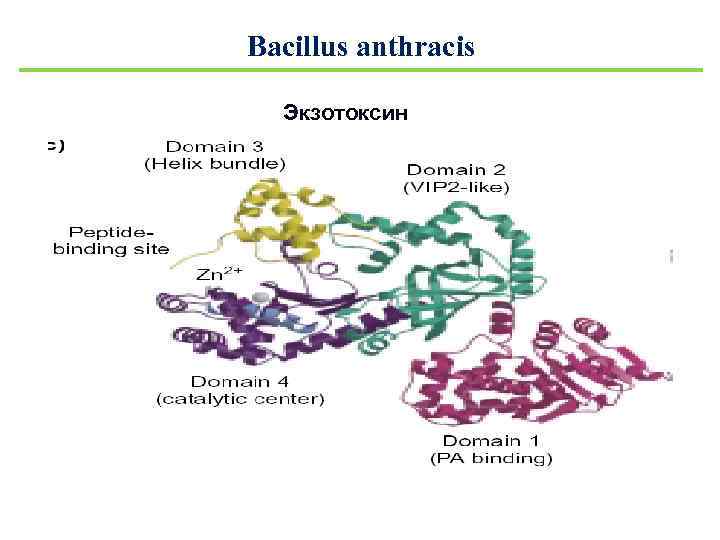
Bacillus anthracis Экзотоксин

Bacillus anthracis Экзотоксин Протективный антиген (РА) • Фурино-подобные протеазы клеток хозяина отщепляет РА 20 после связывания ; • РА 63 образует гептамерную пору • 83 к. Да.
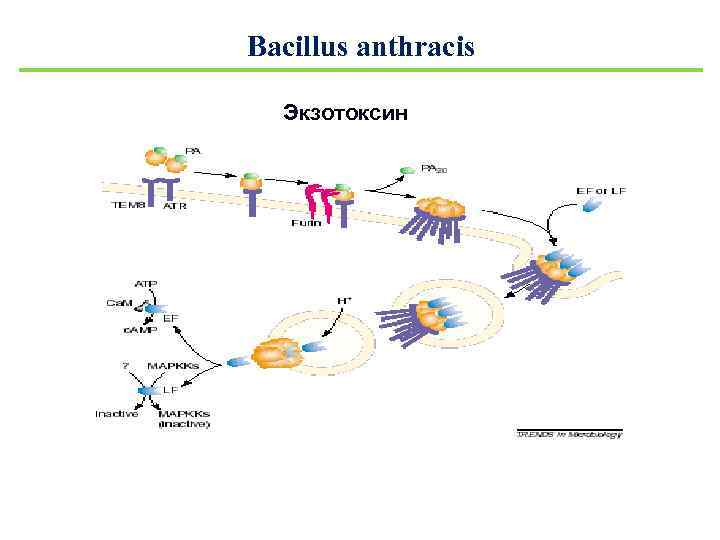
Bacillus anthracis Экзотоксин

Bacillus anthracis Экзотоксин Летальный фактор (LF) • металлопротеаза • при введении животным приводит к смерти; • ингибирует активность нейтрофилов in vitro; стимулирует макрофаги, чтобы освободить TNF-α IL-1β (внезапная смерть); • 90 к. Да.

Bacillus anthracis Экзотоксин Отченый фактор (ЕF) • кальмодулин-зависимая аденилатциклаза; • нарушает водно-солевой обмен (причина отека); • 84 к. Да.

Клинические проявления сибирской язвы Кожная форма – вместе проникновения возбудителя образуется пятно, превращающееся в папулу, а затем в везикулу с формированием черного струпа (карбункул). Легочная форма – насморк, подъем температуры тела до 40 С, слезотечение, пневмония, сердечно-сосудистой недостаточностью. Смерть наступает на 2 -3 сутки. Желудочно-кишечная форма – поражения ЖКТ, повышение температуры, рвота, диарея с кровью, геморрагии и вторичные пустулы на коже. Смерть наступает на 2 -3 сутки.
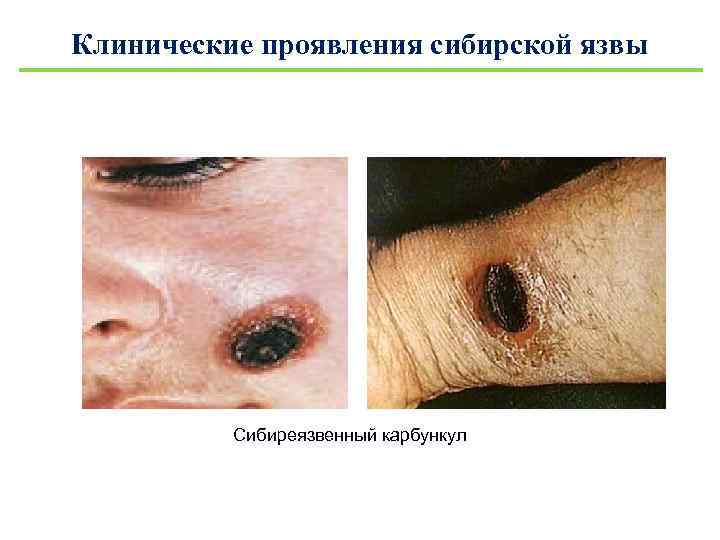
Клинические проявления сибирской язвы Сибиреязвенный карбункул
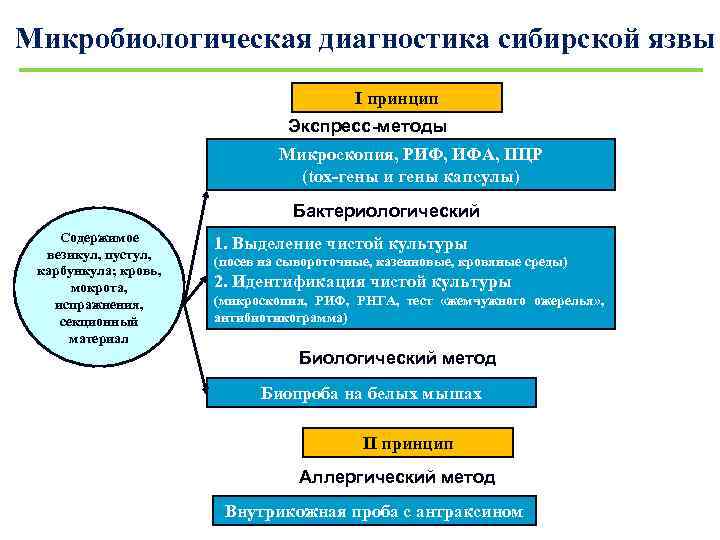
Микробиологическая диагностика сибирской язвы I принцип Экспресс-методы Микроскопия, РИФ, ИФА, ПЦР (tox-гены и гены капсулы) Содержимое везикул, пустул, карбункула; кровь, мокрота, испражнения, секционный материал Бактериологический метод 1. Выделение чистой культуры (посев на сывороточные, казеиновые, кровяные среды) 2. Идентификация чистой культуры (микроскопия, РИФ, РНГА, тест «жемчужного ожерелья» , антибиотикограмма) Биологический метод Биопроба на белых мышах II принцип Аллергический метод Внутрикожная проба с антраксином
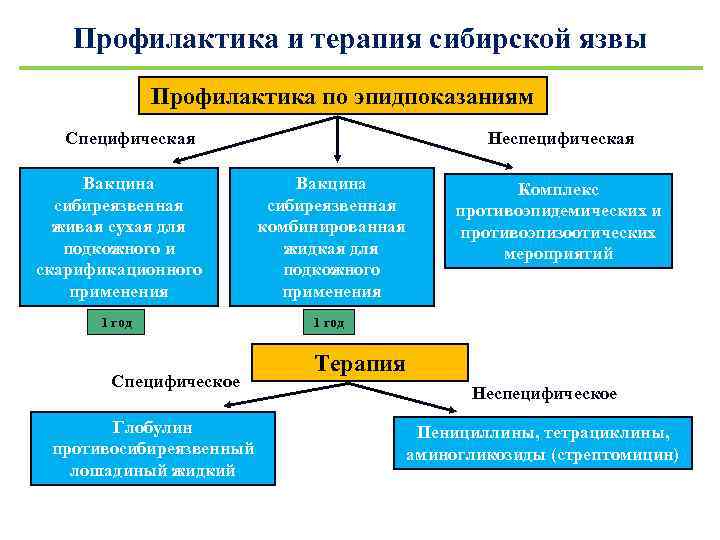
Профилактика и терапия сибирской язвы Профилактика по эпидпоказаниям Специфическая Неспецифическая Вакцина сибиреязвенная живая сухая для подкожного и скарификационного применения Вакцина сибиреязвенная комбинированная жидкая для подкожного применения 1 год Специфическое Глобулин противосибиреязвенный лошадиный жидкий Комплекс противоэпидемических и противоэпизоотических мероприятий Терапия Неспецифическое Пенициллины, тетрациклины, аминогликозиды (стрептомицин)

Спасибо за внимание
Сальмонеллы. Иерсинии. Бациллы (2).ppt