ЛЕПРА, Сенькович, 24.pptx
- Количество слайдов: 48
 РЯЗАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ АКАДЕМИКА И. П. ПАВЛОВА Кафедра дерматовенерологии Презентация на тему: ПОДГОТОВИЛ: СЕНЬКОВИЧ А. В. , 24 ГРУППА, 4 КУРС, ЛЕЧЕБНЫЙ ФАКУЛЬТЕТ г. Рязань, 2013
РЯЗАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ АКАДЕМИКА И. П. ПАВЛОВА Кафедра дерматовенерологии Презентация на тему: ПОДГОТОВИЛ: СЕНЬКОВИЧ А. В. , 24 ГРУППА, 4 КУРС, ЛЕЧЕБНЫЙ ФАКУЛЬТЕТ г. Рязань, 2013
 • Лепра (lepra) - хроническое инфекционное заболевание, характеризующееся длительным инкубационным периодом, торпидным, затяжным течением с периодическими обострениями (лепрозные реакции). Болезнь представляет собой системный процесс с поражением кожи, слизистых оболочек, нервно-эндокринной системы и внутренних органов.
• Лепра (lepra) - хроническое инфекционное заболевание, характеризующееся длительным инкубационным периодом, торпидным, затяжным течением с периодическими обострениями (лепрозные реакции). Болезнь представляет собой системный процесс с поражением кожи, слизистых оболочек, нервно-эндокринной системы и внутренних органов.
 ИСТОРИЯ • В Средневековье возникли многочисленные лепрозории. Матвей Парижский установил в начале XIII века их число в Европе в 19 тысяч. Первый известный лепрозорий был в Харблдауне. Эти учреждения располагались в черте монастырей, и пока больные лепрой поощрялись к жизни в них, это было также хорошо для их собственного здоровья как карантин.
ИСТОРИЯ • В Средневековье возникли многочисленные лепрозории. Матвей Парижский установил в начале XIII века их число в Европе в 19 тысяч. Первый известный лепрозорий был в Харблдауне. Эти учреждения располагались в черте монастырей, и пока больные лепрой поощрялись к жизни в них, это было также хорошо для их собственного здоровья как карантин.
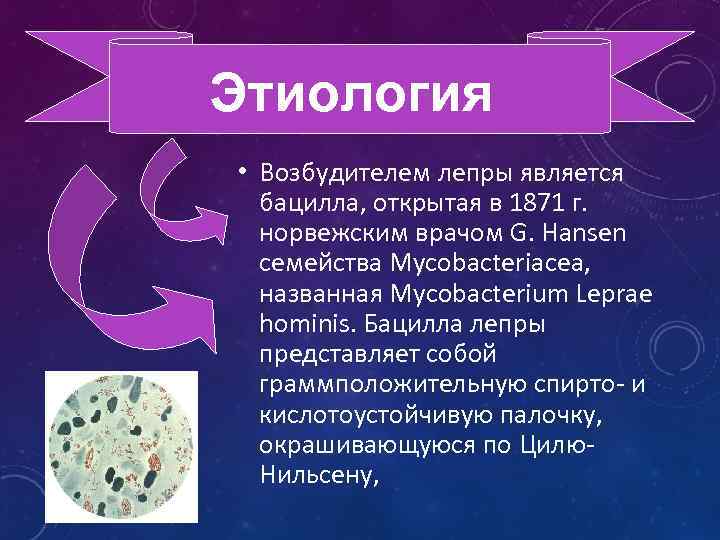 Этиология • Возбудителем лепры является бацилла, открытая в 1871 г. норвежским врачом G. Hansen семейства Mycobacteriacea, названная Mycobacterium Leprae hominis. Бацилла лепры представляет собой граммположительную спирто- и кислотоустойчивую палочку, окрашивающуюся по Цилю. Нильсену,
Этиология • Возбудителем лепры является бацилла, открытая в 1871 г. норвежским врачом G. Hansen семейства Mycobacteriacea, названная Mycobacterium Leprae hominis. Бацилла лепры представляет собой граммположительную спирто- и кислотоустойчивую палочку, окрашивающуюся по Цилю. Нильсену,

 • В биоптатах микобактерии обнаруживаются в значительном количестве в виде палочек со слегка заостренными концами, с тенденцией к параллельному расположению в виде "сигарных палочек" или скоплений в виде шаров, окруженных прозрачной желатиноподобной оболочкой. Микобактерия лепры не имеет капсулы и не образует спор.
• В биоптатах микобактерии обнаруживаются в значительном количестве в виде палочек со слегка заостренными концами, с тенденцией к параллельному расположению в виде "сигарных палочек" или скоплений в виде шаров, окруженных прозрачной желатиноподобной оболочкой. Микобактерия лепры не имеет капсулы и не образует спор.
 Человек заражается от больного в результате длительного контакта, которому должна сопутствовать сенсебилизация, прогрессирующая при повторных инокуляциях. Особенно велика опасность инфицирования в детском возрасте, но даже в этом случае большую степень риска имеют дети, склонные к аллергическим заболеваниям. Микобактерии лепры выделяются из организма больного через слизистые оболочки дыхательных путей или из изъязвившихся лепром.
Человек заражается от больного в результате длительного контакта, которому должна сопутствовать сенсебилизация, прогрессирующая при повторных инокуляциях. Особенно велика опасность инфицирования в детском возрасте, но даже в этом случае большую степень риска имеют дети, склонные к аллергическим заболеваниям. Микобактерии лепры выделяются из организма больного через слизистые оболочки дыхательных путей или из изъязвившихся лепром.
 ЭПИДЕМИОЛОГИЯ • Особенно много микобактерий лепры содержится в носовой слизи и отделяемом слизистых оболочек глотки, гортани. Известно, что один больной даже при спокойном разговоре за 10 мин. может рассеять огромное количество лепрозных палочек в радиусе 1 -1, 5 м.
ЭПИДЕМИОЛОГИЯ • Особенно много микобактерий лепры содержится в носовой слизи и отделяемом слизистых оболочек глотки, гортани. Известно, что один больной даже при спокойном разговоре за 10 мин. может рассеять огромное количество лепрозных палочек в радиусе 1 -1, 5 м.
 АРЕАЛ РАСПРОСТРАНЕНИЯ
АРЕАЛ РАСПРОСТРАНЕНИЯ
 Инкубационный период, по данным различных авторов, в среднем длится от 4 до 6 лет. Однако достаточно достоверно установлена возможность инкубации как в течение 2 -3 мес. , так и от 10 -20 до 50 лет. Следовательно, для лепры характерны длительность и значительные колебания сроков инкубационного периода.
Инкубационный период, по данным различных авторов, в среднем длится от 4 до 6 лет. Однако достаточно достоверно установлена возможность инкубации как в течение 2 -3 мес. , так и от 10 -20 до 50 лет. Следовательно, для лепры характерны длительность и значительные колебания сроков инкубационного периода.
 • По принятой в 1953 г. мадридской классификации выделяют 2 полярных типа лепры: лепроматозный и туберкулоидный и • 2 промежуточные группы: недиференцированная и пограничная (диморфная).
• По принятой в 1953 г. мадридской классификации выделяют 2 полярных типа лепры: лепроматозный и туберкулоидный и • 2 промежуточные группы: недиференцированная и пограничная (диморфная).
 КЛАССИФИКАЦИЯ. В практической деятельности различают следующие 3 типа лепры лепроматозный туберкулоидный недифференцированный
КЛАССИФИКАЦИЯ. В практической деятельности различают следующие 3 типа лепры лепроматозный туберкулоидный недифференцированный
 ПО ТЕЧЕНИЮ РАЗЛИЧАЮТ Прогрессирующая стационарная регрессивная остаточных явлений
ПО ТЕЧЕНИЮ РАЗЛИЧАЮТ Прогрессирующая стационарная регрессивная остаточных явлений
 Формирование типа лепры зависит от степени иммунобиологической резистентности организма больного. У лиц с явлениями астенизации, иммунодефицита, сопровождающимися отрицательной лепроминовой пробой, чаще всего развивается наиболее контагиозный тип лепры лепроматозный. .
Формирование типа лепры зависит от степени иммунобиологической резистентности организма больного. У лиц с явлениями астенизации, иммунодефицита, сопровождающимися отрицательной лепроминовой пробой, чаще всего развивается наиболее контагиозный тип лепры лепроматозный. .
 • У лиц с высокой иммунологической реактивностью, проявляющейся положительной лепроминовой пробой, наблюдается сравнительно благоприятный тип - туберкулоидный.
• У лиц с высокой иммунологической реактивностью, проявляющейся положительной лепроминовой пробой, наблюдается сравнительно благоприятный тип - туберкулоидный.
 • Между этими двумя противоположными типами нередко выявляется своеобразная промежуточная форма Недифференцированный тип
• Между этими двумя противоположными типами нередко выявляется своеобразная промежуточная форма Недифференцированный тип
 • При лепроматозном типе лепры вначале на коже появляются нерезко очерченные, малозаметные красноватые пятна с фиолетовым или вишневым оттенком. • Чувствительность (болевая, температурная, тактильная) в области этих пятен вначале не нарушается. • Постепенно пятна становятся плотными. Часто образуются мощные инфильтраты.
• При лепроматозном типе лепры вначале на коже появляются нерезко очерченные, малозаметные красноватые пятна с фиолетовым или вишневым оттенком. • Чувствительность (болевая, температурная, тактильная) в области этих пятен вначале не нарушается. • Постепенно пятна становятся плотными. Часто образуются мощные инфильтраты.
 Для лепроматозного типа характерно • отрицательная лепроминовая реакция наряду с выявлением огромного количества бацилл Ганзена со слизисой оболочки хрящевой части перегородки носа (соскоб производят платиновой лопаточкой или петлей, изготовленный мазок окрашивают по Цилю-Нильсену). • В тканевом соке, получаемом при скарификации кожи в области очагов поражения и даже вне их, также обнаруживают значительное количество палочек. Эти больные наиболее опасны для окружающих
Для лепроматозного типа характерно • отрицательная лепроминовая реакция наряду с выявлением огромного количества бацилл Ганзена со слизисой оболочки хрящевой части перегородки носа (соскоб производят платиновой лопаточкой или петлей, изготовленный мазок окрашивают по Цилю-Нильсену). • В тканевом соке, получаемом при скарификации кожи в области очагов поражения и даже вне их, также обнаруживают значительное количество палочек. Эти больные наиболее опасны для окружающих
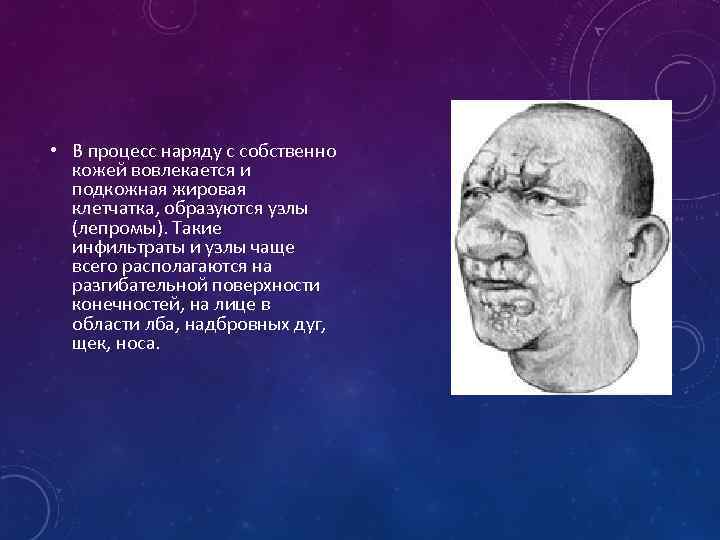 • В процесс наряду с собственно кожей вовлекается и подкожная жировая клетчатка, образуются узлы (лепромы). Такие инфильтраты и узлы чаще всего располагаются на разгибательной поверхности конечностей, на лице в области лба, надбровных дуг, щек, носа.
• В процесс наряду с собственно кожей вовлекается и подкожная жировая клетчатка, образуются узлы (лепромы). Такие инфильтраты и узлы чаще всего располагаются на разгибательной поверхности конечностей, на лице в области лба, надбровных дуг, щек, носа.
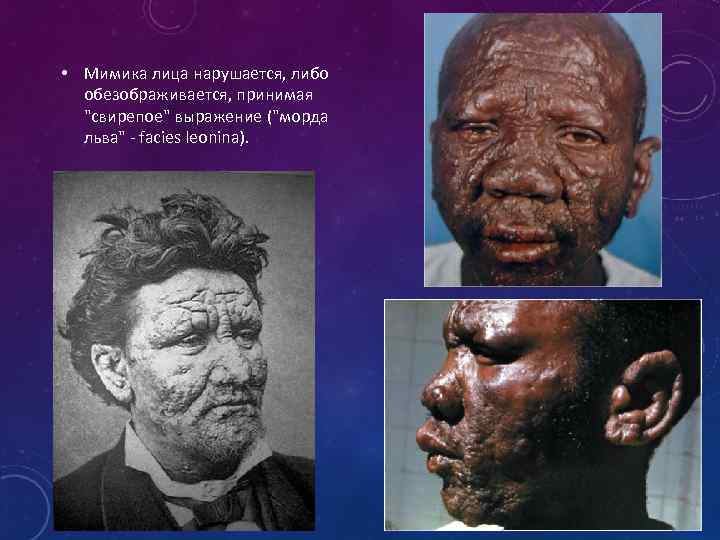 • Мимика лица нарушается, либо обезображивается, принимая "свирепое" выражение ("морда льва" - facies leonina).
• Мимика лица нарушается, либо обезображивается, принимая "свирепое" выражение ("морда льва" - facies leonina).
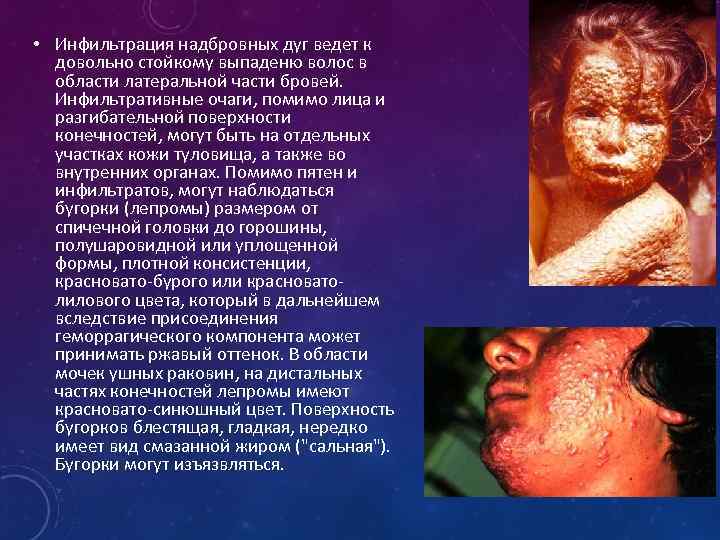 • Инфильтрация надбровных дуг ведет к довольно стойкому выпаденю волос в области латеральной части бровей. Инфильтративные очаги, помимо лица и разгибательной поверхности конечностей, могут быть на отдельных участках кожи туловища, а также во внутренних органах. Помимо пятен и инфильтратов, могут наблюдаться бугорки (лепромы) размером от спичечной головки до горошины, полушаровидной или уплощенной формы, плотной консистенции, красновато-бурого или красноватолилового цвета, который в дальнейшем вследствие присоединения геморрагического компонента может принимать ржавый оттенок. В области мочек ушных раковин, на дистальных частях конечностей лепромы имеют красновато-синюшный цвет. Поверхность бугорков блестящая, гладкая, нередко имеет вид смазанной жиром ("сальная"). Бугорки могут изъязвляться.
• Инфильтрация надбровных дуг ведет к довольно стойкому выпаденю волос в области латеральной части бровей. Инфильтративные очаги, помимо лица и разгибательной поверхности конечностей, могут быть на отдельных участках кожи туловища, а также во внутренних органах. Помимо пятен и инфильтратов, могут наблюдаться бугорки (лепромы) размером от спичечной головки до горошины, полушаровидной или уплощенной формы, плотной консистенции, красновато-бурого или красноватолилового цвета, который в дальнейшем вследствие присоединения геморрагического компонента может принимать ржавый оттенок. В области мочек ушных раковин, на дистальных частях конечностей лепромы имеют красновато-синюшный цвет. Поверхность бугорков блестящая, гладкая, нередко имеет вид смазанной жиром ("сальная"). Бугорки могут изъязвляться.
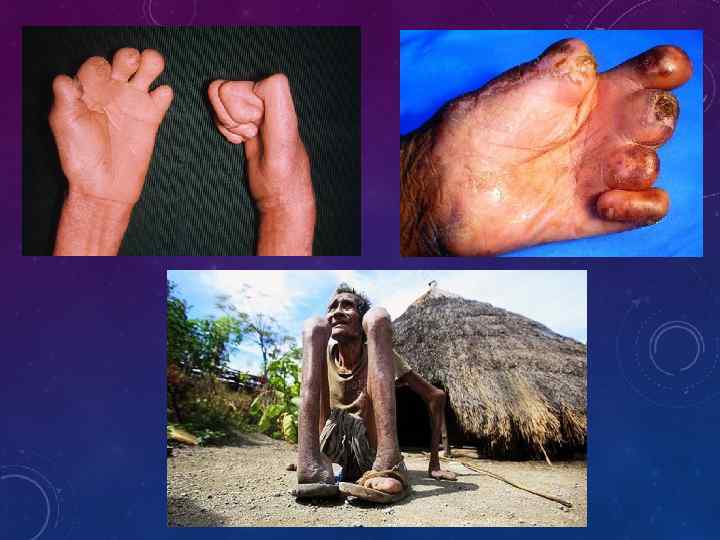
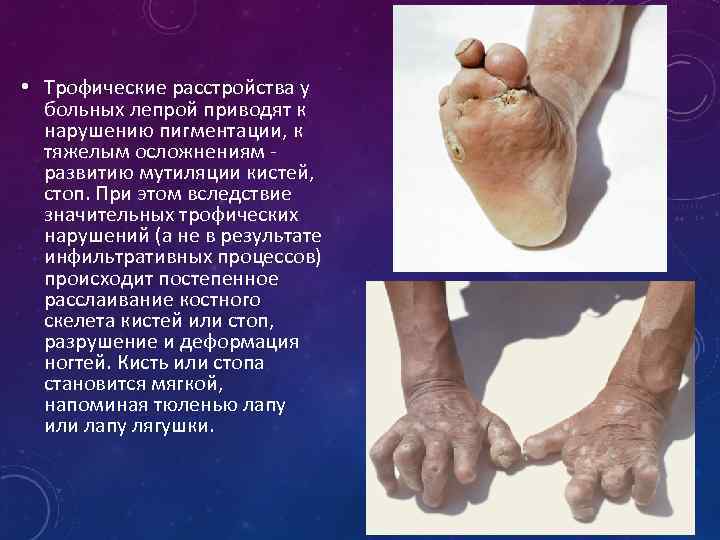 • Трофические расстройства у больных лепрой приводят к нарушению пигментации, к тяжелым осложнениям развитию мутиляции кистей, стоп. При этом вследствие значительных трофических нарушений (а не в результате инфильтративных процессов) происходит постепенное расслаивание костного скелета кистей или стоп, разрушение и деформация ногтей. Кисть или стопа становится мягкой, напоминая тюленью лапу или лапу лягушки.
• Трофические расстройства у больных лепрой приводят к нарушению пигментации, к тяжелым осложнениям развитию мутиляции кистей, стоп. При этом вследствие значительных трофических нарушений (а не в результате инфильтративных процессов) происходит постепенное расслаивание костного скелета кистей или стоп, разрушение и деформация ногтей. Кисть или стопа становится мягкой, напоминая тюленью лапу или лапу лягушки.
 • Трофическими нарушениями обусловлено расстройство функции сальных и потовых желез. Их гиперфункция в дальнейшем сменяется гипофункцией вплоть до полного прекращения пото- и салоотделения: кожа становится сухой, шероховатой, трескается. У таких боьных проба Минора оказывается отрицательной (крахмал, посыпанный на участки кожи, смазанной спиртовым раствором йода, при помещении больных в теплую суховоздушную камеру не синеет из-за отсутствия функции потовых желез).
• Трофическими нарушениями обусловлено расстройство функции сальных и потовых желез. Их гиперфункция в дальнейшем сменяется гипофункцией вплоть до полного прекращения пото- и салоотделения: кожа становится сухой, шероховатой, трескается. У таких боьных проба Минора оказывается отрицательной (крахмал, посыпанный на участки кожи, смазанной спиртовым раствором йода, при помещении больных в теплую суховоздушную камеру не синеет из-за отсутствия функции потовых желез).
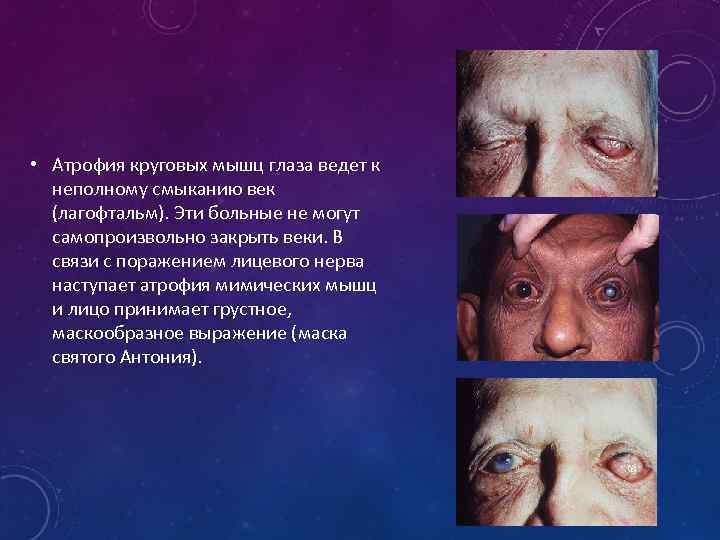 • Атрофия круговых мышц глаза ведет к неполному смыканию век (лагофтальм). Эти больные не могут самопроизвольно закрыть веки. В связи с поражением лицевого нерва наступает атрофия мимических мышц и лицо принимает грустное, маскообразное выражение (маска святого Антония).
• Атрофия круговых мышц глаза ведет к неполному смыканию век (лагофтальм). Эти больные не могут самопроизвольно закрыть веки. В связи с поражением лицевого нерва наступает атрофия мимических мышц и лицо принимает грустное, маскообразное выражение (маска святого Антония).
 • У больных с лепроматозным типом лепры могут быть поражены различные внутренние органы. Прежде всего увеличиваются и становятся плотными легкие, печень, селезенка. Однако клиническая картина этих нарушений не характерна именно для лепры. Уточнение типа заболевания проводят на основании клиники специфических изменений кожных покровов и слизистых оболочек, данных бактериоскопического исследования соскоба со слизистой оболочки перегородки носа, скарификата, биопсированного кусочка кожи из очага поражения, реже неувеличенного лимфатического узла.
• У больных с лепроматозным типом лепры могут быть поражены различные внутренние органы. Прежде всего увеличиваются и становятся плотными легкие, печень, селезенка. Однако клиническая картина этих нарушений не характерна именно для лепры. Уточнение типа заболевания проводят на основании клиники специфических изменений кожных покровов и слизистых оболочек, данных бактериоскопического исследования соскоба со слизистой оболочки перегородки носа, скарификата, биопсированного кусочка кожи из очага поражения, реже неувеличенного лимфатического узла.
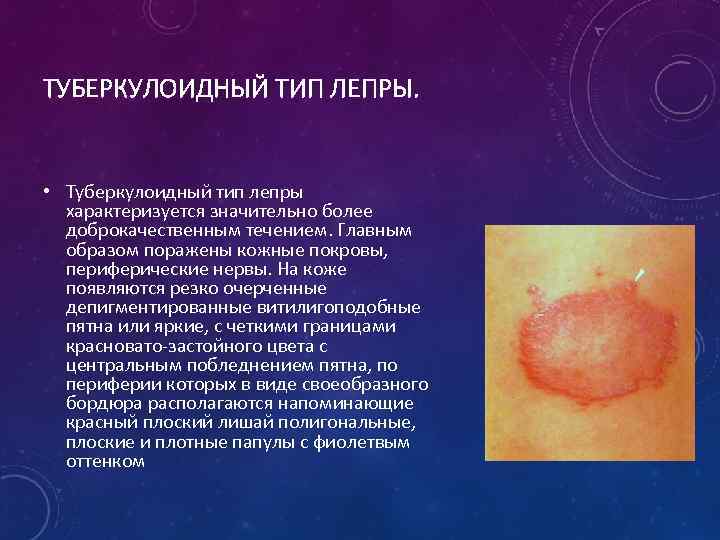 ТУБЕРКУЛОИДНЫЙ ТИП ЛЕПРЫ. • Туберкулоидный тип лепры характеризуется значительно более доброкачественным течением. Главным образом поражены кожные покровы, периферические нервы. На коже появляются резко очерченные депигментированные витилигоподобные пятна или яркие, с четкими границами красновато-застойного цвета с центральным побледнением пятна, по периферии которых в виде своеобразного бордюра располагаются напоминающие красный плоский лишай полигональные, плоские и плотные папулы с фиолетвым оттенком
ТУБЕРКУЛОИДНЫЙ ТИП ЛЕПРЫ. • Туберкулоидный тип лепры характеризуется значительно более доброкачественным течением. Главным образом поражены кожные покровы, периферические нервы. На коже появляются резко очерченные депигментированные витилигоподобные пятна или яркие, с четкими границами красновато-застойного цвета с центральным побледнением пятна, по периферии которых в виде своеобразного бордюра располагаются напоминающие красный плоский лишай полигональные, плоские и плотные папулы с фиолетвым оттенком
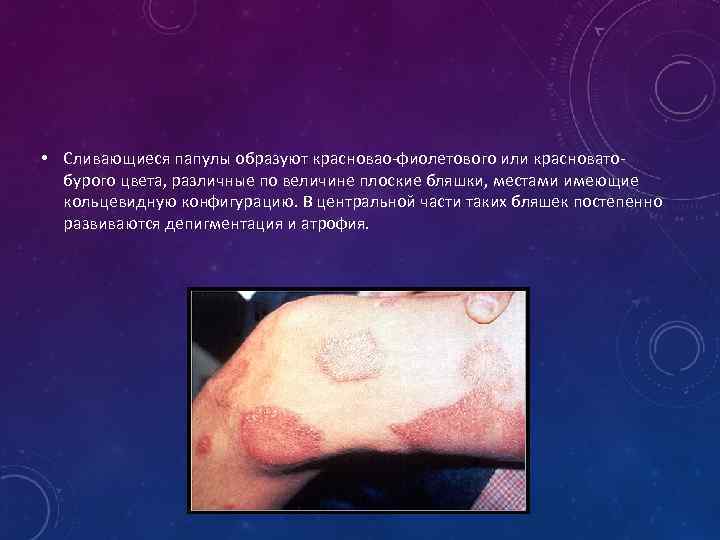 • Сливающиеся папулы образуют красновао-фиолетового или красноватобурого цвета, различные по величине плоские бляшки, местами имеющие кольцевидную конфигурацию. В центральной части таких бляшек постепенно развиваются депигментация и атрофия.
• Сливающиеся папулы образуют красновао-фиолетового или красноватобурого цвета, различные по величине плоские бляшки, местами имеющие кольцевидную конфигурацию. В центральной части таких бляшек постепенно развиваются депигментация и атрофия.
 • Весьма характерно для туберкулоидной лепры раннее выявление нарушений болевой, температурной, а несколько позднее и тактильной чувствительности. У больных витилиго эти виды чувствительности сохранены.
• Весьма характерно для туберкулоидной лепры раннее выявление нарушений болевой, температурной, а несколько позднее и тактильной чувствительности. У больных витилиго эти виды чувствительности сохранены.
 • Кроме того, при введении внутрикожно 0, 1 мл гистамина в разведении 1: 1000 в отличие от витилиго в области депигментированного пятна при лепре рефлекторная гиперемия вокруг волдыря не возникает (отсутствие аксонрефлекса). Пораженные периферические нервы утолщены, прощупываются в виде плотных тяжей, местами с четкообразными утолщениями.
• Кроме того, при введении внутрикожно 0, 1 мл гистамина в разведении 1: 1000 в отличие от витилиго в области депигментированного пятна при лепре рефлекторная гиперемия вокруг волдыря не возникает (отсутствие аксонрефлекса). Пораженные периферические нервы утолщены, прощупываются в виде плотных тяжей, местами с четкообразными утолщениями.
 Лепру неслучайно назывют "великим имитатором" различных синдромов. .
Лепру неслучайно назывют "великим имитатором" различных синдромов. .
 ДИАГНОСТИКА В момент первичного обращения пациента к врачу у больных обнаруживаются: • диффузные изменения окраски кожного покрова, • одиночные или множественные пятнистые высыпания, варьирующие по локализации, форме, размерам и окраске (эритематозные, гипопигментированные, гиперпигментированные), • ограниченные или разлитые инфильтрации кожи, • узлы, бугорки, папулы, ринит, выпадение бровей, ресниц, • амиотрофии, ломкость ногтей, ихтиоз, язвы, парестезии и нарушение поверхностных видов чувствительности
ДИАГНОСТИКА В момент первичного обращения пациента к врачу у больных обнаруживаются: • диффузные изменения окраски кожного покрова, • одиночные или множественные пятнистые высыпания, варьирующие по локализации, форме, размерам и окраске (эритематозные, гипопигментированные, гиперпигментированные), • ограниченные или разлитые инфильтрации кожи, • узлы, бугорки, папулы, ринит, выпадение бровей, ресниц, • амиотрофии, ломкость ногтей, ихтиоз, язвы, парестезии и нарушение поверхностных видов чувствительности
 • . Отмечаются также признаки периферической вегетативной недостаточности и симптомы рефлекторно-сосудистых расстройств (мраморность кожи, цианоз, отек кистей и стоп, нарушения пото- и салоотделения и др. ).
• . Отмечаются также признаки периферической вегетативной недостаточности и симптомы рефлекторно-сосудистых расстройств (мраморность кожи, цианоз, отек кистей и стоп, нарушения пото- и салоотделения и др. ).
 • Все типы лепры диагностируются на основании кардинальных симптомов заболевания: наличие пятнистых, бугорково-узловатых элементов своеобразного буроватого цвета с сальным блеском, выпадение волос с характерным нарушением чувствительности, имеющиеся неврологические симптомы с утолщением нервных стволов, определяемых пальпаторно. Подтверждается диагноз лепры обнаружением лепрозных бацилл в тканевом соке, мазках со слизистых оболочек или гистологических препаратов. Более сложно подтвердить диагноз лепроматозного и недефференцированного типов, когда микобактерии лепры отсутствуют. В этих случаях используют реакцию связывания комплимента (РСК) и реакцию преципитации.
• Все типы лепры диагностируются на основании кардинальных симптомов заболевания: наличие пятнистых, бугорково-узловатых элементов своеобразного буроватого цвета с сальным блеском, выпадение волос с характерным нарушением чувствительности, имеющиеся неврологические симптомы с утолщением нервных стволов, определяемых пальпаторно. Подтверждается диагноз лепры обнаружением лепрозных бацилл в тканевом соке, мазках со слизистых оболочек или гистологических препаратов. Более сложно подтвердить диагноз лепроматозного и недефференцированного типов, когда микобактерии лепры отсутствуют. В этих случаях используют реакцию связывания комплимента (РСК) и реакцию преципитации.
 Дифференциальный диагноз лепроматозной лепры проводят с • третичными сифилидами, • лейшманиозом • и туберкулезом кожи (индуративной эритемой Базена, скрофулодерма).
Дифференциальный диагноз лепроматозной лепры проводят с • третичными сифилидами, • лейшманиозом • и туберкулезом кожи (индуративной эритемой Базена, скрофулодерма).
 Туберкулоидную лепру дифференцируют от • красного плоского лишая, • витилиго, • хлоазмы.
Туберкулоидную лепру дифференцируют от • красного плоского лишая, • витилиго, • хлоазмы.
 • Основными критериями служат клиникоморфологические симптомы, трофические и неврологические симптомы, гипо- или анестезия , микроскопические исследования
• Основными критериями служат клиникоморфологические симптомы, трофические и неврологические симптомы, гипо- или анестезия , микроскопические исследования
 Лечение. • Лечение проводится комплексным хроническим перемежающимся методом. Выбор того или иного препарата и определение его дозы осуществляется индивидуально. Основными противолепрозными средствами как у нас в стране, так и за рубежом являются сульфоновые препараты : • ДДС (диаминодифенилсульфон), • авлосульфон, • сульфатин (сульфон-3), • сульфетрон (солюсульфон), • дапсон, • диуцифон, • димоцифон, • лепросан и др.
Лечение. • Лечение проводится комплексным хроническим перемежающимся методом. Выбор того или иного препарата и определение его дозы осуществляется индивидуально. Основными противолепрозными средствами как у нас в стране, так и за рубежом являются сульфоновые препараты : • ДДС (диаминодифенилсульфон), • авлосульфон, • сульфатин (сульфон-3), • сульфетрон (солюсульфон), • дапсон, • диуцифон, • димоцифон, • лепросан и др.
 • . В дополнение к ним используют производные тиомочевины - Сиба-1906 (тиокарбонилид), рифампицин, клофазимин В-633, лампрен, протионамид, этионамид.
• . В дополнение к ним используют производные тиомочевины - Сиба-1906 (тиокарбонилид), рифампицин, клофазимин В-633, лампрен, протионамид, этионамид.
 • Применение ДДС строится из четырех пятинедельных циклов с перерывами на 1 день через каждые 6 дней. Первые 2 нед. назначается ДДС внутрь по 0, 05 г 2 раза в день, а в последующие 2 нед. - по 0, 1 г 2 раза в день. Затем следует перерыв - 1 -1, 5 мес. • Лечение сульфатином (сульфон-3) состоит из шести трехнедельных циклов с перерывом на 1 день через каждые 6 дней. Препарат назначается внутрь по 0, 5 г 1 -2 раза в день в первую неделю каждого цикла, по 0, 1 г 2 раза в день во вторую неделю и по 1, 5 2 раза в день в третью неделю каждого цикла. По завершении всех шести циклов следует перерыв в 1 мес. • Солюсульфон (сульфетрон) применяется в виде 50% водного раствора, вводимого внутримышечно 2 раза в неделю в течение 6 мес. Начальная доза 0, 5 мл с последующим увеличением на 0, 5 мл, постепенно, до 3, 5 мл. Дальнейшее повышение до 5 мл разрешается только для мужчин не старше 60 лет.
• Применение ДДС строится из четырех пятинедельных циклов с перерывами на 1 день через каждые 6 дней. Первые 2 нед. назначается ДДС внутрь по 0, 05 г 2 раза в день, а в последующие 2 нед. - по 0, 1 г 2 раза в день. Затем следует перерыв - 1 -1, 5 мес. • Лечение сульфатином (сульфон-3) состоит из шести трехнедельных циклов с перерывом на 1 день через каждые 6 дней. Препарат назначается внутрь по 0, 5 г 1 -2 раза в день в первую неделю каждого цикла, по 0, 1 г 2 раза в день во вторую неделю и по 1, 5 2 раза в день в третью неделю каждого цикла. По завершении всех шести циклов следует перерыв в 1 мес. • Солюсульфон (сульфетрон) применяется в виде 50% водного раствора, вводимого внутримышечно 2 раза в неделю в течение 6 мес. Начальная доза 0, 5 мл с последующим увеличением на 0, 5 мл, постепенно, до 3, 5 мл. Дальнейшее повышение до 5 мл разрешается только для мужчин не старше 60 лет.
 Вспомогательные средства • Вспомогательным средством лечения лепры является этизул - препарат из группы этилмеркаптана. Он заметно усиливает терапевтический эффект сульфонов. Используется для втирания в кожу (5 мл на одно втирание). Втирания производят 2 -3 раза в неделю. Курс лечения 6 мес. Вместо этизула можно применять для втирания 10% сульфетроновую мазь. Каждое втирание длится 20 мин.
Вспомогательные средства • Вспомогательным средством лечения лепры является этизул - препарат из группы этилмеркаптана. Он заметно усиливает терапевтический эффект сульфонов. Используется для втирания в кожу (5 мл на одно втирание). Втирания производят 2 -3 раза в неделю. Курс лечения 6 мес. Вместо этизула можно применять для втирания 10% сульфетроновую мазь. Каждое втирание длится 20 мин.
 Вспомогательные средства • Также вспомогательным средством для лечения лепры являются широко используемое ранее чаульмогровое масло и мугроль. Они применяются в виде внутримышечных или чаще внутрикожных инъекций в сочетании с сульфонами или в перерывах между курсами лечения. Препарат вводят 2 раза в неделю дробно по 0, 05 мл на каждую инъекцию. Дозу еженедельно увеличивают и доводят до 5 мл, т. е. 100 инъекций, что составляет курс лечения. Указанные дозы противолепрозных средств (разовые, суточные, цикловые и курсовые) рекомендуют для взрослых. Детям названные препараты назначают в зависимости от возраста и массы тела, с учетом общего состояния организма, его реактивности, стадии развития болезни и характера лепрозного процесса.
Вспомогательные средства • Также вспомогательным средством для лечения лепры являются широко используемое ранее чаульмогровое масло и мугроль. Они применяются в виде внутримышечных или чаще внутрикожных инъекций в сочетании с сульфонами или в перерывах между курсами лечения. Препарат вводят 2 раза в неделю дробно по 0, 05 мл на каждую инъекцию. Дозу еженедельно увеличивают и доводят до 5 мл, т. е. 100 инъекций, что составляет курс лечения. Указанные дозы противолепрозных средств (разовые, суточные, цикловые и курсовые) рекомендуют для взрослых. Детям названные препараты назначают в зависимости от возраста и массы тела, с учетом общего состояния организма, его реактивности, стадии развития болезни и характера лепрозного процесса.
 Противолепрозную терапию осуществляют с назначением гепатопротекторов, витаминов. Чаще всего применяют легалон, эссенциале-форте, трофопар, сирепар, карсил, витамины комплекса В. При появлении железодефицитной анемии используют наиболее эффективные препараты железа: ферроплекс, фербитол, феррум Лек, дробные гемотрансфузии.
Противолепрозную терапию осуществляют с назначением гепатопротекторов, витаминов. Чаще всего применяют легалон, эссенциале-форте, трофопар, сирепар, карсил, витамины комплекса В. При появлении железодефицитной анемии используют наиболее эффективные препараты железа: ферроплекс, фербитол, феррум Лек, дробные гемотрансфузии.
 • При выраженных проявлениях интоксикации с артралгиями, лепрозными реакциями с неспецифическими полиморфными высыпаниями противолепрозное лечение прекращают и назначают десенсибилизирующие, детоксицирующие и общеукрепляющие препараты. К ним относятся гемодез, реополиглюкин, 10% раствор кальция глюконата, 30% раствор натрия тиосульфата внутривенно, 25% раствор магния сульфата внутримышечно или внутривенно. В выраженных случаях епрозных реакций с гипертермией, пиодермией используют кортикостероидные гормоны с антибиотиками широкого спектра действия (клафорон, таривид, ципробай и др. ).
• При выраженных проявлениях интоксикации с артралгиями, лепрозными реакциями с неспецифическими полиморфными высыпаниями противолепрозное лечение прекращают и назначают десенсибилизирующие, детоксицирующие и общеукрепляющие препараты. К ним относятся гемодез, реополиглюкин, 10% раствор кальция глюконата, 30% раствор натрия тиосульфата внутривенно, 25% раствор магния сульфата внутримышечно или внутривенно. В выраженных случаях епрозных реакций с гипертермией, пиодермией используют кортикостероидные гормоны с антибиотиками широкого спектра действия (клафорон, таривид, ципробай и др. ).
 • С целью иммуностимулирующего влияния используют иммунокорректоры, одновременно усиливающие химиотерапевтический эффект противолепрозных средств. К ним принадлежат тактивин, тимозин, тималин, метилурацил, пентоксил, левамизол (декарис), натрия нуклеинат.
• С целью иммуностимулирующего влияния используют иммунокорректоры, одновременно усиливающие химиотерапевтический эффект противолепрозных средств. К ним принадлежат тактивин, тимозин, тималин, метилурацил, пентоксил, левамизол (декарис), натрия нуклеинат.
 • Для контроля за лечением проводят бактериоскопические исследования: соскоб слизистой оболочки носа 1 раз в квартал. • После исчезновения возбудителя в слизистой оболочке носа 1 раз в кварал исследуют тканевой кожный сок. • Перед выпиской на амбулаторное лечение производят обязятельное гистологическое исследование бывшегоочага поражения. Лепроминовую пробу учитывают в начале лечения, через каждые 1 -2 года в процессе лечения и перед выпиской на амбулаторное лечение.
• Для контроля за лечением проводят бактериоскопические исследования: соскоб слизистой оболочки носа 1 раз в квартал. • После исчезновения возбудителя в слизистой оболочке носа 1 раз в кварал исследуют тканевой кожный сок. • Перед выпиской на амбулаторное лечение производят обязятельное гистологическое исследование бывшегоочага поражения. Лепроминовую пробу учитывают в начале лечения, через каждые 1 -2 года в процессе лечения и перед выпиской на амбулаторное лечение.
 Прогноз заболевания условно не благоприятный, заболевание плохо поддается лечению, приводит к стойким морфологическим изменениям и инвалидизации больного
Прогноз заболевания условно не благоприятный, заболевание плохо поддается лечению, приводит к стойким морфологическим изменениям и инвалидизации больного
 БЛАГОДАРЮ ЗА ВНИМАНИЕ
БЛАГОДАРЮ ЗА ВНИМАНИЕ


