Rozladi_vodno-elektrolitnogo_balansu_u_novonaro.ppt
- Количество слайдов: 47

Розлади водно-електролітного балансу у новонароджених
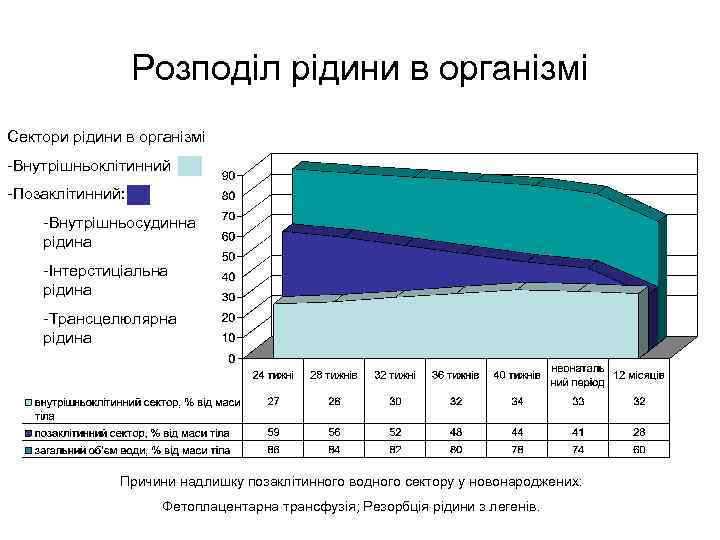
Розподіл рідини в організмі Сектори рідини в організмі -Внутрішньоклітинний -Позаклітинний: -Внутрішньосудинна рідина -Інтерстиціальна рідина -Трансцелюлярна рідина Причини надлишку позаклітинного водного сектору у новонароджених: Фетоплацентарна трансфузія; Резорбція рідини з легенів.
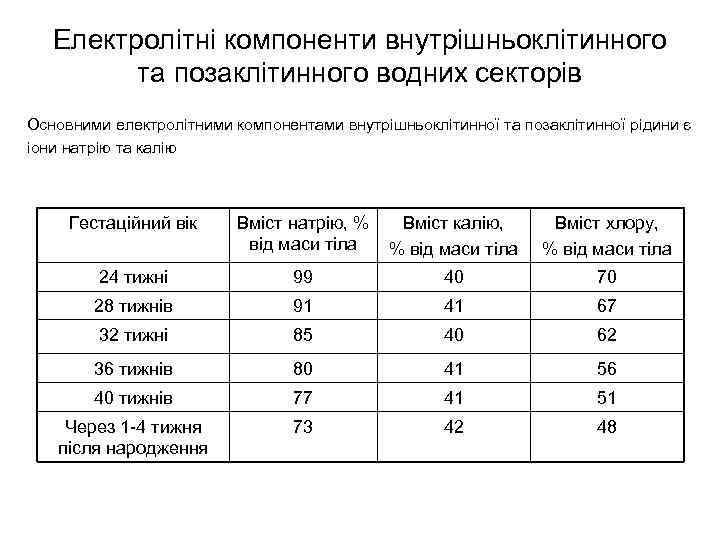
Електролітні компоненти внутрішньоклітинного та позаклітинного водних секторів Основними електролітними компонентами внутрішньоклітинної та позаклітинної рідини є іони натрію та калію Гестаційний вік Вміст натрію, % від маси тіла Вміст калію, % від маси тіла Вміст хлору, % від маси тіла 24 тижні 99 40 70 28 тижнів 91 41 67 32 тижні 85 40 62 36 тижнів 80 41 56 40 тижнів 77 41 51 Через 1 -4 тижня після народження 73 42 48

Фактори, що впливають на гомеостаз рідини та електролітів в організмі новонародженого • Розподіл рідини між внутрішньоклітинним та позаклітинним секторами • Фільтраційна здатність нирок • Нейрогуморальна регуляція

Розподіл рідини між внутрішньоклітинним та позаклітинним секторами Сектори рідини відокремлені між собою мембранами через які вода та розчинені у ній субстрати здатні переміщуватися • Внутрішньоклітинний та позаклітинний сектори функціонально відокремлені між собою клітинною мембраною. • Натрієвий насос клітинної мембрани забезпечує підтримку констант концентрацій натрію у позаклітинному просторі та калію у внутрішньоклітинному • Розподіл води між внутрішньоклітинним та позаклітинним секторами залежить від осмолярності • Позаклітинний простір включає внутришньосудинний та позасудинний компоненти, які відокремлені між собою мембраною капілярів. • Эпітеліальні мембрани – епітелій слизових оболонок шлунково-кишкового тракту, ниркових канальців – розмежовують інтрестиціальну та внутрішньосудинну рідину від трансцелюлярної (вода у складі секрету ШКТ, сечі, ліквора, синовіальної рідини).

Розподіл парентерально введеної рідини між водними секторами організму Осмолярність м. Осм/л Внутрішньосудинний сектор, мл Інтерстиціальний сектор, мл Внутрішньклітинний сектор, мл Глюкоза 5% 252 85 255 660 Na. Cl 0, 9%, розчин Рингера 308 309 275 825 -100 Альбумін 500 -0 Гіпертонічний Na. Cl 990 2690 -2950 • 5% розчин глюкози еквівалентний за осмотичними властивостям чистій воді. Глюкоза швидко метаболізується та вільно проходить через мембрани клітин, тому рівномірно розподіляється після введення між водними секторами • 0, 9% Na. Cl розподіляється у позаклітинному секторі (внутрішньосудинно – у плазмі крові, 25% позаклітинного сектору, та інтерстиціально). • Цитокіни на тлі генералізованої реакції системної відповіді підвищують проникність капілярів. Наслідком цього є масивний вихід рідини до інтерстиціального простору, зниження ОЦК, порушення гемодинаміки та кровообігу.

Механізм транспорту води та електролітів через мембрани Процеси транспорту • Розподіл води між внутрішньоклітинним та позаклітинним секторами залежить від кількості осмотично активних речовин, що розчинені у цих просторах • Осмолярність позаклітинного сектору визначається вмістом натрію (і відповідного до його кількості Cl- і HCO 3), глюкози і сечовини • Осмолярність внутрішньоклітинного сектору підтримується в основному іонами калію Осмос – рух води через напівпроникливу мембрану із ділянки, яка має меншу концентрацію розчиненого субстрата до ділянки, де цей субстрат має більш високу концентрацію Активний транспорт – енергообумовлений перенос субстанції із ділянки, яка має меншу концентрацію до ділянки, яка має більшу концентрацію (Na, K, H, глюкоза, амінокислоти) Фільтрація – рух води і розчинених в ній речовин за рахунок різниці гідростатичного тиску (забезпечує плин рідини із артеріального кінця капілярів)

Порушення осмолярності і тонічності • • Posm (mosm/L) = 2 Na+глюкоза+сечовина = 280 -295 Тонічніть (Ефективна осмолярність) = 2 Na+глюкоза = 275 -290 mosm/L, оскільки Na і глюкоза погано проникають через мембрани. Сечовина розподіляється між водними секторами однаково, тому її кількість не суттєво впливає на ефективну осмолярність Тонічна осмолярність відображає концентрацію у розчині субстрату, який не дифундує через біологічну мембрану У фізіологічних умовах осмолярність внутрішньоклітинного та позаклітинного секторів однакова Умови розвитку порушень осмолярного стану (Besunder J. , 1990) Гіперосмолярність без гіпертонічності Азотемія -Ниркова недостатність -Білковий катаболізм Отруєння спиртами Гіперосмолярність з гіпертонічністю Гіпернатріємія Гіперглікемія Надлишок інших речовин: -Манітол -Магній -Фосфор Гіпоосмолярність Гіпонатріємія

Гіперосмолярність без гіпертонічності не призводить до переміщення води між секторами, не потребує проведення терапевтичних заходів щодо збільшення вмісту загальної води у організмі Сечовина ↑ Росм ↑ Гіперосмолярність з гіпертонічністю – Росм ↓ Швидка гіпертонічність призводить до скорочення внутрішньо. Н 2 О Дегідратація клітки клітинного простору і збільшенню позаклітинного. Гіпернатріємія Росм ↑ А Причини: • Гіпернатріємія внаслідок переважної Поступова втрати “чистої” води або збільшення гіпертонічність Ідіогенні осмолі вмісту натрію в організмі таурин, глутамат • Гіпертонічність внаслідок накопичення речовин, які погано дифундують + Б (гіперглікемія) Н 2 О Гіпернатріємія Росм ↑

Гіпоосмолярність з гіпотонічністю Екстраренальна втрата натрію (Na сечі <20 ммоль/л): • через ШКТ (блювота, діарея) • через шкіру (надмірне потовиділення, опіки) • врата у “третій простір” Ниркові втрати натрію (Na сечі >20 ммоль/л): • неадекватна секреція антидіуретичного гормону • дефіцит глюкокортикостероїдів • призначення діуретиків Росм ↑ Гіпонатріємія на тлі гіперволемії Гіпергідратація клітин Н 2 О Гіпонатріємія Росм ↓

Обмін води між судинним та інтерстиціальним секторами Р Jv – рух рідини Гід К – коефіцієнт фільтрації Рк – гідростатичний тиск в капілярі Рі – гідростатичний тиск в інтерстиції ро В В’ ста Онкотичний А тиск тич ни й А 1 тис кк c ро A 2 ві a’ a Ок – онкотичний тиск в капілярі Оі – онкотичний тиск в інтерстиції c’ Артеріальний відділ Венозний відділ Ра – нормальна зміна гідростатичного тиску від артеріального до венозного кінця капіляра Вс – нормальна величина онкотичного тиску Вліво від точки А (АВ) відбувається вихід рідини із капіляра до навколо капілярного інтерстиція

• • Фактори, що збільшують фільтрацію ↑Рк внаслідок підвищення артеріального або венозного тиску ↓ Рі ↓ Ок внаслідок гіпопротеїнемії ↑ Оі внаслідок неадекватного дренування лімфи Фактори, що зменшують фільтрацію • ↑ Ок • ↑Рі

Причини набряку ↑Рк: - дилятація артеріол - веноконстрикція - серцева недостатність - надлишок внутрішньосудинного об’єму ↓Ок: - ↓ протеїну у плазмі - печінкова недостатність - нефротичний синдром ↑Кфільтрації: - запалення (гістамін, цитокіни) - опіки

“Третій простір” • Віртуальний водний сектор із позаклітинною секвестрацією рідини у місцях, де не діють фізіологічні механізми регуляції водно-електролітного балансу • Рідина, що знаходиться у «третьому просторі» тимчасово не доступна для внутрішньоклітинного та позаклітинного секторів, що призводить до клінічних ознак дефіциту рідини. • Об’єм третього простору неможливо зменшити шляхом обмеження введення натрія і води. Ці обмеження призводять до зниження об’єму позаклітинної рідини, проте об’єм секвестрованої рідини у третьому просторі не зменшується.

Фільтраційна здатність нирок • Завершення гломерулогенезу та нефрогенезу відбувається на 34 -36 тижні гестації • Під час внутрішньоутробного розвитку основна функція нирок передбачає підтримку постійності об’єму амніотичної рідини (виділення сечі до порожнини амніону). У цей період нирковий кровоплин знижений і становить 2 -3% від об’єму серцевого викиду внаслідок зниженого перфузійного тиску та високої опірності судин нирок • Наслідком зниженої перфузії нирок є зниження швидкості клубочкової фільтрації

Показники швидкості клубочкової фільтрації у новонародженого Гестаційний вік новонародженого, тиж 1 тиждень життя, мл/1, 73 м 2 за хвилину 2 -8 тиждень життя, мл/1, 73 м 2 за хвилину >8 тижня від народження, мл/1, 73 м 2 за хвилину 25 -28 11, 0± 5, 4 15, 5 ± 6, 2 47, 4 ± 21, 5 29 -34 15, 3 ± 5, 6 28, 7 ± 13, 9 51, 4 38 -42 40, 6 ± 14, 8 65, 8 ± 24, 8 95, 7 ± 21, 7 Швидкість клубочкової фільтрації нирок у новонародженого на 25% менше ніж у дорослого та становить 1, 5 мл/кг/хв. Це зумовлено зниженням у 5 разів фільтраційної поверхні нирок, низькою фільтраційною проникністю клубочкової мембрани. У недоношених внаслідок недорозвитку гломерул рівень перфузії нирок знижений, що зумовлює низьку швидкіть клубочкової фільтрації (0, 5 мл/кг/хв). Швидкість клубочкової фільтрації та ниркова ексреція натрія знаходяться у прямій залежності від внутрішньосудинного об’єму. Гіперволемія ↑ ниркову екскрецію натрію, а гіповолемія - ↓. Кількість натрія, що фільтрується у нирках = ШКФ × [Na+]плазми В нирках із збільшенням гестаційного віку збільшується реабсорбція натрію. У перші дні після народження реабсорбція натрію збільшена можливо за рахунок підвищеного рівня у крові альдостерону

Реабсорбція натрія У нирках натрій майже повністю реабсорбується (~99%), особливо у проксимальних канальцях Відсоток натрію, який екскретується із сечею називається фракційною екскрецією натрію FE-Na Альдостерон Антидиуретичний гормон Ренін-ангіотензивна система – стимуляція екскреції вазопресину та альдостерону Передсердний натрійуретичний фактор – збільшення екскреції натрію та води, підвищення ШКФ

Фракційна екскреція натрію (FE-Na) • Відображає баланс між гломерулярною фільтрацією та тубулярною реабсорбцією натрія FE-Na = Натрій сечі х Креатині плазми Натрій плазми х Креатинін сечі х 100 FE-Na ≤ 1% - преренальна олігоурія FE-Na ≥ 2, 5% - введення діуретиків, гостра ниркоква недостатність У плода FE-Na досягає 20% у немовлят з терміном гестації до 32 тижнів FE-Na часто перевищує 2, 5% (у глибоконедоношених понад 5%), що не відповідає стану водно-електролітного балансу Збільшення FE-Na спостерігається при гіпоксії, РДС, гіпербілірубінемії, поліцитемії, гіпергідратації, втраті солей, призначенні теофіліну та діуретиків


Основні шляхи втрати рідини шкіра vвитончена, добре васкуляризується v у недоношених відсутній роговий шар Невідчутні втрати води у недоношених новонароджених Маса тіла при народженні Втрати води мл/кг/добу 750 -1000 82 1001 -1250 56 1251 -1500 46 Понад 1500 26 Строго виконувати умови виходжування дитини

Основні шляхи втрати рідини Легені Велика площа поверхні легенів по відношенню до маси тіла 1/3 (30%) невідчутних втрат води

Основні шляхи втрати рідини Діурез У ранньому неонатальному періоді виділяють ІІІ фази становлення діурезу I ФАЗА – ОЛІГОАНУРИЧНА (12 – 24 години, у недоношених – до 6 -9 годин. ПРИЧИНА: низька перфузія нирок 5% ХОК (20% ХОК) NB!!! ДІУРЕЗ НЕ ПОВИНЕН БУТИ МЕНШИМ НІЖ 1 МЛ/КГ ЗА ГОДИНУ IІ ФАЗА – ПОЛІУРІЯ (до 4 -7 доби життя після народження). Темп діурезу збільшується до 4 -7 мл/кг за годину Рівень діурезу не залежить від надходження води та натрію до організму IІІ ФАЗА – СТАБІЛІЗАЦІЯ ДІУРЕЗУ Золотий коридор 2 -4 мл/кг за годину Рівень діурезу і натрію залежить від надходження води до оргнанізму

Натрій • Основні функції: – Регулює водний баланс – Контролює осмотичний баланс між позаклітинною і внутрішньоклітинною рідиною – Більша кількість знаходиться у позаклітинній рідині • Фізіологічні особливості у новонароджених протягом 1 тиж життя: – – Низький рівень надходження ззовні (з харчуванням) Низький рівень екскреції внаслідок незрілості ниркової фільтрації Підтримання рівня Na в нормальних межах Додаткові введення натрію можливі після встановлення діурезу (після 2 -3 доби життя) • Норма Na+ - 135 -145 м. Eq/л • Потреба в Na+ після 2 діб життя залежить від гестаційного віку (зрілість нирок та гормональної системи): – Доношені здорові новонароджені – 2 -3 м. Eq/кг/добу – Новонароджені з масою тіла < 1500, 0 – 4 -6 м. Eq/кг/добу під час швидкого зростання

Гіпонатріємія • Гіпонатріємія: – <130 м. Eq/л в – Важка <120 м. Eq/л – Може бути гострою і хронічною • Причини: – Дегідратація – Підвищена секреція антидіуретичного гормону внаслідок асфіксії, інфекції, дихальних розладів, ураження ЦНС, що призводить до гіпоальдостеронізму, тобто затримка рідини – Низький вміст натрію в грудному молоці при годуванні новонароджених з масою тіла < 1500 г – Неадекватний об’єм інфузії (надлишок) – Гіперкаліємія • Перебіг, як правило, безсимптомний, але при гострій гіпонатріємії можуть бути неспецифічні клінічні симптоми: – Летаргія або підвищена дратівливість/судоми – Тремор – Апное

Гіпонатріемія: лікування • Рекомендується розпочинати корекцію при рівні ≤ 120 м. Eq/л або при рівні ≤ 130 м. Eq/л та наявності клінічних ознак – Усунути причини – Важка гіпонатріємія або гіпонатріємія з клінічними проявами: • Розрахувати кількість Na для корекції дефіциту: Кількість Na+(м. Eq) = [Бажаний рівень сироваткового Na (130 м. Eq/л) - рівень визначеного Na] х 0, 6 х масу тіла (кг) • Корекцію проводити повільно (ризик демієлінізації) • Корекцію проводити протягом 12 -18 год. за допомогою 3% розчину Na. Cl (0, 5 м. Eq/мл), який додають в оснований розчин • Передбачити необхідність обмеження добового об’єму рідини • Не вводити більше 10 -12 м. Eq/кг/добу Na+ • Перевірити рівень Na+ через 6 -8 год • Потім перейти на постійне забезпечення добової потреби Na+

Приклад • Недоношений хлопчик народився в терміні гестації 30 тиж. Зараз йому 5 днів, його маса становить 1400, 0. Він став млявим та в нього з’явились напади апное. Рівень сироваткового Na+ становить 119 м. Eq/л. Скоригуйте гіпонатріємію у дитини. • Розрахунок потреби в Na+: – (130 - 119) х 0, 6 х 1, 4 9 м. Eq Na+ – 9 м. Eq Na+ відповідають 18 мл 3% розчину Na. Cl – Розраховану кількість додають в основний інфузійний розчин • Введення: – Потреба в рідині на 5 добу у дитини становить 110 -120 мл/кг: 1, 4 х 110 -120 мл = 154 -168 мл на добу (6, 4 -7 мл на годину) – 18 мл 3% розчину Na. Cl додають до основного розчину з розрахунку введення за 12 -18 год

Гіпернатріємія (1) • Гіпернатріємія: – > 150 м. Eq/л – Важка гіпернатріємія > 200 м. Eq/л • Причини (в більшості випадків ятрогенні): – Лабораторна помилка – Втрати води перевищують втрати натрію (гостра втрата ваги в перші доби життя, фототерапія, джерела променевого тепла, гіпертермія, діарея) – Надлишкове введення Na+ (інфузійна терапія, парентеральне харчування, фортифікація ентерального харчування, введення бікарбонату натрію) – Недоношені новонароджені в терміні гестації 24 -28 тиж – Зниження продукції антидіуретичного гормону (ураження ЦНС або нирок) – Неправильне приготування (розведення) суміші

Гіпернатріємія (2) • Клінічні симптоми неспецифічні: – – Втрата маси тіла (> 5% за добу, > 10% у доношених, >15% у недон. ) Тахікардія Артеріальна гіпотензія Летаргія або збудливість/судоми • Ускладнення: – Внутрішньочерепні крововиливи – Тромбоз венозних синусів – Гострий тубулярний некроз • Лікування: – Відновити судинний об’єм – Зменшити кількість Na+, що вводиться – Оптимальним є зниження рівня Na+ на 10 м. Eq/добу для запобігання різкого зниження осмолярності плазми – У разі відсутності ефекту застосувати діуретики (фуросемід) – Уникати введення медикаментів, які містять Na+ (бікарбонат натрію)

Порушення обміну Na+ • Моніторинг під час корекції: – – Маса тіла Рівень електролітів Кількість сечі Питома вага сечі • Профілактичні заходи: – Правильний розрахунок необхідної кількості рідини – Контролювати потенціальні втрати рідини під час лікування (фототерапія, джерела променевого тепла) – Правильне призначення рідини

Калій (1) • Основні функції: – – Значна внутрішньоклітинна кількість Підтримка кислотно-лужного балансу та осмолярності крові Нормалізація водного балансу Регулює калій-натрієвий насос: забезпечення мембранного потенціалу – Підтримка адекватних м’язових скорочень • Фізіологічні особливості у новонароджених: – Низький рівень катаболізму в перші доби життя – Низький рівень екскреції внаслідок незрілості ниркової фільтрації – Підтримання рівня К+ в нормальних межах протягом перших 48 -72 діб життя – Додаткові введення К+ можливі після встановлення діурезу (після 2 -3 доби життя)

Калій (2) • Норма К+ в плазмі - 3, 6 -6, 5 ммоль/л • Потреба в К+ після 2 діб життя залежить від гестаційного віку (зрілість нирок та гормональної системи): – Доношені здорові новонароджені – 1 -2 ммоль/кг/добу – Новонароджені з масою тіла < 1500, 0 – 2 -3 ммоль/кг/добу

Гіпокаліємія • Зниження рівня сироваткового К+ < 3, 5 ммоль/л • Причини: – – – – Недостатнє забезпечення (годування, інфузійна терапія) Алкалоз (метаболічний або респіраторний) Гіпернатріємія Втрати через травний канал (діарея, блювання) Втрати з сечею (альдостеронізм, стероїди, діуретики) Природжені захворювання (хвороба Кушинга, синдром Бартера) Медикаменти (бікарбонат натрію, діуретики, інсулін) • Клінічні симптоми неспецифічні: – – – Летаргія, слабкість скелетних м’язів, гіпорефлексія Здуття живота та кишкова непрохідність Поліурія Тахікардія, екстрасистолія, аритмія Зміни на ЕКГ: збільшений Q-T інтервал, від’ємний або плаский зубець Т, пригнічення інтервалу S-T – Гіперглікемія за рахунок порушення звільнення інсуліну

Гіпокаліємія: лікування (1) • Розрахувати кількість К+ для корекції дефіциту: Кількість К + (ммоль/л) = [Бажаний рівень сироваткового К + (4, 5 ммоль/л) - рівень визначеного К+] х 0, 35 х масу тіла (кг) • Розраховану кількість К + додати до добової потреби дитини в калії (1 -2 ммоль/кг/добу): • Рекомендується вводити протягом 4 -6 годин • Рекомендується використовувати 7, 5% розчин KCl: • Допускається використання 15% розчину KCl

Гіпокаліємія: лікування (2) • Отриману кількість розчину KCl додати до основного розчину і вводити внутрішньовенно протягом доби: – Швидке введення К+ може призвести до зупинки серця: швидкість не перевищувати 0, 4 ммоль/кг/год – У разі ургентної ситуації допускається введення К+ 0, 5 ммоль/кг протягом 1 -2 годин • Скоригувати можливу причину гіпокаліємії • Визначати рівень К+ кожні 6 годин до нормалізації показників • Після нормалізації рівня К+ продовжити довенне введення KCl у добовій потребі дитини або призначити ентерально з харчуванням

Приклад • Доношений хлопчик народився в терміні гестації 39 тижнів. Зараз йому 7 днів, його вага становить 4000, 0. Він став млявим та в нього появились здуття живота, зригування. Рівень сироваткового К+ становить 3, 0 ммоль/л. • Розрахунок потреби в К+ : – – – • (4, 5 ммоль/л – 3, 0 ммоль/л) х 4, 0 х 0, 35 = 2, 1 ммоль Фізіологічна потреба: 2 ммоль/л х 4, 0 = 8 ммоль Загальна кількість потреби в К+ становить 8 + 2, 1 = 10, 1 ммоль/доба 1 ммоль К - 1 мл 7, 5% KCl 10. 1 ммоль К = 10, 1 мл 7, 5% KCl Введення: – Добова потреба дитини становить 100 мл/кг – 400 мл на добу (16 мл/год) – Розвести 10, 1 мл 7, 5% розчину KCl в 100 мл 10% глюкози для отримання 1% розчину – Вводити підготовлений розчин протягом 7 годин

Гіперкаліємія (1) • Підвищення рівня сироваткового К+ > 6, 5 ммоль/л – Важка гіперкаліємія - > 7, 5 ммоль/л • Причини: – Тубулярний некроз – Ураження наднирників (крововиливи, адреногенітальний синдром, гіпоальдостеронізм) – Надмірне введення калію (інфузійна терапія і переливання крові) – Гіпонатріємія – Руйнування клітин з вивільненням внутрішньоклітинного калію (екхімози, травма, крововиливи, ДВЗ-синдром, кровотеча) – Надмірний гемоліз (ГХН) – Ацидоз (метаболічний або респіраторний), шок, гіпоксемія – Недоношені новонароджені з масою тіла < 1000, 0 – Поліурічна гіперкаліемія

Гіперкаліємія (2) • Клінічні симптоми неспецифічні: – – м'язова гіпотонія та гіпорефлексія здуття живота та кишкова непрохідність аритмії, фібриляції зміни на ЕКГ: високий зубець Т, плаский зубець Р, широкий комплекс QRS, вентрикулярна тахікардія або синусова брадикардія • Додаткові обстеження: – Повторно визначити рівень калію (венозна або артеріальна кров) та виключити гемоліз як можливу причину – р. Н крові – іонізований кальцій сироватки, натрій, магній – Контроль функції нирок (діурез, креатинін) • Пошкоджуючий ефект гіперкаліемії потенцирують: – Гіпокальцемія – Гіпомагніемія

Гіперкаліємія: лікування (1) • Обмежити всі введення К+ • Відновити ОЦК (регідратація) – 10 мл/кг 0, 9% розчину Na. Cl протягом 10 -15 хвилин • Призначити лазикс після збільшення судинного об’єму • Корекція ацидозу: – Na. HCO 3 1, 5 – 2, 0 ммоль/кг протягом 15 хвилин – При необхідності ШВЛ • Стабілізація мембрани міокардіоцитів і корекція гіпокальціємії: – В/в 10% розчин кальцію глюконату 0, 5 -1 мл/кг протягом 2 -5 хвилин • Корекція гіпомагніємії (< 0, 76 ммоль/л): – 0, 2 ммоль/кг/введення протягом 3 -4 годин в/в

Гіперкаліємія: лікування (2) • Якщо зміни на ЕКГ тривають або рівень К+ не зменшується - призначити інсулін з глюкозою: – Розвести 6 ОД інсуліну на 50 мл 10 -12, 5% глюкози (0, 3 ЕД/1 г глюкози) – Ввести 1 -2 мл підготовленого розчину протягом 15 -30 хвилин – Ефект виникає через годину і триває 30 хвилин: при потребі введення можна повторити – Контролювати рівень цукру швидким методом – Якщо під час введення визначається гіпоглікемія: • Пропорціонально зменшити кількість інсуліну та підвищити кількість глюкози – Якщо під час введення визначається гіперглікемя: • Пропорціонально збільшити кількість інсуліну та зменшити кількість глюкози – Якщо відсутній ефект від заходів: • Замінне переливання відмитими еритроцитами

Кальцій (1) • Норма кальцію – Загального: 1, 75 -2, 8 ммоль/л (7 -12 мг/дл ) – Іонізованого: 0, 75 -1, 5 ммоль/л (3 -6 мг/дл) • Потреба в кальції: – 1, 5 -2 ммоль/кг/доба (150 -200 мг/кг/доба) • Гіпокальціємія: – Рівень загального кальцію: • У доношених новонароджених < 2 ммоль/л (8 мг/дл ) • У недоношених новонароджених < 1, 75 ммоль/л (7 мг/дл ) – Рівень іонізованого кальцію: • < 0, 75 -1, 10 ммоль/л (3 -4, 4 мг/дл ) • Гіперкальціємія: – Рівень загального кальцію > 3 ммоль/л (12 мг/дл ) – Рівень іонізованого кальцію > 1. 5 ммоль/л (6 мг/дл )

Кальцій (2) • Особливості обміну кальцію: – Трансплацентарне надходження кальцію до плода – Максимально сягає 150 мг/кг/добу у 3 триместрі вагітності – Після народження джерелом кальцію є кістки й екзогенне надходження – Фізіологічно знижені рівні кальцію протягом перших діб • Гіпокальціємія: – Рання (1 -2 доби життя) – у більшості випадків транзиторна й асимптоматична – Пізня (> 2 доби життя) – внаслідок розвитку проблем та має клінічні прояви • Поширеність проблеми: рання гіпокальціємія (1 -2 доби життя): – У ~ 20% недоношених новонароджених – У ~ 17% новонароджених від матерів з цукровим діабетом

Гіпокальціємія (1) • Група ризику: – – Недоношені новонароджені Новонароджені від матерів з цукровим діабетом Новонароджені з асфіксією, сепсисом, дихальними розладами Вроджений гіпопаратиреоїдизм • Клінічні симптоми неспецифічні: – – – – – Порушення серцевого ритму Гіпотонія Зниження скоротливості міокарда Тахіпное або апное Проблеми з вигодовуванням Тремор, підвищений м’язовий тонус Судоми Стридор (ларингоспазм) Кровотеча

Гіпокальціємія (2) • Скринінг: – Недоношені новонароджені (< 32 тиж), діти від матерів з цукровим діабетом, новонароджені з асфіксією – визначення загального рівня кальцію через 24 і 48 годин життя – При клінічних ознаках визначити рівень іонізованого кальцію • Терапія новонародженого з клінічними проявами гіпокальціємії: – Використовувати 10% розчин Са глюконату – Використовувати периферичні вени для введення – Ввести повільно струминно 100 -200 мг/кг (1 -2 мл/кг) розчину протягом 10 -30 хв – Перейти на інфузію кальцію в дозі 400 -800 мг/кг (4 -8 мл/кг) протягом наступних 24 годин АБО – Якщо дитина вигодовується ентерально, додавати 400 -800 мг/кг 10% розчину Са глюконат до молока/суміші протягом декількох діб

Ризики, пов’язані з введенням кальцію • Швидке довенне введення кальцію призводить брадикардії та іншим аритміям: – Рекомендована швидкість введення 1 мл/хв – Ретельний моніторинг серцевої діяльності – У разі розвитку аритмії негайно зупинити інфузію • У разі попадання у тканини розвивається некроз: – Під час інфузії ретельно спостерігати за місцем встановлення катетеру • Не рекомендується: – Внутрішньоартеріальне введення через можливий розвиток некротичного ентероколіту – Введення в пупкову вену через розвиток некрозу печінки – Введення з бікарбонатом натрію через утворення осаду Ca. CO 3 • Не рекомендується використання розчину кальцію хлориду: – Викликає хлоридне навантаження і гіперхлоремічний ацидоз у новонароджених

Стійка гіпокальціємія • Якщо клінічні або лабораторні ознаки гіпокальціємії зберігаються незважаючи на адекватну терапію: – Виключити гіпомагніємію (< 1, 5 мекв/л) • У разі неможливості лабораторного визначення рівня магнію, додати в інфузійний розчин 0, 1 -0, 2 мл/кг 25% розчину сульфату магнезії • Продовжити введення 10% розчину кальцію – При нормальному рівні магнію: • Виключити гіпопаратиреоз • Виключити гіперфосфатемію – Виключити гіперкаліємію

Гіперкальціємія • Причини: – В більшості випадків ятрогенні: швидке або надмірне введення кальцію – Захворювання: гіперпаратиреоз, недостатність надниркових залоз, вроджений с-м Вільямса – Призначення вітаміну А у високих дозах • Клінічні симптоми неспецифічні: – – – Летаргія або підвищена дратівливість/судоми Артеріальна гіпертензія Поліурія і дегідратація Зригування/блювота Проблеми з вигодовуванням (непереносимість живлення) та відсутність прибавки маси тіла – Закрепи – Інколи підшкірний некроз та поява червоних твердих папул на тілі, сідницях та ногах

Гіперкальціємія: лікування • Збільшення внутрішньовенного введення рідини за рахунок 0, 9% розчину Na. Cl: – – Підвищити виведення кальцію з сечею Призначити струминно 10 -20 мл/кг протягом 15 -30 хв. Контролювати рівень глюкози крові У разі стійкої гіперкальцемії розглянути питання збільшення добової рідини в 2 рази протягом наступних 24 годин • Знизити рівень тубулярної реабсорбції (зворотного всмоктування) кальцію: – Призначити фуросемід в/в або в/м протягом 24 годин • Це лікування може знизити рівень кальцію на 1 -3 мг/дл на добу • У разі стійкої гіперкальціємії: – Кальцитонин 3 -6 мкг/кг кожні 6 год підшкірно або в/м АБО – Кортикостероїди • Контролювати рівень натрію, калію та магнію
Rozladi_vodno-elektrolitnogo_balansu_u_novonaro.ppt