РОЖИСТОЕ ВОСПАЛЕНИЕ (Рожа) Рожа

















































































 РОЖИСТОЕ ВОСПАЛЕНИЕ (Рожа)
РОЖИСТОЕ ВОСПАЛЕНИЕ (Рожа)
 Рожа (erysipelas) – инфекционное заболевание, характеризующееся острым очаговым серозным или серозно- геморрагическим воспалением кожи или слизистых оболочек, лихорадкой и интоксикацией. В настоящее время отмечается прогрессирование этого заболевания.
Рожа (erysipelas) – инфекционное заболевание, характеризующееся острым очаговым серозным или серозно- геморрагическим воспалением кожи или слизистых оболочек, лихорадкой и интоксикацией. В настоящее время отмечается прогрессирование этого заболевания.
 Этиопатогенез. Возбудителем рожистого воспаления является β-гемолитический стрептококк группы А. Это малоконтагиозное заболевание и не регистрируется противоэпидемической службой, как инфекционное заболевание.
Этиопатогенез. Возбудителем рожистого воспаления является β-гемолитический стрептококк группы А. Это малоконтагиозное заболевание и не регистрируется противоэпидемической службой, как инфекционное заболевание.
 Микроорганизмы проникают в кожу через мелкие раны, царапины, ссадины, инфицированные потертости. В редких случаях рожистое воспаление осложняет течение инфицированных ран, реже рожа возникает эндогенным путем из глубоко расположенных гнойных очагов (лимфогенно) и очень редко- гематогенным путем (сепсис).
Микроорганизмы проникают в кожу через мелкие раны, царапины, ссадины, инфицированные потертости. В редких случаях рожистое воспаление осложняет течение инфицированных ран, реже рожа возникает эндогенным путем из глубоко расположенных гнойных очагов (лимфогенно) и очень редко- гематогенным путем (сепсис).
 В патогенезе рожистого воспаления имеют значение и фоновые изменения: Ø нарушение венозного и лимфатического оттока, сопровождающиеся трофическими изменениями кожи; Ø заболевания кожи (дерматиты, экзема и др. ); Ø угнетение фактора клеточного и гуморального иммунитета; Ø индивидуальная генетически детерминированная предрасположенность к заболеванию и аллергический фактор.
В патогенезе рожистого воспаления имеют значение и фоновые изменения: Ø нарушение венозного и лимфатического оттока, сопровождающиеся трофическими изменениями кожи; Ø заболевания кожи (дерматиты, экзема и др. ); Ø угнетение фактора клеточного и гуморального иммунитета; Ø индивидуальная генетически детерминированная предрасположенность к заболеванию и аллергический фактор.
 Начало рожи характеризуется появлением резко гиперемированного, четко отграниченного поражения кожи в виде бляшки. Микроскопически в зоне поражения отмечается серозное воспаление, локализующееся в ретикулярном слое кожи, слабее по ходу лимфатических сосудов подкожной клетчатки.
Начало рожи характеризуется появлением резко гиперемированного, четко отграниченного поражения кожи в виде бляшки. Микроскопически в зоне поражения отмечается серозное воспаление, локализующееся в ретикулярном слое кожи, слабее по ходу лимфатических сосудов подкожной клетчатки.
 У некоторых больных образуется такое большое количество экссудата, что он отслаивает эпидермис кожи, образуя пузыри различной величины, которые содержат прозрачный желтоватого цвета экссудат, что характерно для буллезной формы рожи.
У некоторых больных образуется такое большое количество экссудата, что он отслаивает эпидермис кожи, образуя пузыри различной величины, которые содержат прозрачный желтоватого цвета экссудат, что характерно для буллезной формы рожи.
 В редких случаях экссудат приобретает геморрагический характер (эритематозно- геморрагическая форма). Наблюдается также полнокровие сосудов и переполнение лимфатических сосудов лимфой, содержащей большое количество стрептококков (стрептококки обнаруживаются также во всех тканях и капиллярах пораженной области).
В редких случаях экссудат приобретает геморрагический характер (эритематозно- геморрагическая форма). Наблюдается также полнокровие сосудов и переполнение лимфатических сосудов лимфой, содержащей большое количество стрептококков (стрептококки обнаруживаются также во всех тканях и капиллярах пораженной области).
 При этом выделяется большое количество токсинов и ферментов, что приводит к токсикозу и гнойно- резорбтивной лихорадке. В кровеносное русло попадает большое количество биологически- активных веществ, особенно гистамина.
При этом выделяется большое количество токсинов и ферментов, что приводит к токсикозу и гнойно- резорбтивной лихорадке. В кровеносное русло попадает большое количество биологически- активных веществ, особенно гистамина.
 Это способствует нарушению проницаемости сосудов и переходу серозной формы воспаления в серозно-геморрагическую или буллезно-геморрагическую, что нередко приводит к некрозу кожи, подкожной клетчатки и других нижележащих тканей.
Это способствует нарушению проницаемости сосудов и переходу серозной формы воспаления в серозно-геморрагическую или буллезно-геморрагическую, что нередко приводит к некрозу кожи, подкожной клетчатки и других нижележащих тканей.
 Классификация рожистого воспаления
Классификация рожистого воспаления
 По характеру местных проявлений: Ø Эритематозная Ø Эритематозно-геморрагическая Ø Эритематозно-буллезная Ø Буллезно-геморрагическая
По характеру местных проявлений: Ø Эритематозная Ø Эритематозно-геморрагическая Ø Эритематозно-буллезная Ø Буллезно-геморрагическая
 По тяжести течения: Ø Легкая Ø Средней тяжести Ø Тяжелая
По тяжести течения: Ø Легкая Ø Средней тяжести Ø Тяжелая
 По характеру распространения: Ø Локализованная Ø Ползучая Ø Мигрирующая
По характеру распространения: Ø Локализованная Ø Ползучая Ø Мигрирующая
 По частоте возникновения: Ø Первичная Ø Вторичная Ø Рецидивирующая
По частоте возникновения: Ø Первичная Ø Вторичная Ø Рецидивирующая
 Клиническая картина. Инкубационный период длится от нескольких часов до нескольких суток. В течение рожи выделяют три периода: l начальный период; l период разгара заболевания; l период реконвалесценции.
Клиническая картина. Инкубационный период длится от нескольких часов до нескольких суток. В течение рожи выделяют три периода: l начальный период; l период разгара заболевания; l период реконвалесценции.
 Начальный период. Заболевание начинается с проявления симптомов тяжелой интоксикации, которые предшествуют местным изменениям. Это является отличительной чертой рожистого воспаления и часто служит причиной диагностических ошибок.
Начальный период. Заболевание начинается с проявления симптомов тяжелой интоксикации, которые предшествуют местным изменениям. Это является отличительной чертой рожистого воспаления и часто служит причиной диагностических ошибок.
 Пациентам нередко ставят диагноз: острая респираторно-вирусная инфекция, пневмония, сепсис. В этот период развития рожистого воспаления до появления локальных симптомов больные нередко жалуются на боли в паховой области на стороне поражения конечности.
Пациентам нередко ставят диагноз: острая респираторно-вирусная инфекция, пневмония, сепсис. В этот период развития рожистого воспаления до появления локальных симптомов больные нередко жалуются на боли в паховой области на стороне поражения конечности.
 При пальпации отмечается значительное увеличение лимфатических паховых желез, они плотной консистенции, резко болезненные. Это паховый лимфаденит – один из ранних симптомов рожистого воспаления.
При пальпации отмечается значительное увеличение лимфатических паховых желез, они плотной консистенции, резко болезненные. Это паховый лимфаденит – один из ранних симптомов рожистого воспаления.
 У небольшой группы больных отмечается продромальный период, который характеризуется недомоганием, слабостью, головной болью, затем появляется потрясающий озноб, сильная головная боль, тошнота, рвота.
У небольшой группы больных отмечается продромальный период, который характеризуется недомоганием, слабостью, головной болью, затем появляется потрясающий озноб, сильная головная боль, тошнота, рвота.
 Пульс и дыхание учащены, температура тела быстро поднимается до 40 -41°С и держится постоянно на высоких цифрах в течение нескольких суток. У большинства пациентов эти симптомы развиваются без всяких продромальных признаков.
Пульс и дыхание учащены, температура тела быстро поднимается до 40 -41°С и держится постоянно на высоких цифрах в течение нескольких суток. У большинства пациентов эти симптомы развиваются без всяких продромальных признаков.
 Из общих проявлений интоксикации отмечается бессонница, уменьшается количество мочи, в ней определяется белок, эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
Из общих проявлений интоксикации отмечается бессонница, уменьшается количество мочи, в ней определяется белок, эритроциты, лейкоциты, гиалиновые и зернистые цилиндры.
 В крови – выраженный лейкоцитоз и нейтрофилез, уменьшается количество эозинофилов. С началом выздоровления нейтрофилез уменьшается, исчезает эозинопения, появляется лимфоцитоз.
В крови – выраженный лейкоцитоз и нейтрофилез, уменьшается количество эозинофилов. С началом выздоровления нейтрофилез уменьшается, исчезает эозинопения, появляется лимфоцитоз.
 Иногда можно отметить увеличение печени и селезенки. В ряде случаев тяжелая интоксикация приводит к изменениям ЦНС, проявляющихся сильной головной болью, возбуждением, бредом.
Иногда можно отметить увеличение печени и селезенки. В ряде случаев тяжелая интоксикация приводит к изменениям ЦНС, проявляющихся сильной головной болью, возбуждением, бредом.
 Период разгара заболевания Этот период характеризуется яркими местными проявлениями. При этом вначале сохраняются симптомы интоксикации, которые наблюдаются втечение 4 -5 суток. Местные проявления зависят от формы заболевания.
Период разгара заболевания Этот период характеризуется яркими местными проявлениями. При этом вначале сохраняются симптомы интоксикации, которые наблюдаются втечение 4 -5 суток. Местные проявления зависят от формы заболевания.
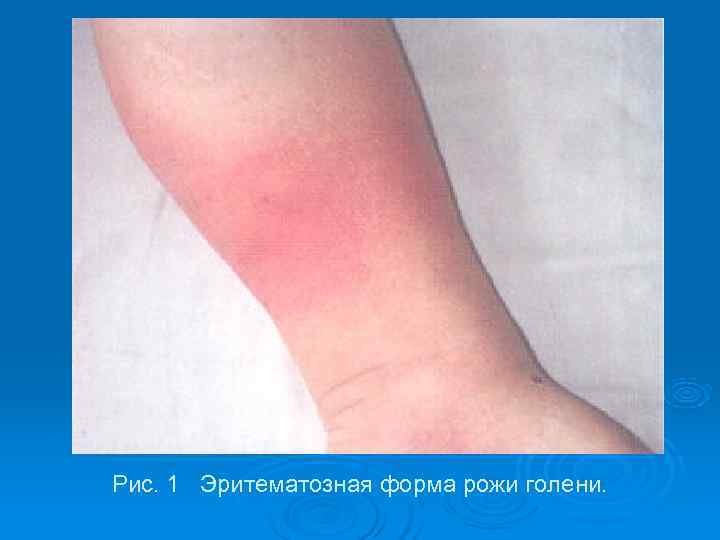
 При эритематозной форме – четко отграниченная гиперемия пораженного участка кожи, отек, инфильтрация, местный жар, кожа напряжена и болезненна, приподнята в виде валика. Границы гиперемии в виде зубцов, «языков пламени» , «географической карты» (рис. 1).
При эритематозной форме – четко отграниченная гиперемия пораженного участка кожи, отек, инфильтрация, местный жар, кожа напряжена и болезненна, приподнята в виде валика. Границы гиперемии в виде зубцов, «языков пламени» , «географической карты» (рис. 1).
 Рис. 1 Эритематозная форма рожи голени.
Рис. 1 Эритематозная форма рожи голени.
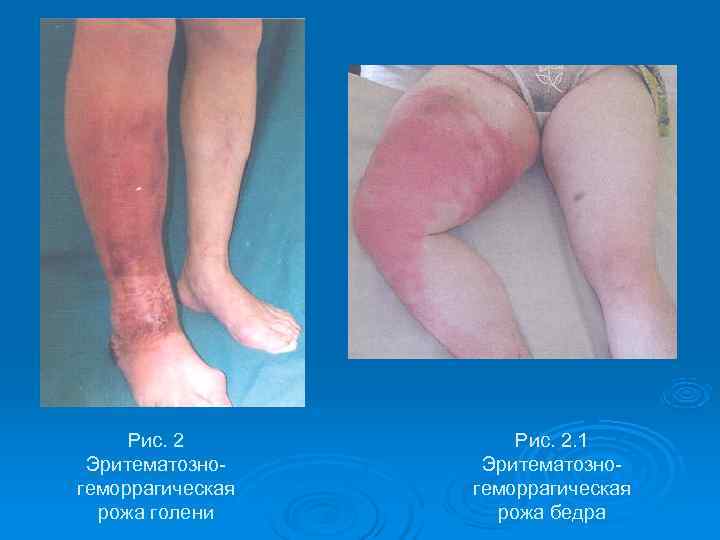
 При эритематозно-геморрагической форме на фоне описанной выше эритемы появляются мелкоточечные кровоизлияния, которые затем сливаются и придают гиперемии синюшный оттенок.
При эритематозно-геморрагической форме на фоне описанной выше эритемы появляются мелкоточечные кровоизлияния, которые затем сливаются и придают гиперемии синюшный оттенок.
 При этом сохраняются все местные воспалительные изменения кожи, а синдром интоксикации выражен в большей степени и наблюдается длительнее (рис. 2, 2. 1).
При этом сохраняются все местные воспалительные изменения кожи, а синдром интоксикации выражен в большей степени и наблюдается длительнее (рис. 2, 2. 1).
 Рис. 2. 1 Эритематозно- геморрагическая рожа голени рожа бедра
Рис. 2. 1 Эритематозно- геморрагическая рожа голени рожа бедра
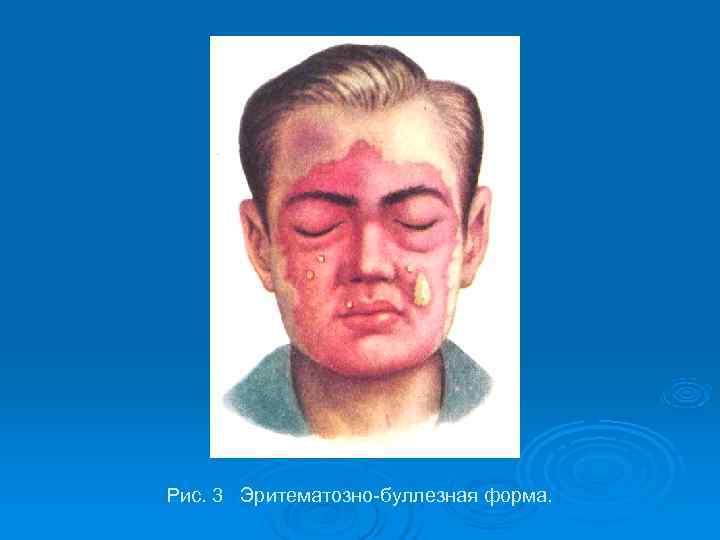
 При эритематозно-буллезной форме на фоне эритемы образуются пузыри, заполненные прозрачным серозным экссудатом, богатый стрептококками экссудат очень заразен и может служить источником передачи рожи контактным путем (рис. 3). Эта форма является более тяжелой, чаще встречаются осложнения, интоксикация более выражена.
При эритематозно-буллезной форме на фоне эритемы образуются пузыри, заполненные прозрачным серозным экссудатом, богатый стрептококками экссудат очень заразен и может служить источником передачи рожи контактным путем (рис. 3). Эта форма является более тяжелой, чаще встречаются осложнения, интоксикация более выражена.
 Рис. 3 Эритематозно-буллезная форма.
Рис. 3 Эритематозно-буллезная форма.
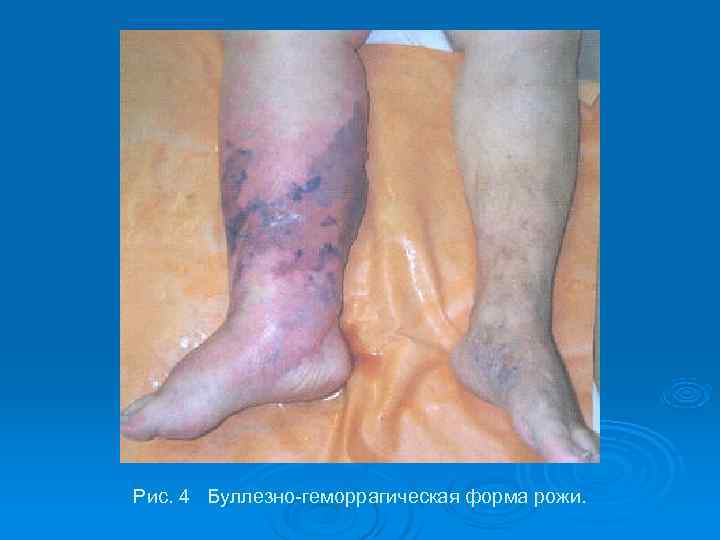
 Буллезно-геморрагическая форма – наиболее тяжелая из всех. На фоне эритемы появляются пузыри, заполненные геморрагическим экссудатом.
Буллезно-геморрагическая форма – наиболее тяжелая из всех. На фоне эритемы появляются пузыри, заполненные геморрагическим экссудатом.
 Далее пузыри сливаются, кожа становится синюшно-черного цвета. Часто наблюдаются обширные некрозы кожи, присоединение вторичной инфекции и поражение более глубоких мягкотканых образований (2, 3, 4 уровни поражения) (рис. 4).
Далее пузыри сливаются, кожа становится синюшно-черного цвета. Часто наблюдаются обширные некрозы кожи, присоединение вторичной инфекции и поражение более глубоких мягкотканых образований (2, 3, 4 уровни поражения) (рис. 4).
 Рис. 4 Буллезно-геморрагическая форма рожи.
Рис. 4 Буллезно-геморрагическая форма рожи.
 Период реконвалесценции Исчезают явления общего токсикоза, наблюдается разрешение местного процесса. Как правило, общие проявления исчезают быстрее местных. Остаточные явления – шелушение, пигментация, пастозность кожи, образование корок на месте пузырей.
Период реконвалесценции Исчезают явления общего токсикоза, наблюдается разрешение местного процесса. Как правило, общие проявления исчезают быстрее местных. Остаточные явления – шелушение, пигментация, пастозность кожи, образование корок на месте пузырей.
 Локализация рожи Рожа чаще всего локализуется на нижних конечностях, лице, голове, туловище, реже поражает слизистые оболочки губ, зева, глотки.
Локализация рожи Рожа чаще всего локализуется на нижних конечностях, лице, голове, туловище, реже поражает слизистые оболочки губ, зева, глотки.
 Локализация рожи определяет некоторые особенности ее течения. При локализации рожи на конечностях преимущественно отмечается эритематозная, эритематозно- буллезная и эритематозно- геморрагическая ее формы, но клинически она протекает тяжело, часто осложняется флегмоной подкожной клетчатки (целлюлит), фасций (фасцит) и некрозом тканей.
Локализация рожи определяет некоторые особенности ее течения. При локализации рожи на конечностях преимущественно отмечается эритематозная, эритематозно- буллезная и эритематозно- геморрагическая ее формы, но клинически она протекает тяжело, часто осложняется флегмоной подкожной клетчатки (целлюлит), фасций (фасцит) и некрозом тканей.
 Паховый лимфаденит является одним из ранних осложнений рожистого воспаления нижних конечностей, нередко наблюдаются флебит, тромбофлебит, лимфангит.
Паховый лимфаденит является одним из ранних осложнений рожистого воспаления нижних конечностей, нередко наблюдаются флебит, тромбофлебит, лимфангит.
 На лице рожистое воспаление характеризуется выраженным отеком лица, особенно век, на волосистой части головы – сопровождается отслойкой кожи, гнойными затеками, большим количеством гнойного отделяемого.
На лице рожистое воспаление характеризуется выраженным отеком лица, особенно век, на волосистой части головы – сопровождается отслойкой кожи, гнойными затеками, большим количеством гнойного отделяемого.
 На туловище рожа нередко носит распространенный (ползучая рожа), часто мигрирующий характер и протекает с тяжелой интоксикацией.
На туловище рожа нередко носит распространенный (ползучая рожа), часто мигрирующий характер и протекает с тяжелой интоксикацией.
 На молочной железе в некоторых случаях рожистое воспаление развивается при мастите, осложняя ее течение.
На молочной железе в некоторых случаях рожистое воспаление развивается при мастите, осложняя ее течение.
 На коже мошонки и полового члена рожа часто возникает первично, протекает с выраженным отеком тканей и нередко с последующим их некрозом.
На коже мошонки и полового члена рожа часто возникает первично, протекает с выраженным отеком тканей и нередко с последующим их некрозом.
 На женских половых органах и промежности (перианальная область) чаще всего бывает эритематозная форма рожи с резко выраженным отеком.
На женских половых органах и промежности (перианальная область) чаще всего бывает эритематозная форма рожи с резко выраженным отеком.
 Осложнения
Осложнения
 Осложнения в остром периоде. В остром периоде при переходе воспалительного процесса на подкожно -жировую клетчатку развивается флегмона. Геморрагические формы рожистого воспаления часто осложняются некрозами кожи, что в последующем требует выполнение кожной пластики.
Осложнения в остром периоде. В остром периоде при переходе воспалительного процесса на подкожно -жировую клетчатку развивается флегмона. Геморрагические формы рожистого воспаления часто осложняются некрозами кожи, что в последующем требует выполнение кожной пластики.
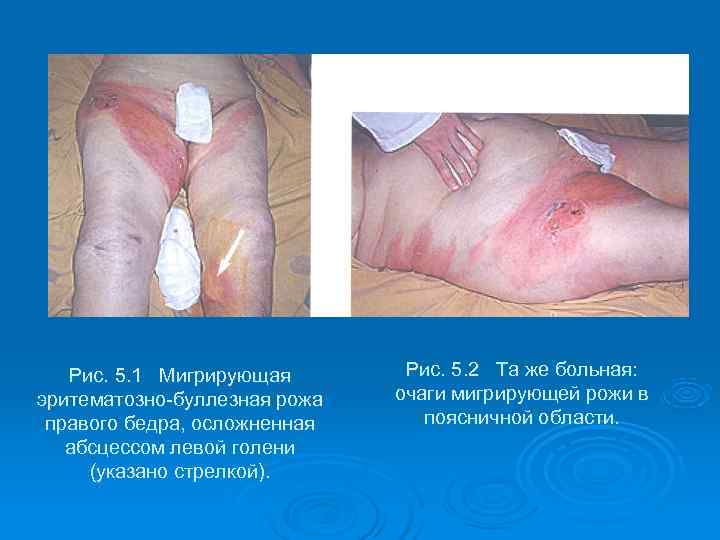
 Рис. 5. 1 Мигрирующая Рис. 5. 2 Та же больная: эритематозно-буллезная рожа очаги мигрирующей рожи в правого бедра, осложненная поясничной области. абсцессом левой голени (указано стрелкой).
Рис. 5. 1 Мигрирующая Рис. 5. 2 Та же больная: эритематозно-буллезная рожа очаги мигрирующей рожи в правого бедра, осложненная поясничной области. абсцессом левой голени (указано стрелкой).
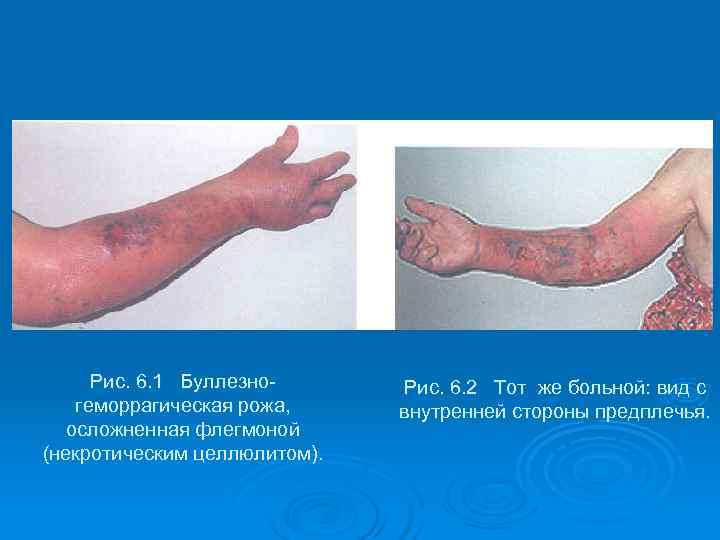
 Рис. 6. 1 Буллезно- Рис. 6. 2 Тот же больной: вид с геморрагическая рожа, внутренней стороны предплечья. осложненная флегмоной (некротическим целлюлитом).
Рис. 6. 1 Буллезно- Рис. 6. 2 Тот же больной: вид с геморрагическая рожа, внутренней стороны предплечья. осложненная флегмоной (некротическим целлюлитом).
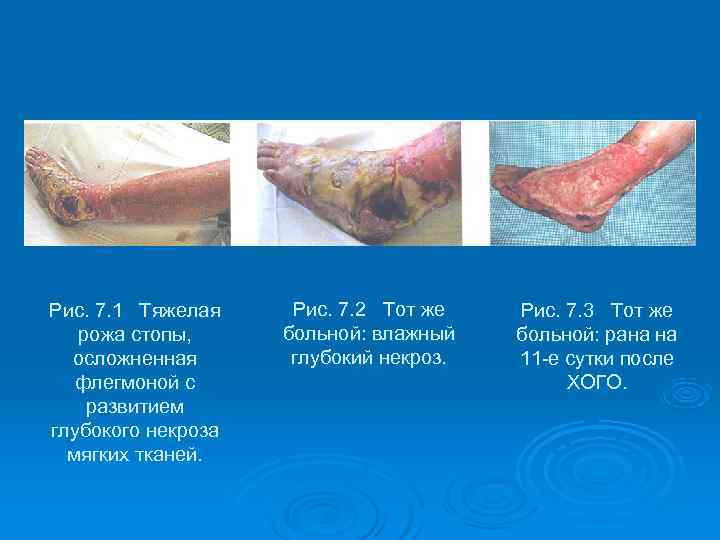
 Рис. 7. 1 Тяжелая Рис. 7. 2 Тот же Рис. 7. 3 Тот же рожа стопы, больной: влажный больной: рана на осложненная глубокий некроз. 11 -е сутки после флегмоной с ХОГО. развитием глубокого некроза мягких тканей.
Рис. 7. 1 Тяжелая Рис. 7. 2 Тот же Рис. 7. 3 Тот же рожа стопы, больной: влажный больной: рана на осложненная глубокий некроз. 11 -е сутки после флегмоной с ХОГО. развитием глубокого некроза мягких тканей.
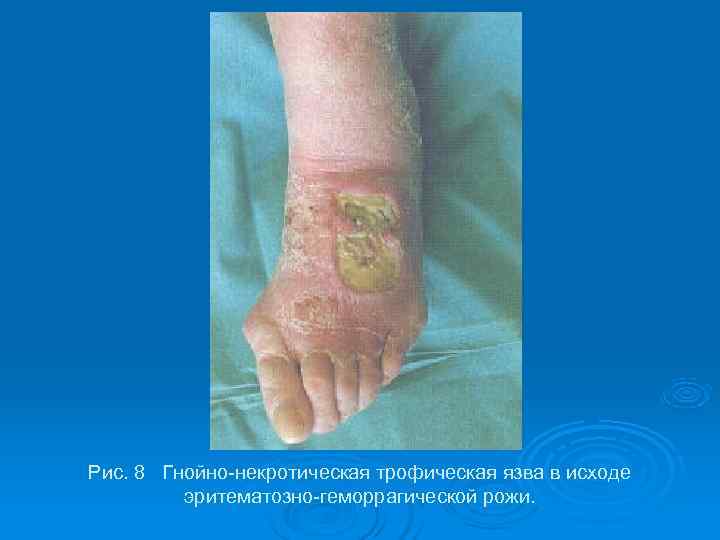
 Рис. 8 Гнойно-некротическая трофическая язва в исходе эритематозно-геморрагической рожи.
Рис. 8 Гнойно-некротическая трофическая язва в исходе эритематозно-геморрагической рожи.
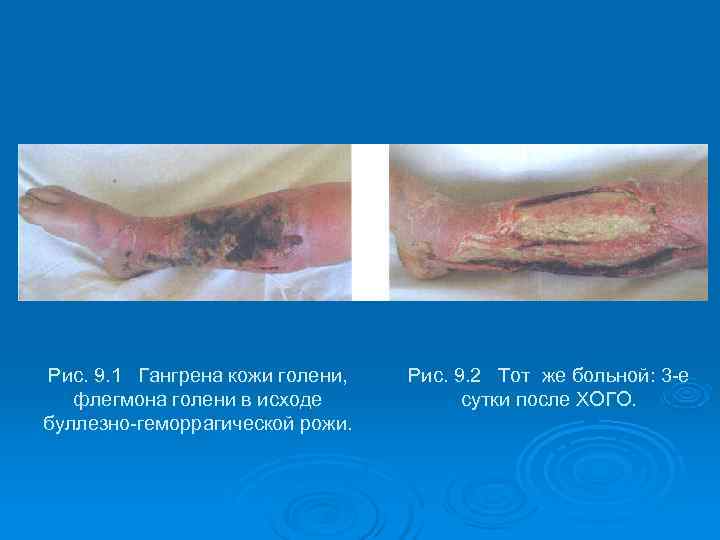
 Рис. 9. 1 Гангрена кожи голени, Рис. 9. 2 Тот же больной: 3 -е флегмона голени в исходе сутки после ХОГО. буллезно-геморрагической рожи.
Рис. 9. 1 Гангрена кожи голени, Рис. 9. 2 Тот же больной: 3 -е флегмона голени в исходе сутки после ХОГО. буллезно-геморрагической рожи.
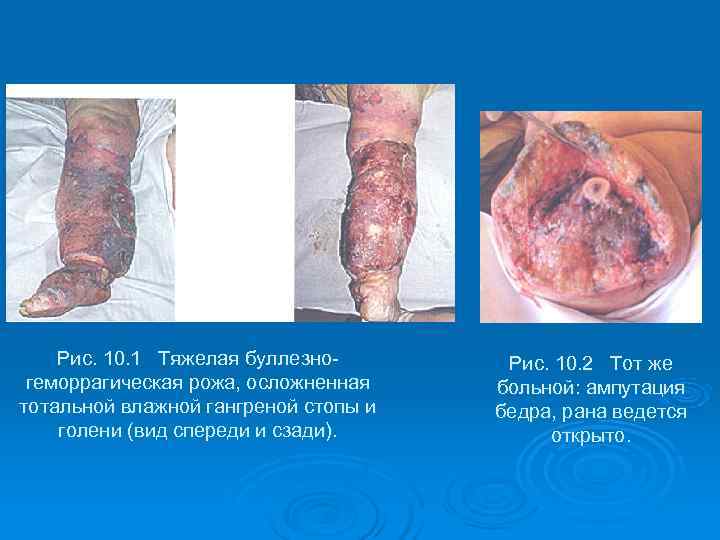
 Рис. 10. 1 Тяжелая буллезно- Рис. 10. 2 Тот же геморрагическая рожа, осложненная больной: ампутация тотальной влажной гангреной стопы и бедра, рана ведется голени (вид спереди и сзади). открыто.
Рис. 10. 1 Тяжелая буллезно- Рис. 10. 2 Тот же геморрагическая рожа, осложненная больной: ампутация тотальной влажной гангреной стопы и бедра, рана ведется голени (вид спереди и сзади). открыто.
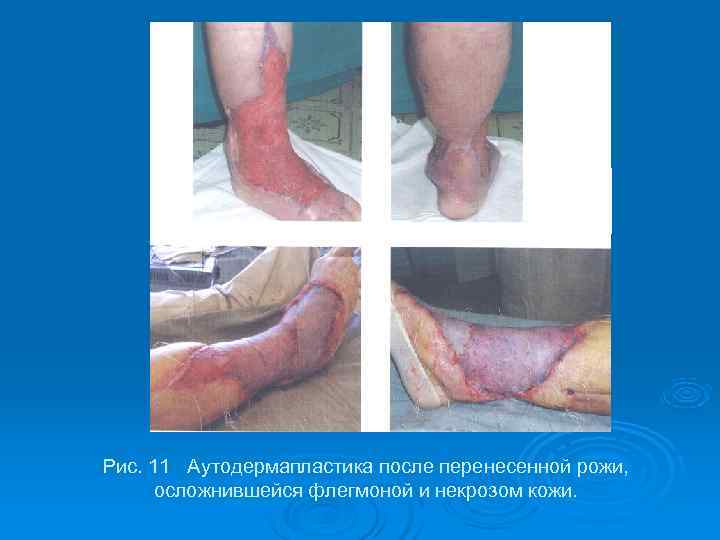
 Рис. 11 Аутодермапластика после перенесенной рожи, осложнившейся флегмоной и некрозом кожи.
Рис. 11 Аутодермапластика после перенесенной рожи, осложнившейся флегмоной и некрозом кожи.
 При роже нередко наблюдаются тромбофлебит, лимфангит и лимфаденит. При локализации рожи на лице, особенно в зоне носогубного треугольника, носа, суборбитальной области, распространение инфекции может привести к тромбозу кавернозного синуса и гнойному менингиту. Иногда возможна генерализация процесса с развитием сепсиса.
При роже нередко наблюдаются тромбофлебит, лимфангит и лимфаденит. При локализации рожи на лице, особенно в зоне носогубного треугольника, носа, суборбитальной области, распространение инфекции может привести к тромбозу кавернозного синуса и гнойному менингиту. Иногда возможна генерализация процесса с развитием сепсиса.
 Осложнения в отдаленном периоде. В отдаленном периоде, особенно при рецидивах заболевания, возможно формирования лимфедемы конечностей – хронического заболевания, связанного с нарушением лимфооттока, которое приводит к развитию склеротического процесса в коже и подкожной клетчатке вплоть до развития слоновости (Elephantiasis).
Осложнения в отдаленном периоде. В отдаленном периоде, особенно при рецидивах заболевания, возможно формирования лимфедемы конечностей – хронического заболевания, связанного с нарушением лимфооттока, которое приводит к развитию склеротического процесса в коже и подкожной клетчатке вплоть до развития слоновости (Elephantiasis).
 Лечение лимфедемы зависит от стадии заболевания. В начальных стадиях проводят консервативное лечение, в стадии субкомпенсации и декомпенсации возможно оперативное лечение.
Лечение лимфедемы зависит от стадии заболевания. В начальных стадиях проводят консервативное лечение, в стадии субкомпенсации и декомпенсации возможно оперативное лечение.
 Консервативное лечение: применяют препараты, улучшающие венозный и лимфатический отток (детралекс, эндотенол и д. р. ), отводящий массаж, пневмомассаж, бинтование эластическими бинтами, проводят физиотерапевтическое лечение.
Консервативное лечение: применяют препараты, улучшающие венозный и лимфатический отток (детралекс, эндотенол и д. р. ), отводящий массаж, пневмомассаж, бинтование эластическими бинтами, проводят физиотерапевтическое лечение.
 Объем оперативного вмешательства зависит от характера нарушений лимфооттока, который выявляется методами рентгеноконтрастной и радиоизотопной лимфографии.
Объем оперативного вмешательства зависит от характера нарушений лимфооттока, который выявляется методами рентгеноконтрастной и радиоизотопной лимфографии.
 Применяются: наложение лимфовенозных анастомозов, а в поздних стадиях заболевания – операции резекционного характера (иссечение избыточных, склеротически измененных кожи и подкожной клетчатки).
Применяются: наложение лимфовенозных анастомозов, а в поздних стадиях заболевания – операции резекционного характера (иссечение избыточных, склеротически измененных кожи и подкожной клетчатки).
 Дифференциальная диагностика Дифференциальный диагноз рожистого воспаления следует проводить с эритемами, дерматитом, флегмонами, лимфангитом, эризипелоидом, в отдельных случаях (при роже, осложненной некрозом тканей) – с сибирской язвой.
Дифференциальная диагностика Дифференциальный диагноз рожистого воспаления следует проводить с эритемами, дерматитом, флегмонами, лимфангитом, эризипелоидом, в отдельных случаях (при роже, осложненной некрозом тканей) – с сибирской язвой.
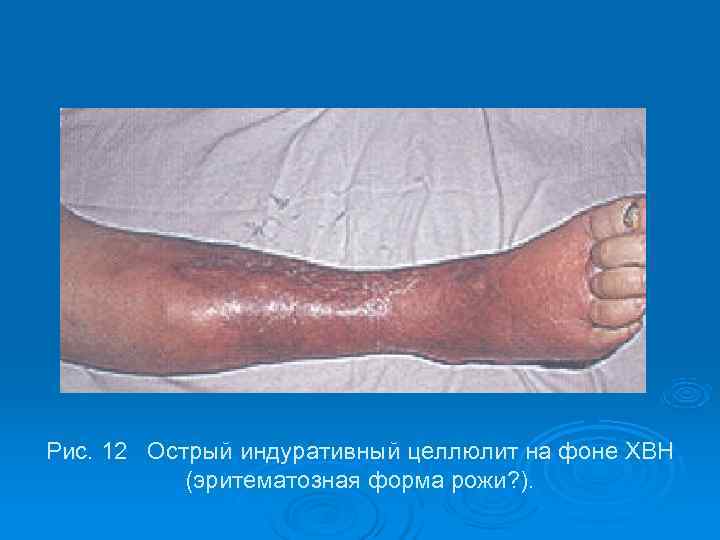
 Рис. 12 Острый индуративный целлюлит на фоне ХВН (эритематозная форма рожи? ).
Рис. 12 Острый индуративный целлюлит на фоне ХВН (эритематозная форма рожи? ).
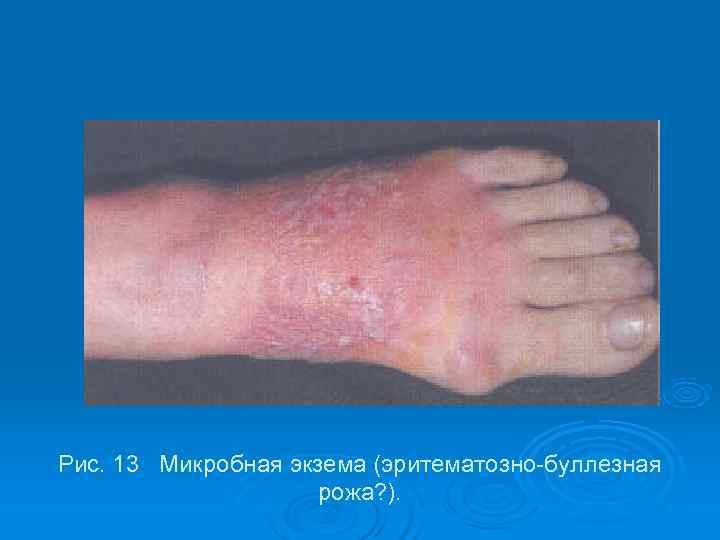
 Рис. 13 Микробная экзема (эритематозно-буллезная рожа? ).
Рис. 13 Микробная экзема (эритематозно-буллезная рожа? ).
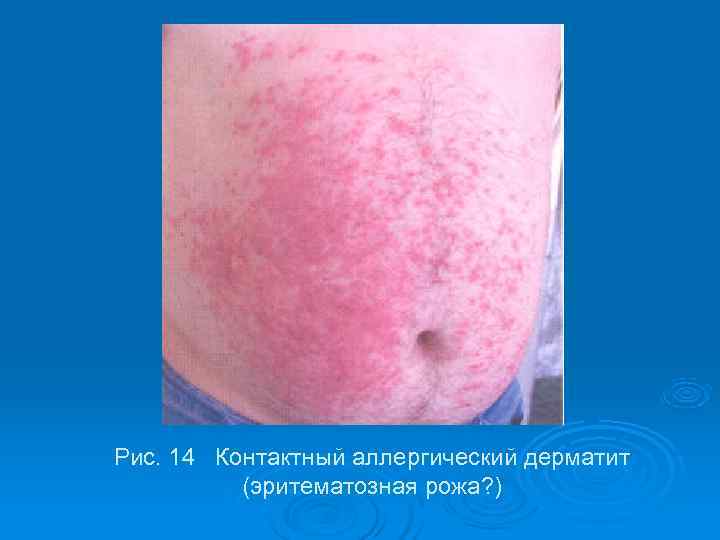
 Рис. 14 Контактный аллергический дерматит (эритематозная рожа? )
Рис. 14 Контактный аллергический дерматит (эритематозная рожа? )
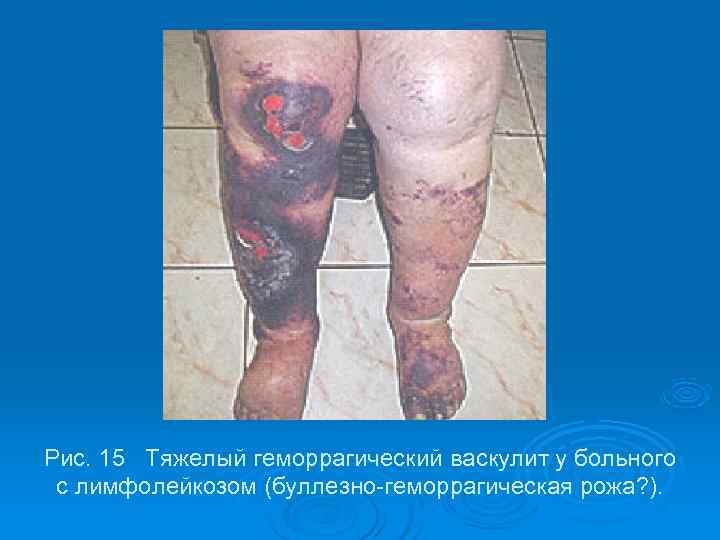
 Рис. 15 Тяжелый геморрагический васкулит у больного с лимфолейкозом (буллезно-геморрагическая рожа? ).
Рис. 15 Тяжелый геморрагический васкулит у больного с лимфолейкозом (буллезно-геморрагическая рожа? ).
 Значительные трудности возникают при дифференциации рожи с обычной флегмоной. Как известно, при роже процесс локализуется в коже и больше выражен по периферии с характерными местными признаками (граница гиперемии в виде зубцов, «языков» пламени, географической карты).
Значительные трудности возникают при дифференциации рожи с обычной флегмоной. Как известно, при роже процесс локализуется в коже и больше выражен по периферии с характерными местными признаками (граница гиперемии в виде зубцов, «языков» пламени, географической карты).
 При обычной флегмоне воспалительный процесс поражает подкожную и межмышечную клетчатку, изменения кожи (отек, краснота) носят вторичный характер и усиливаются от периферии к центру поражения, а не на периферии, как при роже.
При обычной флегмоне воспалительный процесс поражает подкожную и межмышечную клетчатку, изменения кожи (отек, краснота) носят вторичный характер и усиливаются от периферии к центру поражения, а не на периферии, как при роже.
 Кроме того, нужно учитывать что, при роже заболевание у большинства больных начинает проявляться общими симптомами тяжелой интоксикации (температура тела быстро поднимается до 40 - 41°С и держится постоянно на высоких цифрах, отмечаются потрясающий озноб, сильная головная боль, тошнота, рвота и д. р. ).
Кроме того, нужно учитывать что, при роже заболевание у большинства больных начинает проявляться общими симптомами тяжелой интоксикации (температура тела быстро поднимается до 40 - 41°С и держится постоянно на высоких цифрах, отмечаются потрясающий озноб, сильная головная боль, тошнота, рвота и д. р. ).
 При флегмоне, наоборот, у большинства пациентов заболевание начинается постепенно, и симптомы интоксикации отмечаются в более поздние сроки.
При флегмоне, наоборот, у большинства пациентов заболевание начинается постепенно, и симптомы интоксикации отмечаются в более поздние сроки.
 При подозрении на рожу, осложненную некрозом кожи, особенно при тяжелом общем состоянии больного, необходимо проводить дифференциацию с кожной формой сибирской язвы.
При подозрении на рожу, осложненную некрозом кожи, особенно при тяжелом общем состоянии больного, необходимо проводить дифференциацию с кожной формой сибирской язвы.
 Для сибирской язвы характерно наличие в центре поражения участка некротезированных тканей с дочерними пузырями по периферии, общего отека мягких тканей (сибиреязвенный карбункул) и вовлечение в воспалительный процесс регионарных лимфатических узлов. При микроскопическом исследовании дочерних пузырей обнаруживают палочки сибирской язвы.
Для сибирской язвы характерно наличие в центре поражения участка некротезированных тканей с дочерними пузырями по периферии, общего отека мягких тканей (сибиреязвенный карбункул) и вовлечение в воспалительный процесс регионарных лимфатических узлов. При микроскопическом исследовании дочерних пузырей обнаруживают палочки сибирской язвы.
 Следует учитывать и то, что сибирской язвой чаще всего заболевают лица, имеющие контакт с животными, кожей, шерстью.
Следует учитывать и то, что сибирской язвой чаще всего заболевают лица, имеющие контакт с животными, кожей, шерстью.
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
 Местное лечение. При эритематозной и эритематозно- геморрагических формах местно применяют ультрафиолетовое облучение очага в субэритемных дозах, конечности придают возвышенное положение и оставляют открытой или обрабатывают тонким слоем стрептоцидной мази.
Местное лечение. При эритематозной и эритематозно- геморрагических формах местно применяют ультрафиолетовое облучение очага в субэритемных дозах, конечности придают возвышенное положение и оставляют открытой или обрабатывают тонким слоем стрептоцидной мази.
 Влажные повязки, компрессы, ванны абсолютно противопоказаны (!).
Влажные повязки, компрессы, ванны абсолютно противопоказаны (!).
 При эритематозно-буллезной или буллезно-геморрагической формах крупные пузыри вскрывают и накладывают асептические влажно- высыхающие повязки с антисептиком (хлоргексидин, фурацилин, борная кислота).
При эритематозно-буллезной или буллезно-геморрагической формах крупные пузыри вскрывают и накладывают асептические влажно- высыхающие повязки с антисептиком (хлоргексидин, фурацилин, борная кислота).
 При осложнениях (флегмоны, некрозы) – оперативное лечение. При необходимости в последующем выполняют кожную пластику.
При осложнениях (флегмоны, некрозы) – оперативное лечение. При необходимости в последующем выполняют кожную пластику.
 Общее лечение. Основными компонентами являются: Антибактериальная терапия: используют полусентитические пенициллины (ампи-циллин по 2. 0 – 4. 0 г в сутки) в сочетании с сульфаниламидными препаратами (сульфадиметоксин, сульфален).
Общее лечение. Основными компонентами являются: Антибактериальная терапия: используют полусентитические пенициллины (ампи-циллин по 2. 0 – 4. 0 г в сутки) в сочетании с сульфаниламидными препаратами (сульфадиметоксин, сульфален).
 При тяжелых геморрагических формах и рецидивах заболевания применяют цефалоспорины второго поколения. Методом выбора введения антибиотиков является лимфотропный путь (введение лекарств в подкожно- жировую клетчатку).
При тяжелых геморрагических формах и рецидивах заболевания применяют цефалоспорины второго поколения. Методом выбора введения антибиотиков является лимфотропный путь (введение лекарств в подкожно- жировую клетчатку).
 При роже нижних конечностей местом введения антибиотиков является первый межпальцевой промежуток на тыле стопы. Эндолимфатическая терапия трудноосуществима из-за выраженного отека дистальных отделов конечности.
При роже нижних конечностей местом введения антибиотиков является первый межпальцевой промежуток на тыле стопы. Эндолимфатическая терапия трудноосуществима из-за выраженного отека дистальных отделов конечности.
 Дезинтоксикационная терапия проводится обычно в течение первых 3 – 5 дней (в зависимости от степени тяжести больного). Применяют внутривенные инфузии кристаллоидных растворов (1, 5 – 2, 0 л в сутки), у больных с тяжело степенью заболевания используют кровезаменители дезинтоксикационного действия и препараты крови. Эффективны УФ- или лазерное облучение крови.
Дезинтоксикационная терапия проводится обычно в течение первых 3 – 5 дней (в зависимости от степени тяжести больного). Применяют внутривенные инфузии кристаллоидных растворов (1, 5 – 2, 0 л в сутки), у больных с тяжело степенью заболевания используют кровезаменители дезинтоксикационного действия и препараты крови. Эффективны УФ- или лазерное облучение крови.
 Десенсибилизирующая терапия. Применяют антигистальные препараты (тавегил, димедрол, диазолин), при тяжелых геморрагических формах используют кортикостероиды (преднизолон)
Десенсибилизирующая терапия. Применяют антигистальные препараты (тавегил, димедрол, диазолин), при тяжелых геморрагических формах используют кортикостероиды (преднизолон)
 При геморрагических формах рожи назначают аскорбиновую кислоту, аскорутин.
При геморрагических формах рожи назначают аскорбиновую кислоту, аскорутин.
 Профилактика рецидивов Отличительной чертой рожистого воспаления является ее частые рецидивы (до 30 %). Это связано с тем, что стрептококки способны формировать L- формы, длительное время, находящееся в коже, лимфатических узлах и сосудах и при определенных условиях способны вызывать рецидивы заболевания. Иммунитет к возбудителю кратковременный и не стойкий.
Профилактика рецидивов Отличительной чертой рожистого воспаления является ее частые рецидивы (до 30 %). Это связано с тем, что стрептококки способны формировать L- формы, длительное время, находящееся в коже, лимфатических узлах и сосудах и при определенных условиях способны вызывать рецидивы заболевания. Иммунитет к возбудителю кратковременный и не стойкий.
 Основным в профилактике последующих рецидивов является раннее, полноценное комплексное лечение первичного рожистого воспаления, а также проведение профилактического лечения в холодном периоде. Последнее особенно показано больным с частыми рецидивами (до 4 – 5 в год) в течение многих лет.
Основным в профилактике последующих рецидивов является раннее, полноценное комплексное лечение первичного рожистого воспаления, а также проведение профилактического лечения в холодном периоде. Последнее особенно показано больным с частыми рецидивами (до 4 – 5 в год) в течение многих лет.
 При этом используют: Ø введение пролонгированных антибиотиков (бициллин-5 по 3 – 4 введения 1, 5 млн. ед. с интервалом 1 месяц); Ø курс лимфотропного (или эндолимфатического) введения антибиотиков. Препараты выбора – цефалоспорины и линкомицин (клиндамицин); Ø УФ- или лазерное облучение крови; Ø иммунотерапия (иммуноглобулины, ронколейкин); Ø коррекция лимфооттока, нарушение, которого способствует обострению заболевания.
При этом используют: Ø введение пролонгированных антибиотиков (бициллин-5 по 3 – 4 введения 1, 5 млн. ед. с интервалом 1 месяц); Ø курс лимфотропного (или эндолимфатического) введения антибиотиков. Препараты выбора – цефалоспорины и линкомицин (клиндамицин); Ø УФ- или лазерное облучение крови; Ø иммунотерапия (иммуноглобулины, ронколейкин); Ø коррекция лимфооттока, нарушение, которого способствует обострению заболевания.
 ЭРИЗИПЕЛОИД (Erysipeloides)
ЭРИЗИПЕЛОИД (Erysipeloides)
 Эризипелоид (свиная краснуха или рожа свиней, эритема ползучая) – острое, медленно прогрессирующее инфекционное заболевание всех слоев кожи. Возбудитель заболевания – грамположительная палочка свиной рожи, обитающая в почве и разрушенном органическом субстрате.
Эризипелоид (свиная краснуха или рожа свиней, эритема ползучая) – острое, медленно прогрессирующее инфекционное заболевание всех слоев кожи. Возбудитель заболевания – грамположительная палочка свиной рожи, обитающая в почве и разрушенном органическом субстрате.
 Заражение происходит через микротравматические повреждения кожи после контакта с погибшими животными, сырым мясом, рыбой и моллюсками. Наиболее часто поражаются люди, непосредственно связанные с обработкой мяса, рыбы, дичи, т. е. рабочие мясной, рыбной промышленности.
Заражение происходит через микротравматические повреждения кожи после контакта с погибшими животными, сырым мясом, рыбой и моллюсками. Наиболее часто поражаются люди, непосредственно связанные с обработкой мяса, рыбы, дичи, т. е. рабочие мясной, рыбной промышленности.
 Инкубационный период длится 3 – 7 дней. После попадания возбудителя на кожу в слое дермы развивается интенсивное серозное воспаление, которое затем распространяется на все слои кожи. Микроорганизмы сосредотачиваются в глубоких слоях кожи вокруг капилляров, расширенных лимфатических щелях, что приводит к лимфастазу и выраженному отеку. Нередко процесс распространяется на соседнюю околосуставную ткань и суставную сумку.
Инкубационный период длится 3 – 7 дней. После попадания возбудителя на кожу в слое дермы развивается интенсивное серозное воспаление, которое затем распространяется на все слои кожи. Микроорганизмы сосредотачиваются в глубоких слоях кожи вокруг капилляров, расширенных лимфатических щелях, что приводит к лимфастазу и выраженному отеку. Нередко процесс распространяется на соседнюю околосуставную ткань и суставную сумку.
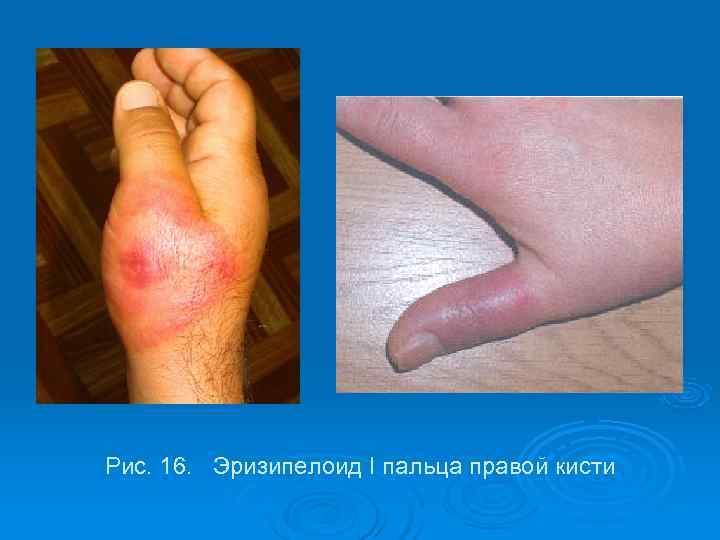
 Клинические проявления. С первого дня заболевания на тыльной и боковой поверхности пальца появляется болезненное и зудящее пятно розово- красного цвета, с резкими границами, возвышающимися над неизмененной кожей. Иногда появляются эпидермальные пузырьки с серозным или геморрагическим содержимым. К концу первой недели пятно становится фиолетово-красного цвета, отмечается сильный зуд.
Клинические проявления. С первого дня заболевания на тыльной и боковой поверхности пальца появляется болезненное и зудящее пятно розово- красного цвета, с резкими границами, возвышающимися над неизмененной кожей. Иногда появляются эпидермальные пузырьки с серозным или геморрагическим содержимым. К концу первой недели пятно становится фиолетово-красного цвета, отмечается сильный зуд.
 Воспаление может распространяться на тыльную сторону кисти и на другие пальцы, иногда сопровождаться явлениями лимфангита и лимфаденита. Нередко возникают острые бурситы и артриты межфаланговых суставов. Процесс длиться от 6 до 12 дней, иногда и неделями, к концу 2 -3 недели все изменения претерпевают обратное развитие.
Воспаление может распространяться на тыльную сторону кисти и на другие пальцы, иногда сопровождаться явлениями лимфангита и лимфаденита. Нередко возникают острые бурситы и артриты межфаланговых суставов. Процесс длиться от 6 до 12 дней, иногда и неделями, к концу 2 -3 недели все изменения претерпевают обратное развитие.
 При эризипелоиде общее стояние больного страдает мало, температура тела обычно не повышается и только при смешанной инфекции отмечается незначительное ее повышение (37 – 37, 5°С).
При эризипелоиде общее стояние больного страдает мало, температура тела обычно не повышается и только при смешанной инфекции отмечается незначительное ее повышение (37 – 37, 5°С).
 Встречаются и аллергические высыпания, состоящие из отечных множественных пятен, при этом нарушается и общее состояние больного (появляется высокая температура, озноб, головные боли). В зависимости от течения болезни различают острые, хронические и рецидивирующие формы.
Встречаются и аллергические высыпания, состоящие из отечных множественных пятен, при этом нарушается и общее состояние больного (появляется высокая температура, озноб, головные боли). В зависимости от течения болезни различают острые, хронические и рецидивирующие формы.
 Диагностика. Несмотря на то, что эризипелас не относится к числу редких и постановка диагноза не вызывает затруднений, нередко заболевание остается невыясненным или диагностируется как «рожа пальца» , «дерматит» , «панариций» , «лимфангит» . Как известно, при рожистом воспалении заболевание начинается с проявления симптомов тяжелой интоксикации, чего не наблюдается при эризипелоиде. От панариция эризипелоид отличается меньшей остротой течения, наличием зуда, отсутствием локальной болезненности.
Диагностика. Несмотря на то, что эризипелас не относится к числу редких и постановка диагноза не вызывает затруднений, нередко заболевание остается невыясненным или диагностируется как «рожа пальца» , «дерматит» , «панариций» , «лимфангит» . Как известно, при рожистом воспалении заболевание начинается с проявления симптомов тяжелой интоксикации, чего не наблюдается при эризипелоиде. От панариция эризипелоид отличается меньшей остротой течения, наличием зуда, отсутствием локальной болезненности.
 Рис. 16. Эризипелоид I пальца правой кисти
Рис. 16. Эризипелоид I пальца правой кисти
 Лечение. Ø Парентерально вводят антибиотики, применяют УФ-облучение кожи, рентгенотерапию, футлярные новокаиновые блокады с одновременным введением антибиотиков. Ø Профилактика заболевания сводится к улучшению санитарно-гигиенических условий работы на предприятиях мясной и рыбной промышленности, к защите рук от микротравм и инфицирования.
Лечение. Ø Парентерально вводят антибиотики, применяют УФ-облучение кожи, рентгенотерапию, футлярные новокаиновые блокады с одновременным введением антибиотиков. Ø Профилактика заболевания сводится к улучшению санитарно-гигиенических условий работы на предприятиях мясной и рыбной промышленности, к защите рук от микротравм и инфицирования.

