083a57805a8a0d82af1dfc715e20881b.ppt
- Количество слайдов: 48

Российский университет дружбы народов Кафедра госпитальной хирургии с курсом детской хирургии Острая гнойная деструктивная пневмония у детей 2017
Острая гнойная деструктивная пневмония у детей (ОГДП) - это патологическое состояние, протекающее с образованием массивных воспалительных внутрилегочных образований и полостей, склонных к присоединению плевральных осложнений.

Исторический взгляд Интенсивное развитие вопросы лечения гнойного плеврита получили после работы R. Laennec (1821), который выделил плевриты как самостоятельное заболевание, описал клиническую симптоматику и физикальные методы диагностики. Ряд авторов почти одновременно разработали метод дренирования плевральной полости по принципу сифона (Revilliod, 1870; G. Bulau, 1876; М. С. Субботин (1886) предложил соединить принцип сифона с вакуумом. G. Perthes в 1898 г. применил аппарат для создания разряжения в плевральной полости, состоящий из трех банок расположенных на разном уровне и перемещающейся в них жидкости. Однако способы закрытого дренирования и активной аспирации в то время не получили широкого применения и были вытеснены открытой торакотомией с резекцией ребра, которую применяли и популяризировали в лечении плевритов у взрослых W. Roser (1865) и R. Konig (1878). Первые сведения о плевритах у детей появляются с середины 19 века. Так в одной из первых работ опубликованных в России В. Е. Чернов (1889) отмечал, что в лечении преобладает консервативно-выжидательный метод и пункции.

Продолжение 1 Межреберную торакотомию без резекции ребра применял известный детский хирург Л. П. Александров (1892). Значительный вклад в диагностику и лечение плевритов у детей внес А. А. Кисель, предложивший диагностическую пункцию. В лечении автор сначала отдавал предпочтение пункционному способу, а затем - межреберной торакотомии без резекции ребер. Важной вехой в лечении гнойных плевритов у детей стал 16 съезд хирургов России (1924), на котором на основе докладов Т. П. Краснобаева, И. А. Фрейдина, В. А. Кружкова сделаны выводы о целесообразности лечения эмпием у детей повторными аспирациями, подчеркивалось, что торакотомия после аспирации имеет меньшую смертность, а в резекции ребер у детей нет необходимости. В последующих фундаментальных трудах С. И. Спасокукоцкого ( «Хирургия гнойных заболеваний легких и плевры» , 1938 г. ) и диссертации С. Д. Терновского «Гнойный плеврит у детей и его лечение» (1937 г. ) нашли свое разрешение различные тенденции в лечении плевритов. С. И. Спасокукоцкий установил связь эмпием с гнойником легкого, подчеркнул, что нерасправление легкого связано с открытым пневмотораксом. В лечении рекомендовал дренирование с клапанным дренажом и активной аспирацией.

Продолжение 2 С. Д. Терновский пропагандировал лечение пункциями и дренированием по Бюлау. Однако многие авторы указывали на неэффективность пассивной аспирации в связи, с чем широко использовалось дренирование с активной аспирацией. Дальнейшая эволюция хирургической тактики привела к анатомичным резекциям пораженных участков легкого с целью более радикального устранения гнойного очага и связана с С. Л. Либовым , проф. Самарского мед. института. В 1962 г. С. Л Либовым был предложен термин «стафилококовая деструкция легких» . В последующем отказались от термина СДЛ , заменив его на «бактериальные деструкции легких» и ОГДП в 1975 г, Сергеев В. М. , 1975 г. С. Л. Либов в 1957 г. впервые в мире выполнил операцию резекции легких у годовалого ребенка по поводу абсцесса осложненного пиопневмотораксом. В 1965 г. Польский бронхолог R. Rafinskiiy в лечении пиопневмоторакса предложил - метод окклюзии бронха пораженного участка легкого. В 1974 г. В. И. Гераськин разработал и предложил - метод временной поисковой окклюзии бронхов.

Классификация По этиологии: стафилококковые, стрептококковые, синегнойные, протейные, смешанные. Описана – Legionella pneumophilia. По генезу: * первичная (бронхогенная), * вторичная (гематогенная). По клинико-рентгенологическим формам: ▲ деструкция с внутрилегочными осложнениями: инфильтративно – деструктивная; • абсцессы; • буллезная форма; • гнойные лобиты. ▲ деструкции с плевральными осложнениями: • пиоторакс — плащевидный, тотальный (эмпиема плевры), отграниченный; • пиопневмоторакс — напряженный, ненапряженный, отграниченный; фибриноторакс. По течению — острое, затяжное, хроническое, септическое.

Этиология: Развитию первичной деструкции предшествуют ОРВИ, максимальная заболеваемость ОГДП приходится на осенне-зимний и весенний периоды (вирусы поражают слизистые дыхательных путей ► разрушая мерцательный эпителий ►нарушение функции «мукоциллиарного эскалатора» + колонизация бронхиального дерева микробами ► они вызывают отек интерстициальной ткани ►нарушения сосудистой проницаемости, кровоизлияния -благоприятные условия для размножения бактериальной флоры). С другой стороны, ОРВИ угнетают общую резистентность организма в связи с иммунодепрессивным действием вирусов. Золотистый стафилококк является наиболее частым этиологическим агентом ОГДП. Широко практикуемая антибактериальная терапия детей с ОРВИ: АБ не влияя на вирус—подавляют прежде всего кокковую сапрофитную аутофлору ротоносоглотки, которая играет важную роль в естественной резистентности респираторного аппарата к условно патогенным микробам. Также антибиотикотерапия сама по себе может снижать резистентность макроорганизма. Синегнойная палочка- наиболее частый возбудитель ОГДП среди грамотрицательных микроорганизмов, выделяет экзотоксин А. Особое значение придают эндотоксину, который вызывает дистрофические изменения слизистых оболочек, множественные кровоизлияния в них и накопление геморрагического экссудата в серозных полостях. Генез плевральных осложнений при грамотрицательных ОГДП такой же, как и при стафилококковых: прорыв кортикально расположенных абсцессов, через висцеральную плевру приводит к развитию пиоторакса, пиопневмоторакса, фибриноторакса или септического шока, который в настоящее время и является, главной причиной летальных исходов у детей с ОГДП. Заболеванием страдают, преимущественно, дети первых 3 -х лет жизни, Диссеминации хирургической инфекции из первичного гнойного очага (отит, омфалит, абсцессы мягких тканей, остеомиелит, деструктивный аппендицит). Иногда «пусковым механизмом» ОГДП служат детские инфекции (корь, ветряная оспа, краснуха) и профилактические вакцинации.

1. ИНФИЛЬТРАТИВНО-ДЕСТРУКТИВНАЯ ФОРМА ПОЛИСЕГМЕНТАРНАЯ ПНЕВМОНИЯ С РАСПЛАВЛЕНИЕМ ТКАНИ ЛЕГКОГО И ФОРМИРОВАНИЕМ МНОЖЕСТВЕННЫХ МЕЛКИХ АБСЦЕССОВ • КЛИНИКА: ОСТРОЕ НАЧАЛО, ГИПЕРТЕРМИЯ, ТАХИКАРДИЯ, ОДЫШКА, ЦИАНОЗ НОСОГУБНОГО ТРЕУГОЛЬНИКА. • ПЕРКУССИЯ: УКОРОЧЕНИЕ ПЕРКУТОРНОГО ЗВУКА • АУСКУЛЬТАЦИЯ: ОСЛАБЛЕННОЕ ДЫХАНИЕ • РЕНТГЕНОГРАФИЯ: УМЕРЕННАЯ ИНФИЛЬТРАЦИЯ ЛЕГОЧНОЙ ТКАНИ БЕЗ ЧЕТКИХ ГРАНИЦ С МНОЖЕСТВЕННЫМИ МЕЛКО ЯЧЕИСТЫМИ ПРОСВЕТЛЕНИЯМИ.

Рентгенограммы больных с инфильтративнодеструктивной формой ОГДП

2. ГНОЙНЫЙ ЛОБИТ ТОТАЛЬНАЯ ГНОЙНАЯ ИНФИЛЬТРАЦИЯ ПАРЕНХИМЫ ДОЛИ ЛЕГКОГО С ОЧАГОМ ДЕСТРУКЦИИ ИЛИ БЕЗ В ЦЕНТРЕ. • КЛИНИКА: ГНОЙНО - СЕПТИЧЕСКИЙ СИНДРОМ, ОСТРАЯ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ, ОТСТАВАНИЕ В АКТЕ ДЫХАНИЕ ПОРАЖЕННОЙ ПОЛОВИНЫ ГРУДНОЙ КЛЕТКИ, ОДЫШКА, ЦИАНОЗ. • ПЕРКУССИЯ: УКОРОЧЕНИЕ ПЕРКУТОРНОГО ЗВУКА. • АУСКУЛЬТАЦИЯ: РЕЗКО ОСЛАБЛЕННОЕ ДЫХАНИЕ. • РЕНТГЕНОГРАФИЯ: ТОТАЛЬНОЕ ЗАТЕНЕНИЕ ДОЛИ ЛЕГКОГО С ВЫПУКЛЫМИ КОНТУРАМИ И ПРОЯВЛЕНИЯМИ РЕАКТИВНОГО ПЛЕВРИТА.

Рентгенограммы больных с правосторонним верхнедолевым лобитом

4. БУЛЛЕЗНАЯ ФОРМА ВОЗДУШНЫЕ ПОЛОСТИ С ТОНКОЙ СТЕНКОЙ, СПОСОБНЫЕ МЕНЯТЬ ФОРМУ И РАЗМЕРЫ • КЛИНИКА: НЕТ СИМПТОМОВ, БЛАГОПРИЯТНОЕ ТЕЧЕНИЕ – РАЗРЕШЕНИЕ ПНЕВМОНИИ • РЕНТГЕНОГРАФИЯ: ТОНКОСТЕННЫЕ ВОЗДУШНЫЕ ПОЛОСТИ РАЗЛИЧНОГО ДИАМЕТРА С ЧЕТКИМИ КОНТУРАМИ НА ФОНЕ НОРМАЛЬНОЙ ЛЕГОЧНОЙ ТКАНИ
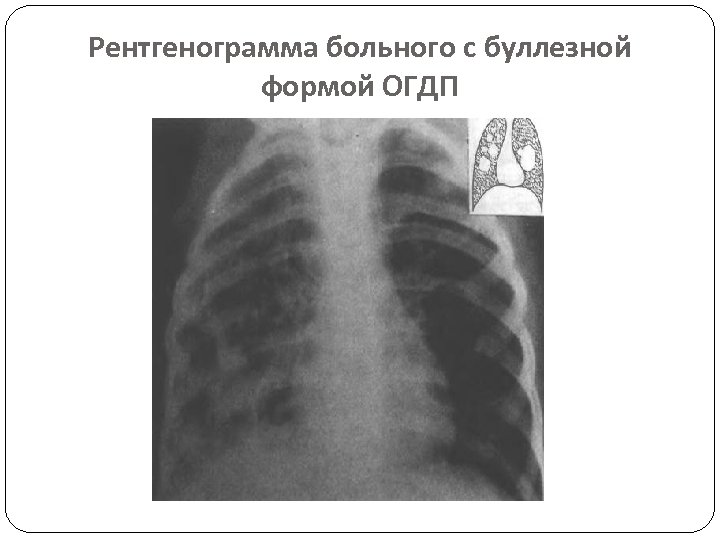
Рентгенограмма больного с буллезной формой ОГДП

Лечение легочных форм ОГДП Комплексное лечение деструктивной пневмонии включает в себя интенсивную этиотропную антибактериальную и иммунотерапию, коррекцию сдвигов гомеостаза, санацию очагов инфекции, дыхательная гимнастика, оксигенотерапия, массаж. Нарастание метаболических сдвигов КЩС крови в сторону ацидоза требует применения буферных растворов – 4% раствор гидрокарбаната натрия; купирование электролитных нарушений путем введения препаратов калия и солевых растворов. Для уменьшения гиповолемии и спазма периферических сосудов (централизация кровообращения) внутривенно вводят высокомолекулярные белковые препараты (плазма, альбумин, ) по 10 -20 мг/кг в сутки, а также плазмозаменители на основе гидроксиэтилового крахмала (ГЭК) – волювен, инфукол, рефортан ГЭК 10%, рефортан ГЭК 6% и др. Дыхательную недостаточность усугубляет скопление мокроты в дыхательных путях. В этих случаях улучшению дыхания способствует санация трахеобронхиального дерева с помощью прямой ларингоскопии и бронхоскопии. Возраст и тяжесть состояния больных не могут служить противопоказанием к этим процедурам.

ЛЕЧЕНИЕ ЛЕГОЧНЫХ ФОРМ ОГДП (продолжение) Показаниями к бронхоскопии служат: Сегментарные или долевые нарушения бронхиальной проходимости на фоне острой воспалительной инфильтрации доли легкого или мелкоочаговой внутрилегочной деструкции (острый гнойный лобит); Одиночные или множественные острые внутрилегочные абсцессы без плевральных осложнений; Наличие в легком напряженных полостей (булл); Выраженный гнойный или катарально-гнойный эндобронхит.

3. АБСЦЕСС ЛЕГКОГО РАСПЛАВЛЕНИЯ ЛЕГОЧНОЙ ТКАНИ, В ОЧАГИ ДЕСТРУКЦИИ ЛЕГОЧНОЙ ТКАНИ ПРОНИКАЕТ ВОЗДУХ, ФОРМИРУЯ ВНУТРИЛЕГОЧНЫЕ ВОЗДУШНЫЕ ПОЛОСТИ, ОГРАНИЧЕННЫЕ ФИБРИНОЗНЫМ ВАЛОМ. ПРИ РАЗРУШЕНИИ ФИБРИНОЗНОГО БАРЬЕРА СТАФИЛОКОККАМИ ПОДВЕРГАЕТСЯ ДЕСТРУКЦИИ ОКРУЖАЮЩАЯ ЛЕГОЧНАЯ ТКАНЬ, И ПОЛОСТЬ ЗАПОЛНЯЕТСЯ ПРОДУКТАМИ РАСПАДА И ВОСПАЛИТЕЛЬНЫМ ЭКССУДАТОМ. АБСЦЕССЫ ПРИ ОСТРЫХ ГНОЙНЫХ ДЕСТРУКТИВНЫХ ПНЕВМОНИЯХ НЕ СОДЕРЖАТ КАПСУЛЫ, ХАРАКТЕРНОЙ ДЛЯ КЛАССИЧЕСКИХ АБСЦЕССОВ ЛЕГКИХ, ПОЭТОМУ НА РАННИХ СТАДИЯХ ФОРМИРОВАНИЯ СКЛОННЫ К СПОНТАННОМУ ПРОРЫВУ В БРОНХ ИЛИ ПЛЕВРАЛЬНУЮ ПОЛОСТЬ • КЛИНИКА: ГИПЕРТЕРМИЯ С ОЗНОБОМ, ВЫРАЖЕННАЯ ИНТОКСИКАЦИЯ, ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ. • ПЕРКУССИЯ: УКОРОЧЕНИЕ ПЕРКУТОРНОГО ЗВУКА И ПРИ СООБЩЕНИИ С БРОНХОМ С КОРОБОЧНЫМ ОТТЕНКОМ НАД ВОЗДУШНЫМ ПУЗЫРЕМ В ПОЛОСТИ АБСЦЕССА. • АУСКУЛЬТАЦИЯ: ОСЛАБЛЕННОЕ ДЫХАНИЕ, КРУПНОКАЛИБЕРНЫЕ ХРИПЫ И РЕЗКОЕ БРОНХИАЛЬНОЕ (ИНОГДА АМФОРИЧЕСКОЕ) ДЫХАНИЕ В ПРОЕКЦИИ АБСЦЕССА. • РЕНТГЕНОГРАФИЯ: ОЧАГ ЗАТЕНЕНИЯ ОКРУГЛОЙ ФОРМЫ С ЧЕТКИМИ КРАЯМИ, ПРИ СООБЩЕНИИ С БРОНХОМ — УРОВЕНЬ ЖИДКОСТИ И ВОЗДУШНЫЙ ПУЗЫРЬ НАД НИМ.

Рентгенограммы больного с абсцессом VI сегмента правого легкого

Лечение абсцессов легкого К комплексу интенсивных терапевтических мероприятий добавляются специальные приемы «малой хирургии» : Наиболее целесообразным методом лечения является бронхоскопическое дренирование абсцессов. Бронхоскопическая санация применяется в двух вариантах: 1. Бронхоскопия с аспирацией отделяемого из устья пораженного бронха. 2. Чрезбронхиальная катетеризация и аспирация содержимого абсцесса при бронхоскопии. 3. При выраженной облитерации плевральной полости возможны пункция и дренирование абсцесса по Мональди.

Плащевидный гнойный плеврит. Эмпиема с умеренным количеством свободного выпота в плевральной полости. Клиническая картина в этой стадии определяется как степенью и объемом пораженной паренхимы легкого, так и обширной поверхностью пораженной плевры. Ухудшение общего состояния -усиление интоксикации и в меньшей мере с нарастанием дыхательной недостаточности. Наиболее характерными физикальными данными в этот период являются сглаженность межреберных промежутков, увеличение полуокружности грудной клетки на больной стороне и дыхательная асимметрия, выявляемые при осмотре больного, а также (аускультативно) ослабление дыхания и притупление перкуторного звука в нижних отделах грудной клетки. Плевральная пункция необходима для удаления гноя (в этот период гной имеет жидкую консистенцию) из плевральной полости, взятия его на посев для верификации микрофлоры и последующей антибактериальной терапии.

Тотальный пиоторакс (эмпиема) Характеризуется наличием большого количества гнойного выпота в плевральной полости. Развивается когда не удалось купировать процесс на более ранних стадиях. Ухудшение состояния определяется не только гнойной интоксикацией, но и дыхательной недостаточностью. При этом степень дыхательных нарушений находится в прямой зависимости от количества экссудата, смещения средостения и нарушений механики дыхания. Физикальные данные- значительное притупление перкуторного звука и ослабление дыхания вплоть до полного его отсутствия на стороне поражения. Перкуторно- смещение средостения в здоровую сторону. Рентгенологические симптомы- тотальное затемнение грудной полости на стороне поражения и смещение средостения в противоположную сторону. Межреберные промежутки могут быть расширены из-за увеличения объема плевральной полости. При эмпиеме плевры используется метод повторных пункций, дренирование плевральной полости и торакоскопия с целью эвакуации гноя и санации плевральной полости.
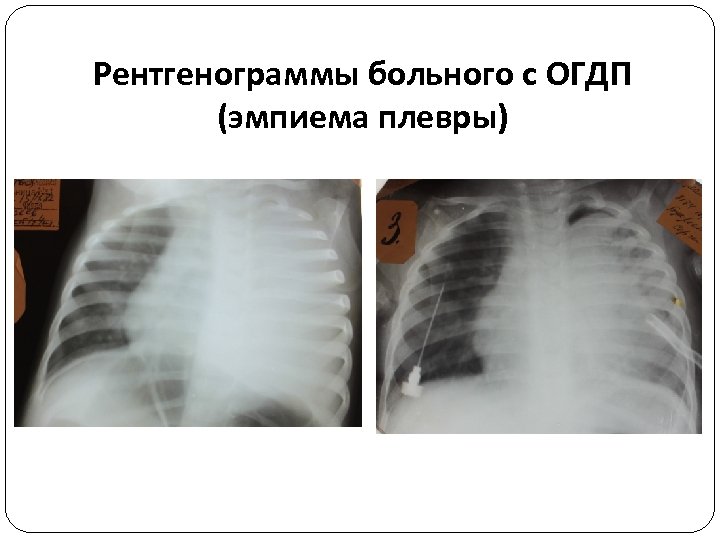
Рентгенограммы больного с ОГДП (эмпиема плевры)
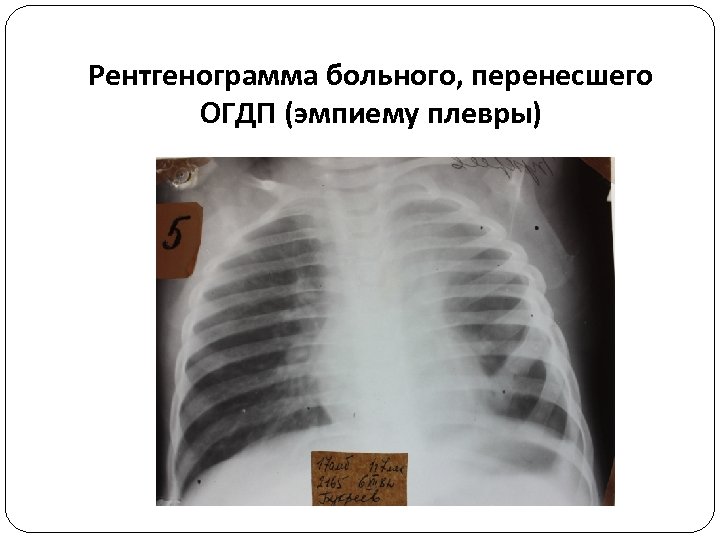
Рентгенограмма больного, перенесшего ОГДП (эмпиему плевры)

Рентгенограммы больного с ОГДП (эмпиема плевры слева)

Пиопневмоторакс Самое тяжелое осложнение деструктивной пневмонии. При распаде паренхимы во время образования гнойника возникает несостоятельность висцеральной плевры и в плевральную полость опорожняется содержимое абсцесса. Мелкие бронхи в полости абсцесса лишены хрящевого каркаса и в зоне воспаления теряют тонус, в результате чего воздух направляется на периферию. Возникает клапанный механизм с образованием напряженного пиопневмоторакса. Ненапряженный пиопневмоторакс в остром периоде встречается гораздо реже и возникает вследствие одномоментного попадания воздуха в плевральную полость с последующей облитерацией полости абсцесса фибрином. Клиническая картина : беспокойство, выраженная одышка, тахикардия, цианоз слизистых оболочек и носогубного треугольника, нередко цианоз кожных покровов. При осмотре ребенка -асимметрия дыхания за счет выраженного вздутия грудной клетки на стороне поражения. Перкуторный звук в верхних отделах коробочный, в нижних - отмечается его притупление от уровня жидкости и ниже. Перкуторно также определяется степень смещения средостения в сторону, противоположную поражению. При аускультации определяется полное отсутствие дыхания с пораженной стороны, а с противоположной оно становится жестким. Могут отмечаться средне- и крупнопузырчатые влажные хрипы. При выслушивании сердца - тахикардия, нередко приглушение тонов. Рентгенологическое исследование, выполненное в вертикальном положении, позволяет выявить главный симптом пиопневмоторакса — уровень жидкости в плевральной полости.
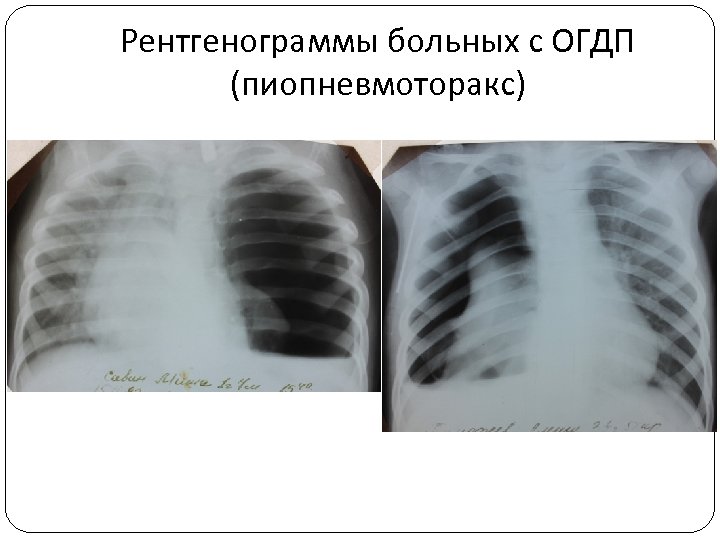
Рентгенограммы больных с ОГДП (пиопневмоторакс)

Рентгенограмма больного с ОГДП (пиопневмоторакс справа)

Фибриноторакс характеризуется наложением большого количества фибрина на висцеральной плевре – панцирное легкое (pulmo testaceus). Тяжесть состояния больного обусловлена гнойной интоксикацией, метаболическими нарушениями и дыхательной недостаточностью. При этом степень дыхательной недостаточности зависит от количества фибрина, степени поражения легкого и нарушений механики дыхания. Физикальные данные – значительное притупление перкуторного звука и ослабление дыхания вплоть до его полного отсутствия на стороне поражения. Рентгенологические симптомы – затемнение гемиторакса на стороне поражения, без смещения органов средостения. Синусы не дифференцируются. При пункции плевральной полости – скудный серозный выпот с нитями фибрина. При фибринотораксе используются пункция, дренирование плевральной полости и торакоскопия с «закрытой» декортикацией легкого (легкое освобождается от наложений фибрина).
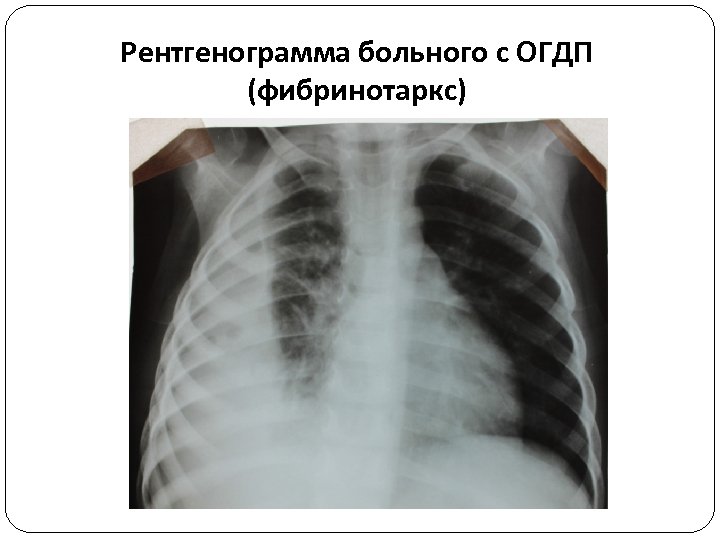
Рентгенограмма больного с ОГДП (фибринотаркс)

Синдром медиастинального напряжения (пневмомедиастинум) Тимпанит при перкуссии в проекции переднего средостения Глухость сердечных тонов Клинические проявления тампонады сердца (сердечная недостаточность)

Диагностика Наиболее информативным и объективным исследованием является рентгенография грудной клетки. Необходимо производить обзорные рентгенограммы грудной клетки в прямой проекции в вертикальном положении на максимальном вдохе. • При необходимости делают снимок в боковой проекции, что позволяет: * точно локализовать патологический процесс, * обнаружить деструктивные полости и газ в легких и в плевральных полостях, * выявить полисегментарные инфильтраты, расположенные в одной или нескольких долях легкого, *обнаружить проявления реактивного плеврита в виде уплотнения соответствующих участков плевры. УЗИ КТ.

БРОНХОСКОПИЯ В 1897 г. немецкий оториноларинголог Killian выполнил первую в мире бронхоскопию жестким эзофагоскопом, удалив инородное тело (кусок кости). Он же и предложил термин « бронхоскопия» . В 1904 г. Jackson опубликовал первую монографию о трахеобронхоскопии, в которой назвал Killian отцом бронхоскопии. 1956 г. Fridel сконструировал дыхательный жесткий бронхоскоп. 1968 г. Ikeda и соавт. создали первый фибробронхоскоп. 1965 г. Карл Шторц и Хопкинс на основе принципа стержневых линз предложили бронхологам инструменты с оптическими щипцами.
Фибробронхоскопия

Лечение легочно-плевральных форм ОГДП Основной задачей хирургического лечения является аспирация из плевральной полости гноя и газа, что способствует ее санации и расправлению коллабированного легкого. Эту задачу можно осуществлять с помощью плевральной пункции или дренирования плевральной полости. Показанием к пункции плевральной полости служит выявленное или заподозренное по данным клинико-рентгенологического анализа, а также УЗИ наличие жидкости или газа в плевральной полости. Пункция проводится по верхнему краю ребра по средне- или заднеаксилярной линиям на основе четкого анализа клинико-рентгенологических данных. У больных с серозным или серозно-фибринозном плеврите эта манипуляция является основным методом санации плевры. При распространенном пиотораксе, всех формах пиопневмоторакса, а также при неэффективности пункционного лечения проводится торакоцентез и дренирование плевральной полости в режиме пассивной или активной аспирации. Для дренирования применяется силиконовая трубка с внутренним диаметром 0, 4 -0, 5 см; режим аспирации -5 -20 см. водного столба. Аспирационное дренирование плевральной полости позволяет добиться ее санации и расправления легкого у большинства больных. При неразрешенном пиопневмотораксе применяется метод временной поисковой окклюзии бронхов по В. И. Гераськину. Метод был предложен польским бронхологом R. Rafinski (1965). При неэффективности лечения, образовании полилакунарных осумкований и обширном фибринотораксе проводят торакоскопию с закрытой декортикацией

Лечение деструктивной пневмонии Набор для проведения плевральной пункции
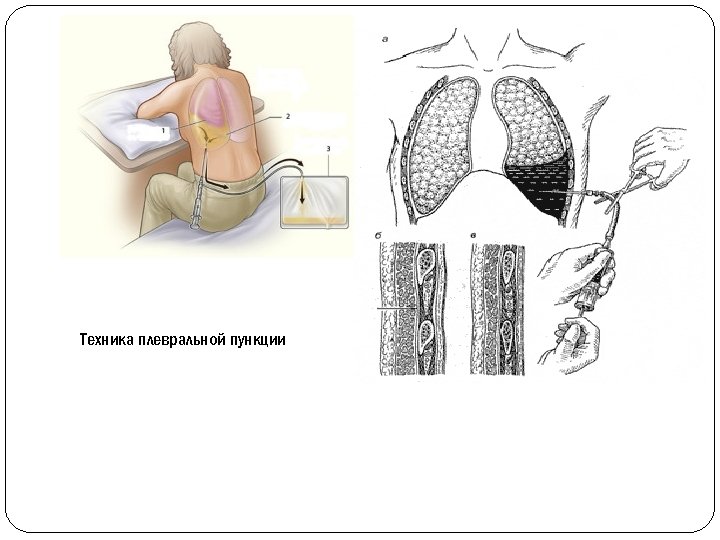
Техника плевральной пункции
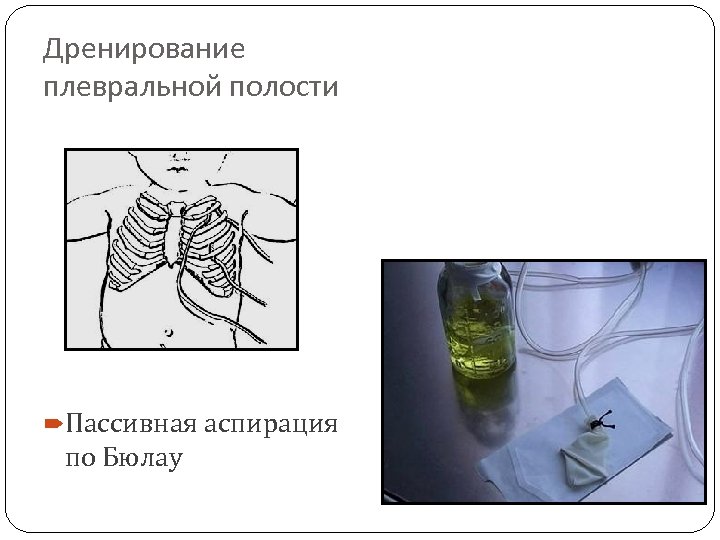
Дренирование плевральной полости Пассивная аспирация по Бюлау

Дренирование плевральной полости Активная аспирация

Дренирование плевральной полости (торакоцентез). а проведение дренажной трубки в плевральную полость с помощью троакара; б - пассивное дренирование по Бюлау. Дренирование плевральной полости с активной аспирацией к системе подключен водный манометр

ТОРАКОСКОПИЯ • Впервые осмотр плевральной полости с помощью эндоскопа в эксперименте в 1901 г. выполнил G. Kelling. • В клинике торакоскопия впервые была произведена H. Jacobaeus в 1910 г. с помощью сконструированного им торакоскопа. • В 1913 г. H. Jacobaeus осуществил первую торакокаустику – пережигание плевральных сращений. • В 1926 г. H. Jacobaeus при торакоскопии впервые выполнил биопсию плевры. • В основу метода были положены четыре принципа, сформулированные автором: безопасность, безболезненность, прозрачность среды в полости во время осмотра и малые размеры инструментов. • Первая в России торакоскопия была произведена А. И. Герценом в 1925 г. у больного с хронической эмпиемой. • В большинстве случаев хирурги использовали торакоскопию при плановых лечебнодиагностических вмешательствах (туберкулез легких и плевры, плевриты неясной этиологии, опухоли и кисты плевры, легкого, средостения , спонтанный и травматический пневмоторакс, нагноительные заболевания легких и плевры, пороки развития легкого, сердца, сосудов, инородные тела плевральной полости, травматические повреждения органов грудной полости и др. )

Продолжение В 1973 г. С. Я. Долецкий , В. Г. Гельдт, А. А. Овчинников опубликовали первый опыт применения торакоскопии при пиопневмотораксеа у детей и подчеркнули значительную лечебно-диагностическу ценность этого метода. В 1985 г. П. И. Манжос с соавт. , разработалил новый способ лечения легочноплевральных форм ОГДП, основанный на торакоскопии и ультразвуковой санации плевральной полости с обработкой бронхо-плевральных свищей. Дальнейшее развитие торакоскопии идет по пути усовершенствования торакоскопов. В 1986 г. была разработана работающая на микросхемах цветная видеокамера с высокой разрежающей способностью. Это послужило началом видеоторакоскопической хирургии.

Показания к торакоскопии 1. Пневмоторакс или пиопневмоторакс с синдромом « внутригрудного напряжения» . 2. Пиоторас (эмпиема плевры). 3. Обширный фибриноторакс. 4. Внутриплевральные полилакунарные осумкования. 5. Стойкий коллапс пораженного легкого, поддерживаемый наличием острых бронхо-плевральных сообщений или массивными гнойно-некротическими наложениями в плевре. 6. Хроническая эмпиема плевры.

Торакоскопия
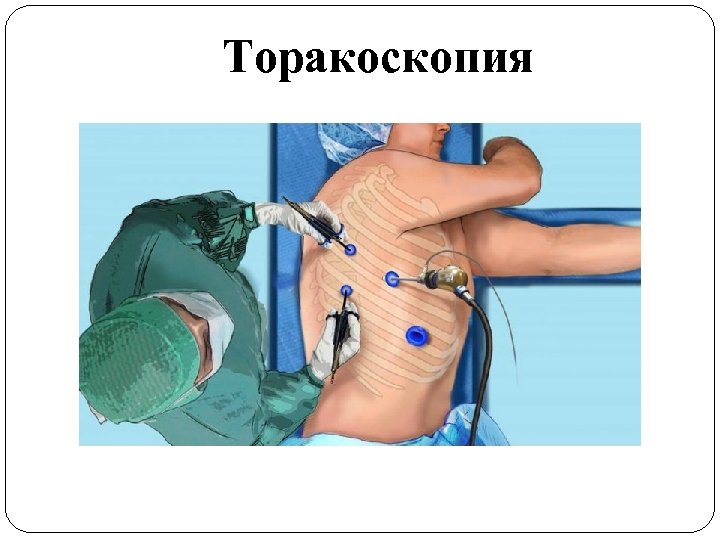
Торакоскопия

Эндохирургические методы лечения ОГДП (эмпиема плевры)

Эндохирургические методы лечения ОГДП (шварты, бронхиальные свищи)

Рентгенограммы больного с хронической эмпиемой плевры
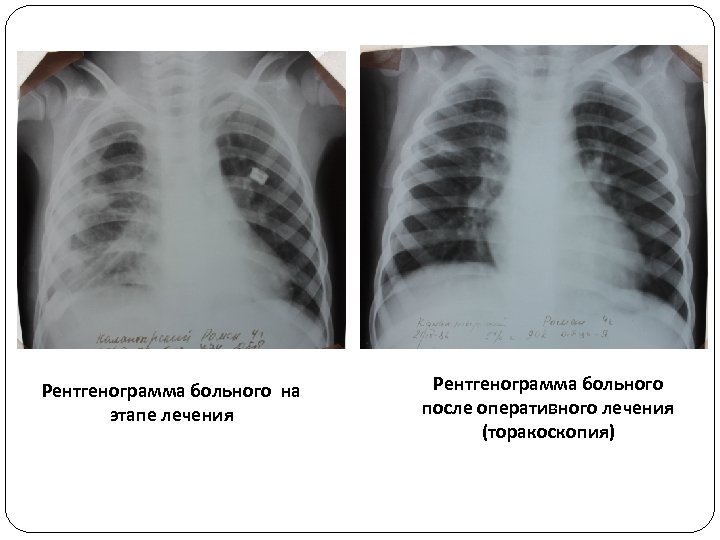
Рентгенограмма больного на этапе лечения Рентгенограмма больного после оперативного лечения (торакоскопия)

Спасибо за внимание!
083a57805a8a0d82af1dfc715e20881b.ppt