ВПЧ инфекция.ppt
- Количество слайдов: 29
 Роль ВПЧ-инфекции в развитии рака шейки матки Выполнила: студенка 6 курса ПМГМУ им. Сеченова Папикян Мэри Артаковна
Роль ВПЧ-инфекции в развитии рака шейки матки Выполнила: студенка 6 курса ПМГМУ им. Сеченова Папикян Мэри Артаковна
 Статистика По данным ВОЗ за один год в мире фиксируется более 500 000 новых случаев данной патологии и ежегодно в мире от РШМ умирает 190 000 женщин В России на 100 000 населения приходится около 14 -16 случаев рака шейки матки
Статистика По данным ВОЗ за один год в мире фиксируется более 500 000 новых случаев данной патологии и ежегодно в мире от РШМ умирает 190 000 женщин В России на 100 000 населения приходится около 14 -16 случаев рака шейки матки
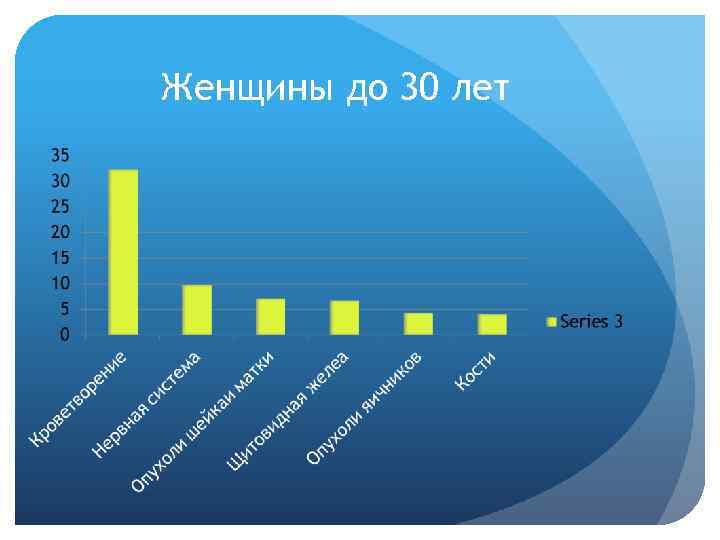 Женщины до 30 лет
Женщины до 30 лет
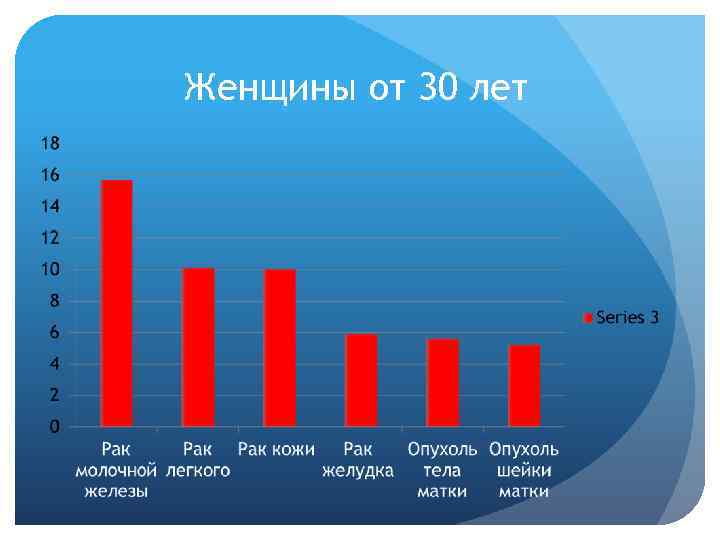 Женщины от 30 лет
Женщины от 30 лет
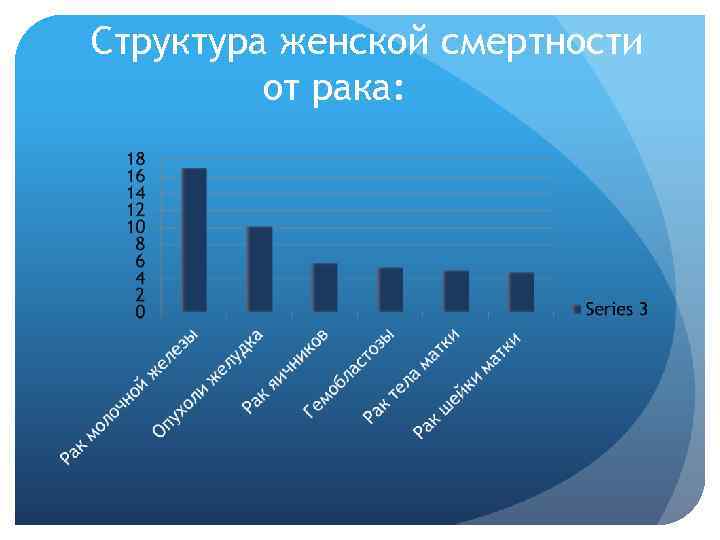 Структура женской смертности от рака:
Структура женской смертности от рака:
 Факторы риска развития рака шейки матки üРаннее начало половой жизни üСексуальная активность üЧастая смена половых партнеров üВенерические заболевания üВирусные инфекции üКурение üИммунодифицит
Факторы риска развития рака шейки матки üРаннее начало половой жизни üСексуальная активность üЧастая смена половых партнеров üВенерические заболевания üВирусные инфекции üКурение üИммунодифицит
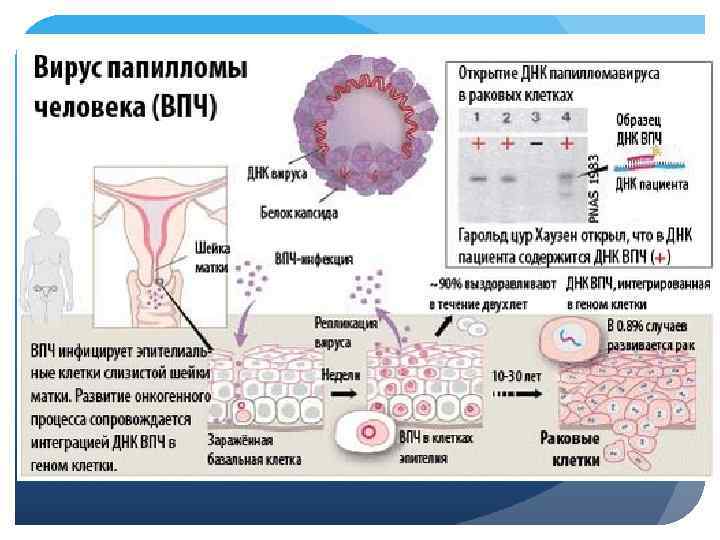
 ВПЧ – это группа вырусов из семейства папилломавирусов, передающийся в основном половым путем. Папилломавирусная инфекция является индуцирующим фактором в развитии злокачественных поражений шейки матки, вульвы и влагалища. Частота встречаемости ВПЧ от 15 до 50 на 100 000 населения
ВПЧ – это группа вырусов из семейства папилломавирусов, передающийся в основном половым путем. Папилломавирусная инфекция является индуцирующим фактором в развитии злокачественных поражений шейки матки, вульвы и влагалища. Частота встречаемости ВПЧ от 15 до 50 на 100 000 населения
 Классификация Бетесда Цитологическая классификация основана при термине SIL (Squamous Intraepithellal Lesion) – плоскоклеточное интраэпителиальное поражение. 3 вида препаратов: • Нормальные мазки (без цитологических изменений) • «Непонятные мазки» , не позволяющие точно ответить на вопрос о характере поражения, но и в то же время не являющиеся нормой (ASC-US, Atypical squamous cells of undetermined significance) • Предраки: -низкой степени (LSIL) - высокой степени (HSIL)
Классификация Бетесда Цитологическая классификация основана при термине SIL (Squamous Intraepithellal Lesion) – плоскоклеточное интраэпителиальное поражение. 3 вида препаратов: • Нормальные мазки (без цитологических изменений) • «Непонятные мазки» , не позволяющие точно ответить на вопрос о характере поражения, но и в то же время не являющиеся нормой (ASC-US, Atypical squamous cells of undetermined significance) • Предраки: -низкой степени (LSIL) - высокой степени (HSIL)
 Терминологическая Система Бетесда, 2001 Атипичные железистые клетки Atypical glandular cells AGC Атипичные клетки плоского Atypical squamous cells ASC эпителия Атипичные клетки плоского Atypical squamous cells cannot ASC-H эпителия, не позволяющие exclude HSIL исключить HSIL Цервикальная Cervical intraepithelial neoplasia CIN 1, 2, 3 инраэпителиальная неоплазия grade 1, 2 or 3 1, 2 и 3 степени Кацинома in situ Carcinoma in situ CIS Высокая (низкая) степень Hight ( low) grade squamous HSIL, LSIL плоскоклеточного intraepitelia lesion интраэпителиального поражения Плоскоклеточное Squamous intraepitelia lesion SIL интраэпителиальное поражение
Терминологическая Система Бетесда, 2001 Атипичные железистые клетки Atypical glandular cells AGC Атипичные клетки плоского Atypical squamous cells ASC эпителия Атипичные клетки плоского Atypical squamous cells cannot ASC-H эпителия, не позволяющие exclude HSIL исключить HSIL Цервикальная Cervical intraepithelial neoplasia CIN 1, 2, 3 инраэпителиальная неоплазия grade 1, 2 or 3 1, 2 и 3 степени Кацинома in situ Carcinoma in situ CIS Высокая (низкая) степень Hight ( low) grade squamous HSIL, LSIL плоскоклеточного intraepitelia lesion интраэпителиального поражения Плоскоклеточное Squamous intraepitelia lesion SIL интраэпителиальное поражение
 3 степени CIN u. CIN 1 ( слабая степень дисплазии) представляет собой незначительные нарушения дифференцировки эпителия с умеренной пролиферацией клеток базального слоя. u. CIN 2 (умеренная степень дисплазии) характеризуется более выраженными изменениями. u. CIN 3 ( тяжелая степень дисплазии) поражено более 2/3 эпителиального пласта. CIN 1 и 2 –обратимые процессы CIN 3 – карцинома in situ
3 степени CIN u. CIN 1 ( слабая степень дисплазии) представляет собой незначительные нарушения дифференцировки эпителия с умеренной пролиферацией клеток базального слоя. u. CIN 2 (умеренная степень дисплазии) характеризуется более выраженными изменениями. u. CIN 3 ( тяжелая степень дисплазии) поражено более 2/3 эпителиального пласта. CIN 1 и 2 –обратимые процессы CIN 3 – карцинома in situ
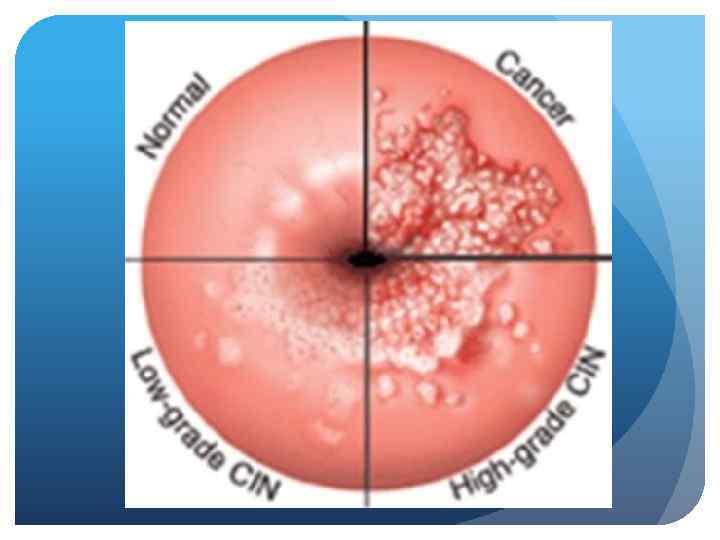
 Диагностика ü Клинико-визуальный ü Расширенная вульвовагино- и кольпоскопия ü Цитологический ü Жидкостная цитология ü Молекулярно-генетические (генотипирование вируса, экспрессия вирусных онкобелков Е 6, Е 7) ü Морфологическое исследование ü Иммуноцитохимическое и иммуногистохимическое исследование маркеров р16, Ki 67 ü Оптико-электронное сканирование ткани шейки матки ü Аноскопия (при помощи кольпоскопа) ü Определение вирусной нагрузки Hybride Capture ( Digene-тест)
Диагностика ü Клинико-визуальный ü Расширенная вульвовагино- и кольпоскопия ü Цитологический ü Жидкостная цитология ü Молекулярно-генетические (генотипирование вируса, экспрессия вирусных онкобелков Е 6, Е 7) ü Морфологическое исследование ü Иммуноцитохимическое и иммуногистохимическое исследование маркеров р16, Ki 67 ü Оптико-электронное сканирование ткани шейки матки ü Аноскопия (при помощи кольпоскопа) ü Определение вирусной нагрузки Hybride Capture ( Digene-тест)
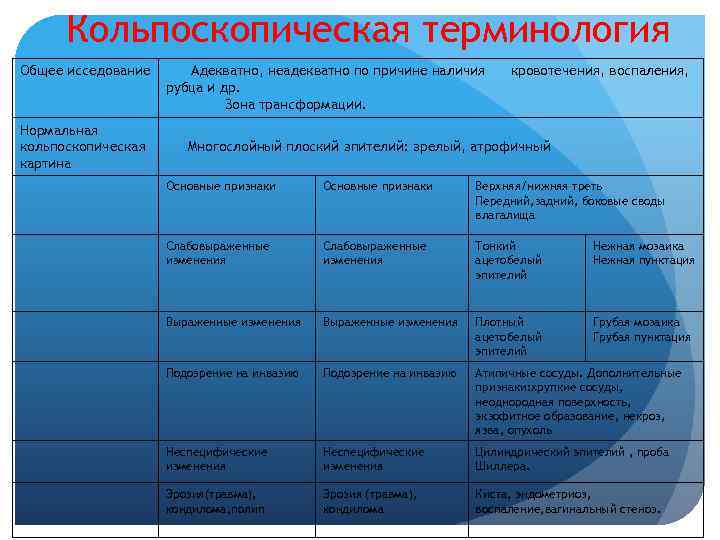 Кольпоскопическая терминология Общее исседование Адекватно, неадекватно по причине наличия кровотечения, воспаления, рубца и др. Зона трансформации. Нормальная кольпоскопическая Многослойный плоский эпителий: зрелый, атрофичный картина Основные признаки Верхняя/нижняя треть Передний, задний, боковые своды влагалища Слабовыраженные Тонкий Нежная мозаика изменения ацетобелый Нежная пунктация эпителий Выраженные изменения Плотный Грубая мозаика ацетобелый Грубая пунктация эпителий Подозрение на инвазию Атипичные сосуды. Дополнительные признаки: хрупкие сосуды, неоднородная поверхность, экзофитное образование, некроз, язва, опухоль Неспецифические Цилиндрический эпителий , проба изменения Шиллера. Эрозия(травма), Эрозия (травма), Киста, эндометриоз, кондилома, полип кондилома воспаление, вагинальный стеноз.
Кольпоскопическая терминология Общее исседование Адекватно, неадекватно по причине наличия кровотечения, воспаления, рубца и др. Зона трансформации. Нормальная кольпоскопическая Многослойный плоский эпителий: зрелый, атрофичный картина Основные признаки Верхняя/нижняя треть Передний, задний, боковые своды влагалища Слабовыраженные Тонкий Нежная мозаика изменения ацетобелый Нежная пунктация эпителий Выраженные изменения Плотный Грубая мозаика ацетобелый Грубая пунктация эпителий Подозрение на инвазию Атипичные сосуды. Дополнительные признаки: хрупкие сосуды, неоднородная поверхность, экзофитное образование, некроз, язва, опухоль Неспецифические Цилиндрический эпителий , проба изменения Шиллера. Эрозия(травма), Эрозия (травма), Киста, эндометриоз, кондилома, полип кондилома воспаление, вагинальный стеноз.
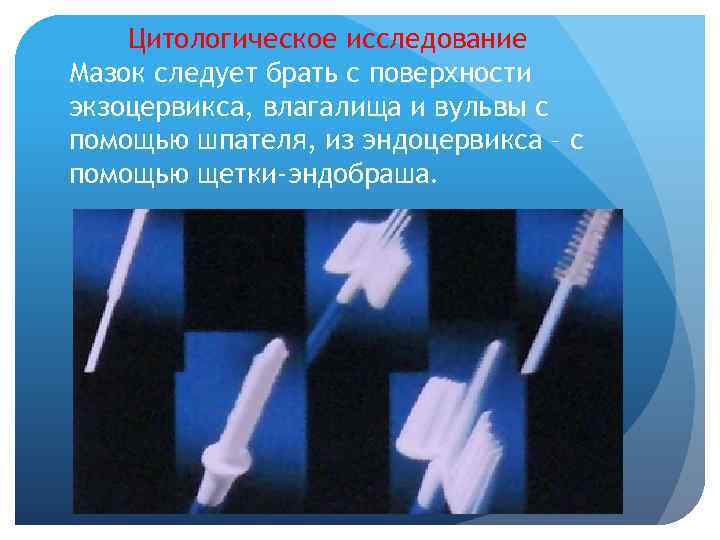 Цитологическое исследование Мазок следует брать с поверхности экзоцервикса, влагалища и вульвы с помощью шпателя, из эндоцервикса – с помощью щетки-эндобраша.
Цитологическое исследование Мазок следует брать с поверхности экзоцервикса, влагалища и вульвы с помощью шпателя, из эндоцервикса – с помощью щетки-эндобраша.
 Жидкостная цитология Собранные с помощью цервикальной щетки клетки помещаются в жидкую консервированную среду. В лаборатории тонкий слой суспензии помещается на стекло для изучения. Оставшийся образец сохраняется для проведения тестирования на ВПЧ.
Жидкостная цитология Собранные с помощью цервикальной щетки клетки помещаются в жидкую консервированную среду. В лаборатории тонкий слой суспензии помещается на стекло для изучения. Оставшийся образец сохраняется для проведения тестирования на ВПЧ.
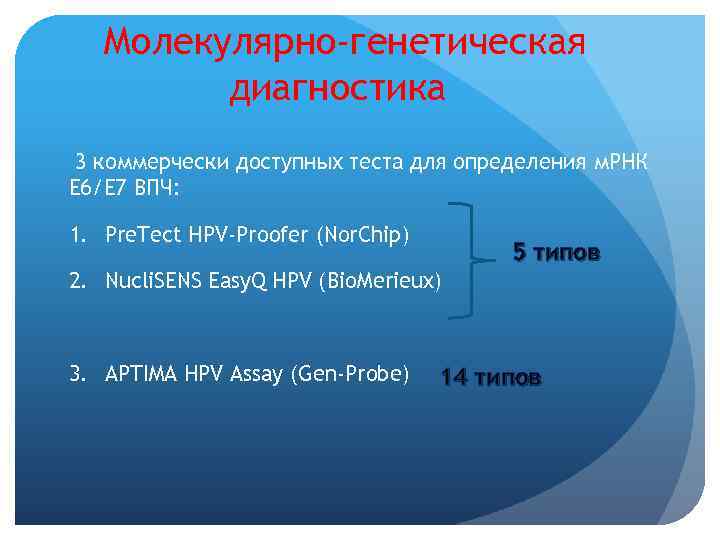 Молекулярно-генетическая диагностика 3 коммерчески доступных теста для определения м. РНК Е 6/Е 7 ВПЧ: 1. Pre. Tect HPV-Proofer (Nor. Chip) 5 типов 2. Nucli. SENS Easy. Q HPV (Bio. Merieux) 3. APTIMA HPV Assay (Gen-Probe) 14 типов
Молекулярно-генетическая диагностика 3 коммерчески доступных теста для определения м. РНК Е 6/Е 7 ВПЧ: 1. Pre. Tect HPV-Proofer (Nor. Chip) 5 типов 2. Nucli. SENS Easy. Q HPV (Bio. Merieux) 3. APTIMA HPV Assay (Gen-Probe) 14 типов
 Иммуноцитохимическое и иммуногистохимическое исследование Определение маркеров пролиферации Р 16 ink 4 a и Ki 67. P 16 ink 4 a – клеточный протеи, учавствующий в регуляции клеточного цикла. Нарушение регуляции P 16 ink 4 a связано с угнетением функции белка – супрессора опухолевого роста p. Rb в результате формирования инактивирующих комплексов с онкопротеином Е 7 (Е 7/p. Rb) Ki 67 является показателем пролиферативной активности опухолевой ткани, коррелирует с гистологической степенью дифференцировки опухоли, определяет ее злокачественный потенциал.
Иммуноцитохимическое и иммуногистохимическое исследование Определение маркеров пролиферации Р 16 ink 4 a и Ki 67. P 16 ink 4 a – клеточный протеи, учавствующий в регуляции клеточного цикла. Нарушение регуляции P 16 ink 4 a связано с угнетением функции белка – супрессора опухолевого роста p. Rb в результате формирования инактивирующих комплексов с онкопротеином Е 7 (Е 7/p. Rb) Ki 67 является показателем пролиферативной активности опухолевой ткани, коррелирует с гистологической степенью дифференцировки опухоли, определяет ее злокачественный потенциал.
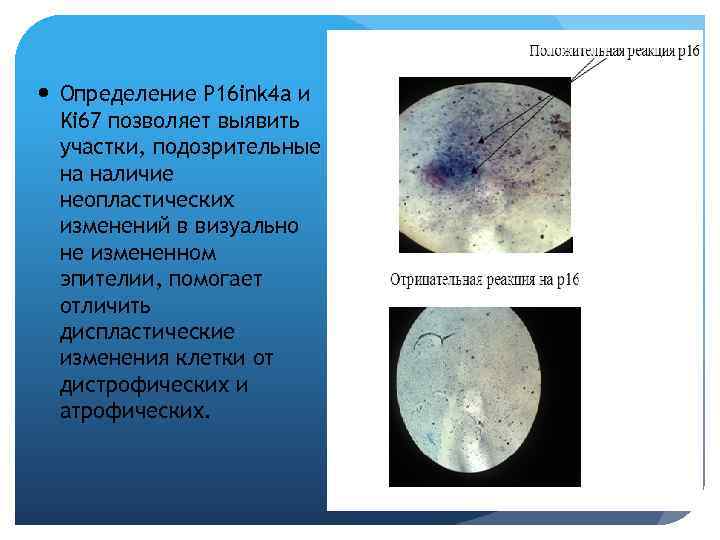 Определение P 16 ink 4 a и Ki 67 позволяет выявить участки, подозрительные на наличие неопластических изменений в визуально не измененном эпителии, помогает отличить диспластические изменения клетки от дистрофических и атрофических.
Определение P 16 ink 4 a и Ki 67 позволяет выявить участки, подозрительные на наличие неопластических изменений в визуально не измененном эпителии, помогает отличить диспластические изменения клетки от дистрофических и атрофических.
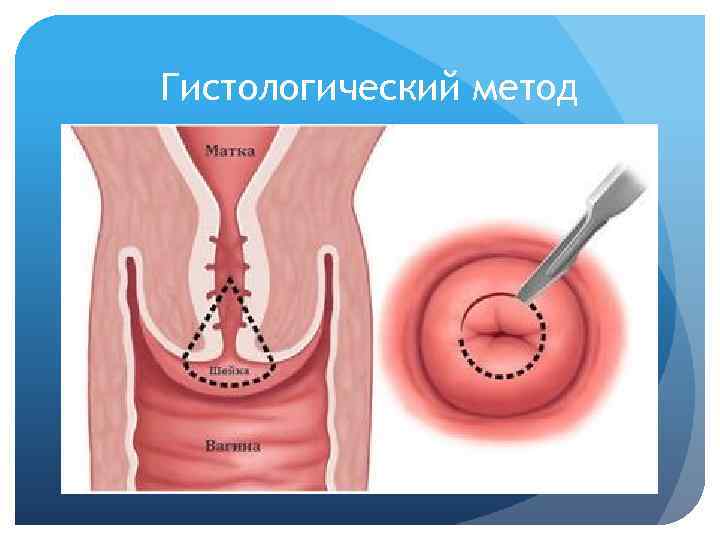 Гистологический метод
Гистологический метод
 Оптико-электронное сканирование (Tru. Screen) Наконечник зона содержит электроды для измерения сопротивления ткани и источники света для измерения оптических свойств ткани. Преимущество метода – моментальный результат при высокой чувствительности и специфичности (80 -90%).
Оптико-электронное сканирование (Tru. Screen) Наконечник зона содержит электроды для измерения сопротивления ткани и источники света для измерения оптических свойств ткани. Преимущество метода – моментальный результат при высокой чувствительности и специфичности (80 -90%).
 Профилактика Первичная Вторичная -система мер по выявлению - цервикальный факторов риска развития скрининг РШМ и их устранения. Вакцинация!
Профилактика Первичная Вторичная -система мер по выявлению - цервикальный факторов риска развития скрининг РШМ и их устранения. Вакцинация!
 Вакцинация ① Квадривалентная против ВПЧ 6, 11, 16, 18 -ого типов, содержащая адъювант алюминия гидроксифосфат- сульфат аморфный Гардасил (100% защита от развития cin 2/3, рака in situ, интраэпителиальной неоплазии вульвы и влагалища) ② Бивалентная против ВПЧ 16, 18 -ого типа, содержащая адъювант AS 04 Церварикс (100% эффективность в отношении цервикальной инфекции, персистирующей на протяжении как минимум 12 месяцев)
Вакцинация ① Квадривалентная против ВПЧ 6, 11, 16, 18 -ого типов, содержащая адъювант алюминия гидроксифосфат- сульфат аморфный Гардасил (100% защита от развития cin 2/3, рака in situ, интраэпителиальной неоплазии вульвы и влагалища) ② Бивалентная против ВПЧ 16, 18 -ого типа, содержащая адъювант AS 04 Церварикс (100% эффективность в отношении цервикальной инфекции, персистирующей на протяжении как минимум 12 месяцев)
 Лечение Медикаментозные Деструктивные Аблативные Эксцизионные
Лечение Медикаментозные Деструктивные Аблативные Эксцизионные
 Аблативные (патологическая ткань во время операции разрушается) : • Диатермокоагуляция • Криодеструкция и лазерная вапоризация Условия для выполнения: Ø Четкая визуализация переходной зоны Ø Отсутствие расхождения между гистологическим (биопсия), цитологическим диагнозом и кольпоскопической картиной поражения Ø Отсутствие поражения в цервикальном канале ( цитология, соскоб) Ø Исключен РШМ
Аблативные (патологическая ткань во время операции разрушается) : • Диатермокоагуляция • Криодеструкция и лазерная вапоризация Условия для выполнения: Ø Четкая визуализация переходной зоны Ø Отсутствие расхождения между гистологическим (биопсия), цитологическим диагнозом и кольпоскопической картиной поражения Ø Отсутствие поражения в цервикальном канале ( цитология, соскоб) Ø Исключен РШМ
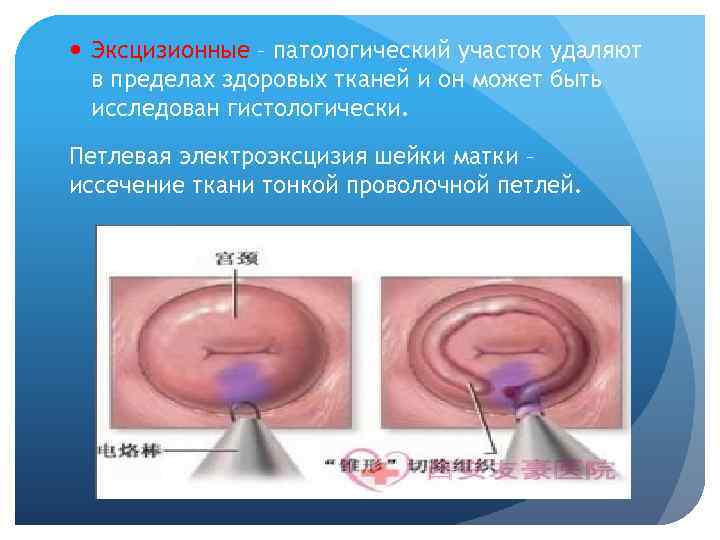 Эксцизионные – патологический участок удаляют в пределах здоровых тканей и он может быть исследован гистологически. Петлевая электроэксцизия шейки матки – иссечение ткани тонкой проволочной петлей.
Эксцизионные – патологический участок удаляют в пределах здоровых тканей и он может быть исследован гистологически. Петлевая электроэксцизия шейки матки – иссечение ткани тонкой проволочной петлей.
 Тактика ведения больной зависит от возраста, общего состояния и клинической стадии рака. На стадии 1 А: При микроинвазии (до 1 мм) до 30 лет возможно выполнение широкой и высокой конизации При инвазии до 3 мм – экстирпация матки ( до 45 лет – без придатков) При инвазии 3 -5 мм – расширенная экстирпация матки с придатками В возрасте старше 50 лет показано выполнение экстирпации матки В стадиях 1 В – 2 А женщинам репродуктивного возраста проводят комбинированное лечение (операция + лучевая терапия)
Тактика ведения больной зависит от возраста, общего состояния и клинической стадии рака. На стадии 1 А: При микроинвазии (до 1 мм) до 30 лет возможно выполнение широкой и высокой конизации При инвазии до 3 мм – экстирпация матки ( до 45 лет – без придатков) При инвазии 3 -5 мм – расширенная экстирпация матки с придатками В возрасте старше 50 лет показано выполнение экстирпации матки В стадиях 1 В – 2 А женщинам репродуктивного возраста проводят комбинированное лечение (операция + лучевая терапия)
 Медикаментозная терапия: Иммуномодулирующая терапия (подавляет репликацию вируса, усиливает защитные механизмы иммунной системы) Препараты: имихимод, изопринозин, гроприносин, панавир, галавит, виферон. Панавир – при ряде вирусных инфекций, в частности ВПЧ и герпетической. В комбинированных схемах лечения показало высокую эффективность, составляющую от 79 до 92%
Медикаментозная терапия: Иммуномодулирующая терапия (подавляет репликацию вируса, усиливает защитные механизмы иммунной системы) Препараты: имихимод, изопринозин, гроприносин, панавир, галавит, виферон. Панавир – при ряде вирусных инфекций, в частности ВПЧ и герпетической. В комбинированных схемах лечения показало высокую эффективность, составляющую от 79 до 92%
 Спасибо за внимание!
Спасибо за внимание!


