b855945aa5e1499eb97b23f8baaa9b55.ppt
- Количество слайдов: 102

Роль фармакоэкономики и фармакоэпидемиологии в обеспечении доступности и качества лекарственной помощи Ягудина Роза Исмаиловна доктор фармац. наук, профессор Зав. лабораторией фармакоэкономики ММА им. И. М. Сеченова Ташкент, 18 октября 2007 г.
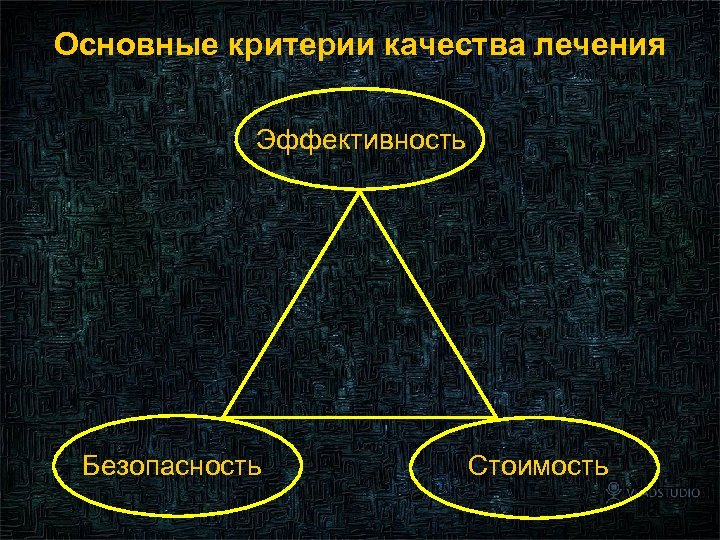
Основные критерии качества лечения Эффективность Безопасность Стоимость 2
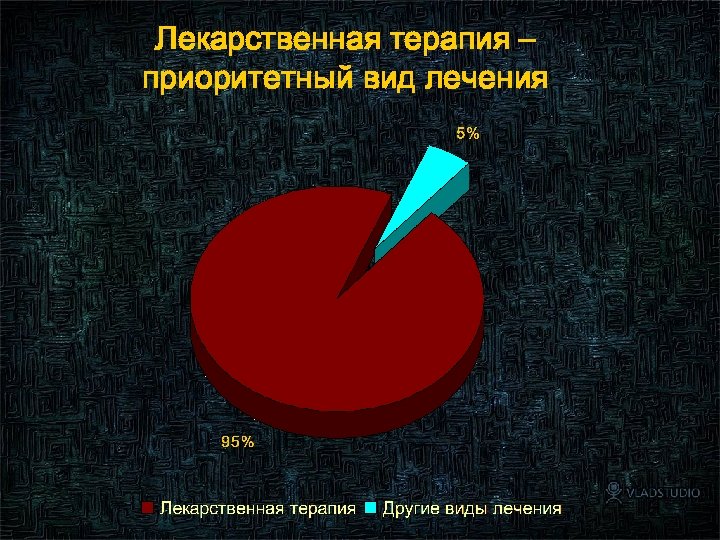
Лекарственная терапия – приоритетный вид лечения 3
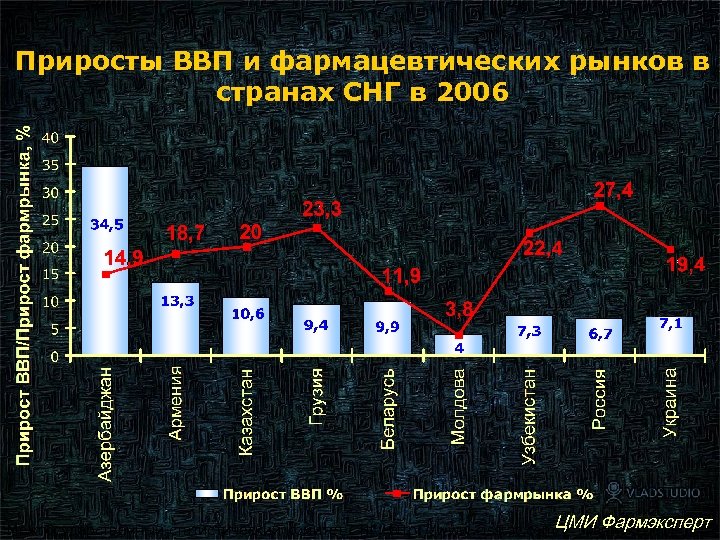
Приросты ВВП и фармацевтических рынков в странах СНГ в 2006 4 ЦМИ Фармэксперт Межгосударственный статистический комитет СНГ: http: //www. cisstat. com/, Фармэксперт

Инфраструктура рынков стран СНГ и России в отношении количества торговых марок, МНН и производителей по итогам 1 полугодия 2007 г. 5 ЦМИ Фармэксперт Мониторинг розничный продаж и госпитальных закупок в странах СНГ, Фармэксперт
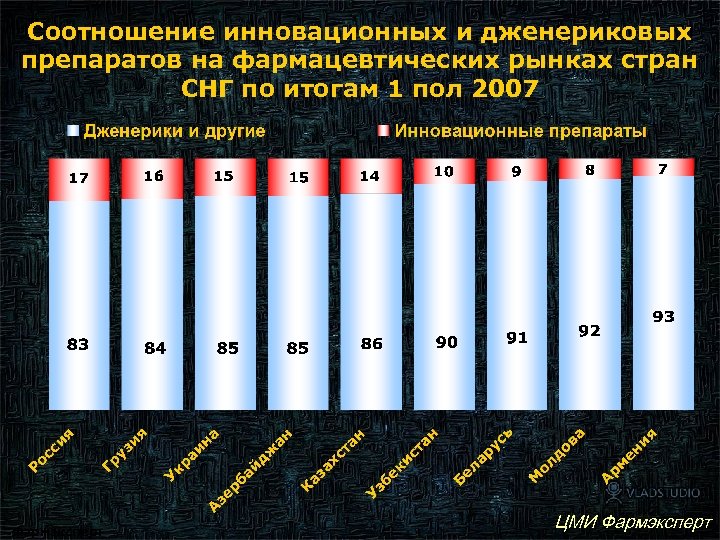
Соотношение инновационных и дженериковых препаратов на фармацевтических рынках стран СНГ по итогам 1 пол 2007 Фармэксперт ЦМИ Фармэксперт
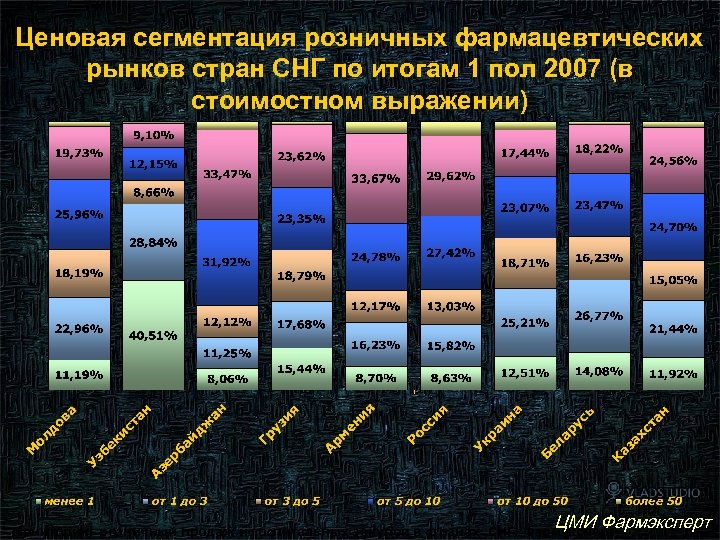
Ценовая сегментация розничных фармацевтических рынков стран СНГ по итогам 1 пол 2007 (в стоимостном выражении) 7 ЦМИ Фармэксперт Мониторинг розничный продаж и госпитальных закупок в странах СНГ, Фармэксперт
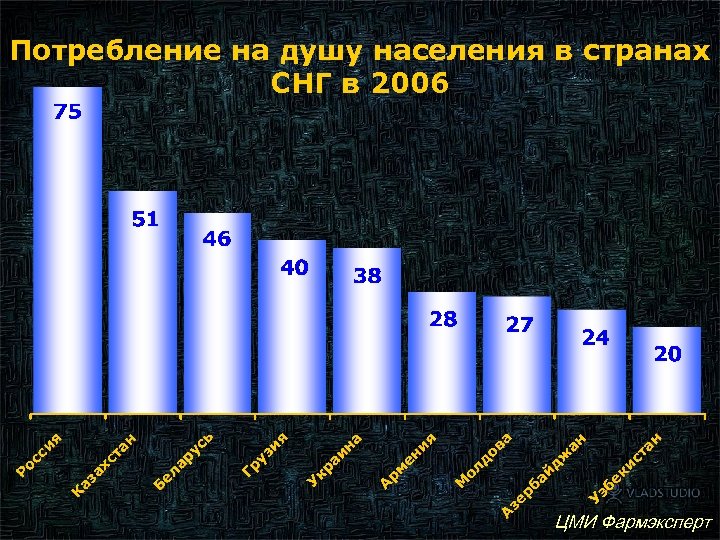
Потребление на душу населения в странах СНГ в 2006 ЦМИ Фармэксперт

9
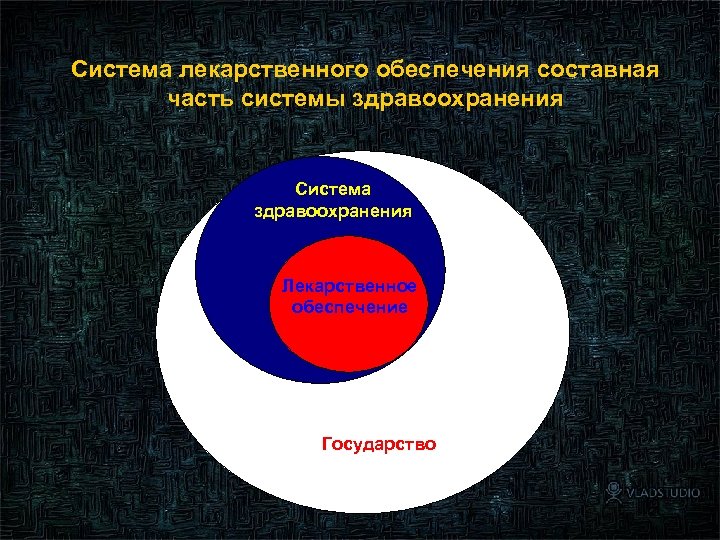
Система лекарственного обеспечения составная часть системы здравоохранения Система здравоохранения Лекарственное обеспечение Государство 10

Факторы, влияющие на систему лекарственного обеспечения • Экономические (бюджеты, выделяемые на закупку ЛС, покупательская способность населения) • Неэкономические (система регулирования, ассортимент ЛС, система информирования и пр. ) 11

Финансирование здравоохранения не достаточно ни в одной стране мира Эта отрасль способна поглотить любые ресурсы без адекватных результатов Н. Мелянченко. Реформа здравоохранения России. Иллюзии и реальность 12

Рациональное использование ЛС Правильное ЛС для Правильного пациента в Правильной дозе в Правильное время по Правильной цене 13

Развитие концепции рационального использования ЛС • Перечень основных ЛС – 40 –е г. – Норвегия, 60 -е г. – Куба и т. д. – 1975 г. – 28 сессия ВАЗ – концепция основных ЛС (основные ЛС – ЛС, необходимые для профилактики и лечения наиболее распространенных заболеваний) – 1977 г. – Первый перечень основных ЛС ВОЗ – 1981 г. – Программа по основным ЛС ВОЗ – 1985 г. – Конференция экспертов по рациональному использованию ЛС (Найроби) • Формулярная система (основа – принципы доказательной медицины) 14

Развитие концепции рационального использования ЛС в России • Перечень жизненно важных ЛС – Первый перечень утвержден в 1992 г. , с 1995 г. Перечни формируются по МНН • Формулярная система – С 1993 г. По 1998 г. – проект РФМ, – С 1999 г. – Формулярная система. Федеральное руководство по использованию ЛС • Программа ДЛО – 2005 г. (перечни, ценообразование, контроль) 15

Внедрение новых дорогостоящих ЛС продлевает жизнь • Диффузная В-крупноклеточная лимфосаркома (ДБККЛ) • Для терапии ДБККЛ рекомендуют использовать CHOP, R-CHOP и м. NHL- BFM-90 • Затраты на диагностику ДБККЛ были рассчитаны исходя из стандартного протокола обследования, применяемого в ГНЦ РАМН, и составили 54 340 р. • Затраты на лечение были оценены как сумма затрат на ЛС для цитостатической терапии, ЛС для сопроводительной терапии и затрат на пребывание пациентов в стационаре. • Стоимость полного курса полихимиотерапии (без учета обследования) для одного пациента с ДБККЛ составила для CHOP 30576, 40 р. , для R-CHOP - 646 278, 40 р. и для м. NHL- BFM - 90 - 708 911, 39 р 16

Внедрение новых ЛС – изменение результатов лечения • Анализ структуры затрат показал, что при добавлении к курсу CHOP «Мабтеры» 96% затрат приходится на стоимость этого ЛС и только 4% на остальные ЛС и пребывание пациентов в стационаре • Лечение ДБККЛ более эффективным курсом ПХТ R-CHOP требует дополнительных финансовых затрат в размере приблизительно 600 тыс. руб. на один дополнительный продленный год жизни. 17

Конфликт интересов? 18
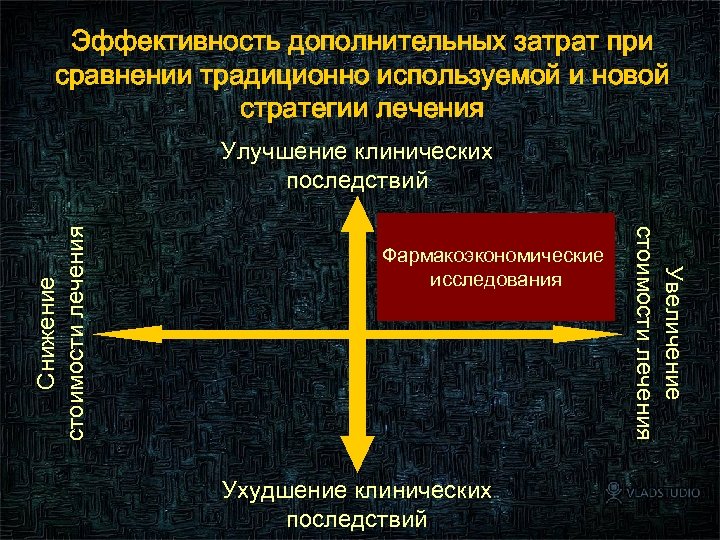
Эффективность дополнительных затрат при сравнении традиционно используемой и новой стратегии лечения Фармакоэкономические исследования Ухудшение клинических последствий Увеличение стоимости лечения Снижение стоимости лечения Улучшение клинических последствий 19

Для рационального использования ограниченных ресурсов необходимо применять результаты фармакоэкономических и фармакоэпидемиологических исследований

Где и как экономическая оценка используется как элемент принятия решений? • 1993: Австралия и Новая Зеландия • 1995 -1996: Канада – Онтарио (рекомендации с 1991) и Британская Колумбия • Конец 90 х: Европа и США – Бельгия, Дания, Финляндия, Франция, Италия, Португалия, Великобритания (Англия и Уэльс), США (страховые компании) • 2000 -2005: Норвегия, Шотландия, Швеция, Нидерланды, а также страны Центральной и Восточной Европы – Чехия, Эстония, Венгрия, Латвия, Словения, Литва, Россия 21

Фармакоэкономические исследования: • Фармакоэкономика изучает в сравнительном плане соотношение между затратами и эффективностью, безопасностью, качеством жизни при альтернативных схемах лечения (профилактики) заболевания 22

Барьеры для лекарственных средств при включении в списки льготного обеспечения Допуск к программам возмещения и воздействие на услуги производителей Затраты эффективность Безопасность, эффективность и качество « 4 -й барьер» « 5 -й барьер» 23

Строгость требований к ФЭ данным 24

«Об организации работы по формированию перечня лекарственных средств, отпускаемых по рецептам врача (фельдшера) при оказании дополнительной бесплатной медицинской помощи отдельным категориям граждан, имеющих право на получение государственной социальной помощи» Приказ МЗи. СР РФ от 15 февраля 2006 г. № 93 2. Перечень формируется с учетом предложений субъектов обращения лекарственных средств, органов управления здравоохранением субъектов РФ, ученых и специалистов в сфере здравоохранения, содержащие сведения о: – Результатах фармакоэкономических исследований 5. Перечень формируется на основании: – Результатов фармакоэкономических исследований лекарственного средства в пределах одной фармакотерапевтической группы в соответствии с общепринятыми методиками оценки экономической эффективности применения препарата 25
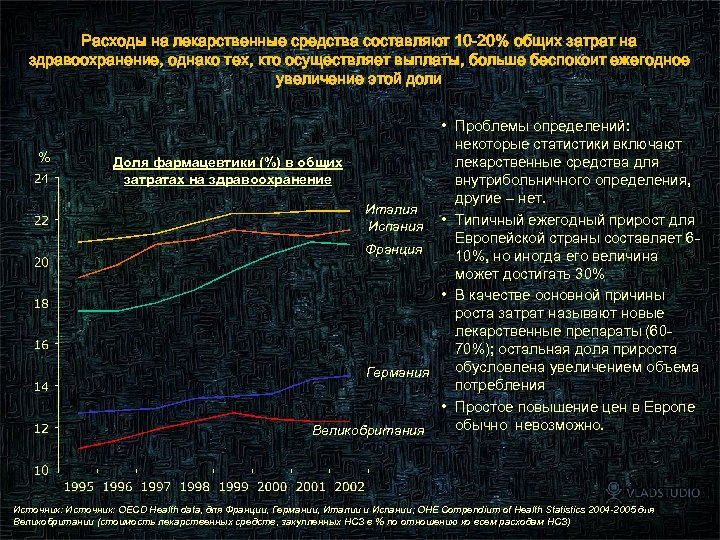
Расходы на лекарственные средства составляют 10 -20% общих затрат на здравоохранение, однако тех, кто осуществляет выплаты, больше беспокоит ежегодное увеличение этой доли % • Проблемы определений: некоторые статистики включают лекарственные средства для Доля фармацевтики (%) в общих затратах на здравоохранение внутрибольничного определения, другие – нет. Италия Испания • Типичный ежегодный прирост для Европейской страны составляет 6 Франция 10%, но иногда его величина может достигать 30% • В качестве основной причины роста затрат называют новые лекарственные препараты (6070%); остальная доля прироста обусловлена увеличением объема Германия потребления • Простое повышение цен в Европе обычно невозможно. Великобритания 26 Источник: OECD Health data, для Франции, Германии, Италии и Испании; OHE Compendium of Health Statistics 2004 -2005 для Великобритании (стоимость лекарственных средств, закупленных НСЗ в % по отношению ко всем расходам НСЗ)
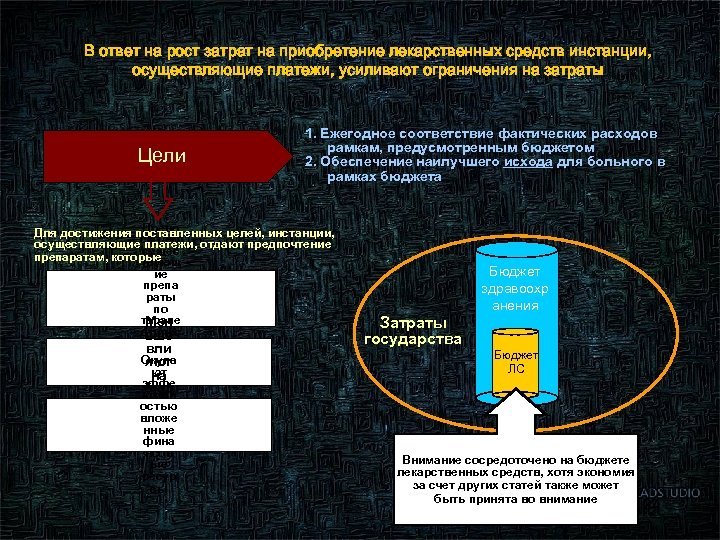
В ответ на рост затрат на приобретение лекарственных средств инстанции, осуществляющие платежи, усиливают ограничения на затраты Цели 1. Ежегодное соответствие фактических расходов рамкам, предусмотренным бюджетом 2. Обеспечение наилучшего исхода для больного в рамках бюджета Прево Для достижения поставленных целей, инстанции, сходят осуществляющие платежи, отдают предпочтение сущес препаратам, которые твующ ие препа раты по терапе Мен втичес ьше кому вли эффек Окупа яют ту ют на эффе бюд ктивн жет остью вложе нные фина нсов ые ресур сы Бюджет здравоохр анения Затраты государства Бюджет ЛС Внимание сосредоточено на бюджете лекарственных средств, хотя экономия за счет других статей также может быть принята во внимание 27

Планирование исследования • Определение позиции исследования • Определение альтернативной медицинской технологии • Установление критериев эффективности • Обоснование метода анализа • Методология учета затрат • Необходимость дисконтирования • Анализ чувствительности • Представление результатов 28

Какие фармакоэкономические исследования можно проводить? • Проспективные • Ретроспективные • С использованием моделирования • Комбинированные 29

Уровень доказательности клинических исследований A. Доказательства получены в проспективных рандомизированных исследованиях B. Доказательства получены в проспектвных, но не рандомизирванных исследованиях C. Доказательства получены в ретроспективных нерндомизированных исследованиях D. Доказательства получены в исследовании на ограниченном числе пациентов E. Доказательства получены на отдельных пациентах 30

Уровень доказательности клинических исследований • Мета-анализ (Meta-analysis) и Систематический обзор (Systematic review) – в этих исследованиях обобщаются и анализируются результаты рандомизированных клинических исследований 31

Стандартизированные методы фармакоэкономического анализа: • анализ «минимизация затрат» • анализ «затраты – эффективность» • анализ «затраты - полезность» • анализ «затраты - выгода» • моделирование • стоимость болезни • готовность платить 32 38
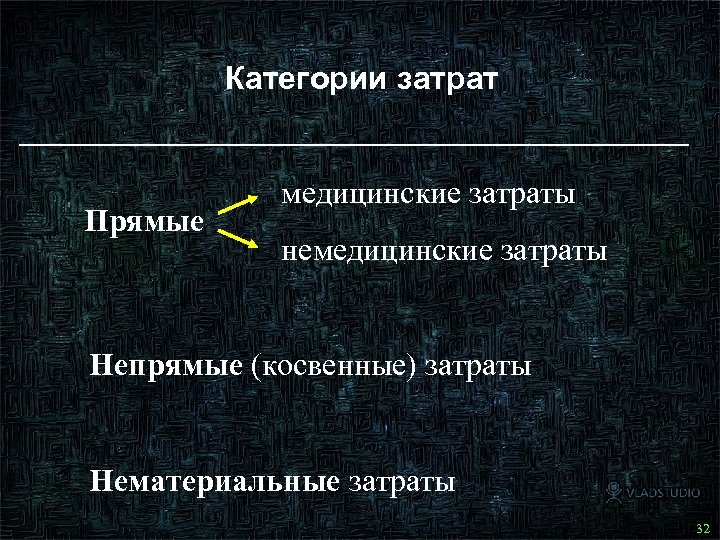
Категории затрат Прямые медицинские затраты немедицинские затраты Непрямые (косвенные) затраты Нематериальные затраты 33 32

Категории затрат Прямые медицинские затраты (непосредственные затраты на лечение): • лекарственные средства • лабораторные и диагностические исследования • визиты к врачу • врачебные манипуляции (операции) и иные лечебные процедуры 34 33

Категории затрат Прямые немедицинские затраты (накладные расходы): • питание или лечебная диета • транспортировка пациента • пребывание на больничной койке • спецодежда и материалы 35 34

Категории затрат Непрямые затраты (расходы, связанные со снижением или утратой трудоспособности пациентом и/или лиц, осуществляющих уход за ним): • оплата больничного листа • материальные издержки (потеря в заработке), связанные со снижением или утратой трудоспособности пациентом 36 35

Категории затрат Нематериальные затраты (субъективно оцениваемые пациентом различные стороны лечения, влияющие на его самочувствие и качество жизни): • физические, психические, когнитивные и сексуальные способности пациента, а также эмоциональные и социальные стороны его самочувствия Оценка качества жизни осуществляется с помощью различных опросников, которые должны обладать достаточной надеж 37 ностью и валидностью 36

Обозначения в расчетах: • прямые медицинские и немедицинские затраты – DC (direct cost) • непрямые затраты – IC (indirect cost) • эффективность лечения – Ef (Effectiveness of treatment) • полезность лечения – B (Benefit of treatment) • выгодность лечения – Ut (Utility of treatment) 38 39

Анализ «минимизация затрат» (cost minimization analysis – CMA) Используется для сравнения разницы стоимости двух и более альтернативных методов лечения, при условии, что эти методы по своей клинической эффективности являются равноценными Данные о терапевтической эффективности изучаемых методов берутся из литературных источников и результатов клинических исследований. 39 40

Методы анализа. Анализ «минимизация затрат» CMA = DC 1 – DC 2 Прямые немедицинские затраты (кол-во дней в стационаре) Прямые медицинские затраты 1 2 (стоимость лечения или препарата) 40 41

Методы анализа. Анализ «минимизация затрат» CMA = (DC 1 + IC 1) - (DC 2 + IC 2) Непрямые затраты (недополучение заработной платы) Прямые немедицинские затраты (кол-во дней в стационаре) Прямые медицинские затраты 1 2 (стоимость лекарственных средств) 41 42
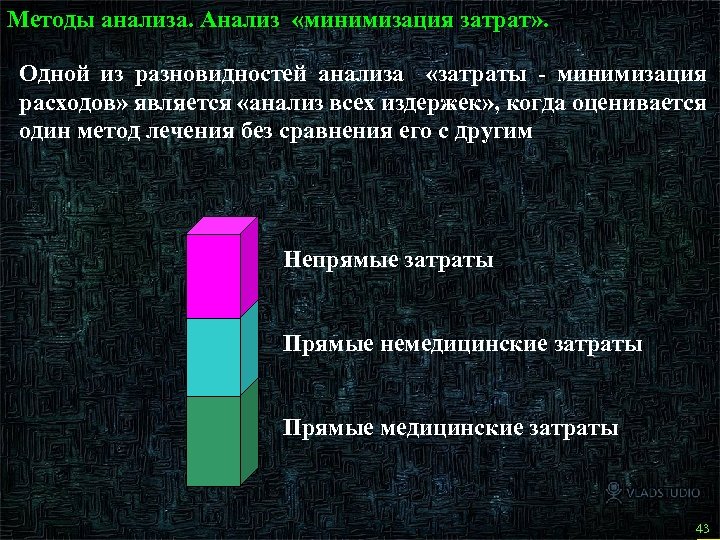
Методы анализа. Анализ «минимизация затрат» . Одной из разновидностей анализа «затраты - минимизация расходов» является «анализ всех издержек» , когда оценивается один метод лечения без сравнения его с другим Непрямые затраты Прямые немедицинские затраты Прямые медицинские затраты 42 43

Методы анализа Анализ «затраты - эффективность» (cost effectiveness analysis – CEA) Применяется для сравнения разницы стоимости двух и более альтернативных методов лечения, а так же различий в их клинической эффективности. Позволяет определить те виды лечения, которые будут наиболее экономически целесообразны ввиду их большей клинической эффективности. Как правило, для этого метода используются критерии клинической эффективности, выраженные в «натуральных» единицах (например, мм рт. ст. при оценке снижения артериального давления, ммоль/л при определении уровня холестерина, а также в продолжительности жизни). 43 45

Анализ затраты - эффективность Соst – effectiveness analysis (CEA) Медицинское вмешательство никогда не является экономически эффективным само по себе! Только § При наличии определенной/ых альтернатив § При определенных показаниях § В определенной группе пациентов § Для определенной перспективы 44

Традиционно используемые критерии эффективности § Выживаемость § Работоспособность § Инвалидизация § Симптомы заболевания § Клинические параметры 45

Клинические параметры § § § Концентрация гемоглобина в крови Скорость оседания эритроцитов Размеры опухоли в см Общая эффективность лечения Число случаев проявления токсичности Создают возможность быстро оценить параметр и провести исследование в кратчайшие сроки, Не дают информации • о других конечных точках лечения • о побочных эффектах лечения • о качестве жизни пациентов 46
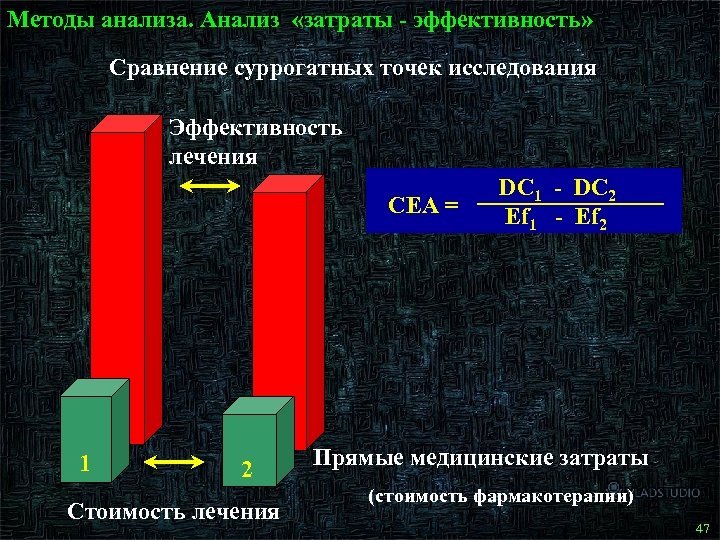
Методы анализа. Анализ «затраты - эффективность» Сравнение суррогатных точек исследования Эффективность лечения CEA = 1 2 Стоимость лечения DC 1 - DC 2 Ef 1 - Ef 2 Прямые медицинские затраты (стоимость фармакотерапии) 47 47
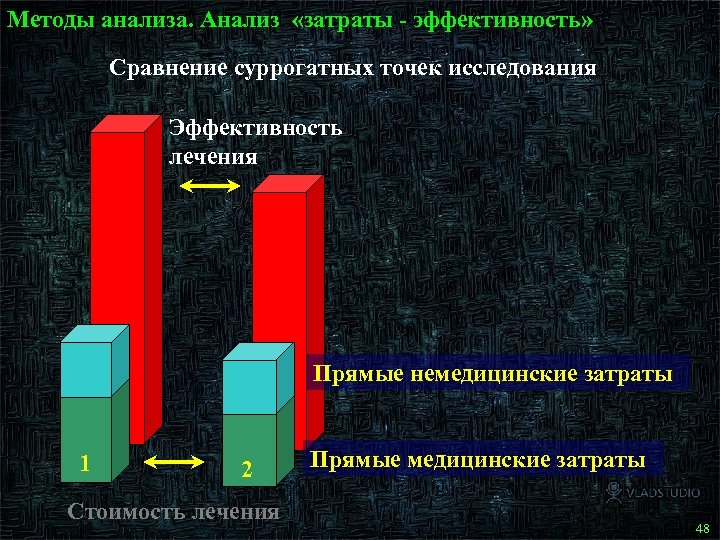
Методы анализа. Анализ «затраты - эффективность» Сравнение суррогатных точек исследования Эффективность лечения Прямые немедицинские затраты 1 2 Стоимость лечения Прямые медицинские затраты 48 48
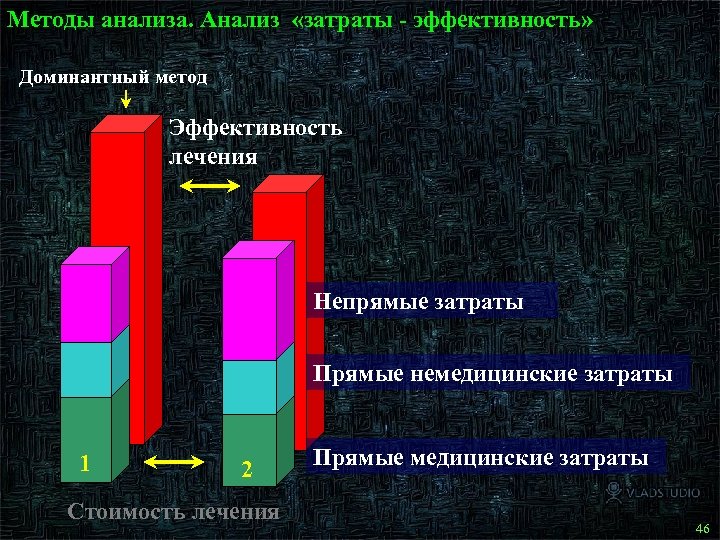
Методы анализа. Анализ «затраты - эффективность» Доминантный метод Эффективность лечения Непрямые затраты Прямые немедицинские затраты 1 2 Стоимость лечения Прямые медицинские затраты 49 46
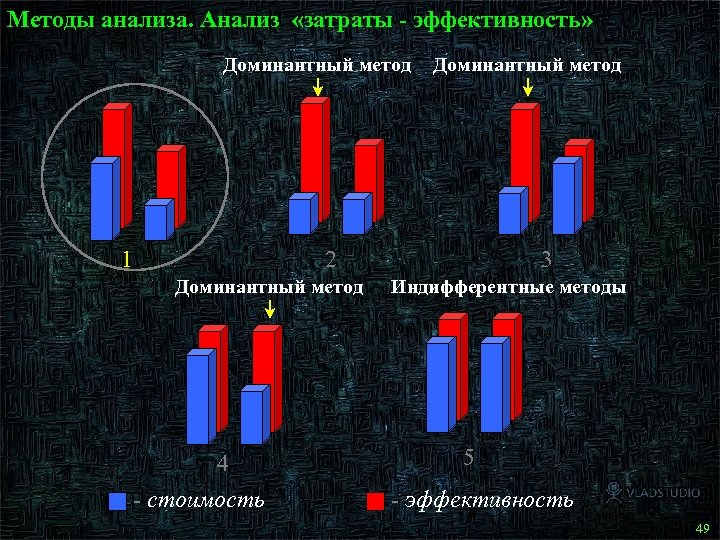
Методы анализа. Анализ «затраты - эффективность» Доминантный метод 1 Доминантный метод 2 Доминантный метод 4 - стоимость 3 Индифферентные методы 5 - эффективность 50 49
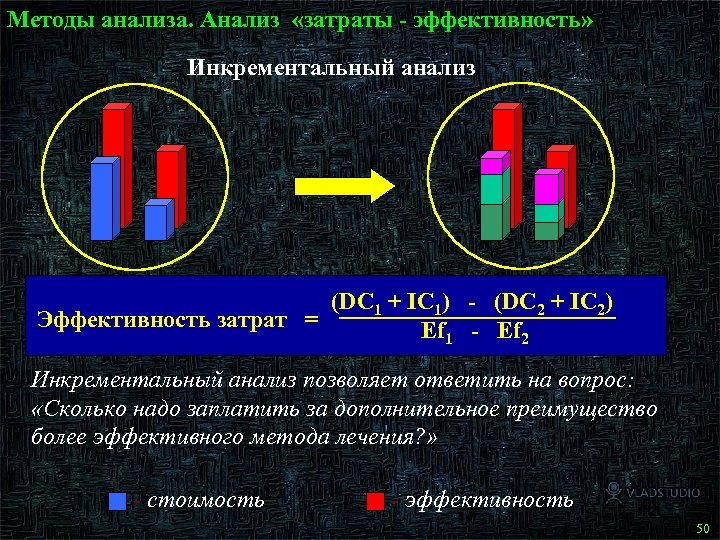
Методы анализа. Анализ «затраты - эффективность» Инкрементальный анализ (DC 1 + IC 1) - (DC 2 + IC 2) Эффективность затрат = Ef 1 - Ef 2 Инкрементальный анализ позволяет ответить на вопрос: «Сколько надо заплатить за дополнительное преимущество более эффективного метода лечения? » - стоимость - эффективность 51 50

Методы анализа. Анализ «затраты - эффективность» . Подсчет сохраненных лет жизни (формула Weinstein - Stason) C/E = ( Crx + Cse - Cmorb + Crxle) / (Yle + Ymorb - Yse) где C/E – стоимость сохраненного года жизни благодаря лечению; Crx – стоимость основного лечения на протяжении жизни; Cse – стоимость лечения побочных эффектов изучаемого лекарственного средства; Cmorb – экономия затрат в связи с ожидаемым снижением смертности от основной патологии; Crxle – стоимость лечения другой патологии в связи с ожидаемым увеличением продолжительности жизни; Yle – увеличение продолжительности жизни вследствие снижения смертности от основной патологии; Ymorb – увеличение качества жизни вследствие снижения заболеваемости от основной патологии и выраженное в количестве лет жизни; Yse – снижение качества жизни из-за побочных эффектов 52 основной терапии выраженное в количестве лет жизни. 51

Методы анализа Анализ «затраты - полезность» (cost utility analysis – CUA) Применяется для определения соотношения стоимости лечения к его полезности. Основной задачей метода является охарактеризовать особенности и качество предстоящих лет жизни, ожидаемых в результате лечения. В данном виде анализа клинический эффект терапии переводится в плоскость его полезности. Под полезностью понимают количественные величины, отражающие субъективные предпочтения индивидов (врачей, пациентов) в отношении исходов или способов лечения заболевания в условиях неопределенности. Показатели полезности носят прогностический характер. 53 53

Методы анализа. Анализ «затраты - полезность» Первый этап – определение количественной субъективной прогностической оценки состояния здоровья Методы количественной оценки прогностического состояния здоровья: • рейтинговые шкалы (rating scales) • способ сравнения временных затрат (time rade-off); • стандартный игровой метод (standart gamble); Все представленные методы носят гипотетический характер. Полученные значения результатов любого из этих методов лежат в интервале от 0, 00 до 1, 00. 54 54

Методы анализа. Анализ «затраты - полезность» Второй этап – вычисление показателя полезности QALY Показатель QALY (quality adjusted life years) представляет собой условную единицу, соответствующую одному году продленной жизни с абсолютным ее качеством (1, 00). Вместо абсолютного качества жизни в расчеты подставляют количественные значения оценки состояния здоровья, полученные на первом этапе. Кроме этого учитывается и временной промежуток для которого производится расчет: QALY = прогностический показатель состояния здоровья (0, 00 – 1, 00) временной интервал, для которого производится расчет (количество лет) 55 55

56 57
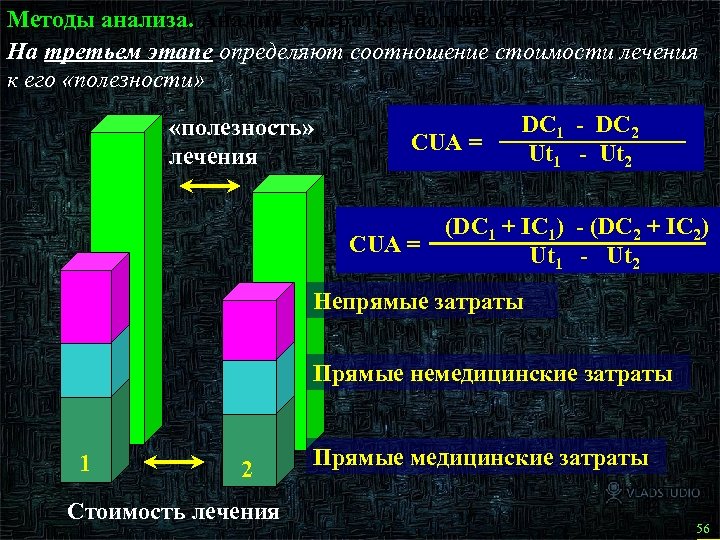
Методы анализа. Анализ «затраты - полезность» . На третьем этапе определяют соотношение стоимости лечения к его «полезности» «полезность» лечения CUA = DC 1 - DC 2 Ut 1 - Ut 2 (DC 1 + IC 1) - (DC 2 + IC 2) Ut 1 - Ut 2 Непрямые затраты Прямые немедицинские затраты 1 2 Стоимость лечения Прямые медицинские затраты 57 56

Методы анализа Анализ «затраты - выгода» (cost benefit analysis – CBA) Применяется для определения финансовой выгоды по отношению к затратам. Данный вид анализа сходен с СЕА в том, что оценивает как стоимость лечения, так и его клинический эффект, однако, эффективность метода выражаются не в «натуральных» единицах, а в денежном эквиваленте. Иными словами СВА позволяет подсчитать финансовую выгоду при использовании того или иного метода лечения. Использование CBA оправдано для сравнения эффективности различных программ здравоохранения на уровне принятия решений. Представление результатов лечения в денежном эквиваленте не всегда выполнимо в силу этических соображений и значительной биологической вариабельности некоторых результатов. 58 58

Концепция допустимых барьеров стоимости лечения (thresholds) • Оценка стоимости болезни • Определение QALY с последующей оценкой предпочтений пациентами • Допустимый барьер определяется бюджетом на здравоохранение и зависит от ВВП • Наиболее часто «приемлемые вложения» отражают затраты на гемодиализ • Допустимые барьеры представляются в виде таблиц • Отражают статьи затрат специфических программ (по типу СД) 59

Концепция допустимых барьеров стоимости лечения (thresholds) Страна Допустимый барьер затрат на год сохраненной качественной жизни (QALY) Австралия 42 000 – 76 000 AUS $ Канада 20 000 – 100 000 CAN $ Нидерланды 20 000 Euro Швеция 500 000 SEK Великобритания 30 000 £ США 50 000 – 100 000 US $ Bengt Jonsson. Changing health environment: the challenge to demonstrate cost 60 effectiveness of new compounds. J of Pharmaco. Economics, 2004

Анализ стоимости болезни Cost of illness (Co. I) • описание совокупности затрат в связи с осуществлением лечебно-диагностических мероприятий какого-либо заболевания; • анализ не учитывает эффективность оказанной медицинской помощи; • представляет собой базисную экономическую оценку заболевания, необходимую для принятия решений по распределению ресурсов здравоохранения; • необходим для выявления заболеваний, несущих наибольший экономический ущерб; • дает полезную информацию о характере затрат и помогает сфокусировать последующие экономические исследования на том, что вызывает наибольшие расходы.

Данные, необходимые для анализа • эпидемиологические данные ЛПУ, региона, страны и т. п. (заболеваемость, статистика по обращаемости, госпитализированная заболеваемость); • демографические данные (рождаемость, смертность) • количество дней нетрудоспособности по б/листу; • количество дней госпитализации; • количество дней нетрудоспособности родителей по уходу за больным ребенком; • последствия детской заболеваемости (снижение физического развития, снижение психоэмоционального развития, снижение способности к обучению).

Анализ стоимости болезни • Оценка стоимости болезни может быть общей или иметь разную степень детализации: – детализация по отдельным видам расходов; – детализация стоимости по тяжести заболевания, полу, возрасту больных и т. п. • Можно рассчитать: – Co. I отдельного больного – Co. I средняя по конкретному заболеванию для данного ЛПУ – Co. I средняя по конкретному заболеванию для разных ЛПУ города, региона, страны и т. п.

Расчет стоимости койко/дня Стоимость стоимость лечения Дни госпитализации Drummond M. et al. , 1999

Соотношение прямых и непрямых затрат Заболевания ОРВИ (США) в год Прямые затраты $1 -2 млрд. Непрямые затраты $10 -15 млрд. (80 -90%) Грипп (Германия) 1 б-ной/год $87, 1 $958 (91%) ХОБЛ (Великобритания) в год £ 817, 5 млн. £ 84, 2 млн. (10%) АГ (США) в год $16, 2 млрд. $2, 7 млрд. (15%) ОИМ (Швеция) 1 б/год $7, 540 $9, 590 (55%) Эректильная дисф. (Великобр. ) £ 44, 9 млн. £ 2, 2 млн. (4%) Шизофрения (Великобритания) £ 172, 5 млн. £ 2, 8 млрд. (99%)

Моделирование • Способ изучения различных объектов, процессов или явлений, основанный на использовании моделей, представляющих собой формализованное описание изучаемого объекта • Используется при невозможности получить в исследовании реальные данные, необходимые для экономического анализа 66

Моделирование используется • В случаях, когда в клинических исследованиях не изучались отдаленные или опосредованные результаты лечения • При переносе/экстраполяции результатов экономического анализа из страны в страну • При необходимости сделать заключение о целесообразности применения медицинских вмешательств у пациентов, не включавшихся ранее в исследования • В случаях, когда отсутствуют сравнительные исследования тех лекарственных или нелекарственных методов лечения, которые предполагается сравнивать в экономическом анализе • В случаях, когда клинические исследования отсутствуют (и стоит ли их проводить? ) 67

Виды моделирования • Построение древа решений – Есть два альтернативных варианта с различной вероятностью исходов – Известна вероятность каждого из исходов при обоих вариантах – Известна (рассчитана) стоимость при каждом из вариантов • Модель Маркова – Строится вместо чрезмерно разветвленных деревьев – Основана на предположении, что болезнь представляет из себя цепь определенных состояний (фаз) – На протяжении болезни человек последовательно переходит из одного состояния в другое, т. е. учитывается временной фактор – Известна вероятность перехода из одного состояния в другое на протяжении определенного временного периода – Вероятность перехода из одного состояния в другое не зависит от предыдущих переходов (отсутствие «памяти» ) – Длительность временных циклов зависит от особенностей болезни и предлагаемого лечения 68

Моделирование Преимущества • Дешево • Помогает восполнить пробелы, связанные с отсутствием достоверных данных Недостатки • Основано на данных, взятых из различных источников • В существенной мере базируется на предположениях • Недостаточно достоверно 69

70 59
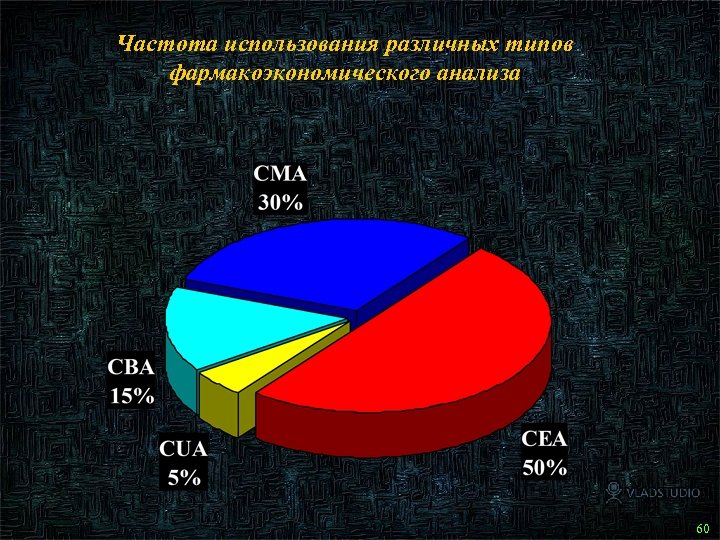
Частота использования различных типов фармакоэкономического анализа 71 60

Факторы переноса (transferability) фармакоэкономических исследований • Характеристики системы здравоохранения • Методологические характеристики • Характеристики популяции 72

Абсолютные и относительные цены в здравоохранении Абсолютные цены • Измерение p. H желудка стоит в Германии – 11%, в Швеции – 130%, в Швейцарии – 121% по отношению к стоимости этого исследования в Великобритании Относительные цены • Стоимость одного дня в ОРИТ по отношению к гастроскопии – Австралия – 6, 1 – Италия – 2, 5 – Россия – 3, 5 VSCR - 2006 73

Влияние различных факторов при переносе фармакоэкономических исследований из одной страны в другую делает их недостоверными Важно! Развивать собственные исследования 74

Интерпретация результатов анализа • Экономический анализ не дает готовых рецептов • Экономический анализ только помогает принимать более целесообразные клинические и управленческие решения • Экономический анализ дает нам конкретную цифру, сколько нужно вложить, чтобы получить желаемый результат; • Возможность вложений определяется реальной экономической ситуацией. 75
Экономичное использование КТ

Основная целевая аудитория результатов фармакоэкономического анализа

Учреждения и организации здравоохранения • оптимизация расходов за счет применения новых технологий • сокращение сроков госпитализации и перевод больных на этап амбулаторного лечения и наблюдения • снижение затрат, прежде всего, прямых медицинских и немедицинских

Практические врачи и пациенты • выбор оптимальных схем лечения с учетом их стоимости, эффективности и влияния на качество жизни • сокращение сроков временной и уменьшение стойкой утраты трудоспособности • снижение всех видов затрат, в том числе и нематериальных

Органы управления здравоохранением различного уровня • клинико-экономическая оценка мед. программ • влияние на стратегию принятия решений, в том числе и по управлению финансовыми потоками • учет при составлении перечня жизненно важных ЛС и создании формуляров

Страховые компании • клинико-экономическая экспертиза мед. вмешательств • контроль за целесообразностью расходов

Фармацевтические компании • в маркетинговой политике для продвижения препаратов на фармацевтическом рынке • при создании новых препаратов для определения их экономического позиционирования

Общество в целом • уменьшение затрат путем их оптимизации • снижение заболеваемости, инвалидности и смертности при многих социально значимых заболеваниях • повышение уровня здоровья нации, качества жизни и средней ее продолжительности

Фармакоэпидемиология и фармакоэкономика являются мощными инструментами, способными приносить пользу пациентам и здравоохранению только тогда, когда их методы применяются адекватным образом. 84

Великобритания На доступ к лекарственным средствам влияют фармакоэкономические оценки NICE, хотя и в различной степени Рекомендации предназначены для профессиональных медработников, пациентов и лиц, на попечении которых они находятся; регламент имеет своей целью помощь в принятии решений по лечению § Рекомендации НЕ ОБЯЗАТЕЛЬНЫ для выполнения, однако оказывают большое влияние на врачей, делающих назначения § Регламент готовится независимыми группами, работающими совместно с другими организациями (например, ассоциациями пациентов, Королевскими медицинскими колледжами и НСЗ) • Если схема лечения утверждается NICE, финансирование должно предоставляться, по крайней мере, ограниченному числу больных во всех регионах § Если рекомендация NICE отрицательная, она немедленно принимается к исполнению большинством организаций, связанных с НСЗ Рекомендации NICE могут включать: Ограничения, распространяющиеся на определенный круг пациентов (например, использование ингибиторов циклооксигеназы 2 у пациентов с риском перфорации, изъязвлений и кровотечения в анамнезе) Полное одобрение (например, рекомендация фотодинамической терапии больным с возрастной влажной дистрофией желтого пятна) Ограничения применением препаратов только для второй или третьей линии терапии (например, использование глитазонов после отсутствия терапевтического эффекта от применения метформина и/или сульфомочевины) Полное исключение (например бетаинтерферона, по результатам клинических данных и анализа соотношения затрат эффективности, при лечении рассеянного 85 склероза)

Фармакоэпидемиология – раздел клинической фармакологии, изучающий применение лекарственных средств и их эффекты на уровне популяции или больших групп людей. Основной ее целью является способствовать рациональному применению наиболее эффективных и безопасных лекарственных средств.

Основные данные об эффективности и безопасности лекарственных средств должны быть получены из результатов клинических исследований, выполненных в соответствии с принципами медицины, основанной на доказательствах (Evidence Based Medicine). Наибольшего доверия заслуживают результаты крупных международных многоцентровых рандомизированных двойных «слепых» плацебо контролируемых клинических исследований. Их недостатки: - «идеальный» контингент пациентов далек от реального - ограничения по количеству пациентов - ограничения по времени проведения. 87 7
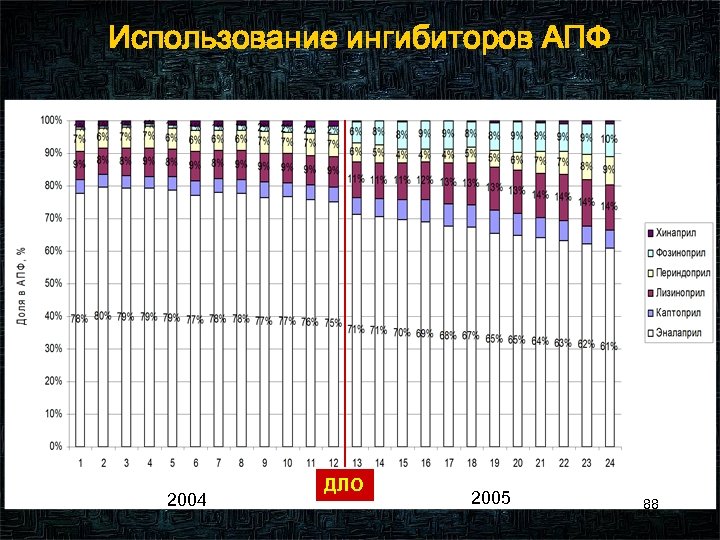
Использование ингибиторов АПФ 2004 ДЛО 2005 88
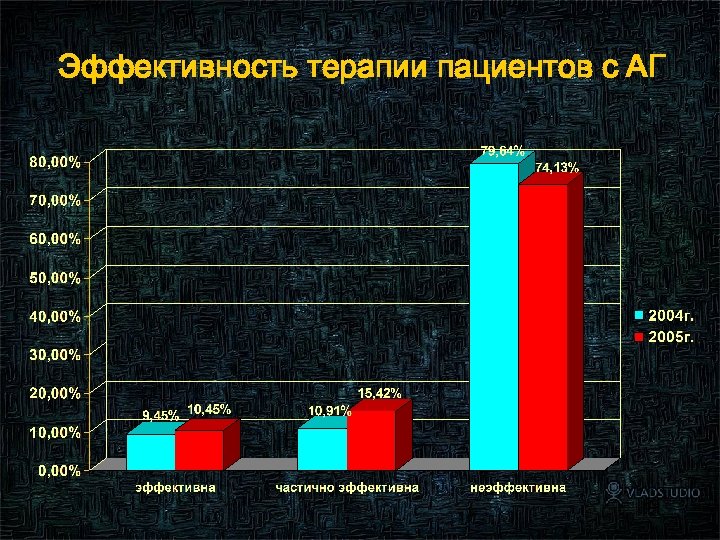
Эффективность терапии пациентов с АГ 89
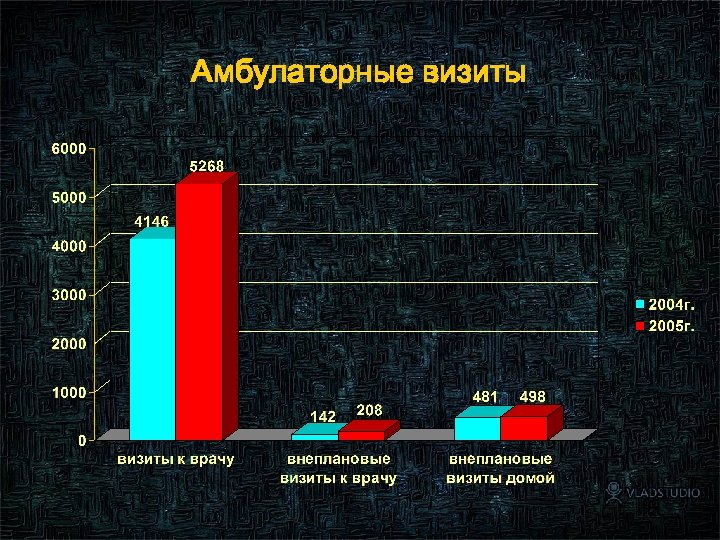
Амбулаторные визиты 90
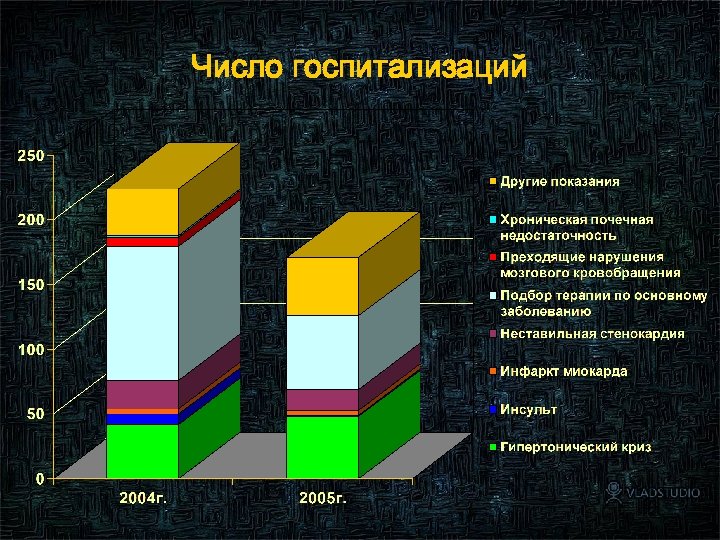
Число госпитализаций 91

Но эффективность – это только одна сторона проблемы Дуализм воздействия лекарственного средства 92

Фармакоэпидемиология НР • Среди пациентов, принимающих ЛП развиваются у 440%, а в общей популяции встречаются у 2 -3% людей Shear N. H. et al. , Drug Actions, Interactions, Reactions. 2000 • Серьезные осложнения составляют 6 -7% Дьюкс М. 1998 • По частоте летальности занимают 4 место Shear N. H. et al. , Drug Actions, Interactions, Reactions. 2000 93

Финансовые затраты, связанные с НР • в США – от 30 до 130 миллиардов $ ежегодно Johnson JA, Bootman JL. Arch Intern Med 1995; 155: 1949 -56 • в Швейцарии - 70 -100 млн. швейцарских франков ежегодно Fattinger K. et al. , Br. J. Clin. Pharmacol. , 2000 • составляют 5, 5 -17% от общих затрат на здравоохранение Moore N. D. et al. Pharmacoepidemiology and Drug Safety, 1995 • в России эти затраты могут составлять от 0, 58 до 1, 8 млрд. $ 94

Гуманитарные катастрофы, связанные с применением ЛП Растворитель диэтиленгликоль для сульфаниламида (1937) Талидомид (1961) Церивастатин (1983 – 2001) Амедицин Прокталол (1994) Терфенадин и астемизол (2001) Фенфлурамин Метипранолол Вигабатрин Цизаприд Регистрация смертельных исходов у детей Фокомелия Рабдомиолиз Продположительная реакция идиосинкразии Глазо-слизисто-кожный синдром и склеротический перитонит Кардиотоксичность (удлинение интервала QT) Поражение клапанов сердца (через 24 года после регистрации) Увеит Нарушение полей зрения 95 Удлинение интервала QT
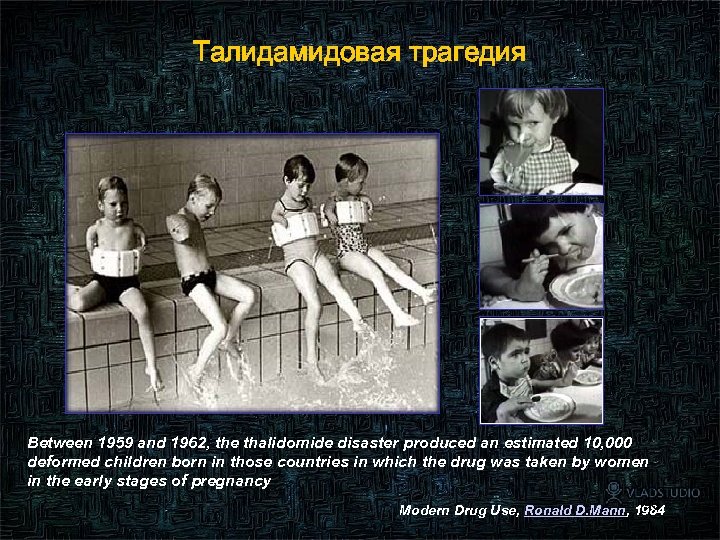
Талидамидовая трагедия Between 1959 and 1962, the thalidomide disaster produced an estimated 10, 000 deformed children born in those countries in which the drug was taken by women in the early stages of pregnancy 96 Modern Drug Use, Ronald D. Mann, 1984

Современные показания к назначению талидомида • Лепра • Бактериальный менингит J Infect Dis 2000; 182: 983 -987 • Тяжелые кожные проявления при саркоидозе Baughman R. P. et all. , 2002 Nguyen Y. T. et al. , 2004 Walter M. C. et al. , 2003 • Множественная и рефрактерная миелома Singhal S et al, N Engl J Med 1999 341: 1565 -1571 Barlogie B. et al, Blood 2000 96: 514 a Hideshima T et al, Blood 2000 96: 2943 -2950 • Синдром Лайелла J. Am. Board Fam. Pract. , Gregory A. 2000, 13(5): 364 -370 Clin. Exp. Dermatol. , Jarrett P. 1997, May; 22(3): 146 -147 The Symposium «Drug Actions, Interactions, Reactions» , Canada, Toronto, Int. J. Mol. Med. Paquet P. 1998, Feb; 1(2): 459 -462 Dermatol Clin Wolkenstein P. 2000 Jul; 18(3): 485 -495 97

Количество пациентов, которое необходимо включить в испытания для определения истинной частоты неожиданных эффектов ЛС Статистическая вероятность/ количество пациентов Частота 95% 90% 80% 63% 1/100 300 231 161 100 1/500 1152 805 500 1/1000 3000 2303 1610 1000 1/5000 11513 8048 5000 1/10000 30000 23026 16095 10000 1/50000 115130 80472 50000 98

Отзыв ЛС с фармрынка России за последние 10 лет • Всего отозвано: дозировок) 235 по МНН (514 с учетом лекформ и • По причине небезопасности: 8 Среди отозванных ЛС: – Астемизол – Терфенадин – Церивастатин – Ацетилсалициловая к-та (лекформы для детей) • По данным системы СС: 0 99

Коллегия Росздравнадзора «Об организации сбора и анализа информации о побочных эффектах применения лекарственных средств» 19 сентября 2007 г. • Актуализировать карту спонтанного сообщения о нежелательных реакциях лекарственных препаратов • Разработать форму периодического отчета о безопасности лекарственных средств, применяемых на территории России, предоставляемой фармацевтическими компаниями • Создать информационный раздел по безопасности лекарств на сайте www. roszdravnadzor. ru • Формализовать методологию анализа и принятия решений об ограничении медицинского использования лекарственных препаратов в связи с выявленными фактами нежелательных последствий их применения • Обеспечить информационный взаимообмен по вопросам безопасности с ВОЗ и зарубежными государственными центрами безопасности лекарств • Организовать систематическое проведение семинаров и циклов повышения квалификации по вопросам 100 безопасности лекарственных средств

Качественное обеспечение ЛС : ставит новые задачи Для фармакоэкономики - необходимость определить медицинскую технологию с оптимальным коэффициентом «затраты – эффективность» или «затраты – полезность» для рационального использования ресурсов здравоохранения и оптимального удовлетворения потребностей в фармакотерапии населения Для фармакоэпидемиологии Мониторинг безопасности ЛС Определение потребности в ЛС на различных уровнях Качественное обеспечение ЛС 101

Спасибо за внимание! Тошкент, 17 октября 2007 г. 102
b855945aa5e1499eb97b23f8baaa9b55.ppt