1. Конечный вариант (08.04.2014)-ЛЕКЦИЯ ПО ГИНЕКОЛОГИИ.pptx
- Количество слайдов: 188
 РОЛЬ ЭХОГРАФИИ В ДИАГНОСТИКЕ НАРУШЕНИЙ МЕНСТРУАЛЬНОГО ЦИКЛА д. м. н. Рязанов В. В. 1
РОЛЬ ЭХОГРАФИИ В ДИАГНОСТИКЕ НАРУШЕНИЙ МЕНСТРУАЛЬНОГО ЦИКЛА д. м. н. Рязанов В. В. 1
 НЕЙРОЭНДОКРИННАЯ РЕГУЛЯЦИЯ МЕНСТРУАЛЬНОГО ЦИКЛА 2
НЕЙРОЭНДОКРИННАЯ РЕГУЛЯЦИЯ МЕНСТРУАЛЬНОГО ЦИКЛА 2
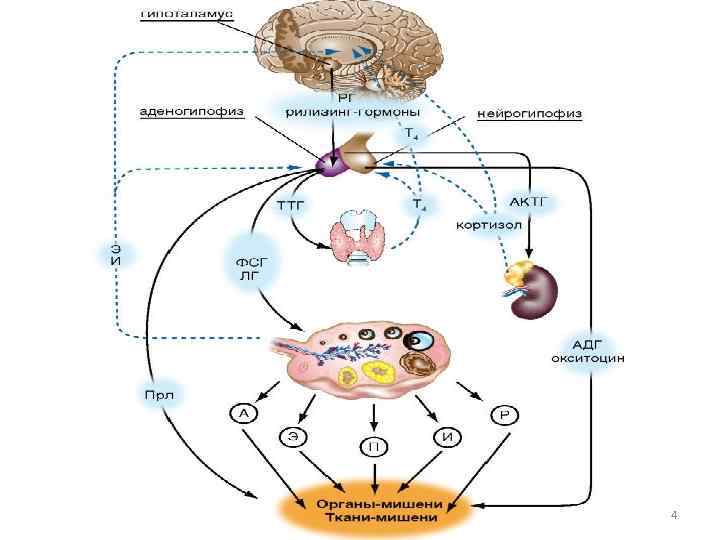
 Менструальный цикл - генетически детерминированные, циклически повторяющиеся изменения в организме женщины, особенно в звеньях репродуктивной системы, клиническим проявлением которых служат кровяные выделения из половых путей (менструация). Процессы, обеспечивающие нормальное течение менструального цикла, регулируются единой функционально-связанной нейроэндокринной системой, включающей центральные (интегрирующие) отделы, периферические (эффекторные) структуры, и промежуточные звенья. Функционирование репродуктивной системы обеспечивается генетически запрограммированным взаимодействием пяти основных уровней, каждый из которых регулируется вышележащими структурами по принципу прямой и обратной, положительной и отрицательной взаимосвязи. 3
Менструальный цикл - генетически детерминированные, циклически повторяющиеся изменения в организме женщины, особенно в звеньях репродуктивной системы, клиническим проявлением которых служат кровяные выделения из половых путей (менструация). Процессы, обеспечивающие нормальное течение менструального цикла, регулируются единой функционально-связанной нейроэндокринной системой, включающей центральные (интегрирующие) отделы, периферические (эффекторные) структуры, и промежуточные звенья. Функционирование репродуктивной системы обеспечивается генетически запрограммированным взаимодействием пяти основных уровней, каждый из которых регулируется вышележащими структурами по принципу прямой и обратной, положительной и отрицательной взаимосвязи. 3
 4
4
 I Первый (высший) уровень регуляции: кора головного мозга и экстрагипоталамические церебральные структуры (лимбическая система, гиппокамп, миндалевидное тело). В ответ на воздействие факторов внешней среды на кору головного мозга и экстрагипоталамические структуры происходят синтез, выделение и метаболизм нейротрансмиттеров и нейропептидов, которые влияют на синтез и выделение гормонов нейросекреторными ядрами гипоталамуса. 5
I Первый (высший) уровень регуляции: кора головного мозга и экстрагипоталамические церебральные структуры (лимбическая система, гиппокамп, миндалевидное тело). В ответ на воздействие факторов внешней среды на кору головного мозга и экстрагипоталамические структуры происходят синтез, выделение и метаболизм нейротрансмиттеров и нейропептидов, которые влияют на синтез и выделение гормонов нейросекреторными ядрами гипоталамуса. 5
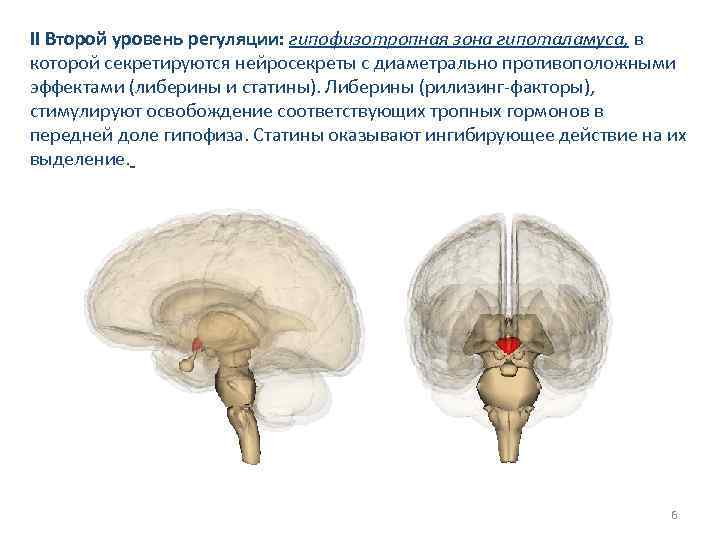 II Второй уровень регуляции: гипофизотропная зона гипоталамуса, в которой секретируются нейросекреты с диаметрально противоположными эффектами (либерины и статины). Либерины (рилизинг-факторы), стимулируют освобождение соответствующих тропных гормонов в передней доле гипофиза. Статины оказывают ингибирующее действие на их выделение. 6
II Второй уровень регуляции: гипофизотропная зона гипоталамуса, в которой секретируются нейросекреты с диаметрально противоположными эффектами (либерины и статины). Либерины (рилизинг-факторы), стимулируют освобождение соответствующих тропных гормонов в передней доле гипофиза. Статины оказывают ингибирующее действие на их выделение. 6
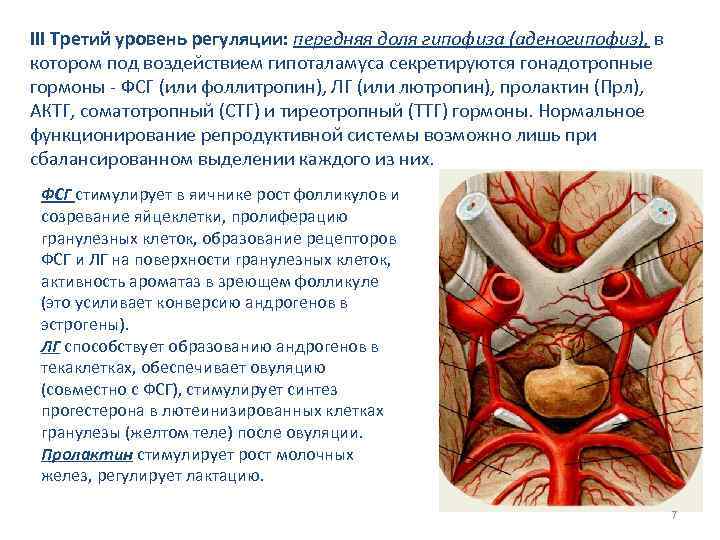 III Третий уровень регуляции: передняя доля гипофиза (аденогипофиз), в котором под воздействием гипоталамуса секретируются гонадотропные гормоны - ФСГ (или фоллитропин), ЛГ (или лютропин), пролактин (Прл), АКТГ, соматотропный (СТГ) и тиреотропный (ТТГ) гормоны. Нормальное функционирование репродуктивной системы возможно лишь при сбалансированном выделении каждого из них. ФСГ стимулирует в яичнике рост фолликулов и созревание яйцеклетки, пролиферацию гранулезных клеток, образование рецепторов ФСГ и ЛГ на поверхности гранулезных клеток, активность ароматаз в зреющем фолликуле (это усиливает конверсию андрогенов в эстрогены). ЛГ способствует образованию андрогенов в текаклетках, обеспечивает овуляцию (совместно с ФСГ), стимулирует синтез прогестерона в лютеинизированных клетках гранулезы (желтом теле) после овуляции. Пролактин стимулирует рост молочных желез, регулирует лактацию. 7
III Третий уровень регуляции: передняя доля гипофиза (аденогипофиз), в котором под воздействием гипоталамуса секретируются гонадотропные гормоны - ФСГ (или фоллитропин), ЛГ (или лютропин), пролактин (Прл), АКТГ, соматотропный (СТГ) и тиреотропный (ТТГ) гормоны. Нормальное функционирование репродуктивной системы возможно лишь при сбалансированном выделении каждого из них. ФСГ стимулирует в яичнике рост фолликулов и созревание яйцеклетки, пролиферацию гранулезных клеток, образование рецепторов ФСГ и ЛГ на поверхности гранулезных клеток, активность ароматаз в зреющем фолликуле (это усиливает конверсию андрогенов в эстрогены). ЛГ способствует образованию андрогенов в текаклетках, обеспечивает овуляцию (совместно с ФСГ), стимулирует синтез прогестерона в лютеинизированных клетках гранулезы (желтом теле) после овуляции. Пролактин стимулирует рост молочных желез, регулирует лактацию. 7
 IV Четвёртый уровень регуляции: яичники, которые выполняют две основные функции: 1. Генеративная функция – в яичниках происходят циклические рост и созревание фолликулов, созревание яйцеклетки. 2. Гормональная функция –яичники синтезируют половые стероиды (эстрогенов, андрогенов, прогестерона). Основной морфофункциональной единицей яичника является фолликул. К началу пубертатного периода яичники содержат около 400 000 премордиальных фолликулов. Только около 400 созревают и овулируют в течении репродуктивного периода жизни, подавляющее число подвергается атрезии. В норме рост фолликулов непрерывный, необратимый процесс, заканчивающийся либо овуляцией, либо атрезией, и начинается за 90 дней до овуляции. В течении периода созревания фолликул проходит следующие степени зрелости : премордиальный, первичный (преантральный), вторичный (антральный) и зрелый (преовуляторный, доминантный). Яичниковый цикл состоит из двух фаз: фолликулярной и лютеиновой. Фолликулярная фаза начинается после менструации, связана с ростом и созреванием фолликулов и оканчивается овуляцией. Лютеиновая фаза занимает промежуток после овуляции до начала менструации и связана с образованием, развитием и регрессом желтого тела, клетки которого секретируют прогестерон. 8
IV Четвёртый уровень регуляции: яичники, которые выполняют две основные функции: 1. Генеративная функция – в яичниках происходят циклические рост и созревание фолликулов, созревание яйцеклетки. 2. Гормональная функция –яичники синтезируют половые стероиды (эстрогенов, андрогенов, прогестерона). Основной морфофункциональной единицей яичника является фолликул. К началу пубертатного периода яичники содержат около 400 000 премордиальных фолликулов. Только около 400 созревают и овулируют в течении репродуктивного периода жизни, подавляющее число подвергается атрезии. В норме рост фолликулов непрерывный, необратимый процесс, заканчивающийся либо овуляцией, либо атрезией, и начинается за 90 дней до овуляции. В течении периода созревания фолликул проходит следующие степени зрелости : премордиальный, первичный (преантральный), вторичный (антральный) и зрелый (преовуляторный, доминантный). Яичниковый цикл состоит из двух фаз: фолликулярной и лютеиновой. Фолликулярная фаза начинается после менструации, связана с ростом и созреванием фолликулов и оканчивается овуляцией. Лютеиновая фаза занимает промежуток после овуляции до начала менструации и связана с образованием, развитием и регрессом желтого тела, клетки которого секретируют прогестерон. 8
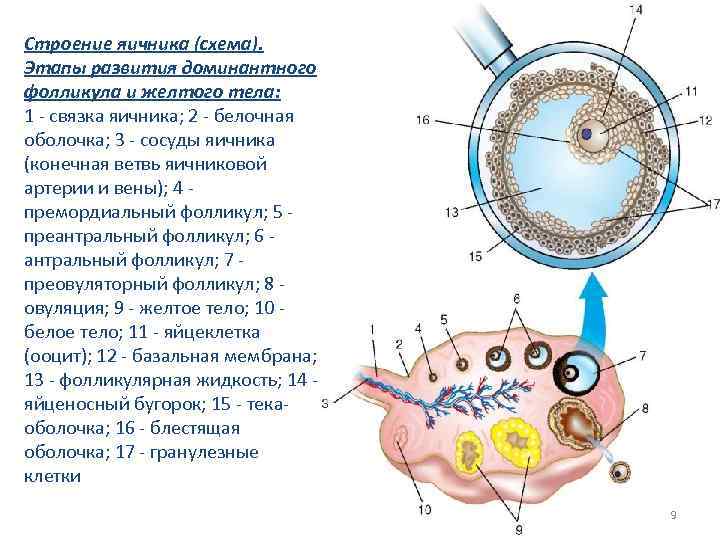 Строение яичника (схема). Этапы развития доминантного фолликула и желтого тела: 1 - связка яичника; 2 - белочная оболочка; 3 - сосуды яичника (конечная ветвь яичниковой артерии и вены); 4 премордиальный фолликул; 5 преантральный фолликул; 6 антральный фолликул; 7 преовуляторный фолликул; 8 овуляция; 9 - желтое тело; 10 белое тело; 11 - яйцеклетка (ооцит); 12 - базальная мембрана; 13 - фолликулярная жидкость; 14 яйценосный бугорок; 15 - текаоболочка; 16 - блестящая оболочка; 17 - гранулезные клетки 9
Строение яичника (схема). Этапы развития доминантного фолликула и желтого тела: 1 - связка яичника; 2 - белочная оболочка; 3 - сосуды яичника (конечная ветвь яичниковой артерии и вены); 4 премордиальный фолликул; 5 преантральный фолликул; 6 антральный фолликул; 7 преовуляторный фолликул; 8 овуляция; 9 - желтое тело; 10 белое тело; 11 - яйцеклетка (ооцит); 12 - базальная мембрана; 13 - фолликулярная жидкость; 14 яйценосный бугорок; 15 - текаоболочка; 16 - блестящая оболочка; 17 - гранулезные клетки 9
 V Пятый уровень регуляции: органы-мишени: матка, маточные трубы, слизистая оболочка влагалища, а также молочные железы, волосяные фолликулы, кости, жировая ткань, ЦНС, которые чувствительные к колебаниям уровня половых стероидов. 10
V Пятый уровень регуляции: органы-мишени: матка, маточные трубы, слизистая оболочка влагалища, а также молочные железы, волосяные фолликулы, кости, жировая ткань, ЦНС, которые чувствительные к колебаниям уровня половых стероидов. 10
 Физиологические изменения в матке и яичниках на протяжение менструального цикла у женщины репродуктивного возраста со средней продолжительностью 28 дней 11
Физиологические изменения в матке и яичниках на протяжение менструального цикла у женщины репродуктивного возраста со средней продолжительностью 28 дней 11
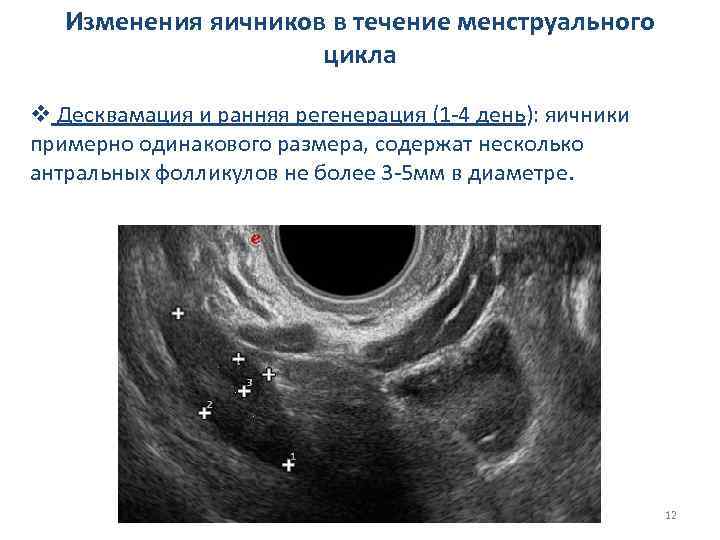 Изменения яичников в течение менструального цикла v Десквамация и ранняя регенерация (1 -4 день): яичники примерно одинакового размера, содержат несколько антральных фолликулов не более 3 -5 мм в диаметре. 12
Изменения яичников в течение менструального цикла v Десквамация и ранняя регенерация (1 -4 день): яичники примерно одинакового размера, содержат несколько антральных фолликулов не более 3 -5 мм в диаметре. 12
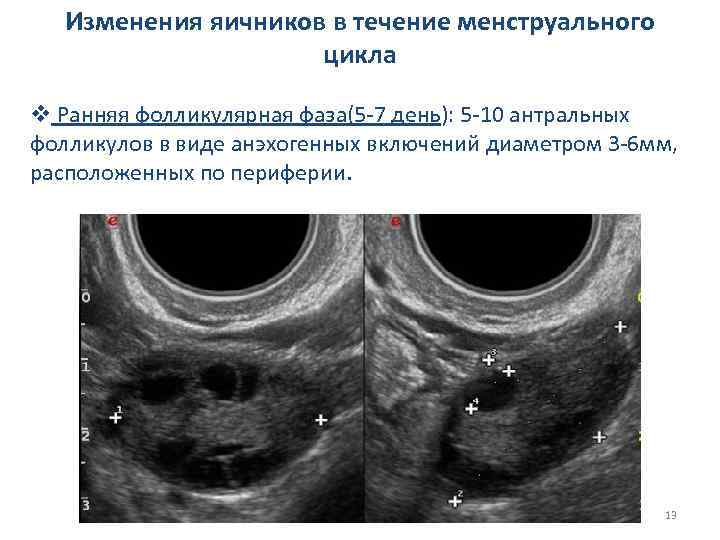 Изменения яичников в течение менструального цикла v Ранняя фолликулярная фаза(5 -7 день): 5 -10 антральных фолликулов в виде анэхогенных включений диаметром 3 -6 мм, расположенных по периферии. 13
Изменения яичников в течение менструального цикла v Ранняя фолликулярная фаза(5 -7 день): 5 -10 антральных фолликулов в виде анэхогенных включений диаметром 3 -6 мм, расположенных по периферии. 13
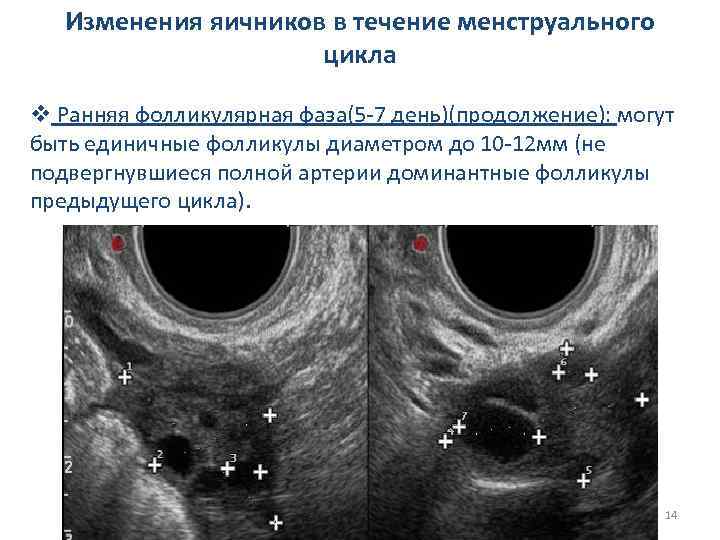 Изменения яичников в течение менструального цикла v Ранняя фолликулярная фаза(5 -7 день)(продолжение): могут быть единичные фолликулы диаметром до 10 -12 мм (не подвергнувшиеся полной артерии доминантные фолликулы предыдущего цикла). 14
Изменения яичников в течение менструального цикла v Ранняя фолликулярная фаза(5 -7 день)(продолжение): могут быть единичные фолликулы диаметром до 10 -12 мм (не подвергнувшиеся полной артерии доминантные фолликулы предыдущего цикла). 14
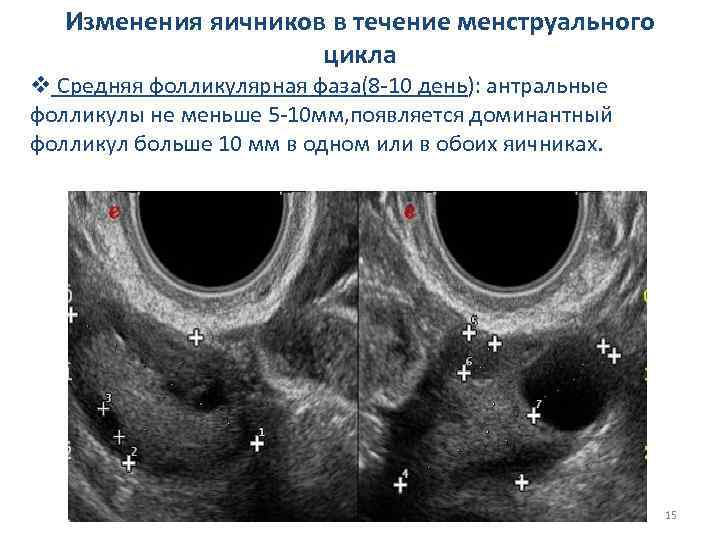 Изменения яичников в течение менструального цикла v Средняя фолликулярная фаза(8 -10 день): антральные фолликулы не меньше 5 -10 мм, появляется доминантный фолликул больше 10 мм в одном или в обоих яичниках. 15
Изменения яичников в течение менструального цикла v Средняя фолликулярная фаза(8 -10 день): антральные фолликулы не меньше 5 -10 мм, появляется доминантный фолликул больше 10 мм в одном или в обоих яичниках. 15
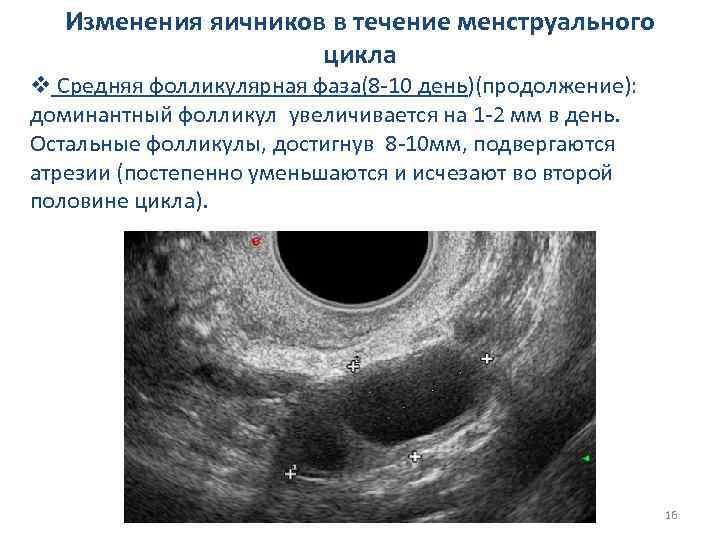 Изменения яичников в течение менструального цикла v Средняя фолликулярная фаза(8 -10 день)(продолжение): доминантный фолликул увеличивается на 1 -2 мм в день. Остальные фолликулы, достигнув 8 -10 мм, подвергаются атрезии (постепенно уменьшаются и исчезают во второй половине цикла). 16
Изменения яичников в течение менструального цикла v Средняя фолликулярная фаза(8 -10 день)(продолжение): доминантный фолликул увеличивается на 1 -2 мм в день. Остальные фолликулы, достигнув 8 -10 мм, подвергаются атрезии (постепенно уменьшаются и исчезают во второй половине цикла). 16
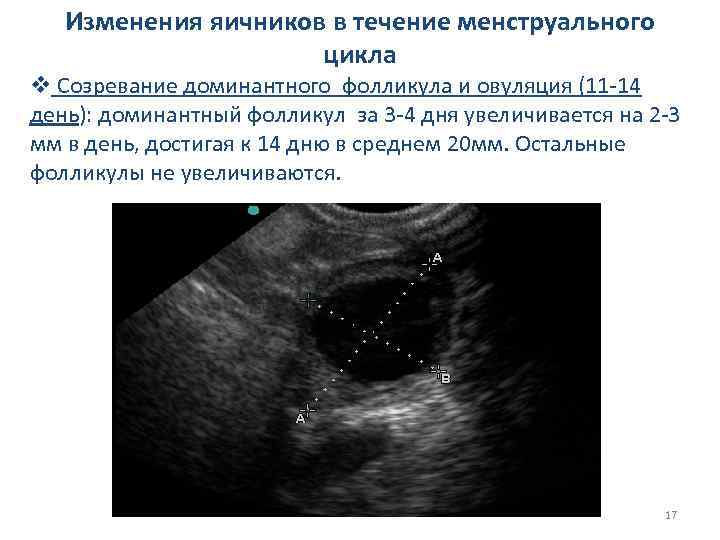 Изменения яичников в течение менструального цикла v Созревание доминантного фолликула и овуляция (11 -14 день): доминантный фолликул за 3 -4 дня увеличивается на 2 -3 мм в день, достигая к 14 дню в среднем 20 мм. Остальные фолликулы не увеличиваются. 17
Изменения яичников в течение менструального цикла v Созревание доминантного фолликула и овуляция (11 -14 день): доминантный фолликул за 3 -4 дня увеличивается на 2 -3 мм в день, достигая к 14 дню в среднем 20 мм. Остальные фолликулы не увеличиваются. 17
 Ультразвуковые признаки предстоящей овуляции ЯИЧНИКИ v Размер фолликула более 20 мм v. Определение кумулятивного тельца в пределах фолликула v. Появление зазубренной структуры по внутреннему контуру фолликула v. Наличие узкой гипоэхогенной зоны вокруг стенки фолликула v. Наличие цветного допплеровского сигнала по периферии Признаки не обладают достаточной достоверностью. 18
Ультразвуковые признаки предстоящей овуляции ЯИЧНИКИ v Размер фолликула более 20 мм v. Определение кумулятивного тельца в пределах фолликула v. Появление зазубренной структуры по внутреннему контуру фолликула v. Наличие узкой гипоэхогенной зоны вокруг стенки фолликула v. Наличие цветного допплеровского сигнала по периферии Признаки не обладают достаточной достоверностью. 18
 Ультразвуковые признаки произошедшей овуляции ЯИЧНИКИ v Отсутствие визуализации фолликула v. Определение спавшегося фолликула; кистозная область меньше, чем площадь наблюдаемого ранее фолликула v. Визуализация жёлтого тела v. Наличие цветного допплеровского сигнала по периферии жёлтого тела в виде кольца МАТКА v Признак «кольца» эндометрия v Расширение цервикального канала ДУГЛАСОВО ПРОСТРАНСТВО v Свободная жидкость 19
Ультразвуковые признаки произошедшей овуляции ЯИЧНИКИ v Отсутствие визуализации фолликула v. Определение спавшегося фолликула; кистозная область меньше, чем площадь наблюдаемого ранее фолликула v. Визуализация жёлтого тела v. Наличие цветного допплеровского сигнала по периферии жёлтого тела в виде кольца МАТКА v Признак «кольца» эндометрия v Расширение цервикального канала ДУГЛАСОВО ПРОСТРАНСТВО v Свободная жидкость 19
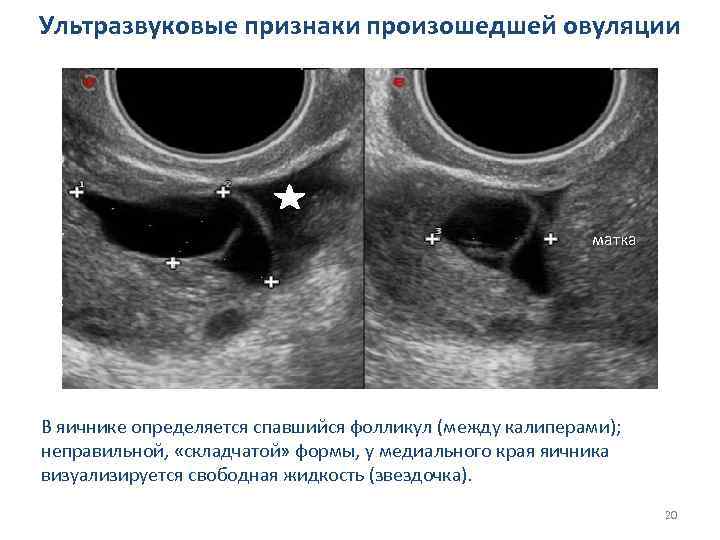 Ультразвуковые признаки произошедшей овуляции матка В яичнике определяется спавшийся фолликул (между калиперами); неправильной, «складчатой» формы, у медиального края яичника визуализируется свободная жидкость (звездочка). 20
Ультразвуковые признаки произошедшей овуляции матка В яичнике определяется спавшийся фолликул (между калиперами); неправильной, «складчатой» формы, у медиального края яичника визуализируется свободная жидкость (звездочка). 20
 Изменения яичников в течение менструального цикла v Ранняя лютеиновая фаза = формирование жёлтого тела (1518 день): 1. образовавшееся жёлтое тело в размерах меньше предшествовавшего ему доминантного фолликула; 2. неправильной формы; 3. с неровными контурами; 4. стенка неравномерной толщины; 5. разноообразная внутренняя эхоструктура различной эхогенности. 21
Изменения яичников в течение менструального цикла v Ранняя лютеиновая фаза = формирование жёлтого тела (1518 день): 1. образовавшееся жёлтое тело в размерах меньше предшествовавшего ему доминантного фолликула; 2. неправильной формы; 3. с неровными контурами; 4. стенка неравномерной толщины; 5. разноообразная внутренняя эхоструктура различной эхогенности. 21
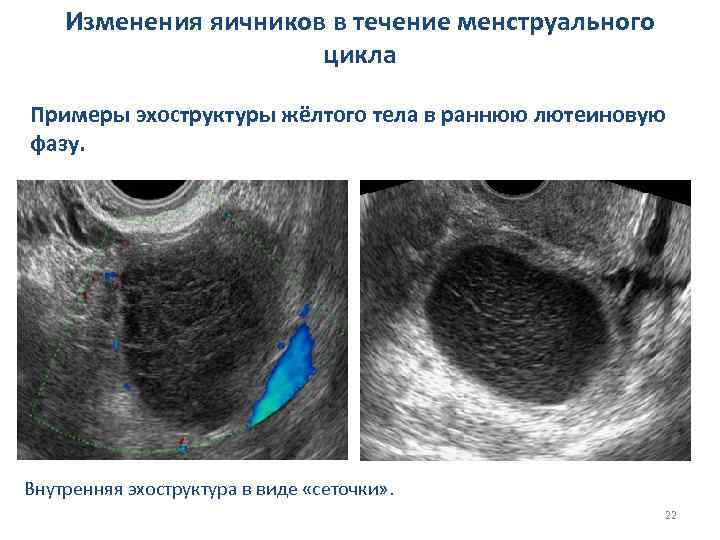 Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. Внутренняя эхоструктура в виде «сеточки» . 22
Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. Внутренняя эхоструктура в виде «сеточки» . 22
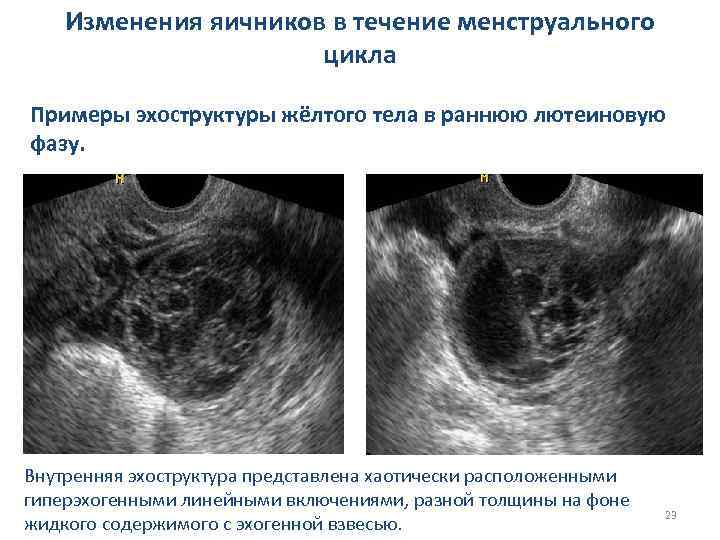 Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. Внутренняя эхоструктура представлена хаотически расположенными гиперэхогенными линейными включениями, разной толщины на фоне жидкого содержимого с эхогенной взвесью. 23
Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. Внутренняя эхоструктура представлена хаотически расположенными гиперэхогенными линейными включениями, разной толщины на фоне жидкого содержимого с эхогенной взвесью. 23
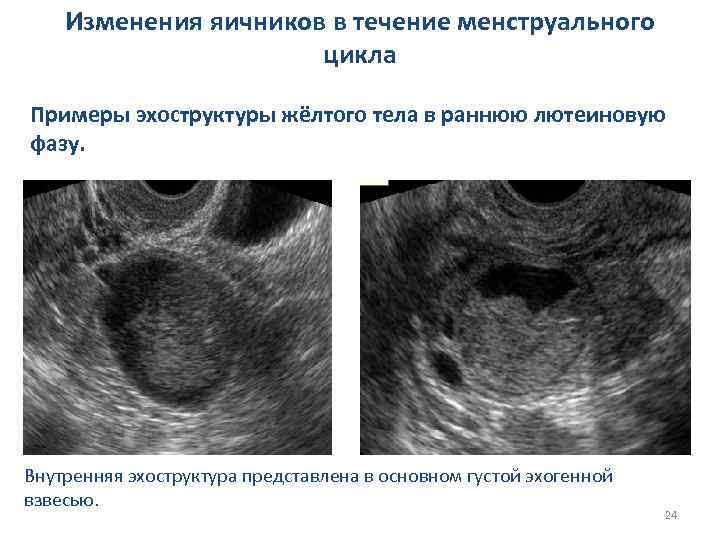 Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. Внутренняя эхоструктура представлена в основном густой эхогенной взвесью. 24
Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. Внутренняя эхоструктура представлена в основном густой эхогенной взвесью. 24
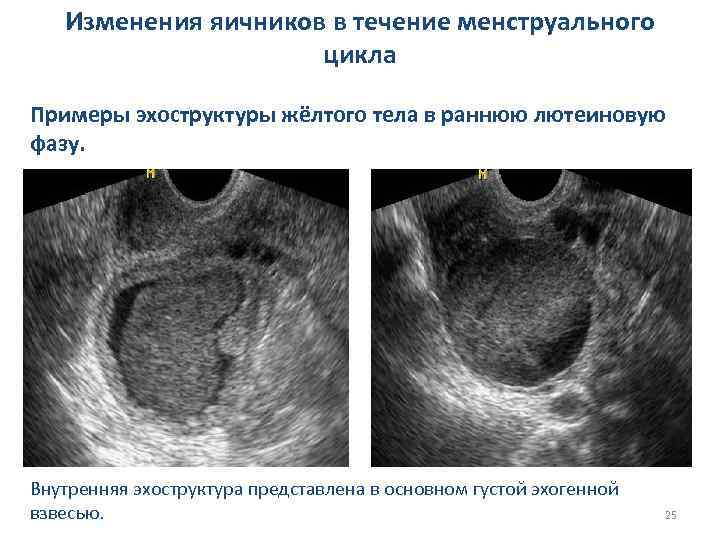 Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. Внутренняя эхоструктура представлена в основном густой эхогенной взвесью. 25
Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. Внутренняя эхоструктура представлена в основном густой эхогенной взвесью. 25
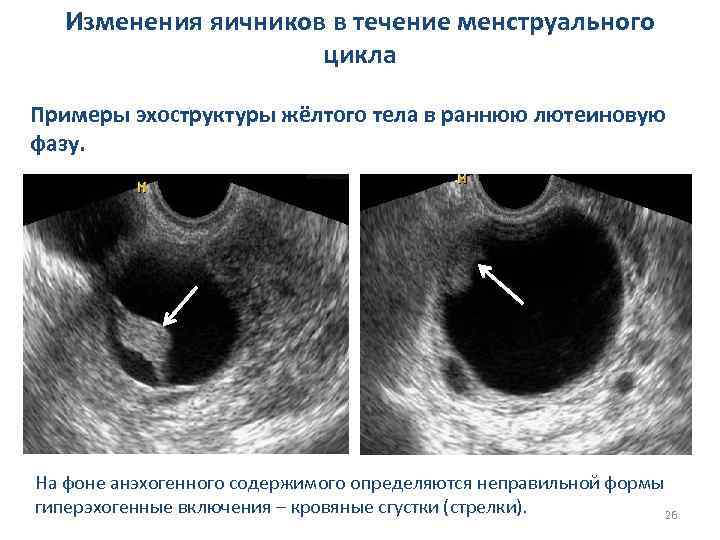 Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. На фоне анэхогенного содержимого определяются неправильной формы гиперэхогенные включения – кровяные сгустки (стрелки). 26
Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. На фоне анэхогенного содержимого определяются неправильной формы гиперэхогенные включения – кровяные сгустки (стрелки). 26
 Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. На фоне содержимого с эхогенной взвесью определяются неправильной формы гиперэхогенные включения – кровяные сгустки (стрелки). 27
Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. На фоне содержимого с эхогенной взвесью определяются неправильной формы гиперэхогенные включения – кровяные сгустки (стрелки). 27
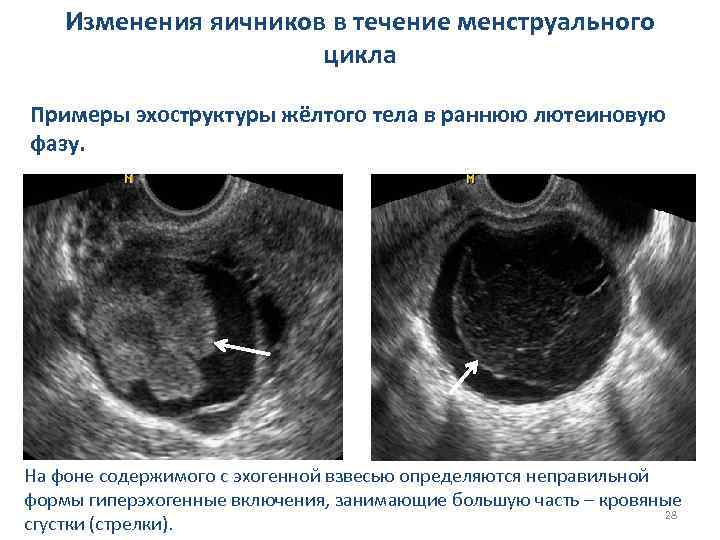 Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. На фоне содержимого с эхогенной взвесью определяются неправильной формы гиперэхогенные включения, занимающие большую часть – кровяные 28 сгустки (стрелки).
Изменения яичников в течение менструального цикла Примеры эхоструктуры жёлтого тела в раннюю лютеиновую фазу. На фоне содержимого с эхогенной взвесью определяются неправильной формы гиперэхогенные включения, занимающие большую часть – кровяные 28 сгустки (стрелки).
 Изменения яичников в течение менструального цикла v Средняя лютеиновая фаза = расцвет жёлтого тела (19 -23 день): жёлтое тело может увеличиваться в размерах (до 25 мм); неравномерное утолщение эхопозитивного валика по периферии; эхогенность содержимого понижается; толстое цветовое кольцо по периферии. 29
Изменения яичников в течение менструального цикла v Средняя лютеиновая фаза = расцвет жёлтого тела (19 -23 день): жёлтое тело может увеличиваться в размерах (до 25 мм); неравномерное утолщение эхопозитивного валика по периферии; эхогенность содержимого понижается; толстое цветовое кольцо по периферии. 29
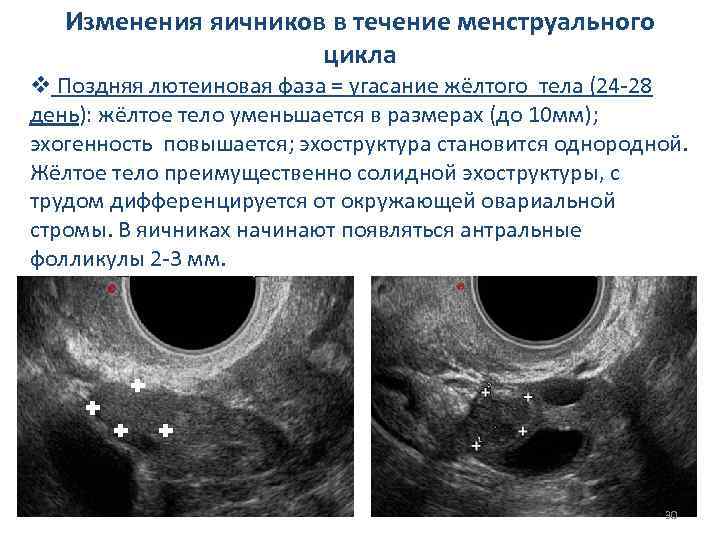 Изменения яичников в течение менструального цикла v Поздняя лютеиновая фаза = угасание жёлтого тела (24 -28 день): жёлтое тело уменьшается в размерах (до 10 мм); эхогенность повышается; эхоструктура становится однородной. Жёлтое тело преимущественно солидной эхоструктуры, с трудом дифференцируется от окружающей овариальной стромы. В яичниках начинают появляться антральные фолликулы 2 -3 мм. 30
Изменения яичников в течение менструального цикла v Поздняя лютеиновая фаза = угасание жёлтого тела (24 -28 день): жёлтое тело уменьшается в размерах (до 10 мм); эхогенность повышается; эхоструктура становится однородной. Жёлтое тело преимущественно солидной эхоструктуры, с трудом дифференцируется от окружающей овариальной стромы. В яичниках начинают появляться антральные фолликулы 2 -3 мм. 30
 Изменения эндометрия в течение менструального цикла v Десквамация и ранняя регенерация (1 -4 день): Фаза десквамации (1 -2 день): полость матки расширена до 5 мм; в полости неоднородное содержимое – эхонегативное с дисперсным эхо, с эхогенными включениями неправильной формы. Проекция базального слоя в виде тонкого гиперэхогенного контура вокруг полости матки. Фаза регенерации (3 -4 день): полость матки практически сомкнута, функциональный эндометрий толщиной 2 -3 мм, средней или пониженной эхогенности, тонкая эхогенная граница между передним и задним листками эндометрия. 31
Изменения эндометрия в течение менструального цикла v Десквамация и ранняя регенерация (1 -4 день): Фаза десквамации (1 -2 день): полость матки расширена до 5 мм; в полости неоднородное содержимое – эхонегативное с дисперсным эхо, с эхогенными включениями неправильной формы. Проекция базального слоя в виде тонкого гиперэхогенного контура вокруг полости матки. Фаза регенерации (3 -4 день): полость матки практически сомкнута, функциональный эндометрий толщиной 2 -3 мм, средней или пониженной эхогенности, тонкая эхогенная граница между передним и задним листками эндометрия. 31
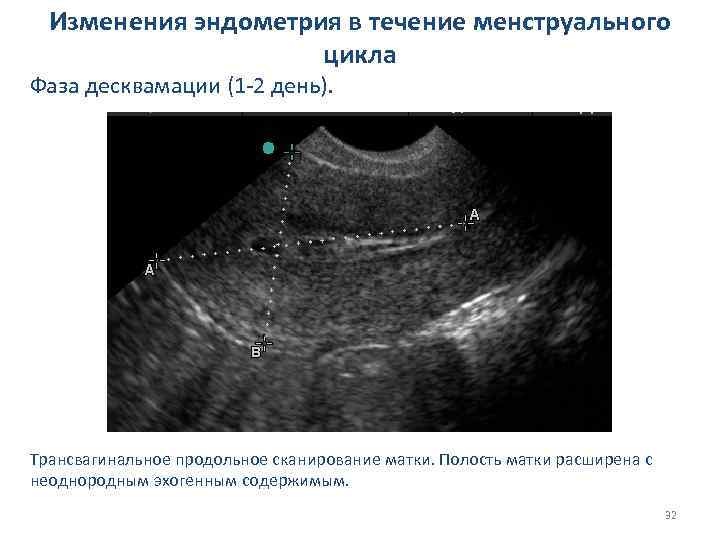 Изменения эндометрия в течение менструального цикла Фаза десквамации (1 -2 день). Трансвагинальное продольное сканирование матки. Полость матки расширена с неоднородным эхогенным содержимым. 32
Изменения эндометрия в течение менструального цикла Фаза десквамации (1 -2 день). Трансвагинальное продольное сканирование матки. Полость матки расширена с неоднородным эхогенным содержимым. 32
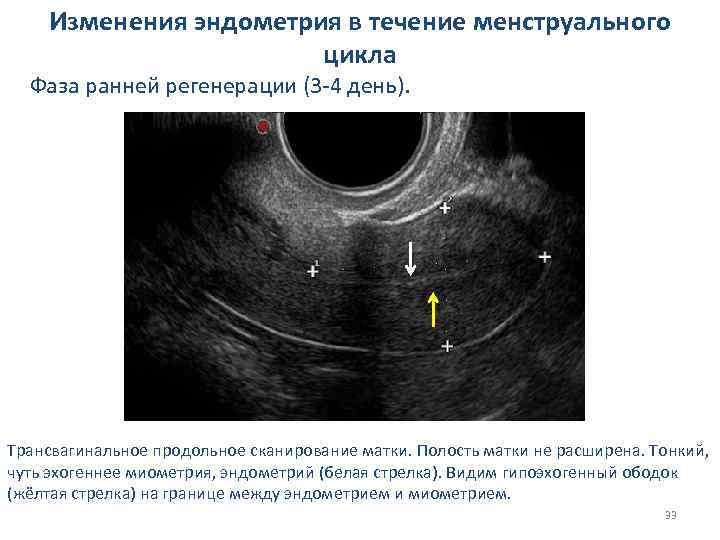 Изменения эндометрия в течение менструального цикла Фаза ранней регенерации (3 -4 день). Трансвагинальное продольное сканирование матки. Полость матки не расширена. Тонкий, чуть эхогеннее миометрия, эндометрий (белая стрелка). Видим гипоэхогенный ободок (жёлтая стрелка) на границе между эндометрием и миометрием. 33
Изменения эндометрия в течение менструального цикла Фаза ранней регенерации (3 -4 день). Трансвагинальное продольное сканирование матки. Полость матки не расширена. Тонкий, чуть эхогеннее миометрия, эндометрий (белая стрелка). Видим гипоэхогенный ободок (жёлтая стрелка) на границе между эндометрием и миометрием. 33
 Изменения эндометрия в течение менструального цикла v Ранняя пролиферативная фаза (5 -7 день): 1. функциональный эндометрий толщиной 3 -6 мм; 2. средней или пониженной эхогенности; 3. однородной структуры; 4. определяется тонкая эхогенная граница между передним и задним листками эндометрия; 5. аваскулярный. 34
Изменения эндометрия в течение менструального цикла v Ранняя пролиферативная фаза (5 -7 день): 1. функциональный эндометрий толщиной 3 -6 мм; 2. средней или пониженной эхогенности; 3. однородной структуры; 4. определяется тонкая эхогенная граница между передним и задним листками эндометрия; 5. аваскулярный. 34
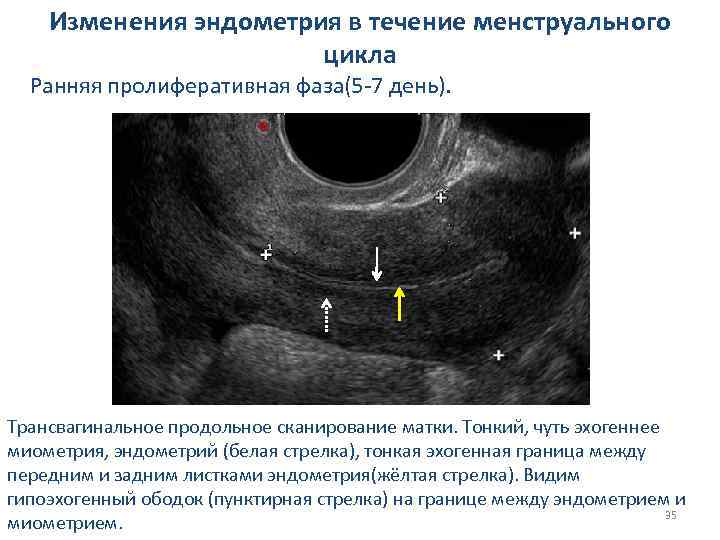 Изменения эндометрия в течение менструального цикла Ранняя пролиферативная фаза(5 -7 день). Трансвагинальное продольное сканирование матки. Тонкий, чуть эхогеннее миометрия, эндометрий (белая стрелка), тонкая эхогенная граница между передним и задним листками эндометрия(жёлтая стрелка). Видим гипоэхогенный ободок (пунктирная стрелка) на границе между эндометрием и 35 миометрием.
Изменения эндометрия в течение менструального цикла Ранняя пролиферативная фаза(5 -7 день). Трансвагинальное продольное сканирование матки. Тонкий, чуть эхогеннее миометрия, эндометрий (белая стрелка), тонкая эхогенная граница между передним и задним листками эндометрия(жёлтая стрелка). Видим гипоэхогенный ободок (пунктирная стрелка) на границе между эндометрием и 35 миометрием.
 Изменения эндометрия в течение менструального цикла v Средняя пролиферативная фаза(8 -10 день): 1. эндометрий толщиной 8 мм (5 -10 мм); 2. гипоэхогенный, демонстрирующий эхогенность, сходную с миометрием; 3. центральная гиперэхогенная линия - граница между передним и задним листками эндометрия; 4. гиперэхогенный контур на границе эндометрия и миометрия. 36
Изменения эндометрия в течение менструального цикла v Средняя пролиферативная фаза(8 -10 день): 1. эндометрий толщиной 8 мм (5 -10 мм); 2. гипоэхогенный, демонстрирующий эхогенность, сходную с миометрием; 3. центральная гиперэхогенная линия - граница между передним и задним листками эндометрия; 4. гиперэхогенный контур на границе эндометрия и миометрия. 36
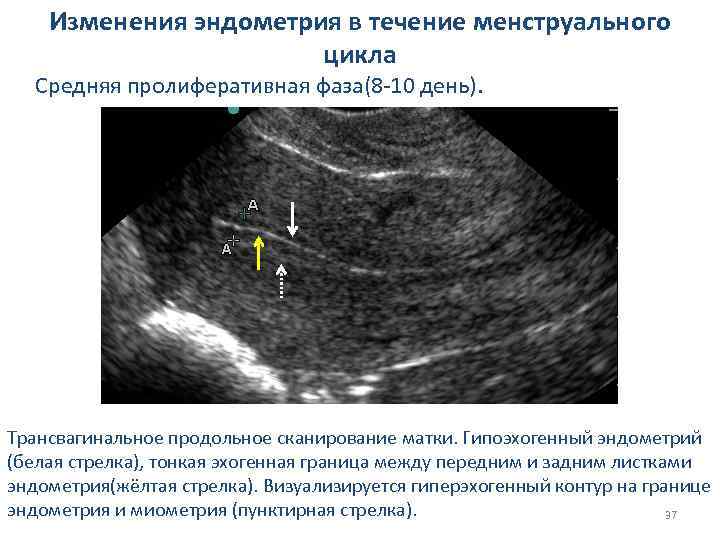 Изменения эндометрия в течение менструального цикла Средняя пролиферативная фаза(8 -10 день). Трансвагинальное продольное сканирование матки. Гипоэхогенный эндометрий (белая стрелка), тонкая эхогенная граница между передним и задним листками эндометрия(жёлтая стрелка). Визуализируется гиперэхогенный контур на границе эндометрия и миометрия (пунктирная стрелка). 37
Изменения эндометрия в течение менструального цикла Средняя пролиферативная фаза(8 -10 день). Трансвагинальное продольное сканирование матки. Гипоэхогенный эндометрий (белая стрелка), тонкая эхогенная граница между передним и задним листками эндометрия(жёлтая стрелка). Визуализируется гиперэхогенный контур на границе эндометрия и миометрия (пунктирная стрелка). 37
 Изменения эндометрия в течение менструального цикла v Поздняя пролиферативная фаза(11 -14 день): 1. эндометрий толщиной в среднем 12 мм (7 -14 мм); 2. гипоэхогенный или средней эхогенности; 3. однородной эхоструктуры; 4. центральная гиперэхогенная линия - граница между передним и задним листками эндометрия; 5. гиперэхогенный контур на границе эндометрия и миометрия. 38
Изменения эндометрия в течение менструального цикла v Поздняя пролиферативная фаза(11 -14 день): 1. эндометрий толщиной в среднем 12 мм (7 -14 мм); 2. гипоэхогенный или средней эхогенности; 3. однородной эхоструктуры; 4. центральная гиперэхогенная линия - граница между передним и задним листками эндометрия; 5. гиперэхогенный контур на границе эндометрия и миометрия. 38
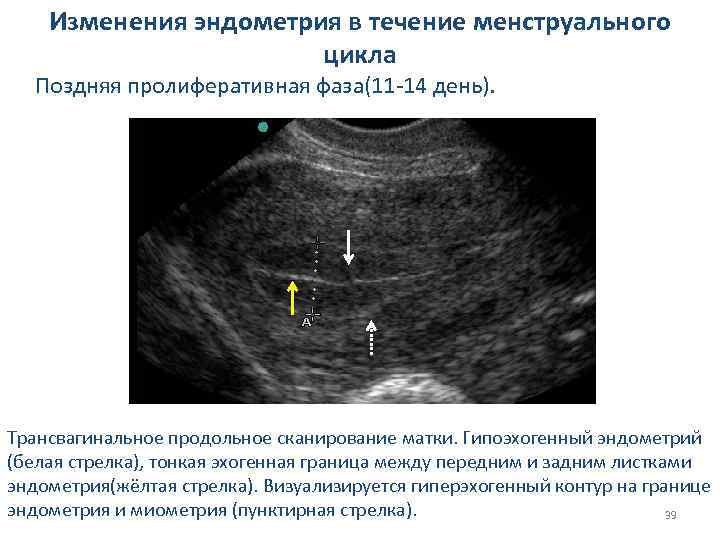 Изменения эндометрия в течение менструального цикла Поздняя пролиферативная фаза(11 -14 день). Трансвагинальное продольное сканирование матки. Гипоэхогенный эндометрий (белая стрелка), тонкая эхогенная граница между передним и задним листками эндометрия(жёлтая стрелка). Визуализируется гиперэхогенный контур на границе эндометрия и миометрия (пунктирная стрелка). 39
Изменения эндометрия в течение менструального цикла Поздняя пролиферативная фаза(11 -14 день). Трансвагинальное продольное сканирование матки. Гипоэхогенный эндометрий (белая стрелка), тонкая эхогенная граница между передним и задним листками эндометрия(жёлтая стрелка). Визуализируется гиперэхогенный контур на границе эндометрия и миометрия (пунктирная стрелка). 39
 Изменения эндометрия в течение менструального цикла v Ранняя секреторная фаза (15 -18 день): 1. толщина в среднем 12 мм (10 -16 мм); 2. эхогенность повышается от периферии к центру и центральный гипоэхогенный фрагмент эндометрия имеет каплевидный вид (широкая часть в области дна, сужаясь к шейке); 3. центральная гиперэхогенная линия нечёткая, прерывистая. 40
Изменения эндометрия в течение менструального цикла v Ранняя секреторная фаза (15 -18 день): 1. толщина в среднем 12 мм (10 -16 мм); 2. эхогенность повышается от периферии к центру и центральный гипоэхогенный фрагмент эндометрия имеет каплевидный вид (широкая часть в области дна, сужаясь к шейке); 3. центральная гиперэхогенная линия нечёткая, прерывистая. 40
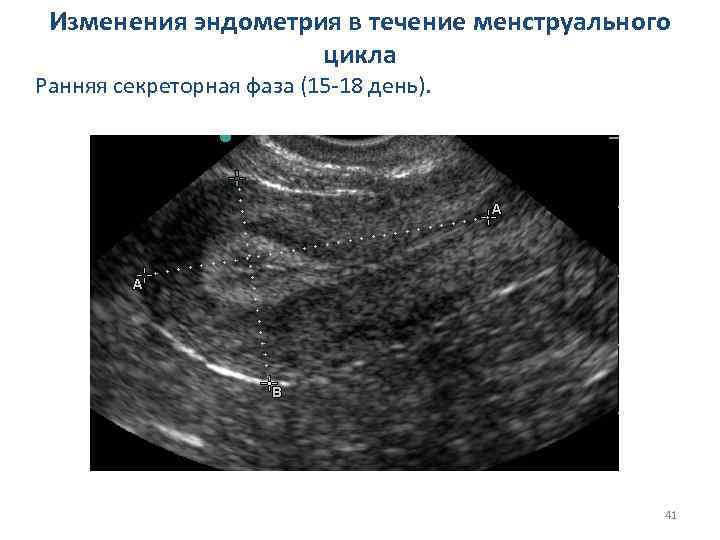 Изменения эндометрия в течение менструального цикла Ранняя секреторная фаза (15 -18 день). 41
Изменения эндометрия в течение менструального цикла Ранняя секреторная фаза (15 -18 день). 41
 Изменения эндометрия в течение менструального цикла v Средняя секреторная фаза (19 -23 день): 1. толщина достигает максимума 14 мм (10 -16 мм); 2. эхогенность повышается ещё больше от периферии к центру и центральный гипоэхогенный фрагмент эндометрия в виде узкой полоски; 3. центральная гиперэхогенная линия визуализируется плохо; 4. в эндометрии можно визуализировать немногочисленные сосуды. 42
Изменения эндометрия в течение менструального цикла v Средняя секреторная фаза (19 -23 день): 1. толщина достигает максимума 14 мм (10 -16 мм); 2. эхогенность повышается ещё больше от периферии к центру и центральный гипоэхогенный фрагмент эндометрия в виде узкой полоски; 3. центральная гиперэхогенная линия визуализируется плохо; 4. в эндометрии можно визуализировать немногочисленные сосуды. 42
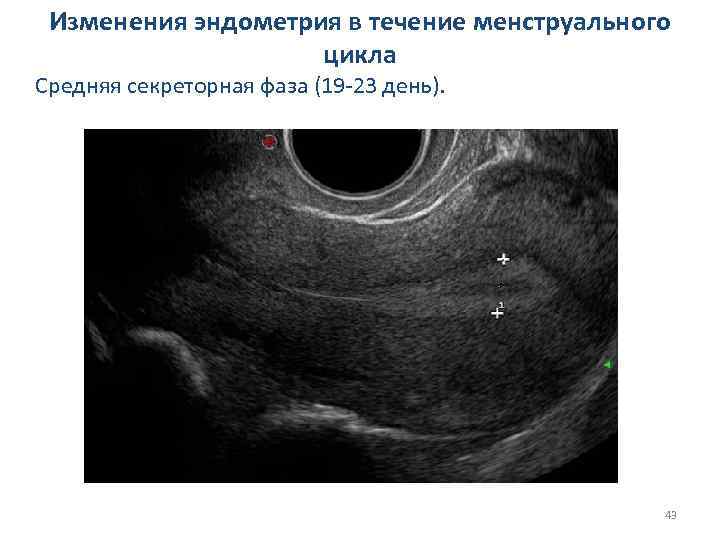 Изменения эндометрия в течение менструального цикла Средняя секреторная фаза (19 -23 день). 43
Изменения эндометрия в течение менструального цикла Средняя секреторная фаза (19 -23 день). 43
 Изменения эндометрия в течение менструального цикла v Поздняя секреторная фаза (24 -28 день): 1. толщина в среднем 12 мм (10 -17 мм); 2. эндометрий гиперэхогенный; 3. внутренняя эхоструктура неоднородная; 4. линия смыкания листков визуализируется не всегда. 44
Изменения эндометрия в течение менструального цикла v Поздняя секреторная фаза (24 -28 день): 1. толщина в среднем 12 мм (10 -17 мм); 2. эндометрий гиперэхогенный; 3. внутренняя эхоструктура неоднородная; 4. линия смыкания листков визуализируется не всегда. 44
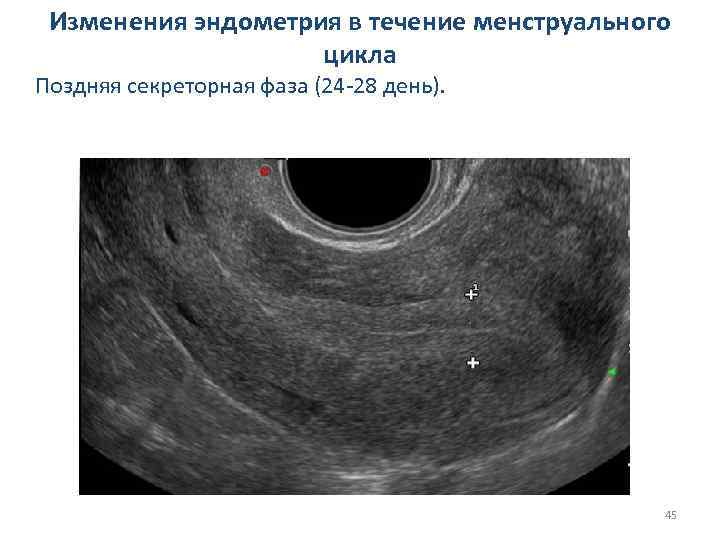 Изменения эндометрия в течение менструального цикла Поздняя секреторная фаза (24 -28 день). 45
Изменения эндометрия в течение менструального цикла Поздняя секреторная фаза (24 -28 день). 45
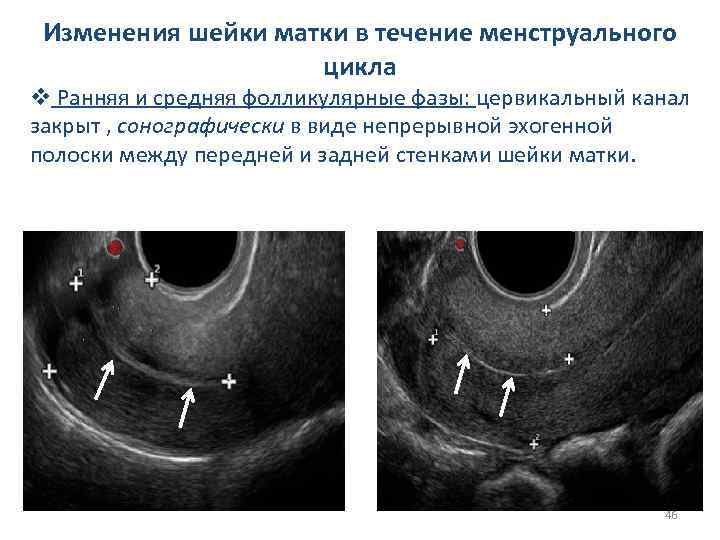 Изменения шейки матки в течение менструального цикла v Ранняя и средняя фолликулярные фазы: цервикальный канал закрыт , сонографически в виде непрерывной эхогенной полоски между передней и задней стенками шейки матки. 46
Изменения шейки матки в течение менструального цикла v Ранняя и средняя фолликулярные фазы: цервикальный канал закрыт , сонографически в виде непрерывной эхогенной полоски между передней и задней стенками шейки матки. 46
 Изменения шейки матки в течение менструального цикла v. Поздняя фолликулярная фаза: прогрессирующее расширение цервикального канала с наличием цервикальной слизи, сонографически начальное раскрытие определяется как двойная эхогенная линия, ближе к овуляции – в виде гипоэхогенного канала. 47
Изменения шейки матки в течение менструального цикла v. Поздняя фолликулярная фаза: прогрессирующее расширение цервикального канала с наличием цервикальной слизи, сонографически начальное раскрытие определяется как двойная эхогенная линия, ближе к овуляции – в виде гипоэхогенного канала. 47
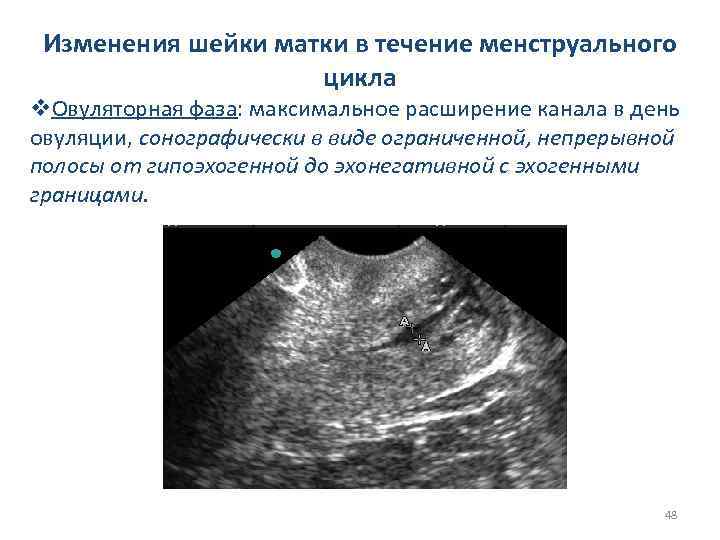 Изменения шейки матки в течение менструального цикла v. Овуляторная фаза: максимальное расширение канала в день овуляции, сонографически в виде ограниченной, непрерывной полосы от гипоэхогенной до эхонегативной с эхогенными границами. 48
Изменения шейки матки в течение менструального цикла v. Овуляторная фаза: максимальное расширение канала в день овуляции, сонографически в виде ограниченной, непрерывной полосы от гипоэхогенной до эхонегативной с эхогенными границами. 48
 НАРУШЕНИЯ МЕНСТРУАЛЬНОГО ЦИКЛА I Аменорея II Дисфункциональные маточные кровотечения III Альгодисменорея 49
НАРУШЕНИЯ МЕНСТРУАЛЬНОГО ЦИКЛА I Аменорея II Дисфункциональные маточные кровотечения III Альгодисменорея 49
 АМЕНОРЕЯ I 50
АМЕНОРЕЯ I 50
 Физиологическая аменорея - отсутствие менструации до периода полового созревания, во время беременности, лактации и в постменопаузе. Патологическая аменорея - симптом гинекологических или экстрагенитальных заболеваний; может быть первичной и вторичной. Первичная аменорея - отсутствие первой менструации после 16 лет, вторичная отсутствие менструации в течение 6 мес. у ранее менструировавших женщин. Ложная аменорея - отсутствие кровяных выделений из половых путей вследствие нарушения их оттока в связи с атрезией цервикального канала или пороком развития гениталий; при этом циклическая активность яичников не нарушена. Ятрогенная аменорея наступает после гистерэктомии и тотальной овариэктомии. Она также может быть связана с приемом лекарственных средств (агонисты гонадотропинов, антиэстрогенные препараты). Как правило, после прекращения лечения менструации восстанавливаются. 51
Физиологическая аменорея - отсутствие менструации до периода полового созревания, во время беременности, лактации и в постменопаузе. Патологическая аменорея - симптом гинекологических или экстрагенитальных заболеваний; может быть первичной и вторичной. Первичная аменорея - отсутствие первой менструации после 16 лет, вторичная отсутствие менструации в течение 6 мес. у ранее менструировавших женщин. Ложная аменорея - отсутствие кровяных выделений из половых путей вследствие нарушения их оттока в связи с атрезией цервикального канала или пороком развития гениталий; при этом циклическая активность яичников не нарушена. Ятрогенная аменорея наступает после гистерэктомии и тотальной овариэктомии. Она также может быть связана с приемом лекарственных средств (агонисты гонадотропинов, антиэстрогенные препараты). Как правило, после прекращения лечения менструации восстанавливаются. 51
 В зависимости от преимущественного уровня поражения уровня нейроэндокринной системы выделяют аменорею: v Центрального генеза (гипоталамо-гипофизарную) v Яичниковую форму v Маточную форму v Обусловленную патологией надпочечников и щитовидной железы. Это условное разделение имеет большое значение для выбора тактики лечения. Поражение на каждом из уровней регуляции менструального цикла и матки может быть функционального или органического генеза, либо результатом врожденной патологии. 52
В зависимости от преимущественного уровня поражения уровня нейроэндокринной системы выделяют аменорею: v Центрального генеза (гипоталамо-гипофизарную) v Яичниковую форму v Маточную форму v Обусловленную патологией надпочечников и щитовидной железы. Это условное разделение имеет большое значение для выбора тактики лечения. Поражение на каждом из уровней регуляции менструального цикла и матки может быть функционального или органического генеза, либо результатом врожденной патологии. 52
 АМЕНОРЕЯ ЦЕНТРАЛЬНОГО ГЕНЕЗА 53
АМЕНОРЕЯ ЦЕНТРАЛЬНОГО ГЕНЕЗА 53
 Аменорея центрального генеза Нарушения функции коры головного мозга, подкорковых структур (гипоталамо-гипофизарная аменорея). 1. Функциональные нарушения гипоталамо-гипофизарной системы Причины: v хронический психогенный стресс; v хронические инфекции (частые ангины), нейроинфекции; v эндокринные заболевания; v прием препаратов, истощающих запасы дофамина в ЦНС (резерпин, опиоиды, ингибиторы моноаминоксидазы) и влияющих на секрецию и обмен дофамина (галоперидол, метоклопрамид). Характер изменений : v нервная анорексия ; v болезнь Иценко-Кушинга ; v гигантизм ; v функциональная гиперпролактинемия. 54
Аменорея центрального генеза Нарушения функции коры головного мозга, подкорковых структур (гипоталамо-гипофизарная аменорея). 1. Функциональные нарушения гипоталамо-гипофизарной системы Причины: v хронический психогенный стресс; v хронические инфекции (частые ангины), нейроинфекции; v эндокринные заболевания; v прием препаратов, истощающих запасы дофамина в ЦНС (резерпин, опиоиды, ингибиторы моноаминоксидазы) и влияющих на секрецию и обмен дофамина (галоперидол, метоклопрамид). Характер изменений : v нервная анорексия ; v болезнь Иценко-Кушинга ; v гигантизм ; v функциональная гиперпролактинемия. 54
 Аменорея центрального генеза Нарушения функции коры головного мозга, подкорковых структур (гипоталамо-гипофизарная аменорея). 2. Анатомические нарушения гипоталамо-гипофизарной системы Причины: v гормонально-активные опухоли гипофиза: пролактинома, смешанные пролактин- и АКТГ-секретирующие аденомы гипофиза; v повреждения ножки гипофиза в результате травмы или хирургического вмешательства, воздействия радиации; v некроз ткани гипофиза, тромбоз сосудов гипофиза. Характер изменений : v синдрому Шиена ; v гиперпролактинемия. 3. Врождённая патология гипоталамо-гипофизарной системы v адипозогенитальная дистрофия 55
Аменорея центрального генеза Нарушения функции коры головного мозга, подкорковых структур (гипоталамо-гипофизарная аменорея). 2. Анатомические нарушения гипоталамо-гипофизарной системы Причины: v гормонально-активные опухоли гипофиза: пролактинома, смешанные пролактин- и АКТГ-секретирующие аденомы гипофиза; v повреждения ножки гипофиза в результате травмы или хирургического вмешательства, воздействия радиации; v некроз ткани гипофиза, тромбоз сосудов гипофиза. Характер изменений : v синдрому Шиена ; v гиперпролактинемия. 3. Врождённая патология гипоталамо-гипофизарной системы v адипозогенитальная дистрофия 55
 Первичная аменорея Критерии первичной аменореи: — отсутствие менархе в возрасте 16 лет и старше; — отсутствие признаков полового созревания (молочных желез, полового оволосения) в возрасте 14 лет и старше; — отсутствие менархе в течение 3 лет и более от начала появления и развития вторичных половых признаков; — несоответствие показателей роста и массы тела хронологическому возрасту или несоответствие биологического возраста календарному, что можно определить по характеру окостенения костей кисти и запястья. Так, сеcамовидная кость у основания первой фаланги большого пальца на рентгенограмме появляется за 2– 3 месяца до менархе и, следовательно, соответствует возрасту 12– 13 лет 56
Первичная аменорея Критерии первичной аменореи: — отсутствие менархе в возрасте 16 лет и старше; — отсутствие признаков полового созревания (молочных желез, полового оволосения) в возрасте 14 лет и старше; — отсутствие менархе в течение 3 лет и более от начала появления и развития вторичных половых признаков; — несоответствие показателей роста и массы тела хронологическому возрасту или несоответствие биологического возраста календарному, что можно определить по характеру окостенения костей кисти и запястья. Так, сеcамовидная кость у основания первой фаланги большого пальца на рентгенограмме появляется за 2– 3 месяца до менархе и, следовательно, соответствует возрасту 12– 13 лет 56
 АМЕНОРЕЯ, ОБУСЛОВЛЕННАЯ ПАТОЛОГИЕЙ ЩИТОВИДНОЙ ЖЕЛЕЗЫ 57
АМЕНОРЕЯ, ОБУСЛОВЛЕННАЯ ПАТОЛОГИЕЙ ЩИТОВИДНОЙ ЖЕЛЕЗЫ 57
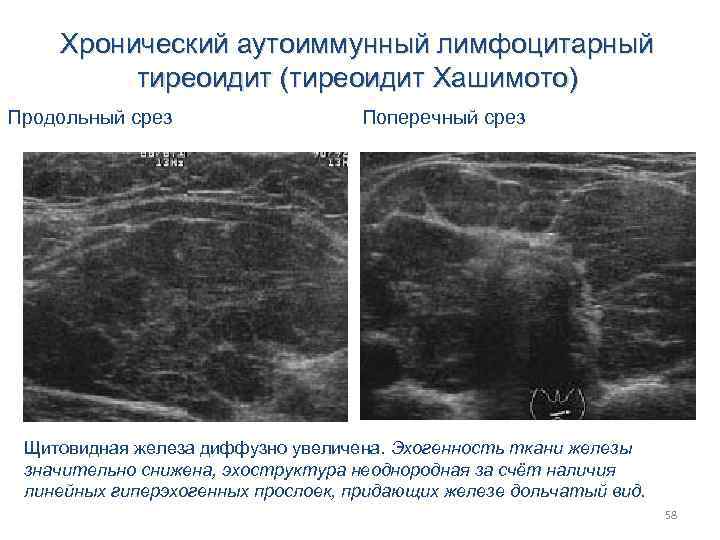 Хронический аутоиммунный лимфоцитарный тиреоидит (тиреоидит Хашимото) Продольный срез Поперечный срез Щитовидная железа диффузно увеличена. Эхогенность ткани железы значительно снижена, эхоструктура неоднородная за счёт наличия линейных гиперэхогенных прослоек, придающих железе дольчатый вид. 58
Хронический аутоиммунный лимфоцитарный тиреоидит (тиреоидит Хашимото) Продольный срез Поперечный срез Щитовидная железа диффузно увеличена. Эхогенность ткани железы значительно снижена, эхоструктура неоднородная за счёт наличия линейных гиперэхогенных прослоек, придающих железе дольчатый вид. 58
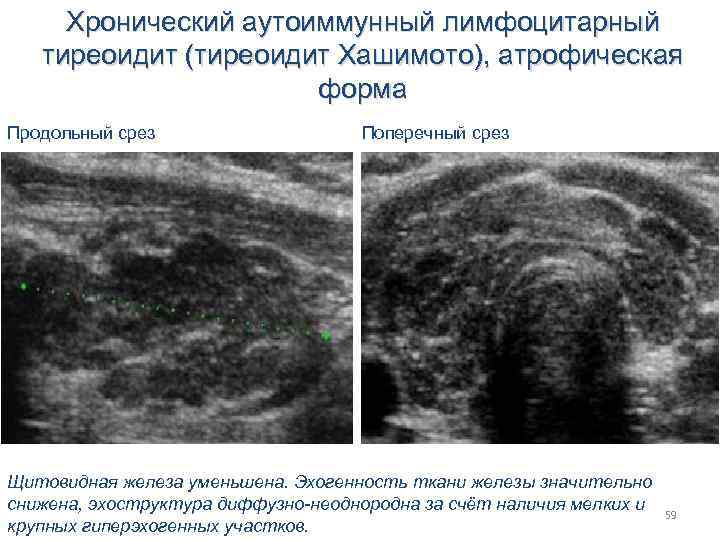 Хронический аутоиммунный лимфоцитарный тиреоидит (тиреоидит Хашимото), атрофическая форма Продольный срез Поперечный срез Щитовидная железа уменьшена. Эхогенность ткани железы значительно снижена, эхоструктура диффузно-неоднородна за счёт наличия мелких и крупных гиперэхогенных участков. 59
Хронический аутоиммунный лимфоцитарный тиреоидит (тиреоидит Хашимото), атрофическая форма Продольный срез Поперечный срез Щитовидная железа уменьшена. Эхогенность ткани железы значительно снижена, эхоструктура диффузно-неоднородна за счёт наличия мелких и крупных гиперэхогенных участков. 59
 МАТОЧНАЯ ФОРМА АМЕНОРЕИ 60
МАТОЧНАЯ ФОРМА АМЕНОРЕИ 60
 Внутриматочные синехии (синдром Ашермана) Частичная или полная облитерация матки соединительнотканными сращениями. Наличие синехий ведет к атрофической трансформации эндометрия и трансформации стенок матки. Причины возникновения 1. инфекционные агенты 2. механические повреждения базального слоя эндометрия (выскабливания полости матки, внутриматочные контрацептивы, операции, связанные с маткой (метропластика, миомэктомия, конизация шейки матки) 3. нейровисцеральные факторы Классификация ( по распространенности ) I степень - тонкие синехии, не распространяющиеся на устья труб и дно матки (менее 25% полости). II степень - частичное заполнение дна и маточных труб, слипания стенок не наблюдается (25 -75%). III степени - синехии, занимающие практически всю полость матки (более 75%). 61
Внутриматочные синехии (синдром Ашермана) Частичная или полная облитерация матки соединительнотканными сращениями. Наличие синехий ведет к атрофической трансформации эндометрия и трансформации стенок матки. Причины возникновения 1. инфекционные агенты 2. механические повреждения базального слоя эндометрия (выскабливания полости матки, внутриматочные контрацептивы, операции, связанные с маткой (метропластика, миомэктомия, конизация шейки матки) 3. нейровисцеральные факторы Классификация ( по распространенности ) I степень - тонкие синехии, не распространяющиеся на устья труб и дно матки (менее 25% полости). II степень - частичное заполнение дна и маточных труб, слипания стенок не наблюдается (25 -75%). III степени - синехии, занимающие практически всю полость матки (более 75%). 61
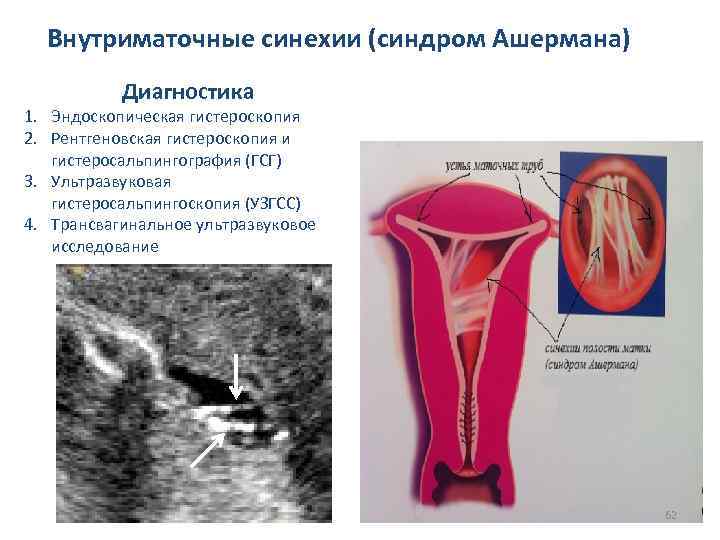 Внутриматочные синехии (синдром Ашермана) Диагностика 1. Эндоскопическая гистероскопия 2. Рентгеновская гистероскопия и гистеросальпингография (ГСГ) 3. Ультразвуковая гистеросальпингоскопия (УЗГСС) 4. Трансвагинальное ультразвуковое исследование 62
Внутриматочные синехии (синдром Ашермана) Диагностика 1. Эндоскопическая гистероскопия 2. Рентгеновская гистероскопия и гистеросальпингография (ГСГ) 3. Ультразвуковая гистеросальпингоскопия (УЗГСС) 4. Трансвагинальное ультразвуковое исследование 62
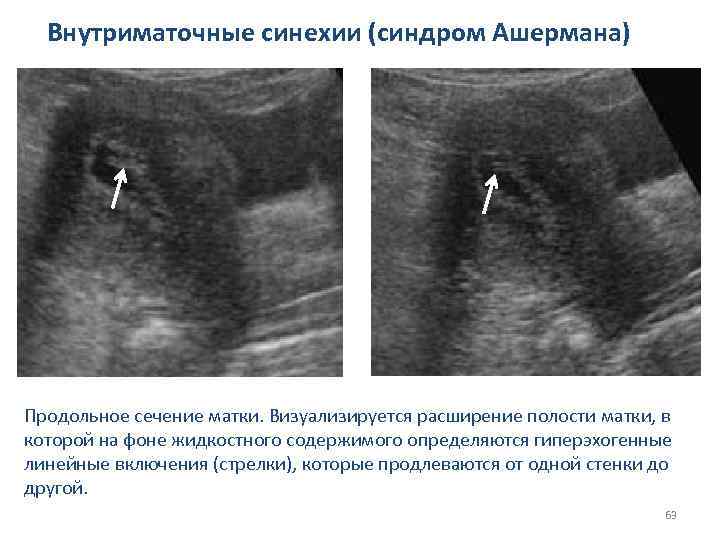 Внутриматочные синехии (синдром Ашермана) Продольное сечение матки. Визуализируется расширение полости матки, в которой на фоне жидкостного содержимого определяются гиперэхогенные линейные включения (стрелки), которые продлеваются от одной стенки до другой. 63
Внутриматочные синехии (синдром Ашермана) Продольное сечение матки. Визуализируется расширение полости матки, в которой на фоне жидкостного содержимого определяются гиперэхогенные линейные включения (стрелки), которые продлеваются от одной стенки до другой. 63
 АТРЕЗИЯ ЦЕРВИКАЛЬНОГО КАНАЛА Отсутствие менструации в результате травматических внутриматочных манипуляций, выскабливания, при которых повреждается базальная мембрана эндоцервикса. Причины возникновения После абортов, выскабливаний, электроконизации шейки матки. Сонографические признаки: полость матки расширена, содержит жидкостное содержимое (гематометра), шейка матки без видимой патологии. 64
АТРЕЗИЯ ЦЕРВИКАЛЬНОГО КАНАЛА Отсутствие менструации в результате травматических внутриматочных манипуляций, выскабливания, при которых повреждается базальная мембрана эндоцервикса. Причины возникновения После абортов, выскабливаний, электроконизации шейки матки. Сонографические признаки: полость матки расширена, содержит жидкостное содержимое (гематометра), шейка матки без видимой патологии. 64
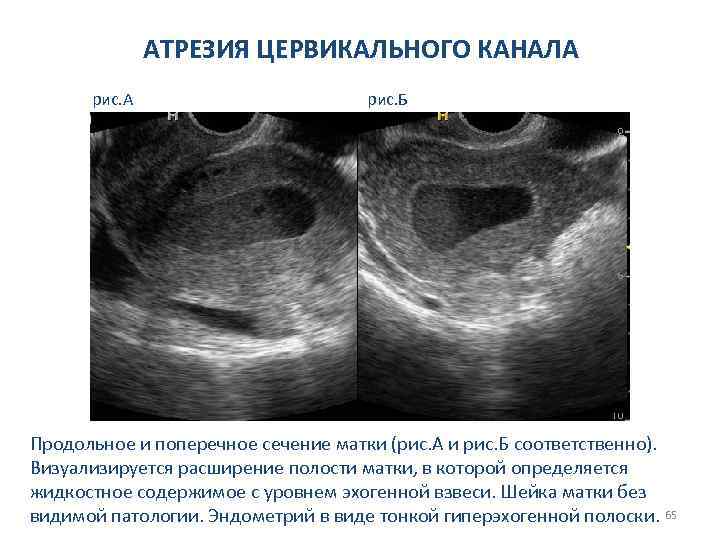 АТРЕЗИЯ ЦЕРВИКАЛЬНОГО КАНАЛА рис. Б Продольное и поперечное сечение матки (рис. А и рис. Б соответственно). Визуализируется расширение полости матки, в которой определяется жидкостное содержимое с уровнем эхогенной взвеси. Шейка матки без видимой патологии. Эндометрий в виде тонкой гиперэхогенной полоски. 65
АТРЕЗИЯ ЦЕРВИКАЛЬНОГО КАНАЛА рис. Б Продольное и поперечное сечение матки (рис. А и рис. Б соответственно). Визуализируется расширение полости матки, в которой определяется жидкостное содержимое с уровнем эхогенной взвеси. Шейка матки без видимой патологии. Эндометрий в виде тонкой гиперэхогенной полоски. 65
 ЯИЧНИКОВАЯ ФОРМА АМЕНОРЕИ 66
ЯИЧНИКОВАЯ ФОРМА АМЕНОРЕИ 66
 Яичниковая аменорея 1. Синдром поликистозных яичников 2. Синдром резистентных яичников 3. Синдром истощения яичников 4. Гормонально-активные опухоли яичников 67
Яичниковая аменорея 1. Синдром поликистозных яичников 2. Синдром резистентных яичников 3. Синдром истощения яичников 4. Гормонально-активные опухоли яичников 67
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ 68
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ 68
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Классификация (Крымской М. Л. ) : v типичная форма, сопровождающаяся преимущественно яичниковой гиперандрогенией - первичные поликистозные яичники (синдром Штейна-Левенталя); v сочетанная или смешанная форма как с яичниковой, так и с надпочечниковой гиперандрогенией; v центральная форма с гиперандрогенией и выраженной дисфункцией центральных отделов репродуктивной системы с преобладанием вторичных поликистозных яичников. 69
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Классификация (Крымской М. Л. ) : v типичная форма, сопровождающаяся преимущественно яичниковой гиперандрогенией - первичные поликистозные яичники (синдром Штейна-Левенталя); v сочетанная или смешанная форма как с яичниковой, так и с надпочечниковой гиперандрогенией; v центральная форма с гиперандрогенией и выраженной дисфункцией центральных отделов репродуктивной системы с преобладанием вторичных поликистозных яичников. 69
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Клиника: v расстройства менструального цикла (олиго-, аменорея) ü при типичной форме - начинаются с менархе; üпри смешанной форме - позднее менархе сочетается с нарушением менструального цикла в дальнейшем по типу вторичной аменореи; первичное бесплодие; üпри центральной форме - менархе нормальное, но менструальный цикл неустойчивый. В последующем это приводит к гипо-, опсо-, олиго или аменорее; невынашивание беременности на малых сроках и вторичное бесплодие. v гирсутизм; v акне; v метаболические нарушения – ожирение и инсулинорезистентность; v повышение уровня тестостерона; v высокое соотношение лютеинизирующего и фолликулостимулирующего гормонов 70
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Клиника: v расстройства менструального цикла (олиго-, аменорея) ü при типичной форме - начинаются с менархе; üпри смешанной форме - позднее менархе сочетается с нарушением менструального цикла в дальнейшем по типу вторичной аменореи; первичное бесплодие; üпри центральной форме - менархе нормальное, но менструальный цикл неустойчивый. В последующем это приводит к гипо-, опсо-, олиго или аменорее; невынашивание беременности на малых сроках и вторичное бесплодие. v гирсутизм; v акне; v метаболические нарушения – ожирение и инсулинорезистентность; v повышение уровня тестостерона; v высокое соотношение лютеинизирующего и фолликулостимулирующего гормонов 70
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Главные сонографические признаки: 1. Двустороннее симметричное увеличение объёма яичников более 10 см; 2. Наличие избыточного количества ( 12 и более) интраовариальных кистозных включений, диаметр каждого от 2 до 9 мм, в каждом яичнике; 3. Отсутствие нормально развивающегося доминантного фолликула (диаметр менее 10 мм) при динамическом мониторинге за состоянием яичников; 4. Монотонность скоростных показателей и индексов сопротивления интраовариального кровотока в течении всего менструального цикла. 71
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Главные сонографические признаки: 1. Двустороннее симметричное увеличение объёма яичников более 10 см; 2. Наличие избыточного количества ( 12 и более) интраовариальных кистозных включений, диаметр каждого от 2 до 9 мм, в каждом яичнике; 3. Отсутствие нормально развивающегося доминантного фолликула (диаметр менее 10 мм) при динамическом мониторинге за состоянием яичников; 4. Монотонность скоростных показателей и индексов сопротивления интраовариального кровотока в течении всего менструального цикла. 71
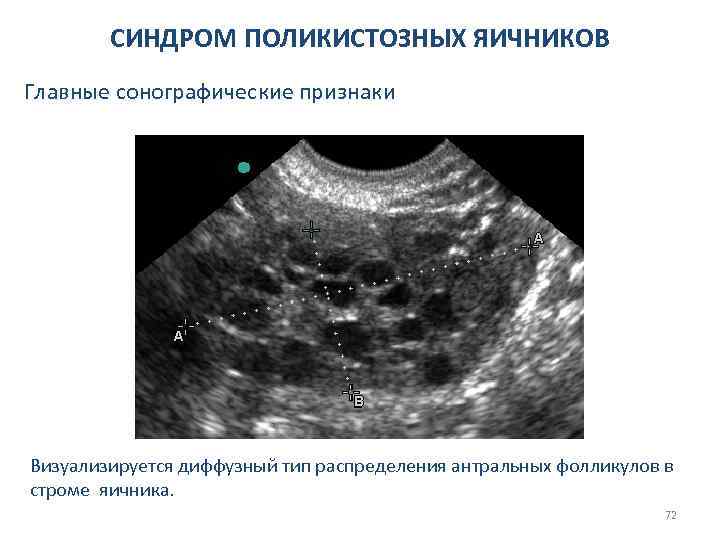 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Главные сонографические признаки Визуализируется диффузный тип распределения антральных фолликулов в строме яичника. 72
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Главные сонографические признаки Визуализируется диффузный тип распределения антральных фолликулов в строме яичника. 72
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Дополнительные сонографические признаки: 1. Округлая форма яичников; 2. Расположение кистозных включений по периферии признак «чёток» ; 3. Увеличение объема и площади стромы яичника (объективный признак); коэффициент отношения объема яичника к объему стромы 3, 2 и менее свидетельствует о стромальной гиперплазии; 4. Многочисленные цветовые фокусы в строме яичников в раннюю пролиферативную фазу. 73
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Дополнительные сонографические признаки: 1. Округлая форма яичников; 2. Расположение кистозных включений по периферии признак «чёток» ; 3. Увеличение объема и площади стромы яичника (объективный признак); коэффициент отношения объема яичника к объему стромы 3, 2 и менее свидетельствует о стромальной гиперплазии; 4. Многочисленные цветовые фокусы в строме яичников в раннюю пролиферативную фазу. 73
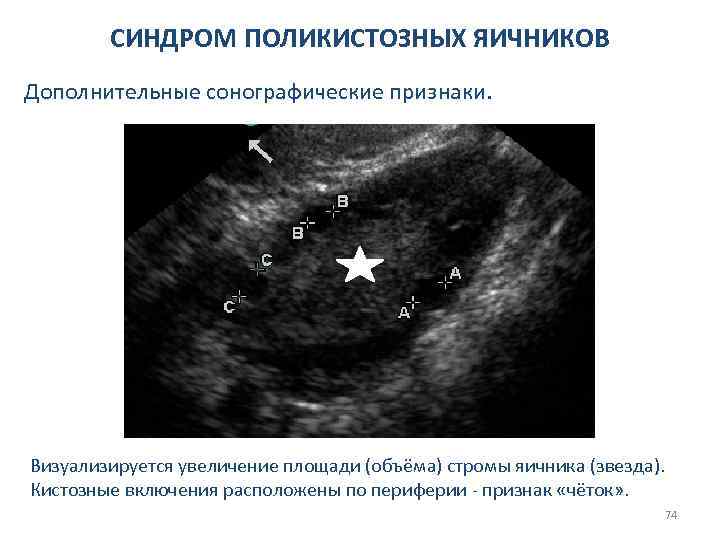 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Дополнительные сонографические признаки. Визуализируется увеличение площади (объёма) стромы яичника (звезда). Кистозные включения расположены по периферии - признак «чёток» . 74
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Дополнительные сонографические признаки. Визуализируется увеличение площади (объёма) стромы яичника (звезда). Кистозные включения расположены по периферии - признак «чёток» . 74
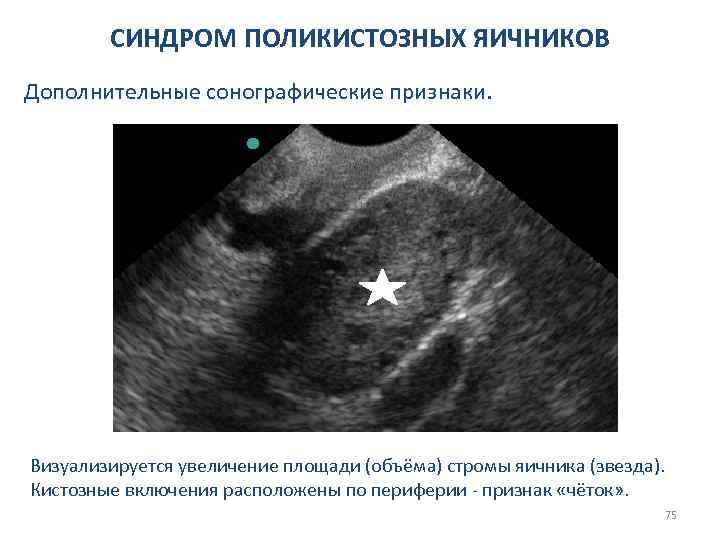 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Дополнительные сонографические признаки. Визуализируется увеличение площади (объёма) стромы яичника (звезда). Кистозные включения расположены по периферии - признак «чёток» . 75
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Дополнительные сонографические признаки. Визуализируется увеличение площади (объёма) стромы яичника (звезда). Кистозные включения расположены по периферии - признак «чёток» . 75
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Недостоверные сонографические признаки: 1. Значительное утолщение белочной оболочки, определяется как гиперэхогенная полоска толщиной 0, 2– 0, 6 см; 2. Увеличение эхоплотности центрально расположенной стромы сферической формы (субъективный признак). 76
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Недостоверные сонографические признаки: 1. Значительное утолщение белочной оболочки, определяется как гиперэхогенная полоска толщиной 0, 2– 0, 6 см; 2. Увеличение эхоплотности центрально расположенной стромы сферической формы (субъективный признак). 76
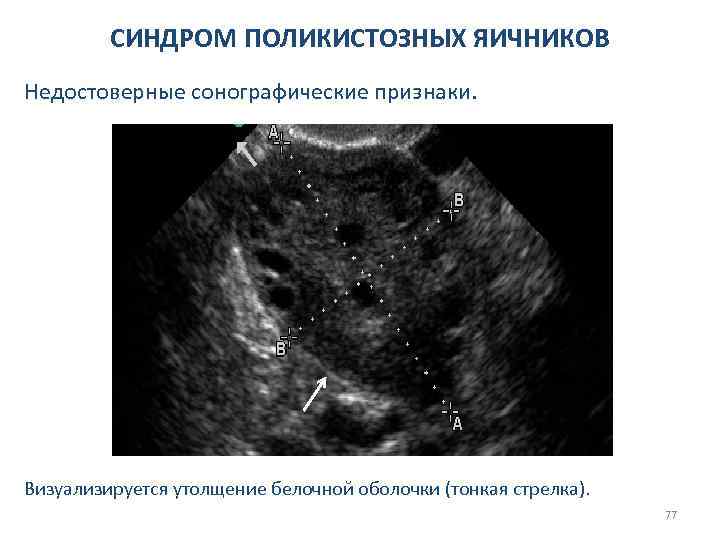 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Недостоверные сонографические признаки. Визуализируется утолщение белочной оболочки (тонкая стрелка). 77
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Недостоверные сонографические признаки. Визуализируется утолщение белочной оболочки (тонкая стрелка). 77
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Косвенные сонографические признаки: МАТКА 1. Матка уменьшена в размерах, особенно ее толщина. Контур матки ровный, четкий, внутренняя ее структура не изменена. 2. Эндометрий не определяется, а если выявляется, то в виде гиперэхогенной полоски, толщина которой не превышает 1– 3 мм; 3. Эндометрий утолщается более 10 мм (у тучных женщин, риск малигнизации!); 4. Отсутствие циклических изменений эхоструктуры эндометрия. 78
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Косвенные сонографические признаки: МАТКА 1. Матка уменьшена в размерах, особенно ее толщина. Контур матки ровный, четкий, внутренняя ее структура не изменена. 2. Эндометрий не определяется, а если выявляется, то в виде гиперэхогенной полоски, толщина которой не превышает 1– 3 мм; 3. Эндометрий утолщается более 10 мм (у тучных женщин, риск малигнизации!); 4. Отсутствие циклических изменений эхоструктуры эндометрия. 78
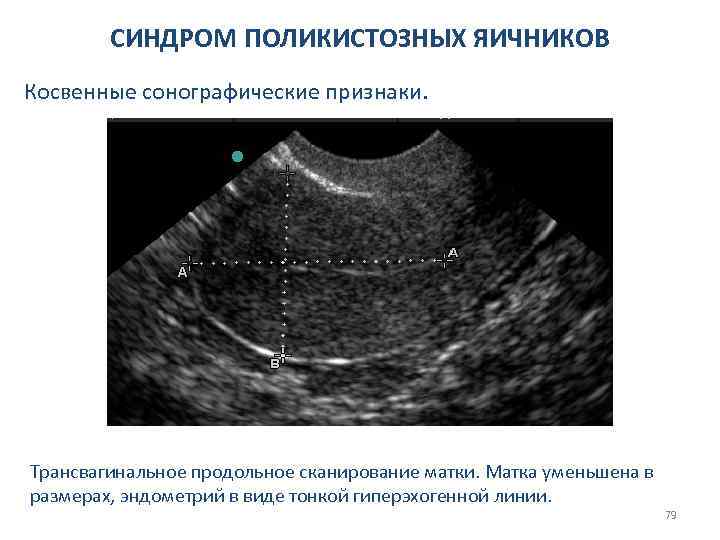 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Косвенные сонографические признаки. Трансвагинальное продольное сканирование матки. Матка уменьшена в размерах, эндометрий в виде тонкой гиперэхогенной линии. 79
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Косвенные сонографические признаки. Трансвагинальное продольное сканирование матки. Матка уменьшена в размерах, эндометрий в виде тонкой гиперэхогенной линии. 79
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Диагноз синдрома поликистозных яичников может быть поставлен на основании следующей триады признаков: 1. Гиперандрогенизм. 2. Овуляторная дисфункция. 3. Сонографические признаки: двустороннее симметричное увеличение объёма яичников более 10 см, наличие избыточного количества ( 12 и более) интраовариальных кистозных включений, диаметр каждого от 2 до 9 мм, в каждом яичнике. 80
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Диагноз синдрома поликистозных яичников может быть поставлен на основании следующей триады признаков: 1. Гиперандрогенизм. 2. Овуляторная дисфункция. 3. Сонографические признаки: двустороннее симметричное увеличение объёма яичников более 10 см, наличие избыточного количества ( 12 и более) интраовариальных кистозных включений, диаметр каждого от 2 до 9 мм, в каждом яичнике. 80
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Поликистозно измененные яичники чаще всего приходиться дифференцировать от мультифолликулярной эхоструктурой яичников. Мультифолликулярные яичники характерны для: v раннего пубертатного периода; v гипогонадотропной аменореи ; v длительного приема комбинированных пероральных контрацептивов; v при хронических воспалительных заболеваниях и других имеющих, как правило, обратное развитие процессах. 81
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Поликистозно измененные яичники чаще всего приходиться дифференцировать от мультифолликулярной эхоструктурой яичников. Мультифолликулярные яичники характерны для: v раннего пубертатного периода; v гипогонадотропной аменореи ; v длительного приема комбинированных пероральных контрацептивов; v при хронических воспалительных заболеваниях и других имеющих, как правило, обратное развитие процессах. 81
 СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Мультифолликулярные яичники характеризуются отсутствием клинических проявлений, характерных для синдрома поликистозных яичников. Сонографические признаки мультифолликулярных яичников: 1. Нормальный объём яичника менее 8 -10 см; 2. Наличие большого количества фолликулов диаметром от 4 до 10 мм, имеющих обратное развитие; 3. Наличие нормально развивающегося доминантного фолликула при динамическом мониторинге за состоянием яичников; 4. Преходящие изменения 82
СИНДРОМ ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ Мультифолликулярные яичники характеризуются отсутствием клинических проявлений, характерных для синдрома поликистозных яичников. Сонографические признаки мультифолликулярных яичников: 1. Нормальный объём яичника менее 8 -10 см; 2. Наличие большого количества фолликулов диаметром от 4 до 10 мм, имеющих обратное развитие; 3. Наличие нормально развивающегося доминантного фолликула при динамическом мониторинге за состоянием яичников; 4. Преходящие изменения 82
 СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ 83
СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ 83
 СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ (синдром Сэвиджа). Клиника и диагностика: v первичная или вторичная аменорея; v «приливы жара» и менструальноподобные выделения; vвысокие уровни ФСГ и ЛГ в плазме крови; vнизкие уровни эстрогенов в плазме крови; vпервая проба с прогестероном положительная, в последующем отрицательная; vположительная проба с эстроген-гестагенами в циклическом режиме; vпримордиальные и преантральные фолликулы в биоптатах яичников. 84
СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ (синдром Сэвиджа). Клиника и диагностика: v первичная или вторичная аменорея; v «приливы жара» и менструальноподобные выделения; vвысокие уровни ФСГ и ЛГ в плазме крови; vнизкие уровни эстрогенов в плазме крови; vпервая проба с прогестероном положительная, в последующем отрицательная; vположительная проба с эстроген-гестагенами в циклическом режиме; vпримордиальные и преантральные фолликулы в биоптатах яичников. 84
 СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Это патологический симптомокомплекс у женщин моложе 40 лет с нормальной в прошлом менструальной и репродуктивной функцией, включающий: v вторичную аменорею; v бесплодие; vвегетативно-сосудистые нарушения. 85
СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Это патологический симптомокомплекс у женщин моложе 40 лет с нормальной в прошлом менструальной и репродуктивной функцией, включающий: v вторичную аменорею; v бесплодие; vвегетативно-сосудистые нарушения. 85
 СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Клиника и диагностика: vвторичная аменорея; vвегетативно-сосудистыми проявления - приливы, потливость, слабость, головная боль с нарушением трудоспособности. ; vвысокие уровни ФСГ и ЛГ в плазме крови; vнизкие уровни эстрогенов в плазме крови; vпроба с циклическим назначением эстрогенов (I фаза) и гестагенов (II фаза) сопровождается менструальноподобной реакцией через 3 -5 дней после завершения пробы и значительным улучшением общего состояния. ; vценный диагностический признак - отсутствие фолликулярного аппарата, подтвержденное гистологическим исследованием биоптатов яичников. 86
СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Клиника и диагностика: vвторичная аменорея; vвегетативно-сосудистыми проявления - приливы, потливость, слабость, головная боль с нарушением трудоспособности. ; vвысокие уровни ФСГ и ЛГ в плазме крови; vнизкие уровни эстрогенов в плазме крови; vпроба с циклическим назначением эстрогенов (I фаза) и гестагенов (II фаза) сопровождается менструальноподобной реакцией через 3 -5 дней после завершения пробы и значительным улучшением общего состояния. ; vценный диагностический признак - отсутствие фолликулярного аппарата, подтвержденное гистологическим исследованием биоптатов яичников. 86
 СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки: v на начальных этапах отмечается отсутствие нормально развивающегося доминантного фолликула при динамическом мониторинге за состоянием яичников (на протяжении нескольких циклов); vпостепенно уменьшаются диаметр и количество антральных фолликулов; v полное исчезновение антральных фолликулов; v уменьшение размеров матки; v уменьшение толщины эндометрия ; vотсутствие циклических изменений эхоструктуры эндометрия. 87
СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки: v на начальных этапах отмечается отсутствие нормально развивающегося доминантного фолликула при динамическом мониторинге за состоянием яичников (на протяжении нескольких циклов); vпостепенно уменьшаются диаметр и количество антральных фолликулов; v полное исчезновение антральных фолликулов; v уменьшение размеров матки; v уменьшение толщины эндометрия ; vотсутствие циклических изменений эхоструктуры эндометрия. 87
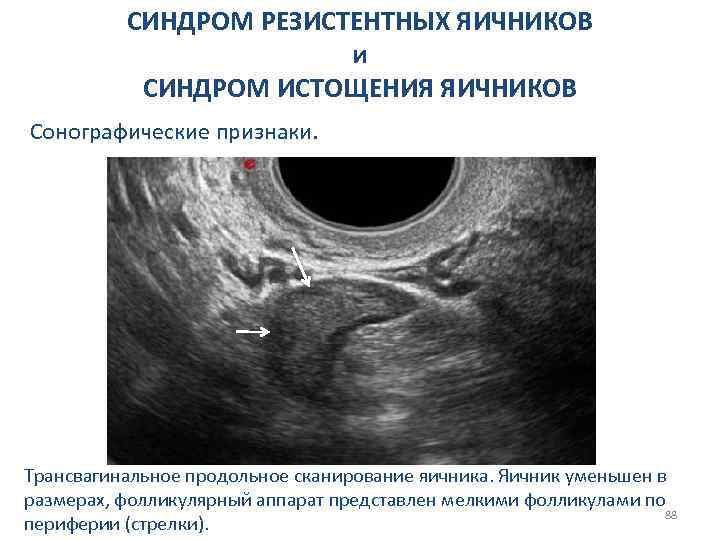 СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки. Трансвагинальное продольное сканирование яичника. Яичник уменьшен в размерах, фолликулярный аппарат представлен мелкими фолликулами по 88 периферии (стрелки).
СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки. Трансвагинальное продольное сканирование яичника. Яичник уменьшен в размерах, фолликулярный аппарат представлен мелкими фолликулами по 88 периферии (стрелки).
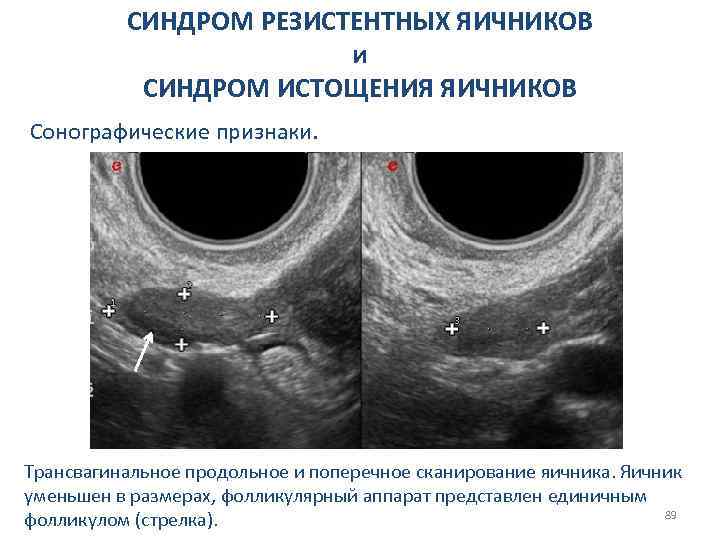 СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки. Трансвагинальное продольное и поперечное сканирование яичника. Яичник уменьшен в размерах, фолликулярный аппарат представлен единичным 89 фолликулом (стрелка).
СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки. Трансвагинальное продольное и поперечное сканирование яичника. Яичник уменьшен в размерах, фолликулярный аппарат представлен единичным 89 фолликулом (стрелка).
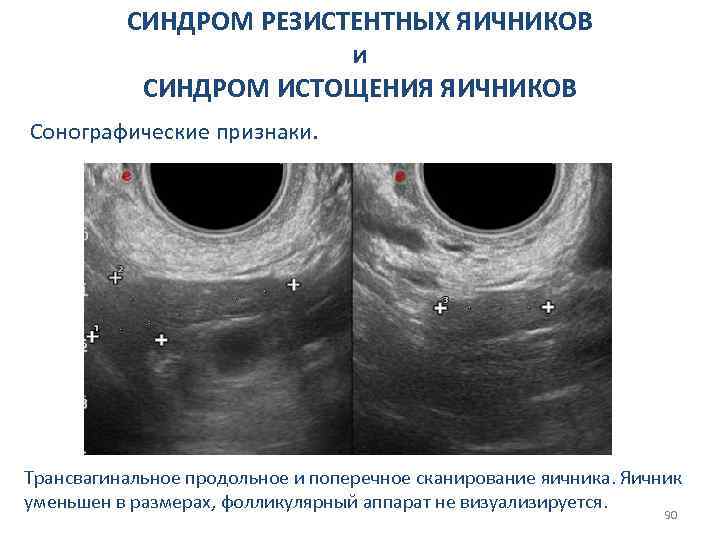 СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки. Трансвагинальное продольное и поперечное сканирование яичника. Яичник уменьшен в размерах, фолликулярный аппарат не визуализируется. 90
СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки. Трансвагинальное продольное и поперечное сканирование яичника. Яичник уменьшен в размерах, фолликулярный аппарат не визуализируется. 90
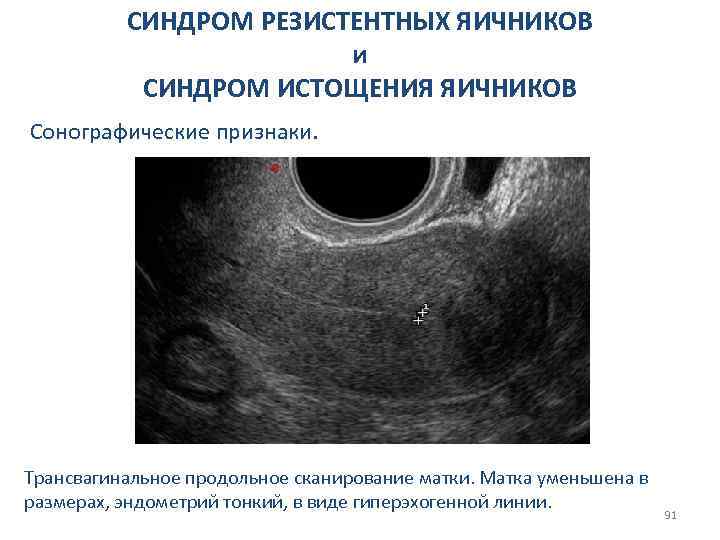 СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки. Трансвагинальное продольное сканирование матки. Матка уменьшена в размерах, эндометрий тонкий, в виде гиперэхогенной линии. 91
СИНДРОМ РЕЗИСТЕНТНЫХ ЯИЧНИКОВ и СИНДРОМ ИСТОЩЕНИЯ ЯИЧНИКОВ Сонографические признаки. Трансвагинальное продольное сканирование матки. Матка уменьшена в размерах, эндометрий тонкий, в виде гиперэхогенной линии. 91
 ГОРМОНАЛЬНО АКТИВНЫЕ ОПУХОЛИ ЯИЧНИКОВ 92
ГОРМОНАЛЬНО АКТИВНЫЕ ОПУХОЛИ ЯИЧНИКОВ 92
 Опухоли стромы полового тяжа (5 -7%) A. Гранулезо-стромальноклеточные опухоли. 1. Гранулезоклеточная опухоль (доброкачественная, злокачественная). 2. Группа теком-фибром: а) текома (доброкачественная, злокачественная); б) фиброма; в) неклассифицируемые опухоли. 3. Смешанные. Б. Андробластомы, опухоли клеток Сертоли и Лейдига. 1. Высокодифференцированные: а) тубулярная андробластома; опухоль из клеток Сертоли (сертолиома); б) тубулярная андробластома с накоплением липидов; опухоль из клеток Сертоли с накоплением липидов (липидная фолликулома Лесена); в) опухоль из клеток Сертоли и Лейдига; г) опухоль из клеток Лейдига (лейдигома); опухоль из хилюсных клеток. 2. Промежуточной (переходной) дифференцировки или умеренно-дифференцированные. 3. Низкодиффереицированные (саркоматоидные). 4. С гетерологическими элементами. B. Гинандробластома. Г. Неклассифицируемые опухоли стромы полового тяжа. 93
Опухоли стромы полового тяжа (5 -7%) A. Гранулезо-стромальноклеточные опухоли. 1. Гранулезоклеточная опухоль (доброкачественная, злокачественная). 2. Группа теком-фибром: а) текома (доброкачественная, злокачественная); б) фиброма; в) неклассифицируемые опухоли. 3. Смешанные. Б. Андробластомы, опухоли клеток Сертоли и Лейдига. 1. Высокодифференцированные: а) тубулярная андробластома; опухоль из клеток Сертоли (сертолиома); б) тубулярная андробластома с накоплением липидов; опухоль из клеток Сертоли с накоплением липидов (липидная фолликулома Лесена); в) опухоль из клеток Сертоли и Лейдига; г) опухоль из клеток Лейдига (лейдигома); опухоль из хилюсных клеток. 2. Промежуточной (переходной) дифференцировки или умеренно-дифференцированные. 3. Низкодиффереицированные (саркоматоидные). 4. С гетерологическими элементами. B. Гинандробластома. Г. Неклассифицируемые опухоли стромы полового тяжа. 93
 Гормонально активные опухоли яичников делят на: Вирилизирующие (лат. virilis – мужской) – это гормональноактивные новообразования, секретирующие мужские половые гормоны (андрогены): андробластома; аренобластома ; липоидоклеточная опухоль. Феминизирующие – это гормонально-активные новообразования, секретирующие женские половые гормоны (эстрогены): гранулезноклеточная опухоль; текаклеточная опухоль; смешанные опухоли (гинандробластома и гонадобластома (гоноцитома)). 94
Гормонально активные опухоли яичников делят на: Вирилизирующие (лат. virilis – мужской) – это гормональноактивные новообразования, секретирующие мужские половые гормоны (андрогены): андробластома; аренобластома ; липоидоклеточная опухоль. Феминизирующие – это гормонально-активные новообразования, секретирующие женские половые гормоны (эстрогены): гранулезноклеточная опухоль; текаклеточная опухоль; смешанные опухоли (гинандробластома и гонадобластома (гоноцитома)). 94
 Вирилизирующие гормонально активные опухоли яичников Постепенная динамика симптомов: v аменорея; v атрофия молочных желёз; v гипертрофия клитора; vотсутствие либидо. Сонографические признаки опухолей неспецифичны, они характеризуются: v если опухоль небольших размеров - однородной солидной эхоструктуры; v если опухоль больших размеров, то появляются кистозные полости; v чаще пониженной эхогенности; v наличием артериальных и венозных сосудов в опухоли. 95
Вирилизирующие гормонально активные опухоли яичников Постепенная динамика симптомов: v аменорея; v атрофия молочных желёз; v гипертрофия клитора; vотсутствие либидо. Сонографические признаки опухолей неспецифичны, они характеризуются: v если опухоль небольших размеров - однородной солидной эхоструктуры; v если опухоль больших размеров, то появляются кистозные полости; v чаще пониженной эхогенности; v наличием артериальных и венозных сосудов в опухоли. 95
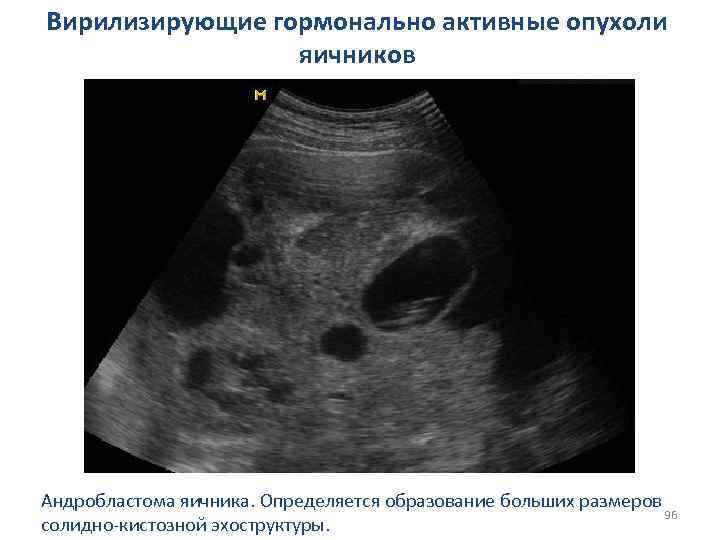 Вирилизирующие гормонально активные опухоли яичников Андробластома яичника. Определяется образование больших размеров 96 солидно-кистозной эхоструктуры.
Вирилизирующие гормонально активные опухоли яичников Андробластома яичника. Определяется образование больших размеров 96 солидно-кистозной эхоструктуры.
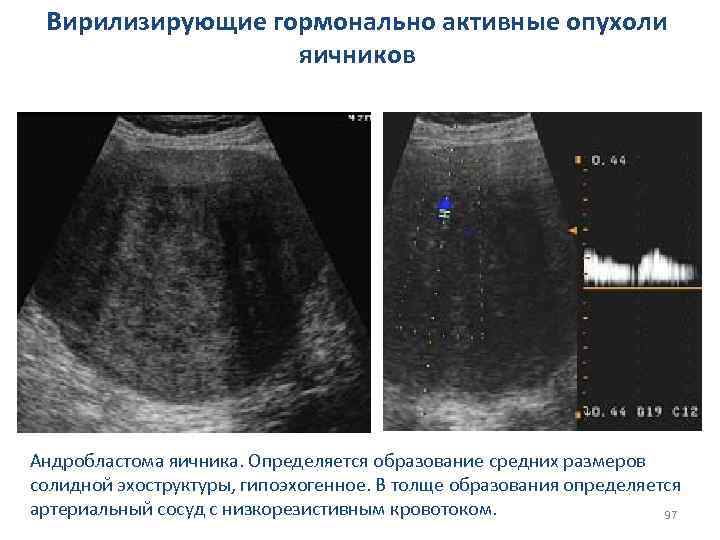 Вирилизирующие гормонально активные опухоли яичников Андробластома яичника. Определяется образование средних размеров солидной эхоструктуры, гипоэхогенное. В толще образования определяется артериальный сосуд с низкорезистивным кровотоком. 97
Вирилизирующие гормонально активные опухоли яичников Андробластома яичника. Определяется образование средних размеров солидной эхоструктуры, гипоэхогенное. В толще образования определяется артериальный сосуд с низкорезистивным кровотоком. 97
 ДИСФУНКЦИОНАЛЬНЫЕ МАТОЧНЫЕ КРОВОТЕЧЕНИЯ II 98
ДИСФУНКЦИОНАЛЬНЫЕ МАТОЧНЫЕ КРОВОТЕЧЕНИЯ II 98
 Дисфункциональные маточные кровотечения (ДМК)— это ациклические маточные кровотечения, которые возникают вследствие функциональных нарушений в гипоталамогипофизарно-яичниковой системе и не связанные с явными анатомическими (органическими) изменениями в половых органах женщины, системными заболеваниями или осложнениями беременности. 99
Дисфункциональные маточные кровотечения (ДМК)— это ациклические маточные кровотечения, которые возникают вследствие функциональных нарушений в гипоталамогипофизарно-яичниковой системе и не связанные с явными анатомическими (органическими) изменениями в половых органах женщины, системными заболеваниями или осложнениями беременности. 99
 Классификация дисфункциональных маточных крототечений (Ю. А. Гуркин, 1994) I. По характеру нарушений менструального цикла и морфофункциональным изменениям: 1. Ановуляторные ДМК (однофазные): • кратковременная ритмическая персистенция фолликула; • длительная персистенция фолликула; • атрезия множества фолликулов. 2. Овуляторные ДМК (двухфазные): • гипофункция желтого тела; • гиперфункция желтого тела; • гипофункция зреющего фолликула; • гиперфункция зреющего фолликула. II. По возрасту: • подросткового возраста (ювенильные маточные кровотечения); • репродуктивного возраста; • климактерического периода; • постменопаузального периода. 100
Классификация дисфункциональных маточных крототечений (Ю. А. Гуркин, 1994) I. По характеру нарушений менструального цикла и морфофункциональным изменениям: 1. Ановуляторные ДМК (однофазные): • кратковременная ритмическая персистенция фолликула; • длительная персистенция фолликула; • атрезия множества фолликулов. 2. Овуляторные ДМК (двухфазные): • гипофункция желтого тела; • гиперфункция желтого тела; • гипофункция зреющего фолликула; • гиперфункция зреющего фолликула. II. По возрасту: • подросткового возраста (ювенильные маточные кровотечения); • репродуктивного возраста; • климактерического периода; • постменопаузального периода. 100
 Ультразвуковое исследование позволяет: 1. идентифицировать фолликулярный аппарат яичника; 2. проводить точный мониторинг роста и созревания, дальнейшего развития доминантного фолликула; 3. оценить жёлтое тело; 4. оценить функциональные изменения эндометрия; 5. исключить органические изменения в матке, яичниках, влагалище, которые могут быть причиной кровотечения. 101
Ультразвуковое исследование позволяет: 1. идентифицировать фолликулярный аппарат яичника; 2. проводить точный мониторинг роста и созревания, дальнейшего развития доминантного фолликула; 3. оценить жёлтое тело; 4. оценить функциональные изменения эндометрия; 5. исключить органические изменения в матке, яичниках, влагалище, которые могут быть причиной кровотечения. 101
 Ановуляторные (однофазные) дисфункциональные маточные кровотечения Сонографические признаки персистенции фолликула: – наличие неовулировавшего фолликула без изменений в размерах на протяжении длительного периода времени; – отсутствие свободной жидкости в позадиматочном пространстве; – отсутствие желтого тела; – эндометрий утолщен до 10 -15 мм (на 5 -7 день цикла); – по эхостуктуре эндометрий на протяжении всего менструального цикла соответствует пролиферативному. 102
Ановуляторные (однофазные) дисфункциональные маточные кровотечения Сонографические признаки персистенции фолликула: – наличие неовулировавшего фолликула без изменений в размерах на протяжении длительного периода времени; – отсутствие свободной жидкости в позадиматочном пространстве; – отсутствие желтого тела; – эндометрий утолщен до 10 -15 мм (на 5 -7 день цикла); – по эхостуктуре эндометрий на протяжении всего менструального цикла соответствует пролиферативному. 102
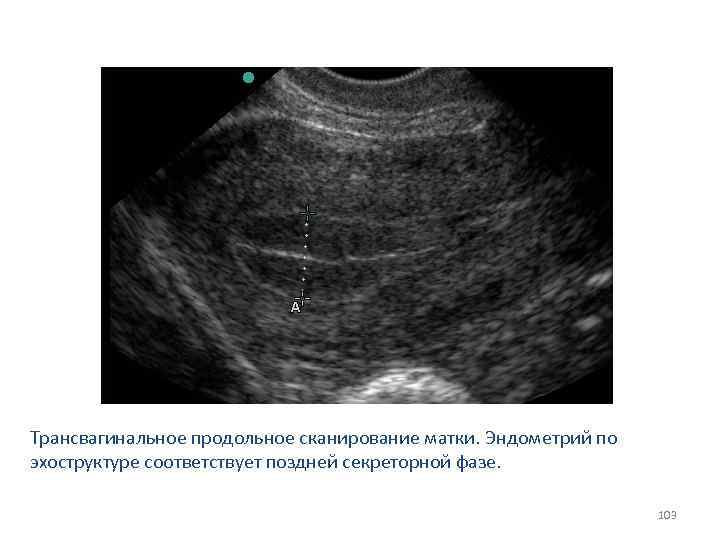 Трансвагинальное продольное сканирование матки. Эндометрий по эхоструктуре соответствует поздней секреторной фазе. 103
Трансвагинальное продольное сканирование матки. Эндометрий по эхоструктуре соответствует поздней секреторной фазе. 103
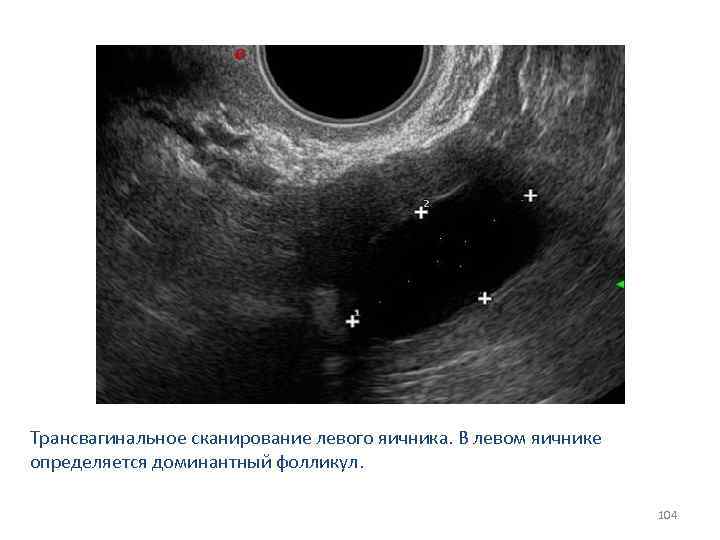 Трансвагинальное сканирование левого яичника. В левом яичнике определяется доминантный фолликул. 104
Трансвагинальное сканирование левого яичника. В левом яичнике определяется доминантный фолликул. 104
 Ановуляторные (однофазные) дисфункциональные маточные кровотечения Сонографические признаки персистенции фолликула с формированием фолликулярной кисты: – увеличение размеров неовулировавшего фолликула (более 25 мм); – отсутствие свободной жидкости в позадиматочном пространстве; – отсутствие желтого тела. 105
Ановуляторные (однофазные) дисфункциональные маточные кровотечения Сонографические признаки персистенции фолликула с формированием фолликулярной кисты: – увеличение размеров неовулировавшего фолликула (более 25 мм); – отсутствие свободной жидкости в позадиматочном пространстве; – отсутствие желтого тела. 105
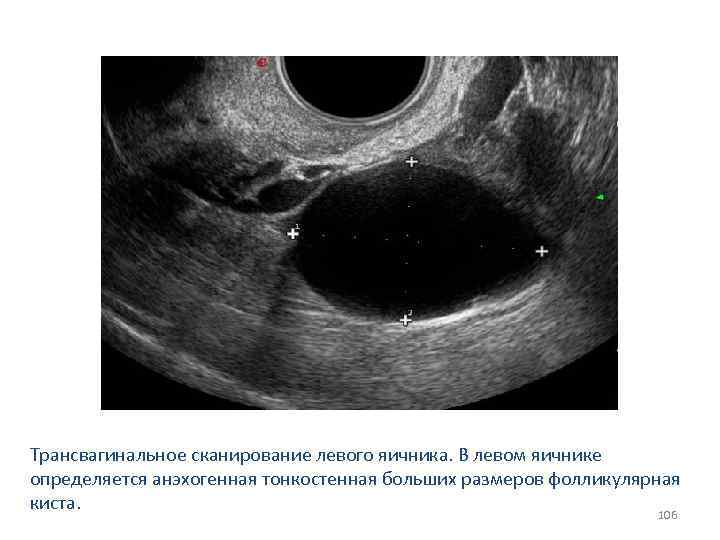 Трансвагинальное сканирование левого яичника. В левом яичнике определяется анэхогенная тонкостенная больших размеров фолликулярная киста. 106
Трансвагинальное сканирование левого яичника. В левом яичнике определяется анэхогенная тонкостенная больших размеров фолликулярная киста. 106
 Ановуляторные (однофазные) дисфункциональные маточные кровотечения Сонографические признаки атрезии фолликула : – уменьшение размеров неовулировавшего (-их) фолликула (-ов); – отсутствие свободной жидкости в позадиматочном пространстве; – отсутствие желтого тела. 107
Ановуляторные (однофазные) дисфункциональные маточные кровотечения Сонографические признаки атрезии фолликула : – уменьшение размеров неовулировавшего (-их) фолликула (-ов); – отсутствие свободной жидкости в позадиматочном пространстве; – отсутствие желтого тела. 107
 Овуляторные (двухфазные) дисфункциональные маточные кровотечения Сонографические признаки недостаточности лютеиновой фазы (оценивать на 17 -23 день цикла) : – нормальное развитие доминантного фолликула (-ов); – овуляция происходит позже 14 -ого дня менструального цикла; – диаметр жёлтого тела меньше 15 мм; – тонкая стенка (меньше 3 мм), эхонегативная структура жёлтого тела; –бедный и прерывистый сосудистый рисунок по периферии жёлтого тела (смотреть на 2 -3 день после овуляции); – отсутствуют характерные секреторные изменения эндометрия в виде повышения эхогенности. 108
Овуляторные (двухфазные) дисфункциональные маточные кровотечения Сонографические признаки недостаточности лютеиновой фазы (оценивать на 17 -23 день цикла) : – нормальное развитие доминантного фолликула (-ов); – овуляция происходит позже 14 -ого дня менструального цикла; – диаметр жёлтого тела меньше 15 мм; – тонкая стенка (меньше 3 мм), эхонегативная структура жёлтого тела; –бедный и прерывистый сосудистый рисунок по периферии жёлтого тела (смотреть на 2 -3 день после овуляции); – отсутствуют характерные секреторные изменения эндометрия в виде повышения эхогенности. 108
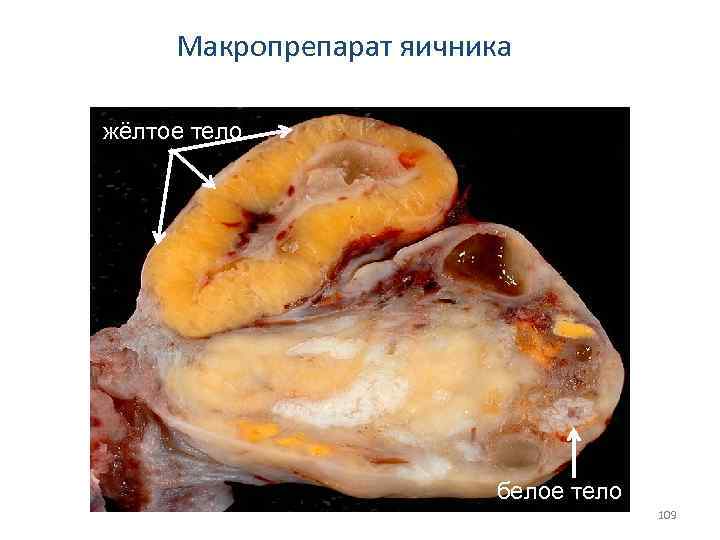 Макропрепарат яичника жёлтое тело белое тело 109
Макропрепарат яичника жёлтое тело белое тело 109
 АЛЬГОДИСМЕНОРЕЯ III 110
АЛЬГОДИСМЕНОРЕЯ III 110
 Альгодисменорея (альгоменорея, дисменорея) — это нарушение менструального цикла, основным клиническим проявлением которого является болевой синдром во время менструации, который возникает в первый день или за несколько дней до нее и продолжается в течение всей менструации и даже после нее. Дисменорею принято разделять на первичную и вторичную. Первичная — это дисменорея функциональная, не связанная с патологическими изменениями внутренних половых органов. Это синдром, обусловленный нарушениями на различных уровнях нейрогуморальной регуляции. Вторичная — это болезненные месячные, причиной которых являются патологические процессы в области малого таза. Это один из симптомов (иногда единственный) какого-то гинекологического заболевания. 111
Альгодисменорея (альгоменорея, дисменорея) — это нарушение менструального цикла, основным клиническим проявлением которого является болевой синдром во время менструации, который возникает в первый день или за несколько дней до нее и продолжается в течение всей менструации и даже после нее. Дисменорею принято разделять на первичную и вторичную. Первичная — это дисменорея функциональная, не связанная с патологическими изменениями внутренних половых органов. Это синдром, обусловленный нарушениями на различных уровнях нейрогуморальной регуляции. Вторичная — это болезненные месячные, причиной которых являются патологические процессы в области малого таза. Это один из симптомов (иногда единственный) какого-то гинекологического заболевания. 111
 Виды первичной дисменореи: I. Эссенциальная дисменорея — это собственно дисменорея как заболевание, которое детерминируется снижением порога болевой чувствительности. II. Психогенная дисменорея — чаще всего объясняется чувством тревоги, страха болезненных месячных, которые в силу тех или иных причин уже имели место ранее у данной женщины, а страх перед болезненностью менструаций соответственно вызывает "ответную" реакцию организма. У личностей, акцентуированных по истероидному или сенситивному типу, а также у лиц с астеноневротическим синдромом и психопатологическими состояниями. III. Спазмогенная дисменорея —боли возникают в результате 112 спазма гладкой мускулатуры матки.
Виды первичной дисменореи: I. Эссенциальная дисменорея — это собственно дисменорея как заболевание, которое детерминируется снижением порога болевой чувствительности. II. Психогенная дисменорея — чаще всего объясняется чувством тревоги, страха болезненных месячных, которые в силу тех или иных причин уже имели место ранее у данной женщины, а страх перед болезненностью менструаций соответственно вызывает "ответную" реакцию организма. У личностей, акцентуированных по истероидному или сенситивному типу, а также у лиц с астеноневротическим синдромом и психопатологическими состояниями. III. Спазмогенная дисменорея —боли возникают в результате 112 спазма гладкой мускулатуры матки.
 Виды вторичной дисменореи: I. Врожденная — характерны болезненные месячные с самого начала их cтaновлeния, которые обусловлены: аномалиями развития внутренних половых органов (рудиментарный рог матки с активным эндометрием, удвоение матки с гипоплазией одной из "камер"); аномалией их положения (чаще всего загиб матки с затруднением оттока менструальной крови). II. Приобретенная обусловлена органическими изменениями в органах малого таза и чаще развивается у женщин старше 30 лет, у которых в анамнезе - роды, аборты, воспалительные гинекологические заболевания. 113
Виды вторичной дисменореи: I. Врожденная — характерны болезненные месячные с самого начала их cтaновлeния, которые обусловлены: аномалиями развития внутренних половых органов (рудиментарный рог матки с активным эндометрием, удвоение матки с гипоплазией одной из "камер"); аномалией их положения (чаще всего загиб матки с затруднением оттока менструальной крови). II. Приобретенная обусловлена органическими изменениями в органах малого таза и чаще развивается у женщин старше 30 лет, у которых в анамнезе - роды, аборты, воспалительные гинекологические заболевания. 113
 Причины вторичной дисменореи: I. Эндометриоз II. Воспалительные процессы (чаще хронические метриты и сальпингиты) III. Внутриматочная контрацепция (ВМК) IV. Субмукозная миома матки (рождающийся миоматозный узел) V. Патология вен малого таза 114
Причины вторичной дисменореи: I. Эндометриоз II. Воспалительные процессы (чаще хронические метриты и сальпингиты) III. Внутриматочная контрацепция (ВМК) IV. Субмукозная миома матки (рождающийся миоматозный узел) V. Патология вен малого таза 114
 ЭНДОМЕТРИОЗ 115
ЭНДОМЕТРИОЗ 115
 ЭНДОМЕТРИЗ Эндометриоз - это патологический процесс, при котором за пределами полости матки происходит разрастание ткани, по морфологическим и функциональным свойствам подобной эндометрию. Нередко сочетается с миомой матки и гиперпластическими процессами эндометрия. Признаки эндометриоза v цикличность, сходная с регулярностью овариоменструального цикла; v отсутствие в очаге эндометриоза соединительнотканой капсулы; v склонность к инфильтрирующему росту, связанному с ферментативной активностью эндометриоидных очагов. 116
ЭНДОМЕТРИЗ Эндометриоз - это патологический процесс, при котором за пределами полости матки происходит разрастание ткани, по морфологическим и функциональным свойствам подобной эндометрию. Нередко сочетается с миомой матки и гиперпластическими процессами эндометрия. Признаки эндометриоза v цикличность, сходная с регулярностью овариоменструального цикла; v отсутствие в очаге эндометриоза соединительнотканой капсулы; v склонность к инфильтрирующему росту, связанному с ферментативной активностью эндометриоидных очагов. 116
 ЭНДОМЕТРИЗ Классификация по локализации 1. Генитальный (92 -94%) v внутренний (эндометриоз миометрия = аденомиоз); v наружный: яичников; маточных труб; шейки матки; брюшины прямокишечно-маточного углубления; ретроцервикальный; крестцово-маточных связок; влагалища и промежности. 2. Экстрагенитальный (6 -8%) 117
ЭНДОМЕТРИЗ Классификация по локализации 1. Генитальный (92 -94%) v внутренний (эндометриоз миометрия = аденомиоз); v наружный: яичников; маточных труб; шейки матки; брюшины прямокишечно-маточного углубления; ретроцервикальный; крестцово-маточных связок; влагалища и промежности. 2. Экстрагенитальный (6 -8%) 117
 АДЕНОМИОЗ В зависимости от распространения процесса в толщу миометрия различают 3 степени аденомиоза: I. До 1/3 толщины миометрия; II. До середины толщины миометрия; III. Всей толщи миометрия (до серозной оболочки); IV. Всей толщи миометрия, включая серозную оболочку при дальнейшем распространении (брюшина малого таза, смежные органы). Различают формы аденомиоза: 1. Диффузную(гетеротопии равномерно расположены в толще миометрия); 2. Узловую (гетеротопии располагаются в миометрии в виде эндометриоидных «узлов» , различных размеров и локализации); 3. Смешанная форма. 118
АДЕНОМИОЗ В зависимости от распространения процесса в толщу миометрия различают 3 степени аденомиоза: I. До 1/3 толщины миометрия; II. До середины толщины миометрия; III. Всей толщи миометрия (до серозной оболочки); IV. Всей толщи миометрия, включая серозную оболочку при дальнейшем распространении (брюшина малого таза, смежные органы). Различают формы аденомиоза: 1. Диффузную(гетеротопии равномерно расположены в толще миометрия); 2. Узловую (гетеротопии располагаются в миометрии в виде эндометриоидных «узлов» , различных размеров и локализации); 3. Смешанная форма. 118
 АДЕНОМИОЗ Сонографические признаки: 1. Биометрия матки v Диффузное увеличение тела матки - объём 130 -150 см и более. v Округлая (шаровидная)форма – увеличение происходит преимущественно за счёт толщины, при этом соотношение между длиной и толщиной тела матки составляет 1, 0 и менее (в норме более 1, 2). v Асимметричное утолщение - разница в толщине передней и задней стенок матки составляет 1 см и более; - показатель отношения толщины передней и задней стенок более 1, 4 119
АДЕНОМИОЗ Сонографические признаки: 1. Биометрия матки v Диффузное увеличение тела матки - объём 130 -150 см и более. v Округлая (шаровидная)форма – увеличение происходит преимущественно за счёт толщины, при этом соотношение между длиной и толщиной тела матки составляет 1, 0 и менее (в норме более 1, 2). v Асимметричное утолщение - разница в толщине передней и задней стенок матки составляет 1 см и более; - показатель отношения толщины передней и задней стенок более 1, 4 119
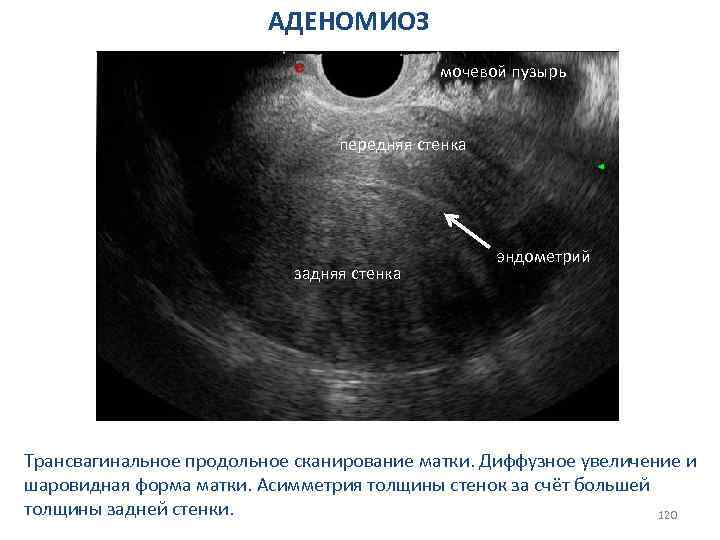 АДЕНОМИОЗ мочевой пузырь передняя стенка задняя стенка эндометрий Трансвагинальное продольное сканирование матки. Диффузное увеличение и шаровидная форма матки. Асимметрия толщины стенок за счёт большей толщины задней стенки. 120
АДЕНОМИОЗ мочевой пузырь передняя стенка задняя стенка эндометрий Трансвагинальное продольное сканирование матки. Диффузное увеличение и шаровидная форма матки. Асимметрия толщины стенок за счёт большей толщины задней стенки. 120
 АДЕНОМИОЗ Сонографические признаки (продолжение): 2. Эхоструктура эндометрия и полости матки v Эхографические признаки гиперпластических процессов эндометрия (60 -90%) v Изменения в эхоструктуре в проекции базального слоя эндометрия, при этом контуры эндометрия на границе с внутренним мышечным слоем: - деформированы и зазубрены; - нечёткие, размытые, волноообразные; - неровные, прерывистые. v Кистозные включения в проекции базального слоя эндометрия в виде анэхогенных структур, диаметром 1 -2 мм. 121
АДЕНОМИОЗ Сонографические признаки (продолжение): 2. Эхоструктура эндометрия и полости матки v Эхографические признаки гиперпластических процессов эндометрия (60 -90%) v Изменения в эхоструктуре в проекции базального слоя эндометрия, при этом контуры эндометрия на границе с внутренним мышечным слоем: - деформированы и зазубрены; - нечёткие, размытые, волноообразные; - неровные, прерывистые. v Кистозные включения в проекции базального слоя эндометрия в виде анэхогенных структур, диаметром 1 -2 мм. 121
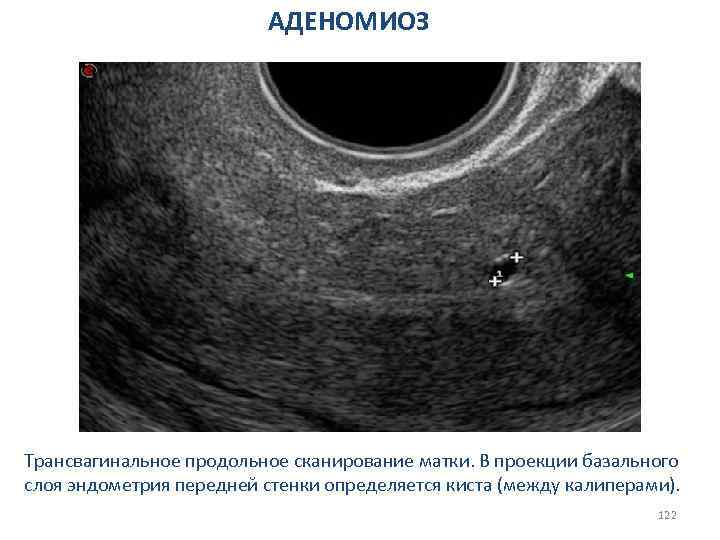 АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. В проекции базального слоя эндометрия передней стенки определяется киста (между калиперами). 122
АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. В проекции базального слоя эндометрия передней стенки определяется киста (между калиперами). 122
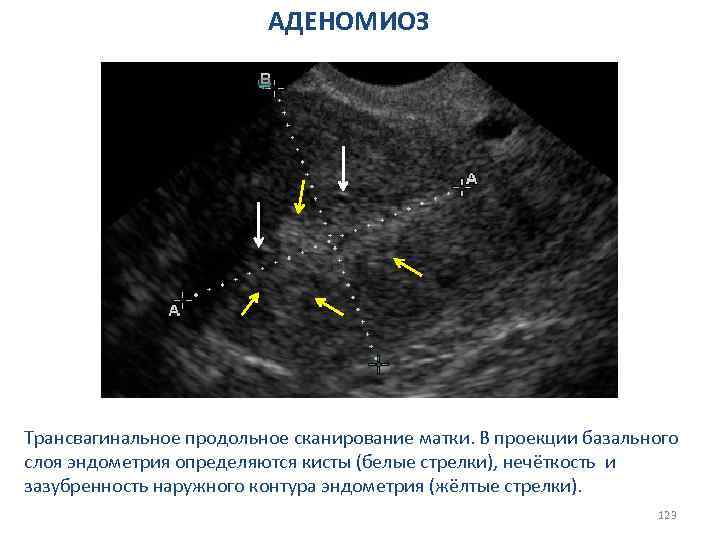 АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. В проекции базального слоя эндометрия определяются кисты (белые стрелки), нечёткость и зазубренность наружного контура эндометрия (жёлтые стрелки). 123
АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. В проекции базального слоя эндометрия определяются кисты (белые стрелки), нечёткость и зазубренность наружного контура эндометрия (жёлтые стрелки). 123
 АДЕНОМИОЗ Сонографические признаки (продолжение): 2. Эхоструктура эндометрия и полости матки v Гипо- или эхонегативная зона (= валик )вокруг эндометрия v Дугообразная деформация полости матки: - наиболее характерна для узловой формы; - встречается и при диффузных формах без чёткой визуализации очаговых образований в миометрии. 124
АДЕНОМИОЗ Сонографические признаки (продолжение): 2. Эхоструктура эндометрия и полости матки v Гипо- или эхонегативная зона (= валик )вокруг эндометрия v Дугообразная деформация полости матки: - наиболее характерна для узловой формы; - встречается и при диффузных формах без чёткой визуализации очаговых образований в миометрии. 124
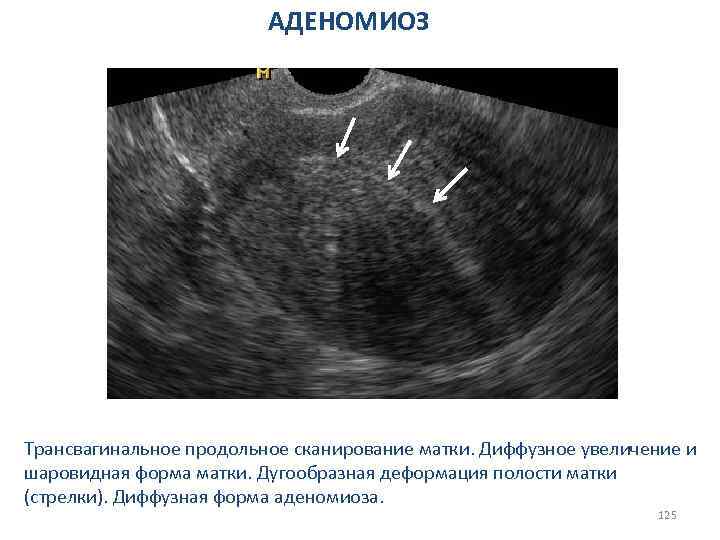 АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. Диффузное увеличение и шаровидная форма матки. Дугообразная деформация полости матки (стрелки). Диффузная форма аденомиоза. 125
АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. Диффузное увеличение и шаровидная форма матки. Дугообразная деформация полости матки (стрелки). Диффузная форма аденомиоза. 125
 АДЕНОМИОЗ Сонографические признаки (продолжение): 3. Эхоструктура миометрия v Эхогенные «борозды» в миометрии (= «эхогенная бороздчатость» ) - эхогенные включения неправильной линейной формы , распространяющиеся от проекции базального слоя эндометрия в миометрий почти в перпендикулярном направлении v Нечётко очерченные очаги аномально повышенной или сниженной эхогенности: - неправильной формы; - размеры варьируют от нескольких миллиметров до крупных образований; 126
АДЕНОМИОЗ Сонографические признаки (продолжение): 3. Эхоструктура миометрия v Эхогенные «борозды» в миометрии (= «эхогенная бороздчатость» ) - эхогенные включения неправильной линейной формы , распространяющиеся от проекции базального слоя эндометрия в миометрий почти в перпендикулярном направлении v Нечётко очерченные очаги аномально повышенной или сниженной эхогенности: - неправильной формы; - размеры варьируют от нескольких миллиметров до крупных образований; 126
 АДЕНОМИОЗ Сонографические признаки (продолжение): 3. Эхоструктура миометрия v Нечётко очерченные очаги аномально повышенной или сниженной эхогенности: - в виде множественных участков или единичного образования (аденомиома). 127
АДЕНОМИОЗ Сонографические признаки (продолжение): 3. Эхоструктура миометрия v Нечётко очерченные очаги аномально повышенной или сниженной эхогенности: - в виде множественных участков или единичного образования (аденомиома). 127
 АДЕНОМИОЗ Сонографические признаки (продолжение): 3. Эхоструктура миометрия Дифференциальная диагностика: ультразвуковые признаки фибромиомы и аденомиомы. ФИБРОМИОМА АДЕНОМИОМА Отграниченное образование округлой формы Образование эллисоидной, неправильной формы с размытыми контурами Гипоэхогенная периферия Асимметричное утолщение миометрия Гипо, изо, или гиперэхогенное Смешанной эхогенности Кисты редко (при некрозе, дегенеративных изменениях) Кисты часто (полости с кровью) Сосуды расположены по периферии Сосуды по всему объёму образования Диффузное затенение Исчерченное затенение Кальцифицируются поздно или после беременности Не кальцифицируются 128
АДЕНОМИОЗ Сонографические признаки (продолжение): 3. Эхоструктура миометрия Дифференциальная диагностика: ультразвуковые признаки фибромиомы и аденомиомы. ФИБРОМИОМА АДЕНОМИОМА Отграниченное образование округлой формы Образование эллисоидной, неправильной формы с размытыми контурами Гипоэхогенная периферия Асимметричное утолщение миометрия Гипо, изо, или гиперэхогенное Смешанной эхогенности Кисты редко (при некрозе, дегенеративных изменениях) Кисты часто (полости с кровью) Сосуды расположены по периферии Сосуды по всему объёму образования Диффузное затенение Исчерченное затенение Кальцифицируются поздно или после беременности Не кальцифицируются 128
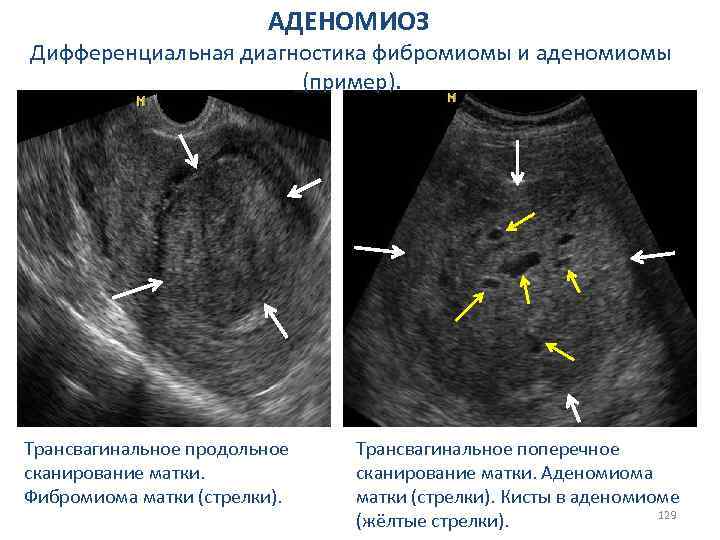 АДЕНОМИОЗ Дифференциальная диагностика фибромиомы и аденомиомы (пример). Трансвагинальное продольное сканирование матки. Фибромиома матки (стрелки). Трансвагинальное поперечное сканирование матки. Аденомиома матки (стрелки). Кисты в аденомиоме 129 (жёлтые стрелки).
АДЕНОМИОЗ Дифференциальная диагностика фибромиомы и аденомиомы (пример). Трансвагинальное продольное сканирование матки. Фибромиома матки (стрелки). Трансвагинальное поперечное сканирование матки. Аденомиома матки (стрелки). Кисты в аденомиоме 129 (жёлтые стрелки).
 АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Эхоструктура миометрия v Изменение эхогенности миометрия: - чаще всего понижение эхогенности миометрия; - разница в эхогенности передней и задней стенок тела матки, при этом задняя стенка относительно пониженной плотности. v Полосовидное затенение (признак «вертикальных полос» ) - при аденомиозе 3 степени; - чередование полос низкой и высокой эхогенности, ориентированные параллельно оси ультразвукового луча и перпендикулярно плоскости сканирования. 130
АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Эхоструктура миометрия v Изменение эхогенности миометрия: - чаще всего понижение эхогенности миометрия; - разница в эхогенности передней и задней стенок тела матки, при этом задняя стенка относительно пониженной плотности. v Полосовидное затенение (признак «вертикальных полос» ) - при аденомиозе 3 степени; - чередование полос низкой и высокой эхогенности, ориентированные параллельно оси ультразвукового луча и перпендикулярно плоскости сканирования. 130
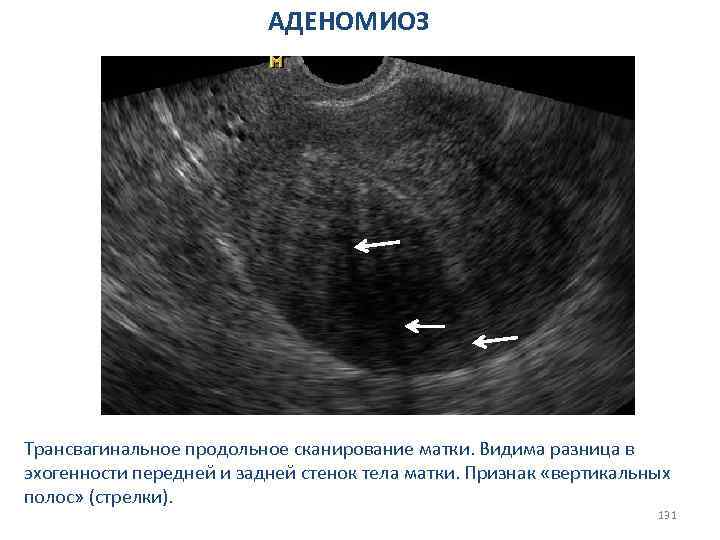 АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. Видима разница в эхогенности передней и задней стенок тела матки. Признак «вертикальных полос» (стрелки). 131
АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. Видима разница в эхогенности передней и задней стенок тела матки. Признак «вертикальных полос» (стрелки). 131
 АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Эхоструктура миометрия v Кисты миометрия : - часто субэндометриальная локализация; - одиночные или множественные; - размеры вариабельны (от 2 мм до 15 мм); - форма любая, по периферии эхогенная капсула толщиной до 2 -3 мм; - содержимое анэхогенное или с густой дисперсной эхогенной взвесью. - в период менструации могут заполняться эхогенной кровью, что затрудняет их визуализацию. 132
АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Эхоструктура миометрия v Кисты миометрия : - часто субэндометриальная локализация; - одиночные или множественные; - размеры вариабельны (от 2 мм до 15 мм); - форма любая, по периферии эхогенная капсула толщиной до 2 -3 мм; - содержимое анэхогенное или с густой дисперсной эхогенной взвесью. - в период менструации могут заполняться эхогенной кровью, что затрудняет их визуализацию. 132
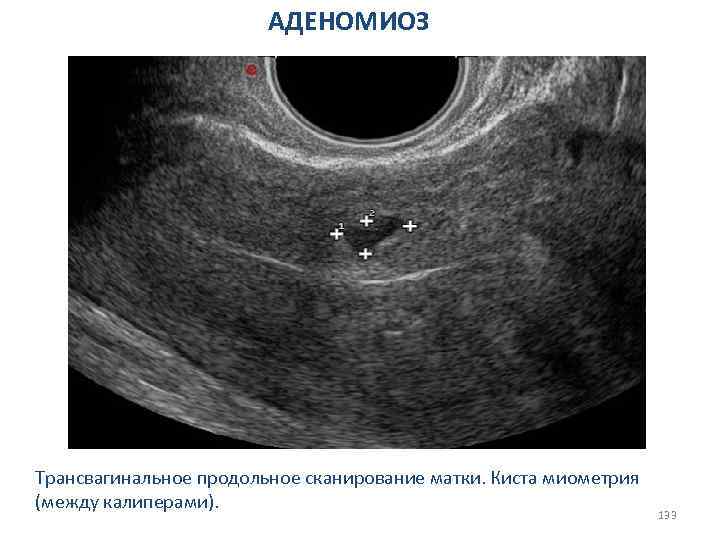 АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. Киста миометрия (между калиперами). 133
АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. Киста миометрия (между калиперами). 133
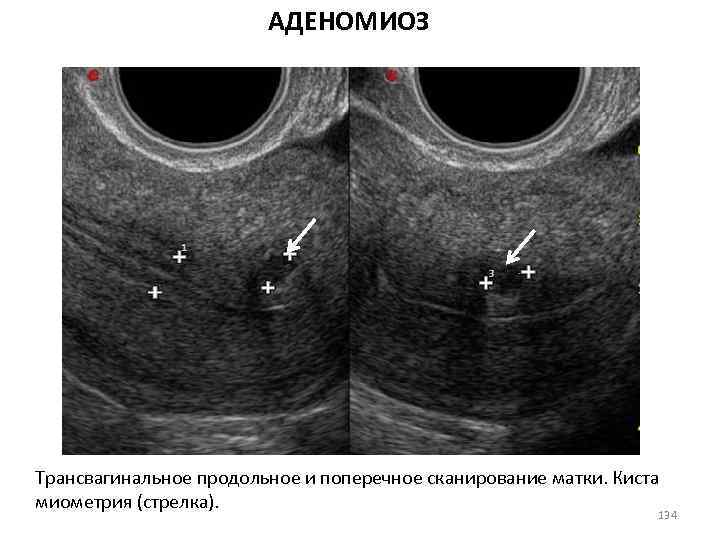 АДЕНОМИОЗ Трансвагинальное продольное и поперечное сканирование матки. Киста миометрия (стрелка). 134
АДЕНОМИОЗ Трансвагинальное продольное и поперечное сканирование матки. Киста миометрия (стрелка). 134
 АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Эхоструктура миометрия v Гетерогенная эхоструктура миометрия –комплекс вышеуказанных признаков: - диффузная неоднородность миометрия; - неравномерно чередующиеся в миометрии нечётко очерченные гиперэхогенные (эндометриоидные гетеротопии) и гипоэхогенные (участки гиперплазии гладкомышечной ткани) участки; - признаки более чёткие перед менструацией; - в оценке помогает построение гистограмм. 135
АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Эхоструктура миометрия v Гетерогенная эхоструктура миометрия –комплекс вышеуказанных признаков: - диффузная неоднородность миометрия; - неравномерно чередующиеся в миометрии нечётко очерченные гиперэхогенные (эндометриоидные гетеротопии) и гипоэхогенные (участки гиперплазии гладкомышечной ткани) участки; - признаки более чёткие перед менструацией; - в оценке помогает построение гистограмм. 135
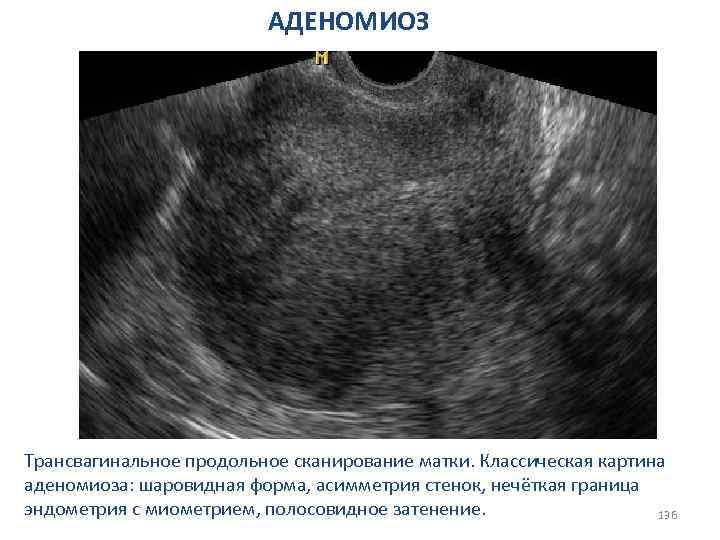 АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. Классическая картина аденомиоза: шаровидная форма, асимметрия стенок, нечёткая граница эндометрия с миометрием, полосовидное затенение. 136
АДЕНОМИОЗ Трансвагинальное продольное сканирование матки. Классическая картина аденомиоза: шаровидная форма, асимметрия стенок, нечёткая граница эндометрия с миометрием, полосовидное затенение. 136
 АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Эхоструктура миометрия v Попадание эхоконтрастного вещества в миометрий при эхогистеросальпингографии : - эхогенные включения неправильной линейной формы в миометрии. 137
АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Эхоструктура миометрия v Попадание эхоконтрастного вещества в миометрий при эхогистеросальпингографии : - эхогенные включения неправильной линейной формы в миометрии. 137
 АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Маточная гемодинамика v Радиальный тип васкуляризации: - сосуды идут радиально, деформированы; - этот тип наблюдается и при диффузной и очаговой формах, радиальные сосуды проходят сквозь узлы, не огибая их. v Усиление васкуляризации эндометрия и параэндометриальной области в позднюю секреторную фазу. v Повышение резистентности в маточных артериях, радиальных артериях 138
АДЕНОМИОЗ Сонографические признаки (продолжение): 4. Маточная гемодинамика v Радиальный тип васкуляризации: - сосуды идут радиально, деформированы; - этот тип наблюдается и при диффузной и очаговой формах, радиальные сосуды проходят сквозь узлы, не огибая их. v Усиление васкуляризации эндометрия и параэндометриальной области в позднюю секреторную фазу. v Повышение резистентности в маточных артериях, радиальных артериях 138
 АДЕНОМИОЗ Из многочисленных сонографических признаков можно выделить основные : 1. Попадание эхоконтрастного вещества в миометрий при эхогистеросальпингографии; 2. Кисты миометрия любой локализации; 3. Признак «вертикальных полос» без очаговой патологии; 4. Отношение длина/толщина матки - 1, 0 и менее; 5. Асимметрия толщины стенок матки (более 1 см); 6. Гетерогенная эхоструктура миометрия; 7. Дугоообразная деформация полости матки; 8. Радиарный тип васкуляризации гетерогенных очагов. 139
АДЕНОМИОЗ Из многочисленных сонографических признаков можно выделить основные : 1. Попадание эхоконтрастного вещества в миометрий при эхогистеросальпингографии; 2. Кисты миометрия любой локализации; 3. Признак «вертикальных полос» без очаговой патологии; 4. Отношение длина/толщина матки - 1, 0 и менее; 5. Асимметрия толщины стенок матки (более 1 см); 6. Гетерогенная эхоструктура миометрия; 7. Дугоообразная деформация полости матки; 8. Радиарный тип васкуляризации гетерогенных очагов. 139
 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки: 1. Локализация – сбоку и/или кзади от матки. 2. Не смещается при давлении датчиком за счёт фиксации спайками с окружающими тканями. 3. Односторонние, двусторонние (в 20 -30 % случаев). 4. Однокамерные, многокамерные. 140
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки: 1. Локализация – сбоку и/или кзади от матки. 2. Не смещается при давлении датчиком за счёт фиксации спайками с окружающими тканями. 3. Односторонние, двусторонние (в 20 -30 % случаев). 4. Однокамерные, многокамерные. 140
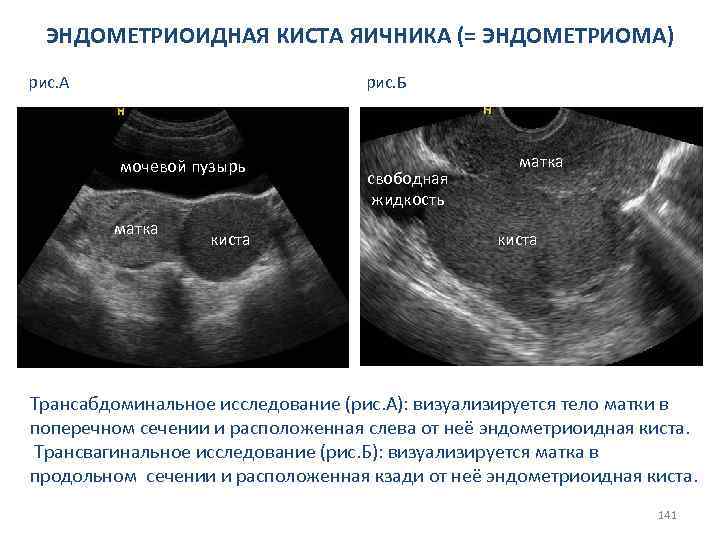 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) рис. А рис. Б мочевой пузырь матка киста свободная жидкость матка киста Трансабдоминальное исследование (рис. А): визуализируется тело матки в поперечном сечении и расположенная слева от неё эндометриоидная киста. Трансвагинальное исследование (рис. Б): визуализируется матка в продольном сечении и расположенная кзади от неё эндометриоидная киста. 141
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) рис. А рис. Б мочевой пузырь матка киста свободная жидкость матка киста Трансабдоминальное исследование (рис. А): визуализируется тело матки в поперечном сечении и расположенная слева от неё эндометриоидная киста. Трансвагинальное исследование (рис. Б): визуализируется матка в продольном сечении и расположенная кзади от неё эндометриоидная киста. 141
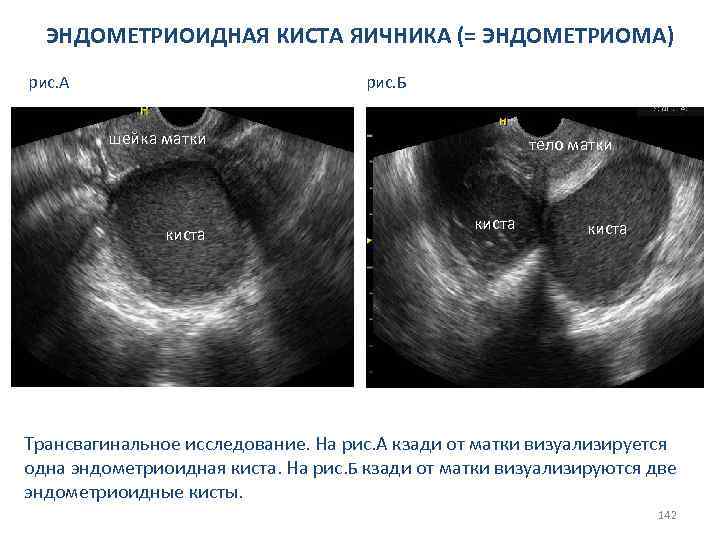 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) рис. А рис. Б шейка матки киста тело матки киста Трансвагинальное исследование. На рис. А кзади от матки визуализируется одна эндометриоидная киста. На рис. Б кзади от матки визуализируются две эндометриоидные кисты. 142
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) рис. А рис. Б шейка матки киста тело матки киста Трансвагинальное исследование. На рис. А кзади от матки визуализируется одна эндометриоидная киста. На рис. Б кзади от матки визуализируются две эндометриоидные кисты. 142
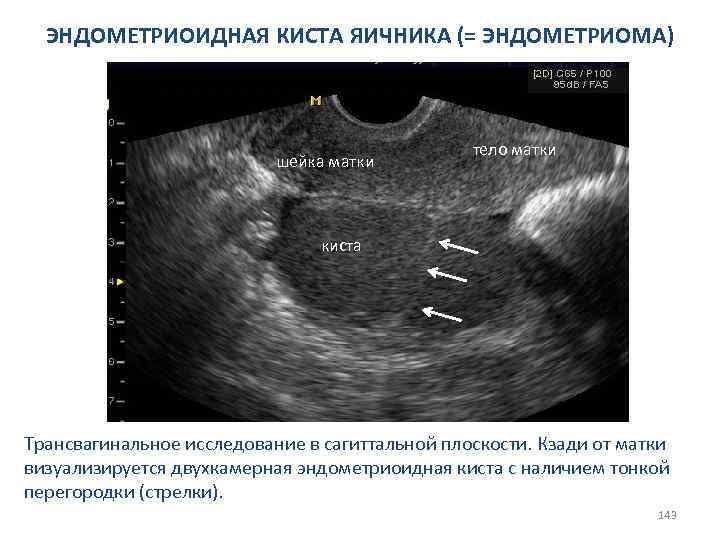 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) шейка матки киста тело матки киста Трансвагинальное исследование в сагиттальной плоскости. Кзади от матки визуализируется двухкамерная эндометриоидная киста с наличием тонкой перегородки (стрелки). 143
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) шейка матки киста тело матки киста Трансвагинальное исследование в сагиттальной плоскости. Кзади от матки визуализируется двухкамерная эндометриоидная киста с наличием тонкой перегородки (стрелки). 143
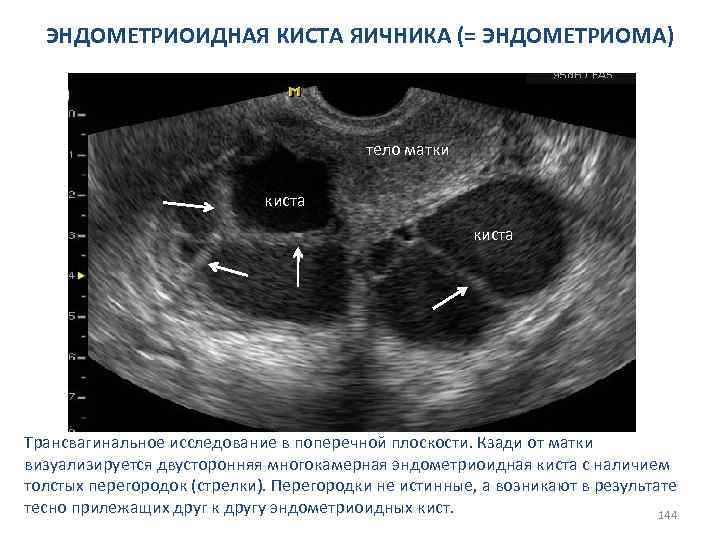 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) шейка матки тело матки киста киста Трансвагинальное исследование в поперечной плоскости. Кзади от матки визуализируется двусторонняя многокамерная эндометриоидная киста с наличием толстых перегородок (стрелки). Перегородки не истинные, а возникают в результате тесно прилежащих друг к другу эндометриоидных кист. 144
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) шейка матки тело матки киста киста Трансвагинальное исследование в поперечной плоскости. Кзади от матки визуализируется двусторонняя многокамерная эндометриоидная киста с наличием толстых перегородок (стрелки). Перегородки не истинные, а возникают в результате тесно прилежащих друг к другу эндометриоидных кист. 144
 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки (продолжение) : 5. Размеры: v мелкая – в толще яичника; v крупная – яичниковая ткань расположена по периферии кисты, полулунной формы; v гигантская – яичниковую ткань не визуализируется. При визуализации неизменённой яичниковой ткани граница с эндометриоидной кистой чёткая. 145
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки (продолжение) : 5. Размеры: v мелкая – в толще яичника; v крупная – яичниковая ткань расположена по периферии кисты, полулунной формы; v гигантская – яичниковую ткань не визуализируется. При визуализации неизменённой яичниковой ткани граница с эндометриоидной кистой чёткая. 145
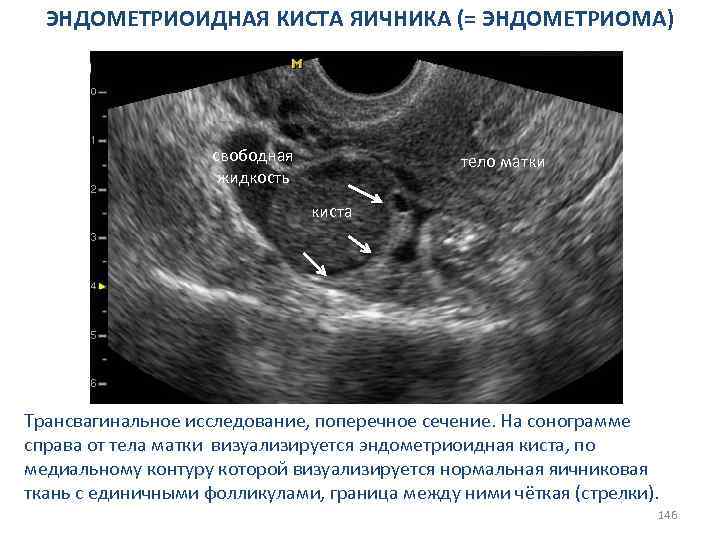 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) шейка матки киста свободная жидкость тело матки киста Трансвагинальное исследование, поперечное сечение. На сонограмме справа от тела матки визуализируется эндометриоидная киста, по медиальному контуру которой визуализируется нормальная яичниковая ткань с единичными фолликулами, граница между ними чёткая (стрелки). 146
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) шейка матки киста свободная жидкость тело матки киста Трансвагинальное исследование, поперечное сечение. На сонограмме справа от тела матки визуализируется эндометриоидная киста, по медиальному контуру которой визуализируется нормальная яичниковая ткань с единичными фолликулами, граница между ними чёткая (стрелки). 146
 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) свободная жидкость шейка матки свободная жидкость киста тело матки киста Трансвагинальное исследование. На сонограмме матка не визуализируется, определяется крупная эндометриоидная киста, по медиальному контуру которой визуализируется нормальная яичниковая ткань с фолликулами, граница между ними чёткая (стрелки). 147
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) свободная жидкость шейка матки свободная жидкость киста тело матки киста Трансвагинальное исследование. На сонограмме матка не визуализируется, определяется крупная эндометриоидная киста, по медиальному контуру которой визуализируется нормальная яичниковая ткань с фолликулами, граница между ними чёткая (стрелки). 147
 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки (продолжение) : 6. Стенка: v толщина до 2 -4 мм; v двойной контур стенки: - наружный контур нечёткий за счёт спаечного процесса; - внутренний контур: 1. ровный; 2. неровный с наличием пристеночных гиперэхогенных аваскулярных включений ( «узловатая стенка» ) 148
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки (продолжение) : 6. Стенка: v толщина до 2 -4 мм; v двойной контур стенки: - наружный контур нечёткий за счёт спаечного процесса; - внутренний контур: 1. ровный; 2. неровный с наличием пристеночных гиперэхогенных аваскулярных включений ( «узловатая стенка» ) 148
 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) шейка матки киста Трансвагинальное исследование. На сонограмме кзади от шейки матки (видим фрагментарно) визуализируется эндометриоидная киста. Наружный контур стенки кисты – нечёткий (стрелки), внутренний контур – гладкий (изогнутые стрелки). 149
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) шейка матки киста Трансвагинальное исследование. На сонограмме кзади от шейки матки (видим фрагментарно) визуализируется эндометриоидная киста. Наружный контур стенки кисты – нечёткий (стрелки), внутренний контур – гладкий (изогнутые стрелки). 149
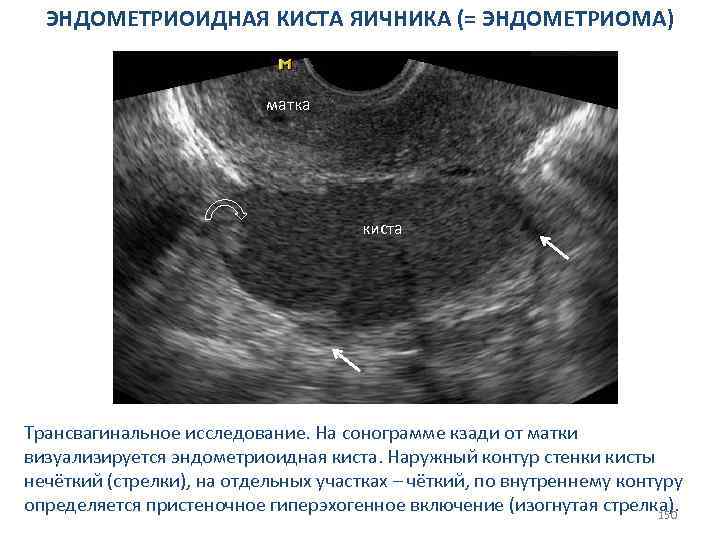 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) матка киста Трансвагинальное исследование. На сонограмме кзади от матки визуализируется эндометриоидная киста. Наружный контур стенки кисты нечёткий (стрелки), на отдельных участках – чёткий, по внутреннему контуру определяется пристеночное гиперэхогенное включение (изогнутая стрелка). 150
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) матка киста Трансвагинальное исследование. На сонограмме кзади от матки визуализируется эндометриоидная киста. Наружный контур стенки кисты нечёткий (стрелки), на отдельных участках – чёткий, по внутреннему контуру определяется пристеночное гиперэхогенное включение (изогнутая стрелка). 150
 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки (продолжение) : 7. Содержимое: v однородное низкой эхогенности с густой дисперсной взвесью и акустическим усилением позади кисты; v с наличием в полости осевших ретрагированных и флотирующих сгустков крови; v с уровнем детрита. 151
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки (продолжение) : 7. Содержимое: v однородное низкой эхогенности с густой дисперсной взвесью и акустическим усилением позади кисты; v с наличием в полости осевших ретрагированных и флотирующих сгустков крови; v с уровнем детрита. 151
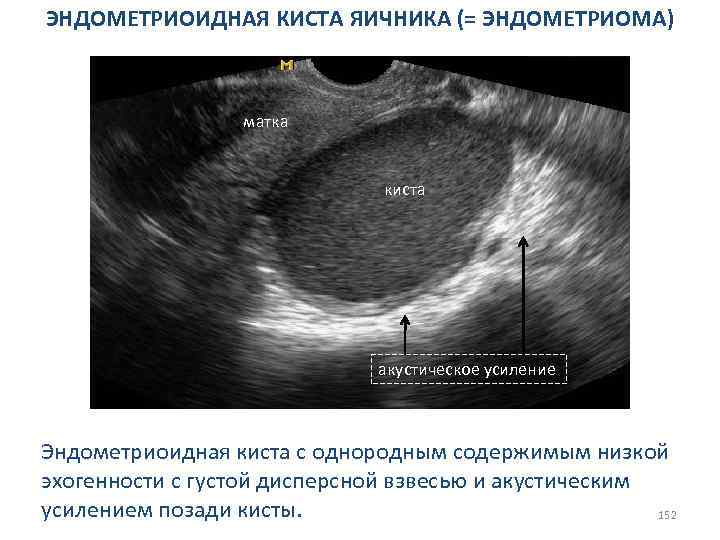 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) матка киста акустическое усиление Эндометриоидная киста с однородным содержимым низкой эхогенности с густой дисперсной взвесью и акустическим усилением позади кисты. 152
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) матка киста акустическое усиление Эндометриоидная киста с однородным содержимым низкой эхогенности с густой дисперсной взвесью и акустическим усилением позади кисты. 152
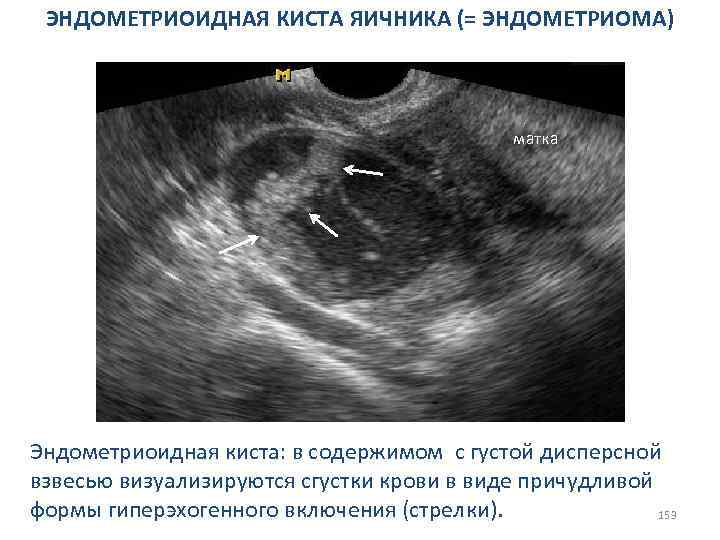 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) матка Эндометриоидная киста: в содержимом с густой дисперсной взвесью визуализируются сгустки крови в виде причудливой формы гиперэхогенного включения (стрелки). 153
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) матка Эндометриоидная киста: в содержимом с густой дисперсной взвесью визуализируются сгустки крови в виде причудливой формы гиперэхогенного включения (стрелки). 153
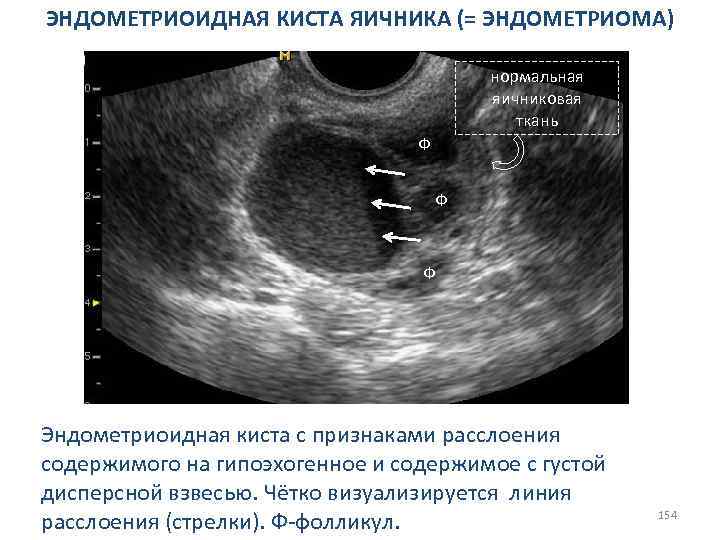 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) нормальная яичниковая ткань Ф Ф Ф Эндометриоидная киста с признаками расслоения содержимого на гипоэхогенное и содержимое с густой дисперсной взвесью. Чётко визуализируется линия расслоения (стрелки). Ф-фолликул. 154
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) нормальная яичниковая ткань Ф Ф Ф Эндометриоидная киста с признаками расслоения содержимого на гипоэхогенное и содержимое с густой дисперсной взвесью. Чётко визуализируется линия расслоения (стрелки). Ф-фолликул. 154
 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки (продолжение) : 8. Допплерография: v внутри кисты сосудов нет; v в стенках кисты определяются единичные сосуды с низкой скоростью (Vmax 11+5 см/с) и высокой резистентностью (RI 0. 53+0. 03); v отсутствие признака «акустической текучести» - в режиме цветовой/энергетической допплерографии флотирующее перемещение частиц дисперсной эхогенной взвеси в пределах рамки доплеровского опроса (положительный при муцинозных цистаденомах). 155
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) Сонографические признаки (продолжение) : 8. Допплерография: v внутри кисты сосудов нет; v в стенках кисты определяются единичные сосуды с низкой скоростью (Vmax 11+5 см/с) и высокой резистентностью (RI 0. 53+0. 03); v отсутствие признака «акустической текучести» - в режиме цветовой/энергетической допплерографии флотирующее перемещение частиц дисперсной эхогенной взвеси в пределах рамки доплеровского опроса (положительный при муцинозных цистаденомах). 155
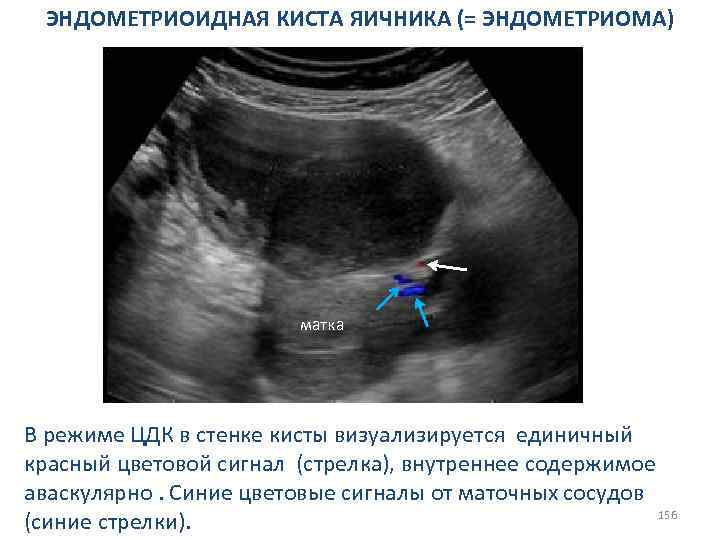 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) нормальная яичниковая ткань Ф Ф Ф матка В режиме ЦДК в стенке кисты визуализируется единичный красный цветовой сигнал (стрелка), внутреннее содержимое аваскулярно. Синие цветовые сигналы от маточных сосудов 156 (синие стрелки).
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) нормальная яичниковая ткань Ф Ф Ф матка В режиме ЦДК в стенке кисты визуализируется единичный красный цветовой сигнал (стрелка), внутреннее содержимое аваскулярно. Синие цветовые сигналы от маточных сосудов 156 (синие стрелки).
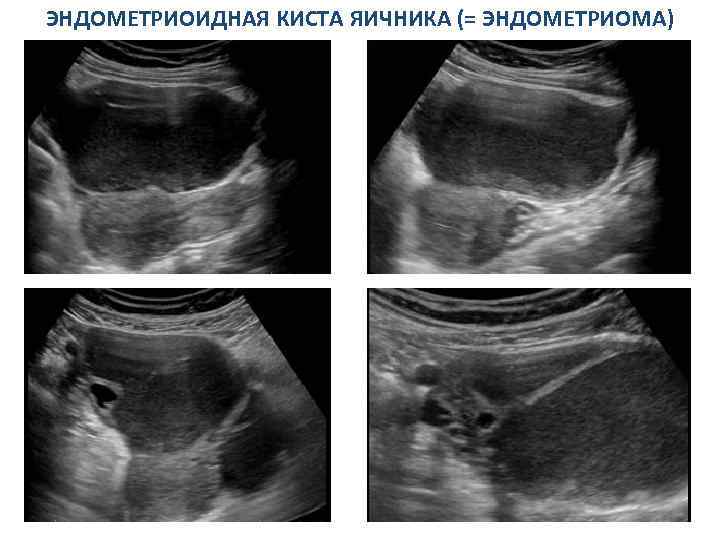 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) 157
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) 157
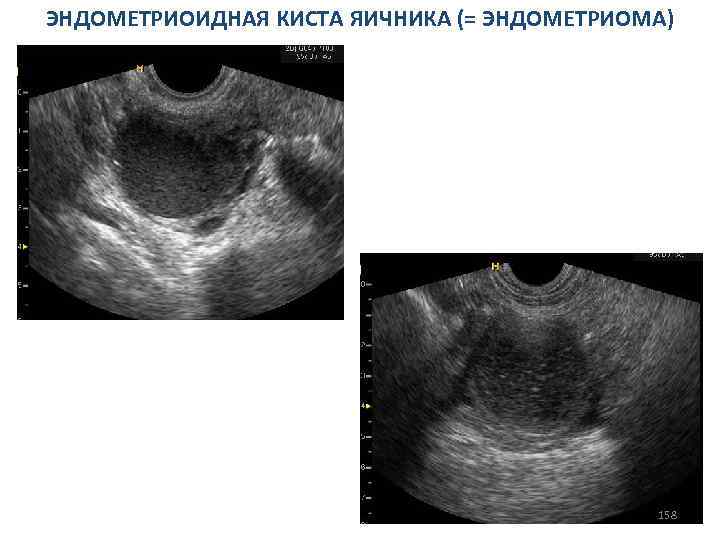 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) 158
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) 158
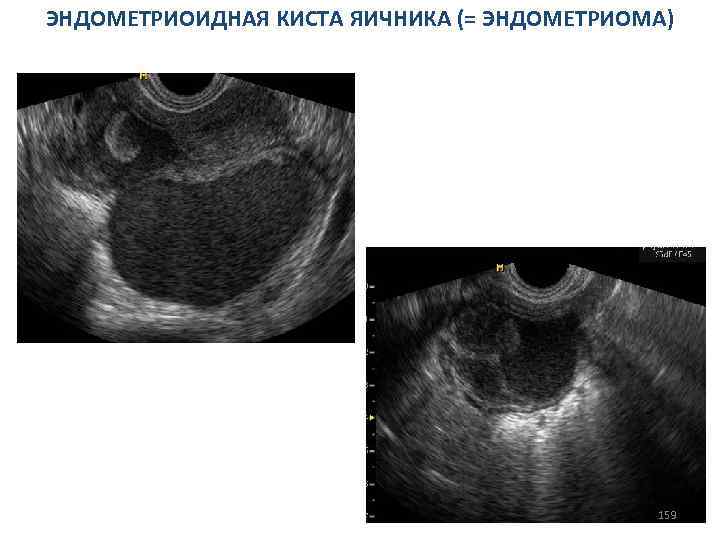 ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) 159
ЭНДОМЕТРИОИДНАЯ КИСТА ЯИЧНИКА (= ЭНДОМЕТРИОМА) 159
 ВНУТРИМАТОЧНАЯ КОНТРАЦЕПЦИЯ 160
ВНУТРИМАТОЧНАЯ КОНТРАЦЕПЦИЯ 160
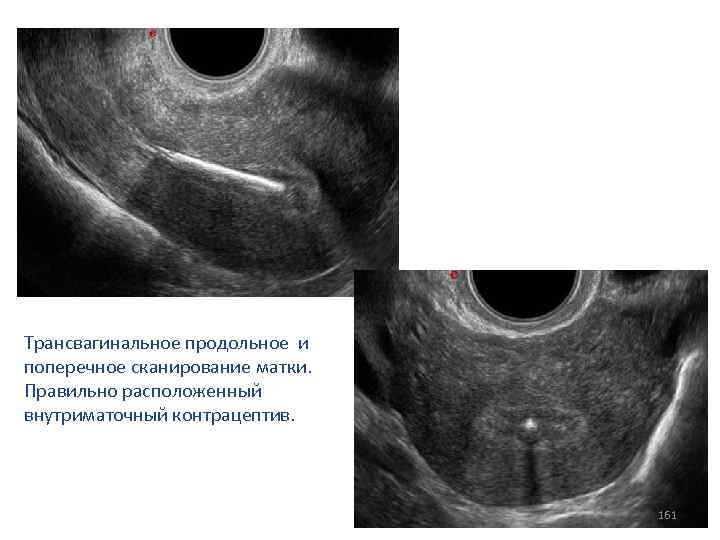 Трансвагинальное продольное и поперечное сканирование матки. Правильно расположенный внутриматочный контрацептив. 161
Трансвагинальное продольное и поперечное сканирование матки. Правильно расположенный внутриматочный контрацептив. 161
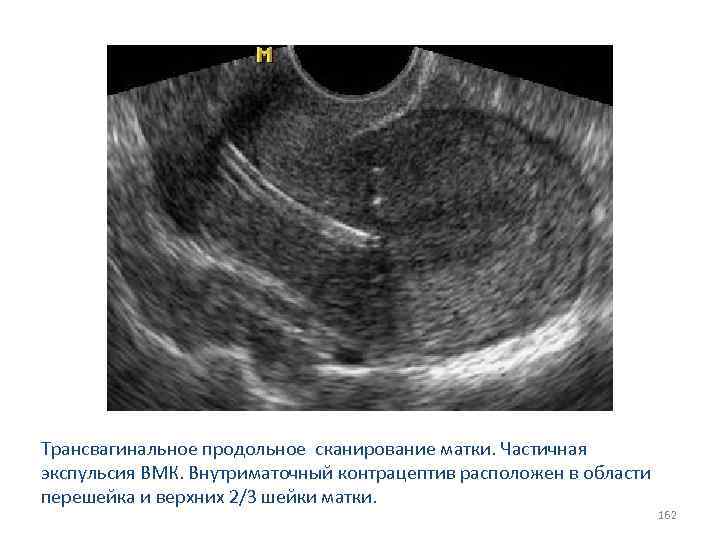 Трансвагинальное продольное сканирование матки. Частичная экспульсия ВМК. Внутриматочный контрацептив расположен в области перешейка и верхних 2/3 шейки матки. 162
Трансвагинальное продольное сканирование матки. Частичная экспульсия ВМК. Внутриматочный контрацептив расположен в области перешейка и верхних 2/3 шейки матки. 162
 СУБМУКОЗНЫЙ МИОМАТОЗНЫЙ УЗЕЛ 163
СУБМУКОЗНЫЙ МИОМАТОЗНЫЙ УЗЕЛ 163
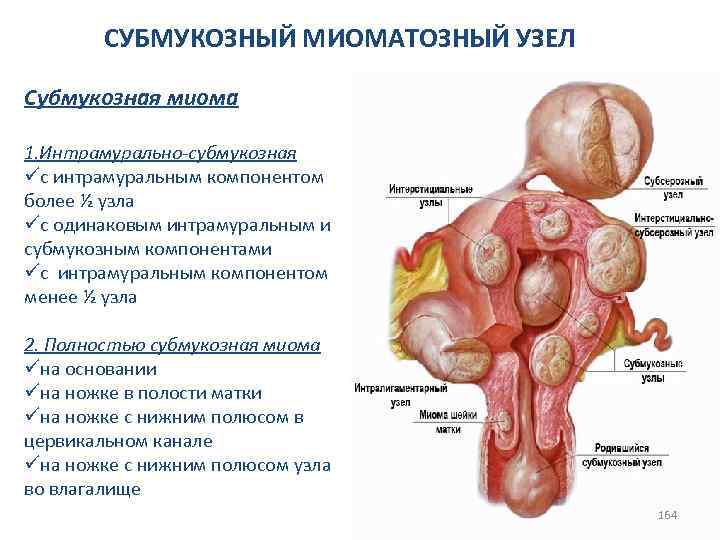 СУБМУКОЗНЫЙ МИОМАТОЗНЫЙ УЗЕЛ Субмукозная миома 1. Интрамурально-субмукозная üс интрамуральным компонентом более ½ узла üс одинаковым интрамуральным и субмукозным компонентами üс интрамуральным компонентом менее ½ узла 2. Полностью субмукозная миома üна основании üна ножке в полости матки üна ножке с нижним полюсом в цервикальном канале üна ножке с нижним полюсом узла во влагалище 164
СУБМУКОЗНЫЙ МИОМАТОЗНЫЙ УЗЕЛ Субмукозная миома 1. Интрамурально-субмукозная üс интрамуральным компонентом более ½ узла üс одинаковым интрамуральным и субмукозным компонентами üс интрамуральным компонентом менее ½ узла 2. Полностью субмукозная миома üна основании üна ножке в полости матки üна ножке с нижним полюсом в цервикальном канале üна ножке с нижним полюсом узла во влагалище 164
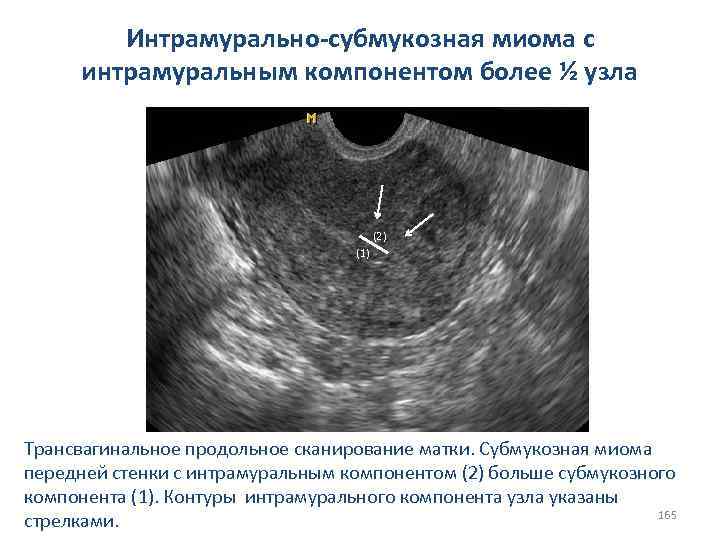 Интрамурально-субмукозная миома с интрамуральным компонентом более ½ узла (2) (1) Трансвагинальное продольное сканирование матки. Субмукозная миома передней стенки с интрамуральным компонентом (2) больше субмукозного компонента (1). Контуры интрамурального компонента узла указаны 165 стрелками.
Интрамурально-субмукозная миома с интрамуральным компонентом более ½ узла (2) (1) Трансвагинальное продольное сканирование матки. Субмукозная миома передней стенки с интрамуральным компонентом (2) больше субмукозного компонента (1). Контуры интрамурального компонента узла указаны 165 стрелками.
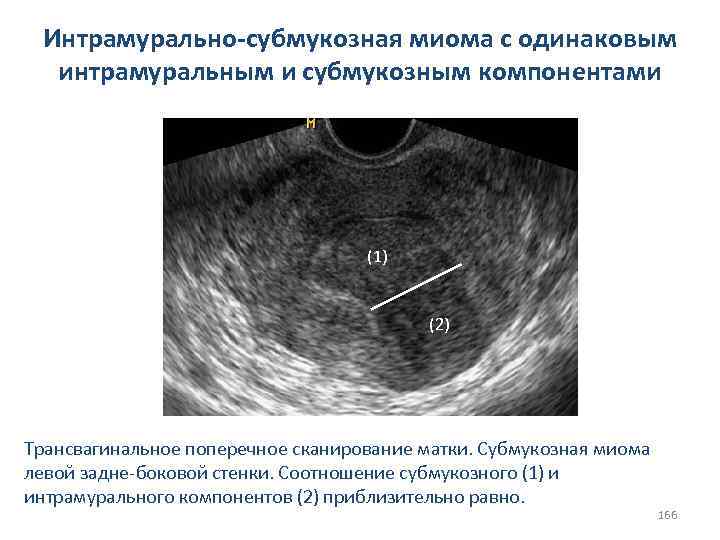 Интрамурально-субмукозная миома с одинаковым интрамуральным и субмукозным компонентами (1) (2) Трансвагинальное поперечное сканирование матки. Субмукозная миома левой задне-боковой стенки. Соотношение субмукозного (1) и интрамурального компонентов (2) приблизительно равно. 166
Интрамурально-субмукозная миома с одинаковым интрамуральным и субмукозным компонентами (1) (2) Трансвагинальное поперечное сканирование матки. Субмукозная миома левой задне-боковой стенки. Соотношение субмукозного (1) и интрамурального компонентов (2) приблизительно равно. 166
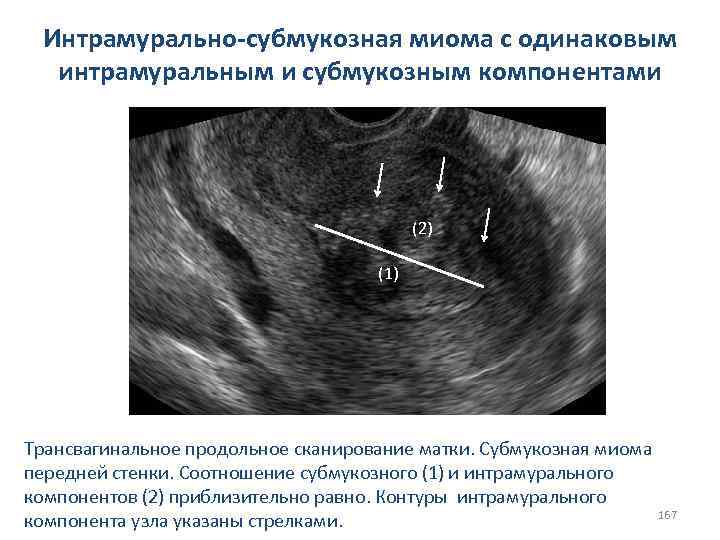 Интрамурально-субмукозная миома с одинаковым интрамуральным и субмукозным компонентами (2) (1) (2) Трансвагинальное продольное сканирование матки. Субмукозная миома передней стенки. Соотношение субмукозного (1) и интрамурального компонентов (2) приблизительно равно. Контуры интрамурального 167 компонента узла указаны стрелками.
Интрамурально-субмукозная миома с одинаковым интрамуральным и субмукозным компонентами (2) (1) (2) Трансвагинальное продольное сканирование матки. Субмукозная миома передней стенки. Соотношение субмукозного (1) и интрамурального компонентов (2) приблизительно равно. Контуры интрамурального 167 компонента узла указаны стрелками.
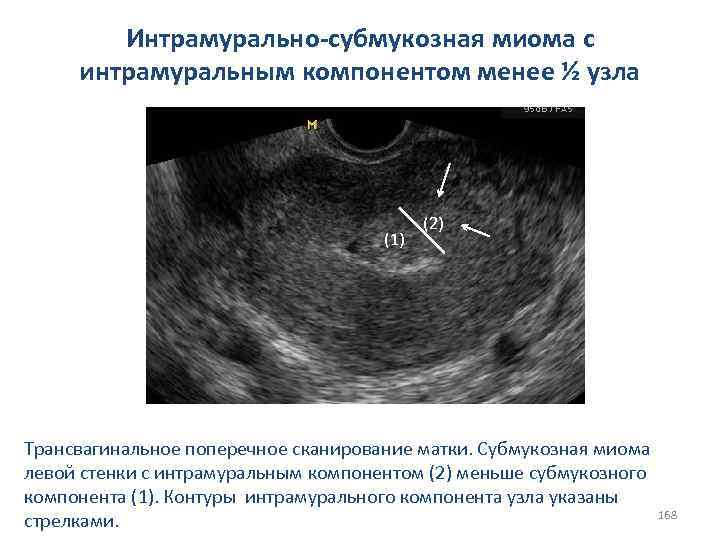 Интрамурально-субмукозная миома с интрамуральным компонентом менее ½ узла (1) (2) Трансвагинальное поперечное сканирование матки. Субмукозная миома левой стенки с интрамуральным компонентом (2) меньше субмукозного компонента (1). Контуры интрамурального компонента узла указаны стрелками. 168
Интрамурально-субмукозная миома с интрамуральным компонентом менее ½ узла (1) (2) Трансвагинальное поперечное сканирование матки. Субмукозная миома левой стенки с интрамуральным компонентом (2) меньше субмукозного компонента (1). Контуры интрамурального компонента узла указаны стрелками. 168
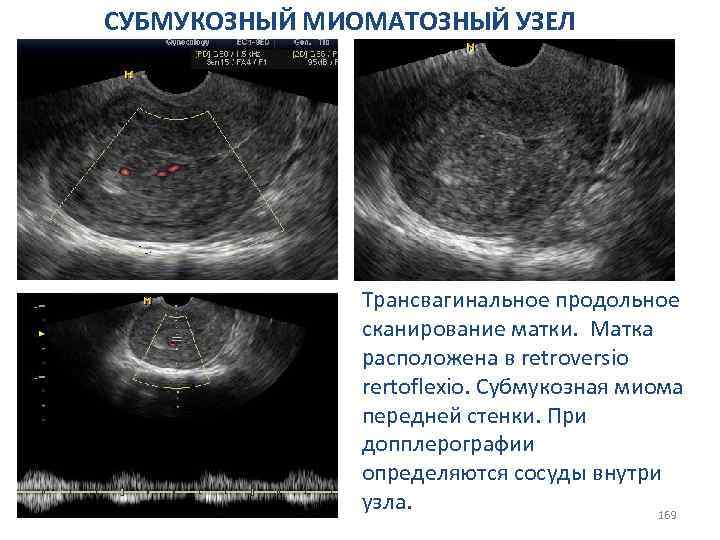 СУБМУКОЗНЫЙ МИОМАТОЗНЫЙ УЗЕЛ Трансвагинальное продольное сканирование матки. Матка расположена в retroversio rertoflexio. Субмукозная миома передней стенки. При допплерографии определяются сосуды внутри узла. 169
СУБМУКОЗНЫЙ МИОМАТОЗНЫЙ УЗЕЛ Трансвагинальное продольное сканирование матки. Матка расположена в retroversio rertoflexio. Субмукозная миома передней стенки. При допплерографии определяются сосуды внутри узла. 169
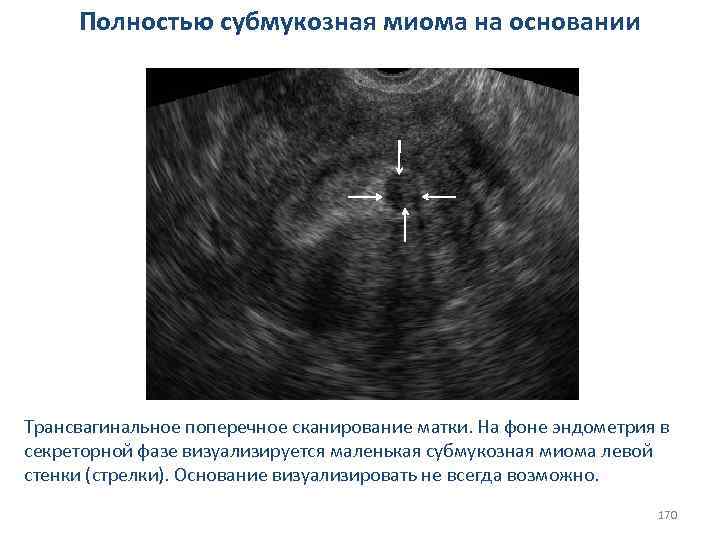 Полностью субмукозная миома на основании Трансвагинальное поперечное сканирование матки. На фоне эндометрия в секреторной фазе визуализируется маленькая субмукозная миома левой стенки (стрелки). Основание визуализировать не всегда возможно. 170
Полностью субмукозная миома на основании Трансвагинальное поперечное сканирование матки. На фоне эндометрия в секреторной фазе визуализируется маленькая субмукозная миома левой стенки (стрелки). Основание визуализировать не всегда возможно. 170
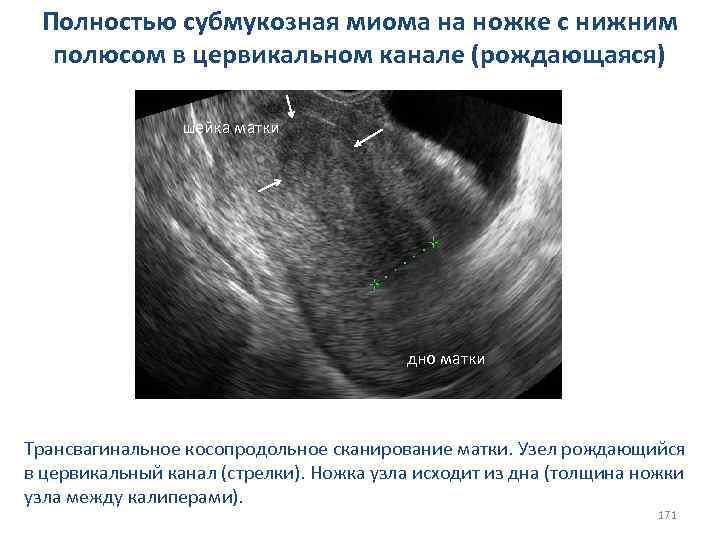 Полностью субмукозная миома на ножке с нижним полюсом в цервикальном канале (рождающаяся) шейка матки дно матки Трансвагинальное косопродольное сканирование матки. Узел рождающийся в цервикальный канал (стрелки). Ножка узла исходит из дна (толщина ножки узла между калиперами). 171
Полностью субмукозная миома на ножке с нижним полюсом в цервикальном канале (рождающаяся) шейка матки дно матки Трансвагинальное косопродольное сканирование матки. Узел рождающийся в цервикальный канал (стрелки). Ножка узла исходит из дна (толщина ножки узла между калиперами). 171
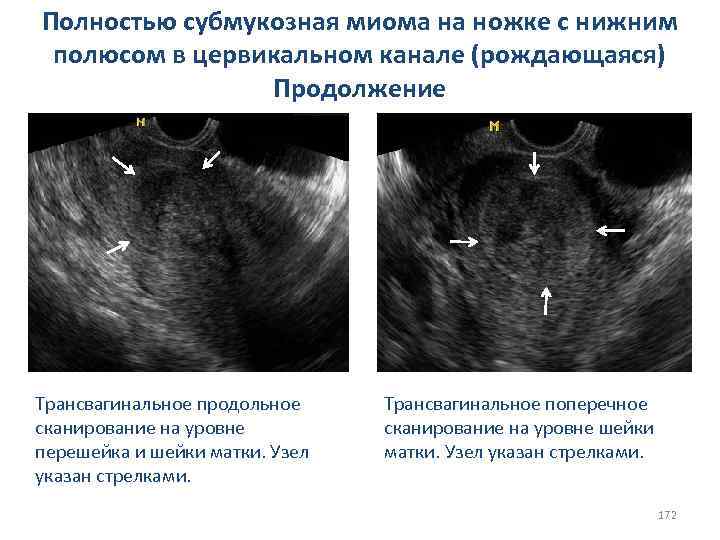 Полностью субмукозная миома на ножке с нижним полюсом в цервикальном канале (рождающаяся) Продолжение Трансвагинальное продольное сканирование на уровне перешейка и шейки матки. Узел указан стрелками. Трансвагинальное поперечное сканирование на уровне шейки матки. Узел указан стрелками. 172
Полностью субмукозная миома на ножке с нижним полюсом в цервикальном канале (рождающаяся) Продолжение Трансвагинальное продольное сканирование на уровне перешейка и шейки матки. Узел указан стрелками. Трансвагинальное поперечное сканирование на уровне шейки матки. Узел указан стрелками. 172
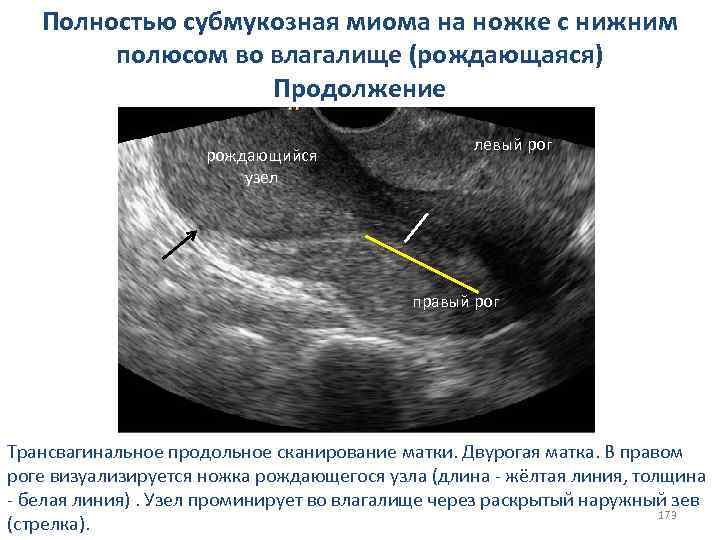 Полностью субмукозная миома на ножке с нижним полюсом во влагалище (рождающаяся) Продолжение рождающийся узел левый рог правый рог Трансвагинальное продольное сканирование матки. Двурогая матка. В правом роге визуализируется ножка рождающегося узла (длина - жёлтая линия, толщина - белая линия). Узел проминирует во влагалище через раскрытый наружный зев 173 (стрелка).
Полностью субмукозная миома на ножке с нижним полюсом во влагалище (рождающаяся) Продолжение рождающийся узел левый рог правый рог Трансвагинальное продольное сканирование матки. Двурогая матка. В правом роге визуализируется ножка рождающегося узла (длина - жёлтая линия, толщина - белая линия). Узел проминирует во влагалище через раскрытый наружный зев 173 (стрелка).
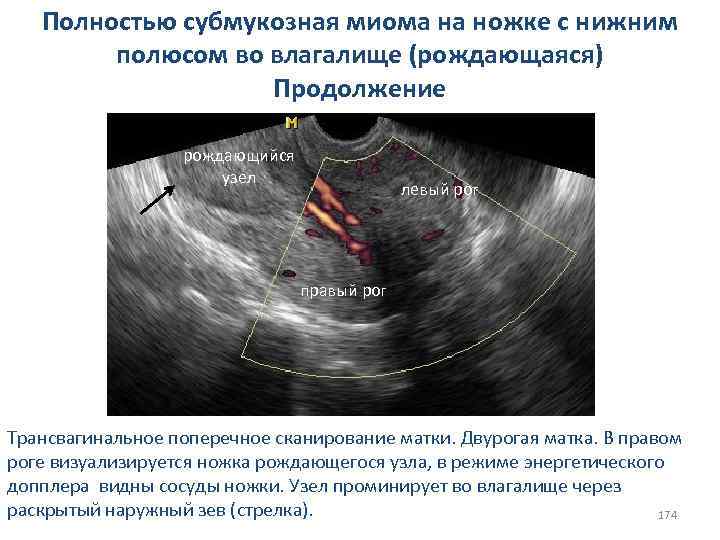 Полностью субмукозная миома на ножке с нижним полюсом во влагалище (рождающаяся) Продолжение рождающийся узел правый рог левый рог правый рог Трансвагинальное поперечное сканирование матки. Двурогая матка. В правом роге визуализируется ножка рождающегося узла, в режиме энергетического допплера видны сосуды ножки. Узел проминирует во влагалище через раскрытый наружный зев (стрелка). 174
Полностью субмукозная миома на ножке с нижним полюсом во влагалище (рождающаяся) Продолжение рождающийся узел правый рог левый рог правый рог Трансвагинальное поперечное сканирование матки. Двурогая матка. В правом роге визуализируется ножка рождающегося узла, в режиме энергетического допплера видны сосуды ножки. Узел проминирует во влагалище через раскрытый наружный зев (стрелка). 174
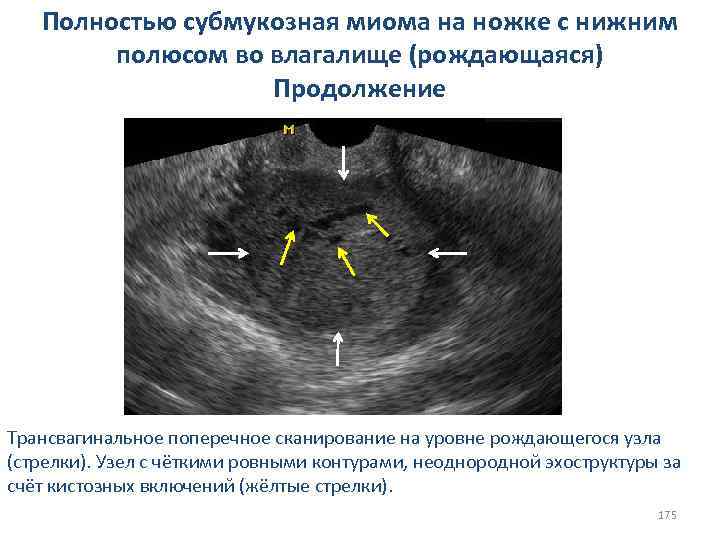 Полностью субмукозная миома на ножке с нижним полюсом во влагалище (рождающаяся) Продолжение рождающийся узел правый рог левый рог правый рог Трансвагинальное поперечное сканирование на уровне рождающегося узла (стрелки). Узел с чёткими ровными контурами, неоднородной эхоструктуры за счёт кистозных включений (жёлтые стрелки). 175
Полностью субмукозная миома на ножке с нижним полюсом во влагалище (рождающаяся) Продолжение рождающийся узел правый рог левый рог правый рог Трансвагинальное поперечное сканирование на уровне рождающегося узла (стрелки). Узел с чёткими ровными контурами, неоднородной эхоструктуры за счёт кистозных включений (жёлтые стрелки). 175
 ВАРИКОЗНОЕ РАСШИРЕНИЕ ТАЗОВЫХ ВЕН 176
ВАРИКОЗНОЕ РАСШИРЕНИЕ ТАЗОВЫХ ВЕН 176
 Сонографические варианты варикозного расширения тазовых вен: I. Магистральный— длинные трубчатые, извитые или ретортообразные, непульсирующие структуры диаметром от 5 мм до 15 мм. Левосторонняя локализация превалирует. II. Рассыпной— в виде ячеистых, губчатых анэхогенных многокамерных (полилинейных) образований. III. Сочетанный (=тотальный)—объединяет магистральный и рассыпной варианты. 177
Сонографические варианты варикозного расширения тазовых вен: I. Магистральный— длинные трубчатые, извитые или ретортообразные, непульсирующие структуры диаметром от 5 мм до 15 мм. Левосторонняя локализация превалирует. II. Рассыпной— в виде ячеистых, губчатых анэхогенных многокамерных (полилинейных) образований. III. Сочетанный (=тотальный)—объединяет магистральный и рассыпной варианты. 177
 Сонографические варианты варикозного расширения тазовых вен: Рассыпной вариант при варикозе: 1. параметральных вен (plexus uterovaginalis) - 40%; 2. яичникового сплетения (plexus pampiniformis ovarii) – 60%; Сочетанный (=тотальный) вариант при варикозе: 1. параметральных вен (plexus uterovaginalis); 2. яичникового сплетения(plexus pampiniformis ovarii); 3. внутренней подвздошной вены(v. iliaca interna); 4. прямокишечного сплетения(plexus rectalis); 5. крестцового сплетения (plexus sacralis). 178
Сонографические варианты варикозного расширения тазовых вен: Рассыпной вариант при варикозе: 1. параметральных вен (plexus uterovaginalis) - 40%; 2. яичникового сплетения (plexus pampiniformis ovarii) – 60%; Сочетанный (=тотальный) вариант при варикозе: 1. параметральных вен (plexus uterovaginalis); 2. яичникового сплетения(plexus pampiniformis ovarii); 3. внутренней подвздошной вены(v. iliaca interna); 4. прямокишечного сплетения(plexus rectalis); 5. крестцового сплетения (plexus sacralis). 178
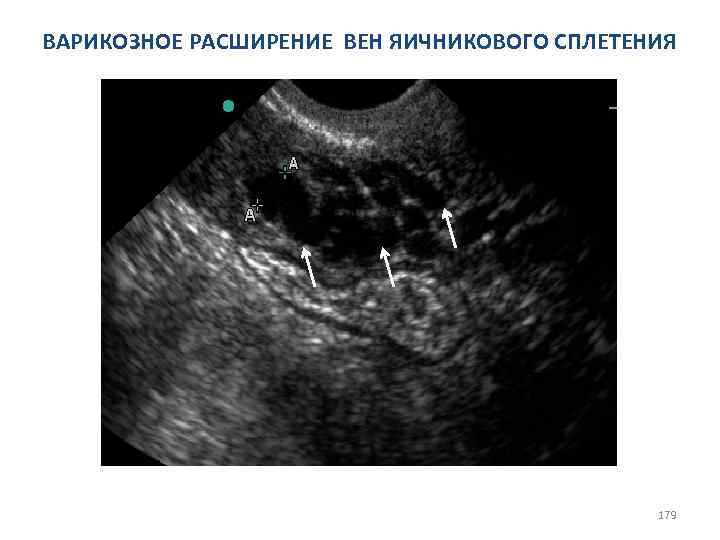 ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН ЯИЧНИКОВОГО СПЛЕТЕНИЯ 179
ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН ЯИЧНИКОВОГО СПЛЕТЕНИЯ 179
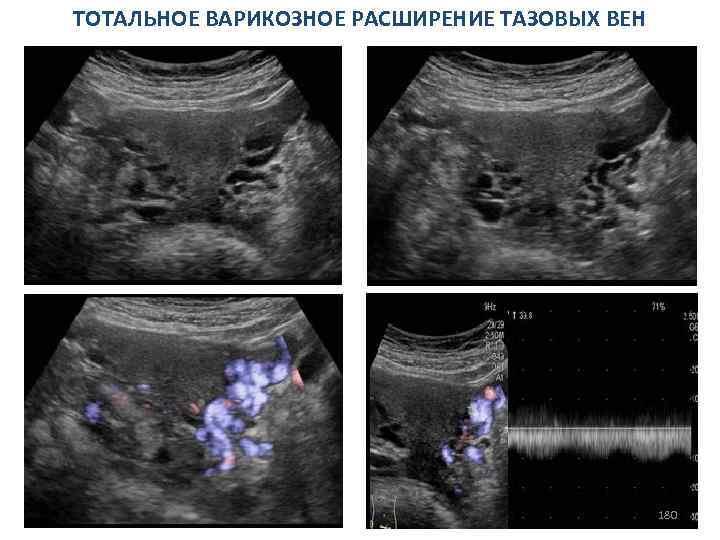 ТОТАЛЬНОЕ ВАРИКОЗНОЕ РАСШИРЕНИЕ ТАЗОВЫХ ВЕН 180
ТОТАЛЬНОЕ ВАРИКОЗНОЕ РАСШИРЕНИЕ ТАЗОВЫХ ВЕН 180
 Сонографические признаки варикозного расширения вен матки (аркуатного сплетения): 1. На границе наружного и среднего слоёв матки множественные гипо- и анэхогенные включения разных размеров и формы; 2. В венах определяется монофазный кровоток; 3. Диаметр вен аркуатного сплетения от 5 до 7 мм (в норме до 2 -3 мм). 181
Сонографические признаки варикозного расширения вен матки (аркуатного сплетения): 1. На границе наружного и среднего слоёв матки множественные гипо- и анэхогенные включения разных размеров и формы; 2. В венах определяется монофазный кровоток; 3. Диаметр вен аркуатного сплетения от 5 до 7 мм (в норме до 2 -3 мм). 181
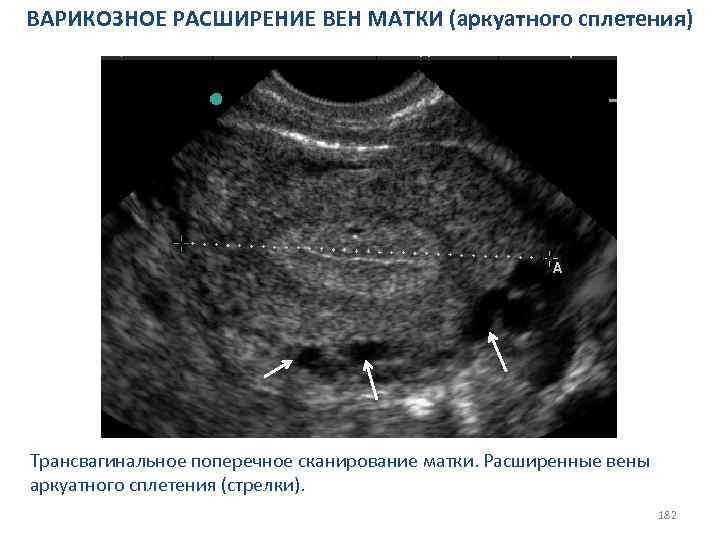 ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН МАТКИ (аркуатного сплетения) Трансвагинальное поперечное сканирование матки. Расширенные вены аркуатного сплетения (стрелки). 182
ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН МАТКИ (аркуатного сплетения) Трансвагинальное поперечное сканирование матки. Расширенные вены аркуатного сплетения (стрелки). 182
 АРТЕРИОВЕНОЗНАЯ АНОМАЛИЯ МАТКИ 183
АРТЕРИОВЕНОЗНАЯ АНОМАЛИЯ МАТКИ 183
 Артериовенозная аномалия матки- это участок множества шунтов между артериями и венами миометрия, состоящих из диспластичных сосудов с аномальными стенками. 1. В анамнезе - хирургические вмешательства, трофобластическая болезнь; 2. Клиника - боль, кровотечение. 184
Артериовенозная аномалия матки- это участок множества шунтов между артериями и венами миометрия, состоящих из диспластичных сосудов с аномальными стенками. 1. В анамнезе - хирургические вмешательства, трофобластическая болезнь; 2. Клиника - боль, кровотечение. 184
 Сонографические признаки артериовенозной аномалии матки: 1. В миометрии тела матки определяются множественные компактно расположенные кистозные включения (в виде единого конгломерата), расположенные межмышечно; 2. Гетерогенная эхоструктура возникает за счёт чрезмерного расширения артериовенозных шунтов, между которыми имеется миометрий; 3. Конгломерат чётко отграничен от неизменённого миометрия; 4. Допплерогафия: гиперваскуляризация с турбулентным, мозаичным кровотоком, высокая скорость кровотока, низкое периферическое сопротивление. 185
Сонографические признаки артериовенозной аномалии матки: 1. В миометрии тела матки определяются множественные компактно расположенные кистозные включения (в виде единого конгломерата), расположенные межмышечно; 2. Гетерогенная эхоструктура возникает за счёт чрезмерного расширения артериовенозных шунтов, между которыми имеется миометрий; 3. Конгломерат чётко отграничен от неизменённого миометрия; 4. Допплерогафия: гиперваскуляризация с турбулентным, мозаичным кровотоком, высокая скорость кровотока, низкое периферическое сопротивление. 185
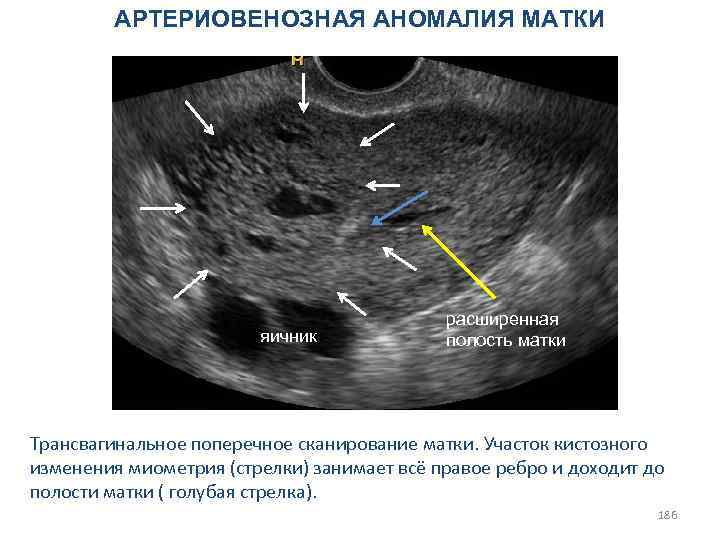 АРТЕРИОВЕНОЗНАЯ АНОМАЛИЯ МАТКИ яичник расширенная полость матки Трансвагинальное поперечное сканирование матки. Участок кистозного изменения миометрия (стрелки) занимает всё правое ребро и доходит до полости матки ( голубая стрелка). 186
АРТЕРИОВЕНОЗНАЯ АНОМАЛИЯ МАТКИ яичник расширенная полость матки Трансвагинальное поперечное сканирование матки. Участок кистозного изменения миометрия (стрелки) занимает всё правое ребро и доходит до полости матки ( голубая стрелка). 186
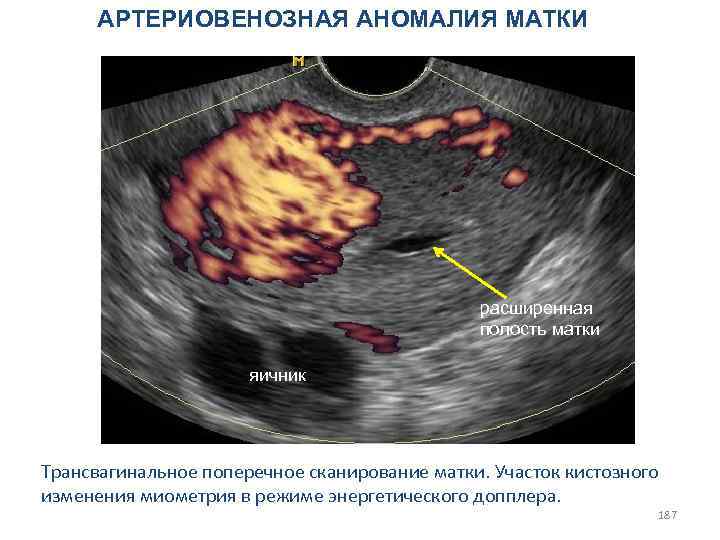 АРТЕРИОВЕНОЗНАЯ АНОМАЛИЯ МАТКИ расширенная полость матки яичник Трансвагинальное поперечное сканирование матки. Участок кистозного изменения миометрия в режиме энергетического допплера. 187
АРТЕРИОВЕНОЗНАЯ АНОМАЛИЯ МАТКИ расширенная полость матки яичник Трансвагинальное поперечное сканирование матки. Участок кистозного изменения миометрия в режиме энергетического допплера. 187
 Благодарю за внимание 188
Благодарю за внимание 188


