Лекция 18 травматизм.ppt
- Количество слайдов: 72
 Родовой травматизм матери и плода Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе, кандидат мед. наук, доцент Наталья Станиславовна Акулич
Родовой травматизм матери и плода Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе, кандидат мед. наук, доцент Наталья Станиславовна Акулич
 Определение понятия К родовому травматизму матери относят повреждения наружных половых органов, промежности, влагалища, шейки и тела матки, сочленений таза, мочевыводящих путей и кишечника.
Определение понятия К родовому травматизму матери относят повреждения наружных половых органов, промежности, влагалища, шейки и тела матки, сочленений таза, мочевыводящих путей и кишечника.
 Травмы наружных половых органов и влагалища S Разрывы в области вульвы, входа во влагалище, стенок влагалища S Гематомы наружных половых органов (чаще в области больших половых губ, промежности, околовлагалищной клетчатки) S Разрывы варикозных узлов вульвы и влагалища
Травмы наружных половых органов и влагалища S Разрывы в области вульвы, входа во влагалище, стенок влагалища S Гематомы наружных половых органов (чаще в области больших половых губ, промежности, околовлагалищной клетчатки) S Разрывы варикозных узлов вульвы и влагалища
 Разрывы в области вульвы, входа во влагалище, стенок влагалища S Чаще наблюдаются у первородящих. S Диагноз легко устанавливается при осмотре родовых путей после родов. S Лечение: поверхностные трещины и надрывы, не сопровождающиеся кровотечением, лечения не требует. Более глубокие разрывы требуют наложения швов под адекватным обезболивании.
Разрывы в области вульвы, входа во влагалище, стенок влагалища S Чаще наблюдаются у первородящих. S Диагноз легко устанавливается при осмотре родовых путей после родов. S Лечение: поверхностные трещины и надрывы, не сопровождающиеся кровотечением, лечения не требует. Более глубокие разрывы требуют наложения швов под адекватным обезболивании.
 Гематомы наружных половых органов и влагалища n Способствующие факторы: 4 Механическое воздействие (затрудненные роды, оперативные вмешательства) 4 Изменения сосудистых стенок, обусловленные различными патологическими состояниями (варикозное расширение вен, гипертоническая болезнь, поздний гестоз)
Гематомы наружных половых органов и влагалища n Способствующие факторы: 4 Механическое воздействие (затрудненные роды, оперативные вмешательства) 4 Изменения сосудистых стенок, обусловленные различными патологическими состояниями (варикозное расширение вен, гипертоническая болезнь, поздний гестоз)
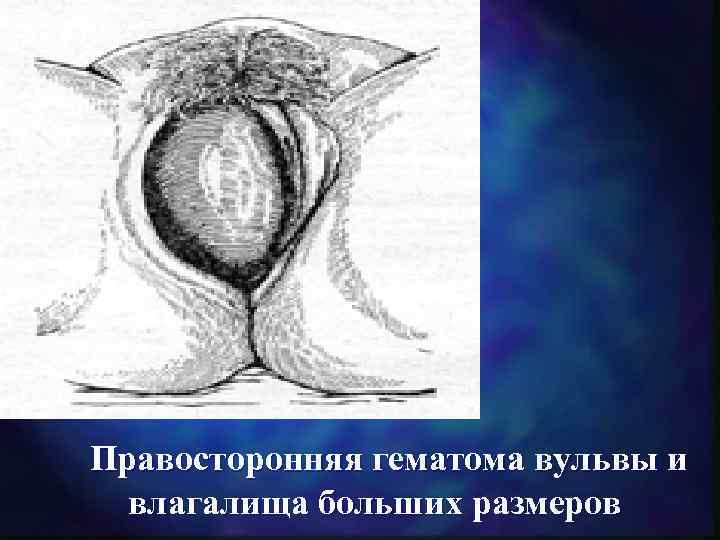 Правосторонняя гематома вульвы и влагалища больших размеров
Правосторонняя гематома вульвы и влагалища больших размеров
 КЛИНИКА 4 Боль в месте образования гематомы 4 Отсутствие наружного кровотечения 4 Признаки анемизации женщины 4 Наличие образования, определяемого визуально или при влагалищном исследовании 4 При сдавлении гематомой прямой кишки – позывы на дефекацию 4 При инфицировании гематомы: усиление болей, гиперемия тканей, повышение температуры тела, изменения со стороны белой крови. Возможно появление осложнений (образование кишечновлагалищного свища, вовлечение в воспалительный процесс венозной системы вокруг гематомы с развитием тромбофлебита, генерализация инфекции)
КЛИНИКА 4 Боль в месте образования гематомы 4 Отсутствие наружного кровотечения 4 Признаки анемизации женщины 4 Наличие образования, определяемого визуально или при влагалищном исследовании 4 При сдавлении гематомой прямой кишки – позывы на дефекацию 4 При инфицировании гематомы: усиление болей, гиперемия тканей, повышение температуры тела, изменения со стороны белой крови. Возможно появление осложнений (образование кишечновлагалищного свища, вовлечение в воспалительный процесс венозной системы вокруг гематомы с развитием тромбофлебита, генерализация инфекции)
 Лечение зависит от клиники и размеров гематомы 4 Небольшие не прогрессирующие гематомы рассасываются самостоятельно 4 Большие не прогрессирующие гематомы ведутся консервативно: постельный режим, холод, антибактериальная терапия, гемостатические препараты, общеукрепляющее лечение, физиотерапия 4 Хирургическое лечение показано при быстром росте гематомы, прорыве ее стенки, нагноении.
Лечение зависит от клиники и размеров гематомы 4 Небольшие не прогрессирующие гематомы рассасываются самостоятельно 4 Большие не прогрессирующие гематомы ведутся консервативно: постельный режим, холод, антибактериальная терапия, гемостатические препараты, общеукрепляющее лечение, физиотерапия 4 Хирургическое лечение показано при быстром росте гематомы, прорыве ее стенки, нагноении.
 Оперативное лечение гематомы разрез тканей над опухолью 4 удаление сгустков крови 4 перевязка кровоточащего сосуда, при невозможности – прошивание тканей 8 - образными швами 4 дренирование раны, ушивание 4 При нагноении: вскрытие гематомы, очищение раны гипертоническим раствором, дренирование, ушивание чистой раны на фоне антибактериальной, общеукрепляющей, десенсибилизирующей, дезинтоксикационной терапии. 4
Оперативное лечение гематомы разрез тканей над опухолью 4 удаление сгустков крови 4 перевязка кровоточащего сосуда, при невозможности – прошивание тканей 8 - образными швами 4 дренирование раны, ушивание 4 При нагноении: вскрытие гематомы, очищение раны гипертоническим раствором, дренирование, ушивание чистой раны на фоне антибактериальной, общеукрепляющей, десенсибилизирующей, дезинтоксикационной терапии. 4
 Разрывы варикозных узлов вульвы и влагалища S Кровотечение массивное, иногда смертельное. S Чаще возникают в конце второго периода родов, S S S во время врезывания и прорезывания головки плода. Диагностика заболевания ввиду характерного вида узлов не вызывает трудностей. Лечение разрывов варикозных узлов: высепаровка поврежденных сосудов с последующей их перевязкой; при невозможности – тугая тампонада влагалища на 24 часа путем применения широких и длинных марлевых бинтов (2 – 3 м), предварительно смоченных стерильным физиологическим раствором, катетеризация мочевого пузыря. При выраженном варикозе целесообразно кесарево сечение в плановом порядке.
Разрывы варикозных узлов вульвы и влагалища S Кровотечение массивное, иногда смертельное. S Чаще возникают в конце второго периода родов, S S S во время врезывания и прорезывания головки плода. Диагностика заболевания ввиду характерного вида узлов не вызывает трудностей. Лечение разрывов варикозных узлов: высепаровка поврежденных сосудов с последующей их перевязкой; при невозможности – тугая тампонада влагалища на 24 часа путем применения широких и длинных марлевых бинтов (2 – 3 м), предварительно смоченных стерильным физиологическим раствором, катетеризация мочевого пузыря. При выраженном варикозе целесообразно кесарево сечение в плановом порядке.
 Разрывы шейки матки Частота 6 – 15 % n Способствующие факторы: 4 Оперативное родоразрешение 4 Неадекватная родостимуляция 4 Стремительные и быстрые роды 4 Крупный плод 4 Широкий плечевой пояс плода 4 Разгибательные вставления головки плода 4 Переношенная беременность
Разрывы шейки матки Частота 6 – 15 % n Способствующие факторы: 4 Оперативное родоразрешение 4 Неадекватная родостимуляция 4 Стремительные и быстрые роды 4 Крупный плод 4 Широкий плечевой пояс плода 4 Разгибательные вставления головки плода 4 Переношенная беременность
 Классификация разрывов шейки матки: I степень – до 2 см II степень – более 2 см, но не доходящий до свода влагалища III степень – доходящий до свода или переходящий на него
Классификация разрывов шейки матки: I степень – до 2 см II степень – более 2 см, но не доходящий до свода влагалища III степень – доходящий до свода или переходящий на него
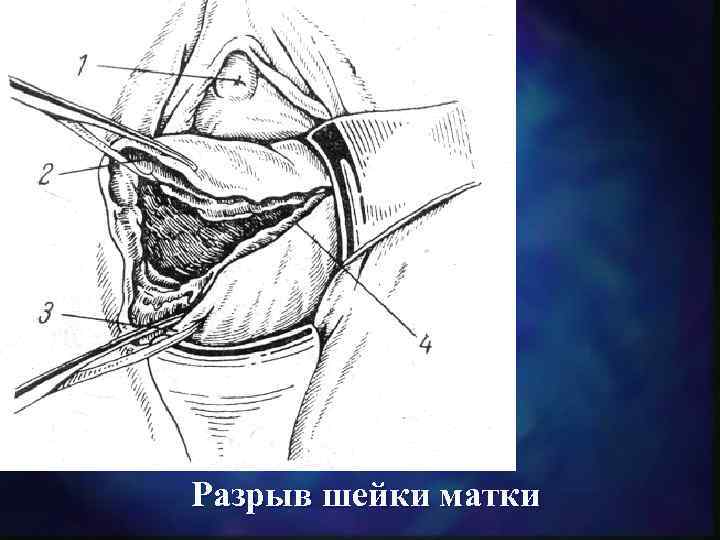 Разрыв шейки матки
Разрыв шейки матки
 Клиника, диагностика, лечение S Основной признак разрыва шейки матки – кровотечение из родовых путей большей или меньшей интенсивности S Диагностика осуществляется путем осмотра шейки матки после родов S Лечение: ушивание разрыва, расстояние между швами 1, 5 – 2 см, вкол и выкол иглы на расстоянии 1 – 1, 5 см от края разрыва, не захватывая слизистой оболочки цервикального канала S Профилактика: адекватное обезболивание, коррекция аномалий родовой деятельности
Клиника, диагностика, лечение S Основной признак разрыва шейки матки – кровотечение из родовых путей большей или меньшей интенсивности S Диагностика осуществляется путем осмотра шейки матки после родов S Лечение: ушивание разрыва, расстояние между швами 1, 5 – 2 см, вкол и выкол иглы на расстоянии 1 – 1, 5 см от края разрыва, не захватывая слизистой оболочки цервикального канала S Профилактика: адекватное обезболивание, коррекция аномалий родовой деятельности
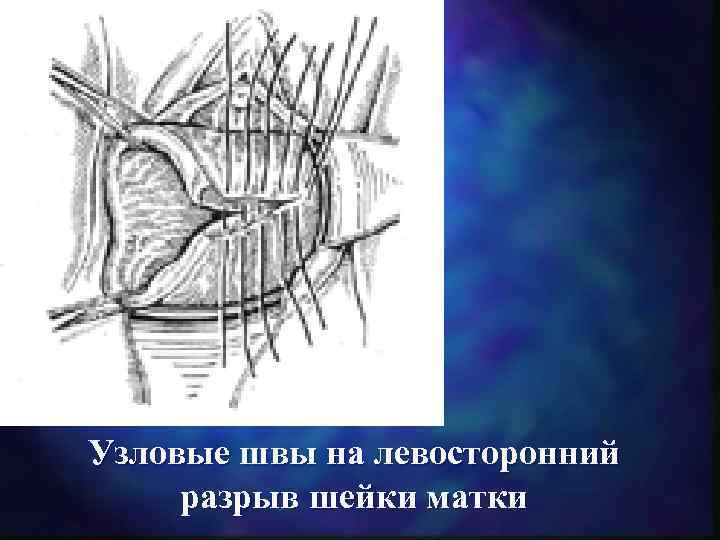 Узловые швы на левосторонний разрыв шейки матки
Узловые швы на левосторонний разрыв шейки матки
 Разрывы промежности (10 – 12%) n Способствующие факторы: 4 Ригидность ткани у первородящих старше 30 лет 4 Наличие рубцов на промежности после предшествующих родов, пластической операции по поводу опущения стенок влагалища 4 Высокая, с хорошей мускулатурой, промежность 4 Отек промежность 4 Большие размеры головки плода 4 Большая плотность костей головки плода, недостаточная конфигурация головки 4 Узкий таз 4 Быстрые или стремительные роды
Разрывы промежности (10 – 12%) n Способствующие факторы: 4 Ригидность ткани у первородящих старше 30 лет 4 Наличие рубцов на промежности после предшествующих родов, пластической операции по поводу опущения стенок влагалища 4 Высокая, с хорошей мускулатурой, промежность 4 Отек промежность 4 Большие размеры головки плода 4 Большая плотность костей головки плода, недостаточная конфигурация головки 4 Узкий таз 4 Быстрые или стремительные роды
 Классификация разрывов промежности По причинам S Самопроизвольные – возникающие в результате воспалительных или дистрофических изменений промежности S Насильственные – возникающие в результате неправильного ведения родов или оперативного родоразрешения
Классификация разрывов промежности По причинам S Самопроизвольные – возникающие в результате воспалительных или дистрофических изменений промежности S Насильственные – возникающие в результате неправильного ведения родов или оперативного родоразрешения
 По степени повреждения I степень– кожа промежности в области задней спайки и нижней трети влагалища II степень – в разрыв вовлекаются дополнительно мышцы тазового дна, в основном m. levator ani III степень – дополнительно повреждается сфинктер прямой кишки или часть передней стенки прямой кишки Центральный разрыв промежности – травма задней стенки влагалища, мышц тазового дна, кожи промежности, при этом задняя спайка и сфинктер остаются целыми; роды происходят через искусственно образованный центре промежности канал
По степени повреждения I степень– кожа промежности в области задней спайки и нижней трети влагалища II степень – в разрыв вовлекаются дополнительно мышцы тазового дна, в основном m. levator ani III степень – дополнительно повреждается сфинктер прямой кишки или часть передней стенки прямой кишки Центральный разрыв промежности – травма задней стенки влагалища, мышц тазового дна, кожи промежности, при этом задняя спайка и сфинктер остаются целыми; роды происходят через искусственно образованный центре промежности канал
 Клиника, диагностика, лечение Клиника – умеренное кровотечение из половых путей Диагностика – осмотр родовых путей после родов с помощью влагалищных зеркал Лечение – наложение швов для восстановления анатомического соотношения тканей
Клиника, диагностика, лечение Клиника – умеренное кровотечение из половых путей Диагностика – осмотр родовых путей после родов с помощью влагалищных зеркал Лечение – наложение швов для восстановления анатомического соотношения тканей
 При разрывах I и II степени: S наложение шва на верхний угол разрыва влагалища S наложение погружных швов на леваторы S ушивание мышц среднего и поверхностного слоев промежности S восстановление кожи промежности При разрыве III степени: S восстановление целости прямой кишки с верхнего угла S наложение швов на леваторы S ушивание мышц среднего и поверхностного слоев промежности S восстановление кожи промежности
При разрывах I и II степени: S наложение шва на верхний угол разрыва влагалища S наложение погружных швов на леваторы S ушивание мышц среднего и поверхностного слоев промежности S восстановление кожи промежности При разрыве III степени: S восстановление целости прямой кишки с верхнего угла S наложение швов на леваторы S ушивание мышц среднего и поверхностного слоев промежности S восстановление кожи промежности
 При ушивании центрального разрыва промежности: S рассечение оставшейся ткани в области задней спайки S ушивание как при разрыве II степени
При ушивании центрального разрыва промежности: S рассечение оставшейся ткани в области задней спайки S ушивание как при разрыве II степени
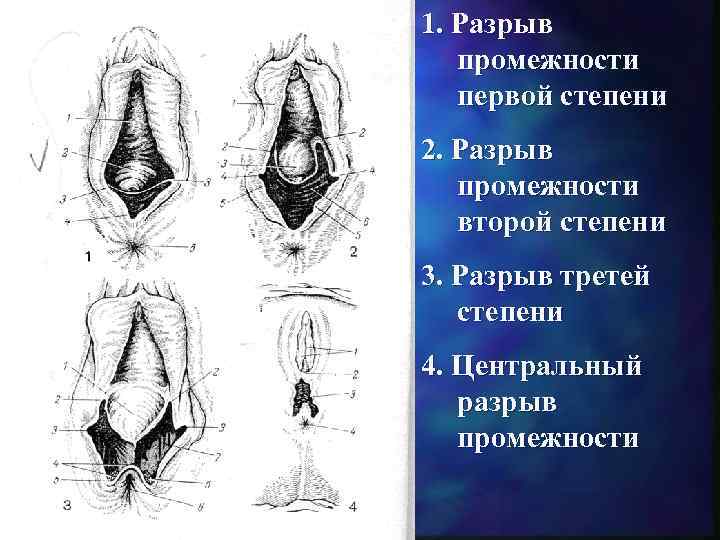 1. Разрыв промежности первой степени 2. Разрыв промежности второй степени 3. Разрыв третей степени 4. Центральный разрыв промежности
1. Разрыв промежности первой степени 2. Разрыв промежности второй степени 3. Разрыв третей степени 4. Центральный разрыв промежности
 Профилактика разрывов промежности 4 Физиопрофилактическая подготовка женщины к родам 4 Правильное ведение родов 4 Своевременная диагностика угрожающего разрыва промежности (цианоз, отек, затем бледность кожных покровов промежности или появление трещин)
Профилактика разрывов промежности 4 Физиопрофилактическая подготовка женщины к родам 4 Правильное ведение родов 4 Своевременная диагностика угрожающего разрыва промежности (цианоз, отек, затем бледность кожных покровов промежности или появление трещин)
 Разрыв матки (0, 01 – 0, 1 %) Классификация I. По времени происхождения 1. Разрыв матки во время беременности – 10% 2. Разрыв матки во время родов – 90% II. По патогенетическому признаку 1. Самопроизвольный – в результате гистопатических изменений стенки матки 2. Насильственный – в результате неправильного ведения родов или в связи оперативным родоразрешением
Разрыв матки (0, 01 – 0, 1 %) Классификация I. По времени происхождения 1. Разрыв матки во время беременности – 10% 2. Разрыв матки во время родов – 90% II. По патогенетическому признаку 1. Самопроизвольный – в результате гистопатических изменений стенки матки 2. Насильственный – в результате неправильного ведения родов или в связи оперативным родоразрешением
 III. По клиническому течению 1. Угрожающий разрыв 2. Начавшийся 3. Совершившийся IV. По характеру повреждения: 1. Трещина (надрыв) 2. Неполный разрыв (без повреждения брюшины) 3. Полный разрыв V. По локализации: 1. В дне матки 2. В теле матки 3. В нижнем сегменте 4. Отрыв матки от сводов влагалища
III. По клиническому течению 1. Угрожающий разрыв 2. Начавшийся 3. Совершившийся IV. По характеру повреждения: 1. Трещина (надрыв) 2. Неполный разрыв (без повреждения брюшины) 3. Полный разрыв V. По локализации: 1. В дне матки 2. В теле матки 3. В нижнем сегменте 4. Отрыв матки от сводов влагалища
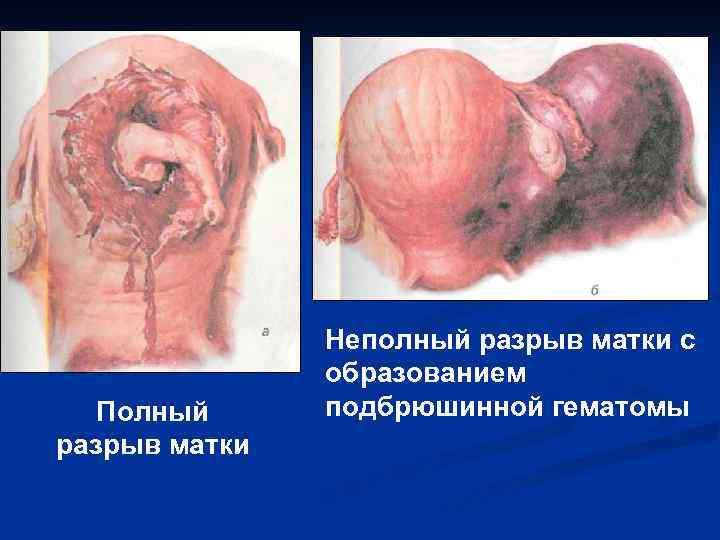 Полный разрыв матки Неполный разрыв матки с образованием подбрюшинной гематомы
Полный разрыв матки Неполный разрыв матки с образованием подбрюшинной гематомы
 Этиопатогенез 4 Механизм разрыва матки был описан в 1875 г. Бандлем и получил название типичного, «классического» , «бандлевского» разрыва, который имеет характерную клиническую картину (симптомокомплекс Бандля). Данный разрыв возникает в результате механического несоответствия между размерами предлежащей части и костным тазом матери. 4 В начале 20 в. Н. З. Иванов и Я. Ф. Вербов указали на возможность разрыва матки в результате нарушения гистологического строения тканей стенки матки. Это приводит к атипическому разрыву, который имеет стертую клиническую картину.
Этиопатогенез 4 Механизм разрыва матки был описан в 1875 г. Бандлем и получил название типичного, «классического» , «бандлевского» разрыва, который имеет характерную клиническую картину (симптомокомплекс Бандля). Данный разрыв возникает в результате механического несоответствия между размерами предлежащей части и костным тазом матери. 4 В начале 20 в. Н. З. Иванов и Я. Ф. Вербов указали на возможность разрыва матки в результате нарушения гистологического строения тканей стенки матки. Это приводит к атипическому разрыву, который имеет стертую клиническую картину.
 4 В начале 20 в. Н. З. Иванов, Я. Ф. Вербов указали на возможность разрыва матки в результате нарушения гистологического строения тканей стенки матки. Это приводит к атипическому разрыву, который имеет стертую клиническую картину.
4 В начале 20 в. Н. З. Иванов, Я. Ф. Вербов указали на возможность разрыва матки в результате нарушения гистологического строения тканей стенки матки. Это приводит к атипическому разрыву, который имеет стертую клиническую картину.
 Клиника разрыва матки Угрожающий разрыв матки n резко болезненные схватки, матка в n n n n промежутках между ними не расслабляется болезненный нижний сегмент косое расположение контракционного кольца (симптом «песочных часов» ) круглые связки напряжены, болезненны отечная губа шейки матки задержка мочеиспускания непродуктивные потуги при полном раскрытии зева изменение поведения женщины: роженица чрезвычайно беспокойна, пульс учащен, гиперемия лица ухудшение состояния плода
Клиника разрыва матки Угрожающий разрыв матки n резко болезненные схватки, матка в n n n n промежутках между ними не расслабляется болезненный нижний сегмент косое расположение контракционного кольца (симптом «песочных часов» ) круглые связки напряжены, болезненны отечная губа шейки матки задержка мочеиспускания непродуктивные потуги при полном раскрытии зева изменение поведения женщины: роженица чрезвычайно беспокойна, пульс учащен, гиперемия лица ухудшение состояния плода
 Начинающийся разрыв матки n симптомы угрожающего разрыва матки более выраженные n появление кровянистых выделений из влагалища n появление крови в моче Совершившийся разрыв матки n n n острая боль в момент разрыва затем прекращение родовой деятельности угнетенное состояние роженицы, бледность кожных покровов, падение АД, нитевидный пульс, тошнота, рвота интранатальная гибель плода, прощупывание мелких частей плода наружное кровотечение бывает не очень сильное; кровь изливается в брюшную полость, а при неполном разрыве образуется гематома
Начинающийся разрыв матки n симптомы угрожающего разрыва матки более выраженные n появление кровянистых выделений из влагалища n появление крови в моче Совершившийся разрыв матки n n n острая боль в момент разрыва затем прекращение родовой деятельности угнетенное состояние роженицы, бледность кожных покровов, падение АД, нитевидный пульс, тошнота, рвота интранатальная гибель плода, прощупывание мелких частей плода наружное кровотечение бывает не очень сильное; кровь изливается в брюшную полость, а при неполном разрыве образуется гематома
 Атипичные разрывы матки по рубцу после операции кесарево сечение и других вмешательств 1. Признаки, указывающие на неполноценность маточного рубца n осложненное течение послеоперационного периода при предыдущем кесаревом сечении, нагноение подкожной клетчатки, консервативное лечение разрыва n данные УЗИ: истончение рубца на матке, неровные его контуры, «симптом ниши»
Атипичные разрывы матки по рубцу после операции кесарево сечение и других вмешательств 1. Признаки, указывающие на неполноценность маточного рубца n осложненное течение послеоперационного периода при предыдущем кесаревом сечении, нагноение подкожной клетчатки, консервативное лечение разрыва n данные УЗИ: истончение рубца на матке, неровные его контуры, «симптом ниши»
 2. Факторы указывающие на возможность разрыва по рубцу n небольшой промежуток времени между перенесенным кесаревым сечением и настоящей беременностью n расположение плаценты по передней стенке 3. Признаки угрожающего и начинающегося разрыва матки по рубцу n боли в области рубца во время беременности n болезненность и истончение рубца при пальпации n появление кровянистых выделений из половых путей n тошнота, однократная рвота, головокружение, чувство тяжести и боли в подложечной области, изменение сердцебиения плода
2. Факторы указывающие на возможность разрыва по рубцу n небольшой промежуток времени между перенесенным кесаревым сечением и настоящей беременностью n расположение плаценты по передней стенке 3. Признаки угрожающего и начинающегося разрыва матки по рубцу n боли в области рубца во время беременности n болезненность и истончение рубца при пальпации n появление кровянистых выделений из половых путей n тошнота, однократная рвота, головокружение, чувство тяжести и боли в подложечной области, изменение сердцебиения плода
 Акушерская тактика Угрожающий разрыв матки: дача глубокого наркоза n перевод в операционную для выполнения операции кесарево сечение в экстренном порядке n эндометрит или мертвый плод не являются противопоказанием для лапаротомии n транспортировка пациентки противопоказана При начавшемся и совершившемся разрыве – операция кесарево сечение, при необходимости – расширение объема до экстирпации матки, с одновременным проведением противошоковых мероприятий. n При угрожающем или начавшемся разрыве матки во 2 периоде родов – родоразрешение при готовой операционной, осуществляется под глубоким наркозом – плодоразрушающая операция.
Акушерская тактика Угрожающий разрыв матки: дача глубокого наркоза n перевод в операционную для выполнения операции кесарево сечение в экстренном порядке n эндометрит или мертвый плод не являются противопоказанием для лапаротомии n транспортировка пациентки противопоказана При начавшемся и совершившемся разрыве – операция кесарево сечение, при необходимости – расширение объема до экстирпации матки, с одновременным проведением противошоковых мероприятий. n При угрожающем или начавшемся разрыве матки во 2 периоде родов – родоразрешение при готовой операционной, осуществляется под глубоким наркозом – плодоразрушающая операция.
 Акушерские свищи Механизм образования 1. За счет насильственного прямого повреждения смежных органов инструментом при оперативном вмешательстве 2. В связи с омертвлением участка связанных между собой стенок смежных органов при длительно нарушении их питания
Акушерские свищи Механизм образования 1. За счет насильственного прямого повреждения смежных органов инструментом при оперативном вмешательстве 2. В связи с омертвлением участка связанных между собой стенок смежных органов при длительно нарушении их питания
 Диагностика 4 Появление истечения мочи из влагалища или выделение газов и кала. 4 Время появления этих признаков: при травме инструментом данная патология возникает в первые часы после оперативного родоразрешения; при некротизации ткани – на 6 - 9 день.
Диагностика 4 Появление истечения мочи из влагалища или выделение газов и кала. 4 Время появления этих признаков: при травме инструментом данная патология возникает в первые часы после оперативного родоразрешения; при некротизации ткани – на 6 - 9 день.
 Схема локализации мочеполовых и кишечнополовых свищей
Схема локализации мочеполовых и кишечнополовых свищей
 Лечение акушерских свищей только оперативное, не ранее 3 -х месяцев после их образования.
Лечение акушерских свищей только оперативное, не ранее 3 -х месяцев после их образования.
 Выворот матки Патология, которая характеризуется тем, что дно матки со стороны брюшинного покрова вдавливается в свою полость пока не произойдет полное выворачивание матки. Различают полный и неполный выворот матки.
Выворот матки Патология, которая характеризуется тем, что дно матки со стороны брюшинного покрова вдавливается в свою полость пока не произойдет полное выворачивание матки. Различают полный и неполный выворот матки.
 Этиопатогенез Потеря тонуса, расслабление всех отделов матки, потеря эластичности ее миометрия. 1. Насильственные 2. Самопроизвольные
Этиопатогенез Потеря тонуса, расслабление всех отделов матки, потеря эластичности ее миометрия. 1. Насильственные 2. Самопроизвольные
 Схема механизма выворота матки
Схема механизма выворота матки
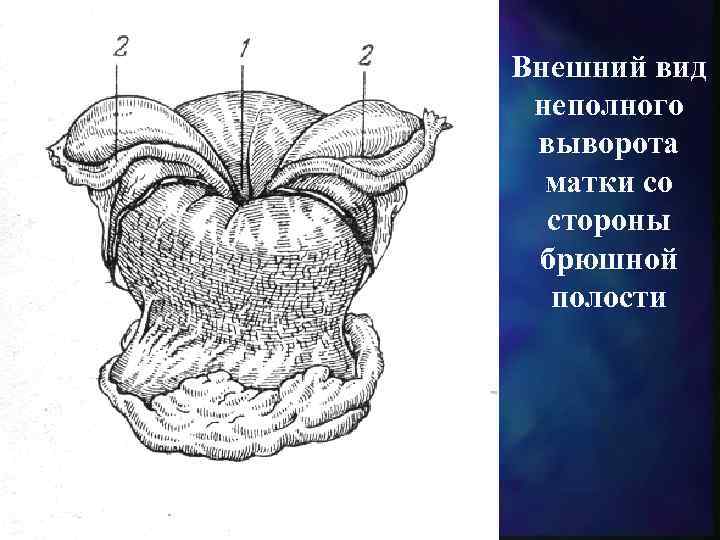 Внешний вид неполного выворота матки со стороны брюшной полости
Внешний вид неполного выворота матки со стороны брюшной полости
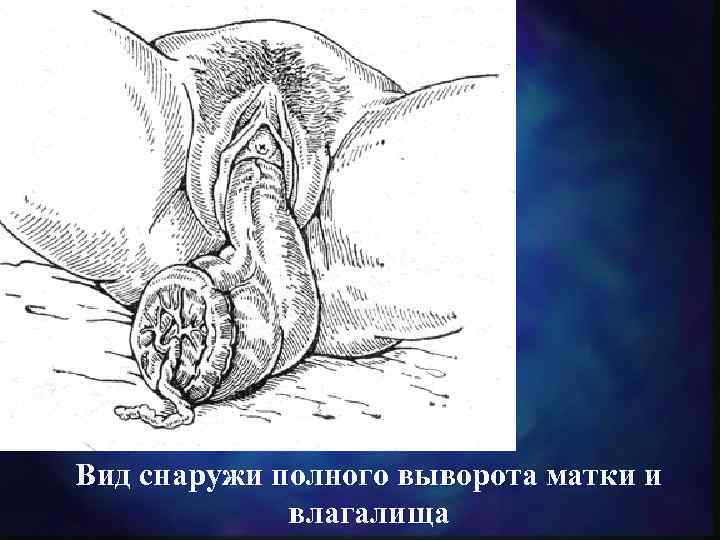 Вид снаружи полного выворота матки и влагалища
Вид снаружи полного выворота матки и влагалища
 Клиника Боль n Шоковое состояние больной: сознание заторможено, кожные покровы бледные, холодный пот на лице, зрачки расширены, пульс частый слабого наполнения, падение АД n Маточное кровотечение n При осмотре пациентки между бедрами определяется овальное опухолевидное образование ярко красного цвета, с бархатистой поверхностью, мягкое на ощупь n
Клиника Боль n Шоковое состояние больной: сознание заторможено, кожные покровы бледные, холодный пот на лице, зрачки расширены, пульс частый слабого наполнения, падение АД n Маточное кровотечение n При осмотре пациентки между бедрами определяется овальное опухолевидное образование ярко красного цвета, с бархатистой поверхностью, мягкое на ощупь n
 Лечение 1. Вправление матки под наркозом с предварительным ручным удалением плаценты 2. Для предупреждения спазма шейки матки введение раствора атропина 3. После репозиции матки назначение сокращающих матку средств в течение нескольких дней 4. Антибактериальная терапия для профилактики ГВЗ 5. При наличии участков некроза в стенке матки, значительном ее инфицировании – экстирпация матки с трубами
Лечение 1. Вправление матки под наркозом с предварительным ручным удалением плаценты 2. Для предупреждения спазма шейки матки введение раствора атропина 3. После репозиции матки назначение сокращающих матку средств в течение нескольких дней 4. Антибактериальная терапия для профилактики ГВЗ 5. При наличии участков некроза в стенке матки, значительном ее инфицировании – экстирпация матки с трубами
 Растяжения и разрывы сочленений таза В норме ширина симфиза, т. е. расстояние между лобковыми костями 0, 5 см во время беременности
Растяжения и разрывы сочленений таза В норме ширина симфиза, т. е. расстояние между лобковыми костями 0, 5 см во время беременности
 Выделяют 4 группы изменений в сочленениях таза, обусловленные беременностью и родами: 1. Расхождение лонного и крестцово-подвздошного сочленений, т. е. происходящие физиологические изменения, приспособительный процесс для облегчения родов 2. Симфизиопатия и сакроилеопатия – чрезмерное расслабление сочленений таза, как проявление гестоза беременных с преимущественным поражением костно-суставной системы организма женщины. При этом имеется клиническая симптоматика – боли в области симфиза, затруднение при ходьбе, но отсутствуют рентгенологически выявляемые изменения. 3. Разрыв сочленений таза - нарушение целости сустава, связанное чаще всего с родами. 4. Симфизит и сакроилеит - воспалительные процессы в сочленениях таза.
Выделяют 4 группы изменений в сочленениях таза, обусловленные беременностью и родами: 1. Расхождение лонного и крестцово-подвздошного сочленений, т. е. происходящие физиологические изменения, приспособительный процесс для облегчения родов 2. Симфизиопатия и сакроилеопатия – чрезмерное расслабление сочленений таза, как проявление гестоза беременных с преимущественным поражением костно-суставной системы организма женщины. При этом имеется клиническая симптоматика – боли в области симфиза, затруднение при ходьбе, но отсутствуют рентгенологически выявляемые изменения. 3. Разрыв сочленений таза - нарушение целости сустава, связанное чаще всего с родами. 4. Симфизит и сакроилеит - воспалительные процессы в сочленениях таза.
 Диагностика Данные клиники: выраженная болезненность в области лонного сочленения, затруднения при поднимании ног, при поворотах в постели, «утиная» походка. n Данные рентгенологического исследования. n
Диагностика Данные клиники: выраженная болезненность в области лонного сочленения, затруднения при поднимании ног, при поворотах в постели, «утиная» походка. n Данные рентгенологического исследования. n
 Лечение 1. Постельный режим в течение 3 – 5 недель в положении на спине 2. Круговое бинтование таза повязкой типа гамака 3. Препараты кальция, витамины 4. При наличии инфекции – антибиотики 5. В запущенных случаях (через несколько месяцев после родов) и при большом расхождении лонных костей показаны хирургические методы лечения: костная пластика, укрепление симфиза пластинами и винтами.
Лечение 1. Постельный режим в течение 3 – 5 недель в положении на спине 2. Круговое бинтование таза повязкой типа гамака 3. Препараты кальция, витамины 4. При наличии инфекции – антибиотики 5. В запущенных случаях (через несколько месяцев после родов) и при большом расхождении лонных костей показаны хирургические методы лечения: костная пластика, укрепление симфиза пластинами и винтами.
 Травматический неврит Повреждение нервных стволов пояснично -крестцового сплетения во время родового акта (общий малоберцовый нерв, запирательный нерв и бедренный). Клиника Неврологические болевые приступы, распространяющиеся на всю ногу, парестезии, снижение движений (парезы), в тяжелых случаях – атрофические изменения в мышцах ног.
Травматический неврит Повреждение нервных стволов пояснично -крестцового сплетения во время родового акта (общий малоберцовый нерв, запирательный нерв и бедренный). Клиника Неврологические болевые приступы, распространяющиеся на всю ногу, парестезии, снижение движений (парезы), в тяжелых случаях – атрофические изменения в мышцах ног.
 Лечение 1. Постельный режим 2. Болеутоляющие средства 3. Антибактериальная терапия 4. Витаминотерапия 5. Физиотерапевтические процедуры, массаж, гимнастика.
Лечение 1. Постельный режим 2. Болеутоляющие средства 3. Антибактериальная терапия 4. Витаминотерапия 5. Физиотерапевтические процедуры, массаж, гимнастика.
 Травматизм новорожденных Повреждение плода, которые возникают во время родового акта. Родовой травматизм плода может захватывать кожу, подкожную клетчатку, кости, мышцы, центральную и периферическую нервную систему, внутренние органы
Травматизм новорожденных Повреждение плода, которые возникают во время родового акта. Родовой травматизм плода может захватывать кожу, подкожную клетчатку, кости, мышцы, центральную и периферическую нервную систему, внутренние органы
 Травмы мягких тканей Клинически проявляются в виде петехий, экхимозов, нарушений целости кожи различных участков тела(царапины, ссадины), полосы от сдавления. Повреждения обычно располагаются на коже предлежащей части. В редких случаях наблюдаются колотые и резанные ранения кожи скальпелем, нанесенные во время операции кесарево сечение. При наложении акушерских щипцов на месте давления могут появится очаги уплотнения кожи и подкожной клетчатки. Лечение местное, с использование антисептиков, повязок.
Травмы мягких тканей Клинически проявляются в виде петехий, экхимозов, нарушений целости кожи различных участков тела(царапины, ссадины), полосы от сдавления. Повреждения обычно располагаются на коже предлежащей части. В редких случаях наблюдаются колотые и резанные ранения кожи скальпелем, нанесенные во время операции кесарево сечение. При наложении акушерских щипцов на месте давления могут появится очаги уплотнения кожи и подкожной клетчатки. Лечение местное, с использование антисептиков, повязок.
 Повреждения костей Переломы костей черепа S линейный перлом S вдавленный перелом S затылочный остеодиастаз (расхождение затылочных костей) Диагноз уточняется рентгенографией черепа. При отсутствии внутричерепного кровоизлияния прогноз благоприятен, сращение перелома происходит без специального лечения.
Повреждения костей Переломы костей черепа S линейный перлом S вдавленный перелом S затылочный остеодиастаз (расхождение затылочных костей) Диагноз уточняется рентгенографией черепа. При отсутствии внутричерепного кровоизлияния прогноз благоприятен, сращение перелома происходит без специального лечения.
 Перелом ключицы поднадкостничный перелом проявляется: ограничение активных движений руки, болезненная реакция при пассивных движениях руки, при пеленании, припухлость и крепитация при пальпации над местом перелома 4 перелом со смещением: вынужденное положение руки(согнута в локтевом суставе и прижата к туловищу), активные движения отсутствуют, припухлость и подкожные кровоизлияния над местом перелома, пассивные движения резко болезненны. Диагностика - данные рентгенологического исследования. Лечение - иммобилизация руки к туловищу на 7 -10 дней, при переломах со смещением фиксирующая повязка Дезо. 4
Перелом ключицы поднадкостничный перелом проявляется: ограничение активных движений руки, болезненная реакция при пассивных движениях руки, при пеленании, припухлость и крепитация при пальпации над местом перелома 4 перелом со смещением: вынужденное положение руки(согнута в локтевом суставе и прижата к туловищу), активные движения отсутствуют, припухлость и подкожные кровоизлияния над местом перелома, пассивные движения резко болезненны. Диагностика - данные рентгенологического исследования. Лечение - иммобилизация руки к туловищу на 7 -10 дней, при переломах со смещением фиксирующая повязка Дезо. 4
 Перелом плеча Клиника перелома кости со смещением: Активные движения в плечевом и локтевом суставах отсутствуют, пассивные-болезненны, но возможны при поддержании плеча, пальпация области перелома резко болезненна, плечо деформировано за счет припухлости и укорочения. Диагностика: данные рентгенограммы Лечение: перелом без смещения фиксирующая повязка типа Дезо сроком до 10 дней; при смещении - фиксация шиной или лангетой до 10 -12 дней.
Перелом плеча Клиника перелома кости со смещением: Активные движения в плечевом и локтевом суставах отсутствуют, пассивные-болезненны, но возможны при поддержании плеча, пальпация области перелома резко болезненна, плечо деформировано за счет припухлости и укорочения. Диагностика: данные рентгенограммы Лечение: перелом без смещения фиксирующая повязка типа Дезо сроком до 10 дней; при смещении - фиксация шиной или лангетой до 10 -12 дней.
 Перелом бедренной кости Клиника: беспокойство ребенка, бедро деформировано, утолщено, укорочено, пальпация резко болезненна, часто определяется патологическая подвижность, активные движения отсутствуют, пассивные - резко болезненны. Лечение: коррекция отломков бедренной кости фиксирующими повязками в определенном положении
Перелом бедренной кости Клиника: беспокойство ребенка, бедро деформировано, утолщено, укорочено, пальпация резко болезненна, часто определяется патологическая подвижность, активные движения отсутствуют, пассивные - резко болезненны. Лечение: коррекция отломков бедренной кости фиксирующими повязками в определенном положении
 Повреждения периферической нервной системы Представлены в виде парезов и параличей различной локализации вследствие родовой травмы нервных сплетений или отдельных нервных стволов Парез лицевого нерва Клиника: угол рта опущен, носогубная складка сглажена, глаз не открывается, при плаче рот оттягивается в здоровую сторону, общее состояние ребенка и акт сосания не нарушаются. Лечение: специальное лечение не требуется, патология исчезает самостоятельно в течении нескольких дней.
Повреждения периферической нервной системы Представлены в виде парезов и параличей различной локализации вследствие родовой травмы нервных сплетений или отдельных нервных стволов Парез лицевого нерва Клиника: угол рта опущен, носогубная складка сглажена, глаз не открывается, при плаче рот оттягивается в здоровую сторону, общее состояние ребенка и акт сосания не нарушаются. Лечение: специальное лечение не требуется, патология исчезает самостоятельно в течении нескольких дней.
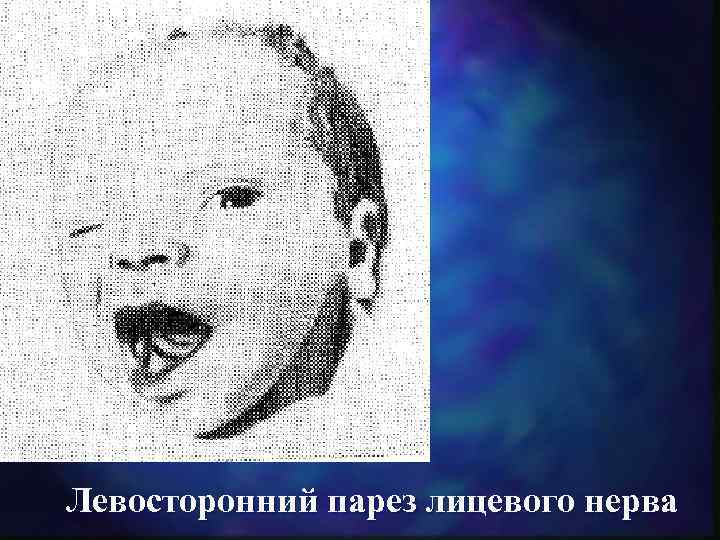 Левосторонний парез лицевого нерва
Левосторонний парез лицевого нерва
 Паралич диафрагмального нерва Развивается при травме С 3 -С 4 сегментов спинного мозга. Клиника: одышка, дыхательная аритмия, приступы цианоза, асимметрия грудной клетки, отставание в акте дыхания пораженной стороны, ослабленное дыхание. Лечение: легкие формы - лечения не требует, тяжелые - восстановление функции в течении 6 -8 недель.
Паралич диафрагмального нерва Развивается при травме С 3 -С 4 сегментов спинного мозга. Клиника: одышка, дыхательная аритмия, приступы цианоза, асимметрия грудной клетки, отставание в акте дыхания пораженной стороны, ослабленное дыхание. Лечение: легкие формы - лечения не требует, тяжелые - восстановление функции в течении 6 -8 недель.
 Паралич плечевого сплетения В зависимости от локализации повреждения плечевого сплетения могут иметь место 3 типа паралича руки: 1. Верхний паралич(тип Дюшенна-Эрба) при поражении корешков С 5 -С 6 2. Нижний паралич (тип Дежерин-Клюмпке) при повреждении С 7 -С 8 и первого грудного корешка 3. Тотальный (полный) паралич при сочетанном повреждении всех компонентов плечевого сплетения. 4. При наличии двустороннего паралича надо думать о поражении и спинного мозга.
Паралич плечевого сплетения В зависимости от локализации повреждения плечевого сплетения могут иметь место 3 типа паралича руки: 1. Верхний паралич(тип Дюшенна-Эрба) при поражении корешков С 5 -С 6 2. Нижний паралич (тип Дежерин-Клюмпке) при повреждении С 7 -С 8 и первого грудного корешка 3. Тотальный (полный) паралич при сочетанном повреждении всех компонентов плечевого сплетения. 4. При наличии двустороннего паралича надо думать о поражении и спинного мозга.
 Лечение Создание полного покоя пораженной руки, гипсовая повязка или шина на 3 -6 недель, после этого через 2 недели массаж, пассивные движения, к концу месяца активные движения. Исход заболевания зависит от типа паралича. При верхнем параличе чаще выздоровление, при нижнем - оно не полное, при тотальном восстановление функции руки не наступает.
Лечение Создание полного покоя пораженной руки, гипсовая повязка или шина на 3 -6 недель, после этого через 2 недели массаж, пассивные движения, к концу месяца активные движения. Исход заболевания зависит от типа паралича. При верхнем параличе чаще выздоровление, при нижнем - оно не полное, при тотальном восстановление функции руки не наступает.
 Травма органов брюшной полости Встречается редко при оказании пособия в тазовом предлежании плода у недоношенных, крупных новорожденных. Клиника: анемия, увеличение поврежденного органа за счет подкапсульной гемптомы. Диагностика: клиника, УЗИ, лабораторные данные. Лечение: 1. консервативное (гемостатические препараты, антианемическое лечение под контролем УЗИ). 2. При нарастании размеров органа, падении гемоглобина - оперативное лечение.
Травма органов брюшной полости Встречается редко при оказании пособия в тазовом предлежании плода у недоношенных, крупных новорожденных. Клиника: анемия, увеличение поврежденного органа за счет подкапсульной гемптомы. Диагностика: клиника, УЗИ, лабораторные данные. Лечение: 1. консервативное (гемостатические препараты, антианемическое лечение под контролем УЗИ). 2. При нарастании размеров органа, падении гемоглобина - оперативное лечение.
 Экстракраниальные кровоизлияния 4 родовая опухоль с геморрагическим пропитыванием или подкожной гематомой местный отек кожи и подкожной клетчатки вследствие застоя крови и лимфы. Прогноз благоприятный рассасывается без лечения в течении 1 -2 суток, кровризлияния проходят за неделю;
Экстракраниальные кровоизлияния 4 родовая опухоль с геморрагическим пропитыванием или подкожной гематомой местный отек кожи и подкожной клетчатки вследствие застоя крови и лимфы. Прогноз благоприятный рассасывается без лечения в течении 1 -2 суток, кровризлияния проходят за неделю;
 субапоневротическое кровоизлияние - локализуется ниже апоневротического покрытия скальпа и соединения лобного и затылочного компонента, затылочно-лобной мышцы, у новорожденных могут нраблюдаться признаки острой кровопотери и нарастающий гипербилирубиномии, что требует проведения гемостатической терапии, по оканчанию острой стадии повреждение самопроизвольно разрешается в течение 2 -3 недель; 4 кефалогематома - кровоизлияние между надкостницей и наружной поверхностью некоторых костей черепа. Неосложненная кефалогематома рассасывается без следа в течении 6 -8 недель, осложненная - требует лечения совместно с хирургом. 4
субапоневротическое кровоизлияние - локализуется ниже апоневротического покрытия скальпа и соединения лобного и затылочного компонента, затылочно-лобной мышцы, у новорожденных могут нраблюдаться признаки острой кровопотери и нарастающий гипербилирубиномии, что требует проведения гемостатической терапии, по оканчанию острой стадии повреждение самопроизвольно разрешается в течение 2 -3 недель; 4 кефалогематома - кровоизлияние между надкостницей и наружной поверхностью некоторых костей черепа. Неосложненная кефалогематома рассасывается без следа в течении 6 -8 недель, осложненная - требует лечения совместно с хирургом. 4
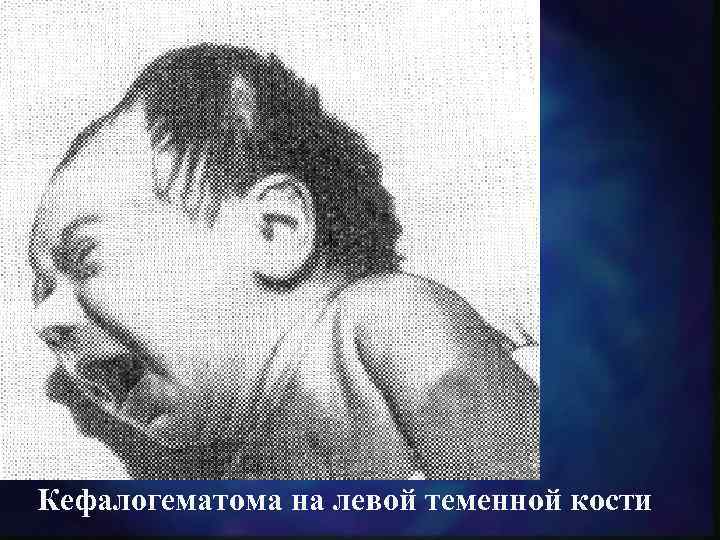 Кефалогематома на левой теменной кости
Кефалогематома на левой теменной кости
 Внутричерепные кровоизлияния S Эпидуральные S субарахноидальные S внутрижелудочковые и околожелудочковые S внутримозговые
Внутричерепные кровоизлияния S Эпидуральные S субарахноидальные S внутрижелудочковые и околожелудочковые S внутримозговые
 Типичные клинические проявления 4 Нарушение терморегуляции (гипо-или гипертермия); 4 вегетовисцеральные расстройства (срыгивания, патологическая убыль массы тела, метеоризм, неустойчивый стул, тахипноэ, тахикардия, расстройство периферического кровообращения); 4 псевдобульбарные и двигательные расстройства; 4 судороги;
Типичные клинические проявления 4 Нарушение терморегуляции (гипо-или гипертермия); 4 вегетовисцеральные расстройства (срыгивания, патологическая убыль массы тела, метеоризм, неустойчивый стул, тахипноэ, тахикардия, расстройство периферического кровообращения); 4 псевдобульбарные и двигательные расстройства; 4 судороги;
 4 расстройства мышечного тонуса 4 прогрессирующая постгеморрагическая анемия; 4 метаболические нарушения (гипогликемия, гипербилирубинемия, ацидоз); 4 присоединение самотических заболеваний(пневмония, сердечно-сосудистая недостаточность, менингит, сепсис). Лечение: максимальный покой, мониторный контроль за жизненно важными органами, симптоматическая терапия(гемостатическая, противосудорожная, дегитратационная, кислородотерапия, кардиотоническая и др. ). При необходимости нейрохирургическое лечение. Прогноз - неблагоприятный, возможно формирование гидроцефалии или церебральной недостаточности.
4 расстройства мышечного тонуса 4 прогрессирующая постгеморрагическая анемия; 4 метаболические нарушения (гипогликемия, гипербилирубинемия, ацидоз); 4 присоединение самотических заболеваний(пневмония, сердечно-сосудистая недостаточность, менингит, сепсис). Лечение: максимальный покой, мониторный контроль за жизненно важными органами, симптоматическая терапия(гемостатическая, противосудорожная, дегитратационная, кислородотерапия, кардиотоническая и др. ). При необходимости нейрохирургическое лечение. Прогноз - неблагоприятный, возможно формирование гидроцефалии или церебральной недостаточности.
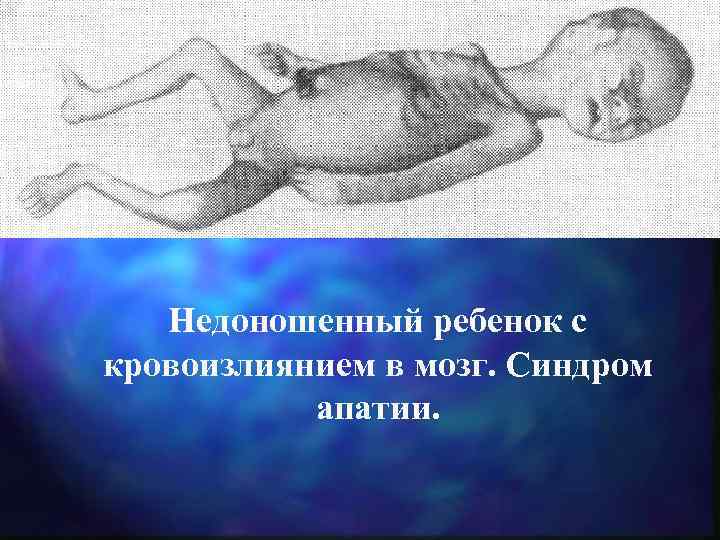 Недоношенный ребенок с кровоизлиянием в мозг. Синдром апатии.
Недоношенный ребенок с кровоизлиянием в мозг. Синдром апатии.
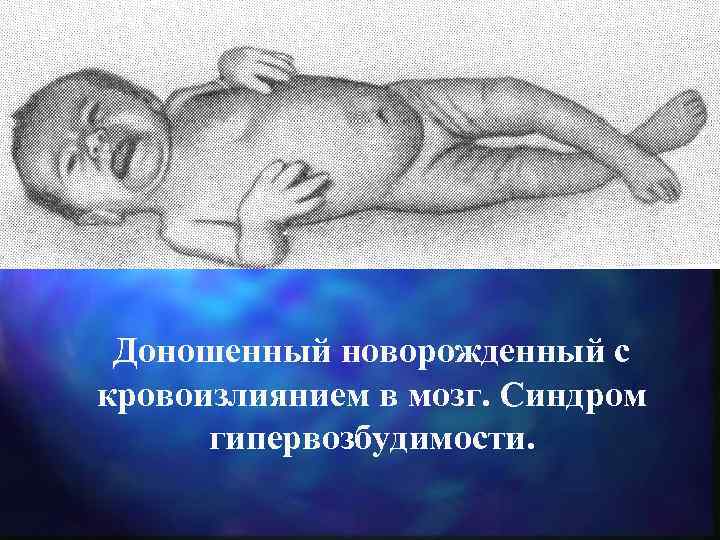 Доношенный новорожденный с кровоизлиянием в мозг. Синдром гипервозбудимости.
Доношенный новорожденный с кровоизлиянием в мозг. Синдром гипервозбудимости.
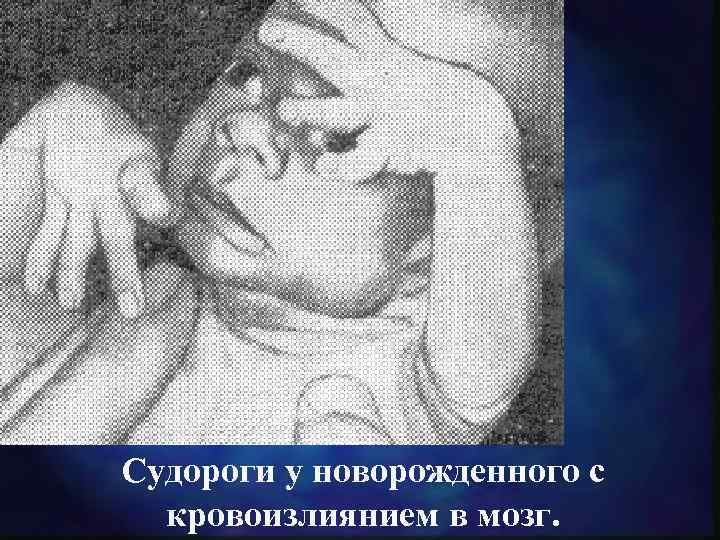 Судороги у новорожденного с кровоизлиянием в мозг.
Судороги у новорожденного с кровоизлиянием в мозг.
 Новорожденный ребенок с кровоизлиянием в мозг.
Новорожденный ребенок с кровоизлиянием в мозг.


