ORDS_Gurova_13_10_16.pptx
- Количество слайдов: 62
 РНПЦ трансплантации органов и тканей УЗ « 9 -я городская клиническая больница» г. Минска ОРДС. Респираторная поддержка и интенсивная терапия Гурова М. Ю. Цикл повышения квалификации Бел. МАПО 10 – 21 октября 2016
РНПЦ трансплантации органов и тканей УЗ « 9 -я городская клиническая больница» г. Минска ОРДС. Респираторная поддержка и интенсивная терапия Гурова М. Ю. Цикл повышения квалификации Бел. МАПО 10 – 21 октября 2016
 План • • • Введение «Берлинский» протокол Респираторная поддержка Рекрутмент Интенсивная терапия СПОН Седация и миоплегия Нутритивная поддержка Высокочастотная ИВЛ Частные вопросы
План • • • Введение «Берлинский» протокол Респираторная поддержка Рекрутмент Интенсивная терапия СПОН Седация и миоплегия Нутритивная поддержка Высокочастотная ИВЛ Частные вопросы
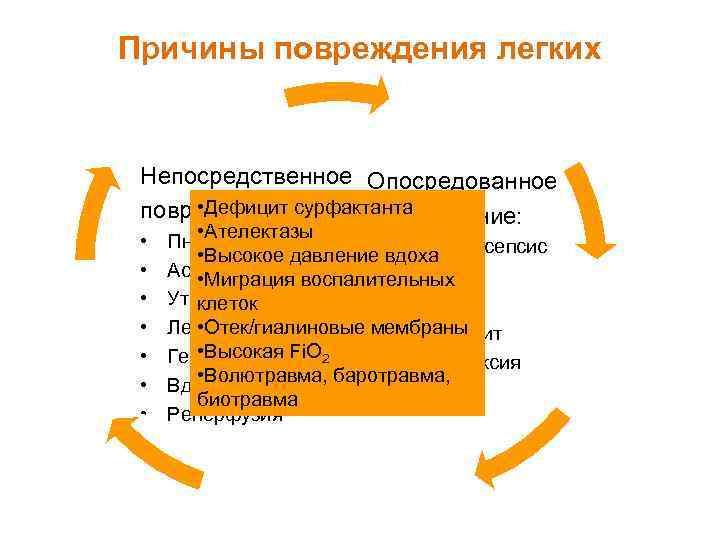 Причины повреждения легких Непосредственное Опосредованное • Дефицит повреждение: сурфактанта повреждение: • • Ателектазы Пневмония • Тяжелый сепсис • Высокое давление вдоха Аспирация • TRALI • Миграция воспалительных Утопление клеток • Шок • Отек/гиалиновые Панкреатит Легочная эмболия • мембраны • Высокая Геморрагии Fi. O 2 • Анафилаксия • Волютравма, баротравма, Вдыхание ядов • АИК биотравма Реперфузия
Причины повреждения легких Непосредственное Опосредованное • Дефицит повреждение: сурфактанта повреждение: • • Ателектазы Пневмония • Тяжелый сепсис • Высокое давление вдоха Аспирация • TRALI • Миграция воспалительных Утопление клеток • Шок • Отек/гиалиновые Панкреатит Легочная эмболия • мембраны • Высокая Геморрагии Fi. O 2 • Анафилаксия • Волютравма, баротравма, Вдыхание ядов • АИК биотравма Реперфузия
 Важность ранней диагностики • Своевременные диагноз и лечение влияют на прогноз • «ASSYST» , USA (лаборатория и радиология) • Стандартные критерии (AECC, 1994) • Delphi, 2005 • Berlin, 2012
Важность ранней диагностики • Своевременные диагноз и лечение влияют на прогноз • «ASSYST» , USA (лаборатория и радиология) • Стандартные критерии (AECC, 1994) • Delphi, 2005 • Berlin, 2012
 «Берлинские» критерии • Время – 1 неделя • Радиология – билатеральные инфильтраты (кроме выпот, ателектаз или специфические «узлы» ) • Причина отека – исключена кардиогенная и перегрузка жидкостью (Эхо. КГ) • Оксигенация (тяжесть) Средняя 200 mm Hg ≤ Pa. O 2/FIO 2 ≤ 300 mm Hg с PEEP или CPAP 5 cm H 2 O Умеренная 100 mm Hg ≤ Pa. O 2/FIO 2 ≤ 200 mm Hg c PEEP 5 cm H 2 O Тяжелая Pa. O 2/FIO 2 ≤ 100 mm Hg c PEEP 5 cm H 2 O
«Берлинские» критерии • Время – 1 неделя • Радиология – билатеральные инфильтраты (кроме выпот, ателектаз или специфические «узлы» ) • Причина отека – исключена кардиогенная и перегрузка жидкостью (Эхо. КГ) • Оксигенация (тяжесть) Средняя 200 mm Hg ≤ Pa. O 2/FIO 2 ≤ 300 mm Hg с PEEP или CPAP 5 cm H 2 O Умеренная 100 mm Hg ≤ Pa. O 2/FIO 2 ≤ 200 mm Hg c PEEP 5 cm H 2 O Тяжелая Pa. O 2/FIO 2 ≤ 100 mm Hg c PEEP 5 cm H 2 O
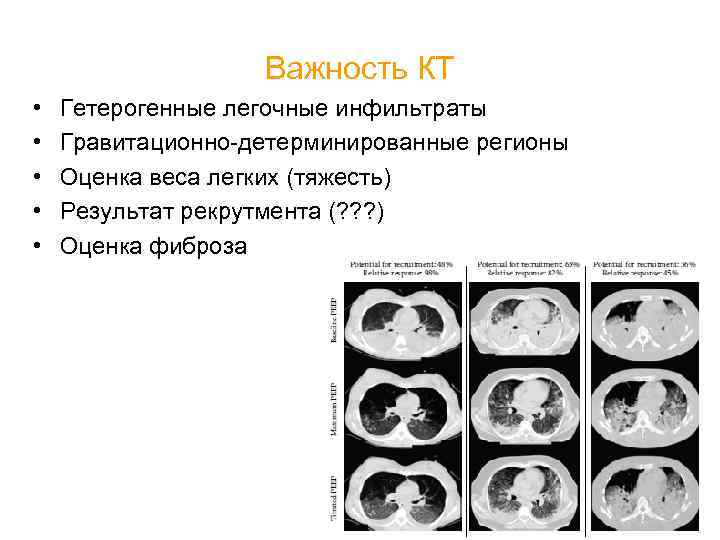 Важность КТ • • • Гетерогенные легочные инфильтраты Гравитационно-детерминированные регионы Оценка веса легких (тяжесть) Результат рекрутмента (? ? ? ) Оценка фиброза
Важность КТ • • • Гетерогенные легочные инфильтраты Гравитационно-детерминированные регионы Оценка веса легких (тяжесть) Результат рекрутмента (? ? ? ) Оценка фиброза
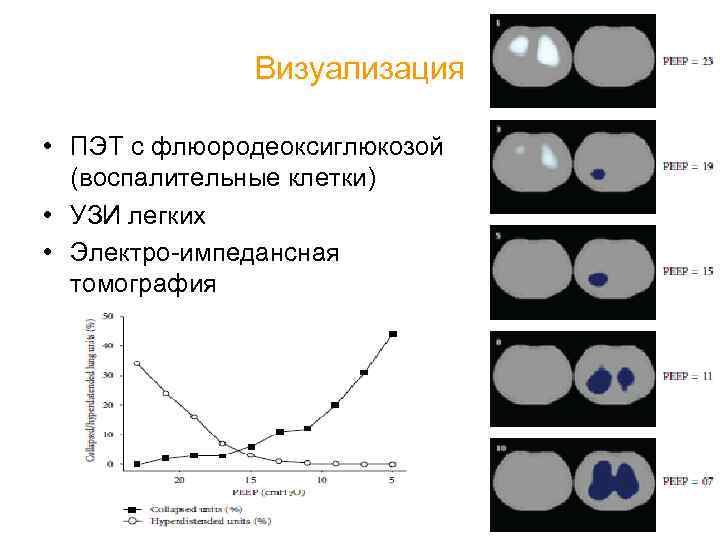 Визуализация • ПЭТ с флюородеоксиглюкозой (воспалительные клетки) • УЗИ легких • Электро-импедансная томография
Визуализация • ПЭТ с флюородеоксиглюкозой (воспалительные клетки) • УЗИ легких • Электро-импедансная томография
 Респираторная поддержка • Неинвазивная: ü О 2 ü n. СPAP ü n. IMV/n. Bi. PAP • Инвазивная: o Традиционная: ü PCV → PSV → CPAP ü PRVC (VG) → PSV → CPAP ü C или без i. NO o HFOV/ECMO
Респираторная поддержка • Неинвазивная: ü О 2 ü n. СPAP ü n. IMV/n. Bi. PAP • Инвазивная: o Традиционная: ü PCV → PSV → CPAP ü PRVC (VG) → PSV → CPAP ü C или без i. NO o HFOV/ECMO
 Показания к ИВЛ клинические: • апноэ или брадипноэ (< 8/мин); • тахипноэ (> 35/мин) • нарушение сознания • прогрессирующий цианоз • избыточная работа дыхания • прогрессирующая ССН лабораторные: • Ра. О 2 < 60 мм рт. ст. (< 65 мм рт. ст. при потоке О 2 > 6 л/мин); • Sp. O 2 < 90%; • Ра. СО 2 > 55 мм рт. ст. (при ХОБЛ Ра. СО 2 > 65 мм рт. ст. ) • RI < 200 мм рт. ст. , несмотря на проведение оксигенотерапии
Показания к ИВЛ клинические: • апноэ или брадипноэ (< 8/мин); • тахипноэ (> 35/мин) • нарушение сознания • прогрессирующий цианоз • избыточная работа дыхания • прогрессирующая ССН лабораторные: • Ра. О 2 < 60 мм рт. ст. (< 65 мм рт. ст. при потоке О 2 > 6 л/мин); • Sp. O 2 < 90%; • Ра. СО 2 > 55 мм рт. ст. (при ХОБЛ Ра. СО 2 > 65 мм рт. ст. ) • RI < 200 мм рт. ст. , несмотря на проведение оксигенотерапии
 Неинвазивная вентиляция ? • Высокая частота интубация при неивазивной ИВЛ (50 – 70%) Но • • Средняя степень тяжести (N=40) 2 группы: n. CPAP и высокий поток O 2 n. CPAP: ниже ЧДД, выше Pa. O 2/FIO 2 Ниже частота интубации (1/21 vs 7/19)
Неинвазивная вентиляция ? • Высокая частота интубация при неивазивной ИВЛ (50 – 70%) Но • • Средняя степень тяжести (N=40) 2 группы: n. CPAP и высокий поток O 2 n. CPAP: ниже ЧДД, выше Pa. O 2/FIO 2 Ниже частота интубации (1/21 vs 7/19)
 Концепция «безопасной ИВЛ» ИМТ: • Мужчины: ИМТ = Р – 100 – (Р – 152) х 0, 2 • Женщины: ИМТ = Р – 100 – (Р – 152) х 0, 4 • • Целевые параметры: Sp. O 2: 88% - 95% Pa. O 2: 55 – 80 p. H: 7. 30 - 7. 45 Pplateau ≤ 30 mbar
Концепция «безопасной ИВЛ» ИМТ: • Мужчины: ИМТ = Р – 100 – (Р – 152) х 0, 2 • Женщины: ИМТ = Р – 100 – (Р – 152) х 0, 4 • • Целевые параметры: Sp. O 2: 88% - 95% Pa. O 2: 55 – 80 p. H: 7. 30 - 7. 45 Pplateau ≤ 30 mbar
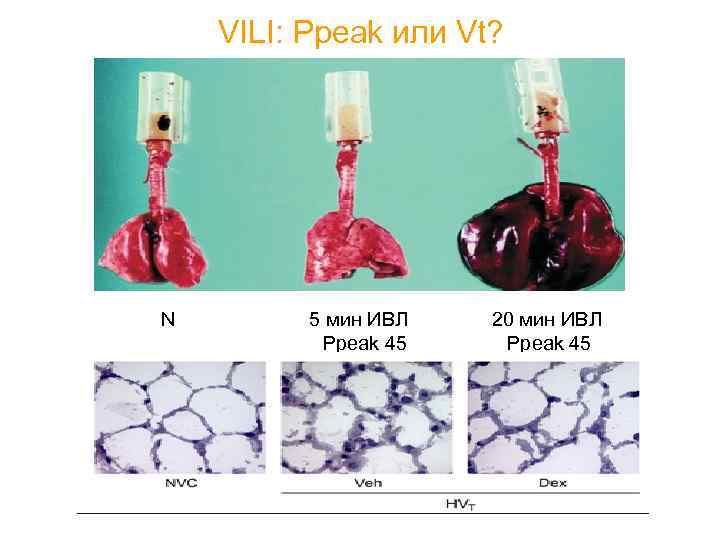 VILI: Ppeak или Vt? N 5 мин ИВЛ Ppeak 45 20 мин ИВЛ Ppeak 45
VILI: Ppeak или Vt? N 5 мин ИВЛ Ppeak 45 20 мин ИВЛ Ppeak 45
 Низкий Vt 6 мл/кг ИМТ
Низкий Vt 6 мл/кг ИМТ
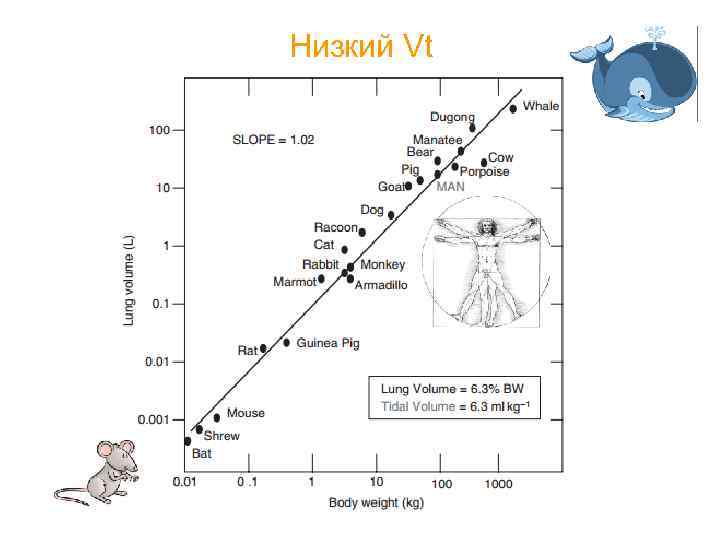 Низкий Vt
Низкий Vt
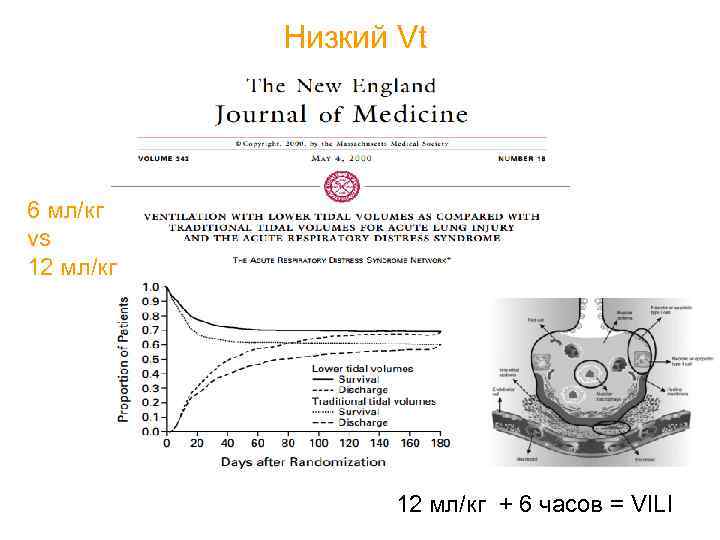 Низкий Vt 6 мл/кг vs 12 мл/кг + 6 часов = VILI
Низкий Vt 6 мл/кг vs 12 мл/кг + 6 часов = VILI
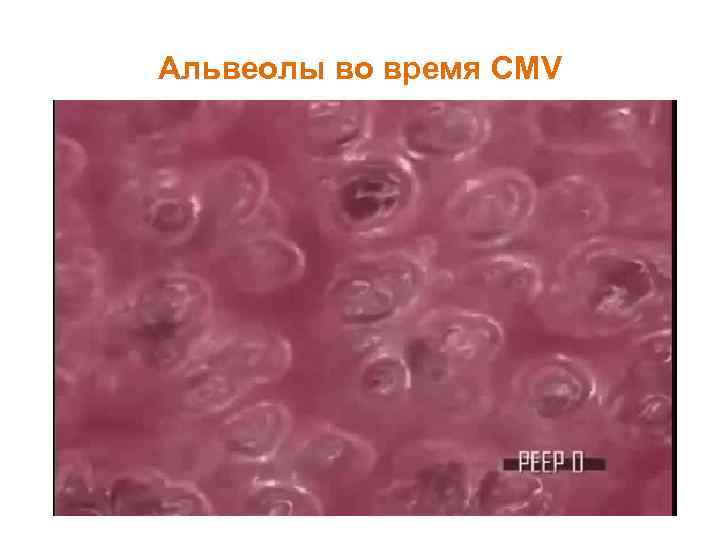 Альвеолы во время CMV
Альвеолы во время CMV
 Оксигенация Цель: • Sp. O 2 88 – 95% • Pa. O 2 55 – 80 mm. Hg • при минимально возможных значениях кислорода Шкала оксигенации: 0, 3 0, 4 0, 5 0, 6 0, 7 0, 8 0, 9 1, 0 5 5 8 8 10 10 10 12 14 14 14 16 18 18 20> Исключения из шкалы оксигенации: • Короткие периоды снижения Sp. O 2 < 88 или увеличения Sp. O 2 > 95 не требуют коррекции PEEP • Fi. O 2 1, 0 на короткие интервалы времени при транзиторной десатурации или для предотвращения десатурации во время лечения (санация трахеи, подключение небулайзера и т. д. ).
Оксигенация Цель: • Sp. O 2 88 – 95% • Pa. O 2 55 – 80 mm. Hg • при минимально возможных значениях кислорода Шкала оксигенации: 0, 3 0, 4 0, 5 0, 6 0, 7 0, 8 0, 9 1, 0 5 5 8 8 10 10 10 12 14 14 14 16 18 18 20> Исключения из шкалы оксигенации: • Короткие периоды снижения Sp. O 2 < 88 или увеличения Sp. O 2 > 95 не требуют коррекции PEEP • Fi. O 2 1, 0 на короткие интервалы времени при транзиторной десатурации или для предотвращения десатурации во время лечения (санация трахеи, подключение небулайзера и т. д. ).
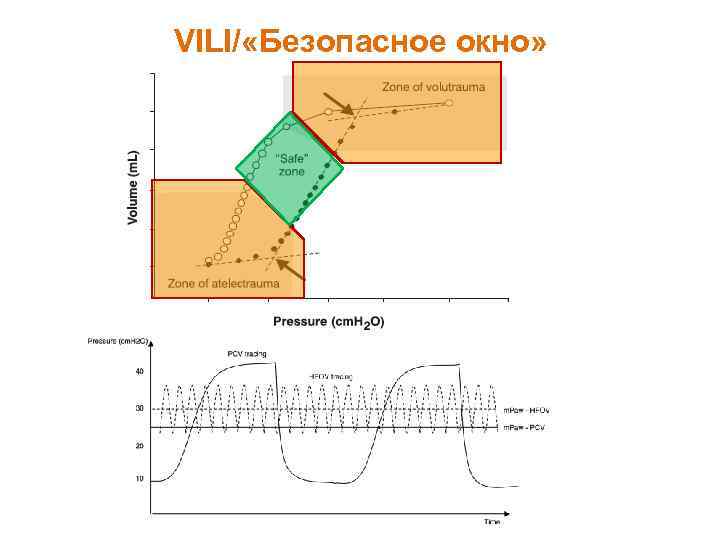 VILI/ «Безопасное окно»
VILI/ «Безопасное окно»
 Рекрутмент
Рекрутмент
 Рекрутмент Цель: • Улучшить оксигенацию • Увеличить объем легких • Уменьшить зоны ателектазов и перераздутия Оценка: • Золотой стандарт – КТ на 2 -х уровнях Ppeak c измерением объема вентилируемых участков • Прикроватный метод – раздутие/сдутие при помощи низкого потока (Low. Flow P-V loop)
Рекрутмент Цель: • Улучшить оксигенацию • Увеличить объем легких • Уменьшить зоны ателектазов и перераздутия Оценка: • Золотой стандарт – КТ на 2 -х уровнях Ppeak c измерением объема вентилируемых участков • Прикроватный метод – раздутие/сдутие при помощи низкого потока (Low. Flow P-V loop)
 Рекрутмент Условия: • Миоплегия+глубокая седация • Стабильная гемодинамика • Перераздутая манжета ЭТТ Противопоказания: • • Нестабильная гемодинамика Высокое ВЧД Беременность Эмфизема легких Бронхоплевральная фистула Пневмоторакс Правожелудочковая недостаточность
Рекрутмент Условия: • Миоплегия+глубокая седация • Стабильная гемодинамика • Перераздутая манжета ЭТТ Противопоказания: • • Нестабильная гемодинамика Высокое ВЧД Беременность Эмфизема легких Бронхоплевральная фистула Пневмоторакс Правожелудочковая недостаточность
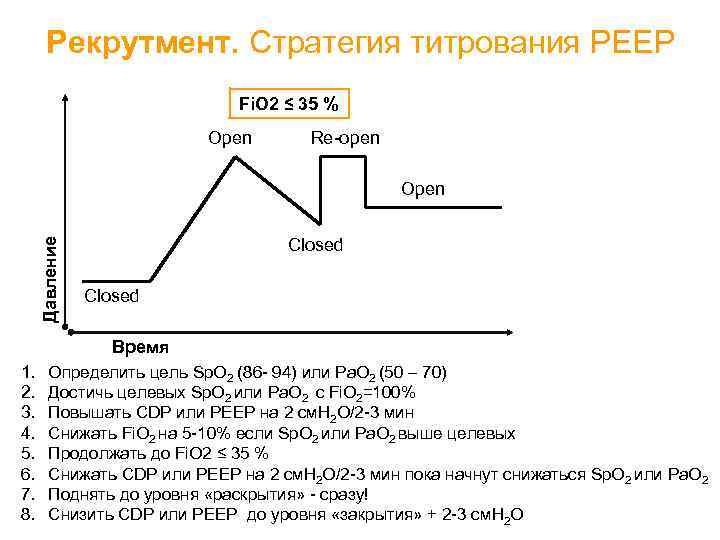 Рекрутмент. Стратегия титрования PEEP Fi. O 2 ≤ 35 % Open Re-open Давление Open Closed Время 1. 2. 3. 4. 5. 6. 7. 8. Определить цель Sp. O 2 (86 - 94) или Pa. O 2 (50 – 70) Достичь целевых Sp. O 2 или Pa. O 2 с Fi. O 2=100% Повышать CDP или PEEP на 2 см. H 2 O/2 -3 мин Снижать Fi. O 2 на 5 -10% если Sp. O 2 или Pa. O 2 выше целевых Продолжать до Fi. O 2 ≤ 35 % Снижать CDP или PEEP на 2 см. H 2 O/2 -3 мин пока начнут снижаться Sp. O 2 или Pa. O 2 Поднять до уровня «раскрытия» - сразу! Снизить CDP или PEEP до уровня «закрытия» + 2 -3 см. H 2 O
Рекрутмент. Стратегия титрования PEEP Fi. O 2 ≤ 35 % Open Re-open Давление Open Closed Время 1. 2. 3. 4. 5. 6. 7. 8. Определить цель Sp. O 2 (86 - 94) или Pa. O 2 (50 – 70) Достичь целевых Sp. O 2 или Pa. O 2 с Fi. O 2=100% Повышать CDP или PEEP на 2 см. H 2 O/2 -3 мин Снижать Fi. O 2 на 5 -10% если Sp. O 2 или Pa. O 2 выше целевых Продолжать до Fi. O 2 ≤ 35 % Снижать CDP или PEEP на 2 см. H 2 O/2 -3 мин пока начнут снижаться Sp. O 2 или Pa. O 2 Поднять до уровня «раскрытия» - сразу! Снизить CDP или PEEP до уровня «закрытия» + 2 -3 см. H 2 O
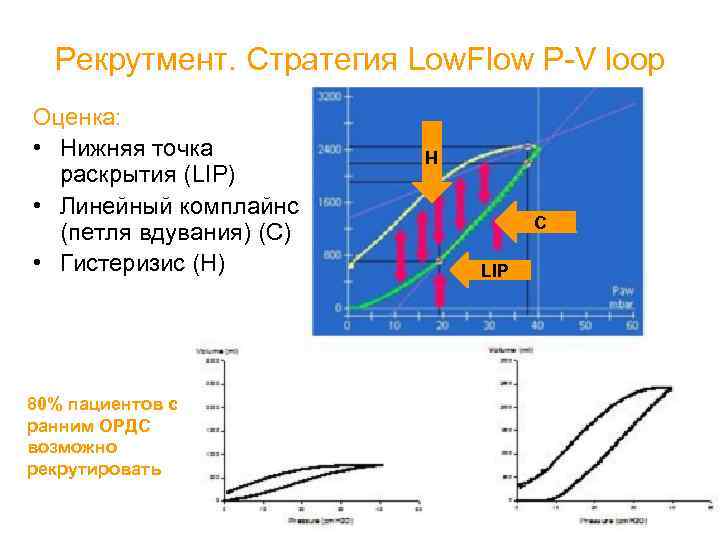 Рекрутмент. Стратегия Low. Flow P-V loop 80% пациентов с ранним ОРДС возможно рекрутировать H Оценка: • Нижняя точка раскрытия (LIP) • Линейный комплайнс (петля вдувания) (С) • Гистеризис (Н) C LIP
Рекрутмент. Стратегия Low. Flow P-V loop 80% пациентов с ранним ОРДС возможно рекрутировать H Оценка: • Нижняя точка раскрытия (LIP) • Линейный комплайнс (петля вдувания) (С) • Гистеризис (Н) C LIP
 Рекрутмент. Стратегия Low. Flow P-V loop Методика: • Pmax 40 mbar (60 mbar) • Транспульмональное давление (ТПД) 25 mbar ТПД=Pmax-Peso • Длительность 10 – 40 сек • PEEP = LIP + 2 mbar
Рекрутмент. Стратегия Low. Flow P-V loop Методика: • Pmax 40 mbar (60 mbar) • Транспульмональное давление (ТПД) 25 mbar ТПД=Pmax-Peso • Длительность 10 – 40 сек • PEEP = LIP + 2 mbar
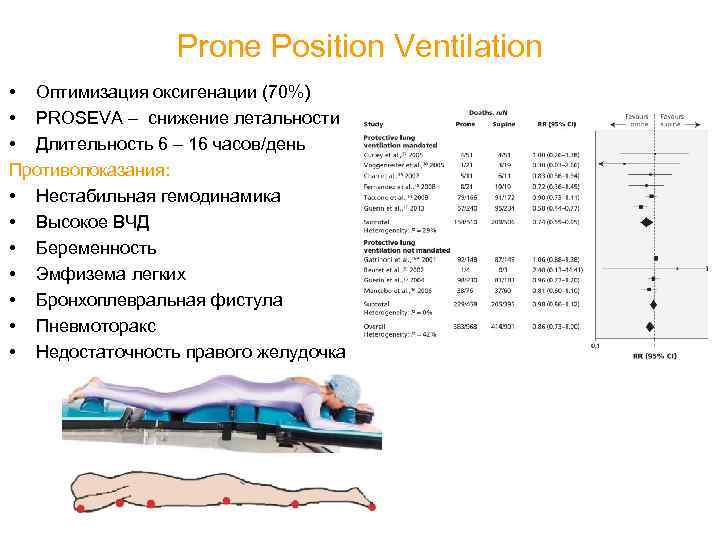 Prone Position Ventilation • Оптимизация оксигенации (70%) • PROSEVA – снижение летальности • Длительность 6 – 16 часов/день Противопоказания: • Нестабильная гемодинамика • Высокое ВЧД • Беременность • Эмфизема легких • Бронхоплевральная фистула • Пневмоторакс • Недостаточность правого желудочка
Prone Position Ventilation • Оптимизация оксигенации (70%) • PROSEVA – снижение летальности • Длительность 6 – 16 часов/день Противопоказания: • Нестабильная гемодинамика • Высокое ВЧД • Беременность • Эмфизема легких • Бронхоплевральная фистула • Пневмоторакс • Недостаточность правого желудочка
 Ингаляционные антибиотики • во время проведении ИВЛ при положительной микробиологической культуре мокроты • гентамицин 80 мг 3 раза в день • амикацин 300 мг 3 раза в день • колистин 500 т. ЕД 3 -4 раза в день, 1000 т. ЕД 2 раза в день • ванкомицин 125 мг 3 раза в день.
Ингаляционные антибиотики • во время проведении ИВЛ при положительной микробиологической культуре мокроты • гентамицин 80 мг 3 раза в день • амикацин 300 мг 3 раза в день • колистин 500 т. ЕД 3 -4 раза в день, 1000 т. ЕД 2 раза в день • ванкомицин 125 мг 3 раза в день.
 Инфузионная терапия Критерии шока: • Нарушение сознания • Акроцианоз • Пролонгирование времени рекапилляризации • Слабость периферического пульса • Тахипное или гипервентиляция • Ср. АД менее 65 мм. рт. ст. • Олигурия менее 0, 5 мл/кг*мин • Лактат более 2 ммоль/л Цели терапии: • Ср. АД 65 – 90 мм. рт. ст. • Диурез более 0, 5 мл/кг*час • Sv. O 2 более 65% • Лактат менее 2 ммоль/л • ЦВД 8 – 12 мм. рт. ст. или CI 3 – 5. 5 л/мин*м 2; GEDI 680 – 800
Инфузионная терапия Критерии шока: • Нарушение сознания • Акроцианоз • Пролонгирование времени рекапилляризации • Слабость периферического пульса • Тахипное или гипервентиляция • Ср. АД менее 65 мм. рт. ст. • Олигурия менее 0, 5 мл/кг*мин • Лактат более 2 ммоль/л Цели терапии: • Ср. АД 65 – 90 мм. рт. ст. • Диурез более 0, 5 мл/кг*час • Sv. O 2 более 65% • Лактат менее 2 ммоль/л • ЦВД 8 – 12 мм. рт. ст. или CI 3 – 5. 5 л/мин*м 2; GEDI 680 – 800
 Инфузионная терапия При шоке: • Болюс подходящего клинической ситуации коллоида 15 мл/кг за 30 мин • Повторный болюс 15 мл/кг за 30 мин после оценки гемодинамики • Вазопресcор выбора – Норадреналин 0, 1 мкг/кг/мин с последующей коррекцией дозы При отсутствии шока инфузионная терапия для поддержания нормоволемии • Предпочтение энтеральному пути введения жидкости • Подсчет баланса жидкости каждые 8 – 12 часов • Поддерживать нулевой или небольшой (до 10 мл/кг/сутки) отрицательный баланс жидкости
Инфузионная терапия При шоке: • Болюс подходящего клинической ситуации коллоида 15 мл/кг за 30 мин • Повторный болюс 15 мл/кг за 30 мин после оценки гемодинамики • Вазопресcор выбора – Норадреналин 0, 1 мкг/кг/мин с последующей коррекцией дозы При отсутствии шока инфузионная терапия для поддержания нормоволемии • Предпочтение энтеральному пути введения жидкости • Подсчет баланса жидкости каждые 8 – 12 часов • Поддерживать нулевой или небольшой (до 10 мл/кг/сутки) отрицательный баланс жидкости
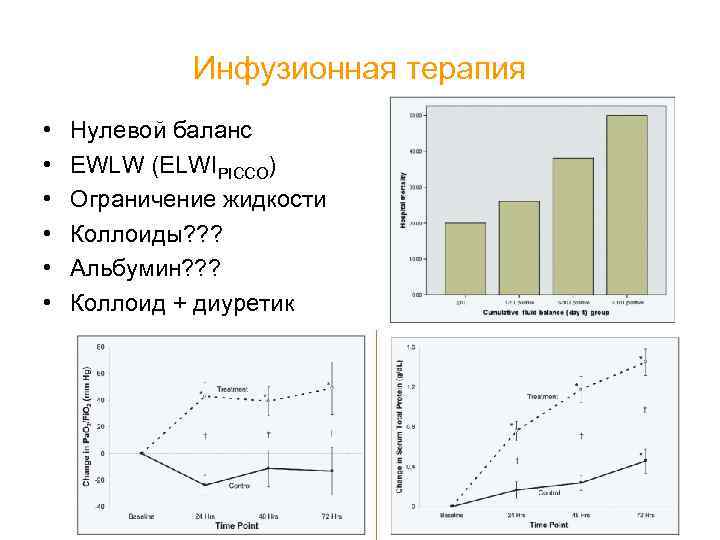 Инфузионная терапия • • • Нулевой баланс EWLW (ELWIPICCO) Ограничение жидкости Коллоиды? ? ? Альбумин? ? ? Коллоид + диуретик
Инфузионная терапия • • • Нулевой баланс EWLW (ELWIPICCO) Ограничение жидкости Коллоиды? ? ? Альбумин? ? ? Коллоид + диуретик
 Дегидратационная терапия Диуретики: • Фуросемид 20 – 40 мг каждые 6 – 8 часов или титрование до 600 мг/сут • Спиронолактон 25 – 200 мг/сут Заместительная почечная терапия: • CVVHDF или CVVHD со скорость замещения 25 – 35 мл/кг*час • При ЗПТ рекомендована гемодинамическая поддержка норадреналином 0, 05 мкг/кг*мин • PICCO: ELWI < 8 мл/кг
Дегидратационная терапия Диуретики: • Фуросемид 20 – 40 мг каждые 6 – 8 часов или титрование до 600 мг/сут • Спиронолактон 25 – 200 мг/сут Заместительная почечная терапия: • CVVHDF или CVVHD со скорость замещения 25 – 35 мл/кг*час • При ЗПТ рекомендована гемодинамическая поддержка норадреналином 0, 05 мкг/кг*мин • PICCO: ELWI < 8 мл/кг
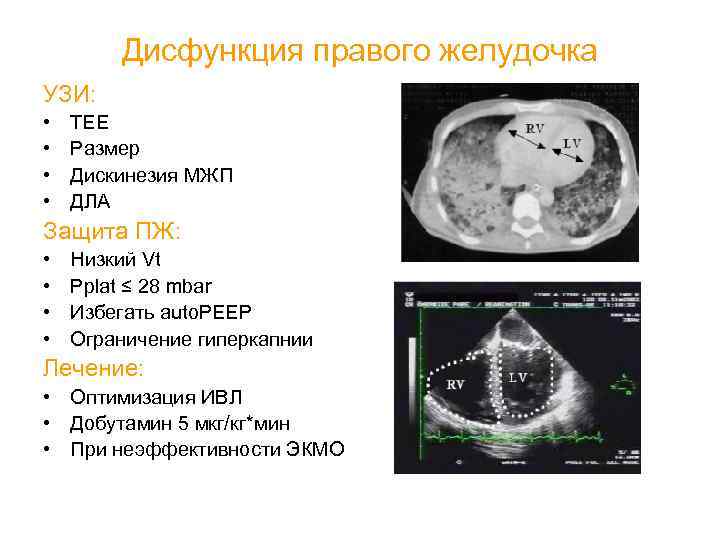 Дисфункция правого желудочка УЗИ: • • TEE Размер Дискинезия МЖП ДЛА Защита ПЖ: • • Низкий Vt Pplat ≤ 28 mbar Избегать auto. PEEP Ограничение гиперкапнии Лечение: • Оптимизация ИВЛ • Добутамин 5 мкг/кг*мин • При неэффективности ЭКМО
Дисфункция правого желудочка УЗИ: • • TEE Размер Дискинезия МЖП ДЛА Защита ПЖ: • • Низкий Vt Pplat ≤ 28 mbar Избегать auto. PEEP Ограничение гиперкапнии Лечение: • Оптимизация ИВЛ • Добутамин 5 мкг/кг*мин • При неэффективности ЭКМО
 Седация и миоплегия RI менее 100 – миоплегия + седация до RASS -4 балла RI 100 – 150 – седация до RASS -4 балла + миоплегия при проведении маневра рекрутмента RI 150 – 200 – седация до RASS -2 – -3 баллов + углубление седации и миоплегия при проведении рекрутмента, прекращение седации каждые 12 – 24 часа, начало протокола отлучения от ИВЛ RI более 200 – седация до RASS -1 – -2 баллов или прекращение седации, реализация протокола отлучения от ИВЛ
Седация и миоплегия RI менее 100 – миоплегия + седация до RASS -4 балла RI 100 – 150 – седация до RASS -4 балла + миоплегия при проведении маневра рекрутмента RI 150 – 200 – седация до RASS -2 – -3 баллов + углубление седации и миоплегия при проведении рекрутмента, прекращение седации каждые 12 – 24 часа, начало протокола отлучения от ИВЛ RI более 200 – седация до RASS -1 – -2 баллов или прекращение седации, реализация протокола отлучения от ИВЛ
 Седация и миоплегия • RI менее 100 – атракурий + мидазолам + фентанил или атракурий + пропофол + фентанил • RI менее 200 – мидазолам + фентанил или пропофол + морфин • RI более 200 – пропофол или мидазолам или морфин
Седация и миоплегия • RI менее 100 – атракурий + мидазолам + фентанил или атракурий + пропофол + фентанил • RI менее 200 – мидазолам + фентанил или пропофол + морфин • RI более 200 – пропофол или мидазолам или морфин
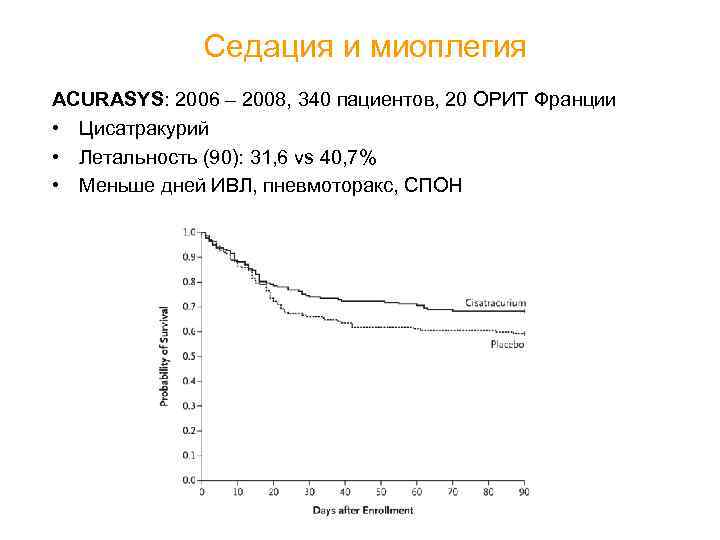 Седация и миоплегия ACURASYS: 2006 – 2008, 340 пациентов, 20 ОРИТ Франции • Цисатракурий • Летальность (90): 31, 6 vs 40, 7% • Меньше дней ИВЛ, пневмоторакс, СПОН
Седация и миоплегия ACURASYS: 2006 – 2008, 340 пациентов, 20 ОРИТ Франции • Цисатракурий • Летальность (90): 31, 6 vs 40, 7% • Меньше дней ИВЛ, пневмоторакс, СПОН
 Нутритивная поддержка • Энергетическая потребность 25 -35 ккал/кг ИМТ в острой фазе и 35 -50 ккал/кг ИМТ – в фазе стабильного гиперметаболизма. • При сохраненной функции ЖКТ – энтеральное питание смесями с Ω-3 -НЖК • Выраженный катаболизм – смешанное питание • Если функции ЖКТ нарушены – полное парентеральное питание
Нутритивная поддержка • Энергетическая потребность 25 -35 ккал/кг ИМТ в острой фазе и 35 -50 ккал/кг ИМТ – в фазе стабильного гиперметаболизма. • При сохраненной функции ЖКТ – энтеральное питание смесями с Ω-3 -НЖК • Выраженный катаболизм – смешанное питание • Если функции ЖКТ нарушены – полное парентеральное питание
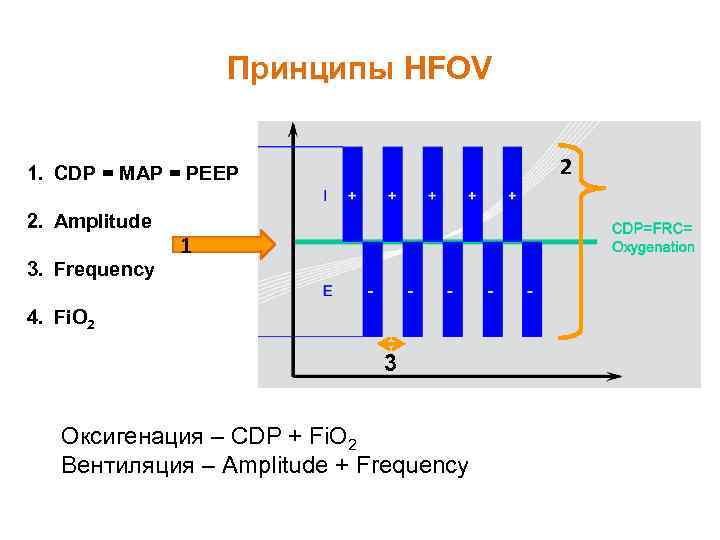 Принципы HFOV 2 1. CDP = MAP = PEEP 2. Amplitude 3. Frequency 1 4. Fi. O 2 3 Оксигенация – CDP + Fi. O 2 Вентиляция – Amplitude + Frequency
Принципы HFOV 2 1. CDP = MAP = PEEP 2. Amplitude 3. Frequency 1 4. Fi. O 2 3 Оксигенация – CDP + Fi. O 2 Вентиляция – Amplitude + Frequency
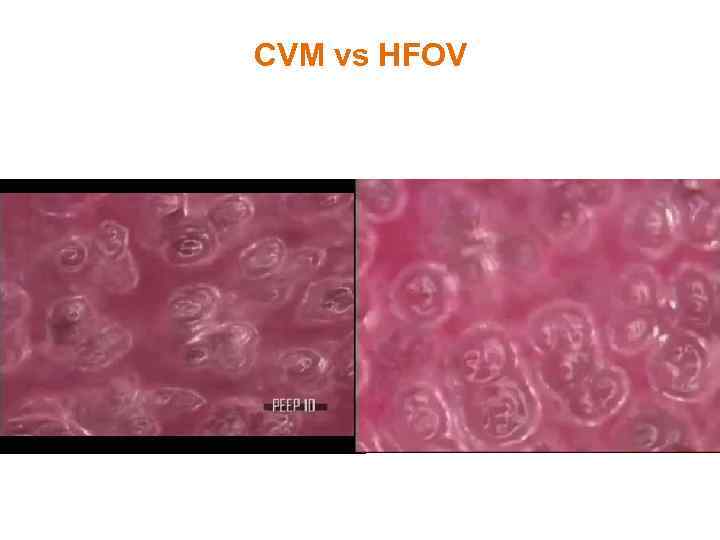 CVM vs HFOV
CVM vs HFOV
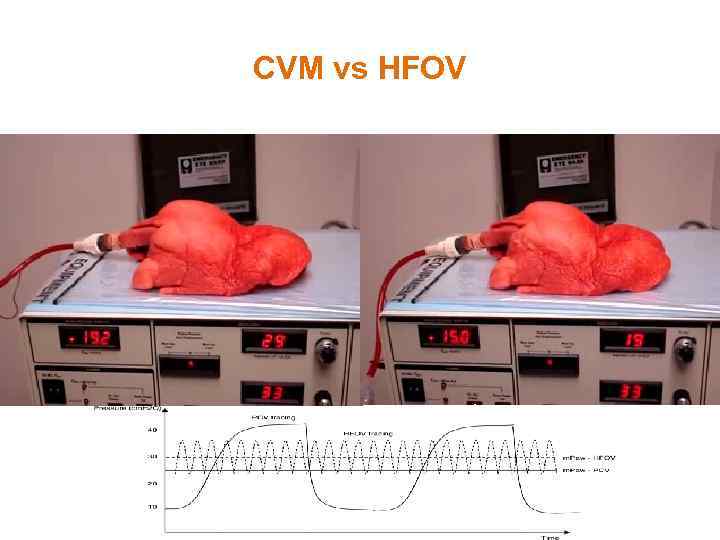 CVM vs HFOV
CVM vs HFOV
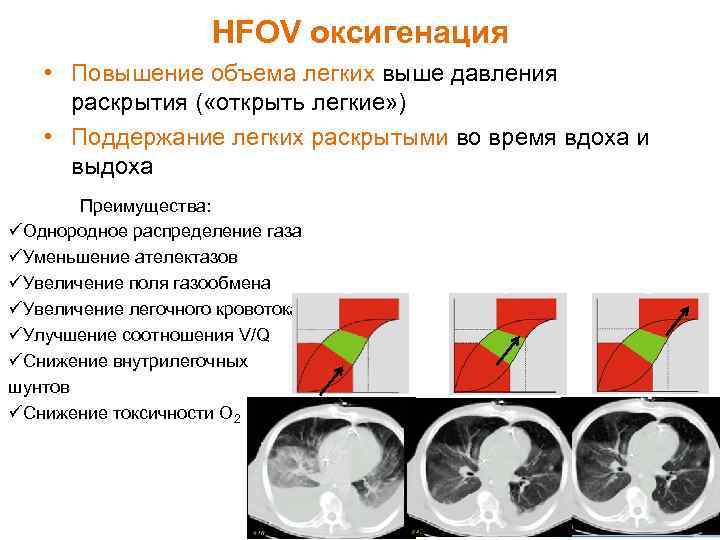 HFOV оксигенация • Повышение объема легких выше давления раскрытия ( «открыть легкие» ) • Поддержание легких раскрытыми во время вдоха и выдоха Преимущества: üОднородное распределение газа üУменьшение ателектазов üУвеличение поля газообмена üУвеличение легочного кровотока üУлучшение соотношения V/Q üСнижение внутрилегочных шунтов üСнижение токсичности О 2
HFOV оксигенация • Повышение объема легких выше давления раскрытия ( «открыть легкие» ) • Поддержание легких раскрытыми во время вдоха и выдоха Преимущества: üОднородное распределение газа üУменьшение ателектазов üУвеличение поля газообмена üУвеличение легочного кровотока üУлучшение соотношения V/Q üСнижение внутрилегочных шунтов üСнижение токсичности О 2
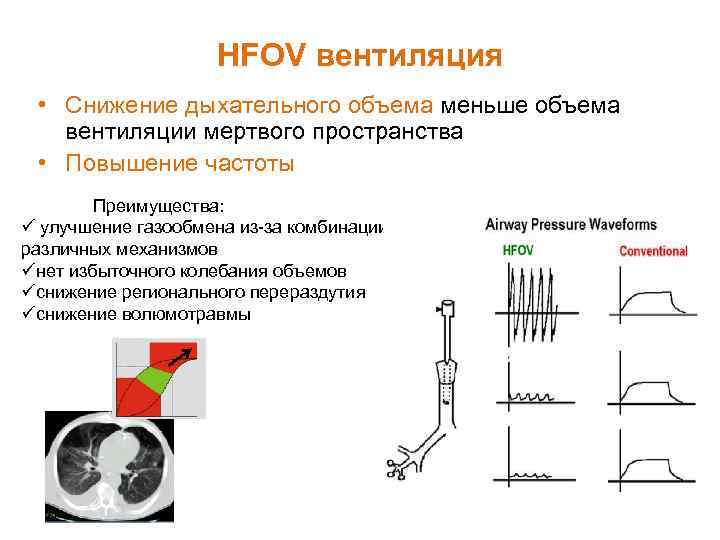 HFOV вентиляция • Снижение дыхательного объема меньше объема вентиляции мертвого пространства • Повышение частоты Преимущества: ü улучшение газообмена из-за комбинации различных механизмов üнет избыточного колебания объемов üснижение регионального перераздутия üснижение волюмотравмы
HFOV вентиляция • Снижение дыхательного объема меньше объема вентиляции мертвого пространства • Повышение частоты Преимущества: ü улучшение газообмена из-за комбинации различных механизмов üнет избыточного колебания объемов üснижение регионального перераздутия üснижение волюмотравмы
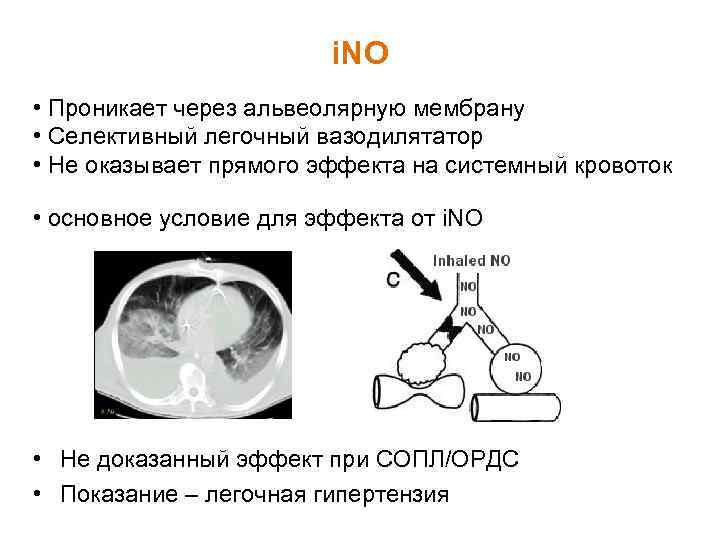 i. NO • Проникает через альвеолярную мембрану • Селективный легочный вазодилятатор • Не оказывает прямого эффекта на системный кровоток • основное условие для эффекта от i. NO • Не доказанный эффект при СОПЛ/ОРДС • Показание – легочная гипертензия
i. NO • Проникает через альвеолярную мембрану • Селективный легочный вазодилятатор • Не оказывает прямого эффекта на системный кровоток • основное условие для эффекта от i. NO • Не доказанный эффект при СОПЛ/ОРДС • Показание – легочная гипертензия
 Санация трахеи • AARC Clinical Practice Guidelines • Почему закрытая система?
Санация трахеи • AARC Clinical Practice Guidelines • Почему закрытая система?
 Стероиды Метаанализ (США-Канада) 2015: 4 РКИ (322) и 1 мета-анализ (297) • Меньше время вентиляции (HR 2, 59, 95% CI 1, 95 -3, 43) • Раньше выписка из ОРИТ • Меньше госпитальная летальность (20 vs 33%) • Не выше риск инфекции (RR 0, 77, 95% CI 0, 56 -1, 08)
Стероиды Метаанализ (США-Канада) 2015: 4 РКИ (322) и 1 мета-анализ (297) • Меньше время вентиляции (HR 2, 59, 95% CI 1, 95 -3, 43) • Раньше выписка из ОРИТ • Меньше госпитальная летальность (20 vs 33%) • Не выше риск инфекции (RR 0, 77, 95% CI 0, 56 -1, 08)
 Трахеостомия
Трахеостомия
 ЭКМО • Высоко инвазивный метод временной терапии для лечения острого повреждения легких и/или острой сердечно-сосудистой недостаточности • При безуспешном консервативном лечении у тщательно отобранных пациентов в специализированных центрах • Мост к выздоровлению • Мост к трансплантации / LVAD
ЭКМО • Высоко инвазивный метод временной терапии для лечения острого повреждения легких и/или острой сердечно-сосудистой недостаточности • При безуспешном консервативном лечении у тщательно отобранных пациентов в специализированных центрах • Мост к выздоровлению • Мост к трансплантации / LVAD
 ЭКМО 1972 – пациент с политравмой и ИВЛ
ЭКМО 1972 – пациент с политравмой и ИВЛ
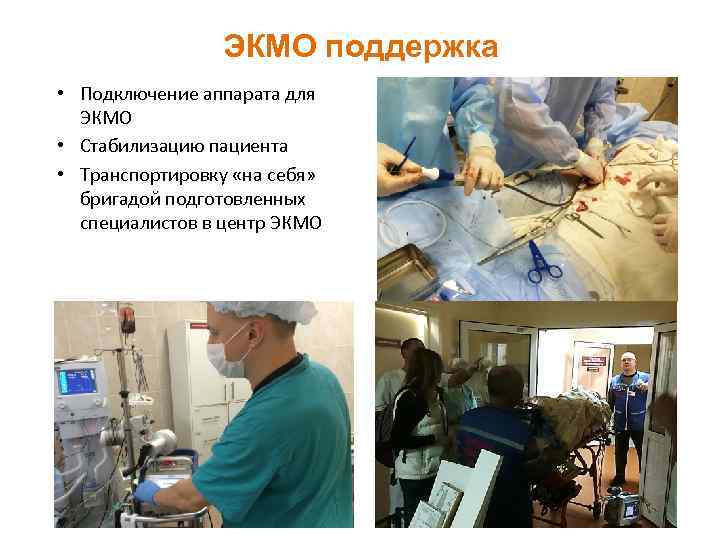 ЭКМО поддержка • Подключение аппарата для ЭКМО • Стабилизацию пациента • Транспортировку «на себя» бригадой подготовленных специалистов в центр ЭКМО
ЭКМО поддержка • Подключение аппарата для ЭКМО • Стабилизацию пациента • Транспортировку «на себя» бригадой подготовленных специалистов в центр ЭКМО
 Показания Рассмотреть возможность ЭКМО: • Pa. O 2/Fi. O 2 < 150 при Fi. O 2 > 0. 9 (50% риск летальности) • Гиперкапния при механической вентиляции (p. H < 7. 2), несмотря на высокое Pplat (>30 cm H 2 O) Подключить ЭКМО: • Pa. O 2/Fi. O 2 < 100 при Fi. O 2> 0. 9 (80% риск летальности), несмотря на оптимальную терапию в течение 6 и более часов. • Pa. O 2/Fi. O 2 < 150 при Fi. O 2 > 0. 9 + тяжелые состояния, обусловленные баротравмой интерстициальная эмфизема легких – – – Пневмоторакс Пневмомедиастинум Пневмоперикард Пневмоперитонеум Подкожная эмфизема • Pa. O 2/Fi. O 2 < 150 при Fi. O 2 > 0. 9 + необходимость назначения двух вазоактивных препаратов
Показания Рассмотреть возможность ЭКМО: • Pa. O 2/Fi. O 2 < 150 при Fi. O 2 > 0. 9 (50% риск летальности) • Гиперкапния при механической вентиляции (p. H < 7. 2), несмотря на высокое Pplat (>30 cm H 2 O) Подключить ЭКМО: • Pa. O 2/Fi. O 2 < 100 при Fi. O 2> 0. 9 (80% риск летальности), несмотря на оптимальную терапию в течение 6 и более часов. • Pa. O 2/Fi. O 2 < 150 при Fi. O 2 > 0. 9 + тяжелые состояния, обусловленные баротравмой интерстициальная эмфизема легких – – – Пневмоторакс Пневмомедиастинум Пневмоперикард Пневмоперитонеум Подкожная эмфизема • Pa. O 2/Fi. O 2 < 150 при Fi. O 2 > 0. 9 + необходимость назначения двух вазоактивных препаратов
 Противопоказания • Нет абсолютных противопоказаний, каждый пациент рассматривается индивидуально с оценкой риска и пользы. • Относительные противопоказания: – Механическая вентиляция с высокими параметрами вентиляции (Fi. O 2 >0. 9, Pplat > 30) в течение 7 и более дней – Выраженная лекарственная иммуносупрессия (абсолютное число нейтрофилов < 0, 5× 109/л) – Внутричерепные кровоизлияния – Некурабельное повреждение ЦНС или терминальные стадии рака – Возраст (нет ограничения, но с увеличением возраста увеличивается риск неблагоприятного исхода)
Противопоказания • Нет абсолютных противопоказаний, каждый пациент рассматривается индивидуально с оценкой риска и пользы. • Относительные противопоказания: – Механическая вентиляция с высокими параметрами вентиляции (Fi. O 2 >0. 9, Pplat > 30) в течение 7 и более дней – Выраженная лекарственная иммуносупрессия (абсолютное число нейтрофилов < 0, 5× 109/л) – Внутричерепные кровоизлияния – Некурабельное повреждение ЦНС или терминальные стадии рака – Возраст (нет ограничения, но с увеличением возраста увеличивается риск неблагоприятного исхода)
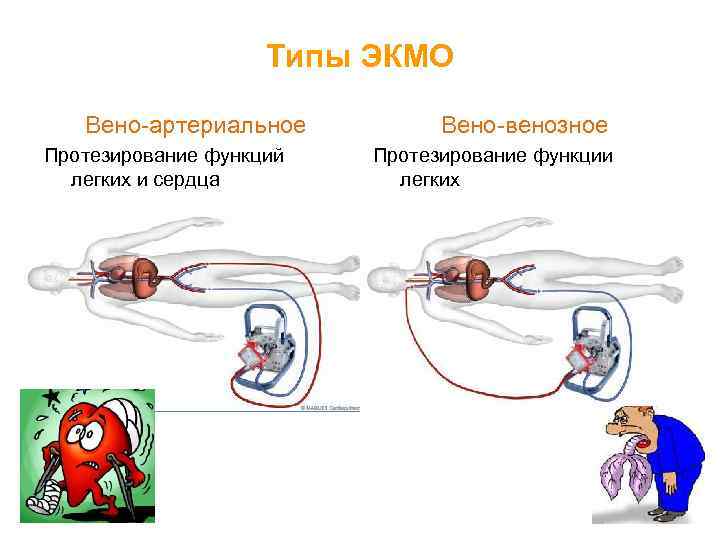 Типы ЭКМО Вено-артериальное Протезирование функций легких и сердца Вено-венозное Протезирование функции легких
Типы ЭКМО Вено-артериальное Протезирование функций легких и сердца Вено-венозное Протезирование функции легких
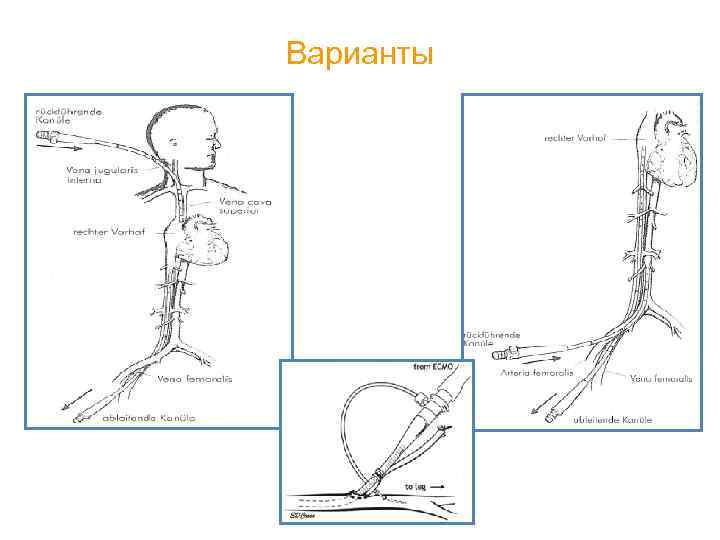 Варианты
Варианты
 Система • Консоль • Модуль управления • Cистема безопасности (датчики потока • Детектор воздушных пузырей • Датчики давления • Температурные датчики • Мониторинг • Оксигенатор • Газовый смеситель • Кислородный баллон • Шланги для кислорода и сжатого воздуха • Насос • Канюли • Магистрали • Артериальный фильтр
Система • Консоль • Модуль управления • Cистема безопасности (датчики потока • Детектор воздушных пузырей • Датчики давления • Температурные датчики • Мониторинг • Оксигенатор • Газовый смеситель • Кислородный баллон • Шланги для кислорода и сжатого воздуха • Насос • Канюли • Магистрали • Артериальный фильтр
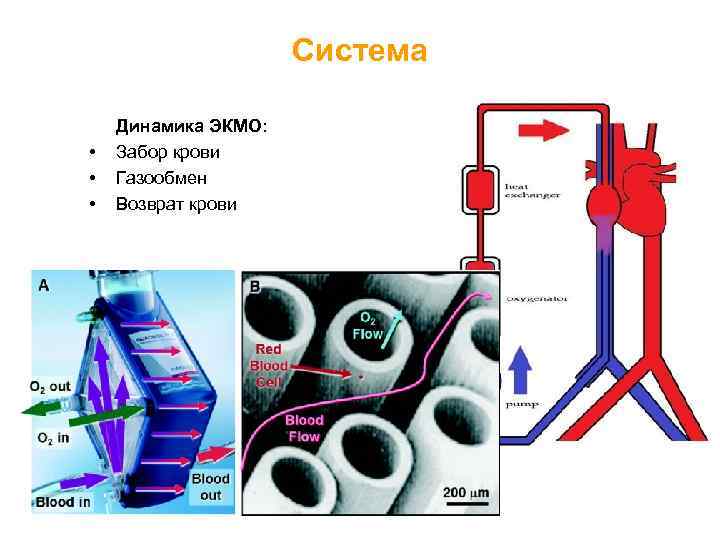 Система • • • Динамика ЭКМО: Забор крови Газообмен Возврат крови
Система • • • Динамика ЭКМО: Забор крови Газообмен Возврат крови
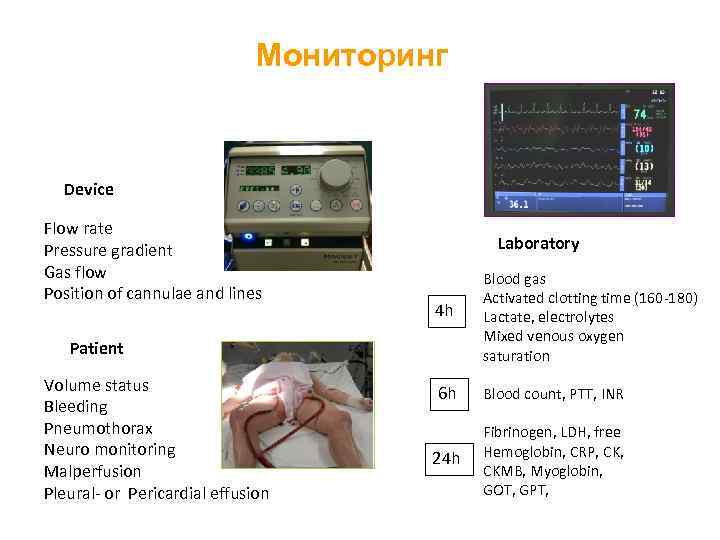 Мониторинг Device Flow rate Pressure gradient Gas flow Position of cannulae and lines Laboratory 4 h Blood gas Activated clotting time (160 -180) Lactate, electrolytes Mixed venous oxygen saturation 6 h Blood count, PTT, INR 24 h Fibrinogen, LDH, free Hemoglobin, CRP, CKMB, Myoglobin, GOT, GPT, Patient Volume status Bleeding Pneumothorax Neuro monitoring Malperfusion Pleural- or Pericardial effusion
Мониторинг Device Flow rate Pressure gradient Gas flow Position of cannulae and lines Laboratory 4 h Blood gas Activated clotting time (160 -180) Lactate, electrolytes Mixed venous oxygen saturation 6 h Blood count, PTT, INR 24 h Fibrinogen, LDH, free Hemoglobin, CRP, CKMB, Myoglobin, GOT, GPT, Patient Volume status Bleeding Pneumothorax Neuro monitoring Malperfusion Pleural- or Pericardial effusion
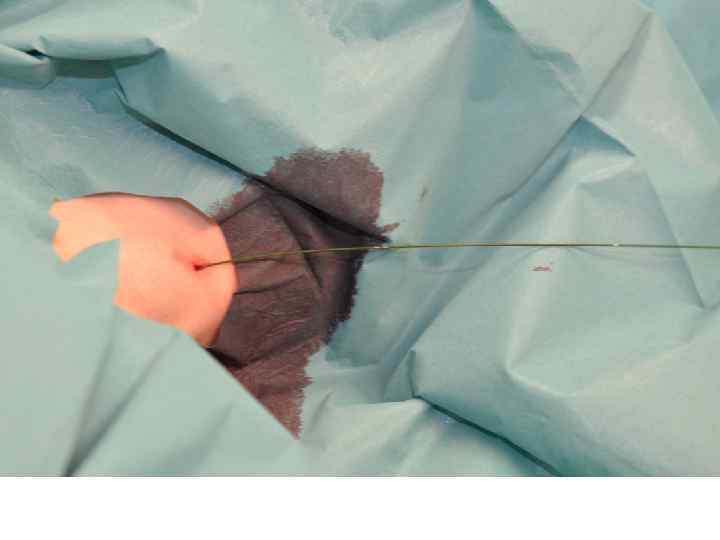
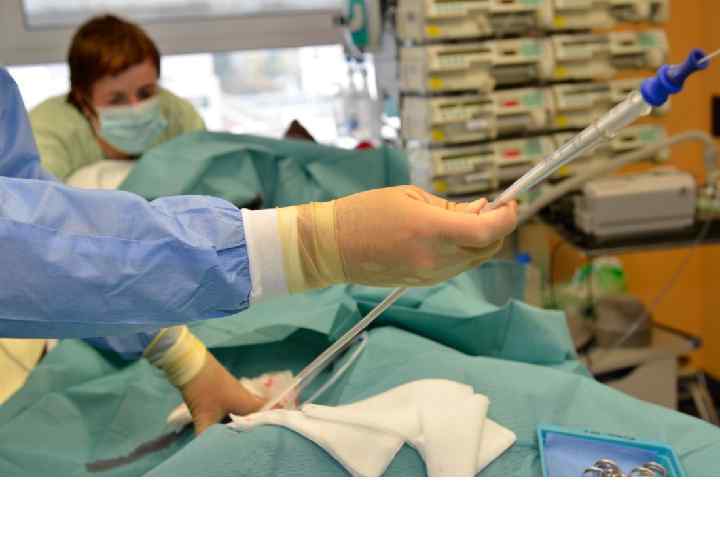
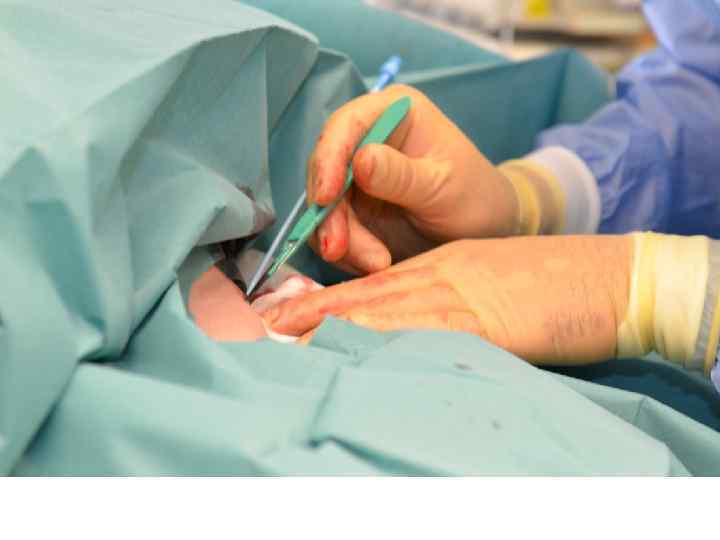
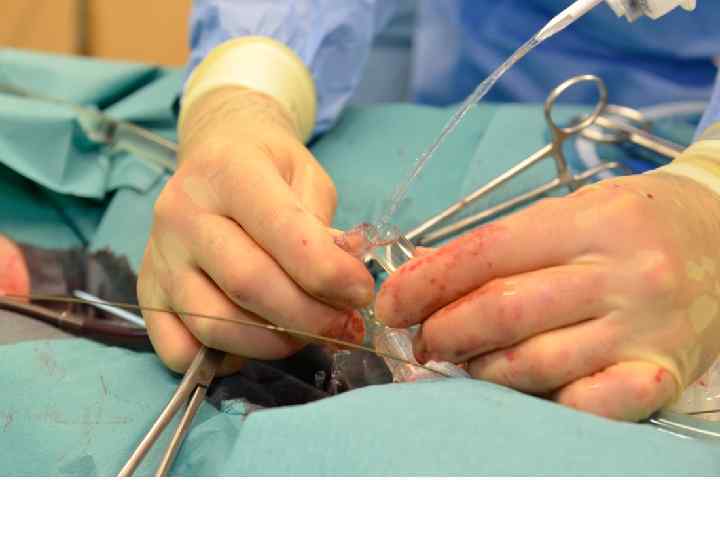
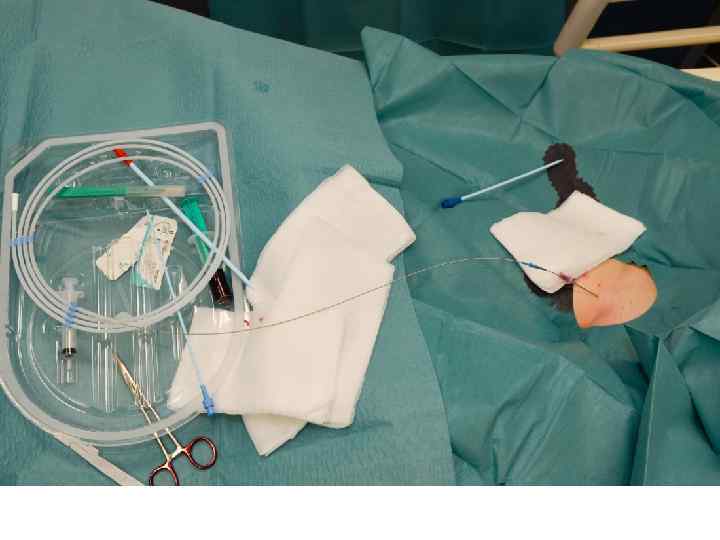 ECMO-Implantation
ECMO-Implantation