Подострый тиреоидит (тиреоидит де кервена).pptx
- Количество слайдов: 21
 РНИМУ им. Н. И. Пирогова Выполнили: 1. Студентка группы МЛ 611 Демидова Е. А. 2. Студентка группы 606 Петрова Д. В.
РНИМУ им. Н. И. Пирогова Выполнили: 1. Студентка группы МЛ 611 Демидова Е. А. 2. Студентка группы 606 Петрова Д. В.
 - воспалительное заболевание щитовидной железы, предположительно вирусной этиологии, сопровождающееся болевым синдромом в области ЩЖ и симптоматикой легкого или умеренно выраженного тиреотоксикоза. Синонимы-гранулематозный тиреоидит -тиреоидит де Кервена -гигантоклеточный тиреоидит -вирусный тиреоидит
- воспалительное заболевание щитовидной железы, предположительно вирусной этиологии, сопровождающееся болевым синдромом в области ЩЖ и симптоматикой легкого или умеренно выраженного тиреотоксикоза. Синонимы-гранулематозный тиреоидит -тиреоидит де Кервена -гигантоклеточный тиреоидит -вирусный тиреоидит
 Патологоанатом. В 1904 году выявил характерные гигантские клетки и гранулемы у больных с клинической симптоматикой подострого тиреоидита.
Патологоанатом. В 1904 году выявил характерные гигантские клетки и гранулемы у больных с клинической симптоматикой подострого тиреоидита.
 ПТ составляет 5 -6% от всех заболеваний ЩЖ. М : Ж = 1: 3 5 (30 -60 лет) У всех рас и этнических групп Заболевание ассоциировано с HLA-Bw 35 HLA-Bw 67 в Европе и Северной Америке, у японцев с HLA-DRw 8 Сезонный характер Заболеваемость возрастает в период эпидемий вирусных инфекций.
ПТ составляет 5 -6% от всех заболеваний ЩЖ. М : Ж = 1: 3 5 (30 -60 лет) У всех рас и этнических групп Заболевание ассоциировано с HLA-Bw 35 HLA-Bw 67 в Европе и Северной Америке, у японцев с HLA-DRw 8 Сезонный характер Заболеваемость возрастает в период эпидемий вирусных инфекций.
 Доказательство вирусной теории (вирус Коксаки, Эбштейна-Барра, эпидемического паротита, кори, аденовирусы, ЕСНО-вирус и гриппа). . v -анамнез v -сезонность (осень-зима) v -клиника v -в 50% выявляются высокие титры противовирусных АТ
Доказательство вирусной теории (вирус Коксаки, Эбштейна-Барра, эпидемического паротита, кори, аденовирусы, ЕСНО-вирус и гриппа). . v -анамнез v -сезонность (осень-зима) v -клиника v -в 50% выявляются высокие титры противовирусных АТ
 Повреждения фолликулов ЩЖ Внедрение вируса повреждение тиреоцита разрушение тиреоидных фолликулов высвобождение большого количества тиреоидных гормонов и коллоида в строму ЩЖ и кровь (деструктивный иреотоксикоз). Пролиферативное воспаление Воспалительная реакция – инфильтрация участков повреждения ЩЖ ПЯЛ, лимфоцитами, макрофагами, образованием макрофагальных, гигантоклеточных гранулем.
Повреждения фолликулов ЩЖ Внедрение вируса повреждение тиреоцита разрушение тиреоидных фолликулов высвобождение большого количества тиреоидных гормонов и коллоида в строму ЩЖ и кровь (деструктивный иреотоксикоз). Пролиферативное воспаление Воспалительная реакция – инфильтрация участков повреждения ЩЖ ПЯЛ, лимфоцитами, макрофагами, образованием макрофагальных, гигантоклеточных гранулем.
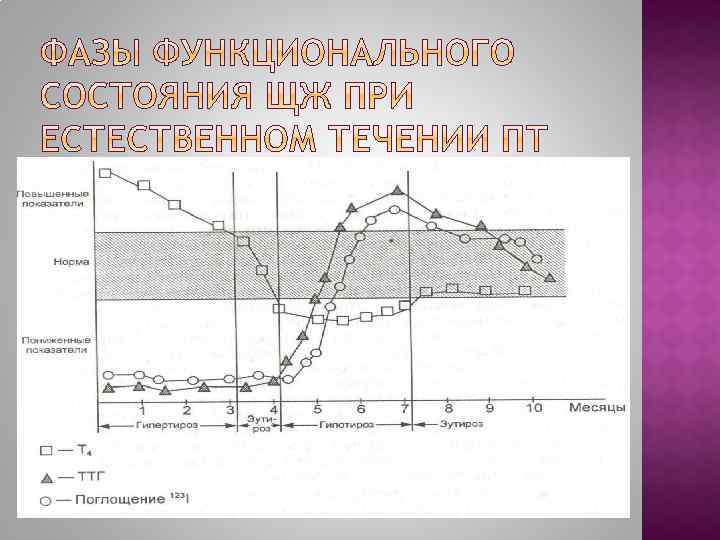
 1 тиреотоксическая (4 -6 нед); 2 эутиреоидная (1 -3 нед); 3 гипотиреоидная (2 -4 мес); 4 выздоровление (восстановление нормального функционирования ЩЖ) - от нескольких недель до нескольких месяцев. Параметры 1 стадия 2 стадия 3 стадия 4 стадия симптомы гипертиреоз эутиреоз гипотиреоз Эутиреоз (в-е) Т 4, Т 3 +++ N --- N ТТГ --- N +++ N
1 тиреотоксическая (4 -6 нед); 2 эутиреоидная (1 -3 нед); 3 гипотиреоидная (2 -4 мес); 4 выздоровление (восстановление нормального функционирования ЩЖ) - от нескольких недель до нескольких месяцев. Параметры 1 стадия 2 стадия 3 стадия 4 стадия симптомы гипертиреоз эутиреоз гипотиреоз Эутиреоз (в-е) Т 4, Т 3 +++ N --- N ТТГ --- N +++ N
 Начало через 1 3 нед после перенесенной вирусной инфекции (50%). Короткий продром период ü миалгии ü атралгии ü острый ринит ü фарингит ü субфебрилитет ü слабость + Лихорадка
Начало через 1 3 нед после перенесенной вирусной инфекции (50%). Короткий продром период ü миалгии ü атралгии ü острый ринит ü фарингит ü субфебрилитет ü слабость + Лихорадка
 сильная боль на одной или обеих сторонах передней поверхности шеи в области проекции ЩЖ, иррадиирует в ухо/нижнюю челюсть, усиливается при глотании, повороте головы. Боль разной интенсивности, может мигрировать из одной доли в другую.
сильная боль на одной или обеих сторонах передней поверхности шеи в области проекции ЩЖ, иррадиирует в ухо/нижнюю челюсть, усиливается при глотании, повороте головы. Боль разной интенсивности, может мигрировать из одной доли в другую.
 Симптомы тиреотоксикоза различной степени выраженности: ü раздражительность ü симметричный ü мелкоразмашистый тремор ü тахикардия ü потливость ü похудание ü плаксивость
Симптомы тиреотоксикоза различной степени выраженности: ü раздражительность ü симметричный ü мелкоразмашистый тремор ü тахикардия ü потливость ü похудание ü плаксивость
 ЩЖ увеличивается диффузно или очагово, плотная на ощупь, резко болезненная при пальпации Шея в области проекции ЩЖ не изменена; редко зоб
ЩЖ увеличивается диффузно или очагово, плотная на ощупь, резко болезненная при пальпации Шея в области проекции ЩЖ не изменена; редко зоб
 при ТЯЖЕЛОМ течении ПТ
при ТЯЖЕЛОМ течении ПТ
 Клиническая картина Значительное повышение СОЭ 30 -70 и более мм/ч Умеренный лимфоцитоз на фоне отсутствия лейкоцитоза Тиреотоксикоз (повышение Т 3, Т 4; Т 4>Т 3) Повышение сиаловых кислот, С-реактивного белка, ИЛ-6, ИЛ-2, α 2 -глобулинов, печеночных ферментов, фибриногена Повышение тиреоглобулина Антитела к ТПО и тиреоглобулину УЗИ: увеличение объема ЩЖ до 40 мл, «облаковидные» зоны гипоэхогенности с нечеткими контурами (характерна миграция), диффузная гипоэхогенность, неравномерный кровоток Сцинтиграфия: снижение захвата технеция пертехнетата менее 6 %, «холодные» зоны в острый период тиреотоксикоза Тест Крайля (выраженный и быстрый эффект от терапии преднизолоном) Пункционная аспирационная биопсия (гигантские многоядерные клетки, эпителиоидные гранулемы, одновременно фолликулярные клетки с дегенеративными признаками, скопления макрофагов, нейтрофилов, лимфоцитов. )
Клиническая картина Значительное повышение СОЭ 30 -70 и более мм/ч Умеренный лимфоцитоз на фоне отсутствия лейкоцитоза Тиреотоксикоз (повышение Т 3, Т 4; Т 4>Т 3) Повышение сиаловых кислот, С-реактивного белка, ИЛ-6, ИЛ-2, α 2 -глобулинов, печеночных ферментов, фибриногена Повышение тиреоглобулина Антитела к ТПО и тиреоглобулину УЗИ: увеличение объема ЩЖ до 40 мл, «облаковидные» зоны гипоэхогенности с нечеткими контурами (характерна миграция), диффузная гипоэхогенность, неравномерный кровоток Сцинтиграфия: снижение захвата технеция пертехнетата менее 6 %, «холодные» зоны в острый период тиреотоксикоза Тест Крайля (выраженный и быстрый эффект от терапии преднизолоном) Пункционная аспирационная биопсия (гигантские многоядерные клетки, эпителиоидные гранулемы, одновременно фолликулярные клетки с дегенеративными признаками, скопления макрофагов, нейтрофилов, лимфоцитов. )
 отсутствие эффекта от лечения глюкокортикоидами (ГК); наличие сочетанных с ПТ узловых образований; подозрение на неопластический процесс, лимфому.
отсутствие эффекта от лечения глюкокортикоидами (ГК); наличие сочетанных с ПТ узловых образований; подозрение на неопластический процесс, лимфому.
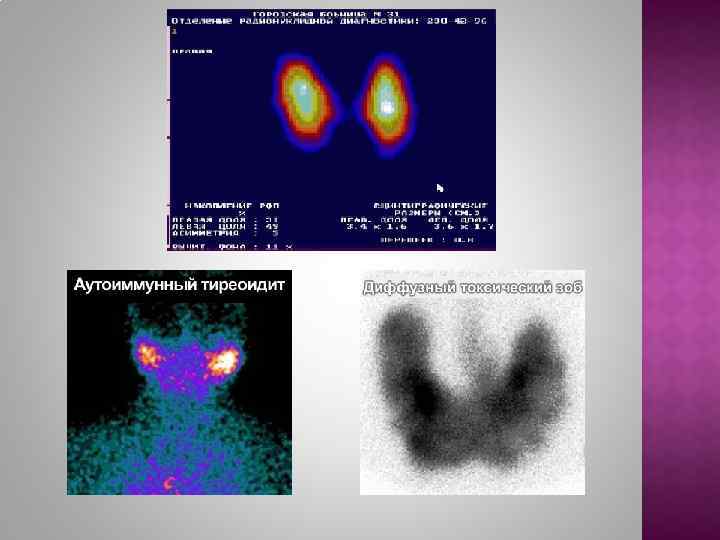
 Фарингит, эзофагит, средний отит, десневой или парадентальный абсцесс Острый гнойный тиреоидит, флегмона шеи (лейкоцитоз со сдвигом влево, эффективность антибактериальной терапии). Общее с ПТ: болевой синдром и острое начало. Кровоизлияние в кисту ЩЖ (отсутствие продромального периода, возникновение в зоне кровоизлияния флюктуации, острофазовые показатели часто в норме). Болезнь Грейвса легкой или средней тяжести (может быть повышенная чувствительность ЩЖ при пальпации; повышенное поглощение радиофармпрепарата при сцинтиграфии в сочетании с гормональным тиреотоксикозом; не характерно повышение СОЭ). Сниженный захват радиофармпрепарата на фоне гормонального гипертиреоза – признак деструктивного тиреотоксикоза. Аутоиммунный тиреоидит (может быть повышенная чувствительность ЩЖ при пальпации; диагностический повышенный титр АТ-ТПО, гормональный фон ЩЖ может быть разным тиреотоксикоз, эутиреоз, гипотиреоз; не характерно повышение СОЭ). Не исключается сочетание ПТ и АИТ.
Фарингит, эзофагит, средний отит, десневой или парадентальный абсцесс Острый гнойный тиреоидит, флегмона шеи (лейкоцитоз со сдвигом влево, эффективность антибактериальной терапии). Общее с ПТ: болевой синдром и острое начало. Кровоизлияние в кисту ЩЖ (отсутствие продромального периода, возникновение в зоне кровоизлияния флюктуации, острофазовые показатели часто в норме). Болезнь Грейвса легкой или средней тяжести (может быть повышенная чувствительность ЩЖ при пальпации; повышенное поглощение радиофармпрепарата при сцинтиграфии в сочетании с гормональным тиреотоксикозом; не характерно повышение СОЭ). Сниженный захват радиофармпрепарата на фоне гормонального гипертиреоза – признак деструктивного тиреотоксикоза. Аутоиммунный тиреоидит (может быть повышенная чувствительность ЩЖ при пальпации; диагностический повышенный титр АТ-ТПО, гормональный фон ЩЖ может быть разным тиреотоксикоз, эутиреоз, гипотиреоз; не характерно повышение СОЭ). Не исключается сочетание ПТ и АИТ.
 Псевдовоспалительная форма рака щитовидной железы (возможно увеличение объема ЩЖ в сочетании с повышенной чувствительностью при пальпации; гипоэхогенные без четких контуров участки при УЗИ ЩЖ; наличие регионарной лимфоаденопатии на фоне отсутствия признаков вирусной инфекции в анамнезе, сниженный захват радиофармпрепарата при сцинтиграфии ЩЖ; СОЭ может повышаться на поздних стадиях процесса). Необходимо проведение ПАБ ЩЖ и региональных лимфатических узлов. Лимфома(быстрый рост объема ЩЖ в сочетании с возможной повышенной чувствительностью при пальпации ЩЖ, снижен захват радиофармпрепарата при проведении сцинтиграфии, может быть повышение СОЭ). Необходимо проведение ПАБ. Вегетососудистая дистония
Псевдовоспалительная форма рака щитовидной железы (возможно увеличение объема ЩЖ в сочетании с повышенной чувствительностью при пальпации; гипоэхогенные без четких контуров участки при УЗИ ЩЖ; наличие регионарной лимфоаденопатии на фоне отсутствия признаков вирусной инфекции в анамнезе, сниженный захват радиофармпрепарата при сцинтиграфии ЩЖ; СОЭ может повышаться на поздних стадиях процесса). Необходимо проведение ПАБ ЩЖ и региональных лимфатических узлов. Лимфома(быстрый рост объема ЩЖ в сочетании с возможной повышенной чувствительностью при пальпации ЩЖ, снижен захват радиофармпрепарата при проведении сцинтиграфии, может быть повышение СОЭ). Необходимо проведение ПАБ. Вегетососудистая дистония
 Возможна самопроизвольная ремиссия НПВС - показаны при незначительном болевом синдроме как монотерапия либо поддерживающая терапия при снижении дозы ГК или их отмене. Аспирин 300 -600 мг каждые 6 часов Напроксен 1 -1, 5/сут Ибупрофен 800 -1200 мг/сут ГКС Преднизолон 30 (до 60) мг в сутки 2/3 утром и 1/3 вечером с постепенным уменьшением и отменой на протяжении 2 -3 мес β- адреноблокаторы (пропранолол 20 -40 мг х 3 -4 р/сут) При развитии гипотиреоза заместительная терапия левотироксином (0, 1 мг/сут) Сохранение участков пониженной эхогенности на УЗИ – продолжение активной терапии для профилактики рецидива 8 -10 мес избегать переохлаждения Мониторинг последующие 2 года
Возможна самопроизвольная ремиссия НПВС - показаны при незначительном болевом синдроме как монотерапия либо поддерживающая терапия при снижении дозы ГК или их отмене. Аспирин 300 -600 мг каждые 6 часов Напроксен 1 -1, 5/сут Ибупрофен 800 -1200 мг/сут ГКС Преднизолон 30 (до 60) мг в сутки 2/3 утром и 1/3 вечером с постепенным уменьшением и отменой на протяжении 2 -3 мес β- адреноблокаторы (пропранолол 20 -40 мг х 3 -4 р/сут) При развитии гипотиреоза заместительная терапия левотироксином (0, 1 мг/сут) Сохранение участков пониженной эхогенности на УЗИ – продолжение активной терапии для профилактики рецидива 8 -10 мес избегать переохлаждения Мониторинг последующие 2 года
 Полное выздоровление с нормализацией функции ЩЖ – в 95%. Пожизненная заместительная терапия левотироксином - 5%. На УЗИ ЩЖ могут остаться признаки участков соединительной ткани. До 20% случаев рецидивы в течение 5 -20 лет после первичного заболевания. Обычно симптоматика при рецидивах менее выражена.
Полное выздоровление с нормализацией функции ЩЖ – в 95%. Пожизненная заместительная терапия левотироксином - 5%. На УЗИ ЩЖ могут остаться признаки участков соединительной ткани. До 20% случаев рецидивы в течение 5 -20 лет после первичного заболевания. Обычно симптоматика при рецидивах менее выражена.



