Дегенеративные изменения век.pptx
- Количество слайдов: 58

РНИМУ ИМ. Н. И. ПИРОГОВА КАФЕДРА ОФТАЛЬМОЛОГИИ МДКБ Выполнила врач-интерн Вершинкина Е. А. Москва 2012
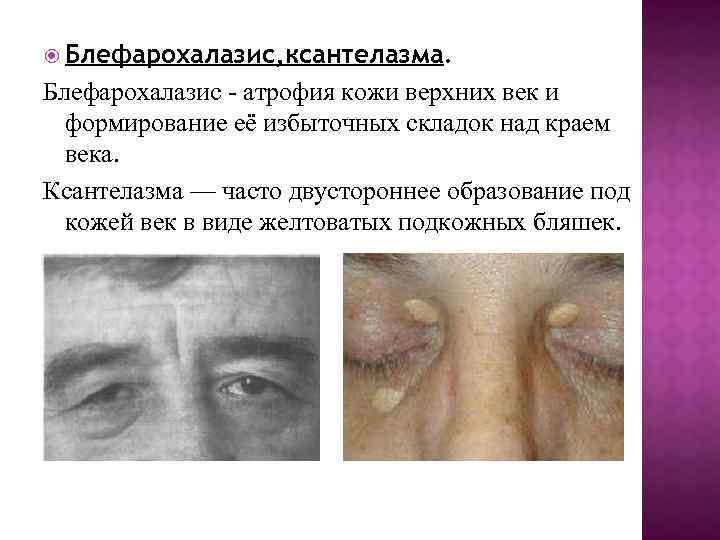
Блефарохалазис, ксантелазма. Блефарохалазис - атрофия кожи верхних век и формирование её избыточных складок над краем века. Ксантелазма — часто двустороннее образование под кожей век в виде желтоватых подкожных бляшек.

Блефарохалазис и ксантелазма — распространённая патология у пациентов пожилого и среднего возраста. Профилактика при ксантелазме регуляция липидного обмена. ЭТИОЛОГИЯ Причинами развития блефарохалазиса может быть индивидуальное строение кожи век, инволюционные изменения и длительный отёк век. Причина появления ксантелазм — изменение обменных процессов у пациентов с ожирением, сахарным диабетом, микседемой, липоидным нефрозом, панкреатитом, циррозом печени, повышенным содержанием холестерина в крови. ПАТОГЕНЕЗ Бляшки ксантелазмы состоят из липидов и холестерина.

КЛИНИЧЕСКАЯ КАРТИНА Блефарохалазис проявляется нависанием избыточных кожных складок верхних век, кожа растянутая, истончённая, при длительных отёках кожа похожа на папиросную бумагу, за счёт истончения тарзоорбитальной фасции появляются жировые грыжи. Чаще всего данная патология — косметический недостаток, и только в крайнем случае избыток кожи ограничивает поле взора вверх. Ксантелазма представляет собой немного выступающую бляшку желтого цвета, расположенную на верхнем или нижнем веке. Она безболезненна при ощупывании и имеет мягкую консистенцию. Как правило, ксантелазмы появляются на обоих веках. Они могут быть единичными и множественными. В последнем случае ксантелазмы могут сливаться, образуя бугристые элементы. Иногда ксантелазмы сливаются в сплошную желтую полоску с неравномерным контуром, проходящую через все верхнее веко.

Для ксантелазмы характерно внезапное, без предшествующих изменений кожи века, появление. Развитие ее происходит постепенно и достаточно медленно, не доставляя пациенту никаких субъективных ощущений. Ксантелазма может достигать размеров от маленькой горошины до крупной фасолины. Она никогда не подвергается трансформации в злокачественное новообразование и не представляет угрозы для организма человека. Однако крупные и множественные ксантелазмы, не смотря на свою безобидность с медицинской точки зрения, представляют заметную косметическую проблему.

Появление ксантелазм и ксантом у маленьких детей может быть признаком наследственного гиперхолестеринемического ксантоматоза, который затем проявляется нарушениями со стороны сердечно-сосудистой системы и печени, может сопровождаться образованием костных кист

ДИАГНОСТИКА Анамнез При сборе анамнеза необходимо учитывать длительность симптомов, односторонность или двусторонность поражения: семейный анамнез. Физикальное обследование • Определение остроты зрения. • Наружный осмотр (кожа вокруг глаза, состояние век, конъюнктивы). • Биомикроскопия. Лабораторные исследования Не проводят. Дифференциальная диагностика Блефарохалазис следует дифференцировать с птозом верхнего века.

ЛЕЧЕНИЕ Цель лечения блефарохалазиса — функциональная (в случае ограничения поля взора) или косметическая коррекция, ксантелазмы — косметическая коррекция. Возможна СО 2 - или аргонлазерная деструкция ксантелазмы. Хирургическое лечение • При блефарохалазисе операция заключается в резекции избыточных лоскутов кожи, орбитальных грыж. • При кеантелазме показано по косметическим соображениям. Оно проводится путем иссечения ксантелазмы, ее удаления лазером, электрокоагуляции, криовоздействия или деструкции радиоволновым способом. Удаление в большинстве случаев производится под местным обезболиванием в амбулаторных условиях. Мелкие ксантелазмы обычно удаляют при помощи диатермокоагуляции. .

Примерные сроки нетрудоспособности При блефарохалазисе и кеантелазме — до 10 -14 дней. Дальнейшее ведение. Регулярное наблюдение, поскольку возможны рецидивы. Для профилактики рецидивирования ксантелазмы после операции пациенту рекомендуют молочно-растительную диету с исключением животных жиров и ограничением углеводов. Дневная норма сливочного масла не должна превышать 25 г, подсолнечного — 75 г.
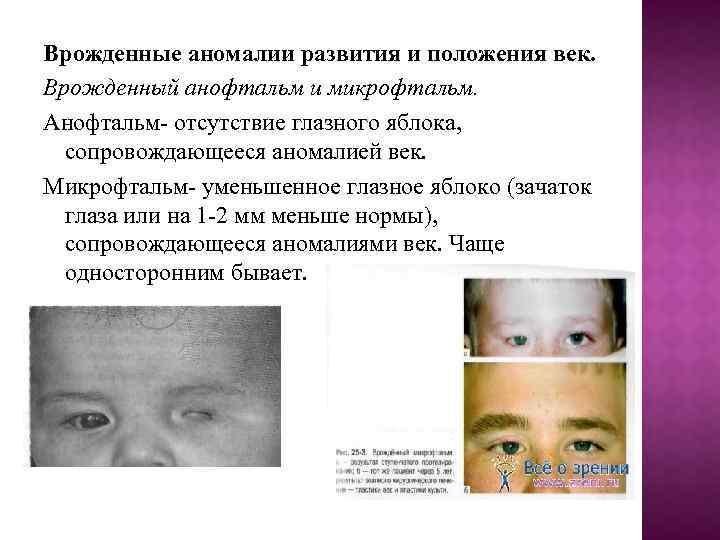
Врожденные аномалии развития и положения век. Врожденный анофтальм и микрофтальм. Анофтальм- отсутствие глазного яблока, сопровождающееся аномалией век. Микрофтальм- уменьшенное глазное яблоко (зачаток глаза или на 1 -2 мм меньше нормы), сопровождающееся аномалиями век. Чаще односторонним бывает.

Классификация Врожденный анофтальм бывает истинным, когда помимо глазного яблока отсутствует зрительный нерв, хиазма и наружное коленчатое тело, и мнимым, когда отсутствует только глазное яблоко. При врожденном микрофтальме в орбите есть зачаток глазного яблока. Этиология Причины: наследственно-генетические; внутриутробные воспалительные процессы (корь, краснуха, опоясывающий лишай и т. д. ); внутриутробные дегенеративные процессы (амниотические тяжи). Врождённый микрофтальм может быть проявлением различных синдромов.

ПАТОГЕНЕЗ Нарушение внутриутробной закладки и развития глазного яблока и век. КЛИНИЧЕСКАЯ КАРТИНА Клиническая картина при истинном и мнимом анофтальме, а также при микрофтальме с наличием зачатка глазного яблока идентична. Клинически в орбите отсутствует глазное яблоко, хотя при инструментальных методах исследования может быть обнаружен его зачаток. При врождённом анофтальме конъюнктивальная полость уменьшена, чаще имеет коническую форму, также характерно типичное строение век: глазная щель укорочена, складка верхнего века отсутствует, есть внутренний эпикантус (вертикальная кожная складка кожи, отходящая от верхнего или нижнего века к внутреннему углу), заворот век.

ДИАГНОСТИКА Анамнез Вирусные заболевания, травмы, радиационное и химическое воздействие во время беременности матери. Физикальное обследование • Наружный осмотр (форма век и глазной щели, состояние конъюнктивальной полости). • Биомикроскопия (оценка краёв век, ресниц, конъюнктивы, роговицы). Инструментальные исследования • Эхография (наличие в орбите зачатка глазного яблока, его состояние). • КТ (величина костной орбиты, наличие и состояние рудиментарного глазного яблока).

Показания к консультации других специалистов При подозрении на синдромную патологию консультация педиатра, невропатолога. ЛОРврача для исключения общего соматического заболевания. ЛЕЧЕНИЕ • Профилактика прогрессирующей асимметрии лица. • Коррекция роста костей орбиты. • Правильное формирование конъюнктивальной полости и век. • Исправление косметического дефекта. • Избавление от психологической травмы и нормальная адаптация в коллективе.

Показания к госпитализации Хирургическая коррекция век и формы глазной щели. Немедикаментозное лечение считают основным в первые годы жизни. Оно заключается в ступенчатом протезировании орбиты протезами возрастающей величины. Протезирование следует начинать как можно раньше - с первого месяца жизни пациента. Медикаментозное лечение В гигиенических целях применяют растворы антисептиков: мирамистин 0, 01 % , хлоргексидин 0, 05 %, а также растворы для обработки и замачивания контактных линз. На протез нельзя закапывать сульфацетамид.

К хирургическому лечению можно переходить, когда исчерпаны возможности протезирования, но целесообразно отложить его до 7 -8 -летнего возраста. В качестве первичной коррекции возможно выполнение пластики внутреннего и наружного углов, отсроченной пластики культи, устранение заворота век и лагофтальма, формирование складки верхнего века с исправлением положения ресниц (см. рис 25 -3, 25 -4). Противопоказаны операции с пересадкой лоскутов кожи и слизистой оболочки губы. Дальнейшее ведение Регулярная гигиена полости и протеза.

Микроблефарон, аблефария, колобома век. Микроблефарон — уменьшение вертикального размера век. Аблефария — полное отсутствие век. Патология бывает односторонней и двусторонней. Колобома век — сквозной дефект века от края до орбито-пальпебральной борозды, значительно реже до брови. Чаще регистрируют колобому верхнего века в медиальной трети или в центре, но бывают и латеральные колобомы, а также колобомы обоих век или двусторонние.
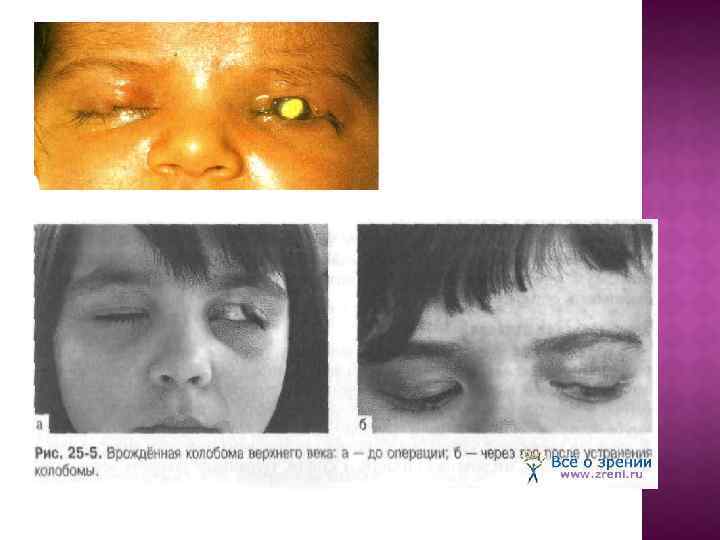

ЭПИДЕМИОЛОГИЯ В данной группе самая распространённая аномалия это колобома век, значительно реже регистрируют микроблефарон и аблефарию. КЛАССИФИКАЦИЯ Колобомы век могут быть частичными или полными. Если колобома захватывает только край века, она называется микроколобомой и проявляется в виде небольшой выемки на краю века. ЭТИОЛОГИЯ Точные причины развития микроблефарона и аблефарии не известны. ПАТОГЕНЕЗ Происходит недоразвитие век во время их эмбриональной закладки.

КЛИНИЧЕСКАЯ КАРТИНА Аблефария характеризуется полным отсутствием век, глазное яблоко "зияет". В ранние сроки появляется ксероз, помутнение с последующим развитием дистрофии роговицы. В острых случаях возможно появление язвы роговицы и даже её перфорация. Микроблефарон характеризуется наличием век, но они укорочены в вертикальном направлении, за счёт чего отсутствует смыкание, лагофтальм выраженный. Ксероз, помутнение и дистрофия роговицы развиваются медленнее, чем при аблефарии. При колобоме отсутствует участок века. Наибольший размер колобома имеет в области нижнего края века, постепенно сужаясь к верхнему краю тарзальной пластинки или к орбитопальпебральной борозде. По периферии колобомы обнаpуживают истончение тканей, кожа срастается с конъюнктивой.

Колобома век может сочетаться с другой патологией при синдроме Гольденхара: эпибульбарными липодермоидами, микрофтальмом, микрокорнеа, птозом, косоглазием, колобомой радужки, деформацией ушных раковин, гипоплазией челюстей, нарушением прикуса, в некоторых случаях с пороками сердца и умственной отсталостью. Микроколобома и колобома до 1/3 века при хорошей подвижности глазного яблока может протекать бессимптомно со стороны глазного яблока; большая величина колобомы вызывает в раннем возрасте патологию роговицы.

ДИАГНОСТИКА Анамнез Вирусные заболевания, травмы, радиационное и химическое воздействие во время беременности матери. Физикальное обследование • Определение остроты зрения. • Наружный осмотр (наличие и состояние век, состояние конъюнктивальной полости). • Биомикроскопия (оценка краёв век при микроблефароне и колобоме век, состояние конъюнктивы, роговицы). • Биомикроскопия роговицы и конъюнктивы с использованием красителей (флуоресцеин).

Дифференциальная диагностика Изолированную колобому век дифференцируют с синдромом Гольденхара. Показания к консультации других специалистов При синдроме Гольденхара - консультация педиатра, невропатолога, стоматолога, кардиолога. ЛЕЧЕНИЕ При микроблефароне - профилактика развития патологии роговицы. При аблефарии — сохранение глазного яблока и профилактика развития патологии роговицы. Цели лечения при колобоме зависят от её величины. При небольших колобомах, не вызывающих патологии роговицы, лечение носит косметический характер. При обширных колобомах или аблефарии лечение показано с органосохранной целью для предотвращения ксероза и другой патологии роговицы.

Показания к госпитализации • Этапное хирургическое лечение по восстановлению век. • Хирургическое лечение колобомы век. Медикаментозное лечение Основные принципы: постоянное использование кератопротекторов (гелей и мазей с декспантенолом, 0, 5% мазь с тиамином 4 -5 раз в день) с обязательным использованием на ночь. Для профилактики и лечения инфекционных осложнений - мази с антибиотиками: 1% эритромициновая мазь 3 раза в день, или 1% тетрациклиновая мазь 3 раза в день, или 0, 3% мазь с офлоксацином 3 раза в день, или глазная мазь колбиоцин (МНН — колистиметатнатрия+ролитетрациклин+хлорамфен икол).

Хирургическое лечение Реконструкцию век при микроблефароне и аблефарии выполняют в несколько этапов с пересадкой свободных лоскутов кожи и слизистой оболочки губы пациента для уменьшения и полного устранения лагофтальма. Начинать хирургическое лечение следует с раннего детского возраста. Колобомы до 1/3 век могут быть устранены прямым сближением краёв дефекта с послойным их сшиванием. В некоторых случаях для уменьшения натяжения краёв раны можно выполнить послабляющую частичную наружную кантотомию или продолжить разрез на кожу виска. Обширные колобомы век можно устранить, выполняя реконструкцию век в несколько этапов с пересадкой свободных или перемещённых лоскутов кожи и слизистой оболочки губы пациента.

Примерные сроки нетрудоспособности При аблефарии, микроблефароне и обширных колобомах до 1 мес. При небольших колобомах - до 2 нед. Дальнейшее ведение Регулярное наблюдение, контроль состояния роговицы. ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТА Родителям следует помнить о постоянном закладывании гелей и мазей на глазное яблоко, особенно во время сна. ПРОГНОЗ При своевременно начатом лечении микроблефарона прогноз благоприятный. При аблефарии - частичный эффект. В запущенных случаях аблефарии прогноз сомнительный. При колобомах до 1/3 век и своевременном хирургическом лечении обширных колобом прогноз благоприятный.

Анкилоблефарон - сращение краёв верхнего и нижнего века. Криптофтальм - отсутствие век, в том числе тарзальных пластин, желёз, ресниц, отсутствие коньюнктивальной полости, при этом кожа лба сразу переходит в кожу щеки.
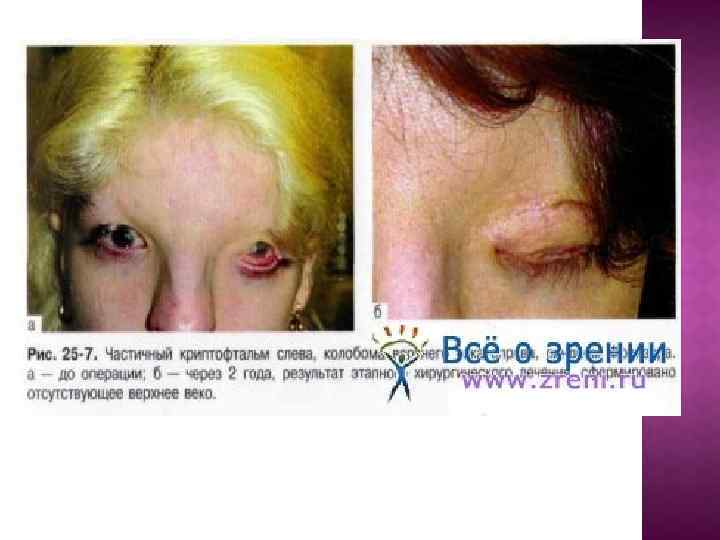

ЭПИДЕМИОЛОГИЯ Врождённая редкая патология. КЛАССИФИКАЦИЯ Анкилоблефарон и криптофтальм могут быть частичными или полными. ЭТИОЛОГИЯ Анкилоблефарон и криптоблефарон относят к врождённым порокам развития. Причины анкилоблефарона не известны. К развитию криптофтальма приводят воздействие на плод тератогенных факторов в период внутриутробной закладки и paзвития век. Частичный криптофтальм может быть проявлением синдрома Фрейзера, который, кроме того, выражается отсутствием бровей, низким ростом волос на латеральных поверхностях лба, гипоплазией крыльев носа, расщелинами лица, аномалиями ушных раковин, синдактилией, умственной отсталостью. Данный синдром наследуется по аутосомнорецессивному типу.

КЛИНИЧЕСКАЯ КАРТИНА Анкилоблефарон — веки сращены между собой полностью или есть отдельные спайки, глаз под веками подвижен, спокоен. Криптофтальм полный — веки отсутствуют полностью, при этом кожа лба сразу переходит в кожу щеки, отсутствуют тарзальные пластины, железы, ресницы, отсутствует конъюнктивальная полость. Частичный отсутствует одно веко, кожа лба переходит на бульбарную конъюнктиву и роговицу; лагофтальм, помутнение и дистрофия роговицы, в запущенных случаях — язва роговицы.

ДИАГНОСТИКА Анамнез Патология врождённая. Физикальное обследование • Определение остроты зрения. • Наружный осмотр (состояние век, наличие тарзальных пластин, мейбомиевых желёз, ресниц, состояние конъюнктивальной полости). • Биомикроскопия (оценка краёв век, состояния конъюнктивы, роговицы). • Биомикроскопия роговицы и конъюнктивы с использованием красителей (флуоресцеин) при частичном криптофтальме

Инструментальные исследования • При полном анкилоблефароне или криптофтальме — эхография для оценки состояния глазного яблока и его размеров. • При полном криптофтальме - КТ орбиты для оценки состояния стенок орбиты и состояния глазного яблока. Дифференциальная диагностика Криптофтальм следует дифференцировать с аблефарией, хотя лечение при данных патологиях одинаковое. Показания к консультации других специалистов При синдроме Фрейзера показана консультация педиатра, отоларинголога, стоматолога.

ЛЕЧЕНИЕ Цели лечения • При полном анкилоблефароне - профилактика обскурационной амблиопии. • При частичном анкилоблефароне функциональная или косметическая коррекция (в зависимости от локализации). • При частичном криптофтальме - устранение лагофтальма, профилактика патологии роговицы. • При полном криптофтальме - косметическая коррекция. Показание к госпитализации - хирургическое лечение.

Немедикаментозное лечение криптофтальма заключается в изготовлении эктопротеза (эпитеза), состоящего из глазного протеза, окружённого искусственными придатками глаза с ресницами. Эктопротез крепится к очковой оправе или непосредственно к коже специальным клеем. Медикаментозное лечение Показано только при частичном криптофтальме и заключается в использовании: ■ заменителей слезы; ■ гелей с декспантенолом; ■ глазных мазей: 0, 5 % тиаминовая мазь 4 -5 раз в день и на ночь или чередовать мази с антибиотиками: 1 % эритромициновая мазь 3 раза в день, или 1 % тетрациклиновая мазь 3 раза в день, или 0, 3%

Хирургическое лечение Основной метод лечения анкилоблефарона — хирургический, включает рассечение анкилоблефарона без наложения дополнительных швов. Хирургическое лечение при частичном криптофтальме аналогично реконструктивным этапным вмешательствам при аблефарии: пересадка свободных и перемещенных лоскутов кожи и слизистой оболочки для устранения лагофтальма. При полном криптофтальме выполняют тотальную пластику конъюнктивальной полости с использованием 3 -4 лоскутов слизистой оболочки губы пациента. Глазной протез помещают в полость непосредственно в конце операции и выполняют временную или кровавую блефарорафию. Дальнейшее ведение При полном криптофтальме после реконструкции полости — регулярная смена глазного протеза.

Сенильный кератоз СИНОНИМЫ Старческая кератома, актинический кератоз, кератопапиллома. ОПРЕДЕЛЕНИЕ Возникает на открытых участках кожи, подвергающихся инсоляции, особенно часто в области кожи век, у лиц старше 50 лет. В области век встречается реже, чем папилломы и кожный рог. Преимущественная локализация — нижнее веко. КЛИНИЧЕСКАЯ КАРТИНА При осмотре обнаруживают сосочковые разрастания желтоватокоричневого цвета, напоминающие бородавки. Поверхность бляшек шероховатая, с выраженным ороговением. При локализации в области интрамаргинального края века образование может стать причиной хронических конъюнктивитов. Со временем бляшка может занять значительную часть нижнего века. Папилломатоз сочетается с гипер- и паракератозом, формированием роговых кист. При освобождении бляшки от роговых напластований обнажается кровоточащая поверхность. Вокруг новообразования можно видеть венчик застойно полнокровных сосудов, что настораживает в отношении возможной малигнизации.

Анамнез Новобразованию обычно сопутствуют сосочковые разрастания на других участках кожи. Биомикроскопия При исследовании обнаруживают гиперкератоз, роговые кисты. Лабораторные исследования При патогистологическом исследовании обнаруживают главный симптом заболевания изменения эпителия придатков кожи век, разрастания эпидермальных клеток с признаками дискератоза и ядерными митозами.
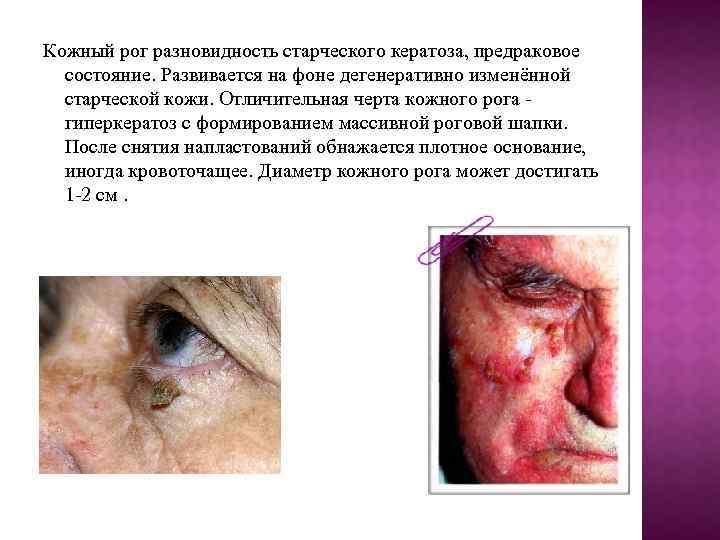
Кожный рог разновидность старческого кератоза, предраковое состояние. Развивается на фоне дегенеративно изменённой старческой кожи. Отличительная черта кожного рога гиперкератоз с формированием массивной роговой шапки. После снятия напластований обнажается плотное основание, иногда кровоточащее. Диаметр кожного рога может достигать 1 -2 см.

Лечение: Сенильный кератоз. Наиболее эффективные методы лечения - криодеструкция и лазерное испарение. В случае отсутствия лечения примерно в 20 % случаев наступает озлокачествление. Кожный рог. электро- или лазерэксцизию.

Бородавки. часто встречающееся кожное заболевание. Представляют собой доброкачественные наросты на теле. В основном, бородавка выглядит как плотное наслоение кожи с сосочком на ее вершине. Бородавки на лице имеют свои особенности. В данной области часто проявляются нитевидные бородавки. Они чаще возникают у пожилых людей и имеют вытянутую узкую форму. Длина нитевидной бородавки достигает 1 -4 см. Цвет нормальной кожи или сероватые. Распространены нитевидные бородавки на лице, шее, губах, ноздрях, веках и в районе подмышек.
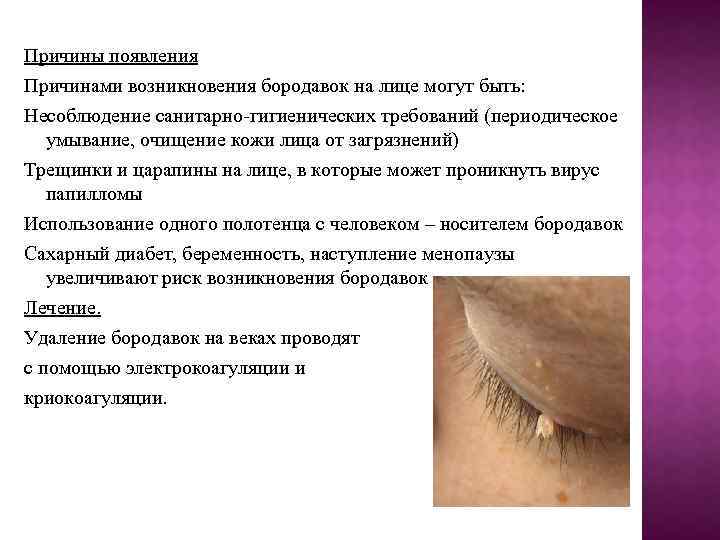
Причины появления Причинами возникновения бородавок на лице могут быть: Несоблюдение санитарно-гигиенических требований (периодическое умывание, очищение кожи лица от загрязнений) Трещинки и царапины на лице, в которые может проникнуть вирус папилломы Использование одного полотенца с человеком – носителем бородавок Сахарный диабет, беременность, наступление менопаузы увеличивают риск возникновения бородавок Лечение. Удаление бородавок на веках проводят с помощью электрокоагуляции и криокоагуляции.

Лагофтальм ЛАГОФТАЛЬМ ( «ЗАЯЧИЙ ГЛАЗ» ). Несмыкание век, зияние глазной щели. Этиология. Острый неврит лицевого нерва, сопутствующее поражение тройничного нерва, врожденная недостаточность век, рубцовый выворот век, резко выраженный экзофтальм. Патогенез. Зияние глазной щели при закрытии век наступает в результате расстройства иннервации круговой мышцы глаза или вследствие механических причин, препятствующих закрытию глазной щели (изменения век, сильное выпячивание глазного яблока).

Клиническая картина. Глазная щель шире, чем обычно. Веки полностью не смыкаются, глазная щель остается частично открытой, в ней видна нижняя часть роговой оболочки. Нижнее веко отстает от глазного яблока, нижняя слезная точка вывернута, наблюдается слезотечение. При значительном лагофтальме глаз остается постоянно открытым, конъюнктива и роговица сохнут, подвергаются внешним раздражениям. Вследствие этого могут возникать хронический катаральный конъюнктивит, трофический кератит, изъязвление роговой оболочки с исходом в лейкому. Сопутствующее поражение тройничного нерва осложняет процесс.
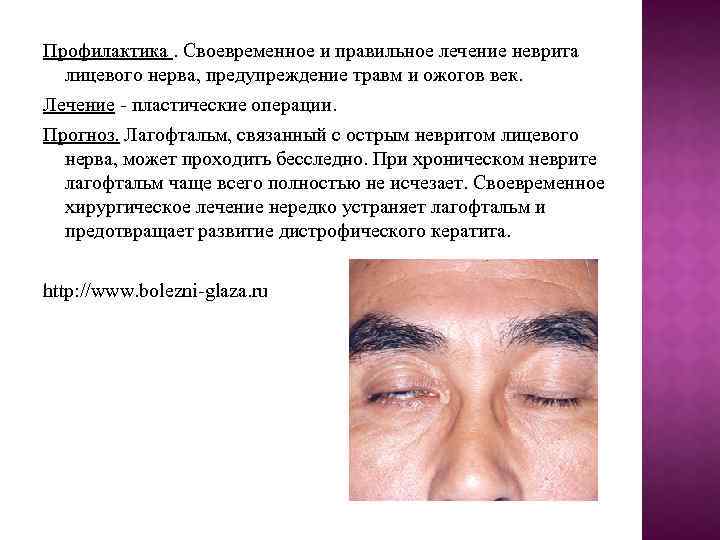
Профилактика. Своевременное и правильное лечение неврита лицевого нерва, предупреждение травм и ожогов век. Лечение - пластические операции. Прогноз. Лагофтальм, связанный с острым невритом лицевого нерва, может проходить бесследно. При хроническом неврите лагофтальм чаще всего полностью не исчезает. Своевременное хирургическое лечение нередко устраняет лагофтальм и предотвращает развитие дистрофического кератита. http: //www. bolezni-glaza. ru
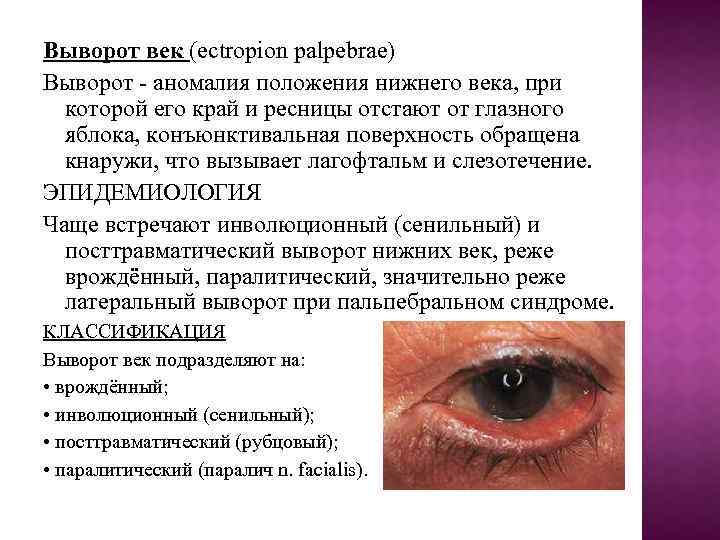
Выворот век (ectropion palpebrae) Выворот - аномалия положения нижнего века, при которой его край и ресницы отстают от глазного яблока, конъюнктивальная поверхность обращена кнаружи, что вызывает лагофтальм и слезотечение. ЭПИДЕМИОЛОГИЯ Чаще встречают инволюционный (сенильный) и посттравматический выворот нижних век, реже врождённый, паралитический, значительно реже латеральный выворот при пальпебральном синдроме. КЛАССИФИКАЦИЯ Выворот век подразделяют на: • врождённый; • инволюционный (сенильный); • посттравматический (рубцовый); • паралитический (паралич n. facialis).

ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Причиной развития выворота век может быть врождённый дефицит кожи нижних век или избыточная длина краёв век: при синдроме Тричера Коллинза ( Treacher Collins), мегалоблефароне. При пальпебральном синдроме в некоторых случаях из-за дефицита и особенностей строения кожи отмечают выворот наружной половины нижних век. Сенильный (инволюционный) выворот — следствие атонии тканей, а также слабости связочного аппарата век: медиальной или латеральной связок. Посттравматический выворот век может быть обусловлен рубцовой деформацией и дефицитом кожи. При поражении n. facialis вследствие заболеваний или удаления опухолей в зоне прохождения нерва развивается паралитический лагофтальм, в некоторых случаях отягощённый выворотом нижнего века.

КЛИНИЧЕСКАЯ КАРТИНА В зависимости от локализации атоничных тканей или рубцов выворот век может быть медиальным, латеральным или генерализованным, а также сочетаться с избытком атрофичной кожи. Выворот бывает односторонний или двусторонний, чаще нижних век. Проявляется слезотечением, отстоянием рёберного края век от глазного яблока, лагофтальмом, развитием хронического конъюнктивита из-за раздражения глазного яблока, кератопатией. Длительно существующий эктропион приводит к утолщению, ороговению края века, сглаживанию заднего ребра. При паралитическом вывороте и лагофтальме вследствие паралича n. facialis обнаруживают дополнительно птоз брови, губ, щеки и отсутствие мимики на поражённой стороне лица.

Физикальное обследование • Определение остроты зрения. • Наружный осмотр (кожа вокруг глаза, состояние век, конъюнктивы, наличие лагофтальма, чувствительность роговицы). • Выполнение проб с оттягиванием нижнего века в центре, в области наружного и внутреннего углов: величина смещения тканей демонстрирует степень их атонии. • Пальпация рубцов (плотность, протяжённость). • Биомикроскопия (оценка слёзной плёнки, переднего края век, ресниц, заднего края век, тарзальной конъюнктивы, бульбарной конъюнктивы, роговицы). • Биомикроскопия роговицы и конъюнктивы с использованием красителей (флуоресцеин).

ЛЕЧЕНИЕ • Профилактика патологии роговицы. • Устранение лагофтальма и слезотечения. Медикаментозное лечение Используют: • заменители слезы; • гели с декспантенолом; • глазные мази: 0, 5% тиаминовая мазь 4 -5 раз в день и на ночь или чередовать мази с антибиотиками: 1% эритромициновая мазь 3 раза в день, или 1% тетрациклиновая мазь 3 раза к день. При паралитическом лагофтальме обязательно использование мазей на ночь.

Хирургическое лечение В качестве паллиативной операции возможно проведение временной блефарорафии у детей младшего возраста, у пожилых пациентов с тяжёлой соматической патологией, а также при паралитическом лагофтальме и осложнениях со стороны роговицы. Наиболее распространённая методика устранения инволюционного выворота с выраженной атонией тканей в сочетании с избытком атрофичной кожи — операции по Кунту-Шимановскому. При этом расщепляют веко на кожно-мышечную и тарзоконъюнктивальную пластины, укорачивают их и натягивают в горизонтальном направлении.
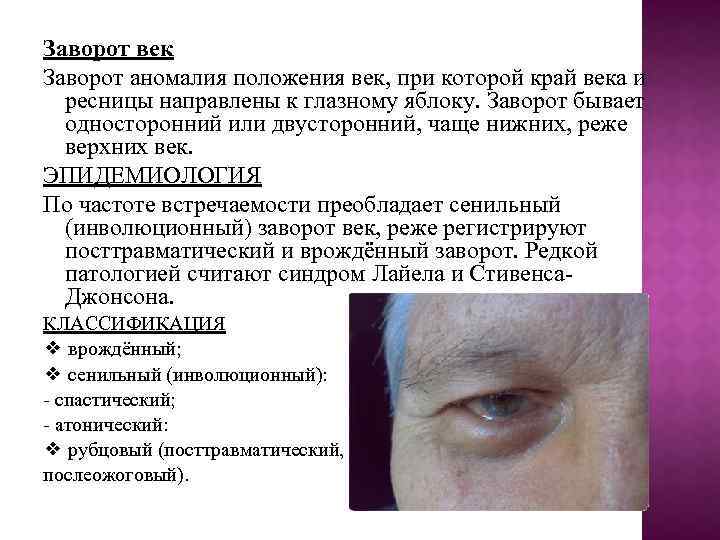
Заворот век Заворот аномалия положения век, при которой край века и ресницы направлены к глазному яблоку. Заворот бывает односторонний или двусторонний, чаще нижних, реже верхних век. ЭПИДЕМИОЛОГИЯ По частоте встречаемости преобладает сенильный (инволюционный) заворот век, реже регистрируют посттравматический и врождённый заворот. Редкой патологией считают синдром Лайела и Стивенса. Джонсона. КЛАССИФИКАЦИЯ ❖ врождённый; ❖ сенильный (инволюционный): - спастический; - атонический: ❖ рубцовый (посттравматический, послеожоговый).

ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Причиной развития инволюционного заворота век может быть возрастная дегенерация мышечных и соединительнотканных волокон. Врождённая патология может быть вызвана спазмом круговой мышцы (что приводит к смещению края век и ресниц в сторону глазного яблока), горизонтальной деформацией хряща. Заворот может развиться в исходе синдрома Лайелла (токсический эпидермальный некролиз) или Стивенса-Джонсона (злокачественная экссудативная эритема). Может быть проявлением синдрома Ларсена (Larsen), который также характеризуется гипертелоризмом, расщелиной нёба, языка, множественными вывихами суставов, аномалиями костей запястья, позвоночника.

Заворот может быть последствием ожога или травмы век или глаза, причина его развития в этом случае - рубцовая деформация или дефицит конъюнктивы век. КЛИНИЧЕСКАЯ КАРТИНА Край века и ресницы направлены к глазному яблоку. Спастический инволюционный заворот усиливается при зажмуривании, в области тарзальной части волокон круговой мышцы обнаруживают валикообразный плотный участок мышцы. При атоническом завороте нижний край тарзальной пластинки нижнего века проминирует кпереди, верхний край с ресницами отклонён кзади (псевдотрихиаз). В проекции касания peсниц раздражение и отёк конъюнктивы, хронический конъюнктивит. В дальнейшем из-за травматизации роговицы может развиться кератопатия, точечные эрозии роговицы, дистрофия роговицы и даже, в запущенных ситуациях, язвенный кератит с последующим формированием бельма.

При синдромах Лайелла и Стивенса-Джонсона выражены блефароспазм и светобоязнь, на всех четырёх веках обнаруживают дисплазию эпидермиса с нарастанием его на заднее ребро и заднюю поверхность век, может возникнуть симблефарон, заращение слёзных точек. При синдроме Лайелла есть сопутствующие изменения кожи и слизистой полости рта, верхних дыхательных путей, глотки в виде последствий токсического эпидермального некролиза. При синдроме |Стивенса-Джонсона можно найти следы деформаций на разгибательной поверхности рук и ног, тыльной поверхности стоп и кистей.

ДИАГНОСТИКА Анамнез При синдромах выясняют семейный анамнез, аллергические заболевания, травмы или ожоги в прошлом. Физикальное обследование • Определение остроты зрения. • Наружный осмотр (кожа вокруг глаза, состояние век, конъюнктивы, наличие лагофтальма, чувствительность роговицы). • Биомикроскопия (оценка слёзной плёнки, переднего края век, ресниц, заднего края век, тарзальной конъюнктивы, бульбарной конъюнктивы, роговицы). • Биомикроскопия роговицы и конъюнктивы с использованием красителей (флуоресцеин).

Лечение: ❖ заменители слезы; ❖ гели с декспантенолом; ❖ глазные мази: 0, 5% тиаминовая мазь 4 -5 раз в день и на ночь или чередовать мази с антибиотиками: 1% эритромициновая мазь 3 раза в день. Хирургическое лечение может включать в себя резекцию полоски кожи при ее избытке в случае врождённого заворота.

Литература Офтальмология национальное руководство под ред. С. Э. Аветисова, Е. А. Егорова, Л. К. Мошетовой 2008 г.

Дегенеративные изменения век.pptx