Севостьянова- конфликт (2).ppt
- Количество слайдов: 53

Резус-иммунизация: возможности преодоления и предупреждения

Резус-иммунизация (сенсибилизация) во время беременности – появление у беременной женщины резус-антител в ответ на попадание в кровоток плодовых эритроцитарных антигенов Коды МКБ-10 • О 36. 0 – резус-иммунизация, требующая предоставления медицинской помощи матери (беременной) • Р 55 – гемолитическая болезнь плода и новорожденного • Р 55. 0 – резус-изоиммунизация плода и новорожденного

Эпидемиология • 95% всех случаев гемолитической болезни плода – несовместимость по резус-фактору; • 5% - по системе АВО • по другим 10 изосерологическим системам (Kell, Duffy, Лютеран, Льюис, MNSs, Рр и др. ) сенсибилизация встречается крайне редко

Резус-фактор – система аллогенных эритроцитарных антигенов человека, не зависящая от факторов, обусловливающих группу крови (система АВ 0) и других генетических маркеров Выделяют 6 основных антигенов резус: Номенклатура Винера: Rh 0, rh ll, Hr 0, hr ll Номенклатура Фишера-Рейса: D, C, E, c, e Номенклатура Фишера-Рейса рекомендована к использованию экспертным советом по биологическим стандартам ВОЗ Возможно формирование 36 генотипов системы резус

• если отец гомозиготен по резус-D-фактору, что отмечается у 40 -45% всех резус-положительных мужчин, в 100% случаев у резус-отрицательной женщины родиться резус-положительный ребенок • если отец гетерозиготен по резус-D-фактору , что отмечается у 55 -60% всех резус-положительных мужчин, то плод может быть положительным в 50% случаев, т. к. возможно наследование и доминантного, и рецессивного гена • в связи с этим беременность у женщины с резусотрицательной кровью от мужчины с резусположительной кровью следует вести как беременность плодом с резус-положительной кровью

Этиологические факторы, определяющие развитие иммунизации к резус-D-фактору в популяции 1. Генетически детерминированная диссоциация человеческой популяции по резус-фактору 2. Значительная иммуногенность резус-D-антигена 3. Относительная недоступность предупреждения резус-D-иммунизации для резус-отрицательных пациенток: - отсутствие организационного решения проблемы; -трудности медикаментозного обеспечения профилактики резус-иммунизации

Ведущим этиологическим фактором резус-иммунизации является введение резус-положительных эритроцитов резус-отрицательным женщинам при - несовместимой гемотрансфузии или внутримышечном введении резус-положительной крови; -при беременности и родах резус-положительным плодом; -после прерывания беременности

Причины резус-конфликта Несовместимая гемотерапия -10 -12% Прерывание непланируемой беременности, в том числе первой – 4550% Спонтанное прерывание беременности – 12 -20% Предшествующие роды – 12 -15%

Механизм изоиммунизации Первичный иммунный ответ: Первый контакт крови матери с Rh 0(D) Ig. M (не проникает через плаценту) Вторичный иммунный ответ: Повторный контакт крови матери с Rh 0(D) Ig. G (единственный Ig, проникающий через плаценту при пассивном транспорте) Период развития первичного иммунного ответа от 8 - 9 недель до 6 месяцев
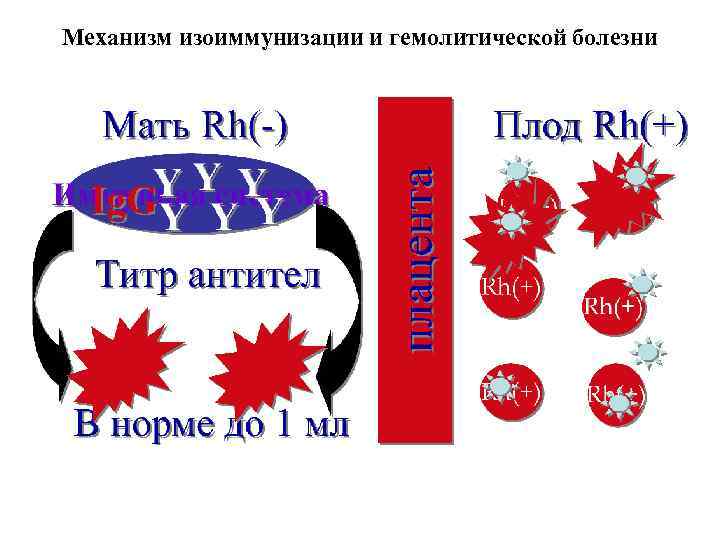
Механизм изоиммунизации и гемолитической болезни
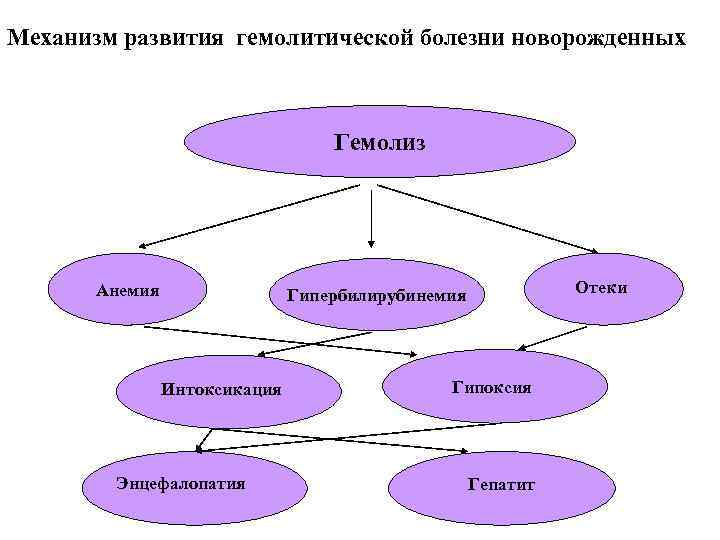
Механизм развития гемолитической болезни новорожденных Гемолиз Анемия Отеки Гипербилирубинемия Интоксикация Энцефалопатия Гипоксия Гепатит
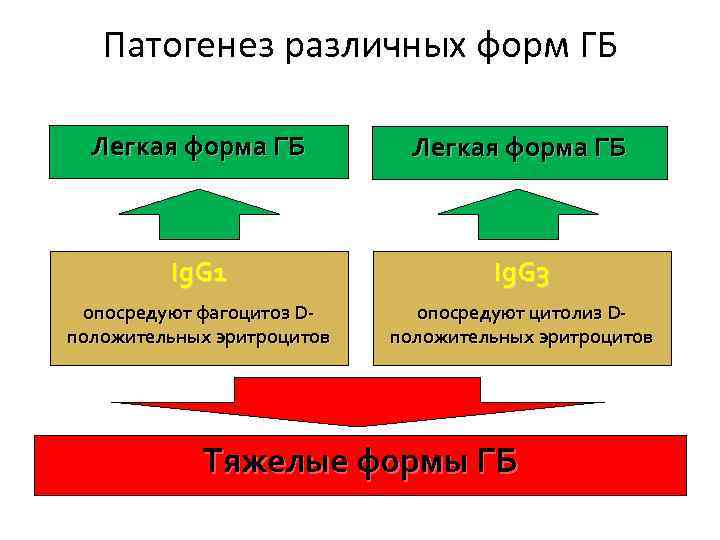
Патогенез различных форм ГБ Легкая форма ГБ Ig. G 1 Ig. G 3 опосредуют фагоцитоз Dположительных эритроцитов опосредуют цитолиз Dположительных эритроцитов Тяжелые формы ГБ
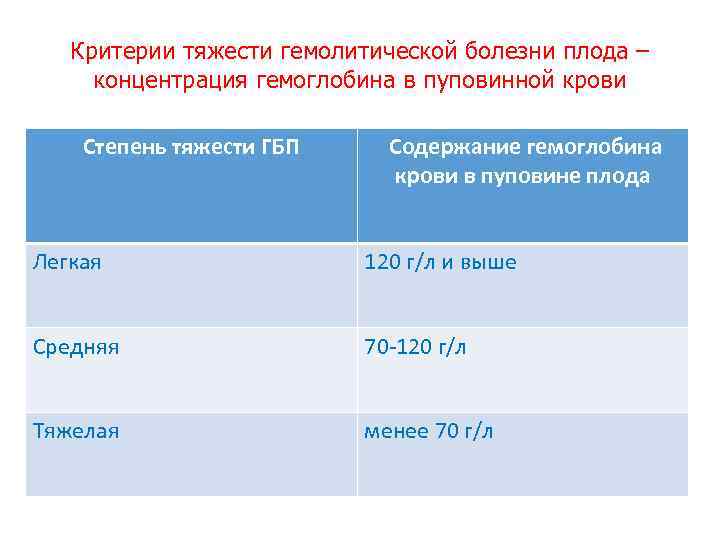
Критерии тяжести гемолитической болезни плода – концентрация гемоглобина в пуповинной крови Степень тяжести ГБП Содержание гемоглобина крови в пуповине плода Легкая 120 г/л и выше Средняя 70 -120 г/л Тяжелая менее 70 г/л
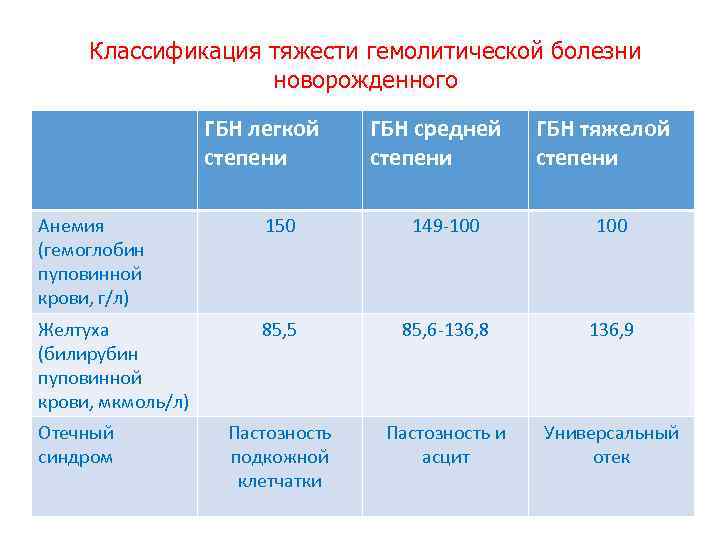
Классификация тяжести гемолитической болезни новорожденного ГБН легкой степени ГБН средней степени ГБН тяжелой степени Анемия (гемоглобин пуповинной крови, г/л) 150 149 -100 Желтуха (билирубин пуповинной крови, мкмоль/л) 85, 5 85, 6 -136, 8 136, 9 Пастозность подкожной клетчатки Пастозность и асцит Универсальный отек Отечный синдром

Резус-иммунизация во время первой беременности • • • До родов резус-иммунизация во время 1 -ой беременности имеет место у 1% резус-отрицательных женщин, беременных резус-отрицательным плодом Риск иммунизации возрастает с увеличением срока беременности Эритроциты проникают через плацентарный барьер: в 1 -ом триместре – в 5% случаев; во 2 -ом триместре – в 15%; в 3 -ем триместре – в 30%. Риск возрастает при использовании инвазивных процедур и прерывании беременности Плодово-материнское кровотечение при амниоцентезе во 2 и 3 -ем триместрах отмечают у 2 -% беременных, при самопроизвольных или искусственных абортах – у 15%

Факторы, влияющие на возникновение резус-иммунизации • чем больше антигенов попадает в кровоток, тем выше вероятность иммунизации; • при несовпадении матери и плода по системе АВ 0 частота иммунизации снижается на 50 -75%; • травматизация плаценты при амниоцентезе, кровотечение при отслойке плаценты, ручное отделение плаценты и выделение последа, кесарево сечение; • генетические особенности иммунного ответа: около 1/3 женщин не иммунизируются резусантигеном во время беременности

Диагностика Сбор и анализ анамнеза 1) определение группы крови, резус-принадлежности супругов, антирезус-антител; 2) оценка анамнестических факторов резус-иммунизации: Факторы, связанные с беременностью: • внематочная беременность; • прерывания беременности; • инвазивные процедуры при предыдущих беременностях: АВХ, амниоцентез, кордоцентез; • кровотечение при предыдущих беременностях: ПОНРП, травма живота, таза; • особенности родоразрешения: КС, ручное обследование полости матки, ручное отделение и выделение последа; • проведение профилактики резус-иммунизации предыдущих беременностях: каким препаратом, в каких дозах

Диагностика Факторы, не связанные с беременностью: • гемотрансфузии без учета резус-фактора; • Использование одного шприца наркоманами 3) Информация о предыдущих детях и исходах предыдущих беременностей: • уточнение срока беременности, при котором появились признаки ГБН у предыдущего ребенка и степень тяжести ГБН; • особенности терапии предыдущего ребенка, в частности, проводилось ли ОЗПК, кратность ОЗПК, фототерапия, что косвенно указывает на степень гипербилирубинемии и анемии

Анамнестические факторы риска тяжелой ГБН 1. Объем введенного антигена до настоящей беременности - гемотрансфузии - мертворождение и потери детей вследствие гемолитической болезни в раннем неонатальном периоде - иммунизация вследствие ПОНРП, позднего самопроизвольного выкидыша -отслойка хориона при развивающейся беременности 2. Критический уровень иммунизации - величина исходного титра антител до беременности (свыше 1: 8 -1: 16)

Диспансерное наблюдение неиммунизированных беременных • титр антител необходимо определять ежемесячно; • при отсутствии иммунизации беременной вводят антирезус-Д-иммуноглобулин в сроке 28 -30 недель беременности; • если в 28 недель вводился антирезус-Диммуноглобулин, то определение антител в крови беременной не имеет клинического значения

Распоряжение УЗ от 30. 09. 2013 № 518/46/35 «О введении в действие приказа Министерства здравоохранения от 25. 09. 2013 № 1247 -п «Антенатальная и послеродовая профилактика резус-Д-аллогенной иммунизации (резус-сенсибилизации)» 1) согласно Территориальной программе гос. гарантий на амбулаторном этапе введение антирезус-Д-иммуноглобулина проводится за счет средств пациентки; 2) врач женской консультации: • информирует беременную о возможности резус-иммунизации; • наличии показаний для введения иммуноглобулина; • финансировании покупки препарата за счет средств пациентки; • делает назначение в индивидуальной карте; • выписывает рецепт и направление в процедурный кабинет; 3) показания: • инвазивная диагностика: АВХ, кордоцентез, амниоцентез; • прерывание беременности; • плановое введение в 28 -30 недель; • после родов

Задачи, которые необходимо решить врачу 1. Определить резус-принадлежность внутриутробного плода 2. Определить степень тяжести гемолитической болезни плода 3. Определить акушерскую тактику наблюдения и родоразрешения

Методы антенатальной диагностики ГБП, используемые в практике • Анализ анамнестических данных • Анализ сока выявления, величины и динамики титра неполных антирезус-Д-антител • Ультразвуковая и допплерометрическая диагностика • Исследование оптической плотности околоплодных вод • Исследование крови плода при кордоцентезе

Антитела üНаличие титра антител позволяет лишь предположить вероятность ГБП üВозрастание титра антител в процессе беременности прогностически неблагоприятно

При оценке динамики титра резус-антител во время беременности установлено: ü интенсивность сенсибилизации возрастает прямо пропорционально паритету ü у 80% пациенток с тяжелыми формами ГБ имеется раннее выявление АТ (до 20 недели гестации) и у 74% из них титр АТ прогрессивно нарастает на протяжении беременности ü «скачкообразный» характер изменения титра АТ обусловлен отличиями в нормативных показателях разных лабораторий

Сроки обследования беременных с резус-отрицательной кровью на наличие антител ü при первом обращении в женскую консультацию ü далее 1 раз в месяц Обследование следует производить в одной лаборатории

Ультразвуковые маркеры ГБП ü увеличение диаметра живота ü утолщение плаценты Перинатальные потери Желтушная форма Анемическая форма Здоровые дети 77 % Отечная форма 100 % ü многоводие ü гепатомегалия ü асцит 29 % 14 % Время выявления УЗ-маркеров с 20 недель с 28 -32 недель

Ультразвуковая диагностика водянки плода • • • • Гидроперикард Асцит и гидроторакс в сочетании с многоводием Кардиомегалия Двойной контур головки плода (отек кожи головы, кожи конечностей) Плохая сократимость, утолщение стенок желудочков сердца Увеличение эхогенности кишечника из-за отека его стенок Гипертрофия и утолщение плаценты из-за отека «поза Будды» , при которой позвоночник и конечности плода отведены от раздутого живота Общее снижение двигательной активности плода Расширение вены пуповины (более 10 мм), в т. ч. увеличение ее внутрипеченочного отдела; Увеличение вертикального размера печени; Утолщение плаценты на 5 -10 мм и более; Увеличение скорости кровотока в нисходящей части аорты плода пропорционально уровню фетального гемоглобина Увеличение скорости кровотока в средней мозговой артерии плода
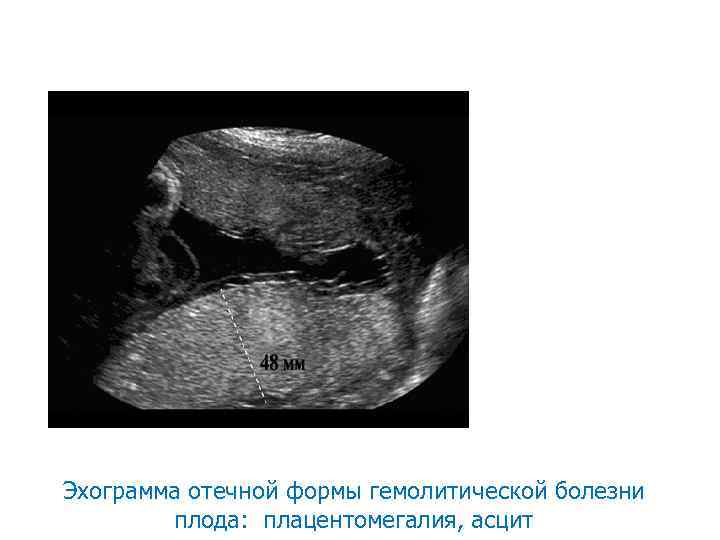
Эхограмма отечной формы гемолитической болезни плода: плацентомегалия, асцит

Амбулаторный этап Сроки проведения ультразвукового исследования в 20 недель повторно через 4 недели с 32 -х недель - каждые 2 недели при подозрении на тяжелую форму ГБП - каждые 3 дня
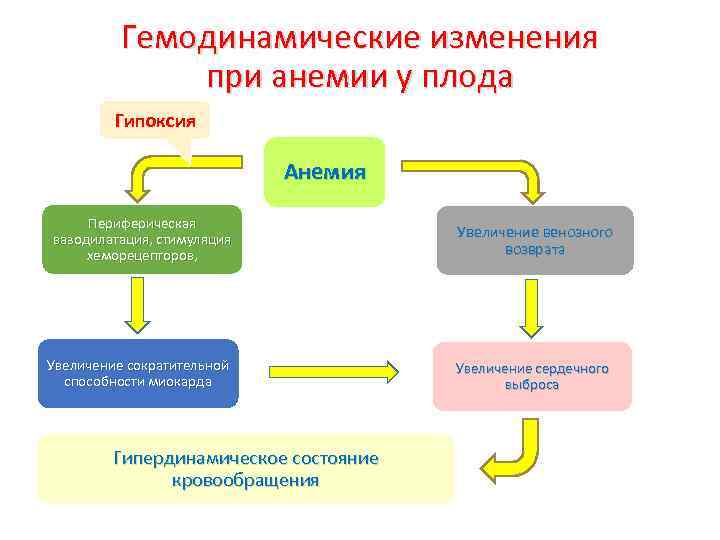
Гемодинамические изменения при анемии у плода Гипоксия Анемия Периферическая вазодилатация, стимуляция хеморецепторов, Увеличение венозного возврата Увеличение сократительной способности миокарда Увеличение сердечного выброса Гипердинамическое состояние кровообращения
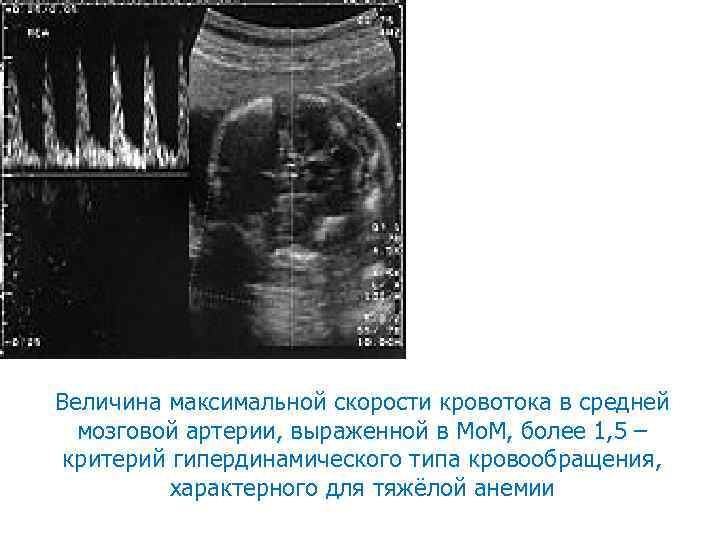
Величина максимальной скорости кровотока в средней мозговой артерии, выраженной в Мо. М, более 1, 5 – критерий гипердинамического типа кровообращения, характерного для тяжёлой анемии
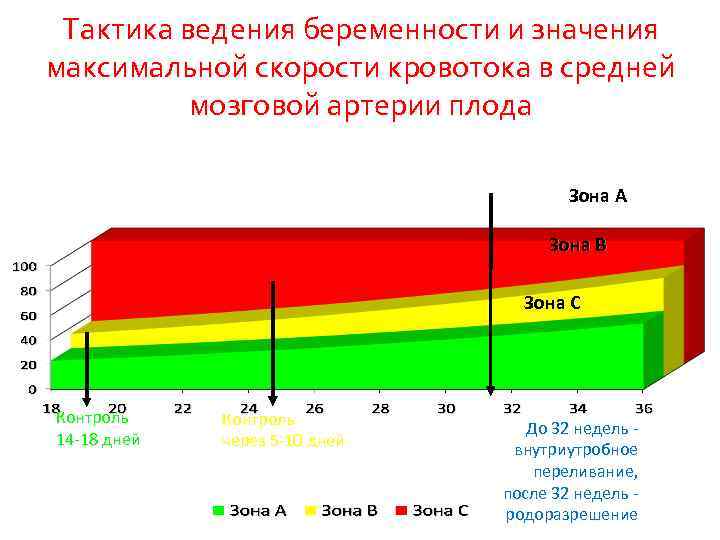
Тактика ведения беременности и значения максимальной скорости кровотока в средней мозговой артерии плода Зона А Зона В Зона С Контроль 14 -18 дней Контроль через 5 -10 дней До 32 недель внутриутробное переливание, после 32 недель родоразрешение

Стационарный этап Амниоцентез Кордоцентез и внутриутробное переливание крови

Показания для диагностического трансабдоминального амниоцентеза Наличие титра антител 1: 8 и выше в 1 -ой половине беременности Гемотрансфузии в анамнезе Наличие отягощенного акушерского анамнеза (гибель от ГБП или ГБН, поздних выкидышей) Наличие живых детей, перенесших ГБ с ЗПК Наличие ультразвуковых признаков ГБ Наличие СЗРП

Амниоцентез При использовании спектрофотометра с диапазоном волн 400 -700 нм (СФ) Сроки проведения с 24 до 38 недель
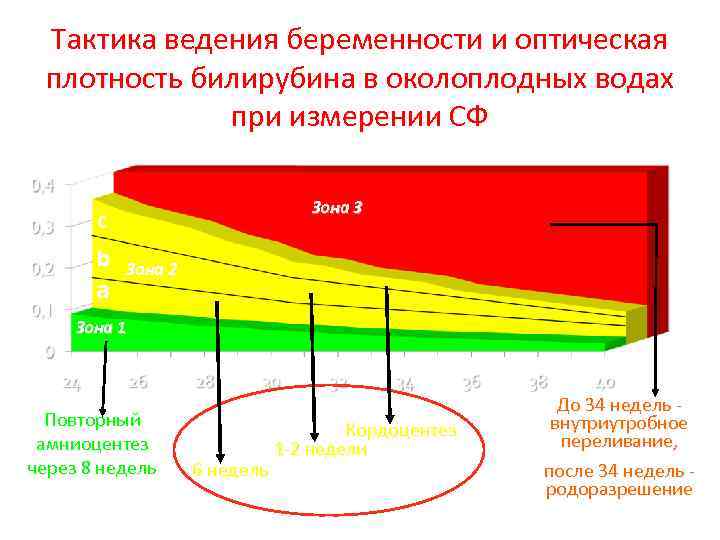
Тактика ведения беременности и оптическая плотность билирубина в околоплодных водах при измерении СФ Зона 3 c b a Зона 2 Зона 1 Повторный амниоцентез через 8 недель 6 недель Кордоцентез 1 -2 недели До 34 недель внутриутробное переливание, после 34 недель родоразрешение

Кордоцентез ПОКАЗАНИЯ: ü ОТЯГОЩЕННЫЙ АКУШЕРСКИЙ АНАМНЕЗ ü ТИТР АНТИТЕЛ БОЛЕЕ 1: 16 ü УЛЬТРАЗВУКОВЫЕ ПРИЗНАКИ ГБП ü ШКАЛА ЛИЛИ – ЗОНА IIС ü МАКСИМАЛЬНАЯ СКОРОСТЬ КРОВОТОКА В СРЕДНЕЙ МОЗГОВОЙ АРТЕРИИ ПЛОДА – ЗОНА А ПРОТИВОПОКАЗАНИЯ: ü УГРОЗА ПРЕРЫВАНИЯ БЕРЕМЕННОСТИ ü ВЫРАЖЕННЫЕ НАРУШЕНИЯ СВЕРТЫВАЮЩЕЙ СИСТЕМЫ КРОВИ СРОКИ ПРОВЕДЕНИЯ: üПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ ü 20 -32 НЕДЕЛИ БЕРЕМЕННОСТИ

Возможности диагностики применении кордоцентеза ИССЛЕДУЕМЫЕ ПАРАМЕТРЫ: ü ГРУППА КРОВИ ü ü ü ü РЕЗУС- ФАКТОР ГЕМОГЛОБИН, ЭРИТРОЦИТЫ ГЕМАТОКРИТ ПОКАЗАТЕЛИ ОБМЕНА ЖЕЛЕЗА ЭРИТРОПОЭТИН НЕПРЯМАЯ ПРОБА КУМБСА КИСЛОТНО-ЩЕЛОЧНОЕ СОСТОЯНИЕ

Внутриутробное переливание крови плоду Цель: üУменьшение интенсивности иммунного ответа у матери путем снижения относительного количества резус-положительных эритроцитов üПоддержание гематокрита плода на уровне выше критического Виды внутриутробного переливания крови: • внутрибрюшное • внутрисосудистое

Внутриутробное переливание крови плоду Объем трансфузии зависит от: üУровня гематокрита плода и донора üОбъема циркулирующей крови плода üПредполагаемой массы плода

Осложнения при проведении инвазивных процедур Кровотечение из места пункции пуповины Гематома пуповины Плодово-материнские кровотечения Отслойка плаценты Острая гипоксия плода Преждевременное излитие вод Преждевременные роды Инфицирование

Акушерская тактика 1) Досрочное родоразрешение: • срок беременности более 34 недель; • Дельта оптической плотности в зоне 3; • Гематокрит у плода ниже 30%; • УЗИ-признаки водяники плода 2) При сроке беременности менее 34 недель при аналогичных показателях: • внутриутробное переливание крови; • или досрочное родоразрешение

Перспективы, ставшие реальностью üОпределение Rh-положительных эритроцитов плода в периферической крови матери üПреимплантационная диагностика Rhпринадлежности (на стадии бластомеров) при проведении программ ЭКО


При выявление титра антител во 2 -ой половине беременности Резус-положительная принадлежность плода Мониторинг титра неполных антирезус-D-антител 1 раз в 7 -10 дней УЗИ скрининг на наличие симптомов ГБП: увеличение толщины плаценты более 3 -5 мм от нормы. окружности или диаметра животика плода гепатоспленомегалия Неспецифическая десенсибилизирующая терапия и непрерывно-поточный плазмаферез при титре более 1: 32 профилактика СДР новорожденного Родоразрешение
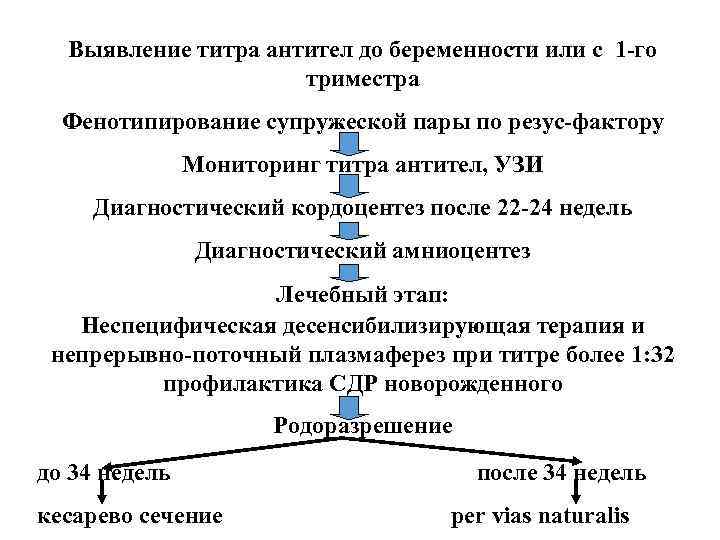
Выявление титра антител до беременности или с 1 -го триместра Фенотипирование супружеской пары по резус-фактору Мониторинг титра антител, УЗИ Диагностический кордоцентез после 22 -24 недель Диагностический амниоцентез Лечебный этап: Неспецифическая десенсибилизирующая терапия и непрерывно-поточный плазмаферез при титре более 1: 32 профилактика СДР новорожденного Родоразрешение до 34 недель кесарево сечение после 34 недель per vias naturalis

Проблемы у новорожденного ребенка 1. Проблемы, связанные с гемолитической болезнью: токсическое поражение ЦНС, реактивный гепатит, анемия в младенческом возрасте 2. Проблемы, связанные с недоношенностью: - респираторный дистресс-синдром - перинатальные поражения ЦНС (геморрагические, ишемические) - бронхолегочная дисплазия - ретинопатия

Организационные мероприятия по предупреждению резус-конфликта 1. Знание резус-принадлежности каждой девочки и разъяснение ей о последствиях прерывания непланируемой беременности, отсутствии медикаментозной профилактики резус-конфликта. 2. Определение резус-принадлежности перед прерыванием первой беременности. 3. Бережное вынашивание беременности у резусотрициательных пациенток.

Медикаментозная профилактика резус-конфликта Показания: Резус-отрицательная принадлежность крови беременной при резус-положительной принадлежности отца будущего ребенка Противопоказания: 1. Наличие антирезус-Д-антител 2. Гиперчувствительность и непереносимость препарата

Возможности антрирезус-Д-иммуноглобулина человека препарата «Бэй. Роу-Ди» 1. Применяется для профилактики выработки антирезусантител и гемолитической болезни новорожденных; 2. Позволяет снизить риск выработки антител до 0, 1%; 3. Одна доза иммуноглобулина содержит 300 мкг, которая эффективно подавляет иммунизирующий эффект 15 мл резус-положительных эритроцитов плода; 4. Тестирован на антитела к вирусам ВИЧ-1, ВИЧ-2, гепатиту С, В и на печеночные ферменты; 5. Безопасность препарата обеспечивается жесткими стандартами пригодности плазмы и использованием четырех методов очистки от гематогенных вирусов; 6. Разрешен к применению в РФ приказом Федеральной службы по надзору в сфере здравоохранения и

Иммуноглобулин человека антирезус-Rh 0(D) – Бэй. Роу-Ди Способ применения: 1. Дородовый период: на 28 -ой неделе беременности – одна доза – 300 мкг, внутримышечно; 2. В послеродовом периоде: в течение 72 часов (трое суток) - одна доза внутримышечно; 3. После прерывания внематочной беременности, спонтанном или искусственном аборте: - при сроке более 13 недель- одна доза - 300 мкг, в/м; - менее 13 недель – 50 мкг, в/м. 4. При отслойке хориона на любом сроке – одна доза или 300 мкг, в/м

Благодарю за внимание!
Севостьянова- конфликт (2).ppt