Ревматоидный артрит.pptx
- Количество слайдов: 44

РЕВМАТОИДНЫЙ АРТРИТ

Ревматоидный артрит воспалительное ревматическое заболевание неизвестной этиологии, характеризующееся симметричным хроническим эрозивным артритом (синовитом) периферических суставов и системным воспалительным поражением внутренних органов.

Эпидемиология РА – одно из распространённых хронических воспалительных заболеваний, частота которого в популяции в среднем составляет 1% (0, 61, 6% в различных странах). Во всём мире РА страдает около 58 млн. чел. Болезнь встречается примерно в 2, 5 раза чаще у женщин, чем у мужчин, однако у пациентов, серопозитивных по ревматоидному фактору и у лиц пожилого возраста эти половые различия менее очевидны.
Этиология Причины, приводящие к развитию РА, неизвестны. Как и для большинства аутоиммунных заболеваний, здесь можно выделить 3 основных фактора (ревматологическая триада): 1. Наследственная склонность к аутоиммунным реакциям. 2. Инфекционный фактор (гипотетические триггеры ревматических заболеваний) — парамиксовирусы — вирусы паротита, кори, респираторно-синцитиальной инфекции — гепатовирусы — вирус гепатита В — герпесвирусы — вирусы простого герпеса, опоясывающего лишая, Цитомегаловирус, вирус Эпштейна-Барр (значительно выше в синовиальной жидкости * больных РА) — ретровирусы — Т-лимфотропный вирус -Обсуждается роль микобактерий в развитии РА. 3. Пусковой фактор (переохлаждение, гиперинсоляция, интоксикации, мутагенные медикаменты, эндокринопатии, стрессы и т. д. ). Для женщин длительность кормления грудью снижает вероятность развития РА. Кормление грудью в течение 24 месяцев и дольше понижает риск развития РА вдвое.

В основе ревматоидного артрита лежит генерализованное аутоиммунное воспаление, приводящее к развитию васкулита синовиальной оболочки и других органов, появлению внесуставных (системных) органных проявлений и катаболических нарушений (например, генерализованного остеопороза). Патологический процесс при РА преимущественно развивается в суставах и околосуставных тканях. Воспалительный процесс в синовиальной оболочке суставов приобретает хронический характер и сопровождается разрушением хряща с последующим развитием фиброзного и костного анкилоза.

Факторы риска Женский пол Возраст 45 лет и старше Наследственная предрасположенность Наличие HLA- антигенов Сопутствующая патология Хронические очаги инфекции (носоглоточная инфекция, врождённые дефекты костно-суставной системы).

Классификация РА ( принята пленумом Всесоюзного общества ревматологов, 1980 г) Клинико-анатомическая форма. 1. I- РА: полиартрит, олигоартрит, моноартрит II- РА с системными проявлениями РЭС, серозных оболочек, легких, сердца, сосудов, глаз, почек, нервной системы, амилоидоз органов. Особые синдромы: псевдосептический с-м, с-м Фелти III- РА с деформирующим остеоартрозом, ревматизмом IV- Ювенильный РА (включая болезнь Стилла) Иммунологическая характеристика Серопозитивный Серонегативный
ТЕЧЕНИЕ БОЛЕЗНИ Медленно прогрессирующее Быстро прогрессирующее Без заметного прогрессирования СТЕПЕНЬ АКТИВНОС-ТИ I- минимальная I -средняя III- Высокая Ремиссии

Степени активности РА I степень (минимальная активность). Небольшие боли в суставах, непродолжительная скованность по утрам (до 30 минут), незначительные экссудативные явления в суставах, температура кожи над суставами нормальная или несколько повышена. СОЭ повышена до 20 мм/ч, количество лейкоцитов в крови нормальное, уровень 02 -глобулинов повышен до 12%, СРП+, показатели фибриногена, сиаловых кислот несколько повышены. II степень (средняя активность). Боли в суставах не только при движениях, но и в покое, скованность продолжается до полудня, выраженное болевое ограничение подвижности в суставах, умеренные стабильные экссудативные явления. Гипертермия кожи над суставами умеренная. Поражение внутренних органов выражено нечетко, температура тела субфебрильная. СОЭ повышена -от 25 до 40 мм/ч, количество лейкоцитов в крови 8 -10· 109/л, содержание аз-глобулинов увеличено до 15%. СРП ++, заметно повышены уровни сиаловых кислот, фибриногена. III степень (высокая активность). Сильные боли в покое, выраженные экссудативные явления в суставах (значительная припухлость, гиперемия и повышение температуры кожи), скованность в течение всего дня, выраженное ограничение подвижности. Признаки активного воспалительного процесса во внутренних органах (плеврит, перикардит, нефрит и др. ), температура тела высокая. СОЭ превышает 40 мм/ч, количество лейкоцитов в крови 15 -20 · 109/л, (Х 2 -глобулинов больше 15%, СРП+++, резко увеличено содержание фибриногена, сиаловых кислот.

РЕНТГЕНОЛОГИЧЕСКАЯ СТАДИЯ АРТРИТА I -Околосуставной остеопороз II -Остеопороз + сужение суставной щели, могут быть единичные узуры III- Остеопороз + сужение суставной щели, могут быть множественные узуры IV- Остеопороз + сужение суставной щели, могут быть множественные узуры +костные анкилозы F- НЕДОСТАТОЧНОСТЬ ОПОРНОДВИГАТЕЛЬНОГО АППАРАТА 0 -Отутствует I- Профессиональная трудоспособность ограничена II- Профессиональная трудоспособность утрачена III -Утрачена способность к самообслуживанию

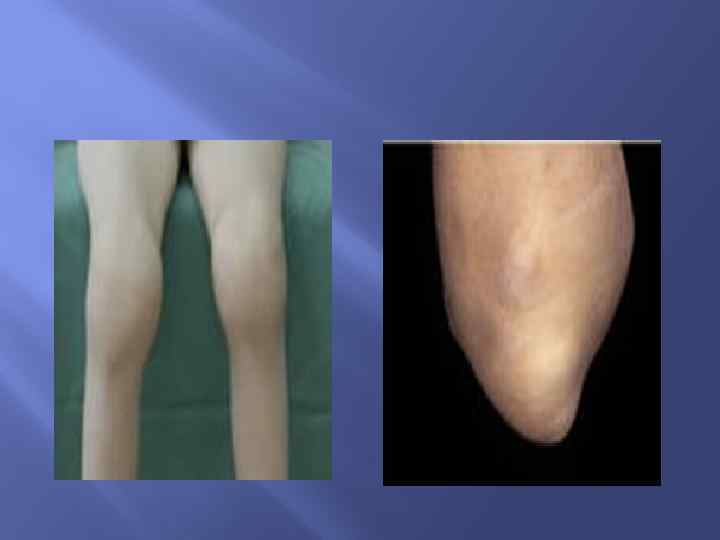
Суставной синдром Суставный синдром — ведущее клиническое проявление РА. Типичным для РА является двустороннее симметричное поражение суставов. Начало заболевания чаще всего подострое, реже — острое (с резкими болями в суставах, мышцах, лихорадкой, утренней скованностью) или малозаметное с постепенным прогрессированием поражения суставов без существенного нарушения функции. Наиболее характерно для РА поражение суставов кистей, стоп, запя-стья, коленных, локтевых. Редко поражаются плечевые, тазобедренные и суставы позвоночника. В ранней фазе заболевания характерно преобладание экссудативных явлений с наличием выпота в суставах (положителен симптом флюктуации), воспалительным отеком периартикулярных тканей, резкой болезненностью при пальпации пораженных суставов, ограничением движений в них. Кожа над суставами гиперемирована, горячая на ощупь. По мере прогрессирования заболевания начинают значительно преобладать пролиферативные явления, развиваются фиброзные изменения в суставной капсуле, связках, сухожилиях, что приводит к развитию деформации суставов, подвывихам, контрактурам. Движения в суставах ограничиваются, в дальнейшем по мере развития анкилозов наступает полная неподвижность суставов.

Диагностические критерии РА (АРА, 1987 г) 1. Утренняя скованность в суставах, длящаяся, по крайней мере, час до исчезновения или существенного улучшения. 2. Артрит 3 -х или большего числа суставов врач (не больной!) должен констатировать припухлость сустава в трех суставных зонах из 14 (семь справа и семь слева): 1 – проксимальные межфаланговые суставы кистей, 2. - пястнофаланговые; 3. - лучезапястные; 4. -локтевые; 5 коленные; 6 - голеностопные; 7 - плюснефаланговые 3. Артрит суставов кисти припухлость в одной из трех суставных зон кистей: 1 – проксимальные межфаланговые суставы; 2 – пястнофаланговые; 3 – лучезапястные.

4. Симметричный артрит Одновременное поражение одинаковых суставных зон справа и слева: проксимальных межфаланговых, пястнофаланговых или плюснефаланговых суставов 5. Ревматоидные узелки Подкожные узелки чаще всего на разгибательной поверхности суставов (локтевых, межфаланговых кистей). Узелки плотно–эластичной консистенции, иногда бывают спаяны с надкостницей, могут увеличиваться или уменьшаться и даже исчезать в течение болезни в зависимости от активности процесса (не путать с плотными, иногда вскрывающимися в виде крошащейся белой массы подагрическими тофусами!). 6. Ревматоидный фактор в сыворотке крови Определение РФ в сыворотке крови любым методом, дающим менее 5% положительных результатов у здоровых лиц в популяции
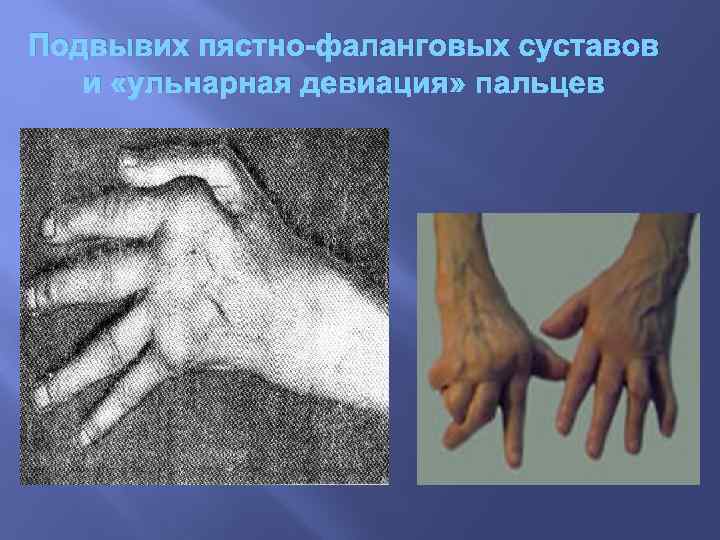
Подвывих пястно-фаланговых суставов и «ульнарная девиация» пальцев
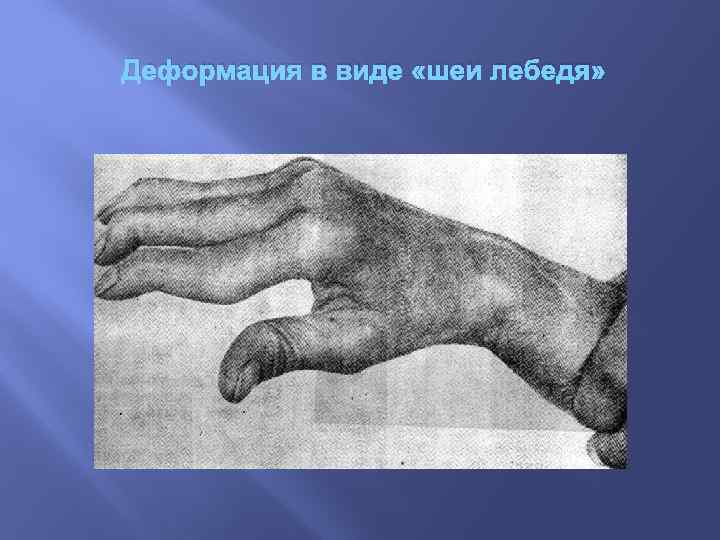
Деформация в виде «шеи лебедя»
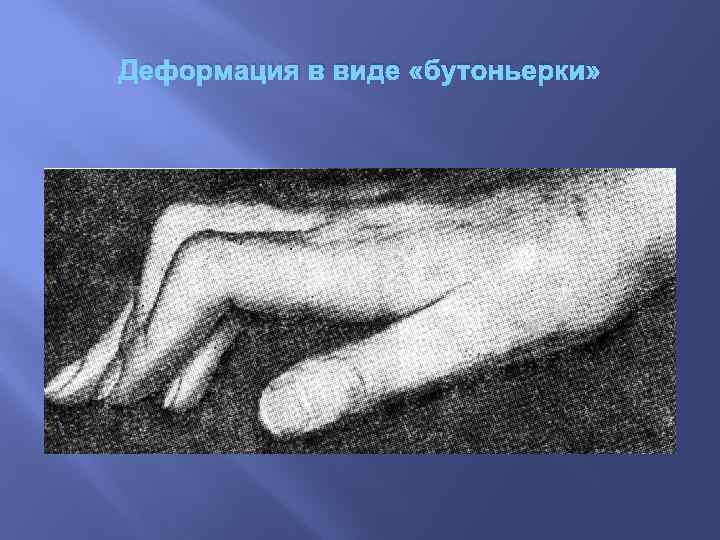
Деформация в виде «бутоньерки»
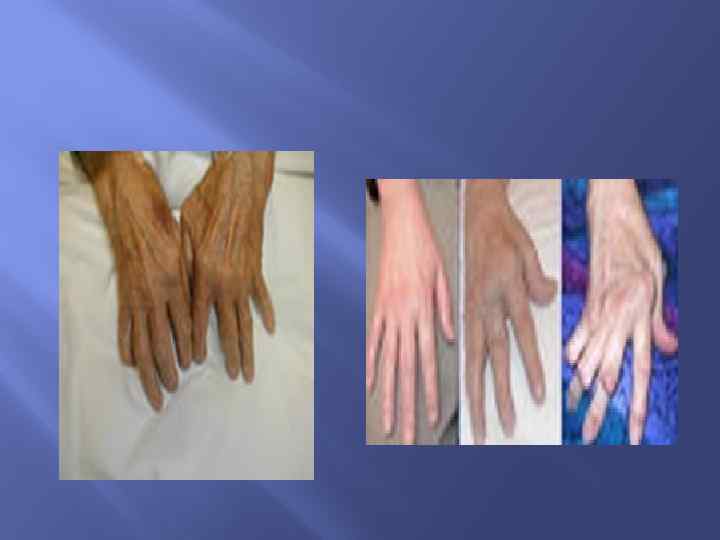

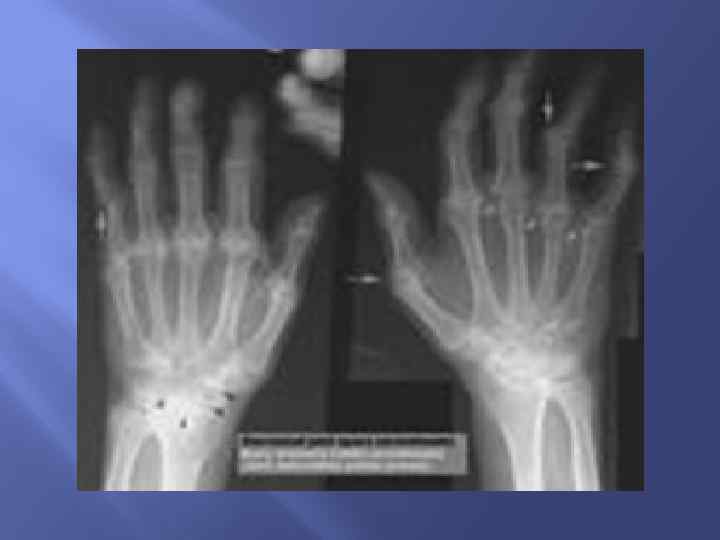
7. Рентгенологические изменения Типичные для РА R- изменения на переднезадней рентгенограмме кистей с лучезапястными суставами, которые включают эрозии или неравномерную декальцификацию (остеопороз кисти) в пораженных суставах или непостредственно на смежных суставах
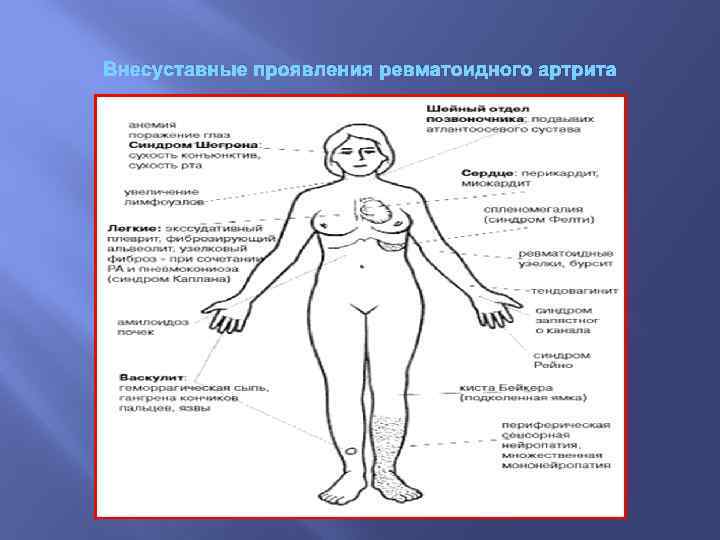
Внесуставные проявления ревматоидного артрита

Поражение мышц проявляется атрофией межкостных мышц, мышц тенара, гипотенара, разгибателей предплечья, прямой мышцы бедра, ягодичных мышц. Наряду с атрофией мышц возможно развитие очагового миозита. Поражение кожи отмечается при длительном течении РА и проявляется ее истончением и сухостью, подкожными кровоизлияниями, мелкоочаговыми некрозами мягких тканей под ногтевыми пластинками или в области ногтевого ложа с развитием гангрены дистальной фаланги. Нарушение трофики ногтей проявляется их истончением, ломкостью, продольной исчерченностыо. Ревматоидные узелки Это плотные округлые соединительнотканные образования диаметром от нескольких миллиметров до 1. 5 -2 см, безболезненные, подвижные, в редких случаях спаяны с апоневрозом или костью и неподвижны, Единичные или множественные, симметричные или несимметричные. Наиболее часто они локализуются подкожно или периостально на разгибательной поверхности предплечий, иногда — в области затылка. Возможна также их локализация в миокарде, в клапанном аппарате сердца, в легких, в центральной нервной системе. Лимфаденопатия. Наиболее часто увеличиваются шейные, подчелюстные, подмышечные, локтевые, паховые лимфоузлы. Они плотноваты, безболезненны, подвижны.

Поражение желудочнокишечного тракта проявляется нарушением кислотообразующей функции желудка, что выражается в снижении аппетита, чувстве тяжести в эпигастрии, метеоризме, обложенности языка. У некоторых больных обнаруживаются эрозии в области дна желудка (нарушение трофики слизистой оболочки вследствие васкулита). Возможно развитие хронического энтерита, колита. В редких случаях при тяжелом течении РА и наличии васкулита развивается абдоминальный синдром, проявляющийся периодическими приступами тупых или острых болей в животе, тошнотой, рвотой, метеоризмом, напряжением брюшной стенки. Небольшое увеличение печени наблюдается у 25% больных, преимущественно при тяжелом течении РА, изменение функциональных проб печени — у 60 -86% больных. Поражение легких и плевры проявляется сухим или экссудативным плевритом, диффузным интерстициальным фиброзом или фиброзирующим альвеолитом, пневмонитом, облитерирующим бронхиолитом. Поражение почек в виде гломерулонефрита или амилоидоза — наиболее тяжелое висцеральное проявление РА. Ревматоидный васкулит лежит в основе ревматоидных висцеропатий и проявляется поражением внутренних органов, кожными симптомами (экхимозы, сетчатое ливедо, полиморфная, иногда геморрагическая сыпь, язвенные изменения кожи в области голеней), носовыми и маточными кровотечениями или абдоминальным синдромом (боли в животе, перитонеальные явления, иногда мезентериальный тромбоз, инфаркт кишечника), дигитальным артериитом.

Синдром Фелти развивается преимущественно в возрасте 40— 60 лет, начинается обычно остро с лихорадки, болей и опухания суставов. Для этого синдрома характерны полиартрит, увеличение селезенки, лимфатических узлов, лейкопения (нейтропения). Развивается стойкий суставной синдром, типичный для РА, одновременно наблюдается прогрессирующее увеличение селезенки. Почти всегда развиваются общая слабость, похудание, резкая атрофия мышц. В крови — лейко-, нейтропения, иногда глубокая гипохромная анемия и тромбоцитопения, изредка эозинофилия. Синдром Стилла встречается у 10— 15 % больных ЮРА, характеризуется острым началом полиартрита с поражением крупных и мелких суставов и позвоночника, резкими болями и выраженными экссудативными явлениями с последующим развитием деформации, высокой лихорадкой и полиморфными высыпаниями на лице, туловище и конечностях, быстрым появлением лимфаденопатии, увеличением селезенки и значительным нарушением общего состояния (похудание, малокровие, длительная высокая температура). В дальнейшем температура снижается, сыпь исчезает, но выявляются поражения внутренних органов (перикардит, нефрит, полисерозит и др. ). РА с псевдосептическим синдромом — это наиболее тяжелый вариант клинического течения болезни. Этот синдром развивается обычно у молодых людей и, кроме поражения суставов, характеризуется высокой лихорадкой гектического типа с ознобами и проливными потами, похуданием, значительной атрофией, анемией, висцеритами, множественными васкулитами.

Программа обследования больных РА: Клиническое обследование: (анамнез, характер боли в суставах, утренняя скованность, исследование формы суставов, объема движения в них, t тела кожи над суставами Общий анализ крови, общий анализ мочи. Биохимический анализ крови: общий белок и белковые фракции, фибриноген, фибрин, сиаловые кислоты, гаптоглобин, СРБ, серомукоид. РФ, В- и Т- лимфоциты, субпопуляции Тлимфоцитов, иммуноглобулины. Исследование синовиальной жидкости. R- графия суставов

Лабораторные методы обследования ОАК: у части больных признаки умеренной анемии, лейкоцитоз с нейтрофильным сдвигом влево, реже- лейкопения, эозинофилия, СОЭ увеличивается соответственно активности патологичекого процесса БАК: повышение содержания α- 2 и γ- глобулинов, серомкоида, фибриногена, сиаловых кислот, миоглобина, гаптоглобина, креатина, активности КФК (нормальный уровень КФК при тяжелой мышечной дистрофии и при наличии в крови ингибитора КФК), трансаминаз, особенно Ас. АТ, ЛДГ и альдолазы, что отражает остроту и распространенность поражения мышц. Возможно повышение уровня мочевой кислоты Рентгенография суставов. Ведущие признаки: околосуставный эпифизарный остеопороз (диффузный или пятнистый), сужение суставной щели, краевые эрозии (узуры). Остеопороз околосуставный проявляется крупнопетлистой костной структурой (в связи с рассасыванием части костных балок), истончением и подчеркнутостью контуров кортикального слоя, исчезновением постепенного перехода от серого тона губчатого вещества к более светлому контуру кортикального слоя, «размытостью» трабекулярного рисунка эпифизов. Сужение суставной щели возникает вследствие деструкции хряща.

ЛЕЧЕНИЕ Главными принципами лечения больных РА являются а) применение комплекса лечебных средств, воздействующих на разные стороны сложного патогенеза заболевания; б) длительность и этапность лечения (в стационаре, поликлинике и на курорте); в) дифференцированная терапия в зависимости от формы, течения и активности болезни.

Цели лечения: -Уменьшение симптомов (недомогание, боли, отёк и скованность суставов); -Предотвращение деструкции, нарушений функции и деформации суставов; -Сохранение качества жизни; -Достижение клинической ремиссии; - Увеличение продолжительности жизни.

В настоящее время получены следующие доказательные данные: -по частоте и выраженности побочных эффектов каких-либо различий между НПВС и «базисными» противовоспалительными препаратами не отмечено; -пациенты, длительно страдающие РА, значительно хуже «отвечают» на «базисные» противовоспалительные препараты, чем пациенты, получавшие эту терапию, начиная с ранней стадии болезни; -у пациентов, которые получали адекватную «базисную» терапию на протяжении всего периода болезни, продолжительность жизни выше, чем у пациентов, которые в силу различных причин не принимали «базисные» препараты или принимали их эпизодически.

Схема патогенетической терапии больных РА I. Лекарственная 1. Противовоспалительная терапия Нестероидные противовоспалительные препараты (ГКС) 2. иммуномодулирующая: 4 -аминохиноловые препараты Соли золота Д-пеницилламин левомизол 3. иммуносупрессивная: цитостатики

II. Физическое модулирование Гемосорбция Лимфоцитофорез Плазмоферез Криоферез Внутрисосудистое лазерное облучение крови Гипербарическая оксигенация III. Физическая аналгезия Акупунктура Физиотерапевтические процедуры IV. Реабилитация больных Консервативная Хирургическая: а. Синовэктомия в. Реконструктивные операции

Первая и главная задача — подавление активности болезни — достигается путем применения прежде всего средств, способных длительно воздействовать на патологические аутоиммунные реакции и приостановить прогрессирование болезни ( «базисная терапия» ). К этим средствам относятся соли золота, препараты хинолинового ряда, иммунодепрессивные средства, Дпеницилламин, левамизол. Общим свойством средств длительной базисной терапии является их способность оказывать антипролиферативное действие (уменьшать развитие грануляционной ткани, разрушающей хрящ и кость) и тормозить развитие аутоиммунных реакций. Средства «базисной терапии» , выбор которых зависит от характера и активности болезни, следует непременно назначать каждому больному РА.

Базисные противовоспалительные ЛС, используемые для лечения РА - - - Метотрексат внутрь дробно или в/м 7, 5 -15 мг/нед +фолиевая кислота 1 мг/сут. Максимальная доза 17, 5 -25 мг/нед. Фолиевая кислота исключается в день приёма метотрексата. Ожидаемый эффект 1 -2 мес; Гидроксихлорохин внутрь 400 мг/сут ( 6 мг/кг/сут) в 2 приёма после еды. Ожидаемый эффект 2 -6 мес; Сульфасалазин внутрь 0, 5 г/сут в 2 приёма после еды. Дозу постепенно увеличивают до 2 -3 г/сут. Ожидаемый эффект 1 -2 мес; Соли золота в/м пробная доза 10 мг, затем 25 мг. Поддерживающая доза 50 мг/нед до суммарной дозы 1000 мг; затем 50 мг в 2 -4 нед. Ожидаемый эффект 3 -6 мес; Азатиоприн внутрь 50 -100 мг/сут. Максимальная доза 2, 5 мг/кг/сут. Ожидаемый эффект 2 -3 мес; Пеницилламин внутрь 250 -500 мг/сут в 2 приёма. Дозу постепенно увеличивают до 750 -1000 мг/сут. . Ожидаемый эффект 3 -6 мес; Циклофосфамид внутрь 50 -100 мг/сут. Максимальная доза 2, 5 мг/кг/сут. Ожидаемый эффект 2 -3 мес; Циклоспорин А < 5, 0 мг/кг/сут. Ожидаемый эффект 1 -2 мес.

Достоинства: -Клиническая эффективность и замедление рентгенологического прогрессирования поражения суставов не фоне терапии «базисными» противовоспалительными препаратами в виде моно- или комбинированной терапии доказана в плацебоконтролируемых исследованиях; -Снижение потребности в НПВС и глюкокортикоидах -Улучшение качества жизни; Увеличение продолжительности жизни (метотрексат); -Снижение общей стоимости медицинского обслуживания.
Недостатки: -необходимость тщательного наблюдения за возможными побочными эффектами; -женщинам детородного возраста, принимающих большинство «базисных» препаратов, необходима контрацепция. В случае наступления беременности или при кормлении грудью режим приёма «базисных» препаратов должен быть модифицирован.

Неф. АРМАКОЛОГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ. Для профилактики прогрессирования деформации суставов следует изменить стереотип двигательной активности. Например, для предотвращения ульнарной девиации кисть должна выполнять не локтевое, а лучевое сгибание (открывать кран и поворачивать ключ в замке следует не правой, а левой рукой и др. ) Важный компонент в лечении РА – лечебная физкультура. При небольшой или умеренной активности показаны различные методы физиотерапии, особенно лазерное облучение поражённых суставов. В качестве ортопедического пособия применяют ортезыособые приспособления из термопластика, надеваемые на время сна и удерживающие сустав а правильном положении. Широко применяют протезирование тазобедренных и коленных суставов и хирургическое лечение деформаций кистей и стоп.

Симптоматическая терапия Основными средствами симптоматического лечения РА являются НПВС, которые назначают с целью уменьшения боли и воспаления в суставах. Необходимо стремиться использовать как можно меньшую дозу НПВС, которую следует максимально снизить ( или отменить) после получения эффекта от лечения базисными противоревматическими препаратами. Недостатки: редко полностью подавляют клинические проявления артрита; не влияют на прогрессирование повреждений суставов; вызывают побочные эффекты, особенно у лиц пожилого возраста.

Реабилитация Реабилитации больных способствует комплексное применение лечебных медицинских мероприятий, физиотерапии, трудотерапии, санаторно-курортного лечения, хирургического лечения, массажа. По данным Т. М. Павленко (1978), существуют следующие организационные пути улучшения реабилитации больных РА: • подготовка кадров (трудотерапевты, психологи, инструкторы по ЛФК, физиотерапевты, массажисты); • создание специализированньк МРЭК (медико-реабилитационных экспертных комиссий) или включение ревматолога в состав комиссии для освидетельствования больного РА в целях улучшения качества экспертизы и трудовых рекомендаций; • внедрение методик восстановительного лечения в стационарах, поликлиниках, на промышленных предприятиях; • создание реабилитационных отделений и интернатов с лечебными и производственными базами; • создание подразделений и цехов с облегченными условиями труда на промышленных предприятиях.

Диспансеризация Диспансерное наблюдение больных РА осуществляет ревматолог или участковый терапевт. Частота наблюдений врачом: а) при отсутствии системных проявлений — 2 раза в год; б) при наличии системных проявлений — 4 раза в год; в) при отсутствии клинических и лабораторных признаков активности — 1 -2 раза в год, а при лечении препаратами золота, цитостатиками, D-пеницилламином, глюкокортикоидами — 3 -4 раза в год. Периодичность лабораторных исследований: • клинический анализ крови и общий анализ мочи — 4 раза в год; • при лечении базисными средствами — общий анализ крови 2 раза в месяц, • ежемесячно анализ крови на тромбоциты, еженедельно общий анализ мочи; • анализ крови на ревматоидный фактор 2 раза в год; • рентгенография суставов — 1 -2 раза

Ориентировочные сроки временной нетрудоспособности. Ревматоидный артрит с нерезко выраженным обострением. Амбулаторное лечение и, следовательно, общий срок временной нетрудоспособности — 18 -20 дней. При повторных обострениях — постоянное освобождение по ВКК от тяжелого физического труда, исключение нагрузки на пораженные суставы, неблагоприятных метеоусловий. Ревматоидный артрит с выраженным обострением. Стационарное лечение — 20 -25 дней при первом обострении, 25 -30 дней при повторных обострениях. Амбулаторное лечение после стационарного — 7 -10 дней при первом обострении, 10 -15 дней при повторных обострениях. Общий срок временной нетрудоспособности составляет 27 -35 дней при первом обострении, 35 -45 дней — при повторном. На МРЭК больные направляются при повторном обострении в зависимости от функциональной недостаточности (ФН) суставов и возможности трудоустройства через ВКК. Ревматоидный артрит с резко выраженным обострением. Стационарное лечение — 35 -40 дней, амбулаторное лечение после стационарного — 15 -20 дней, общий срок временной нетрудоспособности — 50 -60 дней.
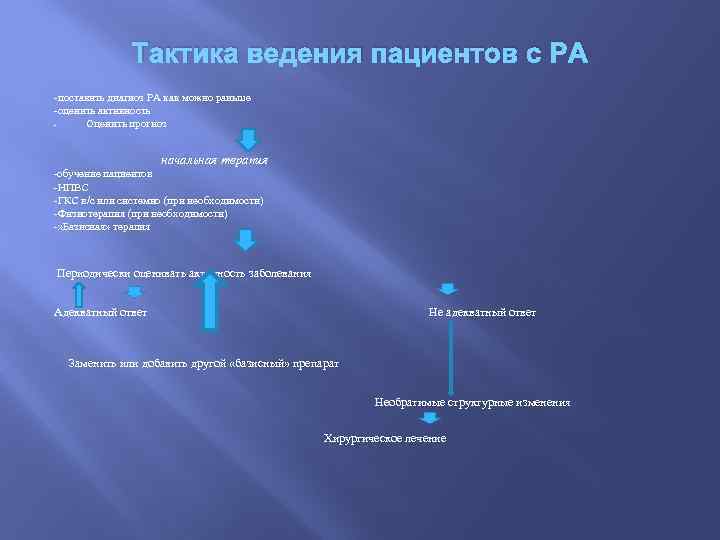
Тактика ведения пациентов с РА -поставить диагноз РА как можно раньше -оценить активность Оценить прогноз начальная терапия -обучение пациентов -НПВС -ГКС в/с или системно (при необходимости) -Физиотерапия (при необходимости) -» Базисная» терапия Периодически оценивать активность заболевания Адекватный ответ Не адекватный ответ Заменить или добавить другой «базисный» препарат Необратимые структурные изменения Хирургическое лечение

Литература: Клиническая ревматология (руководство для врачей) / (ред. ) чл. корр. РАМН проф. В. И. Мазуров. — 2 -е изд. , перераб. и доп. . — СПб. : ООО "Издательство ФОЛИАНТ", 2005. — 520 с. «Клиническая ревматология: Руководство для врачей» . Насонова В. А. , Астапенко М. Г. «Рациональная фармакотерапия ревматических заболеваний. » Под редакцией Насоновой В. А. , Насоновой Е. Л. , Москва, «Литтера» , 2003 год. «Диагностика болезней внутренних органов» Том 2. Окороков А. Н. , Москва, Медицинская литература, 2000 год. «Лечение болезней внутренних органов» Том 3. Окороков А. Н. , Москва, Медицинская литература, 2000 год.

БЛАГОДАРЮ ЗА ВНИМАНИЕ
Ревматоидный артрит.pptx