Лекция РА.ppt
- Количество слайдов: 127

Ревматоидный артрит – аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным прогрессирующим артритом и системным поражением внутренних органов. 1

Эпидемиология. Распространенность в популяции среди взрослого населения составляет 0. 5 -2% (у женщин 65 лет около 5%), примерно 50 -100 новых случаев на 100000 населения в год. Соотношение женщины: мужчины 2 -3: 1. Поражаются все возрастные группы, включая детей и лиц пожилого возраста. Пик начала заболевания 30 -55 лет 2

Прогноз Ожидаемая продолжительность жизни у больных РА ниже на 3 годау женщин и на 7 лет у мужчин Через 20 лет от начала болезни 60%-90% пациентов теряют трудоспособность (ФН III), а треть становятся полными инвалидами (ФН IV) Жизненный прогноз при тяжелом течении (артрит более 30 суставов) РА столь же неблагоприятен, как и при лимфогранулематозе, инсулинзависимом сахарном диабете, трехсосудистом поражении коронарных артерий и инсульте. 3

Увеличение смертности связано с нарастанием частоты сопутствующих заболеваний: инфекций, -поражений сердечно-сосудистой системы -Лимфом , остеопоретических переломов, -желудочных кровотечения(индуцированных лекарственной терапией). Полагают, что одной из причин снижения продолжительности жизни у больных РА является субклинически текущий васкулит, создающий предпосылки для раннего развития атеросклеротического поражения сосудов. Особенно неблагоприятен прогноз при ревматоидном васкулите: 3 -5 - летняя выживаемость больных колеблется от 28% до 40%, несмотря на использование интенсивной терапии. 4

патологический процесс при РА l -прогрессирующее неконтролируемое воспаление синовиальной оболочки суставов, в развитии которого принимают участие резидентные синовиальные клетки: фибробласты, макрофаги, дендритные, тучные и эндотелиальные клетки, Т и В-лимфоциты. Основное значение в патогенезе РА придают двум тесно взаимосвязанным процессам: антиген - специфической активации CD 4+ Т-лимфоцитов по Th 1 типу, характеризующейся избыточным синтезом интерлейкина (ИЛ)-2, интерферона (ИФН)- и ИЛ-17, ИЛ-18 и дисбалансу между гиперпродукцией «провоспалительных» цитокинов, таких как фактор некроза опухоли- (ФНО ), ИЛ-1, ИЛ-6, ИЛ-8, и др. и «анти-воспалительных» цитокинов (ИЛ-10, растворимый антагонист ИЛ-1, растворимые ФНО рецепторы, ИЛ-4), с преобладанием продукции первых над вторыми. 5

Патогенез РА В развитии заболевания известен ряд патогенетических звеньев. l Основной патологический процесс начинает развиваться в синовиальной оболочке в ответ на индукцию воспаления неизвестным антигеном. l Из сосудистого русла при этом выходят активированные Т-лимфоциты, что сопровождается повышенной продукцией цитокинов. Цитокины в этом случае обладают провоспалительным, деструктивным действием. В процессе участвуют ФНО- ά, ИЛ-1, ИЛ-6, ИФ- γ и др. l Провоспалительные цитокины стимулируют выход Т-и В-лимфоцитов под синовиальное пространство с образованием инфильтратов. l 6

В-лимфоциты, трансформируясь в плазматические клетки, синтезируют антитела, которые являются антителами к собственному γ –глобулину( ревматоидный фактор). Эти антитела в синовиальной жидкости поглощаются нейтрофилами, а те, в свою очередь, могут поглощаться макрофагами. l Процессы клеточного взаимодействия и фагоцитоза в синовиальной оболочке приводят к разрушению клеточных структур и выбросу провоспалительных цитокинов, металлопротеиназ, простагландинов, вызывающих деструкцию тканей. l 7

l. Это приводит к дополнительной миграции воспалительных клеток в очаг поражения, пролиферации эндотелия и гладкой мускулатуры, разрушению коллагена, агрегации тромбоцитов, тромбообразованию, высвобождению свободных кислородных радикалов 8

l. ФНО и ИЛ 6 индуцируют синтез СРБ и САА, которые повышают экспрессию молекул адгезии на эндотелиальных клетках и способствуют фиксации лейкоцитов на эндотелии l. Циркулирующие цитокины могут стимулировать развитие атеросклеротической бляшки 9

l Следующим шагом в патогенезе является пролиферация синовиальной оболочки, разрастание капиллярной сети, коллагенизация. Образующаяся грануляционная ткань ( ревматоидный «паннус» ) заполняет синовиальную щель, разрушает хрящ и участвует в разрушении субхондральной кости, вследствие чего образуются эрозии и узуры. 10

РА – это прежде всего поражение опорно -двигательного аппарата. В его основе лежит системное воспаление, системное которое распространяется на суставы и околосуставные мягкие ткани. l В силу тесной анатомической близости этих структур возникающие изменения зачастую носят сочетанный характер и клинически неотделимы друг от друга. l Например, несостоятельность связочного аппарата приводит к возникновению подвывихов суставов l 11

Суставной синдром в дебюте заболевания l Локализация. Пястно-фаланговые и межфаланговые проксимальные 2, 3, 4 пальцев рук; лучезапястные; голеностопные и плюснефаланговые; локтевые и коленные суставы. l Симметричный артрит. l Полиартрит, реже- моно- или олигоартрит l Утренняя скованность. 12
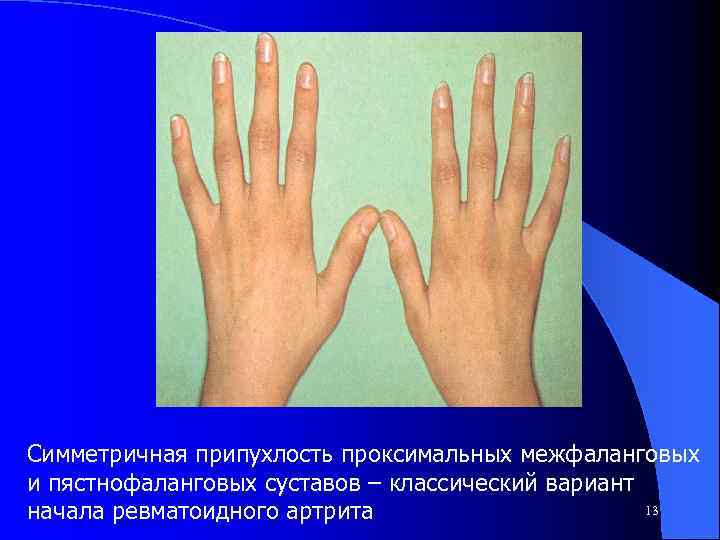
Симметричная припухлость проксимальных межфаланговых и пястнофаланговых суставов – классический вариант 13 начала ревматоидного артрита
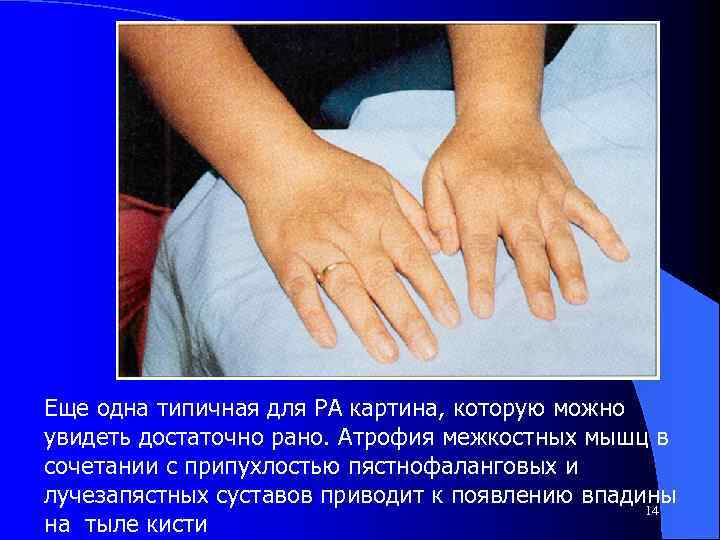
Еще одна типичная для РА картина, которую можно увидеть достаточно рано. Атрофия межкостных мышц в сочетании с припухлостью пястнофаланговых и лучезапястных суставов приводит к появлению впадины 14 на тыле кисти

Суставной синдром в развернутой стадии заболевания Кисти -ульнарная девиация; - «бутоньерка» ; - «шея лебедя» ; - «лорнетка» . l Коленные суставы -киста Бейкера, вальгусная или сгибательная деформация. l Стопы -подвывихи головок плюснефаланговых суставов, латеральная девиация l 15
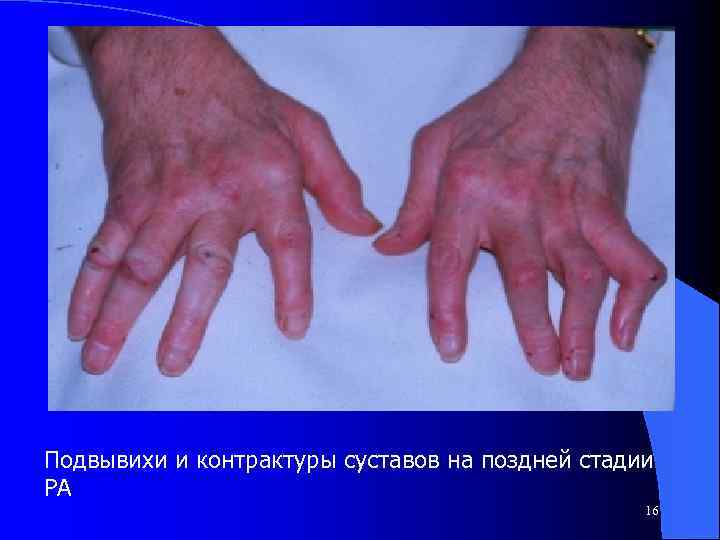
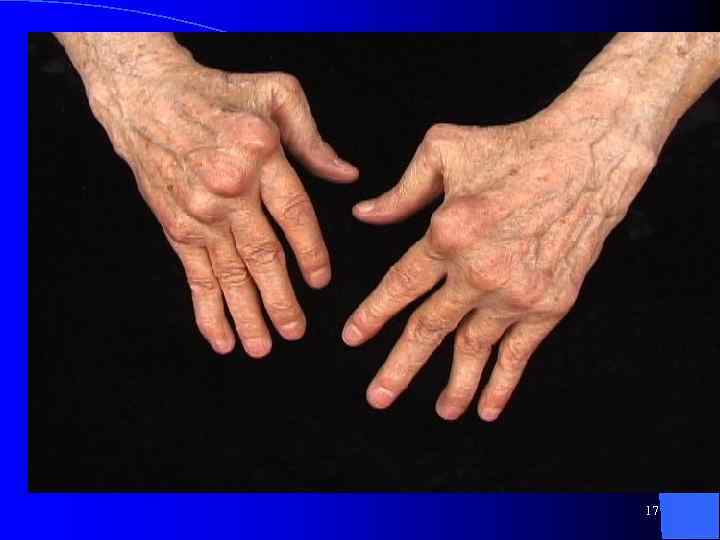
Подвывихи и контрактуры суставов на поздней стадии РА 16
Поэтому с практической точки зрения поражение суставов и околосуставных мягких тканей при РА удобнее рассматривать как два компонента единого блока патологических изменений, который может быть обозначен как суставной синдром 17
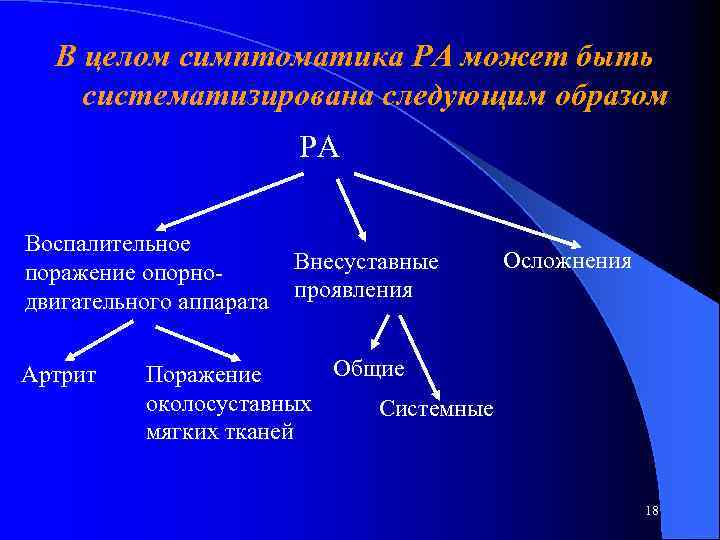
В целом симптоматика РА может быть систематизирована следующим образом РА Воспалительное поражение опорнодвигательного аппарата Артрит Внесуставные проявления Осложнения Общие Поражение околосуставных Системные мягких тканей 18

Авторы, которые занимались изучением частоты системных проявлений РА, отмечают, что такие нарушения встречаются все реже Такую трансформацию болезни в конце ХХ века связывают с повышением качества лечения – внедрением в клиническую практику эффективных противоревматических препаратов, более активным их использованием, ранним назначением базисной терапии. 19

Системные проявления l l l l Ревматоидные узелки. Амиотрофический синдром , вплоть до кахексиии. Поражение нервной системы. Симметричная сенсорно -моторная полинейропатия, реже множественный мононеврит (васкулит), компрессионная нейропатия. Серозиты: плеврит (часто), перикардит. Поражение легких: легочный васкулит; интерстициальная пневмония, синдром Каплана( ревматоидные узелки в легких). Поражение почек. Амилоидоз. Гломерулонефрит. 20

Системные проявления (2) l l l l Сердечно-сосудистая система: миокардит, кардиопатия, васкулит, гранулематозное поражение клапанов сердца (редко) Глаза: сухой кератоконъюнктивит, эписклерит, склеромаляция, язвенная кератопатия. Кожа: дигитальный артериит, кожный васкулит, сетчатое ливедо. Лимфаденопатия Синдром Фелти- гепато-спленомегалия, гиперспленизм( нейтропения, тромбоцитопения), часто тяжелый суставной синдром с высокой лихорадкой и внесуставными проявлениями. Синдром Шёгрена. Синдром Рейно. Псевдосептический синдром. 21

Тогда все прочие признаки активного воспалительного процесса могут быть включены в группу внесуставных проявлений Их можно подразделить на два основных типа 22

Все признаки активного воспалительного процесса могут быть включены в группу внесуставных проявлений Их можно подразделить на два основных типа К первому относятся неспецифические нарушения, которые l отражают общую реакцию организма на развитие патологических изменений и l встречаются при самых разных заболеваниях (например при инфекционных, онкологических и др. ) Они могут быть классифицированы как общие проявления РА 23

Ко второму типу следует отнести признаки, l непосредственно связанные с характерным для ревматических заболеваний хроническим воспалительным процессом, l отражающие генерализацию этого процесса, l имеющие неблагоприятное прогностическое значение Эту категорию нарушений следует рассматривать как внесуставные системные проявления РА 24
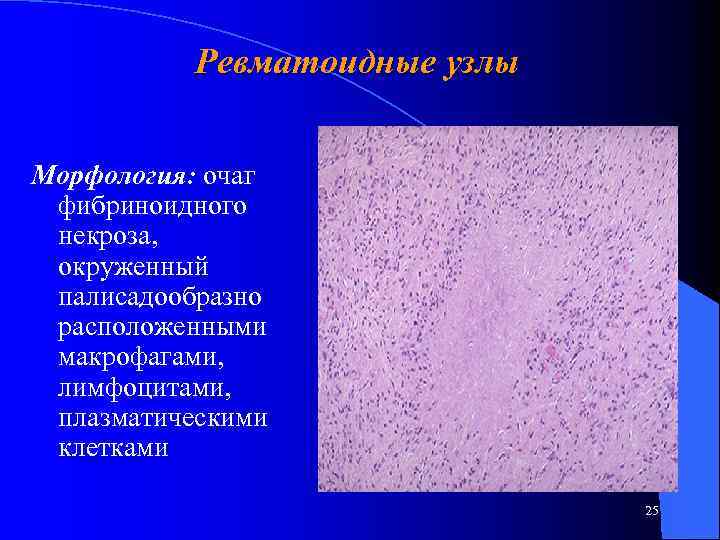
Ревматоидные узлы Морфология: очаг фибриноидного некроза, окруженный палисадообразно расположенными макрофагами, лимфоцитами, плазматическими клетками 25
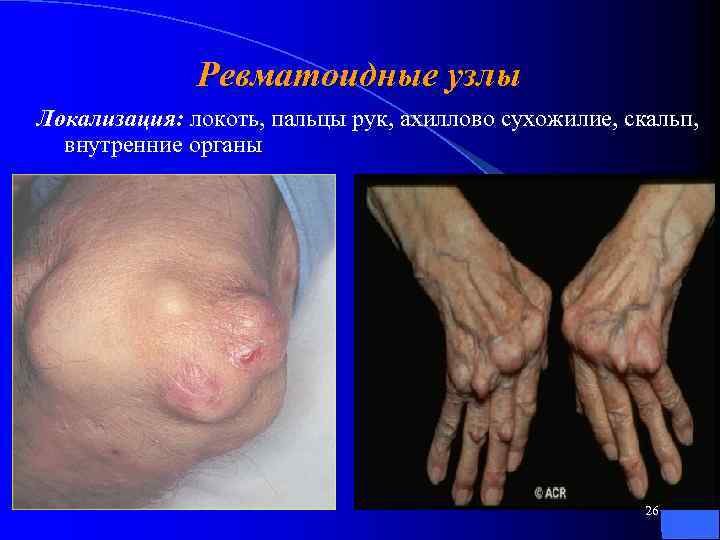
Ревматоидные узлы Локализация: локоть, пальцы рук, ахиллово сухожилие, скальп, внутренние органы 26
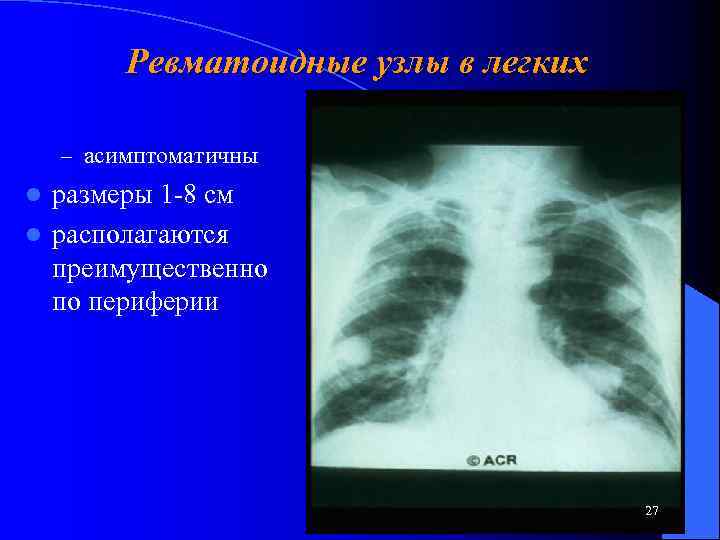
Ревматоидные узлы в легких – асимптоматичны размеры 1 -8 см l располагаются преимущественно по периферии l 27
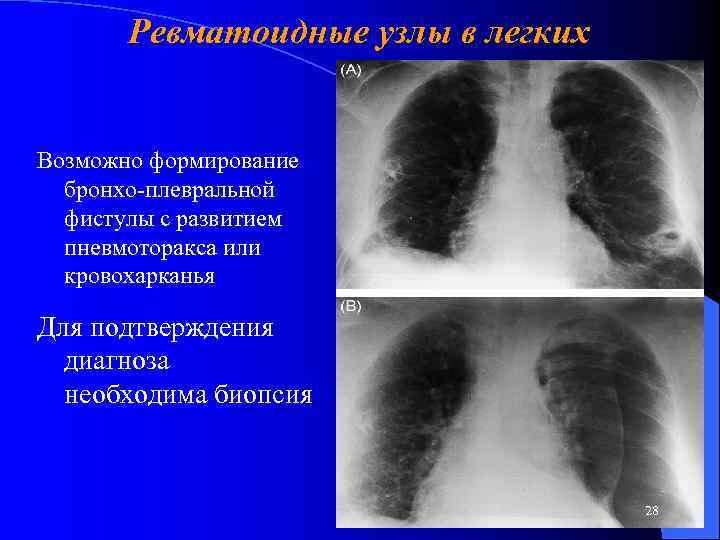
Ревматоидные узлы в легких Возможно формирование бронхо-плевральной фистулы с развитием пневмоторакса или кровохарканья Для подтверждения диагноза необходима биопсия 28
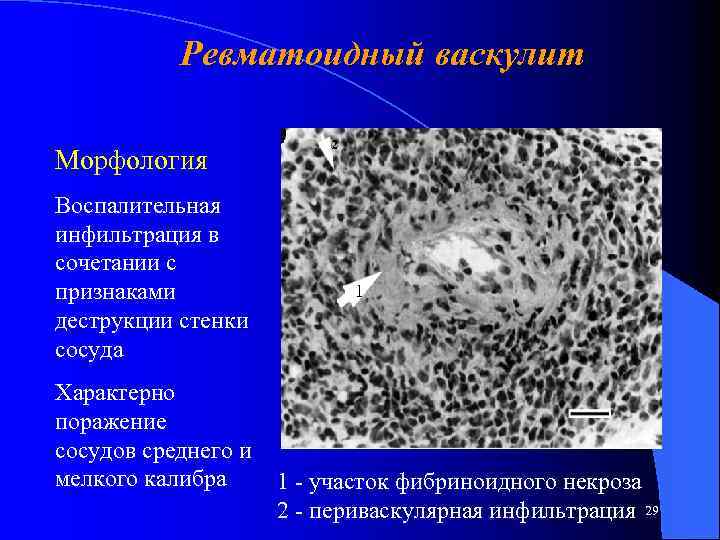
Ревматоидный васкулит Морфология Воспалительная инфильтрация в сочетании с признаками деструкции стенки сосуда 2 1 Характерно поражение сосудов среднего и мелкого калибра 1 - участок фибриноидного некроза 2 - периваскулярная инфильтрация 29
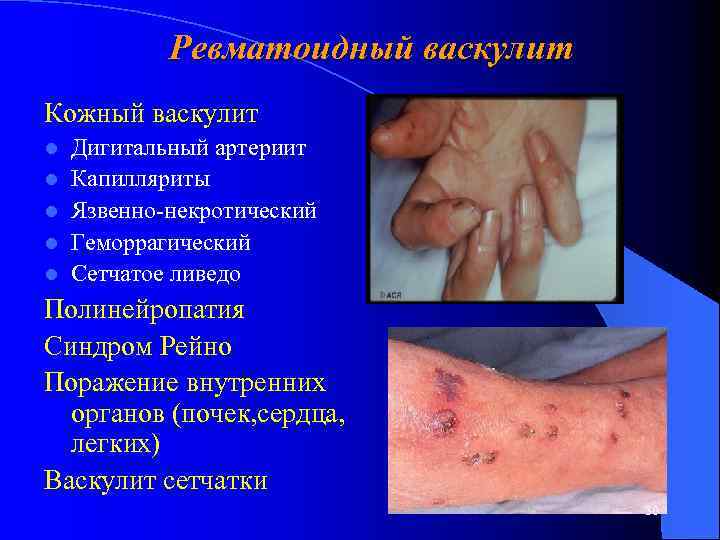
Ревматоидный васкулит Кожный васкулит l l l Дигитальный артериит Капилляриты Язвенно-некротический Геморрагический Сетчатое ливедо Полинейропатия Синдром Рейно Поражение внутренних органов (почек, сердца, легких) Васкулит сетчатки 30

Васкулит при РА имеет распространенный характер и может быть обнаружен не только при исследовании пораженного органа (например кожи или нерва), но и при биопсии мышцы 31

Гистологические признаки ревматоидного васкулита выявляются l у 80% больных при наличии характерных для РА изменений кожи или полинейропатии l у 40% больных с внесуставными проявлениями РА l Не выявляются при отсутствии внесуставных проявлений РА 32
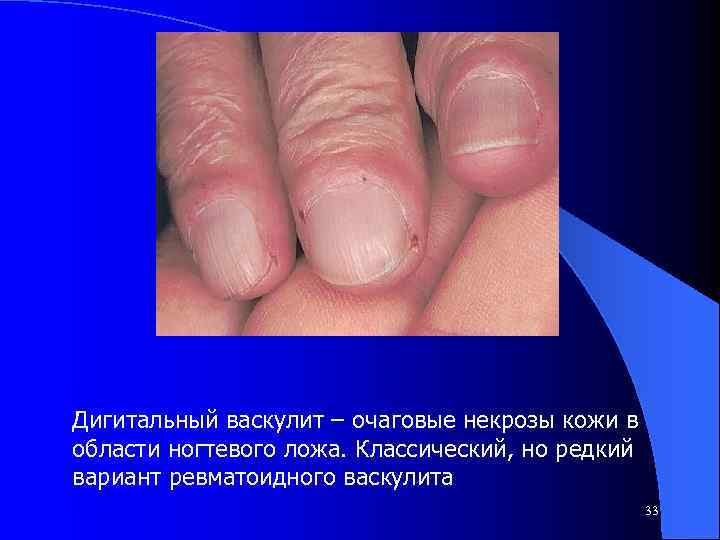
Дигитальный васкулит – очаговые некрозы кожи в области ногтевого ложа. Классический, но редкий вариант ревматоидного васкулита 33

l Учитывая четкую ассоциацию васкулита с типичными для него изменениями кожи и полинейропатией, при наличии этих проявлений он может быть зафиксирован и без морфологического исследования l При подозрении на васкулит внутренних органов требуется морфологическое подтверждение 34

Изменения лабораторных показателей ассоциированные с ревматоидным васкулитом l повышение уровня циркулирующих иммунных комплексов, фактора фон Виллебранда, циркулирующего фибронектина, ревматоидного фактора, СОЭ l снижение уровня С 3 компонента комплемента 35

Плеврит l Чаще протекает бессимптомно, но может сопровождаться болями, одышкой, реже – кашлем l Может быть односторонним или двусторонним, полностью исчезать рецидивировать или персистировать в течение многих месяцев l При исследовании экссудата выявляется ревматоидный фактор, высокое содержание белка, низкая концентрация глюкозы 36

Фиброзирующий альвеолит (диффузный интерстициальный легочный фиброз) l Характеризуется хроническими воспалительными изменениями стенок альвеол l По мере прогрессирования развивается фиброз с облитерацией части альвеол и расширением бронхиол l Фиброзные изменения формируются вначале в базальных, позднее – в верхних отделах легких 37
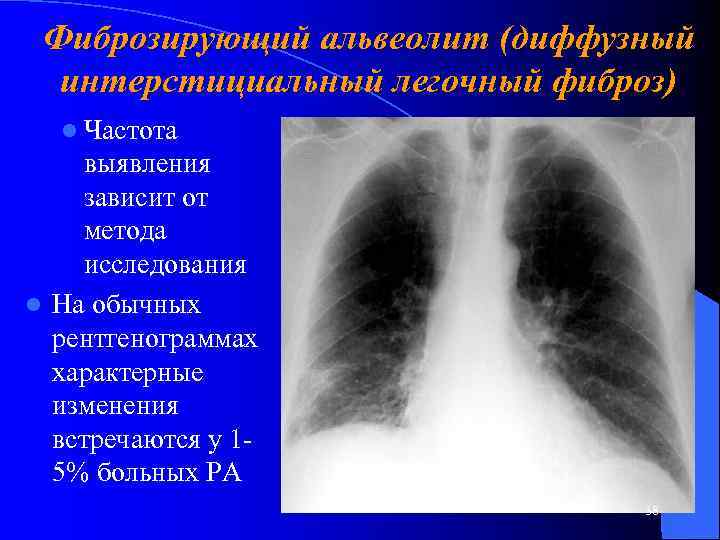
Фиброзирующий альвеолит (диффузный интерстициальный легочный фиброз) l Частота выявления зависит от метода исследования l На обычных рентгенограммах характерные изменения встречаются у 15% больных РА 38
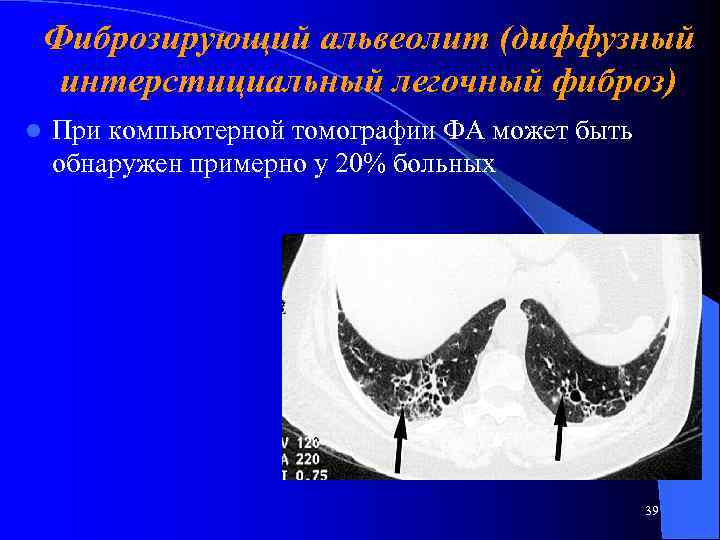
Фиброзирующий альвеолит (диффузный интерстициальный легочный фиброз) l При компьютерной томографии ФА может быть обнаружен примерно у 20% больных 39

Фиброзирующий альвеолит (диффузный интерстициальный легочный фиброз) Клиническая симптоматика l Одышка и кашель примерно с одинаковой частотой встречаются у больных с КТ признаками ФА и без них l Влажные хрипы в нижних отделах легких при ФА выслушиваются достоверно чаще (примерно у половины больных) 40

Перикардит l Частота выявления перикардита при эхокардиографии достигает 30% l Только у 2 -4% больных перикардит сопровождается клинической сомптоматикой и меньше, чем у 0, 5% появляются признаки нарушения кровообращения l В экссудате обычно повышено содержание белка и лактатдегидрогеназы, снижен уровень глюкозы 41

Перикардит l Наиболее частый симптом – тупая или острая боль в грудной клетке l Шум трения перикарда выслушивается у 3040% больных при наличии клинической сомптоматики и сочетается с тахикардией и глухостью тонов сердца l Нарушение кровообращения сопровождается одышкой, периферическими отеками, увеличением печени и асцитом 42

Гломерулонефрит l Это наиболее распространенный вариант почечной патологии при РА l При исследовании биоптатов почек у больных РА с признаками почечной патологии мезангиальный гломерулонефрит выявляется в 35 -60% (амилоидоз – в 20 -30%) l Гломерулонефрит при РА имеет доброкачественное течение и, в отличие от амилоидоза, не приводит к развитию почечной недостаточности 43
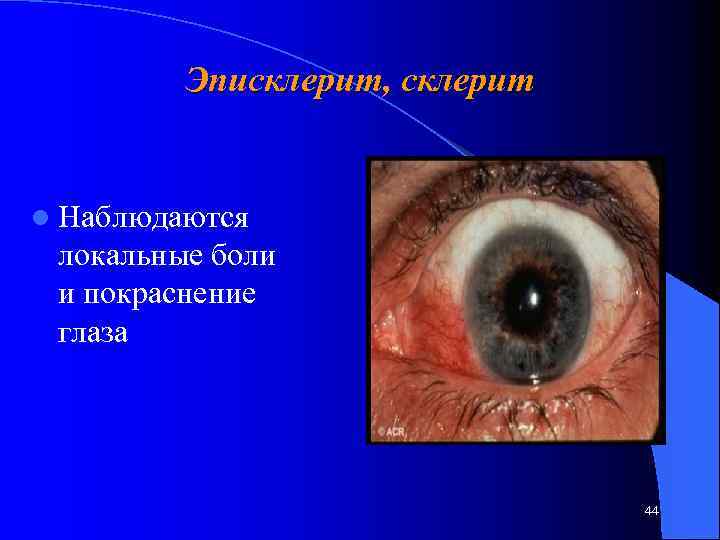
Эписклерит, склерит l Наблюдаются локальные боли и покраснение глаза 44

Синдром Шегрена Характеризуется поражением lслезных желез с развитием сухого кератоконъюнктивита и lслюнных желез по типу паренхиматозного паротита 45

Синдром Шегрена Постоянным клиническим признаком поражения слезных желез при синдроме Шегрена является сухой кератоконъюнктивит, связанный со снижением секреции слезной жидкости. Больные жалуются на ощущения жжения, “царапины” и “песка” в глазах. 46

Синдром Шегрена Поражение слюнных желез сопровождается их увеличением и появлением ксеростомии (сухости во рту). Нередко еще до возникновения этих признаков отмечаются сухость красной каймы губ, заеды, стоматит, увеличение регионарных лимфатических узлов, множественный (чаще пришеечный) кариес зубов. 47

Синдром Фелти l. Представляет собой ассоциированное с РА нарушение кроветворения и, в первую очередь нарушение созревания нейтрофилов при усиленном их разрушении в селезенке l. Основные клинические признаки – резкое снижение числа нейтрофилов, увеличение селезенки, склонность к инфекциям 48

Синдром Фелти Возможные патогенетические механизмы l. Образование антител к гранулоцитарному колониестимулирующему фактору или снижение чувствительности миелоидных клеток к этому цитокину l. Появление CD 8+CD 57+Т лимфоцитов, подавляющих дифференцировку клеток предшественников 49

Основной итог системных нарушений при РА – сокращение продолжительности жизни больных l. Эта избыточная смертность обусловлена главным образом увеличением частоты сердечно-сосудистых заболеваний l. Развивающийся при РА системный воспалительный процесс может индуцировать возникновение ишемической болезни сердца или нарушения мозгового кровообращения 50

l. Системные внесуставные проявления РА являются маркерами генерализации воспалительных изменений l. Присутствие даже одного такого признака достоверно ассоциируется с сокращением продолжительности жизни l. Возникновение сердечно-сосудистых заболеваний у больных РА связано прежде всего с ранним развитием атеросклероза 51

Воспалительные механизмы играют важную роль в патогенезе атеросклероза l. Повышение уровня СРБ даже в пределах тех значений, которые считаются нормальными достоверно ассоциируется с увеличением риска развития в будущем инфаркта миокарда l. Увеличение содержания САА, ИЛ 6, молекул адгезии также определяло повышенный риск возникновения коронарной патологии 52

l. Воспаление может не только способствовать развитию атеросклероза, но и запускать механизмы развития коронарной недостаточности l. Таким пусковым механизмом для инфаркта миокарда может быть образование тромбов в области атеросклеротической бляшки 53
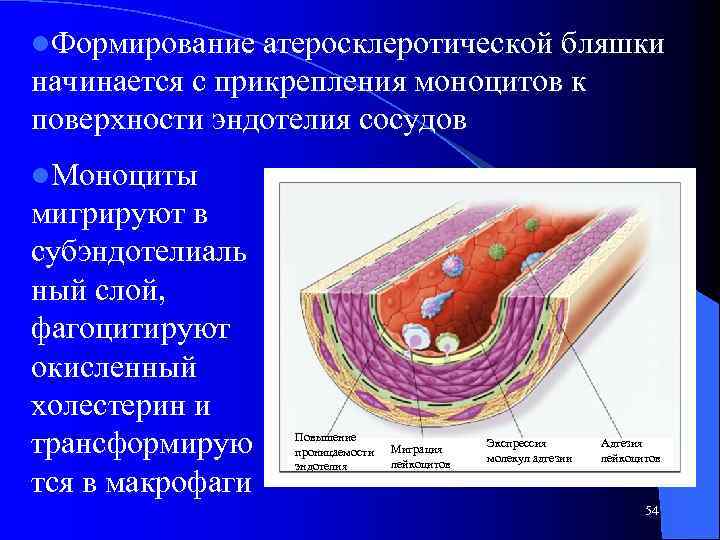
l. Формирование атеросклеротической бляшки начинается с прикрепления моноцитов к поверхности эндотелия сосудов l. Моноциты мигрируют в субэндотелиаль ный слой, фагоцитируют окисленный холестерин и трансформирую тся в макрофаги Повышение проницаемости эндотелия Миграция лейкоцитов Экспрессия молекул адгезии Адгезия лейкоцитов 54
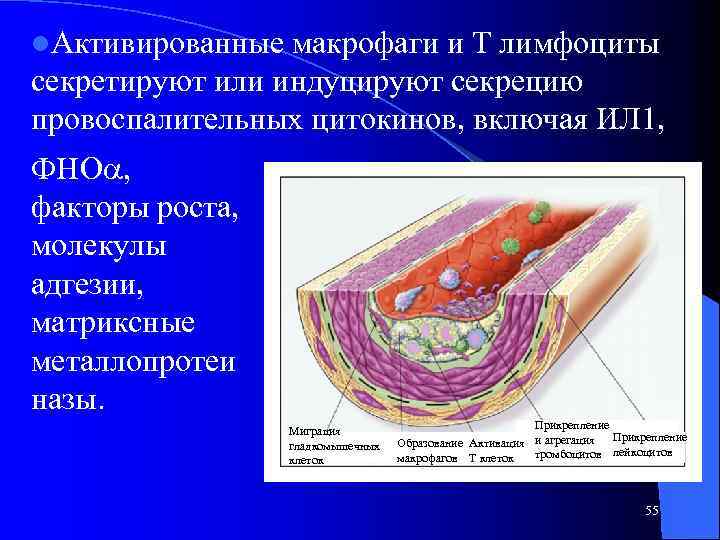
l. Активированные макрофаги и Т лимфоциты секретируют или индуцируют секрецию провоспалительных цитокинов, включая ИЛ 1, ФНО , факторы роста, молекулы адгезии, матриксные металлопротеи назы. Миграция гладкомышечных клеток Прикрепление Образование Активация и агрегация Прикрепление тромбоцитов лейкоцитов макрофагов Т клеток 55

Общие проявления РА l Лихорадка l Анемия l Потеря веса l Атрофия мышц l Остеопороз l Лимфаденопатия l Увеличение печени и селезенки 56

Системные проявления РА l Ревматоидные узлы l Перикардит l Васкулит l Гломерулонефрит l Плеврит l Эписклерит, l Фиброзирующий альвеолит склерит l Синдром Фелти l Синдром Шегрена 57

Хроническое воспаление со временем приводит к формированию стойких необратимых изменений, которые сами по себе, независимо от активности воспаления, могут стать причиной серьезных функциональных ограничений или ухудшения прогноза болезни в целом. Такого рода нарушения представляют собой осложнения РА 58

Осложнения РА l Амилоидоз l Остеонекроз l Вторичный остеоартроз l Тунельные синдромы 59

Амилоидоз l Клиническая симптоматика амилоидоза определяется преимущественной локализацией отложений амилоида. Наиболее часто встречается амилоидоз почек. Первым его клиническим проявлением бывает протеинурия, позднее развивается почечная недостаточность. Амилоидоз желудочно-кишечного тракта возникает реже. Он сопровождается тошнотой, рвотой, анорексией, поносами. Иногда амилоид откладывается в сердце и приводит к развитию сердечной недостаточности. Развитие амилоидоза в целом коррелирует с активностью РА. Активная противоревматическая терапия в ряде случаев способствует уменьшению его симптоматики. Для подтверждения диагноза амилоидоза может быть выполнена биопсия слизистой оболочки желудка, кишечника или подкожной жировой клетчатки. 60

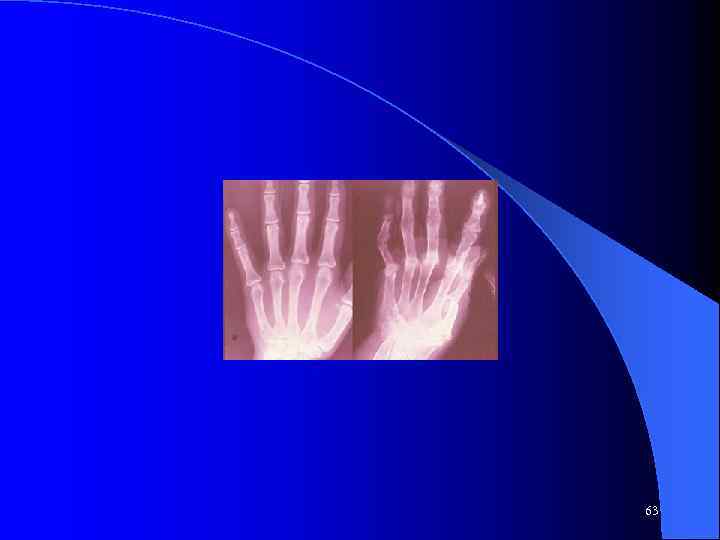
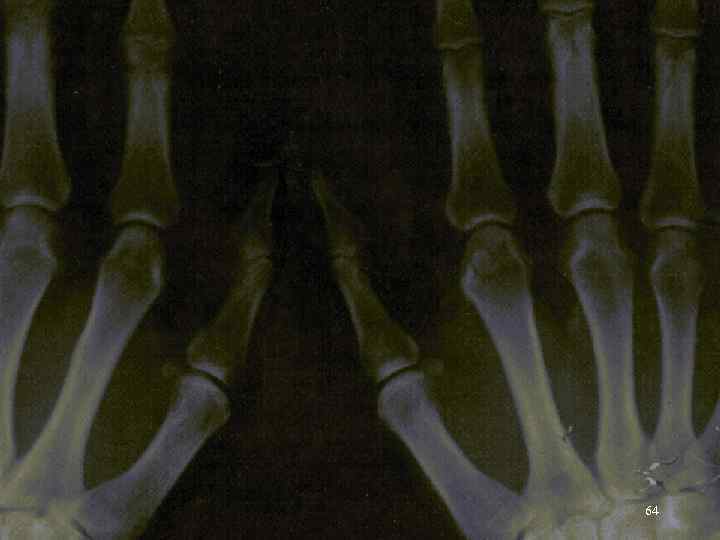
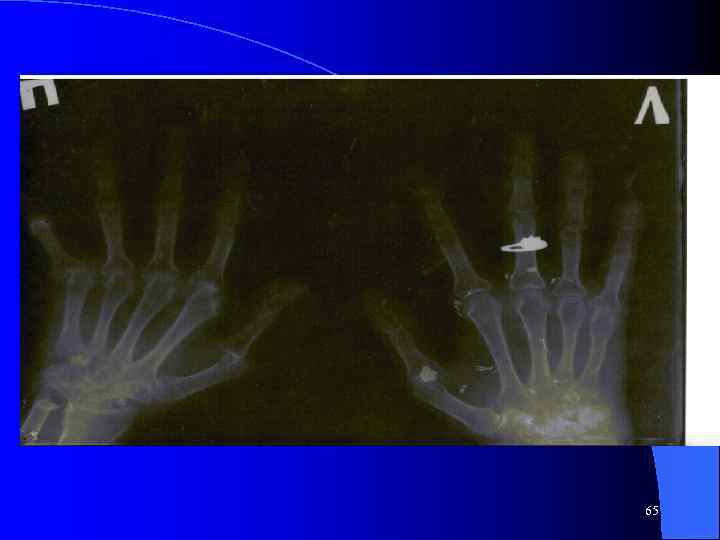
Рентгенологические стадии артрита (по Штейнброкеру) Околосуставной остеопороз и кистовидные просветления II. Незначительное сужение суставной щели единичные эрозии, узуры III. Множественные эрозии ( более 5), выраженное сужение суставной щели, подвывихи. IV. Костный анкилоз + признаки предыдущей стадии. I. 61

Характеристика Стадии I Околосуставной остеопороз, IIa Стадия I + сужение суставных щелей, IIб Ста. IIа + немногочисленные костные эрозии (до 5), III Стадия II б + множественные (более 5) костные эрозии, подвывихи в суставах, IV Стадия III + костный анкилоз 62
63
64
65

Лабораторные тесты Клинический анализ крови. Железодефицитная анемия, лейкоцитоз, тромбоцитоз, ускорение СОЭ. l Острофазовые показатели: СРБ, повышение α 2 и γ- глобулинов, фибриноген и др. l Иммунологические тесты: РФ, анти ЦЦП ( антитела к циклическому цитруллинированному пептиду) АНФ у больных с тяжелым течением и системными проявлениями. l 66

Лабораторные тесты, контролирующие безопасность лечения Клинический анализ крови(лейкоциты, тромбоциты, HB) Уровень электролитов в сыворотке Общий анализ мочи Биохимические исследования: - -печеночные ферменты - креатинин -альбумин - Исследование маркеров вирусов гепатита В, С и ВИЧ - Исследование синовиальной жидкости - Анализ кала на скрытую кровь 67

Под активностью РА обычно понимают выраженность и распространенность воспалительных изменений суставов Основные компоненты суставного статуса • Артрит • Необратимое повреждение суставов (подвывихи, контрактуры, анкилозы, асептический некроз) • Деструктивные изменения 68

• Для определения активности воспаления традиционно регистрируются основные симптомы артрита, такие как припухлость суставов, болезненность их при пальпации, выраженность артралгий • Припухлость фиксируется как общее число припухших, болезненность – как общее число болезненных при пальпации суставов • Интенсивность болевого синдрома определяется в миллиметрах по визуальной аналоговой шкале 69

Интенсивность болевого синдрома определяется в миллиметрах по визуальной аналоговой шкале 0 100 мм 0 шкалы означает отсутствие боли, 100 мм – нестерпимая боль Вертикальной чертой больной отмечает точку, которая соответствует его ощущениям 70

• Больной определяет общую активность (общее состояние здоровья) как воздействие, которое заболевание оказывает на него в целом с учетом всех имеющихся неблагоприятных факторов (включая боли, снижение трудоспособности, уменьшение возможности выполнять какие-то действия в быту и т. д. ) • Врач оценивает общую активность в сравнении с максимально возможной. 0 100 мм 71

• Для более детального изучения этих аспектов применяются и специальные опросники, позволяющие оценить характер функциональных нарушений и снижение качества жизни(HAQ, SF-36 и др. ). 72

73

Наиболее значимые показатели активности РА вошли в базовый набор, разработанный АКР. Он включает • число болезненных при пальпации суставов, • число припухших суставов, • оценку выраженности артралгий, • общую оценку активности заболевания больным, • общую оценку активности заболевания врачом, • определение функции суставов, • лабораторное исследование одного из острофазовых показателей. 74

DAS (disease activity score) – интегральный показатель активности РА. DAS=0, 56 ЧБС+0, 28 ЧПС+0, 70 ln. СОЭ+0, 014 ОСЗ ЧБС – число болезненных суставов, ЧПС – число припухших суставов, СОЭ – скорость оседания эритроцитов, ОСЗ – оценка больным состояния здоровья по ВАШ 75

DAS 28 предусматривает выделение 3 степеней активности: DAS 28>5, 1 – высокая активность DAS 28 3, 2 -5, 1 – умеренная активность DAS 28<3, 2 – низкая активность 76
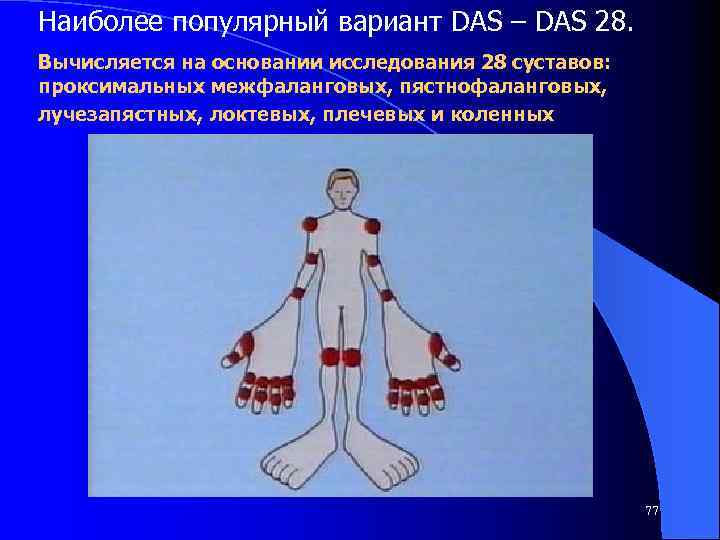
Наиболее популярный вариант DAS – DAS 28. Вычисляется на основании исследования 28 суставов: проксимальных межфаланговых, пястнофаланговых, лучезапястных, локтевых, плечевых и коленных 77

• Наряду с клиническими параметрами при определении состояния больного учитывается выраженность лабораторных показателей активности воспаления. В настоящее время наиболее информативными из них считаются СОЭ и СРБ. 78
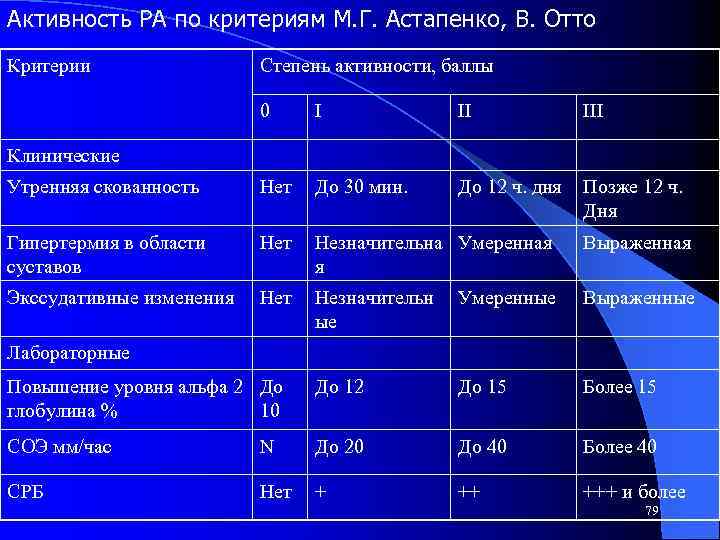
Активность РА по критериям М. Г. Астапенко, В. Отто Критерии Степень активности, баллы 0 I II III Утренняя скованность Нет До 30 мин. До 12 ч. дня Позже 12 ч. Дня Гипертермия в области суставов Нет Незначительна Умеренная я Выраженная Экссудативные изменения Нет Незначительн ые Умеренные Выраженные Повышение уровня альфа 2 До глобулина % 10 До 12 До 15 Более 15 СОЭ мм/час N До 20 До 40 Более 40 СРБ Нет + ++ +++ и более Клинические Лабораторные 79

Функциональные классы I. III. IV. Возможность выполнения нормальной ежедневной нагрузки без ограничения. Выполнение ежедневной привычной нагрузки несмотря на некоторые трудности. Ограничение возможности выполнения привычной ежедневной нагрузки. Невозможность выполнения нормальной ежедневной нагрузки. 80

Критерии диагноза РА 1 Утренняя скованность ≥ 1 часа в течение 6 недель 2 Припухание не менее 3 -х суставов длительностью ≥ 6 недель 3 Артриты лучезапястных, пястно-фаланговых, проксимальных межфалаговых суставов длительностью ≥ 6 недель 4 Симметричный полиартрит длительностью ≥ 6 недель 5 Ревматоидные узелки (РУ). 6 Ревматоидный фактор (РФ 7 Околосуставной остеопороз 81

Диагностические критерии Утренняя скованность ≥ 1 часа в течение 6 недель является клиническим эквивалентом воспаления синовиальной оболочки, однако длительность ее в дебюте РА может варьировать от 20 -30 минут при хроническом начале заболевания до нескольких часов при дебюте болезни с высокой активности воспаления. Около 15% больных вообще не отмечают в дебюте болезни утренней скованности. l Припухлость не менее 3 -х суставов длительностью ≥ 6 недель должна быть зарегистрирована врачом. Может быть при других заболеваниях. l Артриты лучезапястных, пястно-фаланговых, проксимальных межфалаговых суставов длительностью ≥ 6 недель. Наиболее характерная локализация суставного поражения при РА, хотя дебют РА может быть и с симметричного поражения плюснефаланговых и межфаланговых суставов стоп, с моноартрита крупного сустава (коленного или плечевого). l Симметричный полиартрит длительностью ≥ 6 недель. Артриты расположены симметрично и имеют примерно одинаковую степень местной активности, в дебюте может быть одностороннее поражение, особенно при серонегативных вариантах l 82

l. Диагностические критерии РА . Ревматоидные узелки (РУ). Обычно подкожные, по размеру от величины просяного зерна до величины теннисного мяча. Чаще возникают в области сухожилий мышц разгибателей, у локтевого сгиба, бывают периостальные РУ. Специфичны для РА. Встречаются они примерно у 30% больных, нередко появляются на развернутой стадии болезни, когда диагноз уже давно ясен. Отсутствие РУ не противоречит диагнозу РА. l Ревматоидный фактор (РФ). Выявляется у 75 -80% больных РА в течение всего периода болезни. РФ может не выявляться в сыворотке крови в дебюте болезни, а около 15% больных в течение всей болезни остаются серонегативными. l Околосуставной остеопороз. Сужение суставной щели вследствие деградации суставного хряща и появление костной деструкции (эрозии) - появление эрозий в первые 3 месяца болезни 83 бывает у ~ 20% больных, в большинстве случаев эрозии l l

Рабочая классификация ревматоидного артрита (1979): клинико-анатомические формы: ревматоидный моно -, олиго - и полиартрит, РА с системными появлениями, отдельные синдромы, серопозитивный и серонегативный по РФ варианты заболевания степени активности (от 0 до 3) рентгенологическая стадия (I-IV) функциональное состояние больного 84

Варианты начала В большинстве случаев заболевание начинается с полиартрита, реже проявления артрита могут быть выражены умеренно, а преобладают артралгии, утренняя скованность в суставах, ухудшение общего состояния, слабость, похудание, субфебрильная температура, лимфаденопатия, которые могут предшествовать клинически выраженному поражению суставов. 85

Варианты течения течение РА вариабильно по характеру прогрессирования деструкции суставов и внесуставных (системных) проявлений -длительная спонтанная клиническая ремиссия (<10%) -интермитирующее течение (15 -30%): периодически возникающая полная или частичная ремиссия (спонтанная или индуцированная лечением), сменяющаяся обострением с вовлечением в процесс ранее не пораженных суставов -прогрессирующее течение (60 -75%): нарастание деструкции суставов, поражение новых суставов, развитие внесуставных (системных) проявлений -быстро прогрессирующее течение: постоянно высокая активность заболевания, тяжелые внесуставные (системные) проявления (10 -20%) 86

Цели терапии Уменьшение выраженности симптомов артрита и внесуставных проявлений Предотвращение деструкции, нарушений функции и деформации суставов Сохранение (улучшение) качества жизни Достижение ремиссии Увеличение продолжительности жизни (до популяционного уровня) 87

Лечение РА Симптоматические средства: -НПВП l Неселективные l Селективные -Анальгетики l Глюкокортикоиды l Базисные противовоспалительные препараты l -Синтетически l -Биологические l 88

Показания к назначению НПВС l l l Для уменьшения болей в суставах и улучшения качества жизни НПВС не влияют на прогрессирование деструкции суставов Симптоматический эффект выше, чем применении анальгетиков Лечение обязательно должно сочетаться с применением БПВП Можно прерывать терапию при уменьшении болевого синдрома Выбор препарата зависит от переносимости его и наличия факторов риска у пациента 89
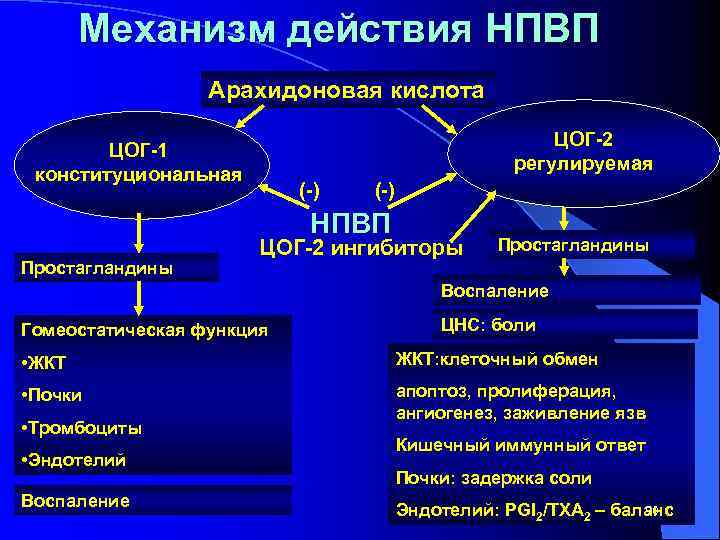
Механизм действия НПВП Арахидоновая кислота ЦОГ-2 регулируемая ЦОГ-1 конституциональная (-) НПВП Простагландины ЦОГ-2 ингибиторы Простагландины Воспаление Гомеостатическая функция ЦНС: боли • ЖКТ: клеточный обмен • Почки апоптоз, пролиферация, ангиогенез, заживление язв • Тромбоциты • Эндотелий Воспаление Кишечный иммунный ответ Почки: задержка соли 90 Эндотелий: РGI 2/ТХА 2 – баланс
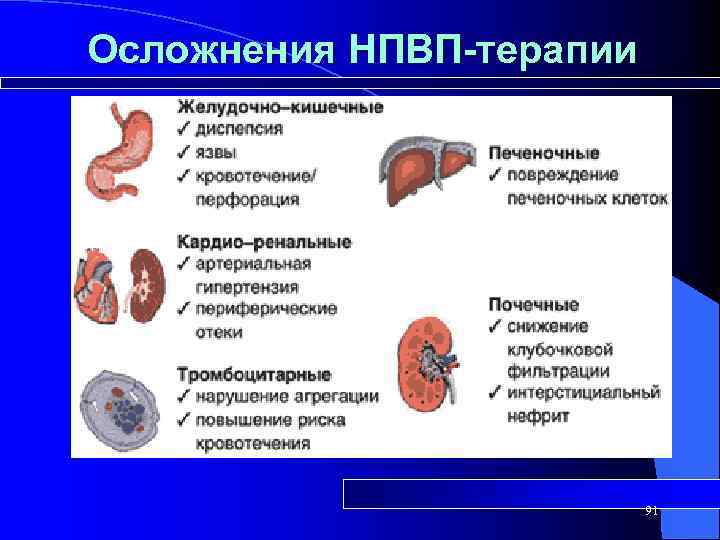
Осложнения НПВП-терапии 91

НПВС с выраженной противовоспалительной активностью Производные салициловой кислоты Ацетилсалициловая кислота (аспирин 3 -4 г) Неацетилированные салицилаты (салициламид 3 -4 г, дифлюнизал (долобид) 1, 5 г *, трилисат 5 г *, дисалицид 4, 5 г *) Оксикамы Пироксикам (роксикам, фелден, эразон 30 мг) * * Теноксикам (тилкотил, теноктил 40 мг) * * * - препараты, для Лорноксикам (ксефокам 12 -16 мг) * которых достаточен Мелоксикам (мовалис 7, 5 -15 мг) * * 2 -разовый прием в Производные фенилуксусной кислоты течение дня; Диклофенак натрия (ортофен, вольтарен, фелоран, диклонат 150 мг) * * - достаточен калия (вольтарен-рапид 150 мг) однократный прием Ацеклофенак (аэртал – 200 мг) * в течение дня Фентиазак (норведан, донорест 900 мг) Лоназалак кальция (ирритен 600 мг) 92

НПВС с выраженной противовоспалительной активностью Производные индолуксусной кислоты Индометацин (метиндол 150 мг) Сулиндак (клинорил 400 мг) * Этодолак (лодин, эльдерин 1200 мг) Производные пропионовой кислоты Ибупрофен (бруфен, мотрин 3200 мг) Фенбуфен (ледерин 900 мг) * Напроксен (напросин 1000 мг) * Натриевая соль напроксена (апранакс 1100 мг) * Кетопрофен (профенид, кнавон, орудис 300 мг) Флурбипрофен (флугалин, фробен 400 мг) Фенопрофен (фенопрон, налфон 3200 мг) Тиапрофеновая кислота (сургам 900 мг) Производные других химических соединений Алкалоны: Набуметон (релифекс 2000 мг) * * Проквуазон (биаризон 900 мг) Сульфонамиды: Нимесулид (нимесил, найз 200 мг) * Целекоксиб (целебрекс 200 -400 мг) * Рофекоксиб 93

НПВС с выраженной противовоспалительной активностью Производные салициловой кислоты Ацетилсалициловая кислота (аспирин 3 -4 г) Неацетилированные салицилаты (салициламид 3 -4 г, дифлюнизал (долобид) 1, 5 г *, трилисат 5 г *, дисалицид 4, 5 г *) Оксикамы Пироксикам (роксикам, фелден, эразон 30 мг) * * Теноксикам (тилкотил, теноктил 40 мг) * * * - препараты, для Лорноксикам (ксефокам 12 -16 мг) * которых достаточен Мелоксикам (мовалис 7, 5 -15 мг) * * 2 -разовый прием в Производные фенилуксусной кислоты течение дня; Диклофенак натрия (ортофен, вольтарен, фелоран, диклонат 150 мг) * * - достаточен калия (вольтарен-рапид 150 мг) однократный прием Ацеклофенак (аэртал – 200 мг) * в течение дня Фентиазак (норведан, донорест 900 мг) Лоназалак кальция (ирритен 600 мг) 94

Классификация НПВС по селективности Селективность в отношении ЦОГ-1 Выраженная Ацетилсалициловая кислота (Аспирин, Аспро) Индометацин (Метиндол) Кетопрофен (Кетонал) Пироксикам (Пирокан, Умеренная Диклофенак (Вольтарен, ортофен) Ибупрофен (Бруфен) Напроксен (Напросин) и др. Эразон) Сулиндак (Клинорил) 95

Классификация НПВС по селективности Примерно равноценное ингибирование ЦОГ-1 и ЦОГ-2 Лорноксикам (Ксефокам) Селективность в отношении ЦОГ-2 Умеренная Этодолак (Эльдерин) Мелоксикам (Мовалис) Нимесулид (Найз, Нимулид) Набуметон Выраженная Ацеклофенак (Аэртал) Целекоксиб (Целебрекс) Рофекоксиб 96
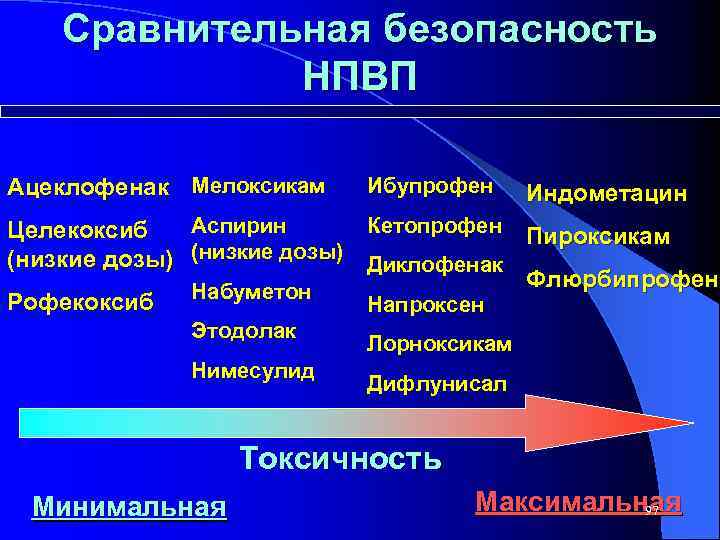
Сравнительная безопасность НПВП Ацеклофенак Мелоксикам Ибупрофен Индометацин Аспирин Кетопрофен Целекоксиб Пироксикам (низкие дозы) Диклофенак Флюрбипрофен Набуметон Рофекоксиб Напроксен Этодолак Нимесулид Лорноксикам Дифлунисал Токсичность Минимальная Максимальная 97

Факторы риска развития побочных эффектов НПВС • Возраст старше 65 лет • Патология ЖКТ в анамнезе (связанная или не связанная с НПВП) • Сопутствующие заболевания (артериальная гипертония, сердечная недостаточность, печеночная и почечная недостаточность • Прием высоких доз НПВП • Сочетанный прием НПВП и üглюкокортикоидов üаспирина üциклоспорина А üнепрямых антикоагулянтов üметотрексата üдругих НПВП 98

Лекарственные средства, используемые для внутрисуставного введения при синовиите Гидрокортизон Кеналог Дипроспан (Флостерон) Метилпреднизолон ацетат (Депомедрол, метипред) 1 ампула содержит 125 мг микрокристаллического гидрокортизона ацетата Водная суспензия, содержащая 40 мг триамсиналона ацетонида В 1 мл содержится 0, 002 бетаметазона в виде динатрия фосфата и 0, 005 бетаметазона в виде дипропионата В 1 мл стерильной водной суспензии содержится 40 мг метилпреднизолона ацетата 99

Лечение НПВС-гастродуоденопатии Одновременное назначение препаратов, защищающих слизистую оболочку желудочно-кишечного тракта : ингибиторы протоновой помпы – омепразол синтетические аналоги простогландина - мизопростол ü Применение селективных НПВС. ü 100

Базисные средства l l l Метотрексат Лефлюномид Гидроксихлорохин Сульфасалазин Соли золота Азатиоприн Пеницилламин Циклофосфамид Циклоспорин Биологические препараты: инфлексимаб, Адалимумаб, ритуксимаб 101

Лечение БПВП -должно начинаться как можно раньше -лечение должно быть максимально активным с изменением (при необходимости) схемы лечения в течение 2 - 4 мес. -при выборе терапии необходимо учитывать факторы риска неблагоприятного прогноза и продолжительность периода между появлением симптомов и началом терапии БПВП - при продолжительности периода более 6 мес. терапия должна быть более активной -при наличии факторов риска препаратом выбора является метотрексат (начальная доза 7. 5 мг/нед. ) с быстрым (в течение примерно 3 -х мес. ) увеличением дозы до 20 -25 мг/нед. 102

Метотрексат Препарат выбора ( «золотой стандарт» ) при «серопозитивном» активном РА По сравнению с другими БПВП обладает наилучшим соотношением эффективность/токсичность - прерывание лечения чаще связано с токсичностью, чем с отсутствием эффекта Основной препарат при проведении комбинированной терапии БПВП Лечение метотрексатом (по сравнению с лечением другими БПВП ассоциируется со снижением риска летальности) 103

Метотрексат l l l Назначают 1 раз в неделю в дозе 7. 5 -25 мг( перорально или внутримышечно) в 2 -3 приема 12 часовым интервалом. Обязательно сочетать с приемом фолиевой кислоты Контролировать: трансаминазы, лейкоциты, креатинин, Избегать в день приема метотрексата получения неселективных НПВС Избегать прием алкоголя и кофеина 104

Лефлюномид По эффективности не уступает сульфасалазину и метотрексату Превосходит метотрексат и сульфасалазин по влиянию на качество жизни пациентов Частота побочных эффектов ниже, чем у других БПВП. Основное показание: недостаточная эффективность или плохая переносимость метотрексата 105

АРАВА (ЛЕФЛУНОМИД) Авентис l l l l -обладает антипролиферативным, иммуномодулйрующим действием. противовоспалительнымси свойствами. Лечение начинают с однократного приема внутрь 100 мг в течение З дней, затем рекомендуют поддерживающую дозу 1 0 -2 Омг ежедневно. Эффект проявляется через 4 -бнедель, может нарастать к 4 -б месяцу. Побочные действия: - повышение АД. - диспептические явления - стоматит - нарастание трансаминаз - гепатит (редко) - головная боль, астения - выпадение волос - аллергические реакции - лейкопения Важно, что активный метаболит лефлуномида выводится в течение 106 1 -4 недель.

Сульфасалазин Эффективность доказана в многочисленных контролируемых исследованиях Важный компонент комбинированной терапии (в первую очередь метотрексатом, лефлюномидом, сульфасалазином) Можно использовать у пациентов, которым противопоказано лечение метотрексатом Побочные эффекты при правильном мониторинге хорошо контролируются наиболее часто побочные реакции развиваются в первые 2 -3 мес. лечения развитие цитопении (и даже агранулоцитоза) может наблюдаться в любой период болезни (необходим гематологический контроль на всем протяжении лечения). 107

Сульфасалазин Доза : 2 г. ( от 1. 5 до 3. 0 г): 1 неделя-500 мг, 2 неделя-1000 мг 3 неделя-1500 мг, 4 неделя-2000 мг Побочные эффекты: сыпь, язвы слизистых, тошнота, рвота, диспепсия, боли в животе, диаррея, головокружение, головная боль, нарушение функции печени, лейкопения, пневмонит- ранние l лекарственная волчанка, гипогаммаглобулинемия, лимфаденопатия l l 108

Аминохинолиновые препараты Уступает по клинической эффективности другим БПВП Не замедляет прогрессирование деструкции суставов Положительно влияет на липидный профиль Хлорохин чаще вызывает побочные эффекты, чем гидроксихлорохин Потенциальные показания для применения: ранняя стадия, низкая активность, отсутствие факторов риска неблагоприятного прогноз, недифференцированный полиартрит при невозможности исключить дебют системного заболевания соединительной ткани. 109

Аминохинолиновые производные l Делагил 250 мг ( 1 -2 т в сутки) l Плаквенил 200 мг (1 -2 т. в сутки) l Побочные действия l Отложение препарата в сетчатке, головокружение, лейкопения, диспептические явления дерматит 110

Парентеральные препараты золота Не уступают по эффективности метотрексату и сульфасалазину Более токсичны, чем большинство БПВП - побочные эффекты могут развиваться в любой период терапии и даже после завершения лечения - необходим тщательный мониторинг. 111

Препарат водорастворимого золота (Тауредон) l l l Препарат второго ряда. Используется при неэффективности сульфасалазина, метотрексата, аравы Дозирование: пробная доза 10 мг в 1 нед Во 2 - 20 мг, с 3 -50 мг 1 раз в неделю-8 -12 мес, при стабилизаци состояния, дозу уменьшают вдвое или увеличивают интервалы между инъекциями Побочные действия: нефропатия, дерматит, стоматит, эозинофилия, тромбоцитопения, нейтропения, лимфопения, редко-панцитопения Холестатическая желтуха, энтероколит Энцефалорпатия, поражение глаз 112

Азатиоприн, D-пеницилламин, циклофосфамид, хлорамбуцил Применяются редко в первую очередь из-за побочных эффектов и отсутствия достоверных данных о влиянии на прогрессирование поражения суставов. Потенциальное показание: неэффективность других БПВП (в первую очередь метотрексата, лефлюномида и инфликсимаба) или противопоказания к их назначению 113

l Циклоспорин А l Рекомендуется применять при неэффективности других БПВП. l - высокая частота побочных эффектов l высокая частота нежелательных лекарственных взаимодействий 114

Инфликсимаб (химерные моноклональные антитела к фактору некроза опухоли (ФНО)- Применяется в комбинации с метотрексатом при его недостаточной эффективности , реже с другими БПВП. Эффективен у пациентов с недостаточным «ответом» на метотрексат при «раннем» и «позднем» РА Эффект развивается быстрее, чем на фоне лечения другими БПВП Более эффективен, чем пульс терапия метилпреднизолоном Относительно безопасен у носителей вируса гепатита С Не следует применять у носителей инфекции вирусом гепатита В Побочные эффекты, требующие прерывания лечения, возникают реже, чем на фоне лечения другими БПВП 115

Активность (варианты) Низкая ( «легкий» ): DAS< 2. 4 Клинико-лабораторная характеристика: артральгии припухлость/болезненность менее 5 суставов отсутствие внесуставных проявлений отсутствие (или низкие титры>< 1: 80) РФ отсутствие анти-ЦЦП нормальный или умеренно повышенный уровень СОЭ и СРБ отсутствие эрозий в мелких суставах кистей и стоп Рекомендации Стандартные НПВП в полных противовоспалительных дозах (при отсутствии факторов риска) Ингибиторы ЦОГ-2 (при наличии факторов риска) Гидроксихлорохин или сульфасалазин (при более выраженных признаках активности) Внутрисуставное введение глюкокортикоидов (при 116

НПВП в полных противовоспалительных дозах DAS>3. 7 (при отсутствии факторов рисака) Клинико-лабораторная Ингибиторы ЦОГ-2 (при наличии характеристика факторов риска) артрит более 20 суставов Метотрексат быстрое нарушение Комбинированная терапия метотрексат+сульфасалазин функции суставов стойкое значительное + гидроксихлорохин метотрексат+циклоспорин А стойкое увеличение СОЭ и - метотрексат+инфликсимаб СРБ Внутрисуставное введение высокие титры РФ глюкокортикоидов (при необходимости) анти-ЦБ внесуставные проявления Системное назначение низких доз глюкокортикоидов (при необходимости) Высокая ( «тяжелый» ): 117

ПРЕПАРАТ МИШЕНЬ СТАТУС CTLA 4 -Ig. G (abatacept) Блокада костимуляции Тлимфоцитов III фаза Растворимый р75 рецептор ФНО Fc. Ig. G (Enbrel) СD 20 Подавляет активность Влимфоцитов II/III фаза Рецепторный антагонист ИЛ-1 (Anakinra) «Провоспалительный» цитокин Разрешен к применению в клинической практике Ингибитор ИЛ-1 конвертирующего фермента (Pralnacasan) «Провоспалительный» цитокин I/II фаза испытаний Антагонист хемокинов CCR 1 «Провоспалительный» цитокин I/II фаза Ингибитор р38 митоген активированной протеинкиназы (VX 745) Подавляет синтез ФНО, ИЛ 1, ИЛ-6 и другие компоненты воспаления I/II фаза испытаний Ингибиторы ангиогенеза Преклинические испытания Растворимый рецептор сосудистого эндотелиального фактора роста-Fc фрагмент Ig. G 118

Гидроксихлорохин Метотрексат Лефлюномид Азатиоприн Д-пеницилламин Соли золота Циклоспорин А • Одномоментная комбинированная терапия Метотрексат+сульфасалазин Метотрексат+гидроксихлорохин Метотрексат+сульфасалазин+ гидроксихлорохин Метотрексат+лефлюномид • Последовательная комбинированная терапия (step-up) Метоторексат+инфликсимаб Метотрексат+циклоспорин А Метотрексат+сульфасалазин Метотрексат+гидроксихлорохин Метотрексат+сульфасалазин+ гидроксихлорохин 119

антитела к ФНО- в клинической практике у больных РА. l Первым препаратом такого типа оказался инфликсимаб (ремикейд), в настоящее время широко используемый в ревматологии. Он представляет собой химерное моноклональное антитело к ФНО- , состоящее на 75% из человеческого белка и на 25% – из мышиного. Вариабельная часть молекулы, включающая область связывания с антигеном (т. е. с ФНО- ), состоит именно из мышиного белка. Инфликсимаб с высокой специфичностью блокирует ФНО- - как циркулирующий, так и с фиксированный на клеточных мембранах. 120

l Наиболее крупным испытанием инфликсимаба было длительное многоцентровое двойное слепое исследование, получившее название ATTRACT (от английского Anti-TNF Trial in Rheumatoid Arthritis with Concomitant Therapy). Оно включало 428 больных активным и плохо поддававшимся терапии РА, продолжавших лечиться метотрексатом без удовлетворительного эффекта /6/. Пациенты на фоне постоянного приема метотрексата получали внутривенные введения инфликсимаба 3 мг/кг или 10 мг/кг либо плацебо в сроки 0, 2 и 6 недель, а затем каждые 4 или 8 недель в течение года. 121

l В 2004 году были отдельно проанализированы также результаты двухлетнего назначения инфликсимаба и метотрексата в сопоставлении с монотерапией метотрексатом среди больных, включенных в исследование ATTRACT и имевших «ранний» РА (длительность заболевания не более 3 лет). Оказалось, что эрозирование эпифизов и сужение суставных щелей при сочетании инфликсимаба и метотрексата у этих больных по сравнению с пациентами, получавшими только метотрексат, тормозилось особенно существенно. Эти данные обосновывают раннее назначение ФНО -блокирующих препаратов у больных РА, поскольку оно может предотвратить деструкцию суставов и тем самым надолго сохранить их функцию 122

Рекомендации по применению инфликсимаба l l l l Лечение проводится под контролем врача-ревматолога, имеющего опыт диагностики и лечения РА Внутривенные инфузии в дозе 3 мг/кг внутривенно, продолжительность инфузии – 2 ч. Через 2 и 6 нед. после первого введения назначаются дополнительные инфузии по 3 мг/кг каждая, затем введения повторяются каждые 8 нед. При не эффективности увеличить вводимую дозу препарата или сократить промежутки времени между инъекциями Необходимо наблюдение пациентов не менее 1 -2 ч после инъекции для выявления посттрансфузионных побочных эффектов; должно быть доступно реанимационное оборудование. Повторное назначение Инфликсимаб через 2 --4 года после предшествующей инъекции может приводить к реакциям гиперчувствительности замедленного типа Степень риска при назначении повторных инъекций через временной интервал от 15 нед до 2 лет неизвестна, поэтому повторные инъекции через 15 нед и более не рекомендуются. 123

Локальная (внутрисуставная) терапия l l l Основные положения Применяется для подавления артрита в начале болезни или обострений синовита в одном или нескольких суставах, улучшения функции суставов. Приводит только к временному улучшению Влияния на прогрессирование деструкции суставов не доказано. Рекомендации Не применять при невозможности исключить сопутствующую инфекцию. Повторные инъекции в один и тот же сустав не чаще 3 раз в год Использовать стерильную технику Промывать сустав перед введением препаратов Исключить нагрузку на сустав в течение 24 часов после инъекции 10 Никогда не вводить глюкокортикоиды в протезированный сустав У пациентов, принимающих антикоагулянты введение НПВП проводить с особой осторожностью 124

Глюкокортикоиды l l l Основные положения Глюкокортикоиды более эффективны, чем НПВП и в некоторых случаях потенцируют действие БПВП, в отношении замедления прогрессирования деструкции суставов Соотношение эффективность/стоимость глюкокортикоидов лучше, чем НПВП При отсутствии особых показаний, доза глюкокортикоидов не должна превышать 10 мг/сут (в пересчете на преднизолон) Следует применять только в комбинации с БПВП Большинство побочных эффектов являются неизбежным последствием глюкокортикоидной терапии – чаще развиваются при длительном приеме высоких доз глюкокортикоидов – некоторые побочные эффекты развиваются реже, чем при лечении НПВП и БПВП (например, тяжелое поражение желудочно-кишечного тракта) – возможна профилактика и лечения некоторых побочных эффектов (например, глюкокортикоидного остеопороза) l Рутинное использование глюкокортикоидов при РА не рекомендуется. Назначение глюкокортикоидов при РА должно проводится только врачом-ревматологом. 125

Показания для назначения низких доз глюкокортикоидов l l l Подавление воспаления суставов до начала действия БПВП ( «bridge» - терапия) Подавление воспаления суставов при обострении заболевания или развития осложнений терапии БПВП Неэффективность НПВП и БПВП Противопоказания к назначению НПВП (например, у лиц пожилого возраста с «язвенным» анамнезом и/или нарушением функции почек) Достижение ремиссии при некоторых вариантах РА (например, при «серонегативном» РА у лиц пожилого возраста, напоминающем ревматическую полимиалгию) 126
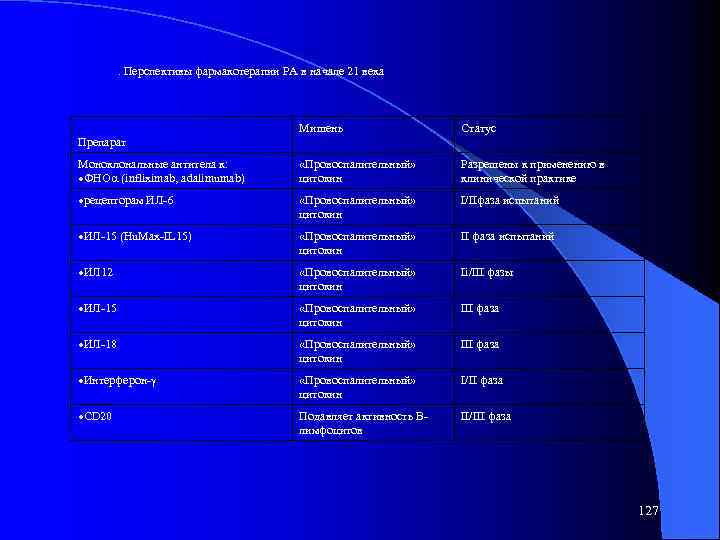
. Перспективы фармакотерапии РА в начале 21 века Мишень Статус Моноклональные антитела к: ФНО (infliximab, adalimumab) «Провоспалительный» цитокин Разрешены к применению в клинической практике рецепторам ИЛ-6 «Провоспалительный» цитокин I/IIфаза испытаний ИЛ-15 (Hu. Max-IL 15) «Провоспалительный» цитокин II фаза испытаний ИЛ 12 «Провоспалительный» цитокин Ii/III фазы ИЛ-15 «Провоспалительный» цитокин III фаза ИЛ-18 «Провоспалительный» цитокин III фаза Интерферон- «Провоспалительный» цитокин I/II фаза СD 20 Подавляет активность Влимфоцитов II/III фаза Препарат 127
Лекция РА.ppt