Ревмат_артрит.ppt
- Количество слайдов: 40
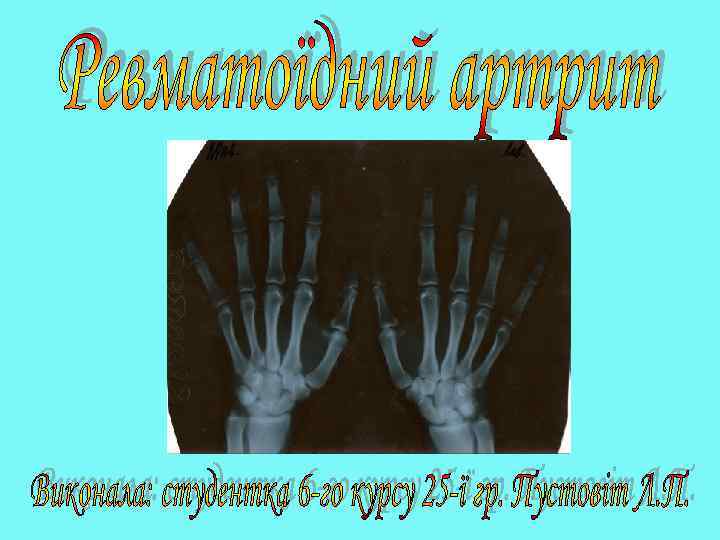
 Ревматоїдний артрит (РА) – хронічне аутоімунне системне запальне захворювання сполучної тканини з переважним ураженням суглобів по типу ерозивно-деструктивного прогресуючого поліартриту, з розвитком наступної деформації суглобів та анкілозів. Захворювання досить розповсюджене і зустрічається у середньому в 1% населення.
Ревматоїдний артрит (РА) – хронічне аутоімунне системне запальне захворювання сполучної тканини з переважним ураженням суглобів по типу ерозивно-деструктивного прогресуючого поліартриту, з розвитком наступної деформації суглобів та анкілозів. Захворювання досить розповсюджене і зустрічається у середньому в 1% населення.
 Етіологія захворювання не встановлена. У розвитку захворювання має значення вплив навколишніх факторів і спадковості, що реалізується на рівні імунної системи. У цих випадках має значення: 1) роль генетичних чинників; 2) інфекційні агенти (вірус Епштейна-Барра, який локалізується в В-лімфоцитах і має здатність порушувати синтез імуноглобулінів); 3) переохолодження, травми суглобів, холодний і вологий клімат.
Етіологія захворювання не встановлена. У розвитку захворювання має значення вплив навколишніх факторів і спадковості, що реалізується на рівні імунної системи. У цих випадках має значення: 1) роль генетичних чинників; 2) інфекційні агенти (вірус Епштейна-Барра, який локалізується в В-лімфоцитах і має здатність порушувати синтез імуноглобулінів); 3) переохолодження, травми суглобів, холодний і вологий клімат.
 Патогенез. Основою патогенезу РА вважають розвиток імунопатологічних реакцій, виникненню яких сприяє дефіцит Т-супресорної функції лімфоцитів. Етіологічний чинник захворювання пошкоджує синовіальну оболонку суглобів з розвитком імунної реакції і наступним виділенням на антиген антитіл — ревматоїдних факторів до Fc-фрагменту Ig. G. При цьому утворюються імунні комплекси, котрі фагоцитуються нейтрофілами та макрофагами синовіальної оболонки суглоба. У розвитку РА велике значення має гіперпродукція цитокінів TNFa тощо, простогландинів, кінінів, протеолітичних мікросомальних ферментів, лізосомальної гідролази, які спричиняють деструкцію суглоба. Безпосередньою причиною основних проявів ревматоїдного артриту (деградації хряща і кістки) є інфільтрація тканини хряща трансформованими пухлиноподібними синовіальними фібробластами.
Патогенез. Основою патогенезу РА вважають розвиток імунопатологічних реакцій, виникненню яких сприяє дефіцит Т-супресорної функції лімфоцитів. Етіологічний чинник захворювання пошкоджує синовіальну оболонку суглобів з розвитком імунної реакції і наступним виділенням на антиген антитіл — ревматоїдних факторів до Fc-фрагменту Ig. G. При цьому утворюються імунні комплекси, котрі фагоцитуються нейтрофілами та макрофагами синовіальної оболонки суглоба. У розвитку РА велике значення має гіперпродукція цитокінів TNFa тощо, простогландинів, кінінів, протеолітичних мікросомальних ферментів, лізосомальної гідролази, які спричиняють деструкцію суглоба. Безпосередньою причиною основних проявів ревматоїдного артриту (деградації хряща і кістки) є інфільтрація тканини хряща трансформованими пухлиноподібними синовіальними фібробластами.
 Робоча класифікація і номенклатура РА 1. Клініко-анатомічна форма 1. 1. Ревматоїдний артрит, поліартрит, олігоартрит, моноартрит 1. 2. Системні прояви: ревматоїдні вузлики, ішемічна полінеиропатія, дигітальний артеріїт, склерит, полісерозит, хронічні виразки гомілок, синдром Рейно, лімфаденопатія, синдром Фелті і Шегрена 1. 3. Синдром Стилла у дорослих 1. 4. Ювенільний ревматоїдний артрит 2. Імунологічна характеристика: — серопозитивний; — серонегативний 3. Перебіг: — без помітного прогресування; — повільно прогресуючий; — швидко прогресуючий
Робоча класифікація і номенклатура РА 1. Клініко-анатомічна форма 1. 1. Ревматоїдний артрит, поліартрит, олігоартрит, моноартрит 1. 2. Системні прояви: ревматоїдні вузлики, ішемічна полінеиропатія, дигітальний артеріїт, склерит, полісерозит, хронічні виразки гомілок, синдром Рейно, лімфаденопатія, синдром Фелті і Шегрена 1. 3. Синдром Стилла у дорослих 1. 4. Ювенільний ревматоїдний артрит 2. Імунологічна характеристика: — серопозитивний; — серонегативний 3. Перебіг: — без помітного прогресування; — повільно прогресуючий; — швидко прогресуючий
 4. Ступінь активності: І — мінімальний II — середній III — високий 0 — ремісія 5. Рентгенологічна стадія: I — білясуглобовий остеопороз II — остеопороз + звуження суглобової щілини (можуть бути поодинокі узури) III — остеопороз + звуження суглобової щілини + множинні узури IV — остеопороз + звуження суглобової щілини + множинні узури + кістковий анкілоз 6. Функціональний стан опорно-рухового апарату Професійна працездатність: I ст. — збережена, обмежена II ст. — втрачена III ст. — втрачена здатність до самообслуговування
4. Ступінь активності: І — мінімальний II — середній III — високий 0 — ремісія 5. Рентгенологічна стадія: I — білясуглобовий остеопороз II — остеопороз + звуження суглобової щілини (можуть бути поодинокі узури) III — остеопороз + звуження суглобової щілини + множинні узури IV — остеопороз + звуження суглобової щілини + множинні узури + кістковий анкілоз 6. Функціональний стан опорно-рухового апарату Професійна працездатність: I ст. — збережена, обмежена II ст. — втрачена III ст. — втрачена здатність до самообслуговування
 Класифікація ревматоїдного артриту І. Клініко-імунологічна характеристика 1. Серопозитивний ревматоїдний артрит: — Поліартрит, олігоартрит, моноартрит — Ревматоїдний васкуліт (дигітальний артеріїт, хронічні виразки шкіри, синдром Рейно тощо) — Ревматоїдні вузлики — Полінеиропатія — Ревматоїдна хвороба легень (альвеоліт, ревматоїдна легеня) — Синдром Фелті 2. Серонегативний ревматоїдний артрит — Поліартрит, олігоартрит, моноартрит — Синдром Стилла у дорослих II. Ступінь активності 0 — ремісія 1 — низький 2 — середній 3 — високий
Класифікація ревматоїдного артриту І. Клініко-імунологічна характеристика 1. Серопозитивний ревматоїдний артрит: — Поліартрит, олігоартрит, моноартрит — Ревматоїдний васкуліт (дигітальний артеріїт, хронічні виразки шкіри, синдром Рейно тощо) — Ревматоїдні вузлики — Полінеиропатія — Ревматоїдна хвороба легень (альвеоліт, ревматоїдна легеня) — Синдром Фелті 2. Серонегативний ревматоїдний артрит — Поліартрит, олігоартрит, моноартрит — Синдром Стилла у дорослих II. Ступінь активності 0 — ремісія 1 — низький 2 — середній 3 — високий
 III. Рентгенологічна стадія I — навколосуглобовий остеопороз II — остеопороз + звуження суглобової щілини, поодинокі узури III — те саме + множинні узури, можуть бути підвивихи IV — те саме + анкілози IV. Втрата функціональної активності 1 ступінь — життєво важливі маніпуляції виконуються без утруднень 2 ступінь — з утрудненнями 3 ступінь — зі сторонньою допомогою
III. Рентгенологічна стадія I — навколосуглобовий остеопороз II — остеопороз + звуження суглобової щілини, поодинокі узури III — те саме + множинні узури, можуть бути підвивихи IV — те саме + анкілози IV. Втрата функціональної активності 1 ступінь — життєво важливі маніпуляції виконуються без утруднень 2 ступінь — з утрудненнями 3 ступінь — зі сторонньою допомогою
 Рубрикація ревматоїдного артриту згідно МКХ-10 М 05 Серопозитивний ревматоїдний артрит М 05. 0 Синдром Фелті М 05. 1 Ревматоїдна хвороба легень М 05. 2 Ревматоїдний васкуліт М 05. 3 Ревматоїдний артрит із залученням інших органів і систем М 05. 8 Інші серопозитивні форми М 05. 9 Серопозитивний ревматоїдний артрит, неуточнений М 06 Інші ревматоїдні артрити М 06. 0 Серонегативний ревматоїдний артрит М 06. 1 Синдром Стилла дорослих М 06. 2 Ревматоїдний бурсит М 06. 3 Ревматоїдний вузол М 06. 8 Запальна поліартропатія М 06. 9 Ревматоїдний артрит, неуточнений
Рубрикація ревматоїдного артриту згідно МКХ-10 М 05 Серопозитивний ревматоїдний артрит М 05. 0 Синдром Фелті М 05. 1 Ревматоїдна хвороба легень М 05. 2 Ревматоїдний васкуліт М 05. 3 Ревматоїдний артрит із залученням інших органів і систем М 05. 8 Інші серопозитивні форми М 05. 9 Серопозитивний ревматоїдний артрит, неуточнений М 06 Інші ревматоїдні артрити М 06. 0 Серонегативний ревматоїдний артрит М 06. 1 Синдром Стилла дорослих М 06. 2 Ревматоїдний бурсит М 06. 3 Ревматоїдний вузол М 06. 8 Запальна поліартропатія М 06. 9 Ревматоїдний артрит, неуточнений
 Приклади формулювання діагнозу: 1. Ревматоїдний артрит, поліартрит, серопозитивний, повільно прогресуючий, активна фаза, активність II, клінікорентгенологічна стадія II, ФНС II. 2. Ревматоїдний артрит, поліартрит з системним ураженням ретикулоендотеліальної системи (анемія), м'язів (атрофія м'язів китиць), серця (ревматоїдний кардит), нирок (вогнищевий гломерулонефрит), серопозитивний, швидко прогресуючий перебіг, активна фаза, активність III, клінікорентгенологічна стадія III, ФНСII.
Приклади формулювання діагнозу: 1. Ревматоїдний артрит, поліартрит, серопозитивний, повільно прогресуючий, активна фаза, активність II, клінікорентгенологічна стадія II, ФНС II. 2. Ревматоїдний артрит, поліартрит з системним ураженням ретикулоендотеліальної системи (анемія), м'язів (атрофія м'язів китиць), серця (ревматоїдний кардит), нирок (вогнищевий гломерулонефрит), серопозитивний, швидко прогресуючий перебіг, активна фаза, активність III, клінікорентгенологічна стадія III, ФНСII.
 Стандарти діагностики ревматоїдного артриту I. Клінічні критерії діагностики: 1) ранкова скутість протягом 1 год і більше; 2) артрит трьох і більше суглобових зон протягом 6 тиж. і більше; 3) артрит суглобів п'ястей протягом 6 тиж. і більше; 4) симетричний артрит протягом 6 тиж. і більше; 5) ревматоїдні вузлики під шкірою на розгинальних поверхнях кінцівок або навколо суглобових областей; 6) згинальні контрактури або анкілозування суглобів: — «ласти моржа» — відхилення І—IV пальців у п'ястковофалангових суглобах у ліктьовий бік; — «лебедина шия» — згинальна контрактура п'ястковофалангових суглобів, перерозгинання у проксимальних міжфалангових суглобах та розгинання дистальних; — «бутоньєрка» — стійке згинання проксимальних міжфалангових суглобів та розгинання дистальних
Стандарти діагностики ревматоїдного артриту I. Клінічні критерії діагностики: 1) ранкова скутість протягом 1 год і більше; 2) артрит трьох і більше суглобових зон протягом 6 тиж. і більше; 3) артрит суглобів п'ястей протягом 6 тиж. і більше; 4) симетричний артрит протягом 6 тиж. і більше; 5) ревматоїдні вузлики під шкірою на розгинальних поверхнях кінцівок або навколо суглобових областей; 6) згинальні контрактури або анкілозування суглобів: — «ласти моржа» — відхилення І—IV пальців у п'ястковофалангових суглобах у ліктьовий бік; — «лебедина шия» — згинальна контрактура п'ястковофалангових суглобів, перерозгинання у проксимальних міжфалангових суглобах та розгинання дистальних; — «бутоньєрка» — стійке згинання проксимальних міжфалангових суглобів та розгинання дистальних
 II. Рентгенологічні критерії діагностики: I ст. — білясуглобовий остеопороз, відсутність деструктивних змін; II ст. — білясуглобовий остеопороз з незначною деструкцією субхондральної кістки; незначне звуження суглобових щілин, поодинокі узури; III ст. — білясуглобовий остеопороз з ознаками деструкції хряща і кістки; виражене звуження суглобових щілин, множинні узури; підвивихи; девіація кісток; IV ст. — зміни, характерні для III стадії, разом з анкілозом III. Лабораторні критерії діагностики: 1) лейкоцитоз, підвищення ШОЕ, нормохромна чи гіпохромна анемія; 2) диспротеїнемія, гіпоальбумінемія, збільшення у- та а 2 -глобулінів і вмісту фібриногену; 3) ревматоїдний фактор (реакція Ваалер-Роуза перевищує 1: 32, латекс-тест — 1: 40), збільшення антинуклеарного фактора (в 40%), збільшення антитіл до циклічного цитрулінірованого пептиду; 4) збільшення вмісту Ig. G; Ig. M; Ig. A, зниження Т-лімфоцитів, зокрема Т-супресорів
II. Рентгенологічні критерії діагностики: I ст. — білясуглобовий остеопороз, відсутність деструктивних змін; II ст. — білясуглобовий остеопороз з незначною деструкцією субхондральної кістки; незначне звуження суглобових щілин, поодинокі узури; III ст. — білясуглобовий остеопороз з ознаками деструкції хряща і кістки; виражене звуження суглобових щілин, множинні узури; підвивихи; девіація кісток; IV ст. — зміни, характерні для III стадії, разом з анкілозом III. Лабораторні критерії діагностики: 1) лейкоцитоз, підвищення ШОЕ, нормохромна чи гіпохромна анемія; 2) диспротеїнемія, гіпоальбумінемія, збільшення у- та а 2 -глобулінів і вмісту фібриногену; 3) ревматоїдний фактор (реакція Ваалер-Роуза перевищує 1: 32, латекс-тест — 1: 40), збільшення антинуклеарного фактора (в 40%), збільшення антитіл до циклічного цитрулінірованого пептиду; 4) збільшення вмісту Ig. G; Ig. M; Ig. A, зниження Т-лімфоцитів, зокрема Т-супресорів
![Переглянуті діагностичні критерії ревматоїдного артриту [Американська ревматологічна асоціація, ACR, 1987] 1. Ранкова скутість упродовж Переглянуті діагностичні критерії ревматоїдного артриту [Американська ревматологічна асоціація, ACR, 1987] 1. Ранкова скутість упродовж](https://present5.com/presentation/96625956_42316604/image-13.jpg) Переглянуті діагностичні критерії ревматоїдного артриту [Американська ревматологічна асоціація, ACR, 1987] 1. Ранкова скутість упродовж 1 год. і більше 2. Припухлість трьох і більше суглобів 3. Артрит (припухлість променевоп'ястних, п'ястно-фалангових і проксимальних міжфалангових суглобів) 4. Симетричний артрит Одночасне втягнення в патологічний процес одних і тих же суглобових зон з обох сторін тіла 5. Ревматоїдні вузлики Підшкірні вузлики на виступаючих ділянках кісток, розгинальних поверхнях або периартеріальних тканинах 6. Позитивний серологічний тест на ревматоїдний фактор, виявлення аномальної кількості ревматоїдного фактора в сироватці крові будь-яким методом, при якому позитивний результат у контрольній групі здорових людей складає < 5% 7. Рентгенологічні зміни у вигляді ерозій та/або периартикулярної остеопенії в суглобах кисті та/або зап'ястка
Переглянуті діагностичні критерії ревматоїдного артриту [Американська ревматологічна асоціація, ACR, 1987] 1. Ранкова скутість упродовж 1 год. і більше 2. Припухлість трьох і більше суглобів 3. Артрит (припухлість променевоп'ястних, п'ястно-фалангових і проксимальних міжфалангових суглобів) 4. Симетричний артрит Одночасне втягнення в патологічний процес одних і тих же суглобових зон з обох сторін тіла 5. Ревматоїдні вузлики Підшкірні вузлики на виступаючих ділянках кісток, розгинальних поверхнях або периартеріальних тканинах 6. Позитивний серологічний тест на ревматоїдний фактор, виявлення аномальної кількості ревматоїдного фактора в сироватці крові будь-яким методом, при якому позитивний результат у контрольній групі здорових людей складає < 5% 7. Рентгенологічні зміни у вигляді ерозій та/або периартикулярної остеопенії в суглобах кисті та/або зап'ястка
 При наявності 4 і більше із 7 перерахованих критеріїв можна поставити діагноз ревматоїдного артриту. Клінічними ознаками, що дозволяють припустити ранній ревматоїдний артрит, є: — наявність не менше 3 -х припухлих суглобів; — симетричне ураження п'ястно-фалангових та плюсно-фалангових суглобів; — позитивний тест «стискання» ; — ранкова скутість більше ЗО хв; — ШОЕ більше 25 мм/год. При РА часто виникають предиктори резистентності до лікування, до яких належать: швидко прогресуючий перебіг захворювання (висока ІІ -ІІІ активність запального процесу з утворенням кісткових ерозій, деформації суглобів, ураження серця, легень, печінки, нирок), розвиток анемії, диспротеїнемії, анкілозів суглобів; поєднання ревматоїдного артриту з іншими тяжкими захворюваннями внутрішніх органів (вади серця, цукровий діабет, хронічні обструктивні захворювання легень).
При наявності 4 і більше із 7 перерахованих критеріїв можна поставити діагноз ревматоїдного артриту. Клінічними ознаками, що дозволяють припустити ранній ревматоїдний артрит, є: — наявність не менше 3 -х припухлих суглобів; — симетричне ураження п'ястно-фалангових та плюсно-фалангових суглобів; — позитивний тест «стискання» ; — ранкова скутість більше ЗО хв; — ШОЕ більше 25 мм/год. При РА часто виникають предиктори резистентності до лікування, до яких належать: швидко прогресуючий перебіг захворювання (висока ІІ -ІІІ активність запального процесу з утворенням кісткових ерозій, деформації суглобів, ураження серця, легень, печінки, нирок), розвиток анемії, диспротеїнемії, анкілозів суглобів; поєднання ревматоїдного артриту з іншими тяжкими захворюваннями внутрішніх органів (вади серця, цукровий діабет, хронічні обструктивні захворювання легень).
 До факторів ризику резистентності до лікування РА також належать: — часті рецидиви захворювання, висока активність запального процесу, важке і прогресуюче ураження суглобів III—IV рентгенологічної стадії з порушенням функцій суглобів II—III ступеня; — ураження нирок — амілоїдоз нирок, вогнищевий гломерулонефрит (мембранозний та мембранозно-проліферативний) та пієлонефрит, особливо з розвитком ХНН; — ураження серця — ревматоїдний кардит з формуванням вади серця, кардіомегалія, важке порушення ритму, СН; — ураження легень — хронічне обструктивне захворювання легень з частими рецидивами, можливий вогнищевий фіброзний альвеоліт з розвитком легеневої недостатності; — ураження шлунково-кишкового тракту з розвитком амілоїдозу печінки, кишечника; — ураження системи крові з виникненням важкої анемії, геморагічного синдрому.
До факторів ризику резистентності до лікування РА також належать: — часті рецидиви захворювання, висока активність запального процесу, важке і прогресуюче ураження суглобів III—IV рентгенологічної стадії з порушенням функцій суглобів II—III ступеня; — ураження нирок — амілоїдоз нирок, вогнищевий гломерулонефрит (мембранозний та мембранозно-проліферативний) та пієлонефрит, особливо з розвитком ХНН; — ураження серця — ревматоїдний кардит з формуванням вади серця, кардіомегалія, важке порушення ритму, СН; — ураження легень — хронічне обструктивне захворювання легень з частими рецидивами, можливий вогнищевий фіброзний альвеоліт з розвитком легеневої недостатності; — ураження шлунково-кишкового тракту з розвитком амілоїдозу печінки, кишечника; — ураження системи крові з виникненням важкої анемії, геморагічного синдрому.
 Прогноз. Прогностично несприятливими факторами у дебюті РА є: • високий титр ревматоїдного фактору, висока ШОЕ, виявлена anti-CCP; • велика кількість уражених суглобів; • наявність системних проявів (ревматоїдні вузлики, синдром Шегрена, склерит та епісклерит, ревматоїдна хвороба легень, системний васкуліт, синдром Фелті). Лікування ревматоїдного артриту можна звести до: 1) боротьби з запальним процесом; 2) боротьби з імунними зрушеннями; 3) боротьби з болем; 4) боротьби з інфекцією; 5) психотерапії; 6) відновлення втраченої функції опорно-рухового апарату (реабілітація). Усього 15 років тому назад препаратами вибору на ранніх стадіях РА були НПЗП, а при швидко прогресуючих формах — глюкокортикостероїди. Однак згідно з рекомендаціями доказової медицини на ранніх стадіях захворювання більш суттєво сповільнює прогресування імуномодулятор метотрексат.
Прогноз. Прогностично несприятливими факторами у дебюті РА є: • високий титр ревматоїдного фактору, висока ШОЕ, виявлена anti-CCP; • велика кількість уражених суглобів; • наявність системних проявів (ревматоїдні вузлики, синдром Шегрена, склерит та епісклерит, ревматоїдна хвороба легень, системний васкуліт, синдром Фелті). Лікування ревматоїдного артриту можна звести до: 1) боротьби з запальним процесом; 2) боротьби з імунними зрушеннями; 3) боротьби з болем; 4) боротьби з інфекцією; 5) психотерапії; 6) відновлення втраченої функції опорно-рухового апарату (реабілітація). Усього 15 років тому назад препаратами вибору на ранніх стадіях РА були НПЗП, а при швидко прогресуючих формах — глюкокортикостероїди. Однак згідно з рекомендаціями доказової медицини на ранніх стадіях захворювання більш суттєво сповільнює прогресування імуномодулятор метотрексат.
 Стандарти лікування ревматоїдного артриту Крок 1 Протизапальна терапія: 1. НПЗП диклофенак натрію — 75 -150 мг/добу 2. НПЗП кеторолака трометамін (кеторол) по 30 мг/добу перорально, 30 мг в/м 3. Селективні інгібітори ЦОГ-2 німесулід — 100 мг/добу чи мелоксикам (моваліс) — 7, 5 -15 мг/добу 4. Високоселективний інгібітор ЦОГ-2 целекоксиб (целедрекс) — 400 мг/добу
Стандарти лікування ревматоїдного артриту Крок 1 Протизапальна терапія: 1. НПЗП диклофенак натрію — 75 -150 мг/добу 2. НПЗП кеторолака трометамін (кеторол) по 30 мг/добу перорально, 30 мг в/м 3. Селективні інгібітори ЦОГ-2 німесулід — 100 мг/добу чи мелоксикам (моваліс) — 7, 5 -15 мг/добу 4. Високоселективний інгібітор ЦОГ-2 целекоксиб (целедрекс) — 400 мг/добу
 Механізм дії НПЗП Пригнічують активність циклооксигенази. Вони є селективні (пригнічують активність ЦОГ 2) і неселективні (пригнічують активність ЦОГ 1 і ЦОГ 2) ЦОГ 2 бере участь у синтезі запальних простогландинів. ЦОГ 1 відповідає за синтез простаноїдів (простагландини, простацикліни, тромбоксан А 2), які беруть участь у регуляції фізіологічних функцій організма (гастропротекції, агрегації тромбоцитів, стану ниркового кровотоку). Анальгетичний, жарознижуючий та протизапальний ефекти НПЗП обумовлені інгібуванням ЦОГ 2, тоді як побічні дії (ульцерогенна дія, розвиток геморагічного синдрому, бронхоспазму, обумовлені інгібуванням ЦОГ 1). Протипокази: індивідуальна непереносимість, виразкова хвороба шлунка та дванадцятипалої кишки, лейкопенія, важке ураження нирок, перший триместр вагітності, лактація.
Механізм дії НПЗП Пригнічують активність циклооксигенази. Вони є селективні (пригнічують активність ЦОГ 2) і неселективні (пригнічують активність ЦОГ 1 і ЦОГ 2) ЦОГ 2 бере участь у синтезі запальних простогландинів. ЦОГ 1 відповідає за синтез простаноїдів (простагландини, простацикліни, тромбоксан А 2), які беруть участь у регуляції фізіологічних функцій організма (гастропротекції, агрегації тромбоцитів, стану ниркового кровотоку). Анальгетичний, жарознижуючий та протизапальний ефекти НПЗП обумовлені інгібуванням ЦОГ 2, тоді як побічні дії (ульцерогенна дія, розвиток геморагічного синдрому, бронхоспазму, обумовлені інгібуванням ЦОГ 1). Протипокази: індивідуальна непереносимість, виразкова хвороба шлунка та дванадцятипалої кишки, лейкопенія, важке ураження нирок, перший триместр вагітності, лактація.
 Класифікація НПЗП - Селективні *целекоксиб *рофекоксиб *мелоксикам *німесулід - Неселективні *диклофенак *індометацин *ібупрофен *напроксен
Класифікація НПЗП - Селективні *целекоксиб *рофекоксиб *мелоксикам *німесулід - Неселективні *диклофенак *індометацин *ібупрофен *напроксен
 Крок 2 Базисна терапія є основною, за допомогою якої можна зупинити або сповільнити активність запального процесу в суглобах і порушення їх функції, що дозволяє знизити дозу НПЗП й глюкокортикостероїдів. 1. Імунодепресанти-цитостатики: — метотрексат (найбільш ефективний в базисній терапії) — 7, 5 -15 мг/ тиж. перорально або в/м впродовж 2 -4 міс; — азатіоприн (імуран) по 1 -3 мг/кг, підтримуюча доза — 50 мг/добу протягом 2— 3 міс; — циклофосфамід по 100 -150 мг/добу 3 тиж. , потім по 12, 5 -75 мг/добу; — новий активний метаболіт лефлуномід (арава) у дозі 100 мг/добу 3 дні, потім — 20 мг/добу упродовж 4 -6 міс (конкурує за ефективністю з метотрексатом); — Д-пініциламін (купреніл) по 300 мг/добу впродовж 2 -3 міс. (рідко застосовують через токсичнуї дію) 2. Сульфаніламіди (сульфасалазин чи салазопіридазин) — призначають спочатку по 2 г/добу, а потім — 1 г/добу впродовж 2 -3 міс 3. Преднізолон — по 1 мг/кг упродовж 2 -3 міс. перорально, кеналог 40 мг внутрішньосуглобово
Крок 2 Базисна терапія є основною, за допомогою якої можна зупинити або сповільнити активність запального процесу в суглобах і порушення їх функції, що дозволяє знизити дозу НПЗП й глюкокортикостероїдів. 1. Імунодепресанти-цитостатики: — метотрексат (найбільш ефективний в базисній терапії) — 7, 5 -15 мг/ тиж. перорально або в/м впродовж 2 -4 міс; — азатіоприн (імуран) по 1 -3 мг/кг, підтримуюча доза — 50 мг/добу протягом 2— 3 міс; — циклофосфамід по 100 -150 мг/добу 3 тиж. , потім по 12, 5 -75 мг/добу; — новий активний метаболіт лефлуномід (арава) у дозі 100 мг/добу 3 дні, потім — 20 мг/добу упродовж 4 -6 міс (конкурує за ефективністю з метотрексатом); — Д-пініциламін (купреніл) по 300 мг/добу впродовж 2 -3 міс. (рідко застосовують через токсичнуї дію) 2. Сульфаніламіди (сульфасалазин чи салазопіридазин) — призначають спочатку по 2 г/добу, а потім — 1 г/добу впродовж 2 -3 міс 3. Преднізолон — по 1 мг/кг упродовж 2 -3 міс. перорально, кеналог 40 мг внутрішньосуглобово
 Клінічна фармакологія базисних препаратів 1. Імунодепресанти-цитостатики Механізм дії: - гальмування гуморальної та клітинної ланок імунітету - гальмування аутоімунних реакцій - інгібування продукції антитіл та імунних комплексів - стабілізують лізосомальних мембран та безпосередній протизапальний ефект. Найбільш поширеним імунодепресантом, що застосовується в лікуванні РА, є метотрексат. Він високоефективний, добре переноситься хворими, не має канцерогенного ефекту. Але при його застосуванні на перше місце виходять ураження печінки, розвиток інфекцій та тератогенний ефект препарату. D-пеніциламін (купреніл, металкаптаза, артамін, депен, троловол). Пригнічує синтез колагену і нормалізує співвідношення між його розчинною та нерозчинною фракціями, гальмує процес дозрівання колагену. Препарат володіє імунодепресантним ефектом, що полягає у гальмуванні функції В-лімфоцитів, Т-лімфоцитів-хелперів, взаємодії моноцитів та лімфоцитів за рахунок експресії на поверхні макрофагів антигенів локусу DR системи HLA. Підвищує активність супероксиддисмутази, що веде до зменшення загальної кількості вільних радикалів кисню, приймає участь у реакціях сульфгідрильнодисульфідного обміну. Знижує рівень патологічних макроглобулінів, зокрема ревматоїдного фактора, руйнуючи його, активує дисоціацію імунних комплексів.
Клінічна фармакологія базисних препаратів 1. Імунодепресанти-цитостатики Механізм дії: - гальмування гуморальної та клітинної ланок імунітету - гальмування аутоімунних реакцій - інгібування продукції антитіл та імунних комплексів - стабілізують лізосомальних мембран та безпосередній протизапальний ефект. Найбільш поширеним імунодепресантом, що застосовується в лікуванні РА, є метотрексат. Він високоефективний, добре переноситься хворими, не має канцерогенного ефекту. Але при його застосуванні на перше місце виходять ураження печінки, розвиток інфекцій та тератогенний ефект препарату. D-пеніциламін (купреніл, металкаптаза, артамін, депен, троловол). Пригнічує синтез колагену і нормалізує співвідношення між його розчинною та нерозчинною фракціями, гальмує процес дозрівання колагену. Препарат володіє імунодепресантним ефектом, що полягає у гальмуванні функції В-лімфоцитів, Т-лімфоцитів-хелперів, взаємодії моноцитів та лімфоцитів за рахунок експресії на поверхні макрофагів антигенів локусу DR системи HLA. Підвищує активність супероксиддисмутази, що веде до зменшення загальної кількості вільних радикалів кисню, приймає участь у реакціях сульфгідрильнодисульфідного обміну. Знижує рівень патологічних макроглобулінів, зокрема ревматоїдного фактора, руйнуючи його, активує дисоціацію імунних комплексів.
 2. Сульфаніламіди (сульфасалазин, чи салазопіридазин) Механізм дії: - володіють помірним протизапальним та імунодепресивним ефектами. - гальмують синтез прозапальних простагландинів та лейкотрієнів - пригнічують проліферативну активність фібробластів. Основний фармакологічний ефект цієї групи пов’язаний із наявністю сірки у складі препаратів (саме сірка перешкоджає дисульфідним зв’язкам в білкових молекулах і тим самим пригнічує утворення антитіл, зокрема ревматоїдного фактора).
2. Сульфаніламіди (сульфасалазин, чи салазопіридазин) Механізм дії: - володіють помірним протизапальним та імунодепресивним ефектами. - гальмують синтез прозапальних простагландинів та лейкотрієнів - пригнічують проліферативну активність фібробластів. Основний фармакологічний ефект цієї групи пов’язаний із наявністю сірки у складі препаратів (саме сірка перешкоджає дисульфідним зв’язкам в білкових молекулах і тим самим пригнічує утворення антитіл, зокрема ревматоїдного фактора).
 3. Глюкокортикостероїди Механізм дії: - протизапальна дія внаслідок порушення синтезу ПГ, ЛТ і цитокінів, зменшення проникності капілярів. - імуносупресорна дія, яка полягає у пригніченні клітинного імунітету, аутоімунних реакцій, зменшенні активності Т-лімфоцитів, макрофагів, еозинофілів. - ГКС затримують в організмі іони натрію та води внаслідок збільшення реабсорбції в дистальних відділах ниркових канальців; активно виводять іони калію. - зменшують всмоктування іонів кальцію з їжею, зменшують вмість кальцію в кістковій тканині (остепороз), збільшують ескрецію з сечею. - впливають на ліпідний обмін: перерозподіляють жирову тканину (збільшують відкладення жиру в області обличчя, шиї, плечового поясу, живота), спричиняють гіперхолестеринемію. - впливають на вуглеводний обмін (збільшують рівень цукру в крові, стимулюють глюконеогенез в печінці). - впливають на білковий обмін (стимулюють анаболізм в печінці та катаболізм в інших тканинах, зменшують кількість глобулінів в плазмі крові). - впливають на ССС (збільшують АТ).
3. Глюкокортикостероїди Механізм дії: - протизапальна дія внаслідок порушення синтезу ПГ, ЛТ і цитокінів, зменшення проникності капілярів. - імуносупресорна дія, яка полягає у пригніченні клітинного імунітету, аутоімунних реакцій, зменшенні активності Т-лімфоцитів, макрофагів, еозинофілів. - ГКС затримують в організмі іони натрію та води внаслідок збільшення реабсорбції в дистальних відділах ниркових канальців; активно виводять іони калію. - зменшують всмоктування іонів кальцію з їжею, зменшують вмість кальцію в кістковій тканині (остепороз), збільшують ескрецію з сечею. - впливають на ліпідний обмін: перерозподіляють жирову тканину (збільшують відкладення жиру в області обличчя, шиї, плечового поясу, живота), спричиняють гіперхолестеринемію. - впливають на вуглеводний обмін (збільшують рівень цукру в крові, стимулюють глюконеогенез в печінці). - впливають на білковий обмін (стимулюють анаболізм в печінці та катаболізм в інших тканинах, зменшують кількість глобулінів в плазмі крові). - впливають на ССС (збільшують АТ).
 Крок 3 Комбінована терапія НПЗП: — амінохінолінові препарати; — глюкокортикостероїди; — імунодепресанти; — антибіотики та імуностимулятори; — коректори метаболізму кісткової та хрящової тканини; — простагландини (вазопростан); — монокланальні антитіла (Ремікейд) Крок 4 Базисні препарати + еферентні методи лікування: — базисні препарати + плазмаферез; — базисні препарати + лімфоцитоферез; — базисні препарати + імуносорбція
Крок 3 Комбінована терапія НПЗП: — амінохінолінові препарати; — глюкокортикостероїди; — імунодепресанти; — антибіотики та імуностимулятори; — коректори метаболізму кісткової та хрящової тканини; — простагландини (вазопростан); — монокланальні антитіла (Ремікейд) Крок 4 Базисні препарати + еферентні методи лікування: — базисні препарати + плазмаферез; — базисні препарати + лімфоцитоферез; — базисні препарати + імуносорбція
 Крок 5 Локальна терапія — кеналог-40 чи медрол вводять 1 раз в 3 -4 тиж. у дозі 20 -80 мг; — гідрокортизон по 50 -125 мг — у крупні суглоби, 25 -50 мг — у середні, 5 -10 мг — у дрібні суглоби. На курс лікування проводять 4 -5 ін'єкцій з інтервалами 5 -7 днів; — дипроспан, флостерон по 1 мл в крупні суглоби (3 -4 введення); — аплікації мазевих форм на основі НПЗП; — фізіотерапевтичниі методи
Крок 5 Локальна терапія — кеналог-40 чи медрол вводять 1 раз в 3 -4 тиж. у дозі 20 -80 мг; — гідрокортизон по 50 -125 мг — у крупні суглоби, 25 -50 мг — у середні, 5 -10 мг — у дрібні суглоби. На курс лікування проводять 4 -5 ін'єкцій з інтервалами 5 -7 днів; — дипроспан, флостерон по 1 мл в крупні суглоби (3 -4 введення); — аплікації мазевих форм на основі НПЗП; — фізіотерапевтичниі методи
 Основні принципи базисної терапії при ревматоїдному артриті: 1. При високій активності РА призначають глюкокортикостероїди + цитостатики або НПЗП + інфліксимаб. 2. Хворим з низькою активністю призначають амінохінолонові препарати в комбінації з препаратами системної ензимотерапії (вобензим). 3. Базисну терапію призначають відразу після встановлення діагнозу РА. 4. Базисні препарати обов'язково комбінують з НПЗП. 5. При недостатній ефективності базисних препаратів їх комбінують з іншими (або замінюють). 6. При досягненні клінічного ефекту базисної терапії її продовжують в індивідуально підтримуючій дозі довгостроково, поки зберігається ефект, за умови задовільної переносимості.
Основні принципи базисної терапії при ревматоїдному артриті: 1. При високій активності РА призначають глюкокортикостероїди + цитостатики або НПЗП + інфліксимаб. 2. Хворим з низькою активністю призначають амінохінолонові препарати в комбінації з препаратами системної ензимотерапії (вобензим). 3. Базисну терапію призначають відразу після встановлення діагнозу РА. 4. Базисні препарати обов'язково комбінують з НПЗП. 5. При недостатній ефективності базисних препаратів їх комбінують з іншими (або замінюють). 6. При досягненні клінічного ефекту базисної терапії її продовжують в індивідуально підтримуючій дозі довгостроково, поки зберігається ефект, за умови задовільної переносимості.
 Практичні рекомендації щодо застосування метотрексату при ревматоїдному артриті 1. Стартова доза метотрексату повинна бути не менше 10 мг/тиж. у залежності від активності процесу та індивідуальної переносимості 2. При неадекватній відповіді на метотрексат дозу потрібно підвищувати через 6 -тижневі періоди до 20 мг/тиж. у залежності від переносимості 3. Терапію метотрексатом потрібно розпочинати з перорального застосування. Перехід на в/м та п/ш введення доцільно проводити у пацієнтів, що погано виконують режим лікування з неадекватною ефективністю або побічними реакціями з боку органів травлення 4. Немає доказів на користь того, що доцільно міняти дозування метотрексату, якщо одночасно пацієнт отримує ФНП
Практичні рекомендації щодо застосування метотрексату при ревматоїдному артриті 1. Стартова доза метотрексату повинна бути не менше 10 мг/тиж. у залежності від активності процесу та індивідуальної переносимості 2. При неадекватній відповіді на метотрексат дозу потрібно підвищувати через 6 -тижневі періоди до 20 мг/тиж. у залежності від переносимості 3. Терапію метотрексатом потрібно розпочинати з перорального застосування. Перехід на в/м та п/ш введення доцільно проводити у пацієнтів, що погано виконують режим лікування з неадекватною ефективністю або побічними реакціями з боку органів травлення 4. Немає доказів на користь того, що доцільно міняти дозування метотрексату, якщо одночасно пацієнт отримує ФНП
 5. Обов'язкові дослідження перед початком терапії метотрексатом: загальний аналіз крові, рівні сироваткових трансаміназ, сироватковий креатинін з розрахунком кліренсу креатиніну та рентгенографія грудної клітки. Допоміжно рекомендуються такі тести: серологічне тестування на гепатит В і С, сироватковий альбумін, функціональні легеневі проби з визначенням дифузної здатності по CO у пацієнтів з респіраторними захворюваннями в анамнезі або симптомами захворювань дихальної системи 6. Обов'язкові дослідження для моніторингу терапії метотрексатом: загальний аналіз крові, сироваткові трансамінази і визначення креатиніну як мінімум 1 раз на місяць протягом 3 міс, потім кожні 4 -12 міс 7. Слід регулярно давати допоміжні фолати в мінімальній дозі 5 мг фолієвої кислоти 1 раз на тиждень через певний час після прийому метотрексату 8. У випадку виникнення симптомів з боку дихальної системи, можливо, пов'язано з токсичною дією метотрексата, препарат необхідно відмінити та оцінити тяжкість симптоматики
5. Обов'язкові дослідження перед початком терапії метотрексатом: загальний аналіз крові, рівні сироваткових трансаміназ, сироватковий креатинін з розрахунком кліренсу креатиніну та рентгенографія грудної клітки. Допоміжно рекомендуються такі тести: серологічне тестування на гепатит В і С, сироватковий альбумін, функціональні легеневі проби з визначенням дифузної здатності по CO у пацієнтів з респіраторними захворюваннями в анамнезі або симптомами захворювань дихальної системи 6. Обов'язкові дослідження для моніторингу терапії метотрексатом: загальний аналіз крові, сироваткові трансамінази і визначення креатиніну як мінімум 1 раз на місяць протягом 3 міс, потім кожні 4 -12 міс 7. Слід регулярно давати допоміжні фолати в мінімальній дозі 5 мг фолієвої кислоти 1 раз на тиждень через певний час після прийому метотрексату 8. У випадку виникнення симптомів з боку дихальної системи, можливо, пов'язано з токсичною дією метотрексата, препарат необхідно відмінити та оцінити тяжкість симптоматики
 Висновки щодо застосування метотроксату у пацієнтів з ревматичним артритом 1. Метотрексат є ефективним, надійним препаратом, з раннім початком дії у порівнянні з іншими базисними препаратами. 2. Метотрексат — найкращий із базисних препаратів при ревматоїдному артриті, він добре поєднується з іншими лікарськими засобами. 3. Цей препарат має низький ризик токсичної дії і забезпечує зниження ризику кардіоваскулярних порушень. 4. Він характеризується високою економічною ефективністю у порівнянні з біопрепаратами. 5. Застосування шприца Методжект з метотрексатом полегшує працю медичних працівників, термін зберігання препарату в такій формі складає 2 роки і випускається в усіх традиційних дозуваннях. 6. Метотрексат можна призначати внутрішньовенно, внутрішньом'язово, підшкірно.
Висновки щодо застосування метотроксату у пацієнтів з ревматичним артритом 1. Метотрексат є ефективним, надійним препаратом, з раннім початком дії у порівнянні з іншими базисними препаратами. 2. Метотрексат — найкращий із базисних препаратів при ревматоїдному артриті, він добре поєднується з іншими лікарськими засобами. 3. Цей препарат має низький ризик токсичної дії і забезпечує зниження ризику кардіоваскулярних порушень. 4. Він характеризується високою економічною ефективністю у порівнянні з біопрепаратами. 5. Застосування шприца Методжект з метотрексатом полегшує працю медичних працівників, термін зберігання препарату в такій формі складає 2 роки і випускається в усіх традиційних дозуваннях. 6. Метотрексат можна призначати внутрішньовенно, внутрішньом'язово, підшкірно.
 Базисні протизапальні препарати нового покоління для лікування ревматоїдного артриту Препарат Термін дії Загальноприйнята доза Інфліксимаб + метотрексат Від декількох днів до 4 міс 3 -10 мг/кг кожні 8 тиж. Etanersept Від декількох днів до 12 тиж. 25 мг п/ш 2 рази на тиж. Anakinra Від декількох днів до 10 тиж. 100 мг п/ш 1 раз на день Імуноадсорбція за допомогою білка А стафілокока 3 міс. Щотижнево до 12 міс. Міноциклін 1 -3 міс. 100 мг 2 рази на день
Базисні протизапальні препарати нового покоління для лікування ревматоїдного артриту Препарат Термін дії Загальноприйнята доза Інфліксимаб + метотрексат Від декількох днів до 4 міс 3 -10 мг/кг кожні 8 тиж. Etanersept Від декількох днів до 12 тиж. 25 мг п/ш 2 рази на тиж. Anakinra Від декількох днів до 10 тиж. 100 мг п/ш 1 раз на день Імуноадсорбція за допомогою білка А стафілокока 3 міс. Щотижнево до 12 міс. Міноциклін 1 -3 міс. 100 мг 2 рази на день
 Диференційоване лікування ревматоїдного артриту в залежності від ступеня активності Ступінь активності I легкий II помірний Високий (тяжкий) Лікування ревматоїдного артриту 1. Стандартні НПЗП (при відсутності факторів ризику з боку шлунка та кишечника) 2. Інгібітори ЦОГ-2 (при наявності факторів ризику з боку захворювань шлунка та кишечника) 3. Гідроксихлорохін чи сульфасалазин (при більш виражених ознаках активності) 4. Внутрішньосуглобове введення глюкокортикостероїдів (за необхідністю) 1. НПЗП у повних протизапальних дозах 2. Метотрексат 3. Лефлуномід (при протипоказаннях застосування метотрексату) 4. Гідроксихлорохін + сульфасалазин При неефективності 1. Замінити НПЗП 2. Внутрішньосуглобове введення глюкокортикостероїдів 3. Системне призначення глюкокортикостероїдів 1. НПЗП 2. Метотрексат 3. Комбінована терапія: — метотрексат + сульфасалазин + гідроксихлорохін; — метотрексат + циклоспорин А; — метотрексат + інфліксимаб
Диференційоване лікування ревматоїдного артриту в залежності від ступеня активності Ступінь активності I легкий II помірний Високий (тяжкий) Лікування ревматоїдного артриту 1. Стандартні НПЗП (при відсутності факторів ризику з боку шлунка та кишечника) 2. Інгібітори ЦОГ-2 (при наявності факторів ризику з боку захворювань шлунка та кишечника) 3. Гідроксихлорохін чи сульфасалазин (при більш виражених ознаках активності) 4. Внутрішньосуглобове введення глюкокортикостероїдів (за необхідністю) 1. НПЗП у повних протизапальних дозах 2. Метотрексат 3. Лефлуномід (при протипоказаннях застосування метотрексату) 4. Гідроксихлорохін + сульфасалазин При неефективності 1. Замінити НПЗП 2. Внутрішньосуглобове введення глюкокортикостероїдів 3. Системне призначення глюкокортикостероїдів 1. НПЗП 2. Метотрексат 3. Комбінована терапія: — метотрексат + сульфасалазин + гідроксихлорохін; — метотрексат + циклоспорин А; — метотрексат + інфліксимаб
 Стандарти лікування резистентної форми ревматоїдного артриту Крок 1 Раннє (не пізніше 3 -х місяців від початку захворювання) агресивне лікування базисними препаратами Крок 2 Комбіноване застосування базисних препаратів при прогресивному перебігу захворювання: — метотрексат (7, 5 мг/тиж. ) + лефлуномід (10 -20 мг/день); — метотрексат (7, 5 мг/тиж. ) + сульфасалазин (1 -2 г/добу); — метотрексат (7, 5 мг/тиж. ) + плаквеніл (400 мг/добу); — сульфасалазин (2 г/добу) + Д-пеніциламін (500 мг/ добу); — метотрексат (5 мг/тиж. ) + ауранофін (6 мг/добу); — метотрексат (10 -15 мг/тиж) + інфліксимаб (3 мг/8 ти ж. ); — метотрексат (10 -15 мг/тиж. )+ етанерцепт (25 мг/2 рази на тиждень); — препарат золота кризанол (25 мг/добу) + плаквеніл (400 мг/добу); — цитостатики + преднізолон (1 мг/кг м. т. )
Стандарти лікування резистентної форми ревматоїдного артриту Крок 1 Раннє (не пізніше 3 -х місяців від початку захворювання) агресивне лікування базисними препаратами Крок 2 Комбіноване застосування базисних препаратів при прогресивному перебігу захворювання: — метотрексат (7, 5 мг/тиж. ) + лефлуномід (10 -20 мг/день); — метотрексат (7, 5 мг/тиж. ) + сульфасалазин (1 -2 г/добу); — метотрексат (7, 5 мг/тиж. ) + плаквеніл (400 мг/добу); — сульфасалазин (2 г/добу) + Д-пеніциламін (500 мг/ добу); — метотрексат (5 мг/тиж. ) + ауранофін (6 мг/добу); — метотрексат (10 -15 мг/тиж) + інфліксимаб (3 мг/8 ти ж. ); — метотрексат (10 -15 мг/тиж. )+ етанерцепт (25 мг/2 рази на тиждень); — препарат золота кризанол (25 мг/добу) + плаквеніл (400 мг/добу); — цитостатики + преднізолон (1 мг/кг м. т. )
 Крок 3 Базисна терапія + введення біологічних агентів (антицитокінова терапія): — хімерні монокланальні антитіла до ФНП-сс; — рекомбінантні людські розчинені рецептори ФНП-ос та антагоністи рецепторів інтерлейкіну-1 Препарати цих груп теж відносяться до базисних Крок 4 Базисна терапія + пульс-терапія найбільш важких і резистентних до лікування форм: — метилпреднізолон — 1000 мг 1 раз на день в/в 1 -3 дні підряд; — цитостатик циклофосфамід 1000 мг в/в самостійно або в комбінації з метилпреднізолоном 1000 мг в/в тільки в перший день поєднаної терапії
Крок 3 Базисна терапія + введення біологічних агентів (антицитокінова терапія): — хімерні монокланальні антитіла до ФНП-сс; — рекомбінантні людські розчинені рецептори ФНП-ос та антагоністи рецепторів інтерлейкіну-1 Препарати цих груп теж відносяться до базисних Крок 4 Базисна терапія + пульс-терапія найбільш важких і резистентних до лікування форм: — метилпреднізолон — 1000 мг 1 раз на день в/в 1 -3 дні підряд; — цитостатик циклофосфамід 1000 мг в/в самостійно або в комбінації з метилпреднізолоном 1000 мг в/в тільки в перший день поєднаної терапії
 Крок 5 Базисна терапія + екстракорпоральні методи, що мають імунокорегуючий вплив: — базисна терапія + гемосорбція — видалення токсичних речовин, проводиться 3 -5 сеансів з інтервалами 2 -3 дні; — базисна терапія + плазмаферез — видалення плазми з поверненням формових елементів крові та заміщення плазми донорською плазмою, альбуміном, кровозамісними рідинами; — курс лікування складає 10 -12 процедур; — базисна терапія + каскадна плазмофільтрація — послідовний розподіл плазми на дві фракції. Одну фракцію, що вміщує альбумін, повертають разом з еритроцитами, а другу, що вміщує антитіла, видаляють Крок 6 Базисна терапія + хірургічне лікування за показаннями
Крок 5 Базисна терапія + екстракорпоральні методи, що мають імунокорегуючий вплив: — базисна терапія + гемосорбція — видалення токсичних речовин, проводиться 3 -5 сеансів з інтервалами 2 -3 дні; — базисна терапія + плазмаферез — видалення плазми з поверненням формових елементів крові та заміщення плазми донорською плазмою, альбуміном, кровозамісними рідинами; — курс лікування складає 10 -12 процедур; — базисна терапія + каскадна плазмофільтрація — послідовний розподіл плазми на дві фракції. Одну фракцію, що вміщує альбумін, повертають разом з еритроцитами, а другу, що вміщує антитіла, видаляють Крок 6 Базисна терапія + хірургічне лікування за показаннями
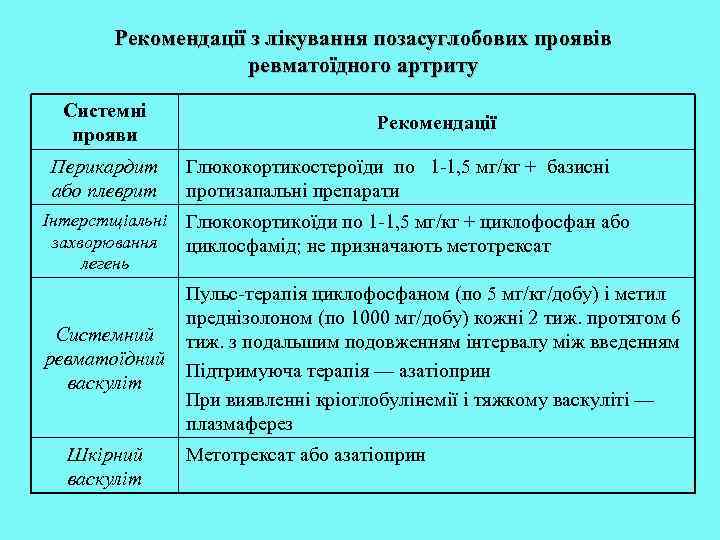 Рекомендації з лікування позасуглобових проявів ревматоїдного артриту Системні прояви Перикардит або плеврит Рекомендації Глюкокортикостероїди по 1 -1, 5 мг/кг + базисні протизапальні препарати Інтерстщіальні захворювання легень Глюкокортикоїди по 1 -1, 5 мг/кг + циклофосфан або циклосфамід; не призначають метотрексат Системний ревматоїдний васкуліт Пульс-терапія циклофосфаном (по 5 мг/кг/добу) і метил преднізолоном (по 1000 мг/добу) кожні 2 тиж. протягом 6 тиж. з подальшим подовженням інтервалу між введенням Підтримуюча терапія — азатіоприн При виявленні кріоглобулінемії і тяжкому васкуліті — плазмаферез Шкірний васкуліт Метотрексат або азатіоприн
Рекомендації з лікування позасуглобових проявів ревматоїдного артриту Системні прояви Перикардит або плеврит Рекомендації Глюкокортикостероїди по 1 -1, 5 мг/кг + базисні протизапальні препарати Інтерстщіальні захворювання легень Глюкокортикоїди по 1 -1, 5 мг/кг + циклофосфан або циклосфамід; не призначають метотрексат Системний ревматоїдний васкуліт Пульс-терапія циклофосфаном (по 5 мг/кг/добу) і метил преднізолоном (по 1000 мг/добу) кожні 2 тиж. протягом 6 тиж. з подальшим подовженням інтервалу між введенням Підтримуюча терапія — азатіоприн При виявленні кріоглобулінемії і тяжкому васкуліті — плазмаферез Шкірний васкуліт Метотрексат або азатіоприн
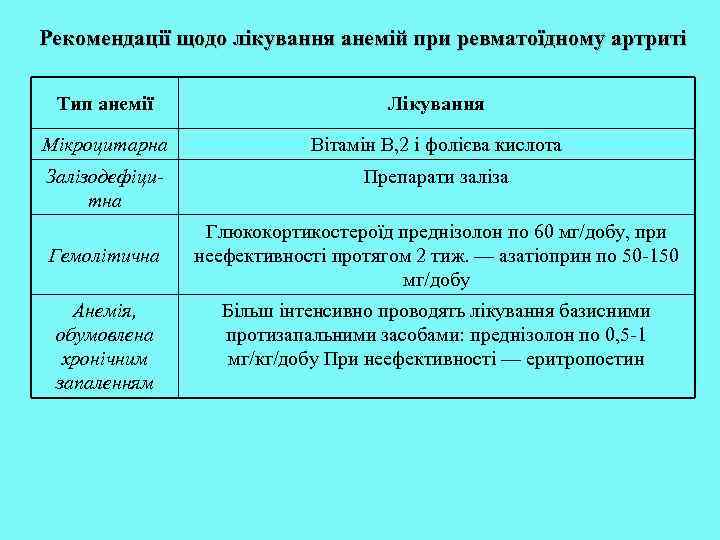 Рекомендації щодо лікування анемій при ревматоїдному артриті Тип анемії Лікування Мікроцитарна Вітамін В, 2 і фолієва кислота Залізодефіцитна Препарати заліза Гемолітична Анемія, обумовлена хронічним запаленням Глюкокортикостероїд преднізолон по 60 мг/добу, при неефективності протягом 2 тиж. — азатіоприн по 50 -150 мг/добу Більш інтенсивно проводять лікування базисними протизапальними засобами: преднізолон по 0, 5 -1 мг/кг/добу При неефективності — еритропоетин
Рекомендації щодо лікування анемій при ревматоїдному артриті Тип анемії Лікування Мікроцитарна Вітамін В, 2 і фолієва кислота Залізодефіцитна Препарати заліза Гемолітична Анемія, обумовлена хронічним запаленням Глюкокортикостероїд преднізолон по 60 мг/добу, при неефективності протягом 2 тиж. — азатіоприн по 50 -150 мг/добу Більш інтенсивно проводять лікування базисними протизапальними засобами: преднізолон по 0, 5 -1 мг/кг/добу При неефективності — еритропоетин
 Єдиним загальноприйнятим методом, що дозволяє не тільки достовірно оцінити ефективність лікування, але і визначити рівень активності хвороби, є індекс шкали активності хвороби Disease Activity Score (DAS). Найбільш популярним із них є DAS 28 (ґрунтується на даних досліджень 28 суглобів), який вираховується за формулою: DAS 28 = 0, 56 х ЧБС + 0, 28 х ЧПС + 0, 701 х ШОЕ + 0, 014 х ОХС, де ЧБС — число болючих суглобів, ЧПС — число припухлих суглобів, ШОЕ — швидкість осідання еритроцитів, ОХС — оцінка хворим стану здоров'я за ВАШ. Високою вважається активність, коли DAS 28 складає 3, 2 -5, 1; при низькій активності DAS 28 < 3, 2.
Єдиним загальноприйнятим методом, що дозволяє не тільки достовірно оцінити ефективність лікування, але і визначити рівень активності хвороби, є індекс шкали активності хвороби Disease Activity Score (DAS). Найбільш популярним із них є DAS 28 (ґрунтується на даних досліджень 28 суглобів), який вираховується за формулою: DAS 28 = 0, 56 х ЧБС + 0, 28 х ЧПС + 0, 701 х ШОЕ + 0, 014 х ОХС, де ЧБС — число болючих суглобів, ЧПС — число припухлих суглобів, ШОЕ — швидкість осідання еритроцитів, ОХС — оцінка хворим стану здоров'я за ВАШ. Високою вважається активність, коли DAS 28 складає 3, 2 -5, 1; при низькій активності DAS 28 < 3, 2.
 Профілактика. Первинна профілактика РА передбачає створення нормальних умов для життя та праці, раціональне харчування, загартування організму. До вторинної профілактики РА належить застосування протягом багатьох місяців і років базисних препаратів (метотрексату, препаратів золота, Д-пеніциламіну, сульфасалазину, делагілу). Диспансерний нагляд за хворими та обстеження на активність запального процесу проводять кожні 2 -3 міс.
Профілактика. Первинна профілактика РА передбачає створення нормальних умов для життя та праці, раціональне харчування, загартування організму. До вторинної профілактики РА належить застосування протягом багатьох місяців і років базисних препаратів (метотрексату, препаратів золота, Д-пеніциламіну, сульфасалазину, делагілу). Диспансерний нагляд за хворими та обстеження на активність запального процесу проводять кожні 2 -3 міс.
 Схема профілактики остеопорозу при РА: 1. Препарати кальцію— 1000 -1500 мг/добу + вітамін Д— 400 -800 МО/добу один раз увечері під контролем кальцію в сироватці крові та сечі (обов'язкові при допоміжному поєднанні з біфосфонатами і кальцитоніном). 2. Біфосфонати: — етидронат по 400 мг/добу щодня перорально 2 тиж. , З міс. перерва; курси — 3 рази на рік; — клодронат по 400 мг щодня 1 міс, 2 міс. перерва; курси — 4 рази на рік; — памідронат по 150 мг щодня протягом 1 року; — алендронат (фосамакс) по 10 мг 1 раз на день за 30 хв до їжі чи 70 мг 1 раз на тиждень; для профілактики — по 5 мг/день чи 35 мг 1 раз на тиждень; — ризедронат по 5 мг щодня чи 35 мг 1 раз на тиждень. Терапія біфосфонатами проводиться протягом 3 -5 років. Таблетки запивати тільки водою (не менше 100 мл). У найближчий час забороняється лягати, вживати молочні продукти, препарати кальцію та заліза. 3. Кальцитоніни (міакальцин) по 200 МО/день інтраназально чи ЮОМО/мг в/м протягом 2 міс, потім 2 міс. перерва; курси— 3 рази на рік протягом 3 -5 років. 4. Активні метаболіти вітаміну Д (Альфа Д 3 -Тева, кальцитріол) — 0, 5 -1 мкг/добу щодня не менше 12 міс. Обмежене використання гормонзамісної терапії при РА та інших системних захворюваннях пов'язане з їх здатністю підвищувати ризик тромбозів та емболій. Ефективність інших засобів (фториди, анаболічні стероїди тощо) переконливо не доведена.
Схема профілактики остеопорозу при РА: 1. Препарати кальцію— 1000 -1500 мг/добу + вітамін Д— 400 -800 МО/добу один раз увечері під контролем кальцію в сироватці крові та сечі (обов'язкові при допоміжному поєднанні з біфосфонатами і кальцитоніном). 2. Біфосфонати: — етидронат по 400 мг/добу щодня перорально 2 тиж. , З міс. перерва; курси — 3 рази на рік; — клодронат по 400 мг щодня 1 міс, 2 міс. перерва; курси — 4 рази на рік; — памідронат по 150 мг щодня протягом 1 року; — алендронат (фосамакс) по 10 мг 1 раз на день за 30 хв до їжі чи 70 мг 1 раз на тиждень; для профілактики — по 5 мг/день чи 35 мг 1 раз на тиждень; — ризедронат по 5 мг щодня чи 35 мг 1 раз на тиждень. Терапія біфосфонатами проводиться протягом 3 -5 років. Таблетки запивати тільки водою (не менше 100 мл). У найближчий час забороняється лягати, вживати молочні продукти, препарати кальцію та заліза. 3. Кальцитоніни (міакальцин) по 200 МО/день інтраназально чи ЮОМО/мг в/м протягом 2 міс, потім 2 міс. перерва; курси— 3 рази на рік протягом 3 -5 років. 4. Активні метаболіти вітаміну Д (Альфа Д 3 -Тева, кальцитріол) — 0, 5 -1 мкг/добу щодня не менше 12 міс. Обмежене використання гормонзамісної терапії при РА та інших системних захворюваннях пов'язане з їх здатністю підвищувати ризик тромбозів та емболій. Ефективність інших засобів (фториди, анаболічні стероїди тощо) переконливо не доведена.



