Ревматизм у детей.ppt
- Количество слайдов: 31
 Ревматизм у детей Ассистент кафедры педиатрии и неонатологии с курсом амбулаторной педиатрии, к. мед. н. Чакмазова Е. Н.
Ревматизм у детей Ассистент кафедры педиатрии и неонатологии с курсом амбулаторной педиатрии, к. мед. н. Чакмазова Е. Н.
 Ревматизм-это общее заболевание организма с системным поражением соединительной ткани воспалительного характера и вовлечением в процесс сердечно-сосудистой системы и других органов. n n В промышленно развитых странах заболеваемость ревматизмом составляет 5 на 100000 населения в год. В соответствие с снижением заболеваемости наблюдается и уменьшение частоты ревматических пороков сердца. Так в 80 -е годы частота ревматических пороков среди детского населения США и Японии составила 0, 6 -0, 7 на 1000. Ревматизм начинается , в основном, в детском и молодом возрасте. В возрасте до 3 лет и старше 30 лет заболеваемость ревматизмом крайне редка. Более 70% случаев первичной заболеваемости преходится на возраст от 8 до 15 лет.
Ревматизм-это общее заболевание организма с системным поражением соединительной ткани воспалительного характера и вовлечением в процесс сердечно-сосудистой системы и других органов. n n В промышленно развитых странах заболеваемость ревматизмом составляет 5 на 100000 населения в год. В соответствие с снижением заболеваемости наблюдается и уменьшение частоты ревматических пороков сердца. Так в 80 -е годы частота ревматических пороков среди детского населения США и Японии составила 0, 6 -0, 7 на 1000. Ревматизм начинается , в основном, в детском и молодом возрасте. В возрасте до 3 лет и старше 30 лет заболеваемость ревматизмом крайне редка. Более 70% случаев первичной заболеваемости преходится на возраст от 8 до 15 лет.
 n Этиология: В настоящее время большинство исследователей считают, что ревматизм является результатом воздействия на организм бета-гемолитических стрептококков группы А. Бета – гемолитический стрептококк группы А вызывает у человека такие инфекционные заболевания , как скарлатина, фарингит, ангина, инфекционное поражение кожи. Распространенность стрептококков группы А достаточно значительная и широко варьирует. В разных странах повышенный уровень АСЛ-О обнаруживается у 15 -69 % клинически здоровых детей.
n Этиология: В настоящее время большинство исследователей считают, что ревматизм является результатом воздействия на организм бета-гемолитических стрептококков группы А. Бета – гемолитический стрептококк группы А вызывает у человека такие инфекционные заболевания , как скарлатина, фарингит, ангина, инфекционное поражение кожи. Распространенность стрептококков группы А достаточно значительная и широко варьирует. В разных странах повышенный уровень АСЛ-О обнаруживается у 15 -69 % клинически здоровых детей.
 n n Патогенез: в настоящее время является общепризнанной токсико-иммунологическая гипотеза патогенеза ревматизма. Различают несколько механизмов развития ревматизма: 1. Токсический механизм-развитие ревматизма связано с непосредственным воздействием эндо и экзо –токсинов стрептококка на клетки и ткани организма. Это приводит к гемолизу эритроцитов, разрушению лизосом и выделению протеолитических ферментов, которые вызывают деполимеризацию мукополисахаридов соединительной ткани.
n n Патогенез: в настоящее время является общепризнанной токсико-иммунологическая гипотеза патогенеза ревматизма. Различают несколько механизмов развития ревматизма: 1. Токсический механизм-развитие ревматизма связано с непосредственным воздействием эндо и экзо –токсинов стрептококка на клетки и ткани организма. Это приводит к гемолизу эритроцитов, разрушению лизосом и выделению протеолитических ферментов, которые вызывают деполимеризацию мукополисахаридов соединительной ткани.
 В результате происходит набухание основного вещества и проколлагена. Кроме того стрептолизин-О обладает кардиомиотропной активностью и разобщает окислительное фосфарилировние в сердечной мышце- эти изменения соответствуют патоморфологической стадии заболевания. Которая носит название «мукоидное набухание» . 2. Механизм перекрёстно реагирующих реакцийантигены стрептококка перекрёстно реагируют с антигенами миокарда , гликопротеинами клапанного аппарата сердца, цитоплазмтическими антигенами нейронов
В результате происходит набухание основного вещества и проколлагена. Кроме того стрептолизин-О обладает кардиомиотропной активностью и разобщает окислительное фосфарилировние в сердечной мышце- эти изменения соответствуют патоморфологической стадии заболевания. Которая носит название «мукоидное набухание» . 2. Механизм перекрёстно реагирующих реакцийантигены стрептококка перекрёстно реагируют с антигенами миокарда , гликопротеинами клапанного аппарата сердца, цитоплазмтическими антигенами нейронов
 n n Указанные перекрёстные реакции приводят к локальному воспалению в различных органах, взывая миокардит, эндокардит с поражением клапанов сердца. 3. Иммунокомплексный механизм-связан с образованием противострептококковых антител и иммунных комплексов, которые откладываются на базальных мембранах капилляров, артерий и синовиальной оболочки, вызывают их повреждение. Этот механизм приводит к образованию к агрегации тромбоцитов и образованию микротромбов.
n n Указанные перекрёстные реакции приводят к локальному воспалению в различных органах, взывая миокардит, эндокардит с поражением клапанов сердца. 3. Иммунокомплексный механизм-связан с образованием противострептококковых антител и иммунных комплексов, которые откладываются на базальных мембранах капилляров, артерий и синовиальной оболочки, вызывают их повреждение. Этот механизм приводит к образованию к агрегации тромбоцитов и образованию микротромбов.
 n n Кроме того этот механизм приводит к формированию фибриноида , который откладывается в тканях в виде очагов. 4. Аутоиммунный механизм- приводит к поражению миокарда вызывая некроз и воспаление.
n n Кроме того этот механизм приводит к формированию фибриноида , который откладывается в тканях в виде очагов. 4. Аутоиммунный механизм- приводит к поражению миокарда вызывая некроз и воспаление.
 Ревмокардит n n Главный синдром ОРЛ, определяющий тяжесть течения заболевания и его исход. Могут поражаться все оболочки сердца, но основное проявление кардита –миокардит. Ранние симптомы миокардита n n n Изменение ЧСС Расширение границ сердца (преимущественно влево) Ослабление 1 -го тона на верхушке Ритм галопа Систолический шум в 5 -й точке и на верхушке (свидетельствует о вальвулите)
Ревмокардит n n Главный синдром ОРЛ, определяющий тяжесть течения заболевания и его исход. Могут поражаться все оболочки сердца, но основное проявление кардита –миокардит. Ранние симптомы миокардита n n n Изменение ЧСС Расширение границ сердца (преимущественно влево) Ослабление 1 -го тона на верхушке Ритм галопа Систолический шум в 5 -й точке и на верхушке (свидетельствует о вальвулите)
 Систолический шум, являющийся отражением митральной регургитацииведущий симптом ревматического вальвулита по характеру длительный, , дующий; n разной интенсивности, , не зависит от перемены положения тела и фазы дыхания; n связан с 1 тоном; n занимает большую часть систолы; n лучше всего выслушивается в области n верхушки сердца; n обычно проводится в левую подмышечную n
Систолический шум, являющийся отражением митральной регургитацииведущий симптом ревматического вальвулита по характеру длительный, , дующий; n разной интенсивности, , не зависит от перемены положения тела и фазы дыхания; n связан с 1 тоном; n занимает большую часть систолы; n лучше всего выслушивается в области n верхушки сердца; n обычно проводится в левую подмышечную n
 Изменения на ЭКГ n Нарушения ритма в виде тахи-- или брадиаритмии, экстрасистолия, , миграция водителя ритма. n Нарушение атриовентрикулярной проводимости (удлинение интервала Р--R) n Изменения зубца Т незначительны, , он может быть умеренно сглаженным или высоким заостренным в левых грудных отведениях n Снижение вольтажа QRS свидетельствует о тяжести процесса. n
Изменения на ЭКГ n Нарушения ритма в виде тахи-- или брадиаритмии, экстрасистолия, , миграция водителя ритма. n Нарушение атриовентрикулярной проводимости (удлинение интервала Р--R) n Изменения зубца Т незначительны, , он может быть умеренно сглаженным или высоким заостренным в левых грудных отведениях n Снижение вольтажа QRS свидетельствует о тяжести процесса. n
 n n На ФКГ: Уменьшение амплитуды 1 тона на верхушке Увеличение амплитуды 3 и 4 тонов Функциональный систолический шум(связан с 1 тоном, , среднечастотный)
n n На ФКГ: Уменьшение амплитуды 1 тона на верхушке Увеличение амплитуды 3 и 4 тонов Функциональный систолический шум(связан с 1 тоном, , среднечастотный)
 Перикардит n Обычно сочетается с мио- и эндокардитом и рассматривается как проявление полисерозита n Виды ревматического перикардита: Фибринозный Экссудативный n
Перикардит n Обычно сочетается с мио- и эндокардитом и рассматривается как проявление полисерозита n Виды ревматического перикардита: Фибринозный Экссудативный n
 Пентада малой хореи: n n n Непроизвольные дистальные гиперкинезы Мышечная гипотония Расстройство координации Вегетативная дисфункция Психопатические проявления
Пентада малой хореи: n n n Непроизвольные дистальные гиперкинезы Мышечная гипотония Расстройство координации Вегетативная дисфункция Психопатические проявления
 n n Симптом Черни – втягивание живота на высоте вдоха вместо выпячивания его. Проба Иогихеса – больной и врач потягивают руки на встречу друг к другу, ребенок повторяет движения за врачом Симптом «дряблых плеч» , «перочинного ножа» , , «складной руки» -- выявление мышечной гипотонии Выявление нарушения координации –пальценосовая, коленно—пяточная пробы, , проба Ромберга, , нарушение ротации.
n n Симптом Черни – втягивание живота на высоте вдоха вместо выпячивания его. Проба Иогихеса – больной и врач потягивают руки на встречу друг к другу, ребенок повторяет движения за врачом Симптом «дряблых плеч» , «перочинного ножа» , , «складной руки» -- выявление мышечной гипотонии Выявление нарушения координации –пальценосовая, коленно—пяточная пробы, , проба Ромберга, , нарушение ротации.
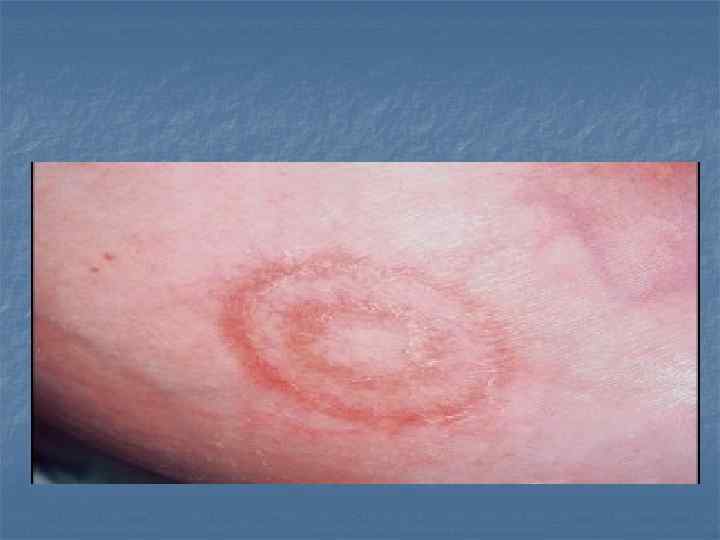
 Поражение кожи Кольцевидная эритема – бледно—розовые неяркие высыпания в виде тонкого ободка с четким наружным и менее выраженным внутренним контуром, не возвышающиеся над поверхностью кожи, не исчезают при надавливании. . Нестойкий характер, нет субъективных ощущений n Ревматические узелки – округлые, , плотные, малоподвижные, , безболезненные образования величиной от просяного зерна до фасоли с локализацией в подкожной клетчатке, , фасциях, апоневрозах, , по периосту, суставных сумках, , в области разгибательных поверхностей суставов. Встречаются при тяжелом течении и сохраняются 1 -2 месяца. n
Поражение кожи Кольцевидная эритема – бледно—розовые неяркие высыпания в виде тонкого ободка с четким наружным и менее выраженным внутренним контуром, не возвышающиеся над поверхностью кожи, не исчезают при надавливании. . Нестойкий характер, нет субъективных ощущений n Ревматические узелки – округлые, , плотные, малоподвижные, , безболезненные образования величиной от просяного зерна до фасоли с локализацией в подкожной клетчатке, , фасциях, апоневрозах, , по периосту, суставных сумках, , в области разгибательных поверхностей суставов. Встречаются при тяжелом течении и сохраняются 1 -2 месяца. n
 Критерии активности ревматического процесса Высокая активность (ІІІ степень) – миокардит, перикардит, полиартрит, пневмония. n Лабораторные показатели: нейтрофильный лейкоцитоз – 10 --12 * 10/9 г/л, , СОЭ – выше 40 мм/ч, СРБ – 3 --4 плюса, , ά--2 --глобулины – 13 --14%, γ--глобулины – 25%, серомукоиды – 0, 2 --0, 6 , АСЛ—О и АСК – выше контрольных показателей в 3 --5 раз. n
Критерии активности ревматического процесса Высокая активность (ІІІ степень) – миокардит, перикардит, полиартрит, пневмония. n Лабораторные показатели: нейтрофильный лейкоцитоз – 10 --12 * 10/9 г/л, , СОЭ – выше 40 мм/ч, СРБ – 3 --4 плюса, , ά--2 --глобулины – 13 --14%, γ--глобулины – 25%, серомукоиды – 0, 2 --0, 6 , АСЛ—О и АСК – выше контрольных показателей в 3 --5 раз. n
 Умеренная активность (ІІ степень) – умеренные клинические проявления (симптомы кардита, субфебрилитет, , полиартрит или полиартралгии). n Лабораторные показатели: нейтрофильный лейкоцитоз – 10*10/9 г/л, , СОЭ – 20 --30 мм/ч, , СРБ – 1 --2 плюса, , ά--2 --глобулины – 11 --13%, γ--глобулины– 22 -- 25%, серомукоиды – 0, 2 --0, 6, АСЛ--О и АСК – выше контрольных показателей в 1, 5 --2 раза. n
Умеренная активность (ІІ степень) – умеренные клинические проявления (симптомы кардита, субфебрилитет, , полиартрит или полиартралгии). n Лабораторные показатели: нейтрофильный лейкоцитоз – 10*10/9 г/л, , СОЭ – 20 --30 мм/ч, , СРБ – 1 --2 плюса, , ά--2 --глобулины – 11 --13%, γ--глобулины– 22 -- 25%, серомукоиды – 0, 2 --0, 6, АСЛ--О и АСК – выше контрольных показателей в 1, 5 --2 раза. n
 Минимальная (І степень) – без ярких клинических проявлений, , лабораторные показатели повышены незначительно или на верхней границе нормы. n
Минимальная (І степень) – без ярких клинических проявлений, , лабораторные показатели повышены незначительно или на верхней границе нормы. n
 Диагностические критерии ревматизма Большие критерии Малые критерии Данные подтверждающие инфекцию βгемолитическим стрептококком группы А Кардит Полиартрит Хорея Кольцевидная эритема Подкожные Ревматические узелки Клинические: -- арталгия; -- лихорадка. . Лабораторные: --повышение острофазовые реактанты: СОЭ, СРБ. . Удлинение интервала РR на ЭКГ Позитивная А-стрептококковая культура, выделенная из зева, или положительный тест быстрого определения А-стрептококкового антигена. . Повышение или повышающиеся титры Противострептококковых антител.
Диагностические критерии ревматизма Большие критерии Малые критерии Данные подтверждающие инфекцию βгемолитическим стрептококком группы А Кардит Полиартрит Хорея Кольцевидная эритема Подкожные Ревматические узелки Клинические: -- арталгия; -- лихорадка. . Лабораторные: --повышение острофазовые реактанты: СОЭ, СРБ. . Удлинение интервала РR на ЭКГ Позитивная А-стрептококковая культура, выделенная из зева, или положительный тест быстрого определения А-стрептококкового антигена. . Повышение или повышающиеся титры Противострептококковых антител.
 Общие рекомендации по лечению Госпитализация с соблюдениемпостельного режима в течение первых 3 нед. . болезни, , если отсутствует кардит. Вслучае наличия у больного артрита, кардита -- постельный и полупостельный режим отменяют только после ликвидации клинических признаков активности сердечной недостаточности и снижении показателей СОЭ до 25 мм/ч и СРБ(-), сохраняется в течение 2 нед. . n Назначают диету с ограничением поваренной соли и углеводов, богатую белком(не менее 1 г на 1 кг массы тела больного), витаминами и калием. n
Общие рекомендации по лечению Госпитализация с соблюдениемпостельного режима в течение первых 3 нед. . болезни, , если отсутствует кардит. Вслучае наличия у больного артрита, кардита -- постельный и полупостельный режим отменяют только после ликвидации клинических признаков активности сердечной недостаточности и снижении показателей СОЭ до 25 мм/ч и СРБ(-), сохраняется в течение 2 нед. . n Назначают диету с ограничением поваренной соли и углеводов, богатую белком(не менее 1 г на 1 кг массы тела больного), витаминами и калием. n
 Этапы лечения n 1 --й – госпитальный n n 2 --й –местный санаторий (санация хронических очагов инфекции, , ЛФК, метаболическая терапия, вторичная профилактика) для достижения полной ремиссии 3 --й – диспансерное наблюдение в поликлинике для профилактики повторных атак и прогрессирования болезни.
Этапы лечения n 1 --й – госпитальный n n 2 --й –местный санаторий (санация хронических очагов инфекции, , ЛФК, метаболическая терапия, вторичная профилактика) для достижения полной ремиссии 3 --й – диспансерное наблюдение в поликлинике для профилактики повторных атак и прогрессирования болезни.
 Этиотропная терапия Направлена на эрадикацию БГСА. n Назначают препараты пенициллина. n Детям: бензилпенициллин 400 --600 тыс. . ЕД в сутки в/м в 4 введениях в течение 10 дней. n Подросткам: бензилпенициллин, 1, 5 --4 млн ЕД в сутки в 4 введениях в течении 10 дней. n При непереносимости: макролиды или оральные формы цефалоспоринов. n
Этиотропная терапия Направлена на эрадикацию БГСА. n Назначают препараты пенициллина. n Детям: бензилпенициллин 400 --600 тыс. . ЕД в сутки в/м в 4 введениях в течение 10 дней. n Подросткам: бензилпенициллин, 1, 5 --4 млн ЕД в сутки в 4 введениях в течении 10 дней. n При непереносимости: макролиды или оральные формы цефалоспоринов. n
 Патогенетическая терапия Основные цели: n --Подавление активности ревматического процесса. n --Предупреждение у больных первичным ревмокардитом формирования порока сердца: n преднизолон 0, 7 --0, 8 мг/кг/сут внутрь в 1 прием утром после еды, , в течении 2 нед , затем дозу постепенно снижают на 2, 5 мг каждые 5 --7 дней. Вплоть до полной отмены. . n После отмены ГКС: диклофенак внутрь 2 --3 мг/кг/сут в 3 приема 1, 5 --2 мес. . n При угрозе формирования порока, затяжном течении – аминохинолиновые препараты. n
Патогенетическая терапия Основные цели: n --Подавление активности ревматического процесса. n --Предупреждение у больных первичным ревмокардитом формирования порока сердца: n преднизолон 0, 7 --0, 8 мг/кг/сут внутрь в 1 прием утром после еды, , в течении 2 нед , затем дозу постепенно снижают на 2, 5 мг каждые 5 --7 дней. Вплоть до полной отмены. . n После отмены ГКС: диклофенак внутрь 2 --3 мг/кг/сут в 3 приема 1, 5 --2 мес. . n При угрозе формирования порока, затяжном течении – аминохинолиновые препараты. n
 Симптоматическая терапия Аспартат калия и магния 3 --6 таб. в сут. в 3 приема 1 мес. Инозин 0, 6 --1, 2 г в сут. 1 мес. n Нандролон 1 мл в/м еженедельно, 10 инъекций на курс. n Кокарбоксилаза, , коэнзим, , липоевая кислота n Сердечные гликозиды n Лечение хореи: фенобарбитал, , витамины группы В, вальпроевая кислота. n
Симптоматическая терапия Аспартат калия и магния 3 --6 таб. в сут. в 3 приема 1 мес. Инозин 0, 6 --1, 2 г в сут. 1 мес. n Нандролон 1 мл в/м еженедельно, 10 инъекций на курс. n Кокарбоксилаза, , коэнзим, , липоевая кислота n Сердечные гликозиды n Лечение хореи: фенобарбитал, , витамины группы В, вальпроевая кислота. n
 Терапия застойной СН n n Диуретики петлевые (фуросемид), тиазидные (гидрохлортиазид), калийсберегающие (спиронолактон). Блокаторы кальциевых каналов(амлодипин). Бета--адреноблокаторы (метопролол). Сердечные гликозиды (дигоксин).
Терапия застойной СН n n Диуретики петлевые (фуросемид), тиазидные (гидрохлортиазид), калийсберегающие (спиронолактон). Блокаторы кальциевых каналов(амлодипин). Бета--адреноблокаторы (метопролол). Сердечные гликозиды (дигоксин).
 Первичная профилактика n Основу первичной профилактики составляет антимикробная терапия острой и хронической рецидивирующей БГСА-- инфекции верхних дыхательных путей.
Первичная профилактика n Основу первичной профилактики составляет антимикробная терапия острой и хронической рецидивирующей БГСА-- инфекции верхних дыхательных путей.
 Вторичная профилактика Предупреждение повторных атак и прогрессирования заболевания у лиц, перенесших ревматизм и предусматривает регулярное введение пенициллина пролонгированного действия (бензатил бензилпенциллина -- ретарпен). n Детям при массе тела менее 25 кг: 600 тыс. ЕД в/м один раз в 3 нед. n Детям примассе тела более 25 кг: 1, 2 млн. ЕД в/м один раз в 3 нед. n Подростки -- 2, 4 млн. ЕДв/м один раз в 3 нед. n Альтернативная схема – эритромицин 40 n мг/кг/сут. орально. n
Вторичная профилактика Предупреждение повторных атак и прогрессирования заболевания у лиц, перенесших ревматизм и предусматривает регулярное введение пенициллина пролонгированного действия (бензатил бензилпенциллина -- ретарпен). n Детям при массе тела менее 25 кг: 600 тыс. ЕД в/м один раз в 3 нед. n Детям примассе тела более 25 кг: 1, 2 млн. ЕД в/м один раз в 3 нед. n Подростки -- 2, 4 млн. ЕДв/м один раз в 3 нед. n Альтернативная схема – эритромицин 40 n мг/кг/сут. орально. n
 Длительность вторичной профилактики n n n Для лиц, , перенесших ревматизм без кардита (артрит, хорея)– не менее 5 лет последней атаки или до 18 --летнего возраста (по принципу «что дольше» ) В случаях излеченного кардита без формирования порока сердца – не менее 10 лет последней атаки или до 25—летнего возраста (по принципу «что дольше» ) Для больных с пороком сердца (в том числе после оперативного лечения) – пожизненно. Профилактика проводится круглогодично, а не сезонно.
Длительность вторичной профилактики n n n Для лиц, , перенесших ревматизм без кардита (артрит, хорея)– не менее 5 лет последней атаки или до 18 --летнего возраста (по принципу «что дольше» ) В случаях излеченного кардита без формирования порока сердца – не менее 10 лет последней атаки или до 25—летнего возраста (по принципу «что дольше» ) Для больных с пороком сердца (в том числе после оперативного лечения) – пожизненно. Профилактика проводится круглогодично, а не сезонно.
 Прогноз n Непосредственная угроза жизни в связи с ревматизмом практически отсутствует (за исключением чрезвычайно редких случаев панкардита в детском возрасте). В основном прогноз определяется состоянием сердца (наличие и тяжесть порока, степень ЗСН). n Весьма важны сроки начала терапии, так как при поздно начатом лечении (как и отсутствии такового) вероятность образования РПС резко увеличивается.
Прогноз n Непосредственная угроза жизни в связи с ревматизмом практически отсутствует (за исключением чрезвычайно редких случаев панкардита в детском возрасте). В основном прогноз определяется состоянием сердца (наличие и тяжесть порока, степень ЗСН). n Весьма важны сроки начала терапии, так как при поздно начатом лечении (как и отсутствии такового) вероятность образования РПС резко увеличивается.



