Ревматизм.pptx
- Количество слайдов: 23
 РЕВМАТИЗМ
РЕВМАТИЗМ
 ОПРЕДЕЛЕНИЕ РЕВМАТИЗМА РЕВМАТИЗМ (острая ревматическая лихорадка, болезнь Сокольского-Буйо) – системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердце, суставах, ЦНС, сосудах. Развивается у детей и подростков 7 -15 лет, характеризуется склонностью к рецидивированию и формированию приобретённых клапанных пороков сердца.
ОПРЕДЕЛЕНИЕ РЕВМАТИЗМА РЕВМАТИЗМ (острая ревматическая лихорадка, болезнь Сокольского-Буйо) – системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердце, суставах, ЦНС, сосудах. Развивается у детей и подростков 7 -15 лет, характеризуется склонностью к рецидивированию и формированию приобретённых клапанных пороков сердца.
 ЭТИОЛОГИЯ Ревматизм вызывается β-гемолитическим стрептококком группы А. Кроме того, в развитии заболевания большую роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом.
ЭТИОЛОГИЯ Ревматизм вызывается β-гемолитическим стрептококком группы А. Кроме того, в развитии заболевания большую роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом.
 ПАТОГЕНЕЗ Существенную роль в механизме возникновения заболевания придаётся наличию у штаммов стрептококка общих антигенных субстанций с некоторыми тканями человека, прежде всего, с сердцем. Эта близость антигенного состава создаёт возможность длительного персистирования стрептококка в организме, так как может возникнуть состояние «частичной иммунологической толерантности» , когда иммунокомпетентная система ребёнка отвечает недостаточной выработкой антител к стрептококковому антигену.
ПАТОГЕНЕЗ Существенную роль в механизме возникновения заболевания придаётся наличию у штаммов стрептококка общих антигенных субстанций с некоторыми тканями человека, прежде всего, с сердцем. Эта близость антигенного состава создаёт возможность длительного персистирования стрептококка в организме, так как может возникнуть состояние «частичной иммунологической толерантности» , когда иммунокомпетентная система ребёнка отвечает недостаточной выработкой антител к стрептококковому антигену.
 Морфологические изменения 1. 2. 3. 4. Морфологические изменения отражают системную дезорганизацию соединительной ткани. Стадии специфических изменений: Стадия мукоидного набухания (отёка). Длительность – 2 недели. Процесс обратим. СРБ+++. Стадия фибриноидного перерождения – образование очагов некроза, выраженная воспалительная реакция (СРБ+, повышение фибриногена, СОЭ). Длительность – 1, 5 -2 мес. Образование гранулём вокруг очагов некроза и сосудов мелкого и крупного калибра из гистиоцитов и лимфоцитов. Нормализация биохимических показателей. Клинически – ремиссия. Длительность - 1, 5 -2 мес. Стадия склероза – развитие новой соединительной ткани на месте гранулём – рубцы. Формирование порока сердца, миокардиосклероза, спаек перикарда. Длительность – 3 -6 мес.
Морфологические изменения 1. 2. 3. 4. Морфологические изменения отражают системную дезорганизацию соединительной ткани. Стадии специфических изменений: Стадия мукоидного набухания (отёка). Длительность – 2 недели. Процесс обратим. СРБ+++. Стадия фибриноидного перерождения – образование очагов некроза, выраженная воспалительная реакция (СРБ+, повышение фибриногена, СОЭ). Длительность – 1, 5 -2 мес. Образование гранулём вокруг очагов некроза и сосудов мелкого и крупного калибра из гистиоцитов и лимфоцитов. Нормализация биохимических показателей. Клинически – ремиссия. Длительность - 1, 5 -2 мес. Стадия склероза – развитие новой соединительной ткани на месте гранулём – рубцы. Формирование порока сердца, миокардиосклероза, спаек перикарда. Длительность – 3 -6 мес.
 Неспецифические морфологические изменения: Экссудативное воспаление (max степень активности); Пролиферативное воспаление (min степень активности, гранулёмы Ашофа-Талалаева).
Неспецифические морфологические изменения: Экссудативное воспаление (max степень активности); Пролиферативное воспаление (min степень активности, гранулёмы Ашофа-Талалаева).
 КЛАССИФИКАЦИЯ РЕВМАТИЗМА
КЛАССИФИКАЦИЯ РЕВМАТИЗМА

 Первыми объективными признаками ревмокардита являются: -нарушение частоты сердечных сокращений (тахи-, реже брадикардия); -увеличение размеров сердца, преимущественно влево; -приглушение сердечных тонов, появление систолического шума.
Первыми объективными признаками ревмокардита являются: -нарушение частоты сердечных сокращений (тахи-, реже брадикардия); -увеличение размеров сердца, преимущественно влево; -приглушение сердечных тонов, появление систолического шума.
 Ревматическому артриту свойственно: острое начало; вовлечение крупных или средних суставов (коленных, голеностопных, локтевых) в виде моно- или олигоартрита; летучесть поражения, быстрое обратное развитие процесса; суставной синдром относительно редко развивается изолированно в начале заболевания, чаще он сопровождается кардиальными нарушениями.
Ревматическому артриту свойственно: острое начало; вовлечение крупных или средних суставов (коленных, голеностопных, локтевых) в виде моно- или олигоартрита; летучесть поражения, быстрое обратное развитие процесса; суставной синдром относительно редко развивается изолированно в начале заболевания, чаще он сопровождается кардиальными нарушениями.
 Классические симптомы малой хореи: гиперкинезы; гипер- или гипорефлексия; мышечная гипотония; нарушение координации движений; изменение психологического состояния и разнообразные вегетативные расстройства.
Классические симптомы малой хореи: гиперкинезы; гипер- или гипорефлексия; мышечная гипотония; нарушение координации движений; изменение психологического состояния и разнообразные вегетативные расстройства.
 Подкожные ревматические узелки: округлые, плотные, малоподвижные, безболезненные, единичные или множественные образования с локализацией в области крупных или средних суставов, остистых отростков позвонков, в сухожилиях, на апоневрозе; в настоящее время встречаются редко, преимущественно при тяжёлой форме ревматизма, сохраняясь от нескольких дней до 1 -2 мес.
Подкожные ревматические узелки: округлые, плотные, малоподвижные, безболезненные, единичные или множественные образования с локализацией в области крупных или средних суставов, остистых отростков позвонков, в сухожилиях, на апоневрозе; в настоящее время встречаются редко, преимущественно при тяжёлой форме ревматизма, сохраняясь от нескольких дней до 1 -2 мес.
 Аннулярная сыпь (кольцевидная эритема) – бледно-розовые, неяркие высыпания в виде тонкого кольцевидного ободка, не возвышающиеся над поверхностью кожи и исчезающие при надавливании; обнаруживается у 7 -10% детей с ревматизмом, преимущественно на высоте заболевания и обычно носит нестойкий характер.
Аннулярная сыпь (кольцевидная эритема) – бледно-розовые, неяркие высыпания в виде тонкого кольцевидного ободка, не возвышающиеся над поверхностью кожи и исчезающие при надавливании; обнаруживается у 7 -10% детей с ревматизмом, преимущественно на высоте заболевания и обычно носит нестойкий характер.
 Дифференциальная диагностика ревматизма проводится с: большой группой состояний и болезней, протекающих с суставным синдромом (реактивные артриты, ЮРА, лейкоз, неопластические процессы); целым рядом воспалительных кардиологических состояний (неревматические кардиты, ИЭ); врождёнными и приобретёнными нарушениями структуры сердца (ПМК, врождённая недостаточность митрального клапана или аномалия его развития); синдромом вегетативной дистонии.
Дифференциальная диагностика ревматизма проводится с: большой группой состояний и болезней, протекающих с суставным синдромом (реактивные артриты, ЮРА, лейкоз, неопластические процессы); целым рядом воспалительных кардиологических состояний (неревматические кардиты, ИЭ); врождёнными и приобретёнными нарушениями структуры сердца (ПМК, врождённая недостаточность митрального клапана или аномалия его развития); синдромом вегетативной дистонии.
 ЛЕЧЕНИЕ РЕВМАТИЗМА q - ранняя комплексная терапия (подавление стрептококковой инфекции, активности воспалительного процесса, предупреждение развития или прогрессирования порока сердца); q - этапность: 1 -й этап - стационарное лечение; 2 -й этап - долечивание в местном кардио- ревматологическом санатории; 3 -й этап - диспансерное наблюдение в поликлинике.
ЛЕЧЕНИЕ РЕВМАТИЗМА q - ранняя комплексная терапия (подавление стрептококковой инфекции, активности воспалительного процесса, предупреждение развития или прогрессирования порока сердца); q - этапность: 1 -й этап - стационарное лечение; 2 -й этап - долечивание в местном кардио- ревматологическом санатории; 3 -й этап - диспансерное наблюдение в поликлинике.
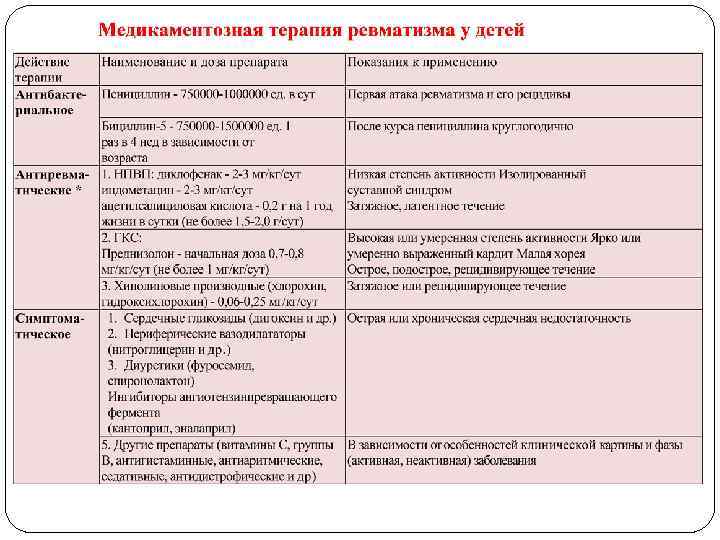
 Первый этап (стационарный) – осуществляется в специализированном кардиоревматологическом отделении: Øрежим; Øкоррекция питания; Øмедикаментозная терапия; ØЛФК. ØПродолжительность пребывания – 1, 5 -2 мес
Первый этап (стационарный) – осуществляется в специализированном кардиоревматологическом отделении: Øрежим; Øкоррекция питания; Øмедикаментозная терапия; ØЛФК. ØПродолжительность пребывания – 1, 5 -2 мес
 Второй этап (санаторный). Основная задача – достижение полной ремиссии и восстановление функциональной способности ССС детей с ревматизмом: Øпродолжение начатой в стационаре медикаментозной терапии; Øоснова этапа – восстановительное лечение с использованием физиотерапии, ЛФК, массажа, а также курортных, бальнеологических факторов и пеллоидотерапии. ØДлительность – 1 -2 мес.
Второй этап (санаторный). Основная задача – достижение полной ремиссии и восстановление функциональной способности ССС детей с ревматизмом: Øпродолжение начатой в стационаре медикаментозной терапии; Øоснова этапа – восстановительное лечение с использованием физиотерапии, ЛФК, массажа, а также курортных, бальнеологических факторов и пеллоидотерапии. ØДлительность – 1 -2 мес.
 Третий этап (амбулаторнополиклинический). Все дети, которые перенесли атаку ревматизма должны находится под постоянным диспансерным наблюдением врача-кардиоревматолога до достижения ими подросткового возраста и перевода во взрослую поликлинику: Øв активной фазе наблюдение каждый месяц; Øв неактивной – 2 раза в год.
Третий этап (амбулаторнополиклинический). Все дети, которые перенесли атаку ревматизма должны находится под постоянным диспансерным наблюдением врача-кардиоревматолога до достижения ими подросткового возраста и перевода во взрослую поликлинику: Øв активной фазе наблюдение каждый месяц; Øв неактивной – 2 раза в год.
 Первичная профилактика направлена на предупреждение ревматизма: § повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание и др. ); § выявление и лечение острой и хронической стрептококковой инфекции; § профилактические мероприятия у предрасположенных к развитию ревматизма детей.
Первичная профилактика направлена на предупреждение ревматизма: § повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание и др. ); § выявление и лечение острой и хронической стрептококковой инфекции; § профилактические мероприятия у предрасположенных к развитию ревматизма детей.
 Вторичная профилактика направлена на предупреждение рецидивов и прогрессирование заболевания в условиях «Д» -наблюдения: бициллин-1 (дошкольникам - 600 000 ЕД 1 р/2 нед в/м; школьникам - 1 200 000 ЕД 1 р/мес в/м); бициллин-5 (дошкольникам -750 000 ЕД 1 р/2 нед в/м; школьникам -1 500 000 ЕД 1 р/мес в/м); бензатин бензилпенициллин (ретарпен): -детям с массой менее 25 кг – 600 000 ЕД 1 р/3 нед в/м; - с массой более 25 кг – 1 200 000 ЕД 1 р/3 нед в/м; - подросткам и взрослым 2 400 000 ЕД 1 р /3 нед в/м. При непереносимости пенициллинов – макролиды (эритромицин 40 мг/кг/сут per os).
Вторичная профилактика направлена на предупреждение рецидивов и прогрессирование заболевания в условиях «Д» -наблюдения: бициллин-1 (дошкольникам - 600 000 ЕД 1 р/2 нед в/м; школьникам - 1 200 000 ЕД 1 р/мес в/м); бициллин-5 (дошкольникам -750 000 ЕД 1 р/2 нед в/м; школьникам -1 500 000 ЕД 1 р/мес в/м); бензатин бензилпенициллин (ретарпен): -детям с массой менее 25 кг – 600 000 ЕД 1 р/3 нед в/м; - с массой более 25 кг – 1 200 000 ЕД 1 р/3 нед в/м; - подросткам и взрослым 2 400 000 ЕД 1 р /3 нед в/м. При непереносимости пенициллинов – макролиды (эритромицин 40 мг/кг/сут per os).
 Длительность вторичной профилактики: перенесшие ревматизм без поражения сердца – до 18 лет; перенесшие ревмокардит – до 25 лет; пациенты со сформировавшимися клапанными пороками сердца либо те, кто был прооперирован по поводу ППС – пожизненно.
Длительность вторичной профилактики: перенесшие ревматизм без поражения сердца – до 18 лет; перенесшие ревмокардит – до 25 лет; пациенты со сформировавшимися клапанными пороками сердца либо те, кто был прооперирован по поводу ППС – пожизненно.
 Текущая профилактика проводится: тонзиллиты, фарингиты, ангины, ОРВИ; для профилактики ИЭ; в предоперационной подготовке. Назначают: -антибиотики, НПВС в течении 10 дней.
Текущая профилактика проводится: тонзиллиты, фарингиты, ангины, ОРВИ; для профилактики ИЭ; в предоперационной подготовке. Назначают: -антибиотики, НПВС в течении 10 дней.


