Revmatizm_detey_Mamaeva_M_V.ppt
- Количество слайдов: 41
 РЕВМАТИЗМ ДЕТЕЙ ВЫПОЛНИЛА: МАМАЕВА М. В 434 ГР.
РЕВМАТИЗМ ДЕТЕЙ ВЫПОЛНИЛА: МАМАЕВА М. В 434 ГР.
 Ревматизм (ревматическая лихорадка) - токсико иммунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно сосудистой системе, развивающееся у предрасположенных к нему лиц, в связи с острой инфекцией, вызванной ß гемолитическим стрептококком группы А, преимущественно в возрасте 7 15 лет. Острая ревматическая лихорадка – понятие, характеризующее острый воспалительный процесс, т. е. определяющее активную фазу ревматизма.
Ревматизм (ревматическая лихорадка) - токсико иммунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно сосудистой системе, развивающееся у предрасположенных к нему лиц, в связи с острой инфекцией, вызванной ß гемолитическим стрептококком группы А, преимущественно в возрасте 7 15 лет. Острая ревматическая лихорадка – понятие, характеризующее острый воспалительный процесс, т. е. определяющее активную фазу ревматизма.
 ЭПИДЕМИОЛОГИЯ Наиболее часто (80%) ревматизм развивается в детском возрасте (7 15 лет), в 30% случаев имеет семейный характер. Заболевание наблюдается примерно у I % школьников, в раннем возрасте (до 2 лет) практически не встре чается. Ревматизм является основной причиной приобретенного заболевания сердца у детей. Рост благосостояния, улучшение жилищных условий, а также организация системы специализированной помощи и комплексной профилактики ревматизма обусловили значительное снижение заболеваемости – до 0, 18 на 1000 детского населения.
ЭПИДЕМИОЛОГИЯ Наиболее часто (80%) ревматизм развивается в детском возрасте (7 15 лет), в 30% случаев имеет семейный характер. Заболевание наблюдается примерно у I % школьников, в раннем возрасте (до 2 лет) практически не встре чается. Ревматизм является основной причиной приобретенного заболевания сердца у детей. Рост благосостояния, улучшение жилищных условий, а также организация системы специализированной помощи и комплексной профилактики ревматизма обусловили значительное снижение заболеваемости – до 0, 18 на 1000 детского населения.
 ЭТИОЛОГИЯ В настоящее время убедительно доказано, что возникновение ревматизма и его рецидивы связаны с ß гемолитическим стрептококком группы А (тонзиллит, фарингит, стрептококковый шейный лимфаденит). Предрасполагающие факторы: переохлаждение, молодой возраст, наследственность. Установлен полигенный тип наследования. Показана связь заболевания с наследованием определенных вариантов гаптоглобина, аллоантигена В лимфоцитов. Выявлена взаимосвязь с антигенами HLA А 11, В 35, DR 7
ЭТИОЛОГИЯ В настоящее время убедительно доказано, что возникновение ревматизма и его рецидивы связаны с ß гемолитическим стрептококком группы А (тонзиллит, фарингит, стрептококковый шейный лимфаденит). Предрасполагающие факторы: переохлаждение, молодой возраст, наследственность. Установлен полигенный тип наследования. Показана связь заболевания с наследованием определенных вариантов гаптоглобина, аллоантигена В лимфоцитов. Выявлена взаимосвязь с антигенами HLA А 11, В 35, DR 7
 ФАКТОРЫ РИСКА возраст 7 15 лет; женский пол (женщины в 2, 6 раза болеют чаще, чем мужчины); наследственность и недоношенность, врожденные аномалии соединительной ткани, несостоятельность коллагеновых волокон; перенесенная острая стрептококковая инфекция и частые носоглоточные инфекции; неблагоприятные условия труда и жизни (проживание в помещении с повышенной влажностью, низкой температурой воздуха и др. ).
ФАКТОРЫ РИСКА возраст 7 15 лет; женский пол (женщины в 2, 6 раза болеют чаще, чем мужчины); наследственность и недоношенность, врожденные аномалии соединительной ткани, несостоятельность коллагеновых волокон; перенесенная острая стрептококковая инфекция и частые носоглоточные инфекции; неблагоприятные условия труда и жизни (проживание в помещении с повышенной влажностью, низкой температурой воздуха и др. ).
 Не все β гемолитические стрептококки группы А, инфицирующие носоглотку, могут вызвать ОРЛ, а только «ревматогенные» штаммы (М 1, М 3, М 5, М 18, М 24). Эти штаммы выполняют роль пускового механизма, источника антигенемии, и имеют некоторые важные для развития ОРЛ свойства: тропность к ткани носоглотки; наличие большой гиалуроновой капсулы; способность индуцировать синтез типоспецифических антител; высокую контагиозность; наличие крупных молекул М протеина на поверхности штаммов; характерную генетическую структуру М протеина; наличие в молекулах М протеина эпитопов, перекрестно реагирующих с различными тканями макроорганизма хозяина (миозином, синовией, мозгом, сарколеммой).
Не все β гемолитические стрептококки группы А, инфицирующие носоглотку, могут вызвать ОРЛ, а только «ревматогенные» штаммы (М 1, М 3, М 5, М 18, М 24). Эти штаммы выполняют роль пускового механизма, источника антигенемии, и имеют некоторые важные для развития ОРЛ свойства: тропность к ткани носоглотки; наличие большой гиалуроновой капсулы; способность индуцировать синтез типоспецифических антител; высокую контагиозность; наличие крупных молекул М протеина на поверхности штаммов; характерную генетическую структуру М протеина; наличие в молекулах М протеина эпитопов, перекрестно реагирующих с различными тканями макроорганизма хозяина (миозином, синовией, мозгом, сарколеммой).
 ПАТОГЕНЕЗ Бета-гемолитический стрептококк группы А (М-серотип) или его L–формы, персистирующая стрептококковая инфекция, являются изначально причиной начала патологического процесса. Заболевание обусловлено антигенным сходством b-гемолитического стрептококка группы А к соединительной ткани сердца и сосудов, в первую очередь к эндо- и миокарду. Стрептококк воздействует на организм своими токсинами (стрептолизин-0, ДНКаза, протеиназа, гиалуронидаза, стрептокиназа), обладающими свойствами антигена. К ним вырабатываются антитела (антистрептолизин-0, антистрептогиалуронидаза и др. ). Как клеточная мембрана, так и цитоплазма стрептококка обладают антигенными свойствами, к которым тоже вырабатываются антитела. Накапливается большое количество иммунных комплексов (стрептококковый антиген + антитело + комплемент).
ПАТОГЕНЕЗ Бета-гемолитический стрептококк группы А (М-серотип) или его L–формы, персистирующая стрептококковая инфекция, являются изначально причиной начала патологического процесса. Заболевание обусловлено антигенным сходством b-гемолитического стрептококка группы А к соединительной ткани сердца и сосудов, в первую очередь к эндо- и миокарду. Стрептококк воздействует на организм своими токсинами (стрептолизин-0, ДНКаза, протеиназа, гиалуронидаза, стрептокиназа), обладающими свойствами антигена. К ним вырабатываются антитела (антистрептолизин-0, антистрептогиалуронидаза и др. ). Как клеточная мембрана, так и цитоплазма стрептококка обладают антигенными свойствами, к которым тоже вырабатываются антитела. Накапливается большое количество иммунных комплексов (стрептококковый антиген + антитело + комплемент).
 Циркулируя в сосудистой системе, они фиксируются на стенке сосудов и повреждают их, антигены и белки поступают в соединительную ткань, способствуя ее деструкции. В ткань и микроциркуляторное русло выходят биологически активные вещества - медиаторы воспаления (гистамин, серотонин, брадикинин и др. ), что приводит к развитию воспалительной реакции. Из-за общности строения стрептококка и соединительной ткани сердца, сосудов во время иммунных реакций повреждаются оболочки сердца. Продукты распада тканей также обладают антигенными свойствами. На них в свою очередь вырабатываются антикардиальные аутоантитела. Последние обладают высокой повреждающей способностью и могут реагировать с цитоплазмой, как погибших, так и здоровых клеток эндокарда. Все это приводит к формированию приобретенных пороков сердца. Кроме гуморального, страдает и клеточный иммунитет. Образуется клон сенсибилизированных лимфоцитов-киллеров, несущих на себе фиксированные антитела к сердечной мышце и эндокарду.
Циркулируя в сосудистой системе, они фиксируются на стенке сосудов и повреждают их, антигены и белки поступают в соединительную ткань, способствуя ее деструкции. В ткань и микроциркуляторное русло выходят биологически активные вещества - медиаторы воспаления (гистамин, серотонин, брадикинин и др. ), что приводит к развитию воспалительной реакции. Из-за общности строения стрептококка и соединительной ткани сердца, сосудов во время иммунных реакций повреждаются оболочки сердца. Продукты распада тканей также обладают антигенными свойствами. На них в свою очередь вырабатываются антикардиальные аутоантитела. Последние обладают высокой повреждающей способностью и могут реагировать с цитоплазмой, как погибших, так и здоровых клеток эндокарда. Все это приводит к формированию приобретенных пороков сердца. Кроме гуморального, страдает и клеточный иммунитет. Образуется клон сенсибилизированных лимфоцитов-киллеров, несущих на себе фиксированные антитела к сердечной мышце и эндокарду.
 Иммунный воспалительный процесс вызывает дезорганизацию соединительной ткани (прежде всего в сердечно сосудистой системе), протекающую в форме последовательных стадий: Мукоидное набухание (обратимый патологический процесс, заключающийся в разволокнении соединительной ткани); в основе этой стадии лежит деполимеризация основного вещества соединительной ткани с накоплением преимущественно кислых мукополисахаридов. Фибриноидный некроз (необратимый процесс, проявляющийся дезорганизацией коллагеновых волокон, набуханием их, отложением фибриноида, глыбчатым распадом коллагена). Формирование специфических ревматических гранулем вокруг очагов фибриноидного некроза (ашоф талалаевских гранулем); гранулема представлена крупными базофильными гистиоцитами, лимфоцитами, миоцитами, тучными и плазматическими клетками. Истинная ревматическая гранулема локализуется только в сердце. Стадия склероза исход гранулемы. Ревматический процесс проделывает указанный цикл в течение 6 мес.
Иммунный воспалительный процесс вызывает дезорганизацию соединительной ткани (прежде всего в сердечно сосудистой системе), протекающую в форме последовательных стадий: Мукоидное набухание (обратимый патологический процесс, заключающийся в разволокнении соединительной ткани); в основе этой стадии лежит деполимеризация основного вещества соединительной ткани с накоплением преимущественно кислых мукополисахаридов. Фибриноидный некроз (необратимый процесс, проявляющийся дезорганизацией коллагеновых волокон, набуханием их, отложением фибриноида, глыбчатым распадом коллагена). Формирование специфических ревматических гранулем вокруг очагов фибриноидного некроза (ашоф талалаевских гранулем); гранулема представлена крупными базофильными гистиоцитами, лимфоцитами, миоцитами, тучными и плазматическими клетками. Истинная ревматическая гранулема локализуется только в сердце. Стадия склероза исход гранулемы. Ревматический процесс проделывает указанный цикл в течение 6 мес.
 Выделяются три этапа в развитии ОРЛ: I – тонзиллит или фарингит, симптомы которого быстро проходят (как правило, в течение недели); II – светлый промежуток (этап мнимого благополучия), когда продолжаются аутоиммунные процессы в тканях без внешних проявлений (2 нед. ); III – развитие типичной ревматической атаки с повышением температуры тела, острым воспалением мягких тканей суставов, поражением сердца, серозных оболочек, сосудов, нервной системы.
Выделяются три этапа в развитии ОРЛ: I – тонзиллит или фарингит, симптомы которого быстро проходят (как правило, в течение недели); II – светлый промежуток (этап мнимого благополучия), когда продолжаются аутоиммунные процессы в тканях без внешних проявлений (2 нед. ); III – развитие типичной ревматической атаки с повышением температуры тела, острым воспалением мягких тканей суставов, поражением сердца, серозных оболочек, сосудов, нервной системы.
 Фаза заболевания Клинико анатомическая характеристика поражений Состояние кровообращени других органов характер я сердца и систем течения Полиартрит, серозит (плеврит, перитонит, абдоминальный синдром), хорея, 1. Ревмокардит энцефалит, первичный без пороков клапанов. менингоэнцефалит, Острый. Подострый. церебральный 2. Ревмокардит Затяжной, дряблый. Активная (I, III васкулит, нервновторичный с Непрерывно- пороком клапана психические степени) рецидивирующий. расстройства, (Которого). Латентный 3. Ревматизм без васкулиты, явных сердечных нефриты, гепатит, изменений пневмония, поражения кожи, ирит, иридоциклит, тиреоидит Неактивная Последствия и 1. Ревматический остаточные миокардиосклеро явления перенесенных з. 2. Порок сердца вне сердечных поражений - Н 0 – недостаточности кровообращения нет. Н 1 – недостаточность кровообращения I степени. Н 2 – недостаточность кровообращения II степени. Н 3 – недостаточность кровообращения III степени
Фаза заболевания Клинико анатомическая характеристика поражений Состояние кровообращени других органов характер я сердца и систем течения Полиартрит, серозит (плеврит, перитонит, абдоминальный синдром), хорея, 1. Ревмокардит энцефалит, первичный без пороков клапанов. менингоэнцефалит, Острый. Подострый. церебральный 2. Ревмокардит Затяжной, дряблый. Активная (I, III васкулит, нервновторичный с Непрерывно- пороком клапана психические степени) рецидивирующий. расстройства, (Которого). Латентный 3. Ревматизм без васкулиты, явных сердечных нефриты, гепатит, изменений пневмония, поражения кожи, ирит, иридоциклит, тиреоидит Неактивная Последствия и 1. Ревматический остаточные миокардиосклеро явления перенесенных з. 2. Порок сердца вне сердечных поражений - Н 0 – недостаточности кровообращения нет. Н 1 – недостаточность кровообращения I степени. Н 2 – недостаточность кровообращения II степени. Н 3 – недостаточность кровообращения III степени
 1. Максимальная активность ревматического процесса (III степень). A. Клинический синдром: а) панкардит, эндомиокардит; б) острый или подострый диффузный миокардит; в) подострый ревмокардит с выраженной недостаточностью кровообращения, упорно не поддающейся лечению; г) подострый или непрерывно рецидивирующий ревмокардит в сочетании с симптомами острого или подострого полиартрита, плеврита, пневмонии, перитонита, гломерулопефрита, гепатита, ревматическими узелками, аннулярной эритемой; д) хорея с выраженными клиническими проявлениями. Б. Данные рентгенологического исследования: прогрессирующее увеличение сердца и снижение сократительной функции миокарда, плевроперикардиальные изменения, подвергающиеся обратному развитию под влиянием антиревматической терапии. B. Данные электрокардиографии и фонокардиографии: четкие динамические изменения ЭКГ (удлинение интервала Р Q, уширение комплекса QRS, экстрасистолия, интерференция с диссоциацией, мерцательная аритмия) и ФКГ (изменение тонов сердца, шумы, акценты) с обратным развитием под влиянием лечения. Г. Изменения показателей исследования крови: нейтрофильный лейкоцитоз более 10 Г/л, СОЭ выше 30 мм/ч; С реактивный протеин 3 4 плюса; содержание фибриногена выше 264 294 ммоль/л; а 2 глобулины более 17 %; у глобулины 23 25 %; ДФА реакция 0, 35 0, 50 ед. ; серомукоид выше 0, 6 ед. Д. Серологические показатели: титры АСЛ О, АСГ в 3 5 раз выше нормальных Е. Повышение проницаемости капилляров II III степени
1. Максимальная активность ревматического процесса (III степень). A. Клинический синдром: а) панкардит, эндомиокардит; б) острый или подострый диффузный миокардит; в) подострый ревмокардит с выраженной недостаточностью кровообращения, упорно не поддающейся лечению; г) подострый или непрерывно рецидивирующий ревмокардит в сочетании с симптомами острого или подострого полиартрита, плеврита, пневмонии, перитонита, гломерулопефрита, гепатита, ревматическими узелками, аннулярной эритемой; д) хорея с выраженными клиническими проявлениями. Б. Данные рентгенологического исследования: прогрессирующее увеличение сердца и снижение сократительной функции миокарда, плевроперикардиальные изменения, подвергающиеся обратному развитию под влиянием антиревматической терапии. B. Данные электрокардиографии и фонокардиографии: четкие динамические изменения ЭКГ (удлинение интервала Р Q, уширение комплекса QRS, экстрасистолия, интерференция с диссоциацией, мерцательная аритмия) и ФКГ (изменение тонов сердца, шумы, акценты) с обратным развитием под влиянием лечения. Г. Изменения показателей исследования крови: нейтрофильный лейкоцитоз более 10 Г/л, СОЭ выше 30 мм/ч; С реактивный протеин 3 4 плюса; содержание фибриногена выше 264 294 ммоль/л; а 2 глобулины более 17 %; у глобулины 23 25 %; ДФА реакция 0, 35 0, 50 ед. ; серомукоид выше 0, 6 ед. Д. Серологические показатели: титры АСЛ О, АСГ в 3 5 раз выше нормальных Е. Повышение проницаемости капилляров II III степени
 2. Умеренная активность ревматического процесса (II степень). А. Клинический синдром: а) подострый ревмокардит с недостаточностью кровообращения I II степени, медленно поддающийся лечению; б) подострый или непрерывно рецидивирующий ревмокардит в сочетании с подострым полиартритом, плевритом, перитонитом, нефропатией, ревматической хореей, притом, ревматическими узелками, аннулярной эритемой. Б. Данные рентгенологического исследования: увеличение сердца, плевроперикардиальные спайки, подвергающиеся обратному развитию под влиянием активной антиревматической терапии. В. Данные электрокардиографии и фонокардиографии: динамические изменения ЭКГ (удлинение интервала Р Q, нарушение ритма и проводимости, признаки коронарита) и ФКГ (изменение тонов сердца, шумы, акценты) с обратным развитием под влиянием лечения. Г. Изменения показателей системы крови: нейтрофильный лейкоцитоз 8 10 Г/л; СОЭ 20 30 мм/ч; С реактивный протеин 1 3 плюса; а 2 глобулины 11 16%; у глобулины 21 23%. ДФА реакция 0, 25 0, 30 ед. ; серомукоид 0, 3 0, 6 ед. Д. Серологические показатели: повышение титра АСЛ 0 в 1, 5 раза выше нормы. Е. Проницаемость капилляров: повышение II степени.
2. Умеренная активность ревматического процесса (II степень). А. Клинический синдром: а) подострый ревмокардит с недостаточностью кровообращения I II степени, медленно поддающийся лечению; б) подострый или непрерывно рецидивирующий ревмокардит в сочетании с подострым полиартритом, плевритом, перитонитом, нефропатией, ревматической хореей, притом, ревматическими узелками, аннулярной эритемой. Б. Данные рентгенологического исследования: увеличение сердца, плевроперикардиальные спайки, подвергающиеся обратному развитию под влиянием активной антиревматической терапии. В. Данные электрокардиографии и фонокардиографии: динамические изменения ЭКГ (удлинение интервала Р Q, нарушение ритма и проводимости, признаки коронарита) и ФКГ (изменение тонов сердца, шумы, акценты) с обратным развитием под влиянием лечения. Г. Изменения показателей системы крови: нейтрофильный лейкоцитоз 8 10 Г/л; СОЭ 20 30 мм/ч; С реактивный протеин 1 3 плюса; а 2 глобулины 11 16%; у глобулины 21 23%. ДФА реакция 0, 25 0, 30 ед. ; серомукоид 0, 3 0, 6 ед. Д. Серологические показатели: повышение титра АСЛ 0 в 1, 5 раза выше нормы. Е. Проницаемость капилляров: повышение II степени.
 3. Минимальная активность ревматического процесса (I степень). A. Клинический синдром: а) затяжной, непрерывно рецидивирующий, латентный ревмокардит, как правило, плохо поддающийся лечению; б) затяжной или латентный ревмокардит в сочетании с ревматической хореей, энцефалитом, васкулитом, притом, ревматическими узелками, аннулярной эритемой, стойкими артралгиями. Б. Данные рентгенологического исследования весьма различны в зависимости от клинико анатомической характеристики болезни (первичный или возвратный ревмокардит, наличие порока сердца, неотчетливая динамика под влиянием антиревматической терапии). B. Данные электрокардиографии и фонокардиографии: симптоматика бедна, но упорна при проведении антиревматического лечения. Г. Изменения показателей исследования крови малочисленны и неопределенны, большое значение имеет их динамика в процессе лечения: СОЭ слегка повышенная или нормальная; С реактивный протеин отсутствует или обнаруживается в пределах одного плюса; может быть некоторое увеличение а 2 и у глобулинов; ДФА реакция в пределах верхних границ нормы; показатель серомукоида в норме или понижен. Д. Серологические показатели: титры АСЛ О, АСГ и АСК в норме или слегка повышены, важна динамика их в процессе лечения. Е. Повышение проницаемости капилляров в пределах I II степени.
3. Минимальная активность ревматического процесса (I степень). A. Клинический синдром: а) затяжной, непрерывно рецидивирующий, латентный ревмокардит, как правило, плохо поддающийся лечению; б) затяжной или латентный ревмокардит в сочетании с ревматической хореей, энцефалитом, васкулитом, притом, ревматическими узелками, аннулярной эритемой, стойкими артралгиями. Б. Данные рентгенологического исследования весьма различны в зависимости от клинико анатомической характеристики болезни (первичный или возвратный ревмокардит, наличие порока сердца, неотчетливая динамика под влиянием антиревматической терапии). B. Данные электрокардиографии и фонокардиографии: симптоматика бедна, но упорна при проведении антиревматического лечения. Г. Изменения показателей исследования крови малочисленны и неопределенны, большое значение имеет их динамика в процессе лечения: СОЭ слегка повышенная или нормальная; С реактивный протеин отсутствует или обнаруживается в пределах одного плюса; может быть некоторое увеличение а 2 и у глобулинов; ДФА реакция в пределах верхних границ нормы; показатель серомукоида в норме или понижен. Д. Серологические показатели: титры АСЛ О, АСГ и АСК в норме или слегка повышены, важна динамика их в процессе лечения. Е. Повышение проницаемости капилляров в пределах I II степени.
 КЛИНИКА Ревматизм у детей протекает более остро и тяжело, чем у взрослых, имеет наклонность к рецидивированию и чаще сопровождается глубоким поражением сердца Начало заболевания, как правило, острое, но может быть подострым или латентным. В большинстве случаев за 1, 5 3 недели до появления симптомов ревматизма у больных отмечается перенесенная ангина или острая респираторная инфекция, реже скарлатина. Острое начало ревматизма сопровождается повышением температуры тела до 38 39 °С, общей слабостью, вялостью, повышенной утомляемостью, бледностью кожи. На фоне указанных проявлений интоксикации развиваются симптомы поражения органов (чаще всего сердца, реже суставов, центральной нервной системы и др. ), иногда нескольких органов и систем. При подостром и латентном течении заболевание начинается постепенно или незаметно на фоне стрептококковых заболеваний. При этом клинически наиболее четко выявляется поражение сердечно сосудистой системы, значительно реже симптомы поражения суставов и нервной системы.
КЛИНИКА Ревматизм у детей протекает более остро и тяжело, чем у взрослых, имеет наклонность к рецидивированию и чаще сопровождается глубоким поражением сердца Начало заболевания, как правило, острое, но может быть подострым или латентным. В большинстве случаев за 1, 5 3 недели до появления симптомов ревматизма у больных отмечается перенесенная ангина или острая респираторная инфекция, реже скарлатина. Острое начало ревматизма сопровождается повышением температуры тела до 38 39 °С, общей слабостью, вялостью, повышенной утомляемостью, бледностью кожи. На фоне указанных проявлений интоксикации развиваются симптомы поражения органов (чаще всего сердца, реже суставов, центральной нервной системы и др. ), иногда нескольких органов и систем. При подостром и латентном течении заболевание начинается постепенно или незаметно на фоне стрептококковых заболеваний. При этом клинически наиболее четко выявляется поражение сердечно сосудистой системы, значительно реже симптомы поражения суставов и нервной системы.
 Клинически ревматический миокардит характеризуется ухудшением общего состояния, появлением боли в области сердца, одышки. Наблюдаются явления интоксикации, тахикардия (реже брадикардия), аритмия. При тяжелом течении миокардита могут наблюдаться явления недостаточности одышка, цианоз, кровообращения увеличение печени, (резкая отеки или пастозность голеней и стоп). У некоторых больных изменения со стороны миокарда настолько слабо выражены, что можно говорить об очаговом миокардите
Клинически ревматический миокардит характеризуется ухудшением общего состояния, появлением боли в области сердца, одышки. Наблюдаются явления интоксикации, тахикардия (реже брадикардия), аритмия. При тяжелом течении миокардита могут наблюдаться явления недостаточности одышка, цианоз, кровообращения увеличение печени, (резкая отеки или пастозность голеней и стоп). У некоторых больных изменения со стороны миокарда настолько слабо выражены, что можно говорить об очаговом миокардите
 Эндокардит (чаще эндомиокардит) протекает обычно тяжело, так как развивается при более активном ревматическом процессе. Клинически наблюдаются те же явления, что и при миокардите. Отмечается нарастание систолического шума над верхушкой сердца, который приобретает дующий характер и выслушивается с первых дней заболевания, усиливаясь на 2 3 й неделе. При локализации ревматического процесса на клапане аорты появляется диастолический шум в точке Боткина Эрба. В отдельных случаях он может быть вызван относительной недостаточностью клапана аорты. С улучшением функции мышцы сердца шум постепенно исчезает.
Эндокардит (чаще эндомиокардит) протекает обычно тяжело, так как развивается при более активном ревматическом процессе. Клинически наблюдаются те же явления, что и при миокардите. Отмечается нарастание систолического шума над верхушкой сердца, который приобретает дующий характер и выслушивается с первых дней заболевания, усиливаясь на 2 3 й неделе. При локализации ревматического процесса на клапане аорты появляется диастолический шум в точке Боткина Эрба. В отдельных случаях он может быть вызван относительной недостаточностью клапана аорты. С улучшением функции мышцы сердца шум постепенно исчезает.
 Перикардит ревматической этиологии как изолированный процесс почти не встречается. Обычно он присоединяется к мио или эндомиокардиту, развивается преимущественно при остром гиперергическом воспалении. Клинически диагностируется значительно реже, чем патолого анатомически. Ревматический перикардит может быть сухим фибринозным или экссудативным серозно фибринозным. При фибринозном перикардите к симптомам эндомиокардита присоединяются жалобы на боль в области сердца, обнаруживается шум трения перикарда, который прослушивается в течение короткого времени вдоль левого края грудины или несколько кнутри от верхушки сердца (напоминает шуршание шелка или хруст снега). При накоплении выпота шум трения перикарда исчезает, а состояние больного резко ухудшается. Появляются бледность кожи, цианоз губ, выраженная одышка с вынужденным положением тела (ортопноэ), расширение границ сердца с совпадением относительной и абсолютной сердечной тупости; исчезает верхушечный толчок, наблюдаются резкая глухость тонов сердца, явления недостаточности кровообращения
Перикардит ревматической этиологии как изолированный процесс почти не встречается. Обычно он присоединяется к мио или эндомиокардиту, развивается преимущественно при остром гиперергическом воспалении. Клинически диагностируется значительно реже, чем патолого анатомически. Ревматический перикардит может быть сухим фибринозным или экссудативным серозно фибринозным. При фибринозном перикардите к симптомам эндомиокардита присоединяются жалобы на боль в области сердца, обнаруживается шум трения перикарда, который прослушивается в течение короткого времени вдоль левого края грудины или несколько кнутри от верхушки сердца (напоминает шуршание шелка или хруст снега). При накоплении выпота шум трения перикарда исчезает, а состояние больного резко ухудшается. Появляются бледность кожи, цианоз губ, выраженная одышка с вынужденным положением тела (ортопноэ), расширение границ сердца с совпадением относительной и абсолютной сердечной тупости; исчезает верхушечный толчок, наблюдаются резкая глухость тонов сердца, явления недостаточности кровообращения
 ВНЕСЕРДЕЧНЫЕ ПРОЯВЛЕНИЯ При полиартрите отмечается резкая болезненность и отечность суставов, гиперемия кожи в местах поражения. Характерна летучесть воспалительных явлений, переходящих с одних суставов на другие, нередки симметричность и множественность поражения суставов. В последнее время выраженные явления полиартрита встречаются реже, чаще отмечается только болезненность в суставах (полиартралгия). Отличительной чертой ревматического поражения суставов является быстрое прекращение боли и исчезновение всех признаков полиартрита после лечения.
ВНЕСЕРДЕЧНЫЕ ПРОЯВЛЕНИЯ При полиартрите отмечается резкая болезненность и отечность суставов, гиперемия кожи в местах поражения. Характерна летучесть воспалительных явлений, переходящих с одних суставов на другие, нередки симметричность и множественность поражения суставов. В последнее время выраженные явления полиартрита встречаются реже, чаще отмечается только болезненность в суставах (полиартралгия). Отличительной чертой ревматического поражения суставов является быстрое прекращение боли и исчезновение всех признаков полиартрита после лечения.
 - Пневмонии (мелкоочаговые, сливные) - Гломерулонефрит - На системное поражение сосудов при ревматизме указывают петехиальные кровоизлияния на коже и кровотечения из носа - Синдром малой хореи : эмоциональная неустоичивость, раздражительность, плаксивость, их движения – беспорядочные и непроизвольные (гиперкинезы). Вначале обычно возникают короткие сокращения мимических мышц лица, затем мышц верхних и нижних конечностей. - Абдоминальный синдром: боль в животе может быть сосудисто неврогенного характера, перитонеального происхождения или вызвана миозитом мышц живота.
- Пневмонии (мелкоочаговые, сливные) - Гломерулонефрит - На системное поражение сосудов при ревматизме указывают петехиальные кровоизлияния на коже и кровотечения из носа - Синдром малой хореи : эмоциональная неустоичивость, раздражительность, плаксивость, их движения – беспорядочные и непроизвольные (гиперкинезы). Вначале обычно возникают короткие сокращения мимических мышц лица, затем мышц верхних и нижних конечностей. - Абдоминальный синдром: боль в животе может быть сосудисто неврогенного характера, перитонеального происхождения или вызвана миозитом мышц живота.
 Признаки активности процесса следующие: ухудшение общего состояния, боль в суставах, повышение температуры тела, возникновение или нарастание изменений со стороны сердца и др. Безусловными признаками значительной активности процесса являются ревматические узелки, аннулярная сыпь, припухание суставов и воспаление серозных оболочек (перикарда, плевры, брюшины). У больных с приобретенными пороками сердца ревматической этиологии нарастание недостаточности кровообращения свидетельствует об активизации процесса.
Признаки активности процесса следующие: ухудшение общего состояния, боль в суставах, повышение температуры тела, возникновение или нарастание изменений со стороны сердца и др. Безусловными признаками значительной активности процесса являются ревматические узелки, аннулярная сыпь, припухание суставов и воспаление серозных оболочек (перикарда, плевры, брюшины). У больных с приобретенными пороками сердца ревматической этиологии нарастание недостаточности кровообращения свидетельствует об активизации процесса.
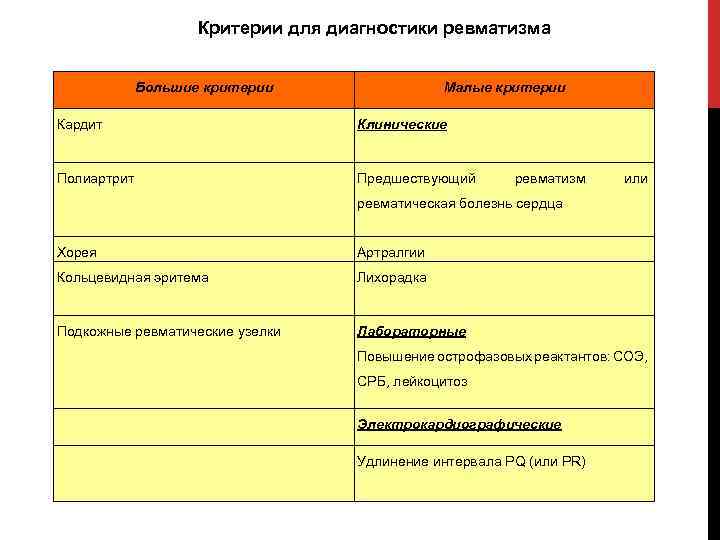 Критерии для диагностики ревматизма Большие критерии Кардит Малые критерии Клинические Полиартрит Предшествующий ревматизм или ревматическая болезнь сердца Хорея Артралгии Кольцевидная эритема Лихорадка Подкожные ревматические узелки Лабораторные Повышение острофазовых реактантов: СОЭ, СРБ, лейкоцитоз Электрокардиографические Удлинение интервала РQ (или PR)
Критерии для диагностики ревматизма Большие критерии Кардит Малые критерии Клинические Полиартрит Предшествующий ревматизм или ревматическая болезнь сердца Хорея Артралгии Кольцевидная эритема Лихорадка Подкожные ревматические узелки Лабораторные Повышение острофазовых реактантов: СОЭ, СРБ, лейкоцитоз Электрокардиографические Удлинение интервала РQ (или PR)
 ЛАБОРАТОРНЫЕ ПОКАЗАТЕЛИ В гемограмме: лейкоцитоз со сдвигом влево, ускорение СОЭ, анемия В биохимическом анализе крови имеют место неспецифические признаки воспаления: повышение дифениламиновой реакции, серомукоида, диспротеинемия с повышением фракций α 2 и γглобулинов, увеличение показателей СРБ. Иммунологические показатели характеризуются повышением титров антистрептококковых антител (АСГ, АСЛ-О, АСК), увеличением иммуноглобулинов класса А. М. , G, ЦИК, антикардиальных антител. У детей школьного возраста для АСЛ-О положительной считается реакция при уровне титра выше 320 ТЕ (единиц Тодда), норма – 160 ТЕ. Уровень антител к ДНКазе-В 240 единиц считается диагностическим. Больных с негативным титром АСЛ-О и положительным результатом посева на стрептококк считают носителями этих микробов
ЛАБОРАТОРНЫЕ ПОКАЗАТЕЛИ В гемограмме: лейкоцитоз со сдвигом влево, ускорение СОЭ, анемия В биохимическом анализе крови имеют место неспецифические признаки воспаления: повышение дифениламиновой реакции, серомукоида, диспротеинемия с повышением фракций α 2 и γглобулинов, увеличение показателей СРБ. Иммунологические показатели характеризуются повышением титров антистрептококковых антител (АСГ, АСЛ-О, АСК), увеличением иммуноглобулинов класса А. М. , G, ЦИК, антикардиальных антител. У детей школьного возраста для АСЛ-О положительной считается реакция при уровне титра выше 320 ТЕ (единиц Тодда), норма – 160 ТЕ. Уровень антител к ДНКазе-В 240 единиц считается диагностическим. Больных с негативным титром АСЛ-О и положительным результатом посева на стрептококк считают носителями этих микробов
 Диагноз ОРЛ считают достоверным при наличии двух основных критериев или одного основного и двух дополнительных. Данные, подтверждающие предшествующую стрептококковую инфекцию: повышенный титр противострептококковых антител, выделение из зева стрептококка группы А. положительный тест быстрого определения А стрептококкового антигена, недавно перенесенная скарлатина.
Диагноз ОРЛ считают достоверным при наличии двух основных критериев или одного основного и двух дополнительных. Данные, подтверждающие предшествующую стрептококковую инфекцию: повышенный титр противострептококковых антител, выделение из зева стрептококка группы А. положительный тест быстрого определения А стрептококкового антигена, недавно перенесенная скарлатина.
 ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Проводят с неревматическими кардитами, пролапсом митрального клапана, функциональными эндокардитом, врожденной кардиопатиями, недостаточностью инфекционным митрального и аортального клапана. Ревматический артрит требует проведения дифференциальной диагностики с реактивными артритами, ювенильным ревматоидным артритом, анкилозирующим спондилоартритом, системной красной волчанкой, болезнью Лайма, лейкозами, геморрагическим васкулитом, сывороточной болезнью.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Проводят с неревматическими кардитами, пролапсом митрального клапана, функциональными эндокардитом, врожденной кардиопатиями, недостаточностью инфекционным митрального и аортального клапана. Ревматический артрит требует проведения дифференциальной диагностики с реактивными артритами, ювенильным ревматоидным артритом, анкилозирующим спондилоартритом, системной красной волчанкой, болезнью Лайма, лейкозами, геморрагическим васкулитом, сывороточной болезнью.
 Наиболее сложен дифференциальный диагноз с реактивным артритом, развившимся после носоглоточной инфекции, так называемым постстрептококковым артритом. В таких случаях дети нуждаются в динамическом наблюдении для исключения ревматического процесса и проведении профилактических мероприятий, как это положено при ревматизме. Ревматическую малую хорею следует дифференцировать с неврозом навязчивых движений (тики), синдромом Туретта, хореей при системной красной волчанке, тиреотоксикозом, опухолями мозга, антифосфолипидным синдромом.
Наиболее сложен дифференциальный диагноз с реактивным артритом, развившимся после носоглоточной инфекции, так называемым постстрептококковым артритом. В таких случаях дети нуждаются в динамическом наблюдении для исключения ревматического процесса и проведении профилактических мероприятий, как это положено при ревматизме. Ревматическую малую хорею следует дифференцировать с неврозом навязчивых движений (тики), синдромом Туретта, хореей при системной красной волчанке, тиреотоксикозом, опухолями мозга, антифосфолипидным синдромом.
 ЛЕЧЕНИЕ Лечение ребенка с ревматизмом должно быть этапным, адекватным, длительным, непрерывным и комплексным. Принцип этапности состоит из стационарного лечения (1 й этап), долечивания в местном кардио ревматологическом санатории (2 й этап) и диспансерного наблюдения в поликлинике (3 й этап).
ЛЕЧЕНИЕ Лечение ребенка с ревматизмом должно быть этапным, адекватным, длительным, непрерывным и комплексным. Принцип этапности состоит из стационарного лечения (1 й этап), долечивания в местном кардио ревматологическом санатории (2 й этап) и диспансерного наблюдения в поликлинике (3 й этап).
 ПЕРВЫЙ ЭТАП При острой ревматической лихорадке показана госпитализация. Терапия направлена на активную борьбу со стрептококковой инфекцией, подавление воспалительного процесса и предполагает назначение антибактериальных, нестероидных (НПВП) или глюкокортикостероидных (ГКС) противовоспалительных средств, а также препаратов хинолинового ряда.
ПЕРВЫЙ ЭТАП При острой ревматической лихорадке показана госпитализация. Терапия направлена на активную борьбу со стрептококковой инфекцией, подавление воспалительного процесса и предполагает назначение антибактериальных, нестероидных (НПВП) или глюкокортикостероидных (ГКС) противовоспалительных средств, а также препаратов хинолинового ряда.
 Постельный режим необходим при подозрении на ревмокардит. Длительность его составляет в среднем 2 3 нед, после чего переходят на щадящий режим. При отсутствии сердечной недостаточности предпочтительнее режим с ограничением физической активности, который соблюдают до нормализации СОЭ. Постепенное расширение режима осуществляют под контролем клинико лабораторных показателей и проб с дозированной физической нагрузкой (проба Н. А. Шалкова). При хорее больного помещают в спокойную обстановку и принимают меры, чтобы предупредить самоповреждения при гиперкинезах.
Постельный режим необходим при подозрении на ревмокардит. Длительность его составляет в среднем 2 3 нед, после чего переходят на щадящий режим. При отсутствии сердечной недостаточности предпочтительнее режим с ограничением физической активности, который соблюдают до нормализации СОЭ. Постепенное расширение режима осуществляют под контролем клинико лабораторных показателей и проб с дозированной физической нагрузкой (проба Н. А. Шалкова). При хорее больного помещают в спокойную обстановку и принимают меры, чтобы предупредить самоповреждения при гиперкинезах.
 Диета включает общий стол с 4 разовым кормлением; на фоне гормональной терапии в диете увеличивают количество продуктов, содержащих калий (картофель, капуста, урюк, изюм, чернослив и др. ). При недостаточности кровообращения и отеках ограничивают употребление жидкости и соли.
Диета включает общий стол с 4 разовым кормлением; на фоне гормональной терапии в диете увеличивают количество продуктов, содержащих калий (картофель, капуста, урюк, изюм, чернослив и др. ). При недостаточности кровообращения и отеках ограничивают употребление жидкости и соли.
 Антибиотики: пенициллин в/м 3 р/д 7 10 дней, затем бициллин 5 в/м 1 раз в месяц (при аллергии на пенициллин – современные макролиды). Антигистаминные препараты. Нестероидные противовоспалительные средства: ортофен (вольтарен) внутрь 3 р/д в стационаре и санатории. Кардиотрофические средства (кардиотропные): в/в струйно: 10% раствор глюкозы 10 мл, кокарбоксилаза, витамин С; АТФ в/м, АТФ – лонг, карнитин, милдронат, рибоксин, кардонат (один из препаратов); препараты калия: панангин, аспаркам внутрь. Витамины. при непереносимости пенициллина назначают макролиды: эритромицин в дозе 30 50 мг/кг/сутки, вводят суточную дозу в 4 приема; или спирамицин 3 млн. МЕ в 2 приема 10 дней; азитромицин 10 мг//кг массы тела в 1 прием, 3 дня; рокситромицин – 5 мг/кг массы тела в 2 приема 10 дней; кларитромицин 15 мг/кг/ в 2 приема, 10 дней. больным с непереносимостью как b лактамов, так и макролидов назначают линкозоамиды: линкомицин – 30 мг/кг в 3 приема, 10 дней
Антибиотики: пенициллин в/м 3 р/д 7 10 дней, затем бициллин 5 в/м 1 раз в месяц (при аллергии на пенициллин – современные макролиды). Антигистаминные препараты. Нестероидные противовоспалительные средства: ортофен (вольтарен) внутрь 3 р/д в стационаре и санатории. Кардиотрофические средства (кардиотропные): в/в струйно: 10% раствор глюкозы 10 мл, кокарбоксилаза, витамин С; АТФ в/м, АТФ – лонг, карнитин, милдронат, рибоксин, кардонат (один из препаратов); препараты калия: панангин, аспаркам внутрь. Витамины. при непереносимости пенициллина назначают макролиды: эритромицин в дозе 30 50 мг/кг/сутки, вводят суточную дозу в 4 приема; или спирамицин 3 млн. МЕ в 2 приема 10 дней; азитромицин 10 мг//кг массы тела в 1 прием, 3 дня; рокситромицин – 5 мг/кг массы тела в 2 приема 10 дней; кларитромицин 15 мг/кг/ в 2 приема, 10 дней. больным с непереносимостью как b лактамов, так и макролидов назначают линкозоамиды: линкомицин – 30 мг/кг в 3 приема, 10 дней
 Противовоспалительную терапию проводят нестероидными (НПВП) и стероидными противовоспалительными (СПВП) средствами. Наибольшей эффективностью среди НПВП обладают ацелофенак, диклофенак, мефенамовая кислота, ибупрофен. Неэффективны натрия салицилат, метамизол (анальгин), парацетамол оказывающие преимущественно жаропонижающий и аналгезирующий эффект. Не рекомендуется применение до 7 летнего возраста индометацина, провоцирующего развитие склеротических процессов в очаге поражения, и способствующего тем самым быстрому формированию порока сердца преднизолон в таблетках на время пребывания в стационаре (в низких дозах, основную дозу (1 мг/кг/с) дают 10 дней), затем снижают каждые 5 дней на 5 мг (1 таблетка) до полной отмены
Противовоспалительную терапию проводят нестероидными (НПВП) и стероидными противовоспалительными (СПВП) средствами. Наибольшей эффективностью среди НПВП обладают ацелофенак, диклофенак, мефенамовая кислота, ибупрофен. Неэффективны натрия салицилат, метамизол (анальгин), парацетамол оказывающие преимущественно жаропонижающий и аналгезирующий эффект. Не рекомендуется применение до 7 летнего возраста индометацина, провоцирующего развитие склеротических процессов в очаге поражения, и способствующего тем самым быстрому формированию порока сердца преднизолон в таблетках на время пребывания в стационаре (в низких дозах, основную дозу (1 мг/кг/с) дают 10 дней), затем снижают каждые 5 дней на 5 мг (1 таблетка) до полной отмены
 При затяжном течении ревматизма в терапию включают хинолиновые производные (делагил внутрь) на 6 9 месяцев. При хорее к медикаментозной терапии добавляют седативные препараты (валериана, фенобарбитал, фенибут, ново пассит, персен, аминазин
При затяжном течении ревматизма в терапию включают хинолиновые производные (делагил внутрь) на 6 9 месяцев. При хорее к медикаментозной терапии добавляют седативные препараты (валериана, фенобарбитал, фенибут, ново пассит, персен, аминазин
 ТРЕТИЙ ЭТАП Диспансерное наблюдение лечащего врача или в ревматологическом центре и профилактика рецидивов и прогрессирования (в том числе и антибиотикопрофилактика)
ТРЕТИЙ ЭТАП Диспансерное наблюдение лечащего врача или в ревматологическом центре и профилактика рецидивов и прогрессирования (в том числе и антибиотикопрофилактика)
 ВТОРОЙ ЭТАП Восстановительное лечение в условиях местного специализированного санатория. Основной задачей второго этапа является достижение полной ремиссии и восстановление функциональной способности сердечно сосудистой системы. Контролируют прием НПВС, назначают препараты, улучшающие метаболизм миокарда, организуют курс лечебной физкультуры. В домашних условиях рекомендуется ограничить нагрузки с организацией школьных занятий на дому в течение 1 месяца и более
ВТОРОЙ ЭТАП Восстановительное лечение в условиях местного специализированного санатория. Основной задачей второго этапа является достижение полной ремиссии и восстановление функциональной способности сердечно сосудистой системы. Контролируют прием НПВС, назначают препараты, улучшающие метаболизм миокарда, организуют курс лечебной физкультуры. В домашних условиях рекомендуется ограничить нагрузки с организацией школьных занятий на дому в течение 1 месяца и более
 ПРОФИЛАКТИКА 1. Первичная профилактика: 1. 1. Меры по повышению уровня естественного иммунитета, в первую очередь у детей, и их адаптационных механизмов: закаливание с первых месяцев жизни; полноценное витаминизированное питание; максимальное использование свежего воздуха; борьба со скученностью жилища; санитарно-гигиенические мероприятия, снижающие возможность стрептококкового инфицирования. 1. 2. Мероприятия по борьбе со стрептококковой инфекцией.
ПРОФИЛАКТИКА 1. Первичная профилактика: 1. 1. Меры по повышению уровня естественного иммунитета, в первую очередь у детей, и их адаптационных механизмов: закаливание с первых месяцев жизни; полноценное витаминизированное питание; максимальное использование свежего воздуха; борьба со скученностью жилища; санитарно-гигиенические мероприятия, снижающие возможность стрептококкового инфицирования. 1. 2. Мероприятия по борьбе со стрептококковой инфекцией.
 2. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования болезни у детей и взрослых, перенесших ОРЛ. Регулярное в/м введение бициллина 5 (ретарпена): детям с массой тела менее 30 кг в дозе 600000 ЕД 1 раз в 3 нед. , детям с массой тела более 30 кг – в дозе 120000 ЕД 1 раз в 4 нед.
2. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования болезни у детей и взрослых, перенесших ОРЛ. Регулярное в/м введение бициллина 5 (ретарпена): детям с массой тела менее 30 кг в дозе 600000 ЕД 1 раз в 3 нед. , детям с массой тела более 30 кг – в дозе 120000 ЕД 1 раз в 4 нед.
 3. Текущая профилактика проводится одновременно с осуществлением вторичной профилактики ОРЛ присоединении острых респираторных инфекций, ангин, фарингита, до и после тонзилэктомии и других оперативных вмешательств. Предусматривает назначение 10 дневного курса пенициллина
3. Текущая профилактика проводится одновременно с осуществлением вторичной профилактики ОРЛ присоединении острых респираторных инфекций, ангин, фарингита, до и после тонзилэктомии и других оперативных вмешательств. Предусматривает назначение 10 дневного курса пенициллина
 ПЕРВИЧНЫЙ И ВОЗВРАТНЫЙ РЕВМОКАРДИТ Ревмокардит — воспаление всех или отдельных слоев стенки сердца при ревматизме, является ведущим проявлением заболевания, обусловливающим тяжесть его течения и прогноз. Чаще всего имеет место одновременное поражение миокарда и эндокарда (эндомиокардит), иногда в сочетании с перикардитом (панкардит), возможно изолированное поражение миокарда (миокардит). В любом случае при ревмокардите поражается миокард и признаки миокардита доминируют в клинике ревмокардита, затушевывая симптомы эндокардита.
ПЕРВИЧНЫЙ И ВОЗВРАТНЫЙ РЕВМОКАРДИТ Ревмокардит — воспаление всех или отдельных слоев стенки сердца при ревматизме, является ведущим проявлением заболевания, обусловливающим тяжесть его течения и прогноз. Чаще всего имеет место одновременное поражение миокарда и эндокарда (эндомиокардит), иногда в сочетании с перикардитом (панкардит), возможно изолированное поражение миокарда (миокардит). В любом случае при ревмокардите поражается миокард и признаки миокардита доминируют в клинике ревмокардита, затушевывая симптомы эндокардита.
 ПЕРВИЧНЫЙ РЕВМОКАРДИТ Наблюдается при остром, подостром, затяжном и латентном вариантах течения ревматизма, причем при последних двух обычно определяет клиническую картину заболевания. Исключение составляют редкие случаи острого ревматизма, когда преобладают явления полиартрита или хореи у детей. Первичному ревмокардиту обычно несвойственны субъективные симптомы вовлечения в ревматический процесс сердца, однако нередко отмечаются одышка при движениях, сердцебиения, а при наличии перикардита — характерные боли. При объективном обследовании обнаруживается тахикардия, не соответствующая температурной реакции, несколько реже брадикардия, умеренная гипотония, перкуторно определяется отчетливое увеличение влево или в обе стороны границ сердца. Аускультация и ФКГ выявляют порой значительную приглушенность тонов, а на ФКГ определяются ослабление и (или) деформация I тона, появление систолического (высокочастотного), реже мезодиастолического шумов у верхушки сердца, патологические III и IV тоны с возникновением протодиастолического и пресистолического ритмов галопа. Особое диагностическое значение имеет появление протодиастолического аортального шума, шума трения перикарда, рентгенологических и электрокардиографических симптомов перикардиального выпота.
ПЕРВИЧНЫЙ РЕВМОКАРДИТ Наблюдается при остром, подостром, затяжном и латентном вариантах течения ревматизма, причем при последних двух обычно определяет клиническую картину заболевания. Исключение составляют редкие случаи острого ревматизма, когда преобладают явления полиартрита или хореи у детей. Первичному ревмокардиту обычно несвойственны субъективные симптомы вовлечения в ревматический процесс сердца, однако нередко отмечаются одышка при движениях, сердцебиения, а при наличии перикардита — характерные боли. При объективном обследовании обнаруживается тахикардия, не соответствующая температурной реакции, несколько реже брадикардия, умеренная гипотония, перкуторно определяется отчетливое увеличение влево или в обе стороны границ сердца. Аускультация и ФКГ выявляют порой значительную приглушенность тонов, а на ФКГ определяются ослабление и (или) деформация I тона, появление систолического (высокочастотного), реже мезодиастолического шумов у верхушки сердца, патологические III и IV тоны с возникновением протодиастолического и пресистолического ритмов галопа. Особое диагностическое значение имеет появление протодиастолического аортального шума, шума трения перикарда, рентгенологических и электрокардиографических симптомов перикардиального выпота.
 ВОЗВРАТНЫЙ ПЕРИКАРДИТ Клиническая картина возвратного ревмокардита существенно отличается от таковой первичного ревмокардита. В основе этих различий лежат прежде всего прогрессирующие по мере возникновения повторных ревматических атак. Их непосредственным результатом являются глубокие изменения в состоянии воспалительной, иммунологической реактивности, трофики тканей, эволюция характера течения ревматического процесса с урежением острых и значительным учащением хронических вариантов течения болезни. Кардит при этом становится в сущности постоянным, а порой единственным проявлением ревматизма. В его клинической картине по мере возникновения повторных ревматических атак также происходят характерные изменения: существенно нарастают симптомы астенизации, вегетативные расстройства, нарушения терморегуляции. Более выраженными становятся субъективные проявления кардита с учащением жалоб на одышку, сердцебиение, перебои, не связанные с перикардитом болевые ощущения в области сердца. Помимо эволюции в особенностях течения кардита, изменения его клинической картины проявляются в прогрессирующей по мере возникновения новых рецидивов декомпенсации сердечной деятельности. Кроме диффузного и очагового постмиокардитического кардиосклероза, в происхождении последней важное место занимает миокардиодистрофия, обусловленная дисметаболическими, аутоиммунными нарушениями, хронической перегрузкой миокарда.
ВОЗВРАТНЫЙ ПЕРИКАРДИТ Клиническая картина возвратного ревмокардита существенно отличается от таковой первичного ревмокардита. В основе этих различий лежат прежде всего прогрессирующие по мере возникновения повторных ревматических атак. Их непосредственным результатом являются глубокие изменения в состоянии воспалительной, иммунологической реактивности, трофики тканей, эволюция характера течения ревматического процесса с урежением острых и значительным учащением хронических вариантов течения болезни. Кардит при этом становится в сущности постоянным, а порой единственным проявлением ревматизма. В его клинической картине по мере возникновения повторных ревматических атак также происходят характерные изменения: существенно нарастают симптомы астенизации, вегетативные расстройства, нарушения терморегуляции. Более выраженными становятся субъективные проявления кардита с учащением жалоб на одышку, сердцебиение, перебои, не связанные с перикардитом болевые ощущения в области сердца. Помимо эволюции в особенностях течения кардита, изменения его клинической картины проявляются в прогрессирующей по мере возникновения новых рецидивов декомпенсации сердечной деятельности. Кроме диффузного и очагового постмиокардитического кардиосклероза, в происхождении последней важное место занимает миокардиодистрофия, обусловленная дисметаболическими, аутоиммунными нарушениями, хронической перегрузкой миокарда.


