Ревматические болезни Пороки сердца Ревматические болезни


























































































revmaticheskie_bolezni,_poroki_serdca.ppt
- Размер: 6.8 Мб
- Автор:
- Количество слайдов: 96
Описание презентации Ревматические болезни Пороки сердца Ревматические болезни по слайдам
 Ревматические болезни Пороки сердца
Ревматические болезни Пороки сердца
 Ревматические болезни (РБ) – группа заболеваний, для которых характерно системное поражение соединительной ткани и сосудов при нарушении имму-нологического гомеостаза организма
Ревматические болезни (РБ) – группа заболеваний, для которых характерно системное поражение соединительной ткани и сосудов при нарушении имму-нологического гомеостаза организма
 к РБ относятся • Ревматизм • Ревматоидный артрит • Болезнь Бехтерева • Системная красная волчанка • Прогрессирующий системный склероз • Узелковый (нодозный) полиартериит • Дерматомиозит
к РБ относятся • Ревматизм • Ревматоидный артрит • Болезнь Бехтерева • Системная красная волчанка • Прогрессирующий системный склероз • Узелковый (нодозный) полиартериит • Дерматомиозит
 РБ имеют ряд общих признаков • Наличие хронической очаговой инфекции; • Выраженные нарушения иммунологического гомеостаза; • Системная прогрессирующая дезорганизация соединительной ткани; • Генерализованные васкулиты; • Висцеральные поражения; • Полисерозиты; • Хроническое волнообразное течение.
РБ имеют ряд общих признаков • Наличие хронической очаговой инфекции; • Выраженные нарушения иммунологического гомеостаза; • Системная прогрессирующая дезорганизация соединительной ткани; • Генерализованные васкулиты; • Висцеральные поражения; • Полисерозиты; • Хроническое волнообразное течение.
 Этиология заболеваний не установлена. Общепринято, что этиологическим фактором развития ревматизма является β-гемолитический стрептококк группы А. Диплострептококк и микоплазма – ревматоидный артрит. Большое значение в развитии РБ принадлежит вирусам – кори, краснухи, паротита, реовирусам, парагриппа, Эпштейна — Барра
Этиология заболеваний не установлена. Общепринято, что этиологическим фактором развития ревматизма является β-гемолитический стрептококк группы А. Диплострептококк и микоплазма – ревматоидный артрит. Большое значение в развитии РБ принадлежит вирусам – кори, краснухи, паротита, реовирусам, парагриппа, Эпштейна — Барра
 Патогенез РБ очаговые хронические инфекции иммунные реакции организма аутоиммунизация образование токсичных иммунных комплексов и иммунокомпетентных клеток повреждение микроциркуляторного русла органов и тканей системная прогрессирующая дезорганизация соединительной ткани
Патогенез РБ очаговые хронические инфекции иммунные реакции организма аутоиммунизация образование токсичных иммунных комплексов и иммунокомпетентных клеток повреждение микроциркуляторного русла органов и тканей системная прогрессирующая дезорганизация соединительной ткани
 В основе патогенеза РБ лежат иммунные реакции • ГНТ – гуморальные реакции на антигены и экзоферменты стрептококка • ГЗТ – нарушение клеточного звена иммунитета в виде скоплений клона лимфоидных клеток, сенсибилизированных к стрептококковым антигенам и аутоантителам • Аутоиммунные реакции , что обусловлено формированием стрептококковых антител, перекрёстно реагирующих с сарколеммальными антигенами миокарда, антигенами соединительной ткани клапанов сердца, гломерулярного аппарата почек
В основе патогенеза РБ лежат иммунные реакции • ГНТ – гуморальные реакции на антигены и экзоферменты стрептококка • ГЗТ – нарушение клеточного звена иммунитета в виде скоплений клона лимфоидных клеток, сенсибилизированных к стрептококковым антигенам и аутоантителам • Аутоиммунные реакции , что обусловлено формированием стрептококковых антител, перекрёстно реагирующих с сарколеммальными антигенами миокарда, антигенами соединительной ткани клапанов сердца, гломерулярного аппарата почек
 В основе морфогенеза РБ лежит системная прогрессирующая дезорганизация соединительной ткани.
В основе морфогенеза РБ лежит системная прогрессирующая дезорганизация соединительной ткани.
 Стадии системной прогрессирующей дезорганизации соединительной ткани при РБ • Мукоидное набухание • Фибриноидные изменения • Гранулематоз • Склероз и гиалиноз
Стадии системной прогрессирующей дезорганизации соединительной ткани при РБ • Мукоидное набухание • Фибриноидные изменения • Гранулематоз • Склероз и гиалиноз
 Морфогенез РБ Иммунопатология Системная прогрессирующая дезорганизации соединительной ткани 1. ГНТ — мукоидное набухание — фибриноидное изменение 2. ГЗТ — гранулематоз — склероз, гиалиноз 3. АУТОИММУННЫЕ РЕАКЦИИ
Морфогенез РБ Иммунопатология Системная прогрессирующая дезорганизации соединительной ткани 1. ГНТ — мукоидное набухание — фибриноидное изменение 2. ГЗТ — гранулематоз — склероз, гиалиноз 3. АУТОИММУННЫЕ РЕАКЦИИ
 РЕВМАТИЗМ (болезнь Сокольского-Буйо) заболевание, которое характеризуется системной прогрессирующей дезорганизацией соединительной ткани с преимущественной локализацией процесса в сердце и суставах, развивающееся у предрасположенных к нему лиц в связи с инфицированием β-гемолитическим стрептококком группы А
РЕВМАТИЗМ (болезнь Сокольского-Буйо) заболевание, которое характеризуется системной прогрессирующей дезорганизацией соединительной ткани с преимущественной локализацией процесса в сердце и суставах, развивающееся у предрасположенных к нему лиц в связи с инфицированием β-гемолитическим стрептококком группы А
 Клинико-анатомические формы ревматизма • Кардиоваскулярная • Церебральная • Полиартритическая • Нодозная
Клинико-анатомические формы ревматизма • Кардиоваскулярная • Церебральная • Полиартритическая • Нодозная
 О р г а н о п а т о л о г и я р е в м а т и з м а Ревматический процесс может локализоваться: — в сердце (эндо-, мио-, пери- и панкардит), — в сосудах, — в суставах, — во внутренних органах
О р г а н о п а т о л о г и я р е в м а т и з м а Ревматический процесс может локализоваться: — в сердце (эндо-, мио-, пери- и панкардит), — в сосудах, — в суставах, — во внутренних органах
 Кардиваскулярная форма Ревматические эндокардиты А. по локализации выделяют: • клапанный • хордальный • париетальный
Кардиваскулярная форма Ревматические эндокардиты А. по локализации выделяют: • клапанный • хордальный • париетальный
 Б. по морфологии: • Диффузный эндокардит (начальный, простой или вальвулит) – Endocarditis diffusa • Острый бородавчатый эндокардит – Endocarditis verrucosa acuta • Фибропластический эндокардит — Endocarditis fibroplastica • Возвратный бородавчатый эндокардит – Endocarditis verrucosa reccurens
Б. по морфологии: • Диффузный эндокардит (начальный, простой или вальвулит) – Endocarditis diffusa • Острый бородавчатый эндокардит – Endocarditis verrucosa acuta • Фибропластический эндокардит — Endocarditis fibroplastica • Возвратный бородавчатый эндокардит – Endocarditis verrucosa reccurens
 Endocarditis diffusa
Endocarditis diffusa
 Endocarditis verrucosa acuta
Endocarditis verrucosa acuta
 Фибропластический эндокардит
Фибропластический эндокардит
 Endocarditis verrucosa reccurens
Endocarditis verrucosa reccurens
 Ревматические миокардиты • Узелковый продуктивный миокардит — Myocarditis productiva nodosa • Диффузный межуточный экссудативный миокардит — Myocarditis interstitialis exsudativa diffusis • Очаговый межуточный экссудативный миокардит — Myocarditis interstitialis exsudativa focalis
Ревматические миокардиты • Узелковый продуктивный миокардит — Myocarditis productiva nodosa • Диффузный межуточный экссудативный миокардит — Myocarditis interstitialis exsudativa diffusis • Очаговый межуточный экссудативный миокардит — Myocarditis interstitialis exsudativa focalis
 Узелковый продуктивный миокардит структура цветущей Ашофф-Талалаевской гранулемы малое увеличение большое увеличениеувядающая граулема
Узелковый продуктивный миокардит структура цветущей Ашофф-Талалаевской гранулемы малое увеличение большое увеличениеувядающая граулема
 Ревматический перикардит имеет характер: — серозного — серозно-фибринозного — фибринозного
Ревматический перикардит имеет характер: — серозного — серозно-фибринозного — фибринозного
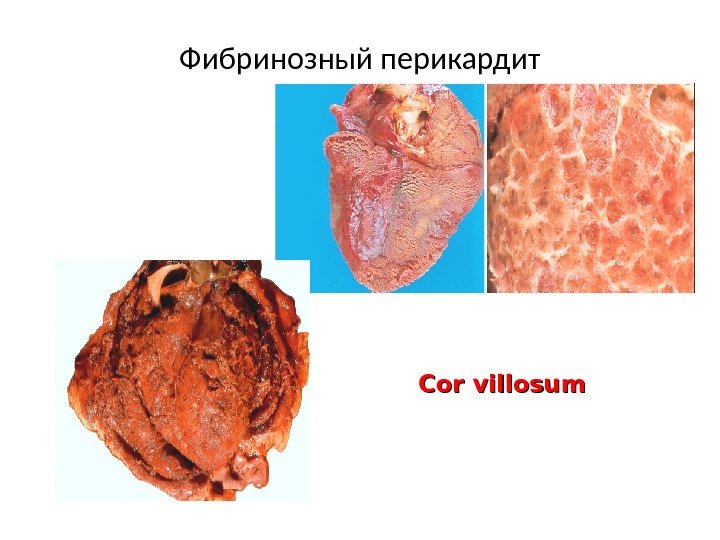
 Фибринозный перикардит Cor villosum
Фибринозный перикардит Cor villosum
 Изменения сердца при ревматизме ЭНДОКАРДИТ МИОКАРДИТ ПЕРИКАРДИТ Диффузный Узелковый (продуктивный, Серозный Острый бородавчатый Диффузный Серозно- ф ибринозный межуточный экссудативный Фибро пластический Очаговый Фибринозный межуточный экссудативный Возвратный бородавчатый Порок сердца Кардиосклероз Спайки Тромбэмболический синдром Облитерация полости перикарда Хроническая сердечная недостаточность
Изменения сердца при ревматизме ЭНДОКАРДИТ МИОКАРДИТ ПЕРИКАРДИТ Диффузный Узелковый (продуктивный, Серозный Острый бородавчатый Диффузный Серозно- ф ибринозный межуточный экссудативный Фибро пластический Очаговый Фибринозный межуточный экссудативный Возвратный бородавчатый Порок сердца Кардиосклероз Спайки Тромбэмболический синдром Облитерация полости перикарда Хроническая сердечная недостаточность
 Ревмоваскулиты – поражение сосудов МЦР и артерий среднего калибра (преобладание продуктивного васкулита, реже — тромбоваскулиты)
Ревмоваскулиты – поражение сосудов МЦР и артерий среднего калибра (преобладание продуктивного васкулита, реже — тромбоваскулиты)
 Ревматический полиартрит характеризуется множественным поражением крупных суставов (коленные, локтевые, плечевые, тазобедренные, голеностопные) с острым серозным или серозно-фибринозным характером воспалительной реакции. Суставной хрящ не вовлекается, деформации и анкилозов нет. ПОЛИАРТРИТИЧЕСКАЯ ФОРМА
Ревматический полиартрит характеризуется множественным поражением крупных суставов (коленные, локтевые, плечевые, тазобедренные, голеностопные) с острым серозным или серозно-фибринозным характером воспалительной реакции. Суставной хрящ не вовлекается, деформации и анкилозов нет. ПОЛИАРТРИТИЧЕСКАЯ ФОРМА
 Нейроревматизм (малая хорея -непроизвольные мышечные движения и гримасы, ревмоваскулит, острый и хронический менингоэнцефалит) Хорея Сиденгама Пляска святого Вита (Гвидона) ЦЕРЕБРАЛЬНАЯ ФОРМА
Нейроревматизм (малая хорея -непроизвольные мышечные движения и гримасы, ревмоваскулит, острый и хронический менингоэнцефалит) Хорея Сиденгама Пляска святого Вита (Гвидона) ЦЕРЕБРАЛЬНАЯ ФОРМА
 Нодозная форма • Появление под кожей в околосуставных тканях безболезненных узелков, представ-ленных очагами фибриноидного некроза, окруженными лимфоидно-макрофагальными инфильтратами • В коже возникает нодозная эритема • На месте узлов остаются небольшие рубчики
Нодозная форма • Появление под кожей в околосуставных тканях безболезненных узелков, представ-ленных очагами фибриноидного некроза, окруженными лимфоидно-макрофагальными инфильтратами • В коже возникает нодозная эритема • На месте узлов остаются небольшие рубчики
 РЕВМАТОИДНЫЙ АРТРИТ (РА) — хроническое заболевание, которое характеризуется системной дезорганизацией соединительной ткани с прогрессирующим поражением мелких суставов
РЕВМАТОИДНЫЙ АРТРИТ (РА) — хроническое заболевание, которое характеризуется системной дезорганизацией соединительной ткани с прогрессирующим поражением мелких суставов
 • В настоящее время около 1% населения Земли поражено РА, пики заболеваемости приходятся на 3 -е и 5 -у десятилетие жизни. Более чем у 50% пациентов заболевание начинается медленно и незаметно (недомогание, усталость, генерализованные боли в мышцах и скелете). • Заболеваемость у женщин в 3 -5 раз выше, чем у мужчин. • Этиология РА не установлена. • Наибольшее значение придается вирусу Эпштейна-Барр.
• В настоящее время около 1% населения Земли поражено РА, пики заболеваемости приходятся на 3 -е и 5 -у десятилетие жизни. Более чем у 50% пациентов заболевание начинается медленно и незаметно (недомогание, усталость, генерализованные боли в мышцах и скелете). • Заболеваемость у женщин в 3 -5 раз выше, чем у мужчин. • Этиология РА не установлена. • Наибольшее значение придается вирусу Эпштейна-Барр.
 Диагностика РА основывается на 7 главных критериях 1. Тугоподвижность суставов по утрам 2. Наличие артрита в 3 и более суставах 3. Поражение суставов кистей 4. Симметричный характер поражений 5. Существование ревматоидных узелков 6. Выявление сывороточного ревматоидного фактора 7. Характерные рентгенологические (МРТ) изменения (суставной выпот, нарушение остеогенеза, сужение суставной щели, деструкция хряща)
Диагностика РА основывается на 7 главных критериях 1. Тугоподвижность суставов по утрам 2. Наличие артрита в 3 и более суставах 3. Поражение суставов кистей 4. Симметричный характер поражений 5. Существование ревматоидных узелков 6. Выявление сывороточного ревматоидного фактора 7. Характерные рентгенологические (МРТ) изменения (суставной выпот, нарушение остеогенеза, сужение суставной щели, деструкция хряща)
 Ревматоидный фактор Ig M ( Ig G, Ig A, Ig D ) — аутоантитела Ig G – собственно соединительной ткани Компоненты комплемента С 3 или С 5 Токсичный иммунный комплекс
Ревматоидный фактор Ig M ( Ig G, Ig A, Ig D ) — аутоантитела Ig G – собственно соединительной ткани Компоненты комплемента С 3 или С 5 Токсичный иммунный комплекс
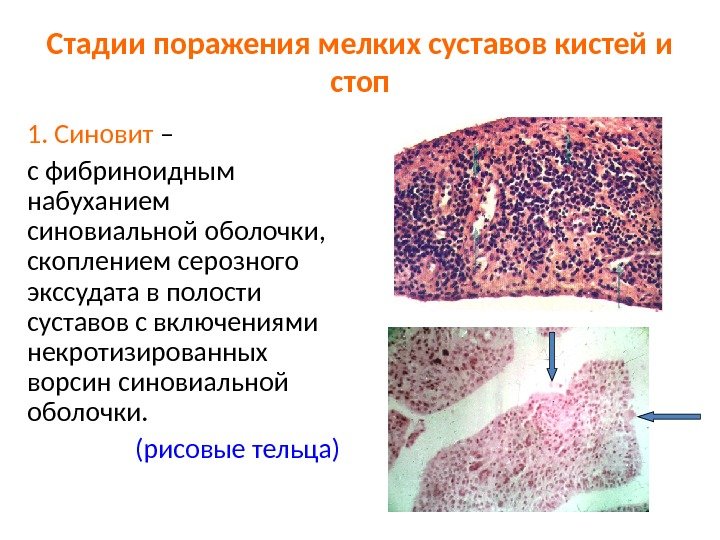
 Стадии поражения мелких суставов кистей и стоп 1. Синовит – с фибриноидным набуханием синовиальной оболочки, скоплением серозного экссудата в полости суставов с включениями некротизированных ворсин синовиальной оболочки. (рисовые тельца)
Стадии поражения мелких суставов кистей и стоп 1. Синовит – с фибриноидным набуханием синовиальной оболочки, скоплением серозного экссудата в полости суставов с включениями некротизированных ворсин синовиальной оболочки. (рисовые тельца)
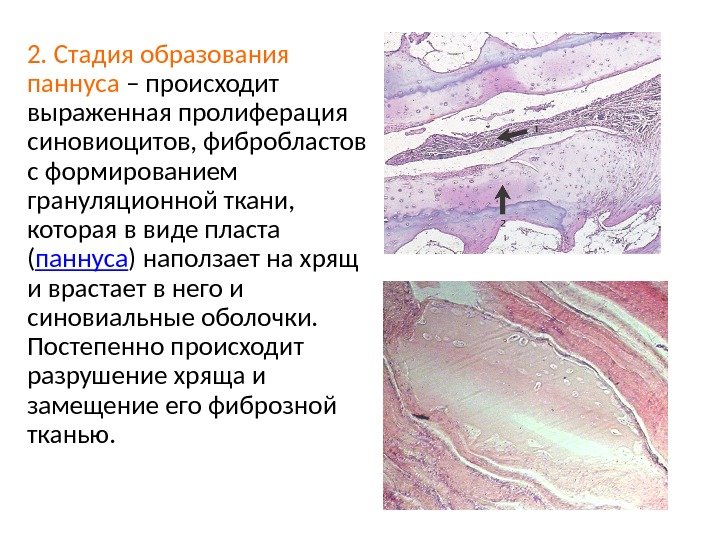
 2. Стадия образования паннуса – происходит выраженная пролиферация синовиоцитов, фибробластов с формированием грануляционной ткани, которая в виде пласта ( паннуса ) наползает на хрящ и врастает в него и синовиальные оболочки. Постепенно происходит разрушение хряща и замещение его фиброзной тканью.
2. Стадия образования паннуса – происходит выраженная пролиферация синовиоцитов, фибробластов с формированием грануляционной ткани, которая в виде пласта ( паннуса ) наползает на хрящ и врастает в него и синовиальные оболочки. Постепенно происходит разрушение хряща и замещение его фиброзной тканью.
 3. Стадия формирования фиброзно-костного анкилоза при выраженной деформации кистей, стоп в виде плавников моржа из-за вывихов и подвывихов суставов.
3. Стадия формирования фиброзно-костного анкилоза при выраженной деформации кистей, стоп в виде плавников моржа из-за вывихов и подвывихов суставов.
 Внесуставные проявления наблюдаются у 20 -25% больных • Ревматоидные узлы в коже • Поражение почек — хронический гломерулонефрит — амилоидоз • Поражение сердца — эндокардит — миокардит — перикардит — кардиосклероз — амилоидоз • Поражение легких — фиброзирующий альвеолит Полисерозиты — с образованием спаек в плевральных полостях, полости перикарда
Внесуставные проявления наблюдаются у 20 -25% больных • Ревматоидные узлы в коже • Поражение почек — хронический гломерулонефрит — амилоидоз • Поражение сердца — эндокардит — миокардит — перикардит — кардиосклероз — амилоидоз • Поражение легких — фиброзирующий альвеолит Полисерозиты — с образованием спаек в плевральных полостях, полости перикарда
 Ревматоидные узлы в коже Развиваются как правило при тяжелой форме РА в участках, подверженных давлению (локтевой сустав, затылок, пояснично-крестцовая область), реже – в легких, селезенке, сердце, аорта). Макроскопически: округлые безболезненные узелки, лежащие под кожей; Микроскопически: очаг фибриноидного некроза, окруженный гистиоцитами и В-лимфоцитами Ревматоидная гранулема
Ревматоидные узлы в коже Развиваются как правило при тяжелой форме РА в участках, подверженных давлению (локтевой сустав, затылок, пояснично-крестцовая область), реже – в легких, селезенке, сердце, аорта). Макроскопически: округлые безболезненные узелки, лежащие под кожей; Микроскопически: очаг фибриноидного некроза, окруженный гистиоцитами и В-лимфоцитами Ревматоидная гранулема
 Исходы • хроническая почечная недостаточность вследствие амилоидоза почек • присоединение вторичной инфекции
Исходы • хроническая почечная недостаточность вследствие амилоидоза почек • присоединение вторичной инфекции
 АНКИЛОЗИРУЮЩИЙ СПОНДИЛОАРТРИТ болезнь Бехтерева (ревматоидный спондилит) • Хроническое воспалительное заболевание осевых суставов крестцово-поясничного отдела. • Отсутствует ревматоидный фактор. • Болеют преимущественно мужчины молодого и среднего возраста. • Морфологически: хронический синовит с разрушением суставного хряща и развитием костных анкилозов
АНКИЛОЗИРУЮЩИЙ СПОНДИЛОАРТРИТ болезнь Бехтерева (ревматоидный спондилит) • Хроническое воспалительное заболевание осевых суставов крестцово-поясничного отдела. • Отсутствует ревматоидный фактор. • Болеют преимущественно мужчины молодого и среднего возраста. • Морфологически: хронический синовит с разрушением суставного хряща и развитием костных анкилозов
 СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА (СКВ) (болезнь Либмана-Сакса) — заболевание системы соединительной ткани, обусловленное аутоиммунными нарушениями, характеризуется преимущественным поражением почек, серозных оболочек, кожи, суставов.
СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА (СКВ) (болезнь Либмана-Сакса) — заболевание системы соединительной ткани, обусловленное аутоиммунными нарушениями, характеризуется преимущественным поражением почек, серозных оболочек, кожи, суставов.
 Этиология не изучена. Выделяют вирусную, бактериальные теории возникновения болезни. Отмечается роль гормональных влияний ( эстрогенов ).
Этиология не изучена. Выделяют вирусную, бактериальные теории возникновения болезни. Отмечается роль гормональных влияний ( эстрогенов ).
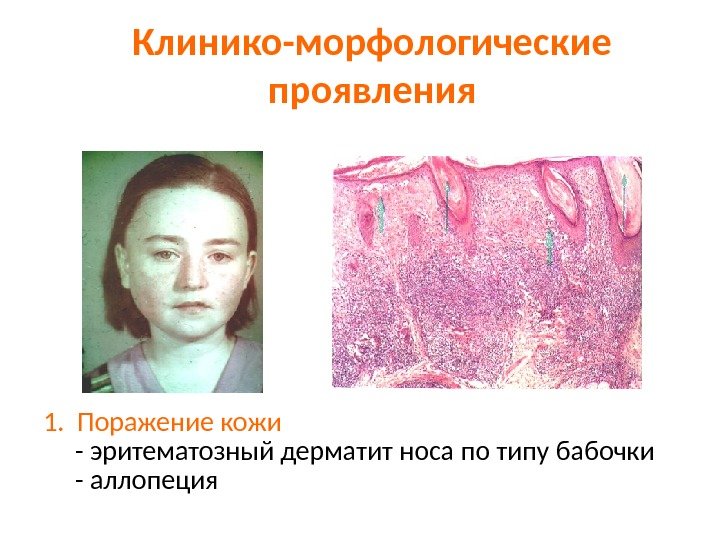
 Клинико-морфологические проявления 1. Поражение кожи — эритематозный дерматит носа по типу бабочки — аллопеция
Клинико-морфологические проявления 1. Поражение кожи — эритематозный дерматит носа по типу бабочки — аллопеция
 Клинико-морфологические проявления 2. Поражение почек — хронический гломерулонефрит (волчаночный) — хронический гломерулонефрит (мезангиальный)
Клинико-морфологические проявления 2. Поражение почек — хронический гломерулонефрит (волчаночный) — хронический гломерулонефрит (мезангиальный)
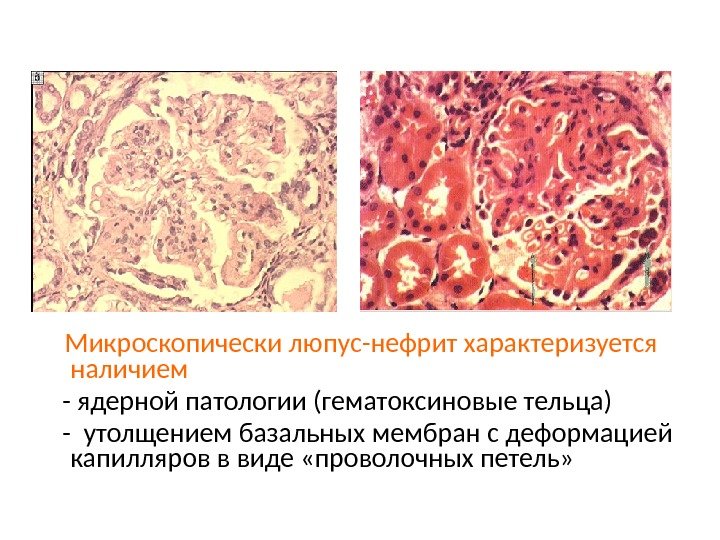
 Микроскопически люпус-нефрит характеризуется наличием — ядерной патологии (гематоксиновые тельца) — утолщением базальных мембран с деформацией капилляров в виде «проволочных петель»
Микроскопически люпус-нефрит характеризуется наличием — ядерной патологии (гематоксиновые тельца) — утолщением базальных мембран с деформацией капилляров в виде «проволочных петель»
 3. Поражение сердца — абактериальный бородавчатый эндокардит Либмана-Сакса — миокардит — перикардит — в сосудах МЦР- артериолиты, капилляриты, венулиты 4. В ЦНС – продуктивный или продуктивно-деструктивный васкулит с развитием ишемических инфарктов и кровоизлияний. 5. Поражение суставов — острый — подострый — хронический синовит
3. Поражение сердца — абактериальный бородавчатый эндокардит Либмана-Сакса — миокардит — перикардит — в сосудах МЦР- артериолиты, капилляриты, венулиты 4. В ЦНС – продуктивный или продуктивно-деструктивный васкулит с развитием ишемических инфарктов и кровоизлияний. 5. Поражение суставов — острый — подострый — хронический синовит
 Реакция лимфоидной ткани при СКВ • Гиперплазия лимфоидных фолликулов; • Плазматизация синусов лимфатических узлов, селезенки; • «Луковичный» склероз сосудов
Реакция лимфоидной ткани при СКВ • Гиперплазия лимфоидных фолликулов; • Плазматизация синусов лимфатических узлов, селезенки; • «Луковичный» склероз сосудов
 Исходы • острая почечная недостаточность • хроническая почечная недостаточность
Исходы • острая почечная недостаточность • хроническая почечная недостаточность
 УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ (нодозный полиартериит) болезнь Куссмауля-Майера 1866 — ревматическое заболевание, характеризующееся системным васкулитом с некрозом стенок средних и мелких артерий
УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ (нодозный полиартериит) болезнь Куссмауля-Майера 1866 — ревматическое заболевание, характеризующееся системным васкулитом с некрозом стенок средних и мелких артерий
 Наиболее характерно возникновение фибриноидного некроза артерий мышечного типа мелкого и среднего калибра с развитием очагов панартериита с четкообразными утолщениями. У 30% больных обнаруживается связь с вирусом гепатита В
Наиболее характерно возникновение фибриноидного некроза артерий мышечного типа мелкого и среднего калибра с развитием очагов панартериита с четкообразными утолщениями. У 30% больных обнаруживается связь с вирусом гепатита В
 Наиболее часто процесс протекает как продуктивный или деструктивно-пролиферативный тромбоартериит.
Наиболее часто процесс протекает как продуктивный или деструктивно-пролиферативный тромбоартериит.
 Типично поражение органных артерий (венечных, брыжеечных, почечных, церебральных и т. д. ).
Типично поражение органных артерий (венечных, брыжеечных, почечных, церебральных и т. д. ).
 Клинические и морфологические проявления связаны с развитием инфарктов и гангрены (инфаркты миокарда, головного мозга, почек, селезенки, кишечника, гангрены нижних конечностей). Летальность достигает 75 -90%.
Клинические и морфологические проявления связаны с развитием инфарктов и гангрены (инфаркты миокарда, головного мозга, почек, селезенки, кишечника, гангрены нижних конечностей). Летальность достигает 75 -90%.
 СИСТЕМНАЯ СКЛЕРОДЕРМИЯ — хроническое ревматическое заболевание с преимущественным поражением кожи, опорно-двигательного аппарата и внутренних органов, характеризующееся прогрессирующим склерозом дермы, стромы органов и сосудов.
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ — хроническое ревматическое заболевание с преимущественным поражением кожи, опорно-двигательного аппарата и внутренних органов, характеризующееся прогрессирующим склерозом дермы, стромы органов и сосудов.
 Диффузная склеродермия характеризуется распространенным поражением кожи с ранним вовлечением в процесс внутренних органов.
Диффузная склеродермия характеризуется распространенным поражением кожи с ранним вовлечением в процесс внутренних органов.
 Этиология не установлена. Предположительна связь с цитомегаловирусной инфекции. Имеют значение генные факторы, а также – особенности гуморального иммунитета.
Этиология не установлена. Предположительна связь с цитомегаловирусной инфекции. Имеют значение генные факторы, а также – особенности гуморального иммунитета.
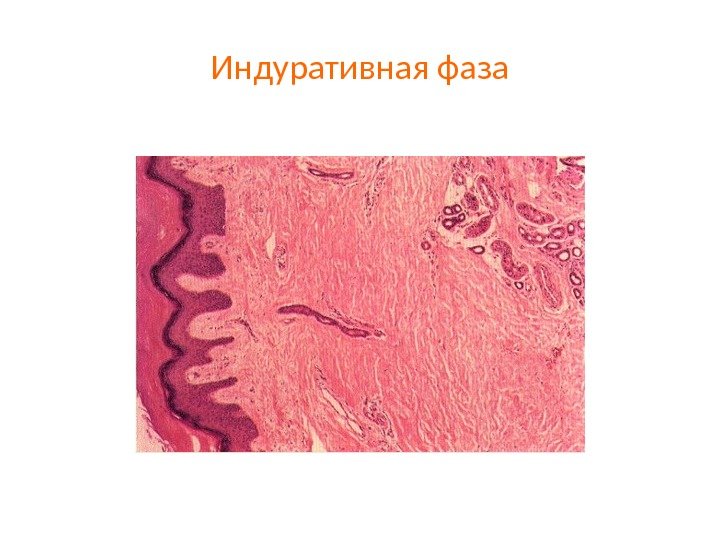
 Фазы патоморфологических изменений при склеродермии • Ранняя (отечная) фаза характеризуется повреждением эндотелия капилляров и артериол, повышением проницаемости сосудистой стенки с развитием интерстициального отека и прогрессирующей тканевой гипоксии. • Индуративная фаза проявляется активацией фибробластов в условиях отека и тканевой гипоксии, усилением синтеза коллагена. • Атрофическая стадия характеризуется атрофией паренхиматозных элементов, грубым склерозом и гиалинозом стромы органов и сосудов.
Фазы патоморфологических изменений при склеродермии • Ранняя (отечная) фаза характеризуется повреждением эндотелия капилляров и артериол, повышением проницаемости сосудистой стенки с развитием интерстициального отека и прогрессирующей тканевой гипоксии. • Индуративная фаза проявляется активацией фибробластов в условиях отека и тканевой гипоксии, усилением синтеза коллагена. • Атрофическая стадия характеризуется атрофией паренхиматозных элементов, грубым склерозом и гиалинозом стромы органов и сосудов.
 Индуративная фаза
Индуративная фаза
 Макроскопически • Кожа отечная, глянцевого вида • В заключительной стадии — маскообразное лицо, «кисет» вокруг рта — склеродактилия – укорочение, деформация пальцев, контрактуры, фиброзный анкилоз — трофические нарушения (изъязвления, гнойное воспаление, деформация ногтей вплоть до самоампутации пальцев)
Макроскопически • Кожа отечная, глянцевого вида • В заключительной стадии — маскообразное лицо, «кисет» вокруг рта — склеродактилия – укорочение, деформация пальцев, контрактуры, фиброзный анкилоз — трофические нарушения (изъязвления, гнойное воспаление, деформация ногтей вплоть до самоампутации пальцев)
 склеродермия Маскообразное лицо ( «птичье» лицо) Склеродактилия ( «муляжные» пальцы)
склеродермия Маскообразное лицо ( «птичье» лицо) Склеродактилия ( «муляжные» пальцы)
 Микроскопически • фибриноидный некроз стенок мелких сосудов • периваскулярная инфильтрация • грубый склероз дермы • атрофия эпидермиса, а затем и придатков кожи
Микроскопически • фибриноидный некроз стенок мелких сосудов • периваскулярная инфильтрация • грубый склероз дермы • атрофия эпидермиса, а затем и придатков кожи
 • В почках отмечается склеродермическая микроангиопатия с мукоидным набуханием, фибриноидным некрозом стенок сосудов, тромбозом их просвета с развитием кортикальгых некрозов и склеродермической почки. • В сердце характерно развитие продуктивного васкулита, мелко- и крупноочагового кардиосклероза с формированием в исходе порока сердца — склеродермическое сердце.
• В почках отмечается склеродермическая микроангиопатия с мукоидным набуханием, фибриноидным некрозом стенок сосудов, тромбозом их просвета с развитием кортикальгых некрозов и склеродермической почки. • В сердце характерно развитие продуктивного васкулита, мелко- и крупноочагового кардиосклероза с формированием в исходе порока сердца — склеродермическое сердце.
 • В легких возникает интерстициальный фиброз с развитием «сотового» легкого, характерны васкулиты • В желудочно-кишечном тракте и пищеводе выраженные склеротические изменения подслизистого и мышечного слоев приводит к нарушению глотания, замедлению моторики, атрофия слизистой оболочки – к развитию синдрома недостаточного всасывания.
• В легких возникает интерстициальный фиброз с развитием «сотового» легкого, характерны васкулиты • В желудочно-кишечном тракте и пищеводе выраженные склеротические изменения подслизистого и мышечного слоев приводит к нарушению глотания, замедлению моторики, атрофия слизистой оболочки – к развитию синдрома недостаточного всасывания.
 ПОРОКИ СЕРДЦА (Vitia cordis) — стойкие нарушения в строении сердца, сопровождающиеся изменением его функции.
ПОРОКИ СЕРДЦА (Vitia cordis) — стойкие нарушения в строении сердца, сопровождающиеся изменением его функции.
 Номенклатура и классификация пороков • Врождённые и приобретённые • Пороки клапанного аппарата и внеклапанного аппарата. • Клапанные пороки: митральный, аортальный, трикуспидальный, устья легочной артерии. • Недостаточность клапана – insufficientia valvulae • Стеноз отверстия клапана – stenosis ostii
Номенклатура и классификация пороков • Врождённые и приобретённые • Пороки клапанного аппарата и внеклапанного аппарата. • Клапанные пороки: митральный, аортальный, трикуспидальный, устья легочной артерии. • Недостаточность клапана – insufficientia valvulae • Стеноз отверстия клапана – stenosis ostii
 • Сочетанный порок – сочетание двух форм порока в одном клапане. • Комбинированный порок – поражение двух и более клапанов.
• Сочетанный порок – сочетание двух форм порока в одном клапане. • Комбинированный порок – поражение двух и более клапанов.
 Этиология приобретённых пороков • ревматизм (90%) • инфекционный (бактериальный) эндокардит • атеросклероз • сифилис • травмы сердца
Этиология приобретённых пороков • ревматизм (90%) • инфекционный (бактериальный) эндокардит • атеросклероз • сифилис • травмы сердца
 Ведущие звенья морфогенеза пороков сердца • Склероз и гиалиноз створок клапана в исходе эндокардита • Организация тромботических масс на створках клапана • Гиперпластические разрастания фиброзно-эластической ткани в результате воздействия гемодинамического фактора
Ведущие звенья морфогенеза пороков сердца • Склероз и гиалиноз створок клапана в исходе эндокардита • Организация тромботических масс на створках клапана • Гиперпластические разрастания фиброзно-эластической ткани в результате воздействия гемодинамического фактора
 Патологическая анатомия пороков сердца 1. Недостаточность митрального клапана — неполное смыкание створок клапана в результате склероза и гиалиноза створок. 2. Митральный стеноз – характеризуется уменьшением площади клапанного отверстия в 2 – 14 раз. Анатомические варианты стеноза: а) стеноз типа диафрагмы б) стеноз типа воронки ( «рыбьей пасти» ) г) стеноз среднего типа
Патологическая анатомия пороков сердца 1. Недостаточность митрального клапана — неполное смыкание створок клапана в результате склероза и гиалиноза створок. 2. Митральный стеноз – характеризуется уменьшением площади клапанного отверстия в 2 – 14 раз. Анатомические варианты стеноза: а) стеноз типа диафрагмы б) стеноз типа воронки ( «рыбьей пасти» ) г) стеноз среднего типа
 Митральный стеноз Стеноз устья аорты
Митральный стеноз Стеноз устья аорты
 Фазы (этапы) компенсаторной реакции при пороках сердца • Стадия компенсации с концентрической гипертрофией миокарда. • Стадия декомпенсации с эксцентрической гипертрофией миокарда и миогенной дилятацией полостей, структурными изменениями сердечной мышцы.
Фазы (этапы) компенсаторной реакции при пороках сердца • Стадия компенсации с концентрической гипертрофией миокарда. • Стадия декомпенсации с эксцентрической гипертрофией миокарда и миогенной дилятацией полостей, структурными изменениями сердечной мышцы.
 Осложнения пороков сердца • Лёгочная гипертензия • Тромбоз полостей сердца • Тромбоэмболия в системе большого круга кровообращения • Нарушений ритма сердца • Присоединение инфекционного эндокардита • Прогрессирующая сердечная декомпенсация
Осложнения пороков сердца • Лёгочная гипертензия • Тромбоз полостей сердца • Тромбоэмболия в системе большого круга кровообращения • Нарушений ритма сердца • Присоединение инфекционного эндокардита • Прогрессирующая сердечная декомпенсация
 Хирургическая коррекция приобретенных пороков и протезирование клапанов сердца
Хирургическая коррекция приобретенных пороков и протезирование клапанов сердца
 Эволюция протезов клапанов сердца
Эволюция протезов клапанов сердца
 Врожденные пороки сердца
Врожденные пороки сердца
 Врожденные пороки сердца – анатомические дефекты сердца, его клапанного аппарата или его сосудов, возникшие внутриутробно, до рождения ребенка.
Врожденные пороки сердца – анатомические дефекты сердца, его клапанного аппарата или его сосудов, возникшие внутриутробно, до рождения ребенка.

 Врожденные пороки сердца • Занимают первое место в структуре смертности новорожденных и детей первого года жизни. • Встречаются с частотой 6 -8 случаев на каждую тысячу родов. • Составляют 16, 0 – 40, 0% среди других пороков и 3, 0 -8, 0% у детей, умерших в перинатальном периоде.
Врожденные пороки сердца • Занимают первое место в структуре смертности новорожденных и детей первого года жизни. • Встречаются с частотой 6 -8 случаев на каждую тысячу родов. • Составляют 16, 0 – 40, 0% среди других пороков и 3, 0 -8, 0% у детей, умерших в перинатальном периоде.
 Причины врожденных пороков сердца • инфекции (краснуха, ветряная оспа, цитомегаловирусная инфекция) • употребление беременной женщиной алкоголя • возраст матери до 18 и старше 35 лет • неблагоприятные воздействия факторов внешней среды во время беременности матери (ионизирующее излучение), • некоторых лекарств, применяемых при лечении опухолей, ревматических заболеваний, • мультифакториальное наследование – 90, 0%. • хромосомные нарушения (синдром Дауна)
Причины врожденных пороков сердца • инфекции (краснуха, ветряная оспа, цитомегаловирусная инфекция) • употребление беременной женщиной алкоголя • возраст матери до 18 и старше 35 лет • неблагоприятные воздействия факторов внешней среды во время беременности матери (ионизирующее излучение), • некоторых лекарств, применяемых при лечении опухолей, ревматических заболеваний, • мультифакториальное наследование – 90, 0%. • хромосомные нарушения (синдром Дауна)
 Врожденные пороки сердца формируются со 2 -й по 11 -ю неделю внутриутробного развития
Врожденные пороки сердца формируются со 2 -й по 11 -ю неделю внутриутробного развития
 Нарушение этапов морфогенеза сердца • дефекты первоначальных парных закладок сердца, • неправильные изгибы первичной сердечной трубки, • задержка развития или неправильное расположение перегородок сердца, делящих его на правую и левую половину, • персистирование предсердно — желудочковых соединений.
Нарушение этапов морфогенеза сердца • дефекты первоначальных парных закладок сердца, • неправильные изгибы первичной сердечной трубки, • задержка развития или неправильное расположение перегородок сердца, делящих его на правую и левую половину, • персистирование предсердно — желудочковых соединений.
 Классификация соответствует Международной классификации болезней пороки сердца могут быть разделены на два основных типа: • без цианоза или белый порок при пороках белого типа – гипоксия практически о тсутствует, сброс тока крови слева направо. • с цианозом или синий порок при пороках синего типа отмечается гипоксия, уменьшение кровотока в малом круге кровообращения, сброс крови справа налево.
Классификация соответствует Международной классификации болезней пороки сердца могут быть разделены на два основных типа: • без цианоза или белый порок при пороках белого типа – гипоксия практически о тсутствует, сброс тока крови слева направо. • с цианозом или синий порок при пороках синего типа отмечается гипоксия, уменьшение кровотока в малом круге кровообращения, сброс крови справа налево.
 Клинические признаки • Ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин • Цианоз появляется при кормлении грудью, крике малыша. При белых пороках сердца может возникнуть побледнение кожи и похолодание конечностей • При прослушивании сердца определяют шумы органической природы • У ребенка обнаруживают признаки сердечной недостаточности
Клинические признаки • Ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин • Цианоз появляется при кормлении грудью, крике малыша. При белых пороках сердца может возникнуть побледнение кожи и похолодание конечностей • При прослушивании сердца определяют шумы органической природы • У ребенка обнаруживают признаки сердечной недостаточности
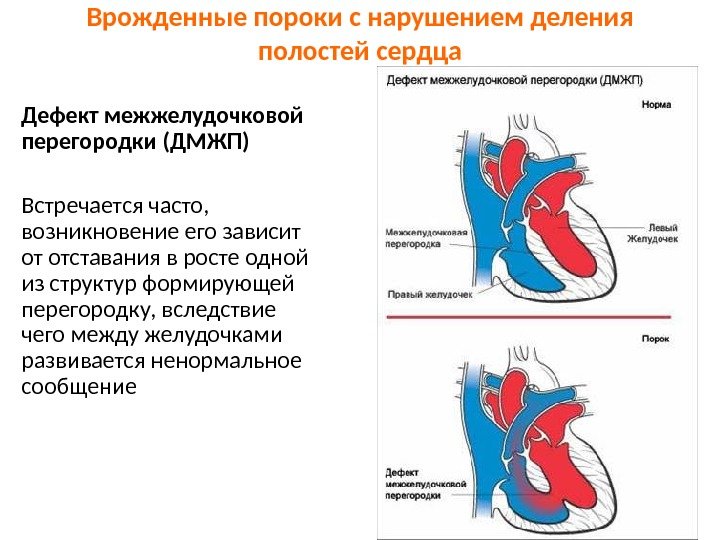
 Врожденные пороки с нарушением деления полостей сердца Дефект межжелудочковой перегородки (ДМЖП) Встречается часто, возникновение его зависит от отставания в росте одной из структур формирующей перегородку, вследствие чего между желудочками развивается ненормальное сообщение
Врожденные пороки с нарушением деления полостей сердца Дефект межжелудочковой перегородки (ДМЖП) Встречается часто, возникновение его зависит от отставания в росте одной из структур формирующей перегородку, вследствие чего между желудочками развивается ненормальное сообщение
 • Сброс крови осуществляется слева направо, поэтому цианоза не наблюдается (белый тип порока) • Степень дефекта может варьировать вплоть до полного отсутствия перегородки. • При значительном дефекте развивается гипертрофия правого желудочка, при незначительном существенных изменений гемодинамики не происходит
• Сброс крови осуществляется слева направо, поэтому цианоза не наблюдается (белый тип порока) • Степень дефекта может варьировать вплоть до полного отсутствия перегородки. • При значительном дефекте развивается гипертрофия правого желудочка, при незначительном существенных изменений гемодинамики не происходит
 Дефект межпредсердной перегородки • В виде изолированного порока встречается редко. Сброс крови происходит слева направо, цианоза не бывает (белый тип порока). Переполнение кровью правой половины сердца сопровождается гипертрофией правого желудочка и расширением ствола и ветвей легочной артерии
Дефект межпредсердной перегородки • В виде изолированного порока встречается редко. Сброс крови происходит слева направо, цианоза не бывает (белый тип порока). Переполнение кровью правой половины сердца сопровождается гипертрофией правого желудочка и расширением ствола и ветвей легочной артерии
 Коарктация аорты • Сужение перешейка аорты (коарктация), вплоть до его атрезии, компенсируется развитием коллатерального кровообращения через межреберные артерии, артерии грудной клетки и резкой гипертрофии левого желудочка сердца
Коарктация аорты • Сужение перешейка аорты (коарктация), вплоть до его атрезии, компенсируется развитием коллатерального кровообращения через межреберные артерии, артерии грудной клетки и резкой гипертрофии левого желудочка сердца
 Открытый артериальный проток • Сброс крови осуществляется при этом слева направо (белый тип порока). Изолированный порок хорошо поддается хирургической коррекции.
Открытый артериальный проток • Сброс крови осуществляется при этом слева направо (белый тип порока). Изолированный порок хорошо поддается хирургической коррекции.
 Комбинированные врожденные пороки сердца Триада Фалло имеет три признака: • ДМПП, • стеноз легочной артерии • гипертрофия правого желудочка.
Комбинированные врожденные пороки сердца Триада Фалло имеет три признака: • ДМПП, • стеноз легочной артерии • гипертрофия правого желудочка.
 Тетрада Фалло. имеет четыре признака: • ДМЖП, • сужение легочной артерии, • декстрапозиция аорты (смещение устья аорты вправо) • гипертрофия правого желудочка сердца
Тетрада Фалло. имеет четыре признака: • ДМЖП, • сужение легочной артерии, • декстрапозиция аорты (смещение устья аорты вправо) • гипертрофия правого желудочка сердца
 Пентада Фалло • ДМЖП, • сужение легочной артерии, • декстрапозиция аорты (смещение устья аорты вправо) • гипертрофия правого желудочка сердца, • ДМПП
Пентада Фалло • ДМЖП, • сужение легочной артерии, • декстрапозиция аорты (смещение устья аорты вправо) • гипертрофия правого желудочка сердца, • ДМПП
 • При всех пороках типа Фалло отмечается сброс крови справа налево, уменьшение кровотока в малом круге кровообращения, гипоксия, цианоз (синий тип порока)
• При всех пороках типа Фалло отмечается сброс крови справа налево, уменьшение кровотока в малом круге кровообращения, гипоксия, цианоз (синий тип порока)
 Чаще всего встречается тетрада Фалло (40, 0 -50, 0% всех ВПС)
Чаще всего встречается тетрада Фалло (40, 0 -50, 0% всех ВПС)
 Патологическая анатомия адаптационной перестройки сердца Отмечается гипертрофия кардиомиоцитов : • Гиперплазия ультраструктур мышечных клеток • Истинная гиперплазия кардиомиоцитов • Гиперплазия ретикулиновых аргирофильных волокон стромы сердца • Развиваются микронекрозы • Разрастается соединительная ткань • Возникает диффузный и очаговый кардиосклероз.
Патологическая анатомия адаптационной перестройки сердца Отмечается гипертрофия кардиомиоцитов : • Гиперплазия ультраструктур мышечных клеток • Истинная гиперплазия кардиомиоцитов • Гиперплазия ретикулиновых аргирофильных волокон стромы сердца • Развиваются микронекрозы • Разрастается соединительная ткань • Возникает диффузный и очаговый кардиосклероз.
 Компенсаторная перестройка сосудистого русла гипертрофированного сердца • Увеличивается количество в нем интрамуральных сосудов, артериовенозных анастомозов, наименьших вен (так называемых сосудов Вьессена-Тебезия) • Появляется утолщение эндокарда за счет разрастания в нем коллагеновых и эластических волокон. • Развивается перестройка сосудистого русла в легких.
Компенсаторная перестройка сосудистого русла гипертрофированного сердца • Увеличивается количество в нем интрамуральных сосудов, артериовенозных анастомозов, наименьших вен (так называемых сосудов Вьессена-Тебезия) • Появляется утолщение эндокарда за счет разрастания в нем коллагеновых и эластических волокон. • Развивается перестройка сосудистого русла в легких.
 • В настоящее время диагностика врожденных пороков возможна на антенатальном этапе развития ребенка и не представляет больших трудностей в постнатальном этапе. • Своевременное выполнение оперативного лечения позволяет сохранить жизнь и здоровье детям, страдающим врожденными пороками сердца.
• В настоящее время диагностика врожденных пороков возможна на антенатальном этапе развития ребенка и не представляет больших трудностей в постнатальном этапе. • Своевременное выполнение оперативного лечения позволяет сохранить жизнь и здоровье детям, страдающим врожденными пороками сердца.
 Спасибо за внимание !
Спасибо за внимание !

