Ревматическая лихорадка, лекция.ppt
- Количество слайдов: 42

Ревматическая лихорадка, хроническая ревматическая болезнь сердца Доцент кафедры факультетской терапии И. А. Веденеева

Острая ревматическая лихорадка (ОРЛ) - токсикоимунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечнососудистой системе, развивающееся у предрасположенных к нему лиц в связи с острой инфекцией, вызванной бета- гемолитическим стрептококком группы А, преимущественно в возрасте 7 -15 лет.

Повторная ревматическая лихорадка рассматривается как новый эпизод ОРЛ, проявляется преимущественно кардитом, реже кардитом и полиартритом, редко - хореей.

Хроническая ревматическая болезнь сердца (ХРБС) это заболевание, характеризующееся стойким поражением сердечных клапанов в виде поствоспалительного краевого фиброза клапанных створок или сформированного порока сердца (недостаточность и/или стеноз) после перенесенной ОРЛ.

ЭПИДЕМИОЛОГИЯ v Распространенность ревматической лихорадки в РФ начиная с 60 -х годов прошлого века неуклонно снижалась и в настоящее время составляет в среднем 0, 09 на 1000 детского населения. v Преимущественный возраст поражаемых 7 -15 лет. v Половой диморфизм четко не прослеживается. v Распространенность ХРБС - 0, 45/1000 детского и 2, 6/1000 взрослого населения.

ЭПИДЕМИОЛОГИЯ За рубежом и в России в конце XX века отмечен рост первичной заболеваемости ревматизмом с 0, 06 до 0, 16 на 1000 детей, что связывают: n с ростом стрептококковой инфекции. n ослаблением настороженности врачей к последствиям циркуляции вирулентных штаммов стрептококка, n недостаточным знанием врачами клинической симптоматики заболевания, встречающегося редко в последнее десятилетие.
этиология Возникновение ревматической лихорадки связано с βгемолитическим стрептококком группы А, вызывающего: n тонзиллит, n фарингит, n стрептококковый шейный лимфаденит, n скарлатину, ü но почти никогда не возникает после стрептококковых поражений кожи.

Предрасполагающие факторы ОРЛ n n переохлаждение, частая носоглоточная инфекция, молодой возраст, наследственность – семейно-генетическая предрасположенность и носительство лимфоцтарного аллоантигена Д 8/17.

Особенности "ревматогенных" штаммов β-гемолитического стрептококка группы А: n n n обладают высокой контагиозностью, тропность к носоглотке, индукцируют типоспецифические антитела (антистрептолизин-О, антистрептогиалуронидаза, антистрептокиназа, анти. ДНКаза В), содержат эпитопы, способные перекрестно реагировать с различными тканями макроорганизма хозяина: миозином и сарколеммальной мембраной, синовией и мозгом, т. е. теми структурами, которые вовлекаются в патологический процесс при ОРЛ.

Патогенез Стрептококк вырабатывает вещества, обладающие выраженным кардиотоксическим действием и способные подавлять фагоцитоз, повреждать лизосомальные мембраны, основное вещество соединительной ткани: n n n М-протеин, пептидогликан, стрептолизин - О и S, гиалуронидазу, стрептокиназу, дезоксирибонуклеазу.

Теория «молекулярной мимикрии» в патогенезе ревматической лихорадки Существует иммунологическая взаимосвязь между антигенами стрептококка и тканями миокарда. Это приводит к включению аутоиммунного механизма — появлению аутоантител к миокарду, к компонентам соединительной ткани. В последние годы доказано, что М-протеин обладает свойствами суперантигена, индуцирующего эффект аутоиммунитета. Приобретенный аутоиммунный ответ может быть усилен последующим инфицированием «ревматогенными» штаммами стрептококка, содержащими перекрестно реагирующие эпитопы.

ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ Стадии патологического процесса: n n Мукоидное набухание - обратимый патологический процесс, заключающийся в разволокнении соединительной ткани Фибриноидный некроз - необратимый процесс, проявляющийся дезорганизацией коллагеновых волокон, Формирование специфических ревматических гранулем Ашоффа-Талалаева вокруг очагов фибриноидного некроза. Истинная ревматическая гранулема локализуется только в сердце. Стадия склероза. Ревматический процесс проделывает указанный цикл в течение 6 мес.

Критерии Киселя-Джонса, применяемые для диагностики ОРЛ (АРР, 2003) "Большие" критерии "Малые" критерии Данные, подтверждающие предшествовавшую Астрептококковую инфекцию 1. Кардит 2. Полиартрит 3. Хорея 4. Кольцевидная эритема 5. Подкожные ревматические узелки Клинические 1. Артралгии 2. Лихорадка (>38°С) Лабораторные 1. СОЭ (>30 мм/ч) 2. С-реактивный белок (≥ 2 N) Инструментальные 1. Удлинение интервала PR (>0, 2 с) на ЭКГ 2. Признаки митральной и/или аортальной регургитации при допплер-Эхо. КГ 1. Позитивная Астрептококковая культура, выделенная из зева, или положительный тест быстрого определения Астрептококкового антигена 2. Повышенные или повышающиеся титры противострептококковых антител (АСЛ-О, анти. ДНКаза В)

Примечание: Наличие двух "больших" критериев или одного "большого" и двух "малых" в сочетании с данными, документировано подтверждающими предшествующую инфекцию стрептококками группы А, свидетельствует о высокой вероятности ОРЛ. Особые случаи: 1. Изолированная ("чистая") хорея - при исключении других причин. 2. Поздний кардит - растянутое во времени (>2 мес) развитие клинических и инструментальных симптомов вальвулита - при исключении других причин. 3. Повторная РЛ на фоне ХРБС (или без нее).
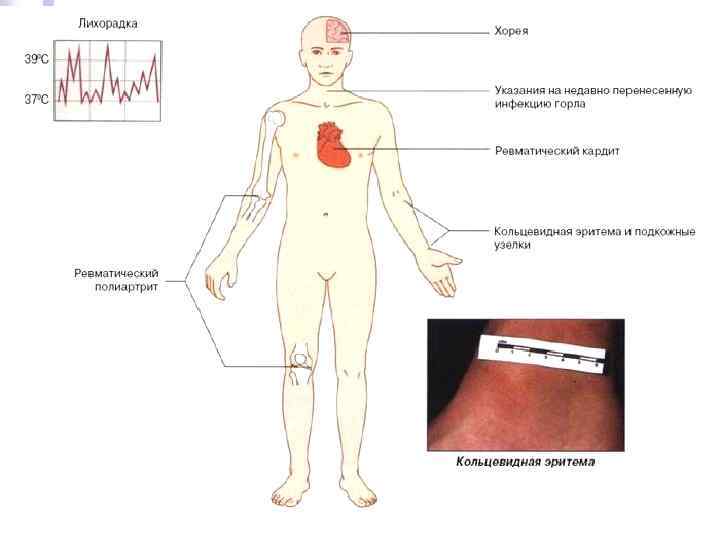

Кардит - ведущий синдром ОРЛ, выявляющийся в 90 -95% случаев.

Основополагающий компонент кардита – вальвулит. Симптомы ревматического вальвулита: n n n дующий, связанный с I тоном систолический шум на верхушке сердца (миральная регургитация); непостоянный низкочастотный мезодиастолический шум в митральной области; высокочастотный убывающий протодиастолический шум, выслушиваемый вдоль левого края грудины (аортальная регургитация); при Эхо. КГ сииледовании с использованием доплеровской техники митральная или аортальная регургитация как ранний признак вальвулита; четкая положительная динамика под влиянием активной антиревматической терапии.

Диагностические критерии кардита Боли или неприятные ощущения в области сердца. n Одышка n Сердцебиение n Тахикардия n Ослабление 1 тона на верхушке сердца n Шум на верхушке сердца (систолический или диастолический) n Симптомы перикардита n Увеличение размеров сердца n ЭКГ – данные: ¨ удлинение интервала РQ, ¨ экстрасистолия, ¨ другие нарушения ритма. n Симптомы недостаточности кровообращения n Снижение или потеря трудоспособности. При наличии у больного 7 из 11 критериев диагноз кардита считается достоверным. n

Ревматический полиартрит (60 -100% случаев) n n n n Мигрирующий полиартрит преимущественно крупных и средних суставов (коленных, голеностопных, реже - локтевых, плечевых, лучезапястных). Сочетается с кардитом. Преобладающая форма поражения в последние годы - преходящий олигоартрит и – реже - моноартрит. Отличается быстрой регрессией воспалительных изменений в суставах под влиянием противовоспалительной терапии. В отдельных случаях возможны атипичные проявления суставного синдрома - поражение мелких суставов кистей и стоп, асимптомные сакроилеиты, чаще у мужчин молодого возраста. В 10 -15% случаев выявляется только артралгия (мигрирующая боль в крупных суставах различной интенсивности), которая в отличие от артрита не сопровождается болезненностью при пальпации и другими симптомами воспаления. По сравнению с мигрирующим полиартритом она имеет меньшую специфичность для ОРЛ и поэтому относится к малым диагностическим критериям заболевания

Ревматическая хорея (малая хорея, хорея Сиденгама) Диагностируется у 6 -30%. n Чаще поражаются девочки и девушки. n Основные клинические проявления: • хореические гиперкинезы • мышечная гипотония (вплоть до дряблости мышц с имитацией параличей) • расстройства статики и координации • сосудистая дистония • психоэмоциональные нарушения (неустойчивость настроения, раздражительность, плаксивость и т. д. ) n

Малая хорея (ревматическая хорея, хорея Сиденгама) Непроизвольные движения при попытке держать руки прямо перед собой. Движения быстрые, беспорядочные, плавные, размашистые, сопровождаются подергиванием мимических мышц. Пальцы сгибаются, голова отклоняется, кисти поворачиваются.

Кольцевидная (аннулярная) эритема n n n n n Наблюдается у 4 -17% больных Появляется на высоте атаки ОРЛ. Характеризуется бледно-розовыми кольцевидными высыпаниями Диаметр от нескольких миллиметров до 5 -10 см Преимущественная локализация на туловище и проксимальных отделах конечностей (но не на лице!). Имеет транзиторный мигрирующий характер Не возвышается над уровнем кожи Не сопровождается зудом или индурацией Бледнеет при надавливании Быстро исчезает без остаточных явлений (пигментаций, шелушения, атрофических изменений).
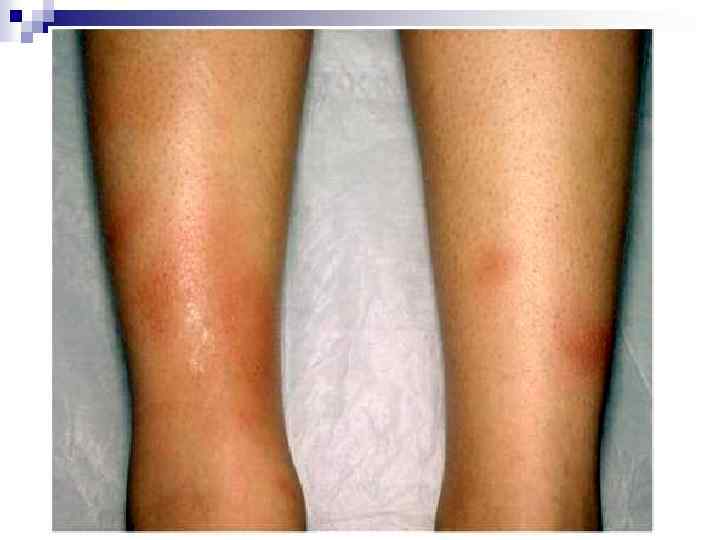

Подкожные ревматические узелки n n n Наблюдаются очень редко (1 -3%). Это округлые плотные малоподвижные безболезненные образования размерами с горошину. Локализуются на разгибательной поверхности суставов, в области лодыжек, ахилловых сухожилий, остистых отростков позвонков, затылочной области gallea aponeurotica Цикл обратного развития от 2 нед до 1 мес. Встречаются у детей.

Классификация ревматической лихорадки (АРР, 2003) n 1. 2. Клинические варианты Острая ревматическая лихорадка Повторная ревматическая лихорадка

Классификация ревматической лихорадки (АРР, 2003) (продолжение) n Клинические проявления Основные 1. Кардит (вальвулит) 2. Артрит 3. Хорея 4. Кольцевидная эритема 5. Подкожные ревматические узелки

Классификация ревматической лихорадки (АРР, 2003) (продолжение) n Клинические проявления Дополнительные 1. Лихорадка 2. Артралгии 3. Абдоминальный синдром 4. Серозиты

Классификация ревматической лихорадки (АРР, 2003) (продолжение) n Исход Выздоровление Ø Хроническая ревматическая болезнь сердца: - без порока сердца - с пороком сердца Ø

Классификация ревматической лихорадки (АРР, 2003) (продолжение) Недостаточность кровообращения n Стадия недостаточности кровообращения 0 I IIА IIБ III n 0 I II IV Функциональный класс недостаточности кровообращения

Примеры клинического диагноза в соответствии с МКБ-10 1. Острая ревматическая лихорадка: кардит (митральный вальвулит), мигрирующий полиартрит, НК I (ФК I) - I 01. 1 2. Острая ревматическая лихорадка: хорея, НК 0 (ФК 0) - I 02. 9 3. Повторная ревматическая лихорадка: кардит. Сочетанный митральный порок сердца. НК IIА (ФК II) - I 01. 9 4. Хроническая ревматическая болезнь сердца: поствоспалительный краевой фиброз створок митрального клапана. НК 0 (ФК 0) - I 05. 9 5. Хроническая ревматическая болезнь сердца: комбинированный митрально-аортальный порок сердца. НК IIБ (ФК III) - I 08. 0.

Дозы и режим введения антибиотиков при остром тонзилите, вызванном БГСА n Пенициллины Амоксициллин – 1, 5 г в сутки в 3 приема Феноксиметилпенициллин – 1, 5 г в сутки в 3 приема Бензатин бензилпенициллин – 2, 4 млн. ЕД в/м однократно n Цефалоспорины Цефадроксил – 1 г в сутки в 2 приема n Макролиды (при непереносимости β-лактамных анибиотиков) Эритромицин - 1, 5 г в 3 приема Азитромицин – 0, 5 г – в 1 -й день, затем 0, 25 г в сутки в 1 прием (в течение 5 дней) Спирамицин – 6 млн. ЕД в 2 приема Кларитромицин – 0, 5 г в 2 приема Рокситромицин – 0, 3 г в 2 приема Мидекамицин – 1, 2 г в 3 приема

Дозы и режим введения антибиотиков при остром тонзилите, вызванном БГСА (продолжение) Линкозамины (при непереносимости макролидов и β-лактамных антибиотиков) Линкомицин – 1, 5 г в сутки в 3 приема клиндамицин – 0, 6 г в сутки в 4 приема n Длительность курса антибактериальной терапии 10 дней
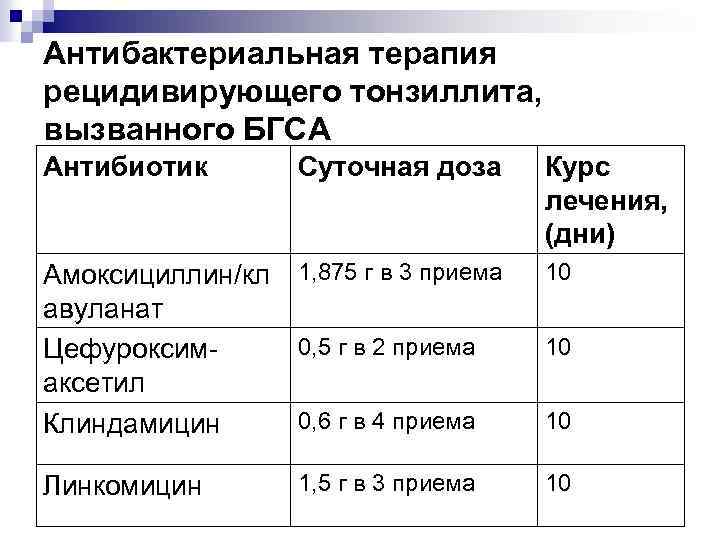
Антибактериальная терапия рецидивирующего тонзиллита, вызванного БГСА Антибиотик Суточная доза Амоксициллин/кл 1, 875 г в 3 приема авуланат 0, 5 г в 2 приема Цефуроксимаксетил 0, 6 г в 4 приема Клиндамицин Линкомицин 1, 5 г в 3 приема Курс лечения, (дни) 10 10

Патогенетическая терапия ревматической лихорадки При остром полисиндромном течении, высокой степени активности или при развитии панкардита – глюкокортикостероиды – преднизолон в дозе 20 мг в сутки в течение 10 -14 дней с последующим снижением дозы на 2, 5 мг каждые 5 -7 суток до полной отмены. Общая продолжительность курса лечения 1, 5 -2 месяца. n НПВС – диклофенак внутрь по 75 -150 мг/сут в 3 приема или индометацин по 150 мг в сутки в 3 приема в течение 1 месяца, затем в поддерживающей дозе 50 -75 мг в сутки. Общая длительность противовоспалительной терапии n

Препараты хинолинового ряда При непрерывно рецидивирующих формах ревматической лихорадки n Делагил – 0, 25 г в сутки n Плаквенил – 0, 3 -0, 4 г в сутки Курс лечения от 6 до 12 месяцев

Симптоматическая терапия Препараты калия, магния в сочетании с метаболическими лекарственными средствами и анаболическими стероидами n n n калия и магния аспаргинат – 3 -6 таблеток в сутки в течение 1 месяца; инозин 0, 6 -1, 2 г/сутки в 3 приема в течение 1 месяца; нандролон 1, 0 мл внутримышечно еженедельно, 10 инъекций на курс.

Терапия сердечной недостаточности ИАПФ n БРА n Бета-блокаторы n Диуретики n Сердечные гликозиды n Антагонисты альдостерона n

Основные цели первичной профилактики n Мероприятия, направленные на повышение уровня естественного иммунитета: • раннее закаливание • полноценное витаминизированное питание • максимальное использование свежего воздуха • рациональная физкультура и спорт • борьба со скученностью в жилищах, детских дошкольных учреждениях, школах, училищах, вузах, общественных учреждениях • проведение комплекса санитарно-гигиенических мер, снижающих возможность стрептококкового инфицирования коллективов, особенно детских n Своевременное и эффективное лечение острой и хронической рецидивирующей БГСА-инфекции глотки: тонзиллита (ангины) и фарингита.

Вторичная профилактика РЛ Круглогодичное введение пенициллина пролонгированного действия - бензатин бензилпенициллина. Препарат вводят глубоко внутримышечно в дозе – 2, 4 млн. ЕД 1 раз в 3 недели. Длительность вторичной профилактики в соответствии с рекомендациями ВОЗ должна составлять: а) для лиц, перенесших ОРЛ без кардита (артрит, хорея), - не менее 5 лет последней атаки или до 18 -летнего возраста (по принципу "что дольше"); б) в случаях излеченного кардита без формирования порока сердца - не менее 10 лет последней атаки или до 25 -летнего возраста (принцип - "что дольше"); в) для больных с пороком сердца (в том числе после оперативного лечения) - пожизненно. n

СПАСИБО ЗА ВНИМАНИЕ !
Ревматическая лихорадка, лекция.ppt