547ae2a3274c59969065e6107c63d86d.ppt
- Количество слайдов: 44

Республиканская детская клиническая больница Нейрохирургическое отделение Результаты лечения опухолей головного мозга у детей по материалам РДКБ Уфа 2014

• Опухоли центральной нервной системы в структуре злокачественных новообразований детского возраста занимают второе место, уступая только лимфомам и лейкозам, составляя 16 -25%. Они являются наиболее распространенными солидными опухолями, 95% из них представлены опухолями головного мозга. Заболеваемость опухолями головного мозга составляет 3, 4 на 100000 детского населения, т. е. ежегодно в России регистрируется около 600 новых случаев. При установлении диагноза заболевания 15% опухолей головного мозга встречаются у младенцев в возрасте до 2 -х лет, 30% — у детей в возрасте от 2 -х до 5 лет, 30% — от 5 до 10 лет и 25% — в возрасте от 11 до 18 лет. .

Особенности в детском возрасте • В 45% случаев опухоли головного мозга относятся к супратенториальным. • К субтенториальным относятся опухоли задней черепной ямки -55%. • 75% опухолей зчя локализуются в мозжечке или четвертом желудочке, 20% в стволе головного мозга, и менее 2% в м. м. у. • Большинство опухолей(80%) происходят из нейроэпителиальной ткани(астроцитома, эпендимома), медуллобластомы • Аденомы гипофиза, менингеомы очень редки в детском возрасте

• 2. В детском возрасте опухоли располагаются преимущественно по средней линии (70 -80%). Это опухоли Ш и IV желудочков, ствола мозга, червя мозжечка, хиазмально-селлярной области и шишковидной железы. • 3. В сравнении с взрослыми опухоли мозга у детей имеют относительно большие размеры. Это нетрудно объяснить, учитывая эластичность костей и швов детского черепа. Увеличенный опухолью объем мозга ведет к расхождению швов и увеличению объема черепа. Конфликт между его вместимостью и объемом пораженного мозга возникает позже, чем у взрослых. Общемозговые симптомы у взрослых пациентов выявляются раньше и более выражены, чем у детей.

• 4. Опухоли у детей, особенно при доброкачественном характере, в течение продолжительного времени протекают бессимптомно. • 5. Другой особенностью является редкость метастатических опухолей. MRT: спинальные метастазы медуллобластомы
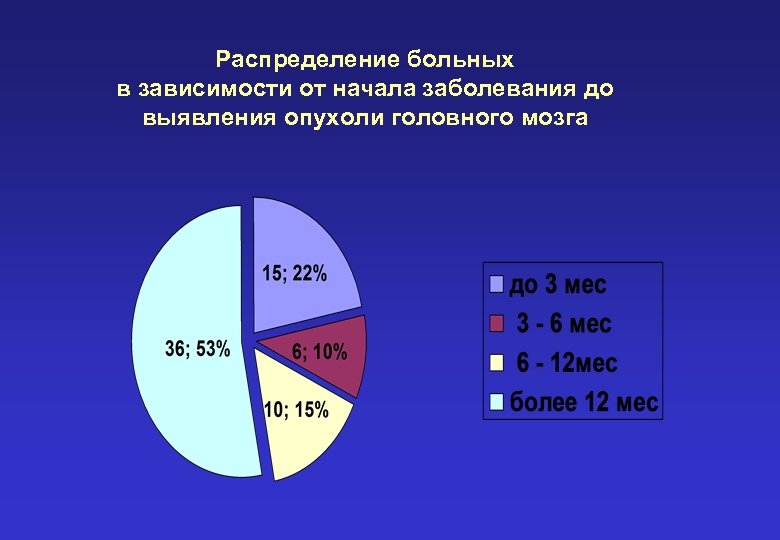
Распределение больных в зависимости от начала заболевания до выявления опухоли головного мозга
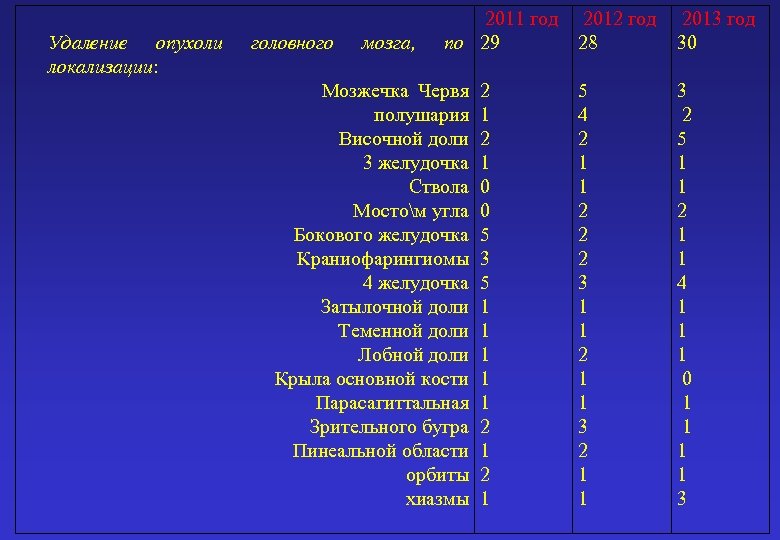
Удаление опухоли локализации: 2011 год головного мозга, по 29 Мозжечка Червя 2 полушария 1 Височной доли 2 3 желудочка 1 Ствола 0 Мостом угла 0 Бокового желудочка 5 Краниофарингиомы 3 4 желудочка 5 Затылочной доли 1 Теменной доли 1 Лобной доли 1 Крыла основной кости 1 Парасагиттальная 1 Зрительного бугра 2 Пинеальной области 1 орбиты 2 хиазмы 1 2012 год 28 5 4 2 1 1 2 2 2 3 1 1 2 1 1 3 2 1 1 2013 год 30 3 2 5 1 1 2 1 1 4 1 1 1 0 1 1 3

2011 год 2012 год 2013 год Удаление опухоли спинного мозга 1 3 5 Позвоночника 2 3 2 10 23 Опухоль костей черепа и мягких тканей 15 головы

В период с 1973 по 2012 годы отмечается увеличение заболеваемости опухолями ЦНС с 2. 4 случаев на 100 000 детей до 3. 59 на 100 000 детей. В нашем региона заболеваемость составляет 3, 5 на 100 000 детского населения от 0 до 14 лет. Ежегодно выявляется около 35 детей с первично установленным диагнозом опухоли ЦНС. Ежегодно в России регистрируется около 600 новых случаев.

Причины роста заболеваемости • КТ, МРТ • Биопсия при ранее неверифицированных диагнозах • Изменения классификации ВОЗ
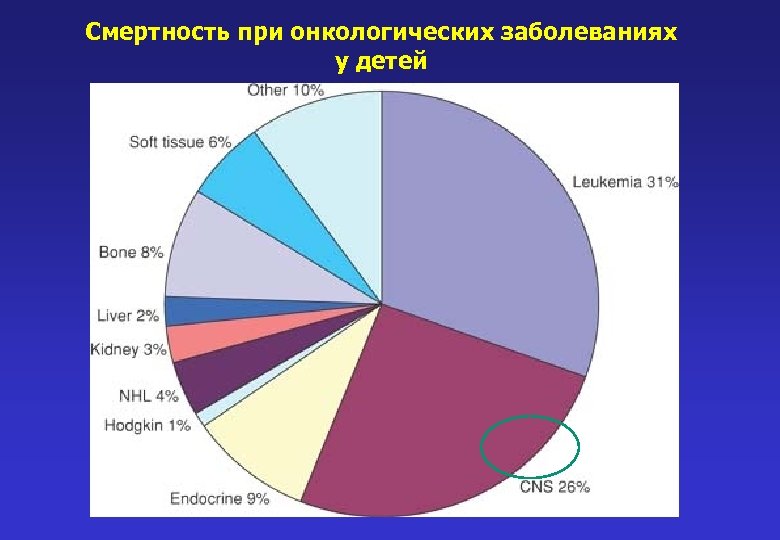
Смертность при онкологических заболеваниях у детей
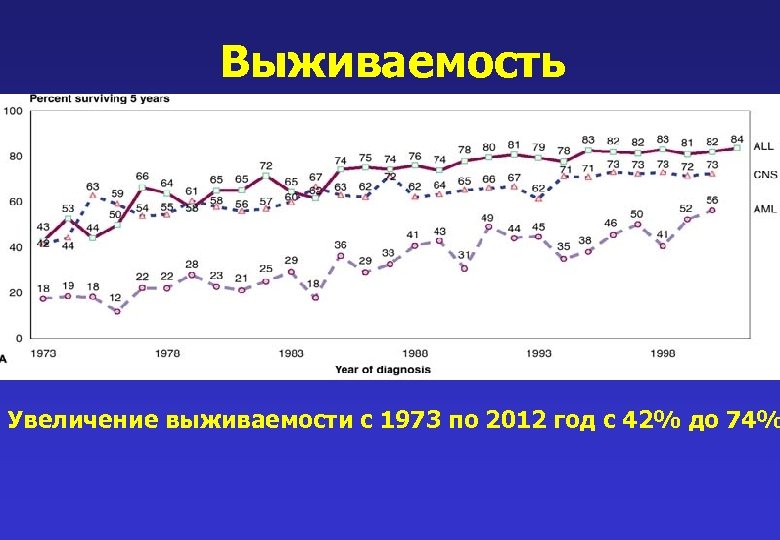
Выживаемость Увеличение выживаемости с 1973 по 2012 год с 42% до 74%

Этиология • Ассоциированные генетические синдромы • Ионизирующая радиация

Синдром Cowden Ген(ы) PTEN Опухоли ЦНС Опухоли Не-ЦНС Диспластическая ганглиоцитома мозжечка (Lhermitte-Duclos) Ретинобластома Rb Пинеобластома, глиома, менингеома Li-Fraumeni TP 53 Различные опухоли мозга, чаще супратенториальная ПНЭО, медуллобластома и астроцитома Нейрофиброматоз 1 типа NF-1 Нейрофиброма, глиома зрительного нерва, астроцитома Нейрофиброматоз 2 типа NF-2 Акустическая и периферическая шваннома, менингеома, спинальная эпендимома Базальноклеточная карцинома (Gorlin) Rubenstein-Taybi PTCH Медуллобластома, менингеома Базальноклеточная карцинома CBP Meдуллоблдастома, олигодендроглиома, менингеома Туберозный склероз TSC 1, TSC 2 Turcot von Hippel-Lindau APC h. MLH 1, h. PMS 2 VHL Субэпендимальная гигантоклеточная астроцитома Meдуллобластома (чаще) Aстроцитома и эпендимома (менее часто) Гемангиобластома ПНЭО, примитивная нейроэктодермальная опухоль Ретинобластома, остеосаркома, меланома Саркома, адрекортикальная опухоль, острый лейкоз, рак молочной железы Колоректальная аденома Колороектальная карцинома

С 2004 по 2013 год получили лечение 211 детей с опухолями головного мозга Распределение по возрасту До 1 мес – 4 До 1 года - 24 1 – 3 года 23 3 – 7 лет - 42 7 – 12 лет - 118

Анатомическая локализация Супратенториально 56% Полушария мозга 23% III и боковые желудочки 8% Пинеальная область 5% Таламус 4% Хиазмально – селлярная область 14% Мозолистое тело 2% Инфратенториально 44% Ствол мозга 9% IV желудочек 10% Червь и полушария мозжечка 16%
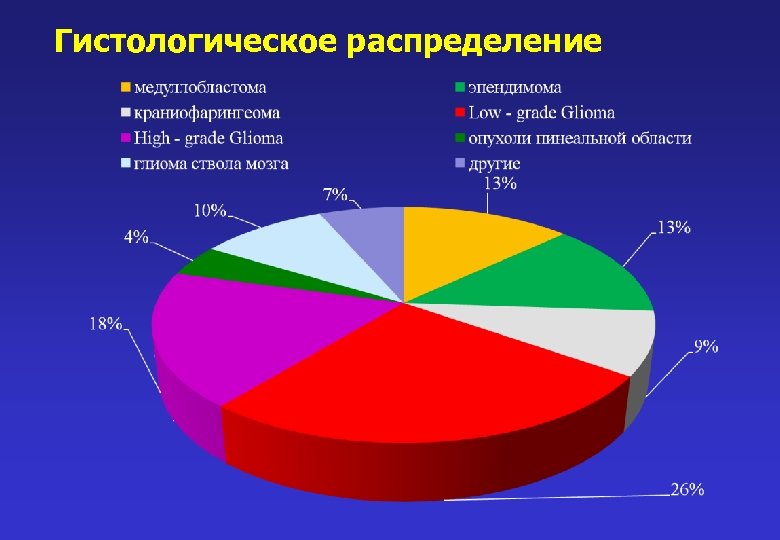
Гистологическое распределение

Клиническая картина: • Общемозговые симптомы • Симптомы раздражения • Симптомы выпадения

Факторы прогноза • • Распространенность болезни Локализация опухоли Возраст пациента Объем резекции

Объем резекции / Хирургия S 1 тотальная резекция Нет видимой остаточной опухоли S 2 субтотальная резекция Остаточная опухоль < 1, 5 cм, локальная инвазия S 3 частичная резекция Остаточная опухоль > 1, 5 см S 4 биопсия Размеры опухоли не изменились

Объем резекции / Радиология R 1 Нет остаточной опухоли R 2 Краевое накопление контраста R 3 Остаточная опухоль измеримых размеров R 4 Нет изменений размеров опухоли в сравнении с предоперационными размерами (минимальные изменения)

Объем резекции: (SIOP 1995) Радиология Хирургия Тотальная резекция R 1 S 1 Субтотальная резекция R 1/R 2 S 2 Частичная резекция R 3 S 1/S 2/S 3 Биопсия R 4 S 4

Принципы терапии • • Комплексное лечение: операция, химиотерапия, лучевая терапия • Программная терапия

Медуллобластома 24 случая Возраст от 3 до 7 лет Гидроцефальный синдром , атаксия Располагается в проекции червя мозжечка Лечение : 1 этап – хирургия с максимально возможной резекцией (8 детей тотально, 12 субтотально, 4 частично) 2 – этап химиолучевая терапия по протоколу HIT 2000, облучение ложа опухоли + краниоспинально Прогноз зависит от стадии процесса (по классификации Чанга)
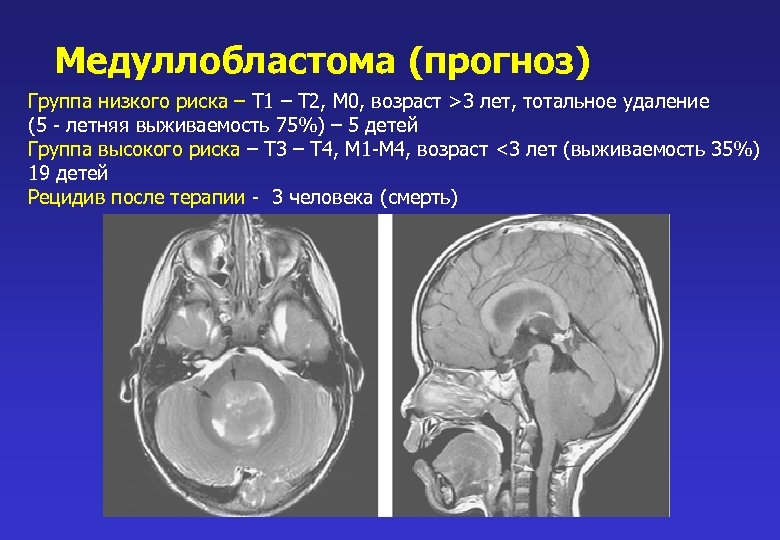
Медуллобластома (прогноз) Группа низкого риска – Т 1 – Т 2, М 0, возраст >3 лет, тотальное удаление (5 - летняя выживаемость 75%) – 5 детей Группа высокого риска – Т 3 – Т 4, М 1 -М 4, возраст <3 лет (выживаемость 35%) 19 детей Рецидив после терапии - 3 человека (смерть)
Медуллобластома(этапы операции)
Медуллобластома (этапы операции)
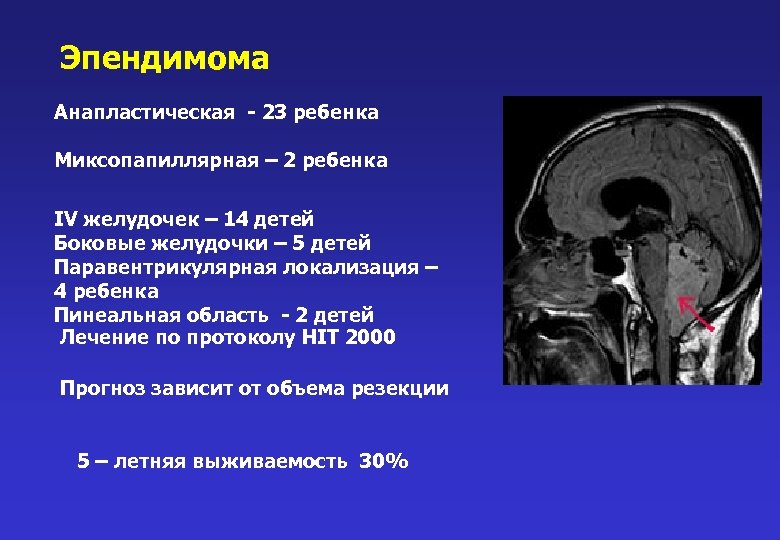
Эпендимома Анапластическая - 23 ребенка Миксопапиллярная – 2 ребенка IV желудочек – 14 детей Боковые желудочки – 5 детей Паравентрикулярная локализация – 4 ребенка Пинеальная область - 2 детей Лечение по протоколу HIT 2000 Прогноз зависит от объема резекции 5 – летняя выживаемость 30%
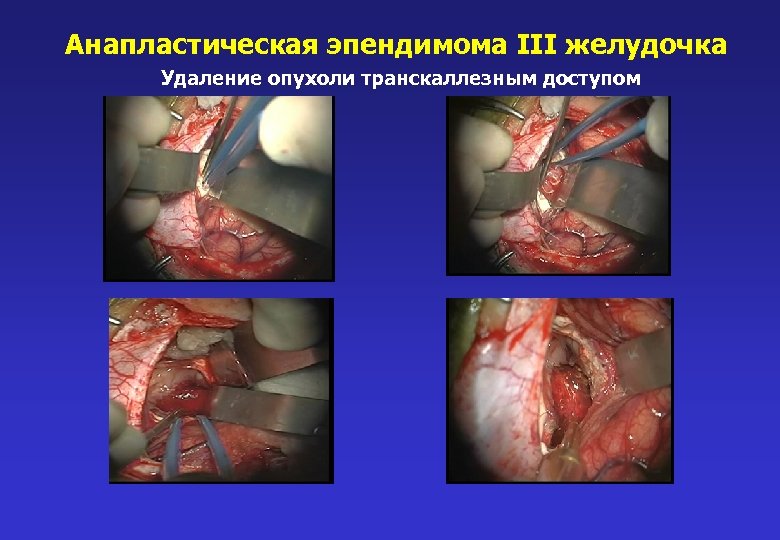
Анапластическая эпендимома III желудочка Удаление опухоли транскаллезным доступом

Глиомы низкой степени злокачественности Пилоцитарная астроцитома 17 детей Фибриллярно – протоплазматическая астроцитома 33 ребенка Локализация Большие полушария – 27 Червь мозжечка – 13 Полушария мозжечка - 10 Тотальная резекция 40 детей Субтотальная 10 детей Рецидив опухоли - 6 детей
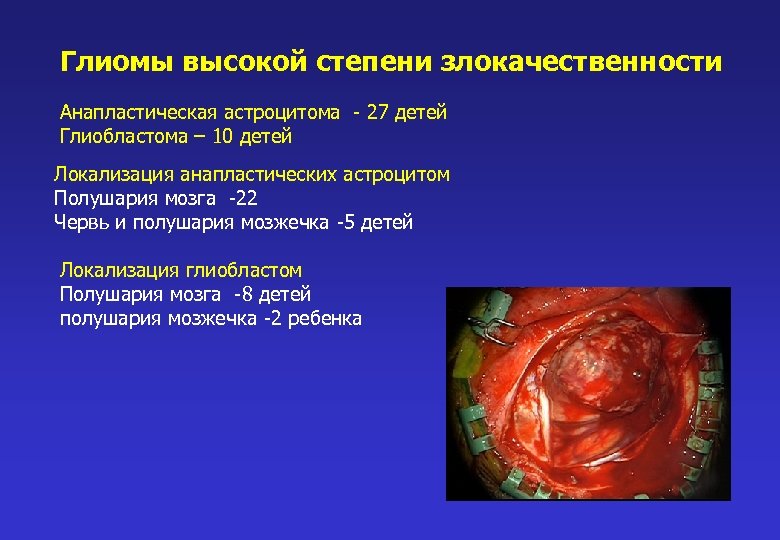
Глиомы высокой степени злокачественности Анапластическая астроцитома - 27 детей Глиобластома – 10 детей Локализация анапластических астроцитом Полушария мозга -22 Червь и полушария мозжечка -5 детей Локализация глиобластом Полушария мозга -8 детей полушария мозжечка -2 ребенка

Дифференциальный диагноз между медуллобластомой, эпендимомой и астроцитомой задней черепной ямки Медуллобластома Эпендимома Астроцитома задней черепной ямки Возраст 3— 15 2— 10 10— 20 Кальцификация Нечасто (10— 15 %) Часто (40— 50 %) Нечасто (<10 %) КТ без контраста Гиперденсность Изоденсность Гиподенсность Место исходного роста Верхний мозжечковый парус Эпендима IV желудочка Полушария мозжечка МРТ (режим Т 2) Средняя интенсивность Гиперинтенсивность Накопление контраста Умеренное Интенсивное Образование кист Редко Часто Отсутствует Расположение По средней линии Эксцентрично Субарахноидальное метастазирование 25— 30 % Редко

Опухоли пинеальной области 11 детей Тактика лечения Кровь на АФП и ХЧГ – повышение (химиолучевая терапия) Окклюзия ликворных путей – Э III ВЦС с биопсией опухоли Удаление опухоли (доступ зависит от локализации: транстенториальный, инфрацеребеллярный) Секретирующая герминома – 1 ребенок Несекретирующая герминома 4 ребенка Пинеалобластома 4 ребенка
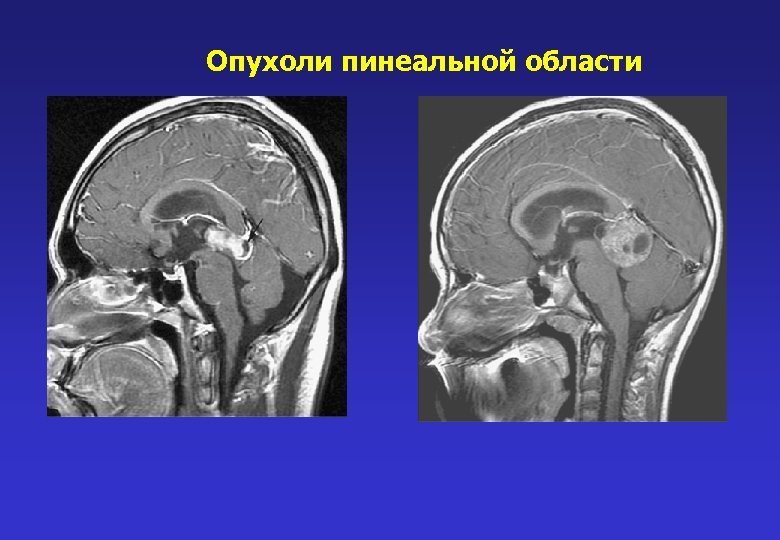
Опухоли пинеальной области
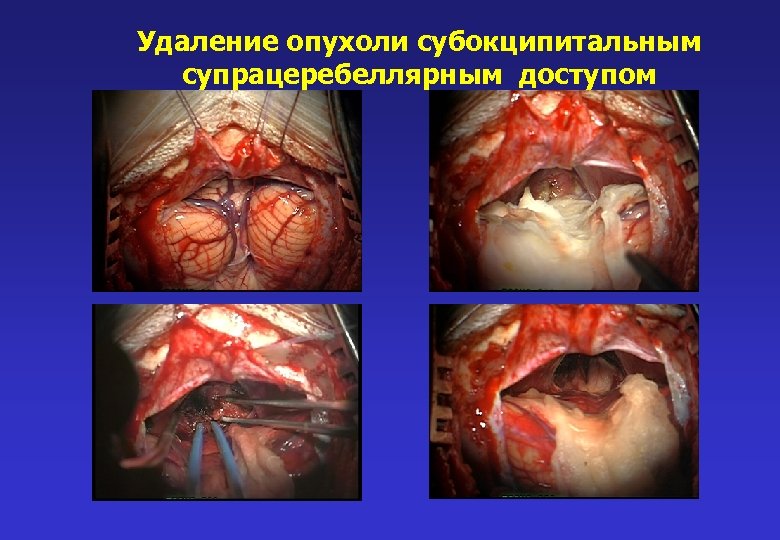
Удаление опухоли субокципитальным супрацеребеллярным доступом
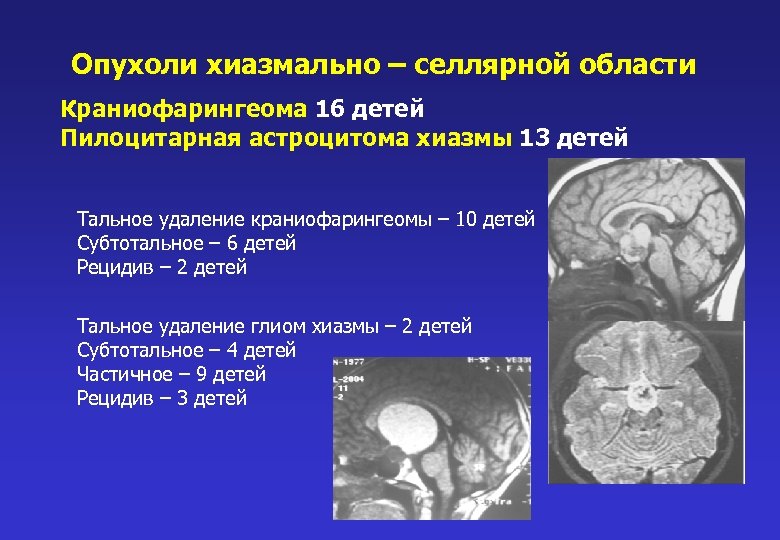
Опухоли хиазмально – селлярной области Краниофарингеома 16 детей Пилоцитарная астроцитома хиазмы 13 детей Тальное удаление краниофарингеомы – 10 детей Субтотальное – 6 детей Рецидив – 2 детей Тальное удаление глиом хиазмы – 2 детей Субтотальное – 4 детей Частичное – 9 детей Рецидив – 3 детей
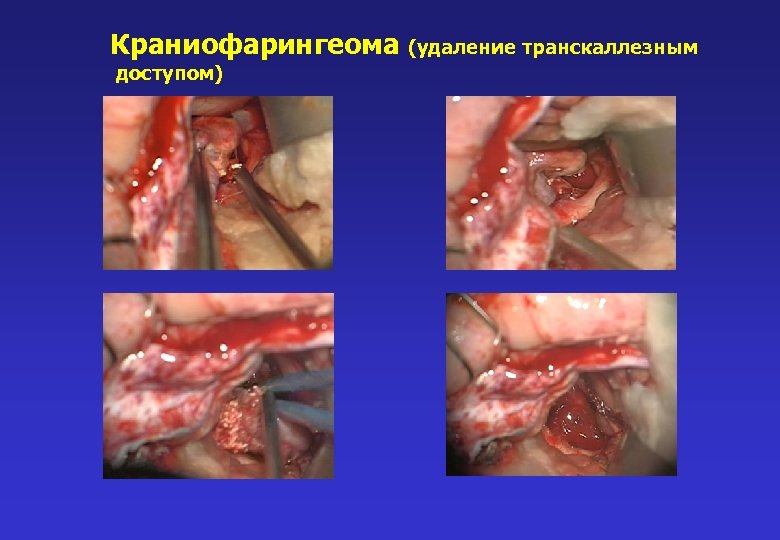
Краниофарингеома (удаление транскаллезным доступом)
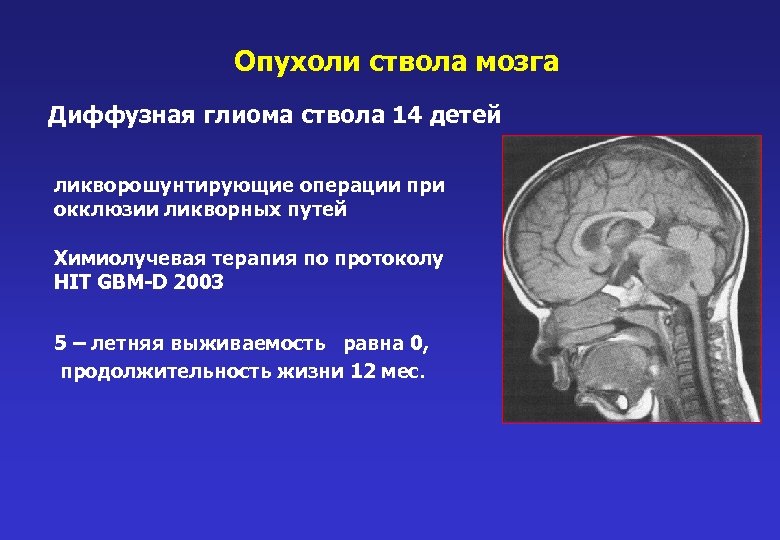
Опухоли ствола мозга Диффузная глиома ствола 14 детей ликворошунтирующие операции при окклюзии ликворных путей Химиолучевая терапия по протоколу HIT GBM-D 2003 5 – летняя выживаемость равна 0, продолжительность жизни 12 мес.
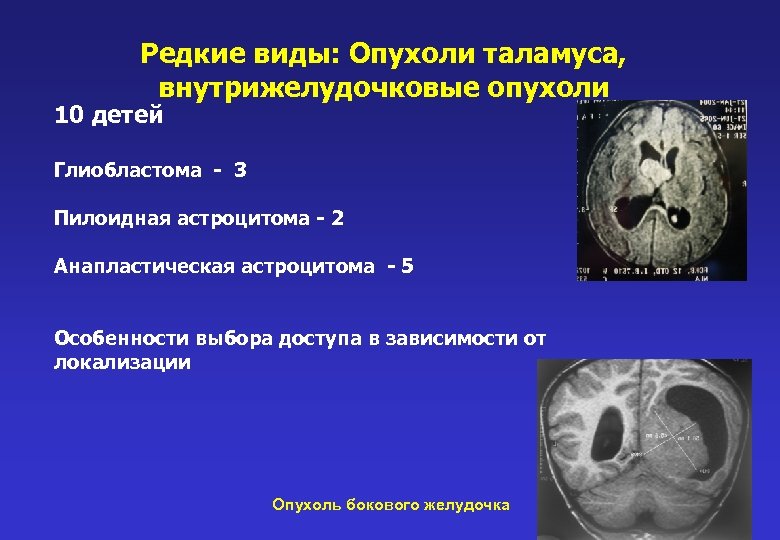
Редкие виды: Опухоли таламуса, внутрижелудочковые опухоли 10 детей Глиобластома - 3 Пилоидная астроцитома - 2 Анапластическая астроцитома - 5 Особенности выбора доступа в зависимости от локализации Опухоль бокового желудочка

Летальность после операции 5 детей (2, 3%) 2 ребенка (медуллобластома ММУ) - причина смерти ОНМК по ишемическому типу в ВББ 1 ребенок – гиганская астроцитома ХСО (диэнцефальные нарушения) 1 ребенок - Анапластическая астроцитома таламуса (ОНМК) 1 ребенок – АА 3 го желудочка (ОНМК)

ОБОРУДОВАНИЕ
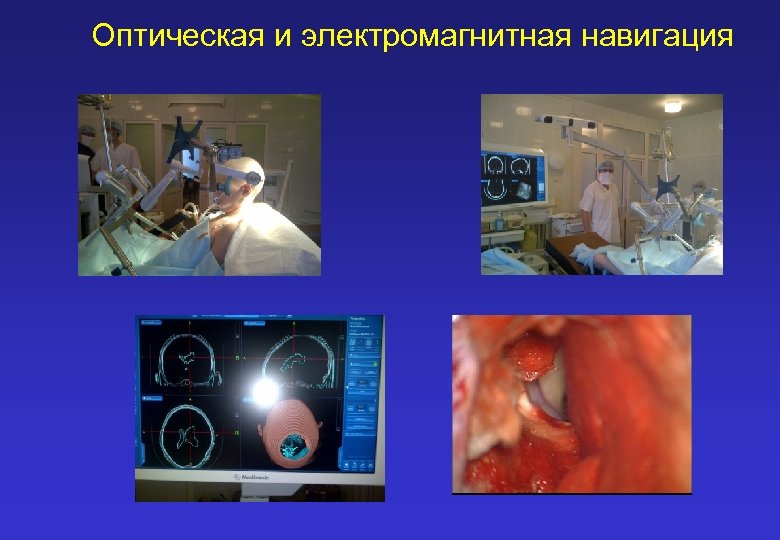
Оптическая и электромагнитная навигация
операционная

СПАСИБО ЗА ВНИМАНИЕ!
547ae2a3274c59969065e6107c63d86d.ppt