Респираторные аллергозы у детей. Бронхиальная астма Кафедра детских


Респираторные аллергозы у детей. Бронхиальная астма Кафедра детских болезней педиатрического факультета ГОУ ВПО ТюмГМА Росздрава Д.м.н. Храмова Е.Б.

Основные синдромы пыльцевой аллергии

Аллергический ринит Одно из наиболее частых аллергических заболеваний Чаще болеют мальчики Подъем заболеваемости в раннем школьном возрасте Классификация Острый эпизодический - при эпизодическом контакте с ингаляционными аллергенами; Сезонный (интермиттирующий) ринит\ риноконъюнктивит - возникает во время цветения растений (поллиноз); Круглогодичный (персистирующий) ринит – при сенсибилизации к бытовым аллергенам (клещи дом.пыли, тараканы, шерсть животных)

Аллергический ринит диагностика Данные анамнеза (аллергические заболевания у родственников или самого пациента, сезонность, провоцирующие факторы, ответ на терапию) Характерные клинические симптомы (слизистый и водянистый секрет, «аллергический салют», «аллергическое лицо», отсутствие лихорадки) Определение аллерген-специфических антител класса IgE Кожное тестирование с бытовыми, пыльцевыми и эпидермальными аллергенами Провокационные назальные пробы с причинно значимыми аллергенами в ремиссию Цитология мазков из носа при обострении (определение эозинофилов) Эозинофилия в ОАК

Аллергический ринит лечение По возможности устранение причинно значимых аллергенов АСИТ – этиопатогенетическая терапия Медикаментозная терапия Волнообразное течение: местные блокаторы Н1-гистаминовых рецепторов, местные сосудосуживающие средства (не более 7 дней) Легкое течение ринита: местные блокаторы Н1-гистаминовых рецепторов (аллергодил), мембраностабилизаторы (кетотифены и кромогликаты) Среднетяжелое течение или постоянный контакт с аллергеном: интраназальные ГКС (беконазе, фликсоназе, назонекс, синтарис) + местные или системные Н1-блокаторы, кромогликаты Тяжелое течение: комбинация местных и системных ГКС, антигистаминные, сосудосуживающие, холиноблокаторы (ипатропиума бромид) Аллергошкола Ступенчатая терапия

Причины бронхообструктивного синдрома Заболевания органов дыхания: бронхит, пневмония; бронхиальная астма; аспирация инородных тел; бронхолегочная дисплазия; пороки развития бронхолегочной системы; туберкулез; облитерирующий бронхиолит. Заболевания ЖКТ (гастроэзофагальный рефлюкс, диафрагмальная грыжа, халазия и ахалазия пищевода). Наследственные заболевания (муковисцидоз, дефицит α1-антитрипсина и др.). Паразитарные инфекции (токсакароз и др.)

Причины бронхообструктивного синдрома Заболевания сердечно-сосудистой системы. Заболевания нервной системы (родовая травма, миопатии и др.) Врожденные и приобретенные иммунодефицитные состояния. Воздействие различных физических и химических факторов внешней среды. Другие причины (эндокринные заболевания, тимомегалия, системные васкулиты)

Впервые выявленный бронхообстуруктивный синдром (БОС) легкого течения, развившийся на фоне респираторной инфекции, не требует проведения дополнительных методов исследования. При рецидивирующем БОС проводится: ОАК; Рентгенография грудной клетки; ЛОР-врач (при синдроме «шумного дыхания»); Комплексное обследование на наличие гельминтозов, хламидийной, цитомегаловирусной и др. внутриклеточных инфекций; Аллергологическое обследование (уровень общего и специфического IgE, кожные скарификационные пробы).

Факторы риска БА у детей Предрасполагающие: - Атопия, наследственность, гиперреактивность бронхов Причинные (сенсибилизирующие): - Бытовые, пищевые, пыльцевые, эпидермальные, грибковые аллергены; - Лекарственные и химические вещества; - Воздушные поллютанты; - Вирусы и вакцины. Усугубляющие: - Патология беременности, недоношенность, нерациональное питание, табачный дым, атопический дерматит; Триггеры (вызывающие обострение): - Аллергены, ОРВИ, физические и психоэмоциональные нагрузки,метеоситуация, экологические воздействия, непереносимые продукты и лекарства.

Диагностика БА Атопическая наследственность либо заболевания у пациента Наличие симптомов Кашель преимущественно ночью Рецидивирующие свистящие хрипы Рецидивирующие эпизоды затрудненного дыхания Рецидивирующее чувство стеснения в груди Появление или усиление симптомов При контакте с животными, аэрозолями, пыльцой, табачным дымом При перепадах температуры, физич.нагрузке, ОРВИ, стрессах При приеме ЛС (аспирин, В-адреноблокаторы) Осмотр Гиперэкспансия грудной клетки Удлиненный выдох или свистящие хрипы Сухой кашель, ринит, атопич.дерматит, периорбитальный цианоз Спирометрия (ОФВ1, ФЖЕЛ), пикфлуометрия (ПСВ), тест с физической нагрузкой, гистамином и метахолином, уровень IgE

Классификация тяжести бронхиальной астмы Легкая интермиттирующая БА: симптомы возникают реже 1 раза в неделю; кратковременные, эпизодические обострения исчезают спонтанно или после приема β2-агонистов короткого действия; ночные симптомы отсутствуют; переносимость физической нагрузки не нарушена; ОФВ1 и ПСВ ≥ 80% от должных величин. Вариабельность показателей ПСВ или ОФВ1 < 20%. Лёгкая персистирующая БА: симптомы возникают менее 1 раза в день; кратковременные, эпизодические обострения исчезают спонтанно или после приема β2-агонистов короткого действия; ночные симптомы отсутствуют или редки; переносимость физической нагрузки нарушена; ОФВ1 и ПСВ ≥ 80% от должных величин. Вариабельность показателей ПСВ или ОФВ1 < 20%.

Классификация тяжести бронхиальной астмы Среднетяжелая персистирующая БА: симптомы возникают более раза в неделю; приступы средней степени протекают с нарушением функции дыхания, требуют назначении бронхолитиков, по показаниям кортикостероидов; ограничена переносимость физических нагрузок; ночные симптомы регулярные; ОФВ1 и ПСВ от 60 до 80% от должных величин. Вариабельность показателей ПСВ или ОФВ1 20- 30%. Тяжёлая персистирующая БА: симптомы несколько раз в неделю или ежедневно; тяжелые частые обострения, требуют ежедневного назначения бронхолитиков, по показаниям кортикостероидов; ограничена переносимость физических нагрузок; ночные симптомы ежедневные, по несколько раз; ОФВ1 и ПСВ менее 60% от должных величин. Вариабельность показателей ПСВ или ОФВ1 более 30%.

Наличие хотя бы одного признака тяжести состояния позволяет определить ребенка в данную категорию. Если пациент уже получает лечение, тяжесть БА должна определятся клиническими симптомами с учетом объема базисной терапии. Дети с симптомами легкой персистирующей БА, получающие объем терапии, соответствующий средней степени тяжести заболевания, должны рассматриваться как имеющие БА средней степени тяжести.

Контролируемая бронхиальная астма Минимальное количество хронических симптомов, включая ночные (в идеале симптомов нет); Минимальное количество обострений; Отсутствие необходимости в скорой помощи; Минимальная потребность в β-агонистах короткого действия; Отсутствие ограничений активности, включая физическую нагрузку; Циркадные вариации ПСВ менее 20%; Нормальные (или близкие к норме) показатели ПСВ; Отсутствие (или минимальное количество) побочных эффектов от лекарственной терапии.

Ступенчатая терапия бронхиальной астмы
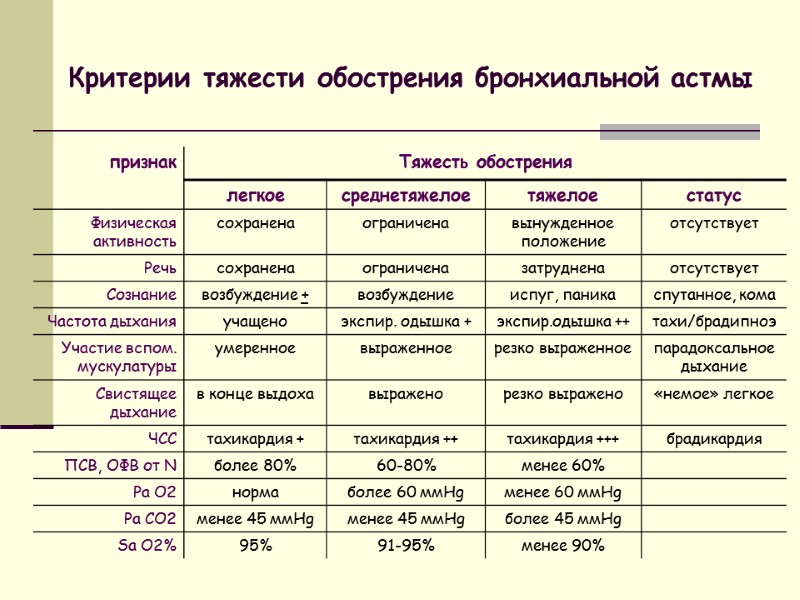
Критерии тяжести обострения бронхиальной астмы

Фармакотерапия острого периода БА Легкий приступ В2-агонисты короткого действия (сальбутамол) В2-агнонисты короткого действия + холинолитики (беродуал) Метилксантины (эуфиллин, теопек через рот) Среднетяжелый приступ В2-агнонисты короткого действия + холинолитики (беродуал) в повторе через 20 мин, либо атровент в повторе через 30-40 мин, затем каждые 4 часа Преднизолон 1-3 мг\кг без учета сут.ритма В2-агонисты длительного действия (фенотерол, сальметерол)

Фармакотерапия острого периода БА Тяжелый приступ Немедленная госпитализация, О2, поддержание рО2 > 80 ммНg, SatО2 > 90% ИГКС (пульмикорт) + холинолитики (атровент) + преднизолон до 10 мг\кг\сут в\в или в\м каждые 4-6 час, при отсутствии эффекта – введение через рот детям до 5 лет – 20 мг\сут, старше 5 лет – до 60 мг\сут. При достижении эффекта – 1 мг\кг\сут через рот до 14 дней Эуфиллин 4-6 мг\кг на введение в\в, затем 1 мг\кг каждые 6 час (максимум 20 мг\кг\сут) Инфузионная терапия 10-20 мл\кг\сут (глюкозо-солевые растворы 1:1)

Обострение бронхиальной астмы на фоне острых респираторных инфекций При первом появлении симптомов респираторной инфекции терапию ингаляционными ГКС возобновляют, если ребенок их не получал, или увеличивают дозу в 1,5-2 раза. Показания к антибактериальной терапии: выраженные проявления бронхиальной обструкции, не поддающиеся противоастматической терапии, с явлениями токсикоза; стойкая гипертермия более 3 суток; появление мокроты гнойного характера; наличие клинико-рентгенологических признаков пневмонии; предполагаемая бактериальная этиология инфекции; используют макролиды, цефалоспорины 2-3 поколения, амоксициллин, амоксициллин + клавулановая кислота. Длительность курса лечения 7-10 суток. Запрещены противокашлевые препараты, согревающие процедуры, антигистаминные 1 поколения, аспирин.

План реабилитации при бронхиальной астме Режим (гипоаллергенные условия быта). Рациональное питание. Базисная терапия. Терапия во время приступа. Санация очагов хронической инфекции. Неспецифическая иммунопрофилактика. Дыхательная гимнастика.

Профилактика бронхиальной астмы Первичная - Пренатальная (рациональное питание и режим беременной, исключение воздействия табачного дыма, химических и профессиональных аллергенов); - Постнатальная (исключительно грудное вскармливание до 4-6 мес, исключить воздействие домашних поллютантов) Вторичная (для детей с доказанной латентной сенсибилизацией) Элиминация эпидермальных аллергенов; Аллергенспецифическая иммунотерапия (АСИТ); Превентивная фармакотерапия (назначение цетиризина 0.25 мг/кг/сут в течение 18 мес детям высокой группы риска) Третичная - Улучшение контроля БА и уменьшение потребности в медикаментах
18884-bronhialynaya_astma_vi_kurs.ppt
- Количество слайдов: 21

