репродуктивне здоровя.pptx
- Количество слайдов: 49

Репродуктивне здоров‘я. Біологічні основи репродуктивної системи жінки і чоловіка. Переваги планування сім‘ї. Консультування. Опитування.
Репродуктивне здоров'я (РЗ) це можливість зачати, виносити і народити здорову дитину. Його збереження завдання і жінки, і чоловіка. Кожна вагітність повинна бути бажаною, а батьки майбутньої дитини здоровими. Основи репродуктивного здоров'я жінки закладаються ще в ранньому віці, та залежать від генетичних особливостей, наявності патології різних органів і систем організму, дії факторів зовнішнього середовища тощо.

Процес репродукції у людини регулюють складні нейроендокринні ме ханізми, тому нормальне функціонування репродуктивної системи можливе лише за умови інтегрованого контролю нервових та гуморальних сигналів. Одним із проявів складних змін в організмі жінки є менструальний цикл: циклічні зміни в системі гіпоталамус — гіпофіз — яєчники; циклічні зміни в органах мішенях (матці, маткових трубах, піхві, молочних залозах); циклічні зміни в ендокринній, нервовій та інших системах організму.

РЕПРОДУКЦІЯ ЛЮДИНИ • Основною ознакою нормального функціонування репродуктивної системи жінки є нормальний менструальний цикл. Цей біоритм детермінований генетично, у здорової жінки він стабільний протягом генеративного віку за своїми параметрами, а саме: • тривалість нормального менструального циклу. Цикл відраховують від першого дня попередньої до першого дня наступної менструації. У біль шості жінок його тривалість становить 27 29 днів (оптимальна тривалість 28 днів). Межі допустимих відхилень — від 21 до 35 днів; • менструація (період кров’янистих виділень) триває здебільшого 3 4 дні (від 2 х до 7 ми днів); • крововтрата допускається від 50 до 150 мл; • менструації повинні бути регулярними; • під час менструації жінка не повинна відчувати болю; • цикл повинен бути двофазним.

• Упродовж менструального циклу дозріває лише один фолікул. Регуляція менструального циклу • I рівень — органи мішені (матка, піхва, молочні залози). Яєчниковий цикл • Яєчниковий цикл складається з двох фаз: • I фаза — фолікулінова; • II фаза — лютеїнова.

БІОЛОГІЧНІ ЕФЕКТИ СТАТЕВИХ ТА ГОНАДОТРОПНИХ ГОРМОНІВ Естрогенні гормони • Естрогени продукуються клітинами внутрішньої оболонки фолікула, а також у незначній кількості корою надниркових залоз. • Основними естрогенними гормонами є естрадіол, естрон та естріол, найбільш активним з них є естрадіол. Основні біологічні ефекти естрогенних гормонів: • викликають посилення перистальтики маткових труб у момент овуляції, що сприяє прискоренню міграції сперматозоонів; • під впливом естрогенів цервікальний епітелій посилено продукує слиз, слизова пробка стає проникною для сперматозоонів; • затримують в організмі азот, натрій, рідину, в кістках — кальцій та фосфор; • знижують кількість холестерину в крові; • фізіологічна кількість естрогенів стимулює ретикулоендотеліальну систему, посилюючи вироблення антитіл, активність фагоцитів, тим самим підвищуючи стійкість організму до інфекції.

Отож, загалом ефекти естрогенних гормонів спрямовані на те, щоб сприяти зачаттю, вчасному початку та нормальному перебігові пологів. Загальний вплив естрогенів на організм, зокрема на мінеральний обмін, дозволяє пояснити той факт, чому в жінок у менопаузі підвищується ламкість кісток (внаслідок дефіциту естрогенів кістки втрачають кальцій та фосфор), чому в жінок репродуктивного періоду серцево судинні захворювання, спричинені надміром холестерину, зустрічаються рідше ніж у чоловіків, а у менопаузі та старечому періоді ця різниця зникає. Гестагенні гормони • Гестагени (прогестерон, оксипрогестерон, прегненол) секретуються лютеїновими клітинами жовтого тіла, а також лютеїнізуючими клітинами зернистого шару та оболонок фолікулів. Окрім того, синтез гестагенів відбувається у корі надниркових залоз. Гестагенні гормони • Основним гестагенним гормоном є прогестерон, який спричиняє ряд важливих біологічних ефектів: • сприяє виникненню фази секреції в ендометрії та утворенню децидуальної оболонки під час вагітності; • припиняє проліферацію ендометрія; • зменшує збудливість та скоротливу активність матки шляхом зниження чутливості міометрія до скорочуючих речовин; • підтримує тонус істміко цервікального відділу матки; • стимулює гіпертрофію м’язових волокон під час вагітності; • готує молочні залози до секреції молока;

Андрогени • Утворюються в корі надниркових залоз та у незначній кількості — в яєчниках. • Основні біологічні ефекти: • стимулюють ріст клітора та великих статевих губ; • пригнічують утворення молока у матерів годувальниць; • велика кількість андрогенів викликає ріст волосся за чоловічим типом, появу «acne vulgaris» , посилення статевого потягу; • посилюють синтез білка, мають анаболічний ефект; • прискорюють ріст кісток; • стимулюють кровотворення; • викликають спазм капілярів міометрія (на цьому базується застосування андрогенів для лікування маткових кровотеч при фіброміомі матки). • малі дози андрогенів посилюють вплив естрогенних гормонів на матку, великі, навпаки, блокують дію естрогенів. Гормони гіпофіза • передньої частки гіпофіза. Передня частка гіпофіза продукує 7 гормонів з яких 3 є гонадотропними: фолітропін (фолікулостимулюючий гормон (ФСГ)), лютропін (лютеїнізуючий гормон(ЛГ)), пролактин (лактотропний гормон(ПРЛ)).

Гормони гіпофіза • Дія на організм. Органом мішенню для гонадотропних гормонів є яєчник. • Фолітропін викликає проліферацію клітин зернистого шару та секрецію фолікулярної рідини. • Лютропін викликає овуляцію та перетворення фолікула у жовте тіло. • Обидва ці гормони є синергістами, секретуються впродовж майже усьо го менструального циклу (у різній кількості) і спільно викликають притаманні їм біологічні ефекти. • Пролактин підтримує функцію жовтого тіла, прискорює ріст та розвиток молочних залоз, після пологів впливає на секрецію молока. Гормони гіпофіза • Задня частка гіпофіза не продукує гормонів. Обидва гормони, що у ній депонуються (окситоцин та вазопресин), виробляються супраоптичними та паравентрикулярними ядрами гіпоталамуса, звідки переносяться у гіпофіз і при певних умовах виділяються у кров. • Окситоцин викликає скорочення матки, посилює перистальтику кишечника, має стимулюючий вплив на лактацію. • Вазопресин має виражений антидіуретичний ефект, сприяє підвищенню артеріального тиску. Обидва гормони підвищують концентрацію глюкози у крові.
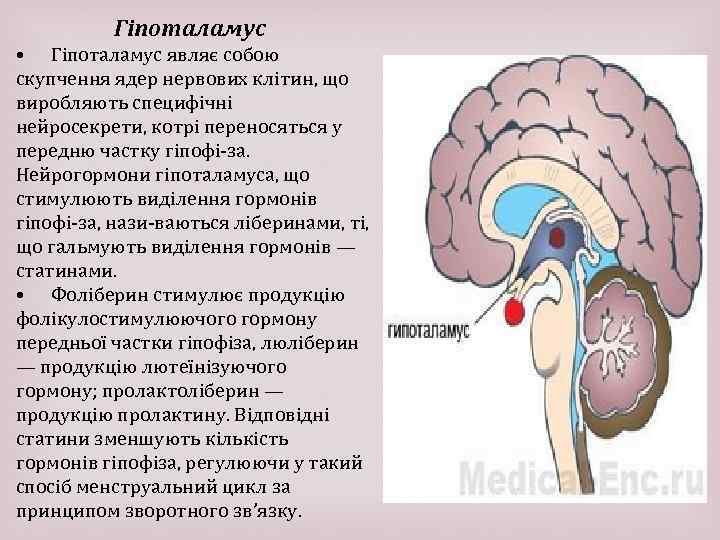
Гіпоталамус • Гіпоталамус являє собою скупчення ядер нервових клітин, що виробляють специфічні нейросекрети, котрі переносяться у передню частку гіпофі за. Нейрогормони гіпоталамуса, що стимулюють виділення гормонів гіпофі за, нази ваються ліберинами, ті, що гальмують виділення гормонів — статинами. • Фоліберин стимулює продукцію фолікулостимулюючого гормону передньої частки гіпофіза, люліберин — продукцію лютеїнізуючого гормону; пролактоліберин — продукцію пролактину. Відповідні статини зменшують кількість гормонів гіпофіза, регулюючи у такий спосіб менструальний цикл за принципом зворотного зв’язку.

Чоловіча репродуктивна система Сперматогенез можна розділити на три етапа: • Спермацитогенез, під час якого відбувається розмноження сперматогоній і кожна наступна генерація клітин виявляється більш диференційованою, ніж попередня. • Мейоз, який є періодом сперматогенезу. Під час мейозу проходить спарювання хромосом, кросинговер – обмін генними локусами і два поділи дозрівання, які призводять до скорочення числа хромосом в 2 рази і до утворення із сперматоцитів сперматид. • Сперміогенез, під час якого гаплоїдні клітини сперматиди – перетворюються в сперматозоїди

Чоловіча репродуктивна система • Репродуктивна активність чоловіка оцінююється за результатами дослідження складу еякулята сіменної рідини (спермограмми). У здорового чоловіка в 1 мл сперми знаходиться від 60 до 120 млн. сперматозоїдів, з яких рухливих – 70 90%, морфологічно не змінених – 75 80%, незрілих – 2 4%, а також є поодинокі лейкоцити, епітеліальні клітини, Клітини Сертолі

Репродуктивне здоров”я • Виходячи з того, що відомо про чоловічу фертильність (організм продукує сперму безперервно, а сперматозоїди після еякуляції живуть від 24 до 120 годин) і про жіночу фертильність (овуляція проходить один раз в цикл, а яйцеклітина живе від 24 до 120 годин) можно визначити період можливого зачаття. Репродуктивне здоров”я • Вказані процеси, які проходять в жіночому та чоловічому організмах, формують єдину парну функцію людини – статеву, яка відіграє важливу роль в забезпеченні відтворення – народженні дитини

ПЛАНУВАННЯ СІМ'Ї Планування сім'ї це види діяльності, які допомагають окремим особам та подружнім парам досягти певних репродуктивних результатів: запобігти небажаній вагітності, народити бажаних дітей, регулювати перерви між вагітностями, контролювати вибір часу народження дитини в залежності від віку батьків та інших факторів, визначати кількість дітей в сім'ї. При наданні інформації дотримуються правил консультування "ЗРАДІЙ" це спосіб запам'ятати основні елементи процесу консультування.

З = зустрінути: дружелюбно, з повагою, з готовністю допомогти. Р = розпитати: про потреби в ПС, занепокоєність, досвід використання контрацепції. А = адаптувати інформацію згідно з потребами та обставинами пацієнтки. Д = допомогти прийняти рішення і обрати метод, якому вона надає перевагу. І = інструктувати так, щоб пацієнтки запам'ятали. Й = йдіть до нас знову: пацієнтка, що приходить ще раз, заслуговує на увагу.

ПРИРОДНІ МЕТОДИ ПЛАНУВАННЯ СІМ'Ї Природні методи можуть мати місце, якщо жінка може визначити початок та кінець фертильного періоду у своєму менструальному циклі. Фертильний період це час, коли у жінки може наступити вагітність. Ефективність природних методів середня (9 20 вагітностей на 100 жінок протягом першого року користування). Календарний метод Необхідно підрахувати дні для визначення початку і кінця фертильного періоду. Для цього треба знати тривалість попередніх менструальних циклів: жінці належить записувати тривалість кожного менструального циклу, як мінімум протягом 6 місяців та запобігати вагітності негормональними методами або утримуватись від статевих контактів; перший день менструальної кровотечі вважається першим днем менструації; належить відрахувати 18 днів із самого короткого менструального циклу це і буде перший день фертильного (небезпечного) періоду; потім відрахувати 11 днів із найдовшого менструального циклу це визначить останній день фертильного (небезпечного) періоду для цієї жінки. Наприклад: у жінки найдовший цикл складає 30 днів, а найкоротший 26 днів. Проводиться розрахунок: короткий цикл 26 днів 18 днів = 8 дн. довгий цикл 30 днів 11 днів = 19 дн. У відповідності з розрахунками фертильним є період з 8 по 19 день менструального циклу. Для запобігання вагітності жінці необхідно утримуватись від статевих контактів в цей час.

Метод базальної температури Визначаючи фертильний період, вимірюється температура прямої кишки: вимірюється температура вранці, не встаючи з ліжка, в один і той самий час окремим градусником протягом 7 10 хвилин; відмічається температура на графіку; базальна температура піднімається на 0, 2 0, 5 град. С в період овуляції. Якщо підвищення температури не відбулося, припускається, що овуляція не відбулася; фертильним періодом вважається час від початку менструального циклу до тих пір, коли базальна температура не підвищиться протягом 3 х наступних днів; якщо у жінки є захворювання з підвищенням температури тіла, цей метод в цей час застосовувати не доцільно.

Метод цервікального слизу (використовується за умови відсутності запальних процесів статевих органів) Жінка визначає фертильну фазу, спостерігаючи за слизовими виділеннями із піхви. В той час, коли виділення прозорого тягучого слизу, жінка може бути фертильною. Останній день прозорого тягучого слизу називається "днем пік"; це означає, що овуляція вже близька або тільки що відбулася. Після закінчення менструальної кровотечі у більшості жінок спостерігається відсутність виділень з піхви протягом декількох днів "сухі дні". Для спостереження за слизом та визначення методу слід утримуватись від статевих контактів щонайменше під час 1 циклу. Спостереження за слизом ведуться протягом дня, оскільки слиз може змінюватись, ведеться запис спостережень, використовуючи для цього умовні позначки: кровотеча червоний колір, сухі дні літера "С", фертильні дні літера "Ф", непрозорий, не фертильний слиз літера "Н". При появі слизу або відчуття вологості в піхві утримуються від статевих контактів. Останній день прозорого тягучого слизу "пік" фертильного періоду, тому утримуються від статевих контактів ще протягом 3 х днів.

Симптомотермальний метод Цей метод є комбінацією методів цервікального слизу та базальної температури. Перерваний статевий контакт Це традиційний метод планування сім'ї, при якому чоловік повністю виводить статевий член із піхви жінки до еякуляції: перед статевим контактом пара домовляється про узгодження дій. перед статевим контактом чоловіку опорожняє сечовий міхур та витирає головку статевого органа для видалення сперми від попередньої еякуляції. перед еякуляцією чоловік виводить статевий орган із піхви, щоб сперма не потрапила на геніталії жінки.


БАР'ЄРНІ МЕТОДИ ТА СПЕРМІЦИДИ Презерватив єдиний метод, який в достатній мірі захищає від інфекцій, що передаються статевим шляхом (ІПСШ). Відноситься до бар'єрних методів контрацепції. Може використовуватись як допоміжний метод при застосуванні інших контрацептивів для захисту від ІПСШ. Правила використання чоловічого презерватива: користуватися новим презервативом при кожному статевому контакті; одягати презерватив перед статевим контактом на статевий член у стані ерекції; змащена сторона презерватива повинна бути ззовні, перевірити, чи достатньо змазки; не можна використовувати змазку на масляній основі (вазелін, косметичні креми, кулінарні масла), тому що вони руйнують латекс; обережно розгорнути презерватив вздовж усієї довжини статевого члена; прослідкувати, щоб в кінцевій частині презерватива (спермоприймальника) не було повітря для цього стиснути кінцеву частину двома пальцями під час розкриття презерватива; для того щоб запобігти зісковзуванню презерватива при вийманні його з піхви після еякуляції притримувати презерватив за обідок і зняти, поки стан ерекції зберігається; парам, які використовують інші методи контрацепції, наприклад, гормональні таблетки або внутрішньоматкові засоби, належить також використовувати презервативи за умови ризику зараження ІПСШ;


Сперміциди хімічні поверхнево активні речовини, які інактивують сперматозоїди у піхві до попадання у верхні відділи статевого тракту та, в певній мірі, захищають від інфекцій, що передаються статевим шляхом (ІПСШ). Особливо виражена сперміцидна та бактеріцидна дія у хлориду бензалконію. Сперміциди відносяться до бар'єрних методів. Випускаються у формі таблеток, супозиторіїв, кремів, аерозолів, тампонів, плівок. Можуть використовуватись практично всіма жінками як самостійний метод та допоміжний при застосуванні інших контрацептивів.


Можливі проблеми та їх вирішення Алергічна реакція на сперміцид або підвищена чутливість до нього, що проявляється печінням та свербіжем Визначаються ознаки інфекції та призначається лікування При відсутності інфекції пропонується інший тип сперміциду або інший метод контрацепції Турбує надмірна вологість Перехід на вагінальні таблетки Не влаштовує час очікування початку дії Перехід на крем або тампони Не влаштовує необхідність введення нової дози при повторному статевому контакті Перехід на тампони
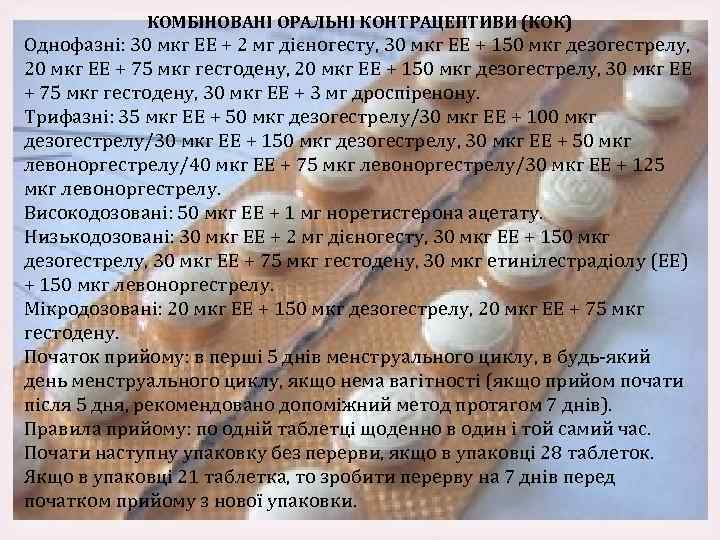
КОМБІНОВАНІ ОРАЛЬНІ КОНТРАЦЕПТИВИ (КОК) Однофазні: 30 мкг ЕЕ + 2 мг дієногесту, 30 мкг ЕЕ + 150 мкг дезогестрелу, 20 мкг ЕЕ + 75 мкг гестодену, 20 мкг ЕЕ + 150 мкг дезогестрелу, 30 мкг ЕЕ + 75 мкг гестодену, 30 мкг ЕЕ + 3 мг дроспіренону. Трифазні: 35 мкг ЕЕ + 50 мкг дезогестрелу/30 мкг ЕЕ + 100 мкг дезогестрелу/30 мкг ЕЕ + 150 мкг дезогестрелу, 30 мкг ЕЕ + 50 мкг левоноргестрелу/40 мкг ЕЕ + 75 мкг левоноргестрелу/30 мкг ЕЕ + 125 мкг левоноргестрелу. Високодозовані: 50 мкг ЕЕ + 1 мг норетистерона ацетату. Низькодозовані: 30 мкг ЕЕ + 2 мг дієногесту, 30 мкг ЕЕ + 150 мкг дезогестрелу, 30 мкг ЕЕ + 75 мкг гестодену, 30 мкг етинілестрадіолу (ЕЕ) + 150 мкг левоноргестрелу. Мікродозовані: 20 мкг ЕЕ + 150 мкг дезогестрелу, 20 мкг ЕЕ + 75 мкг гестодену. Початок прийому: в перші 5 днів менструального циклу, в будь який день менструального циклу, якщо нема вагітності (якщо прийом почати після 5 дня, рекомендовано допоміжний метод протягом 7 днів). Правила прийому: по одній таблетці щоденно в один і той самий час. Почати наступну упаковку без перерви, якщо в упаковці 28 таблеток. Якщо в упаковці 21 таблетка, то зробити перерву на 7 днів перед початком прийому з нової упаковки.
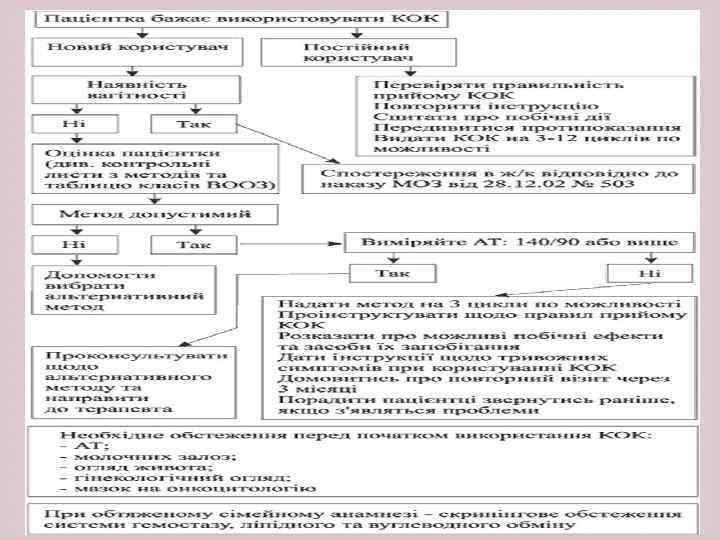
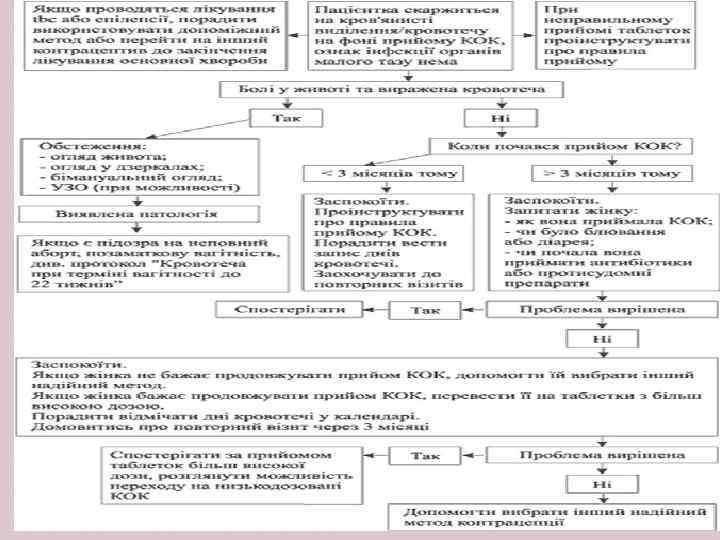

ЧИСТО ПРОГЕСТИНОВІ ОРАЛЬНІ КОНТРАЦЕПТИВИ (ЧПОК) ЧПОК таблетки, що містять тільки гестагенний компонент (лінестренол). Переваги: єдиний надійний гормональний контрацептивний засіб для жінок, що годують груддю; придатні до використання при станах та захворюваннях, коли не можна рекомендувати КОК (протипоказані естрогени): паління, вік понад 40 років, серцево судинні захворювання. Правила прийому: по одній таблетці кожний день. Якщо жінка не годує грудьми, необхідно приймати таблетки в один і той же час: в цьому випадку затримка у прийомі чергової таблетки всього на декілька годин підвищує ризик небажаної вагітності. Пропуск таблеток: якщо жінка забула прийняти одну чи більше таблеток, вона повинна негайно прийняти одну таблетку, як тільки про це згадала, а потім продовжити звичайний графік використання методу. Жінка, що годує грудьми та використовує ЧПОК в якості додаткового методу, буде захищена від вагітності, навіть якщо вона пропускає прийом таблеток. У випадку, коли жінка, що не годує грудьми або годує, але в неї досі відсутні місячні, запізнилась з прийомом чергової таблетки більше, ніж на 3 години, необхідно протягом наступних 48 годин утримуватись від статевих стосунків або використовувати бар'єрні засоби.

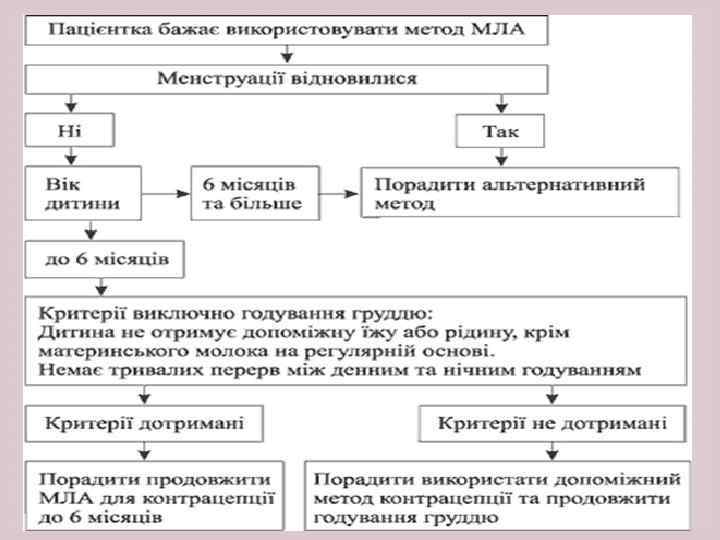
МЕТОД ЛАКТАЦІЙНОЇ АМЕНОРЕЇ МЛА контрацептивний метод, який базується на годуванні груддю. Використовується як тимчасовий метод контрацепції. МЛА дає природний захист від вагітності. Метод дуже ефективний в перші 6 місяців після пологів при дотриманні зазначених нижче критеріїв використання. Критерії використання МЛА: минуло не більше 6 місяців після пологів; у жінки аменорея; жінка годує виключно груддю: вона годує дитину по вимозі; щонайменше 6 разів на день (включаючи нічне годування) і дитині не дають іншої їжі крім материнського молока; інтервал між годуваннями складає не більше 4 годин вдень та 6 годин вночі; інша їжа або пиття повинні складати менше 15% всього годування. Якщо жінка не хоче покладатися лише на МЛА, необхідно використовувати інші методи: презервативи, сперміциди, ЧПОК, ДМПА, ВМС.

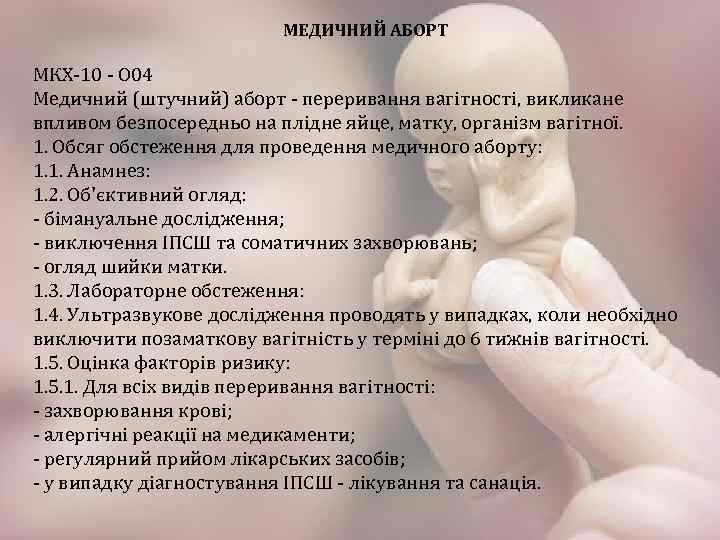
МЕДИЧНИЙ АБОРТ МКХ 10 O 04 Медичний (штучний) аборт переривання вагітності, викликане впливом безпосередньо на плідне яйце, матку, організм вагітної. 1. Обсяг обстеження для проведення медичного аборту: 1. 1. Анамнез: 1. 2. Об'єктивний огляд: бімануальне дослідження; виключення ІПСШ та соматичних захворювань; огляд шийки матки. 1. 3. Лабораторне обстеження: 1. 4. Ультразвукове дослідження проводять у випадках, коли необхідно виключити позаматкову вагітність у терміні до 6 тижнів вагітності. 1. 5. Оцінка факторів ризику: 1. 5. 1. Для всіх видів переривання вагітності: захворювання крові; алергічні реакції на медикаменти; регулярний прийом лікарських засобів; у випадку діагностування ІПСШ лікування та санація.

Протипоказання для медикаментозного переривання вагітності із застосуванням міфепристону та мізопростолу: термін з першого дня останньої менструації понад 49 днів; наднирникова недостатність; тяжка форма бронхіальної астми; алергія до препаратів міфепристону та мізопростолу; протипоказання до застосування простагландинів; серцево судинні захворювання; паління: понад 10 сигарет на день жінками віком понад 35 років; ниркова недостатність; захворювання печінки; грудне вигодовування. 1. 6. Передабортне консультування це добровільне конфіденційне консультування спеціалістом щодо: 1) усвідомленого, поінформованого вибору рішення перервати вагітність (А); 2) особливостей операції переривання вагітності, можливих ускладнень та рекомендацій пов'язаних з абортом; 3) післяабортної контрацепції та послуг з планування сім'ї; 2. Методи виконання штучного аборту до 12 тижнів вагітності. вакуум аспірація порожнини матки (затримка менструації не більше 20 днів); дилатація шийки матки та вишкрібання стінок порожнини матки (кюретаж) (вагітність у терміні до 12 тижнів); медикаментозний аборт (до 49 днів з першого дня останньої менструації). 2. 1. Підготовка шийки матки.

Ускладнення штучного аборту: 3. 1. Неповний аборт кровотеча із статевих шляхів, біль у животі, симптоми інфікування. Тактика: підготовлений персонал (досвідчений фахівець): 1) здійснює реевакуацію вмісту порожнини матки з використанням вакуум аспіратора; 2) проводить диференційну діагностику больового синдрому або наявність кровотечі іншого генезу, виключення наявності інфекції. 3. 2. Прогресуюча вагітність встановлюється на підставі результатів динамічного спостереження. Тактика: проводиться переривання вагітності методом дилатації шийки матки та кюретажу порожнини матки. 3. 3. Маткова кровотеча може бути наслідком залишків плідного яйця в порожнині матки, травми або пошкодження шийки матки, перфорації матки. Тактика: в залежності від причини реевакуація залишків з порожнини матки, застосування утеротоніків до зупинки кровотечі (не рекомендується використовувати окситоцин), внутрішньовенне уведення розчинів, за показаннями гемотрансфузія, лапароскопія, при відсутності умов лапаротомія. 3. 4. Наявність інфекції часто є ускладненням неповного аборту, яка має характерні симптоми: гіпертермія, виділення із статевих шляхів з неприємним запахом, болі у животі та попереку, кров'яні виділення із статевих шляхів, що продовжуються, зміни у формулі крові. Тактика: госпіталізація, антибіотикотерапія, при покращенні загального стану реевакуація вмісту порожнини матки.

Післяабортне спостереження та консультування. Післяабортне консультування проводиться лікарем акушером гінекологом, який здійснював аборт. Мета: інформування жінки про можливі ускладнення післяабортного періоду і методи їх профілактики, з питань гігієни статевих стосунків, сучасних методів контрацепції, здорового способу життя, запобігання інфекцій, що передаються статевим шляхом. Після аборту велике значення має своєчасність застосування методів контрацепції у попередженні небажаної вагітності. Індивідуальний підбір контрацептиву здійснюється підготовленим спеціалістом з питань планування сім'ї відповідно до сучасних методів та принципів застосування.

Репродуктивне здоров’я молоді

Створення сім’ї — одна з найвідповідальніших справ тих, хто прийняв назване рішення. У створенні хорошої сім’ї. Mолоді люди бачать одну з найважливіших умов людського щастя. Українське законодавство встановлює шлюбний вік для жінки 17 років, а для чоловіка 18 років. Як виняток, за заявою особи, яка досягла 14 років, за рішенням суду їй може бути надано право на шлюб, якщо буде встановлено, що це відповідає її інтересам.

Репродуктивне здоров’я це здатність чоловіка або жінки протягом плідного віку народжувати здорових дітей. Воно означає не лише сформованість репродуктивної системи організму , відсутність порушень у її функціонуванні , а й психологічне та соціальне благополуччя людини.

Чинники , що впливають на здоров’я майбутніх батьків та їхніх дітей Чинники ризику: Неосвіченість Погане виховання Міфи і стереотипи , які існують у молодіжному середовищі Негативний приклад(друзі, ЗМІ) Спадкові і генетичні захворювання ВІЛ/ IПСШ Вживання психоактивних речовин Чинники захисту: Профілактична освіта Хороша родина Розвинені навички критичного мислення і протидії соціальному тиску Здоровий спосіб життя Дошлюбна цнотливість Гігієна статевих органів Вільний доступ до медичних і психологічних консультацій

У 15 -16 років завершується період статевого дозрівання, і молоді люди починають відчувати увагу до себе протилежної статі. У цей час формується й особливе відчуттястатевий потяг (лібідо). Дедалі більше молодих людей роблять вибір на користь утримання від статевих стосунків до шлюбу. На це є вагомі причини.

Тютюн, алкоголь і наркотики негативно впливають на всі складові репродуктивного здоров’я чоловіків і жінок: їхню здатність до зачаття; перебіг вагітності і пологів; життєздатність дитини її фізичне здоров’я, успіхи в навчанні, характер тощо.

Куріння – один зі основних чинників ризику, які сприяють розвиткові хронічних захворювань бронхолегеневої системи. Шкідливі речовини тютюнового диму і зовнішнього повітря та бактерії не видаляються назовні, а осідають в бронхах. Розвиваються запальні процеси, внаслідок яких зменшується прохідність бронхів і порушується нормальне дихання. Ті, хто курять, у 10 30 разів більше ризикують захворіти будь якими респіраторними захворюваннями, ніж ті, хто не курять. Внаслідок куріння в організмі руйнується значна кількість– вітаміну С. Підлітки, які починають курити, звичайно погано вчаться.

Вживання алкогольних напоїв належить тільки до медичних, але й до соціальних бід. У всіх країнах світу проводиться активна боротьба з цим злом, видається безліч книжок, в яких переконливо доводиться шкідливість і підступність алкоголю, проте кількість осіб, котрі вживають алкоголь, незменшується. Навіть нерегулярний прийом незнаних доз алкоголю токсично впливає на організм.

Так, алкоголь нейтралізує вітамінів групи В, які необхідні для нормального проведення нервових імпульсів, блокує дію Фотієвої кислоти, яка є одним із чинників оновлення клітин організму. Згідно даних ВООЗ, алкоголь є причиною кожного третього випадку смерті у світі. Вживання алкоголю призводить до збільшення вмісту в крові холестерину, який, змінюючи стан стінки кровоносних судин, викликає розвиток атеросклерозу, що часто призводить до інфаркту або інсульту

Наркоманія — це захворювання, яке виникає внаслідок вживання специфічних препаратів, які отримали загальну назву наркотики. Воно характеризується нездатністю стриматись від споживання постійно зростаючої кількості наркотиків. При цьому виникає стійка фізична та психічна залежність від них Споживання наркотиків викликає наркотичну ейфорію (від euphoria — піднесеність), досягнення якої вимагає з часом усе більшої їхньої кількості, усі бажання зводяться до одного — дістати все більше й більше наркотичної речовини.

Література БІОЛОГІЧНІ ОСНОВИ РЕПРОДУКТИВНОЇ СИСТЕМИ ЖІНКИ І ЧОЛОВІКА Лекція 1 к. м. н. Петренко Н. В. РЕПРОДУКЦІЯ ЛЮДИНИ http: //readytask. ho. ua/139 reproduktivne zdorovya molod. html Назарова І. Б. , Посипкіна Н. М. Репродуктивне здоров’я та планування сім’ї. — К. : Медицина, 2007. — 224 с. Репродуктивне здоров’я та планування сім’ї: підручник / І. Б. Назарова, Н. М. Посипкіна. – К. : Медицина, 2008. Планування сім’ї” / В. Б. Самойленко, А. І. Мох, Г. Г. Рой, В. В. Мисік. — К. : Здоров’я, 2007. Назарова І. Б. , Посипкіна Н. М. Репродуктивне здоров’я та планування сім’ї. — К. : Медицина, 2007. — 224 с.

репродуктивне здоровя.pptx