5.тибилов александр муратович.ppt
- Количество слайдов: 34

Рентгенохирургическое лечение осложнённого рака головки поджелудочной железы Тибилов А. М. , Байматов М. С. Отделение рентгенохирургических методов диагностики и лечения РКБ МЗ РСО-А г. Владикавказ

Актуальность До 90% пациентов обращаются к врачу в 3 – 4 стадиях рака [Engelken F. J. F. et al. , 2003]. Частота его постоянно растёт и достигла показателя 9 на 100 тыс населения. В 80% наблюдений опухоль локализуется в головке, по 10% - в теле и хвосте поджелудочной железы [Sener et al. , 1999]. al. , Для рака головки поджелудочной железы наиболее характерны осложнения в виде механической желтухи, дуоденального стеноза, кровотечения из распадающейся опухоли проросшей в ДПК [Ю. И. Патютко, 2007] Билиарная декомпрессия и восстановление пассажа пищи позволяют стабилизировать состояние больного и создают условия для проведения специального лечения [Ю. И. Патютко, 2007] Методы интервенционной радиологии все чаще используются в комбинированном лечении больных злокачественными опухолями различной локализации [Гранов А. М. и соавт. , 2007].

Цель: Изучение эффективности комплексных рентгенохирургических вмешательств в лечении осложнений рака головки поджелудочной железы.

Пациенты и методы: Анализируемый период 2001 -2013 гг. Всего: 280 больных Выполнено: Билиарная гипертензия Эндобилиарных вмешательств – 280 больных – 5 99 Опухолевый стеноз ДПК Стентирований ДПК – 23 больных – 17 Кровотечения из опухоли Тромбоз вен н/конечностей Эндоваскулярных вмешательств – 5 больных – 1 больной – 6 Возраст от 36 до 91 года

Механическая желтуха при раке головки поджелудочной железы (МЖ) встречается до 80% случаев; [Каримов Ш. И. и др, 1991] Частота осложнений после хирургических вмешательств при раке поджелудочной железы осложнённом МЖ – более 30% [Н. В. Путов, 2005] Чрескожное дренирование и стентирование ЖП даёт возможность пациентам с МЖ, на ранних стадиях рака ПЖ, осуществить полноценную предоперационную подготовку. У неоперабельных больных способствует продлению жизни и улучшению её качества [Степанова Ю. А. и соавт. , 2009]] соавт. , 2009
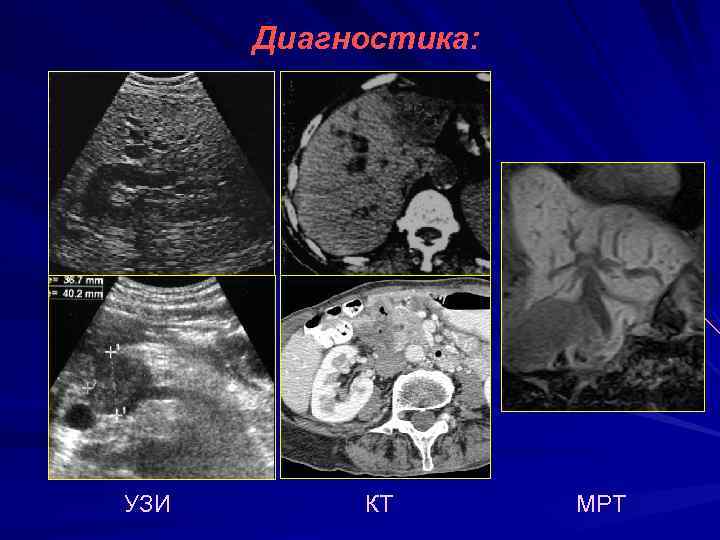
Диагностика: УЗИ КТ МРТ
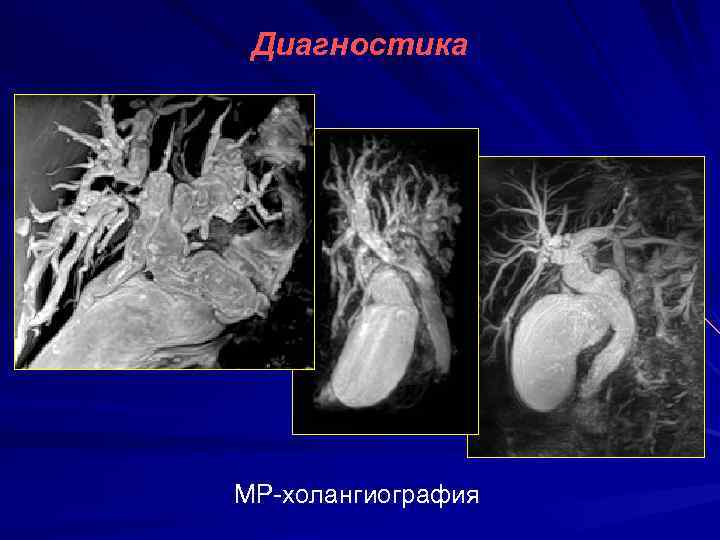
Диагностика МР-холангиография

Диагностика: Анализы крови: Общий анализ крови Билирубин, белок, мочевина, креатинин и др. Онкомаркеры: СА 19 -9 СЕА AFP Рентгенология: Рентгенография органов грудной клетки Рентгеноскопия ЖКТ Эндоскопия: ЭФГДС Колоноскопия
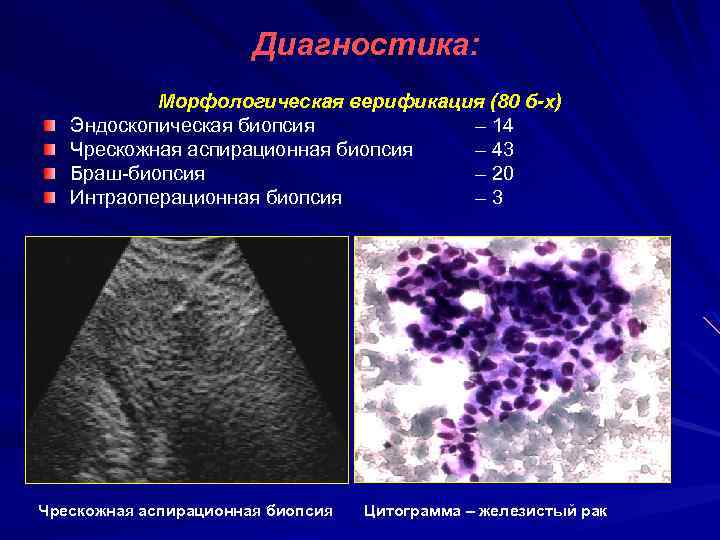
Диагностика: Морфологическая верификация (80 б-х) Эндоскопическая биопсия – 14 Чрескожная аспирационная биопсия – 43 Браш-биопсия – 20 Интраоперационная биопсия – 3 Чрескожная аспирационная биопсия Цитограмма – железистый рак

Распределение больных по степени тяжести механической желтухи: Легкой степени (общий билирубин до 100 мкмоль/л) – 30 (11%); Средней степени (общий билирубин до 200 мкмоль/л) – 54 (19%); Тяжелой степени (общий билирубин более 200 мкмоль/л) – 196 (70%).
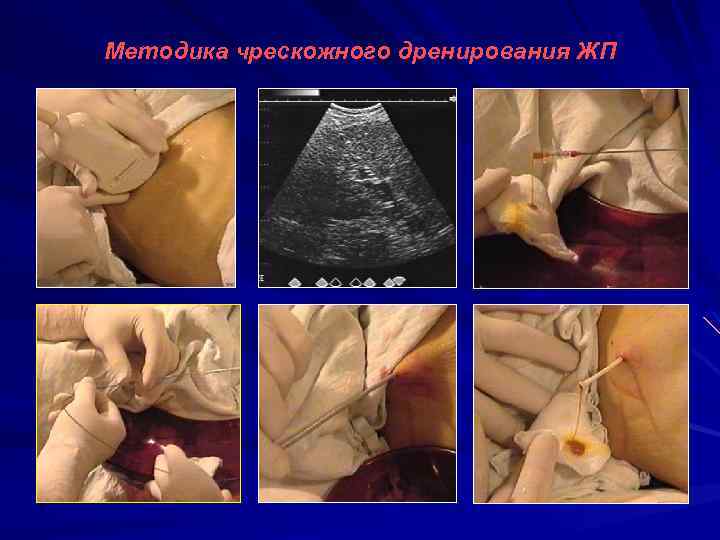
Методика чрескожного дренирования ЖП

Лечебная тактика при поражении дистальных отделов внепечёночных желчных протоков: ЧЧНДЖП выполнено у 100% больных с МЖ. НД целесообразно сохранять до снижения уровня билирубина ниже 100 мкмоль/литр, но не менее 5 -7 суток после вмешательства.

Лечебная тактика при поражении дистальных отделов внепечёночных желчных протоков: Билиодуоденальное НВДЖП выполнено у 100% больных. При этом у 20 -22% развивается холангит и панкреатит, у 5% холангит носит трудноконтролируемый, выраженный характер.
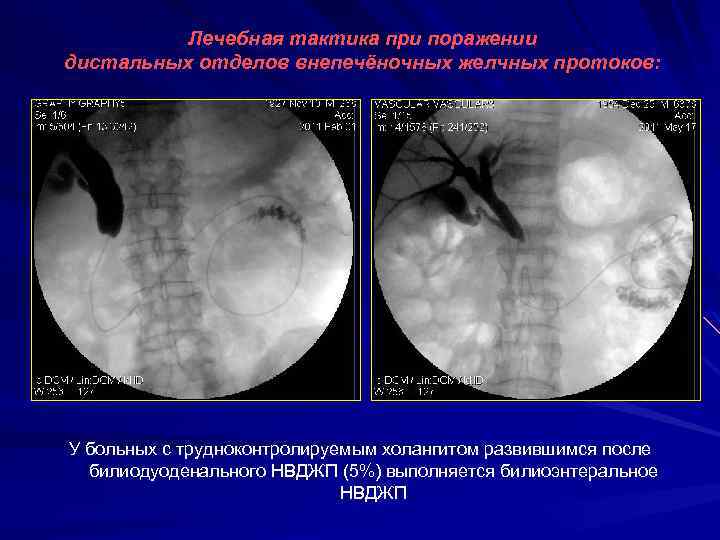
Лечебная тактика при поражении дистальных отделов внепечёночных желчных протоков: У больных с трудноконтролируемым холангитом развившимся после билиодуоденального НВДЖП (5%) выполняется билиоэнтеральное НВДЖП
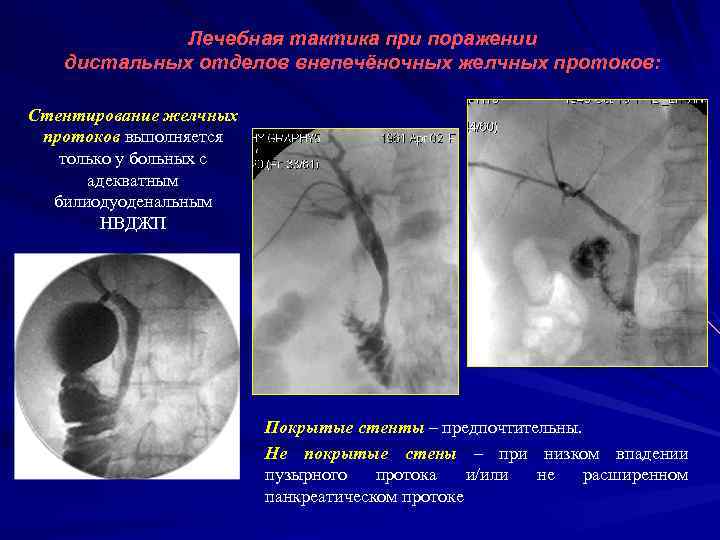
Лечебная тактика при поражении дистальных отделов внепечёночных желчных протоков: Стентирование желчных протоков выполняется только у больных с адекватным билиодуоденальным НВДЖП Покрытые стенты – предпочтительны. Не покрытые стены – при низком впадении пузырного протока и/или не расширенном панкреатическом протоке

Результаты Состояние полностью стабилизировалось – 238 б-х (85%) Уровень билирубина снизился частично – 34 б-х (12%) Состояние существенно не изменилось – 8 б-х (3%) Осложнения: §Всего – 20 б-х (7, 0%) §Тяжёлые – 5 б-х (1, 8%) §Смертность – 2 б-х (0, 7%)
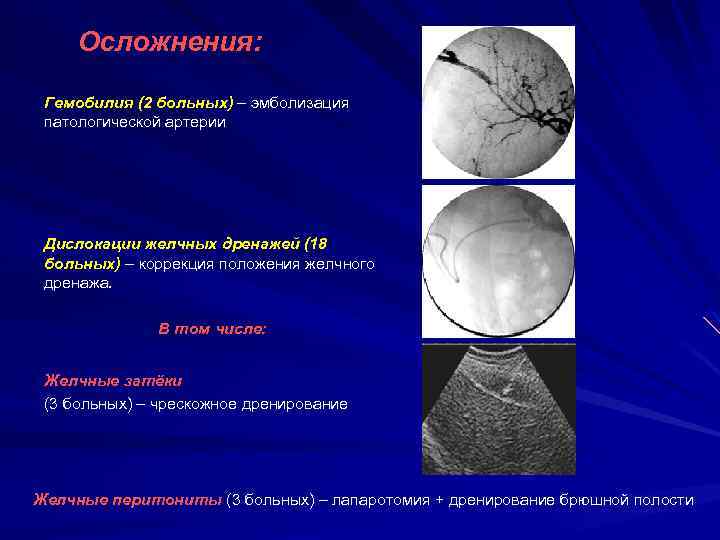
Осложнения: Гемобилия (2 больных) – эмболизация патологической артерии Дислокации желчных дренажей (13 (18 больных) – коррекция положения желчного дренажа. В том числе: Желчные затёки (3 больных) – чрескожное дренирование Желчные перитониты (3 больных) – лапаротомия + дренирование брюшной полости

Опухолевый стеноз ДПК формируется у больных на поздних стадиях рака поджелудочной железы. [Sarr MG, et al, 1983; Watanapa P. et al, 1993] 1983; P. Декомпенсированный стеноз ДПК встречается у 15 -20% больных с раком поджелудочной железы [Sarr MG, et al, 1983; Watanapa P. et al, 1993] 1983; P. Послеоперационная летальность при лечении обтурационного синдрома обусловленного опухолевым стенозом ДПК – более 20%; [Н. В. Путов, 2005; Weaver DW, et al, 1987] Путов, 1987] Современные модели нитиноловых эндопротезов позволяют успешно решать проблему дуоденального стеноза, позволяя отказаться от наложения гастроэнтероанастомоза [Хрусталёва М. В. И соавт. , 2011]
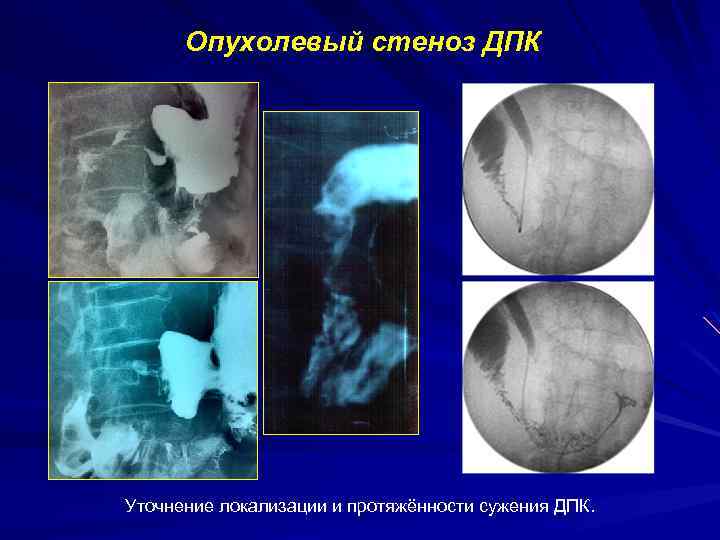
Опухолевый стеноз ДПК Уточнение локализации и протяжённости сужения ДПК.
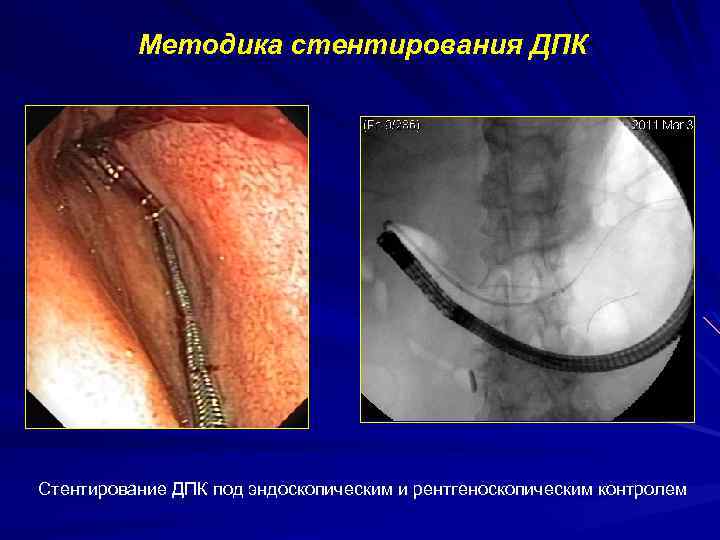
Методика стентирования ДПК Стентирование ДПК под эндоскопическим и рентгеноскопическим контролем
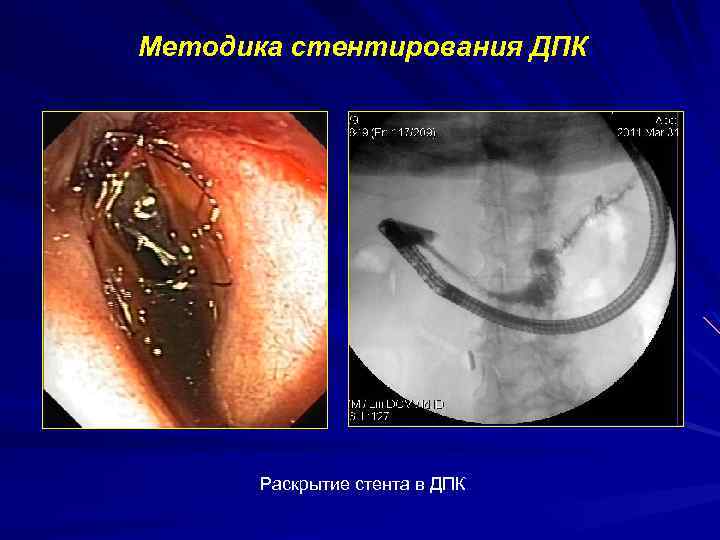
Методика стентирования ДПК Раскрытие стента в ДПК
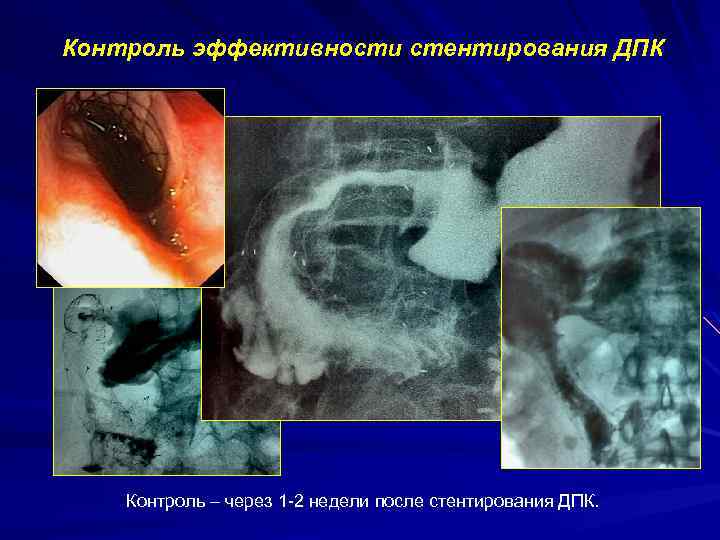
Контроль эффективности стентирования ДПК Контроль – через 1 -2 недели после стентирования ДПК.
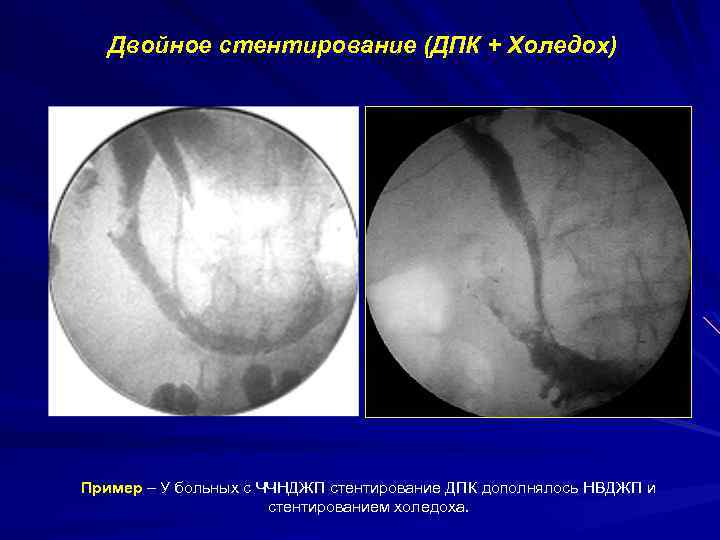
Двойное стентирование (ДПК + Холедох) Пример – У больных с ЧЧНДЖП стентирование ДПК дополнялось НВДЖП и стентированием холедоха.

Результаты Внутренний пассаж желчи и пищи восстановлен у всех больных. После стентирования ЖП и ДПК, продолжалась специальное лечение (СХТ, РХТ).

Кровотечения и тромбозы Тенденция к развитию анемии отмечается почти у трети больных и связана с угнетением гемопоэза, а при инвазии опухоли в ДПК – и с кровотечением из распадающейся опухоли [Путов Н. В. и соавт. , 2005] В терминальной фазе ракового процесса возможно прорастание опухоли поджелудочной железы в крупные сосуды с их разрушением и профузным кровотечением [Костюченко А. Л. и соавт. , 2000]] соавт. , 2000 При раке поджелудочной железы у 5 -10% онкологических больных развиваются венозные тромбоэмболические осложнения [Khorana A. A. et al. , 2007] Эндоваскулярные методы лечения позволяют добиться стабилизации состояния пациентов, и продолжить специальное лечение.
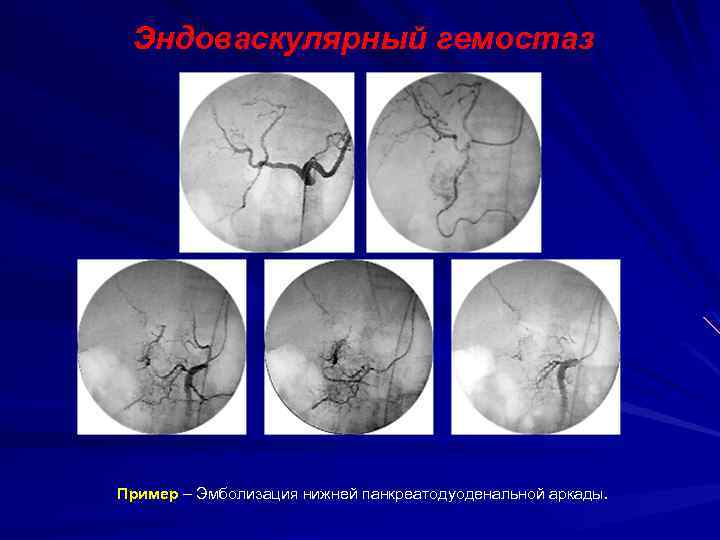
Эндоваскулярный гемостаз Пример – Эмболизация нижней панкреатодуоденальной аркады.
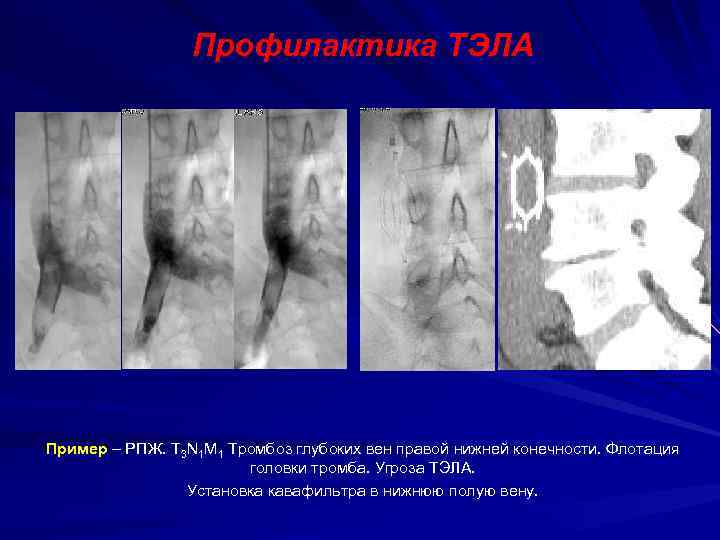
Профилактика ТЭЛА Пример – РПЖ. T 3 N 1 M 1 Тромбоз глубоких вен правой нижней конечности. Флотация головки тромба. Угроза ТЭЛА. Установка кавафильтра в нижнюю полую вену.

Результаты Осложнений во время выполнения эндоваскулярных вмешательств не было. Кровотечения из опухоли прекратились во всех случаях. После стабилизации состояния больные продолжают получать специальное лечение.

Регионарная химиотерапии Стадия T 2 -3 N 1 M 0 Всего РХТ Умерли Живы – 19 б-х – 62 – 16 б-х (спж - 19, 3 мес. ) – 1 б-й (106 мес. ) – 1 б-й (15 мес) – 1 б-й (12 мес) Длительность РХИ: 2 -3 суток Химиопрепараты: 5 -фторурацил – 4 гр. Гемзар – 1000 мг. Цисплатин – 80 мг.

Результаты РХТ (предварительные) Выживаемость после регионарной химиотерапии 1 год 2 года 3 года 5 лет – 17 б-х – 3 б-х – 2 б-х – 1 б-й (90%) (15, 8%) (10, 5%) (5, 3%) Выживаемость после комбинированного лечения ХТ + ПДР (T 2 -4 N 0 -1 M 0): 1 -летняя – 50 -80%. 2 -летняя – 24 -45% 3 -летняя – 10 -13% 5 -летняя – 6 -13% [Ю. И. Патютко, 2007]

Выводы: Рентгенохирургические вмешательства – эффективные и относительно безопасные методы лечения осложнений рака головки поджелудочной железы.

Выводы: Комплекс интервенционных и эндоваскулярных вмешательств позволяет значительно увеличить продолжительность жизни пациентов с сохранением относительно удовлетворительного её качества.

Список литературы: Ю. И. Патютко, А. Г. Котельников «Хирургия рака органов билиопанкреатодуоденальной зоны» Москва Патютко, «Медицина» 2007 Гранов А. М. . Давыдов М. И. , гл. ред. Интервенционная радиология в онкологии. СПб: Фолиант, 2007. С. А. Шалимов, Д. С. Осинский, В. А. Чёрный, Й. Клифф, Г. Фрисс «Рак поджелудочной железы (современное Осинский, состояние проблемы)» Киев «Основа» 2007 Д. А. Гранов, А. В. Павловский, П. Г. Таразов «Новые возможности регионарной химиотерапии рака Гранов, поджелудочной железы» // Материалы 10 Российского онкологического конгресса, г. Москва, 2006 – Стр. 29 -31. Н. В. Путов, Н. Н. Артемьева, Н. Ю. Коханенко «Рак поджелудочной железы» Москва, «Питер» 2005 Путов, Б. И. Долгушин, Ю. И. Патютко, А. М. Нечипай, А. В. Кукушкин Долгушин, Патютко, Нечипай, вмешательства в онкологии» Москва «Практическая медицина» 2005 «Антеградные эндобилиарные Б. И. Долгушин «Эндобилиарная интервенционная онкорадиология» Москва «МИА» 2004 «Эндобилиарная онкорадиология» В. П. Харченко, Т. А. Лютфалиев, М. А. Кунда «Чрескожные чреспечёночные эндобилиарные Лютфалиев, декомпрессивные вмешательства при механической желтухе опухолевой этиологии» // Мед. Радиол. – 2000. - № 3 – Стр. 60 -67. Sarr MG, Cameron JL (1983) Surgical management of unresectable carcinoma of the pancreas. Surgery 91: 123– 133 Watanapa P, Williamson RCN (1992) Surgical palliation for pancreatic cancer: developments during the past two decades. Br J Surg 79: 8– 20 Weaver DW, Winckel RG, Bouwman DL, Walt AJ (1987) Gastrojejunostomy: is it helpful for patients with pancreatic Gastrojejunostomy: cancer? Surgery 102: 608– 613 Khorana A. A. , Francis C. W. , Culakova E. , et al. Frequency, risk factors, and trends for venous thromboembolism among hospitalized cancer patients // Cancer. 2007. V. 110. P. 2339 -2346.

Спасибо за внимание!
5.тибилов александр муратович.ppt