Рентгеносемиотика заболеваний молочных желез.pptx
- Количество слайдов: 78

Рентгеносемиотика заболеваний молочных желез Заведующий отделением рентгенодиагностики КГБУЗ ДЦАК, к. м. н. Романовсков Ю. Ф.

• Стратегическое направление в диагностике заболеваний молочной железы - обнаружение непальпируемых опухолей малой величины. • Ведущий метод выявления доклинических форм опухолей молочной железы - маммография. С ее помощью удается распознать многие заболевания молочных желез задолго до их клинических проявлений. • Своевременное выявление опухолей молочной железы обеспечивает сохранение жизни, применение органосберегающих способов лечения и сокращает затраты на диагностику и терапию.

Требования к рентгенолаборанту • До укладки пациентки рентгенолаборант должен оценить ее телосложение, форму и величину молочных желез. • Обследуемой женщине надо объяснить важность достаточно сильной компрессии молочной железы. • Каждая укладка должна быть адаптирована к физическим характеристикам конкретной пациентки. • При выполнении двух стандартных проекций следует провести укладку пациентки таким образом, чтобы получить изображение максимальной части молочной железы, минимизировать «немые зоны» .

Наиболее часто используемые проекции Стандартные проекции: • прямая (кранио-каудальная); • косая (медио-латеральная); • боковая (медио-латеральная). • • • Специальные проекции: прицельная рентгенография; рентгенография с прямым увеличением ; аксиллярная проекция; каудо-краниальная проекция; латеро-медиальная проекция.

Укладка в кранио-каудальной проекции. • Центральный луч имеет направление сверху вниз, проходит через центр молочной железы • Пациентка должна находиться в вертикальном положении (сидячем или стоячем), лицом к рентгеновскому аппарату. • Высоту кассетодержателя надо отрегулировать таким образом, чтобы молочная железа удобно разместилась на его поверхности. • Наружный край кассетодержателя должен быть расположен на уровне нижнего отдела молочной железы и плотно прилегать к грудной клетке. • Необходимо уложить молочную железу по центру кассетодержателя, сосок вывести на контур. • Пациентка должна повернуть голову. • При компрессии необходимо отвести руку женщины вперед и оттянуть боковую часть железы вперед, чтобы избежать образования складок.
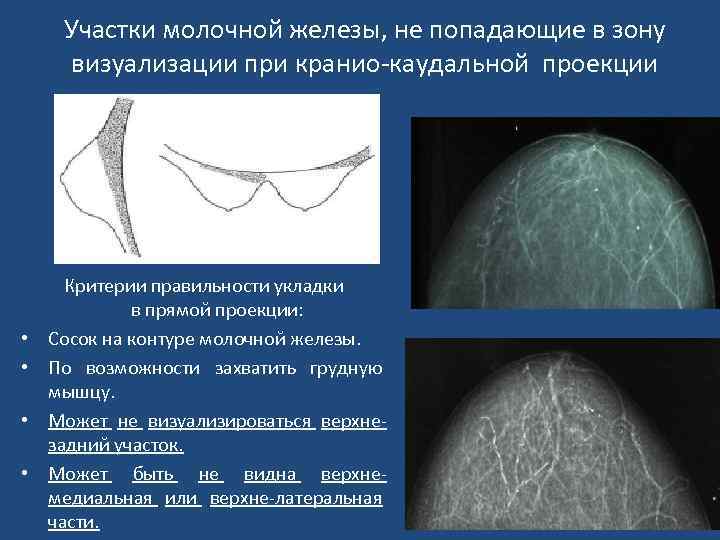
Участки молочной железы, не попадающие в зону визуализации при кранио-каудальной проекции • • Критерии правильности укладки в прямой проекции: Сосок на контуре молочной железы. По возможности захватить грудную мышцу. Может не визуализироваться верхнезадний участок. Может быть не видна верхнемедиальная или верхне-латеральная части.
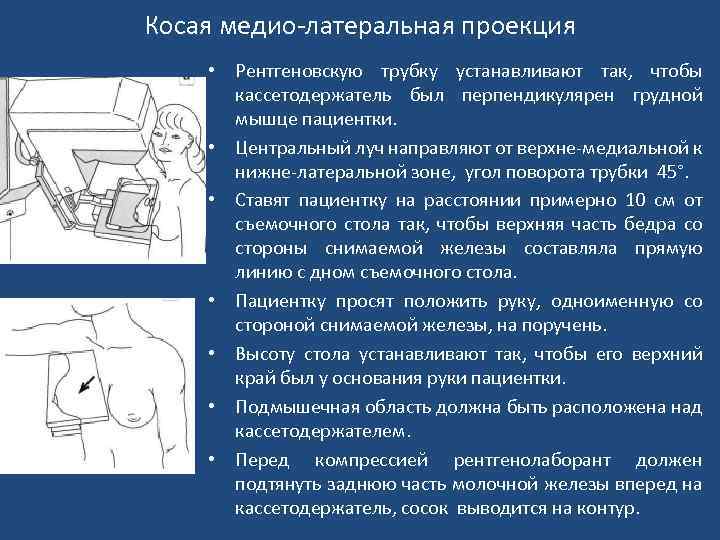
Косая медио-латеральная проекция • Рентгеновскую трубку устанавливают так, чтобы кассетодержатель был перпендикулярен грудной мышце пациентки. • Центральный луч направляют от верхне-медиальной к нижне-латеральной зоне, угол поворота трубки 45°. • Ставят пациентку на расстоянии примерно 10 см от съемочного стола так, чтобы верхняя часть бедра со стороны снимаемой железы составляла прямую линию с дном съемочного стола. • Пациентку просят положить руку, одноименную со стороной снимаемой железы, на поручень. • Высоту стола устанавливают так, чтобы его верхний край был у основания руки пациентки. • Подмышечная область должна быть расположена над кассетодержателем. • Перед компрессией рентгенолаборант должен подтянуть заднюю часть молочной железы вперед на кассетодержатель, сосок выводится на контур.
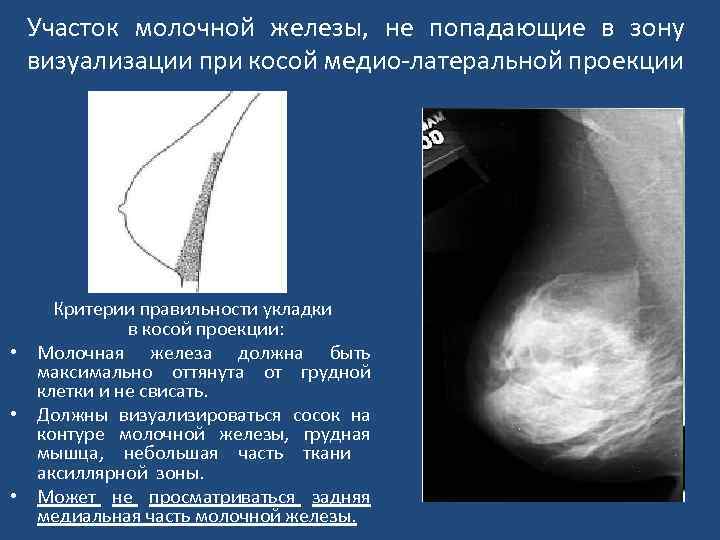
Участок молочной железы, не попадающие в зону визуализации при косой медио-латеральной проекции Критерии правильности укладки в косой проекции: • Молочная железа должна быть максимально оттянута от грудной клетки и не свисать. • Должны визуализироваться сосок на контуре молочной железы, грудная мышца, небольшая часть ткани аксиллярной зоны. • Может не просматриваться задняя медиальная часть молочной железы.
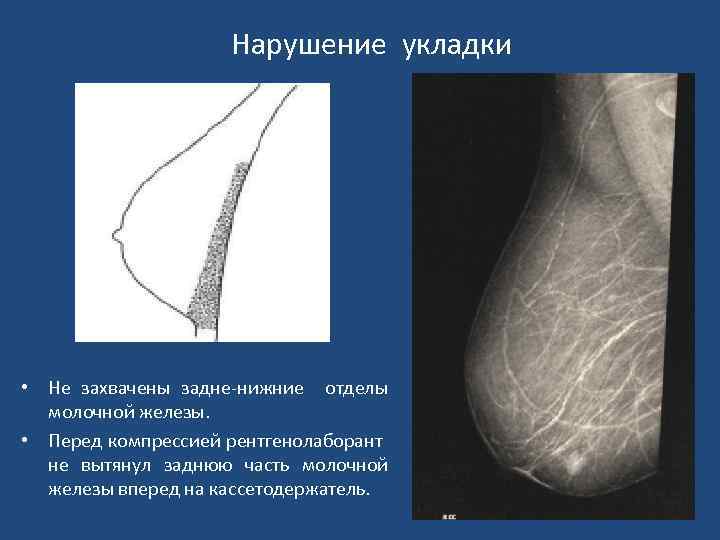
Нарушение укладки • Не захвачены задне-нижние отделы молочной железы. • Перед компрессией рентгенолаборант не вытянул заднюю часть молочной железы вперед на кассетодержатель.
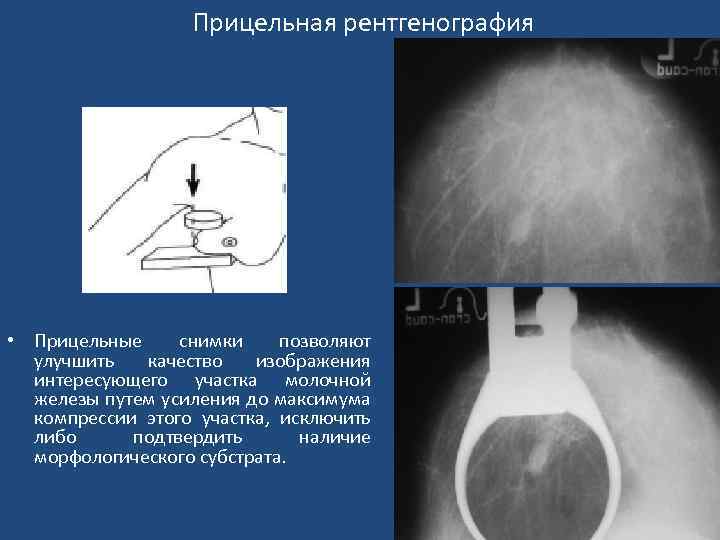
Прицельная рентгенография • Прицельные снимки позволяют улучшить качество изображения интересующего участка молочной железы путем усиления до максимума компрессии этого участка, исключить либо подтвердить наличие морфологического субстрата.
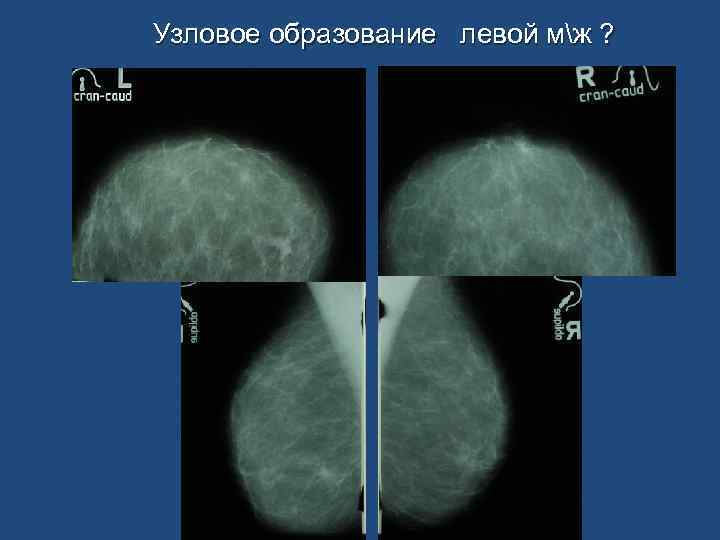
Узловое образование левой мж ?
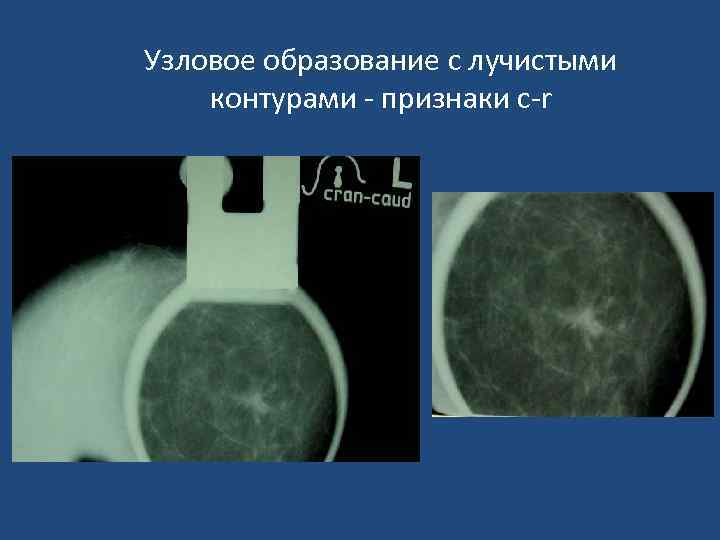
Узловое образование с лучистыми контурами - признаки с-r
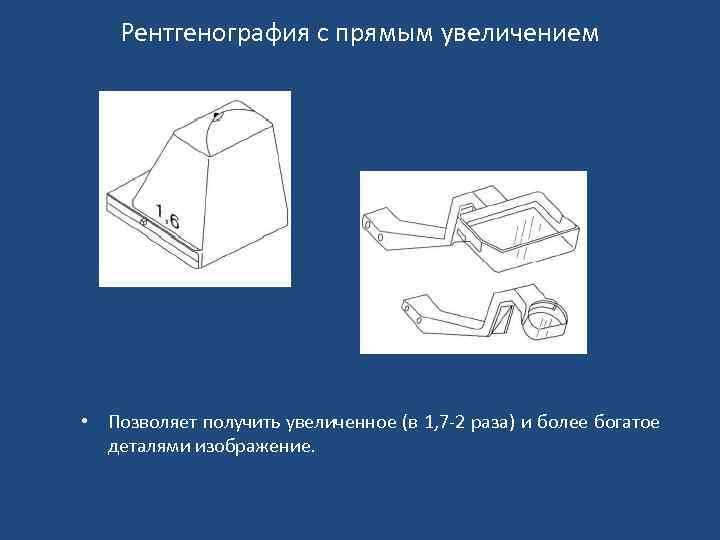
Рентгенография с прямым увеличением • Позволяет получить увеличенное (в 1, 7 -2 раза) и более богатое деталями изображение.
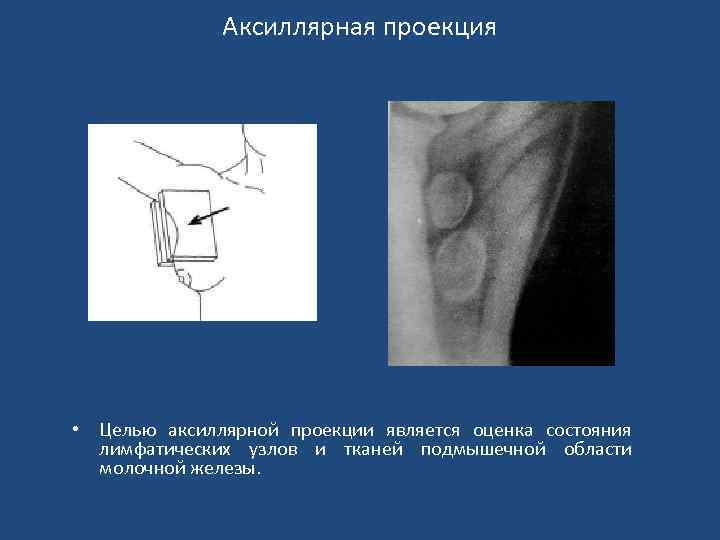
Аксиллярная проекция • Целью аксиллярной проекции является оценка состояния лимфатических узлов и тканей подмышечной области молочной железы.
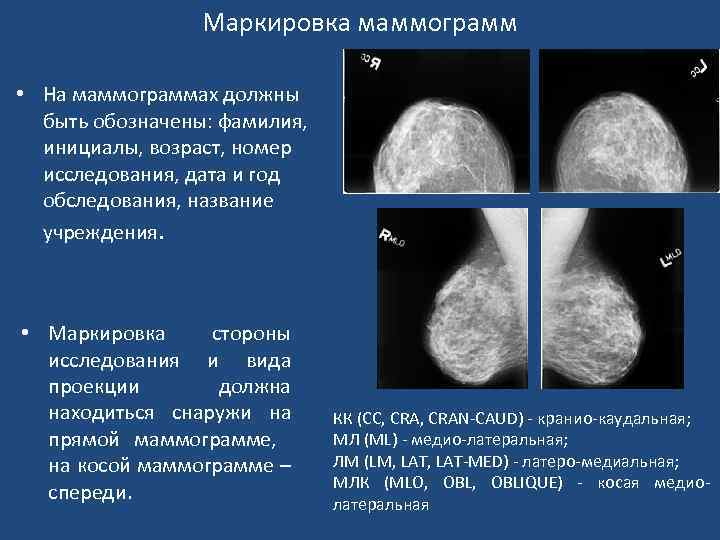
Маркировка маммограмм • На маммограммах должны быть обозначены: фамилия, инициалы, возраст, номер исследования, дата и год обследования, название учреждения. • Маркировка стороны исследования и вида проекции должна находиться снаружи на прямой маммограмме, на косой маммограмме – спереди. КК (СС, CRAN-CAUD) - кранио-каудальная; МЛ (ML) - медио-латеральная; ЛМ (LM, LAT-MED) - латеро-медиальная; МЛК (MLO, OBLIQUE) - косая медиолатеральная
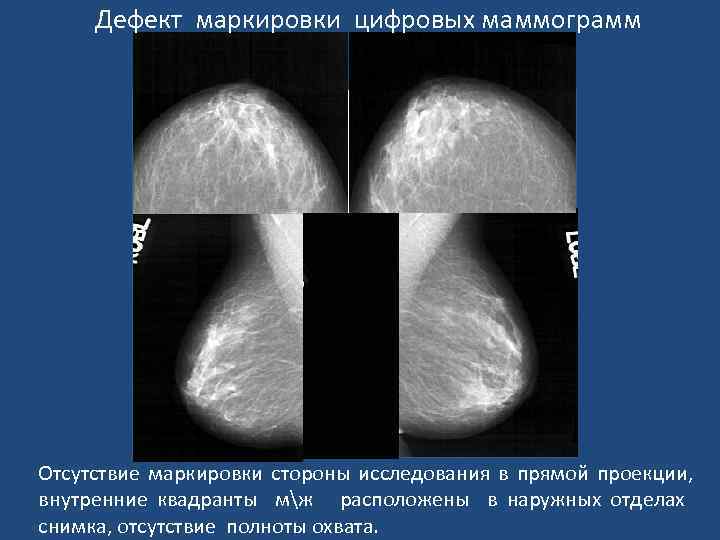
Дефект маркировки цифровых маммограмм Отсутствие маркировки стороны исследования в прямой проекции, внутренние квадранты мж расположены в наружных отделах снимка, отсутствие полноты охвата.
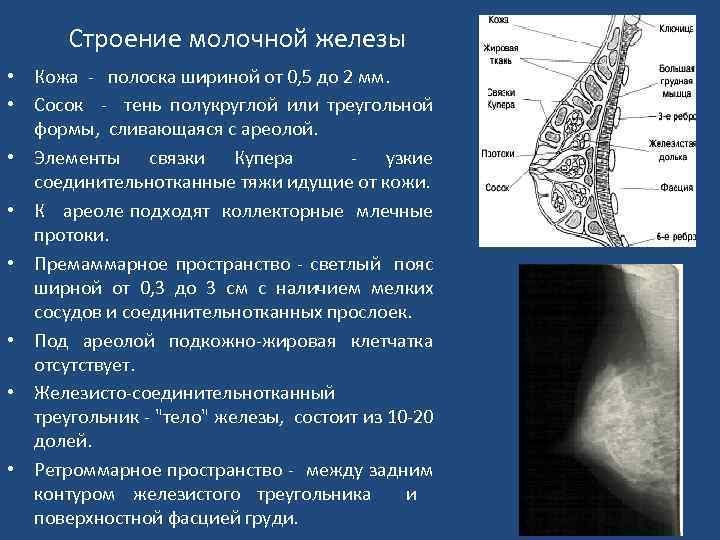
Строение молочной железы • Кожа - полоска шириной от 0, 5 до 2 мм. • Сосок - тень полукруглой или треугольной формы, сливающаяся с ареолой. • Элементы связки Купера - узкие соединительнотканные тяжи идущие от кожи. • К ареоле подходят коллекторные млечные протоки. • Премаммарное пространство - светлый пояс ширной от 0, 3 до 3 см с наличием мелких сосудов и соединительнотканных прослоек. • Под ареолой подкожно-жировая клетчатка отсутствует. • Железисто-соединительнотканный треугольник - "тело" железы, состоит из 10 -20 долей. • Ретроммарное пространство - между задним контуром железистого треугольника и поверхностной фасцией груди.
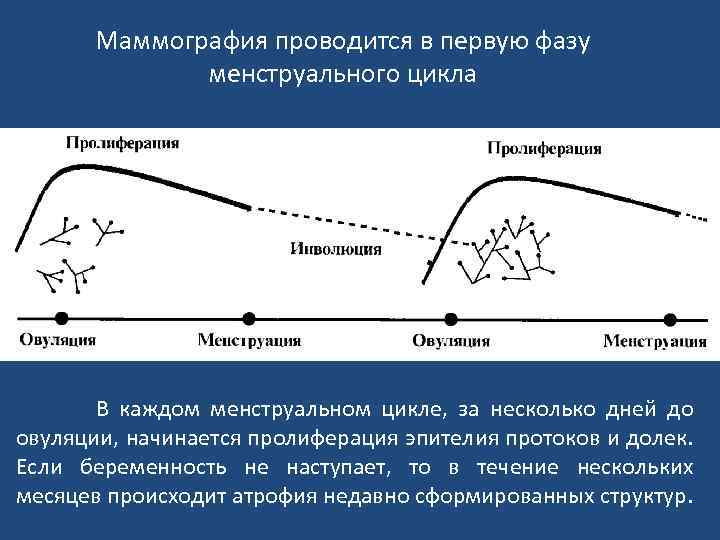
Маммография проводится в первую фазу менструального цикла В каждом менструальном цикле, за несколько дней до овуляции, начинается пролиферация эпителия протоков и долек. Если беременность не наступает, то в течение нескольких месяцев происходит атрофия недавно сформированных структур.

Соотношение пролиферативных и инволютивных процессов ткани молочной железы в зависимости от возраста При наступлении менопаузы пролиферация новых долек уменьшается, атрофия нарастает. Существует широкая индивидуальная вариабельность в сроках развития и редукции железистых элементов.
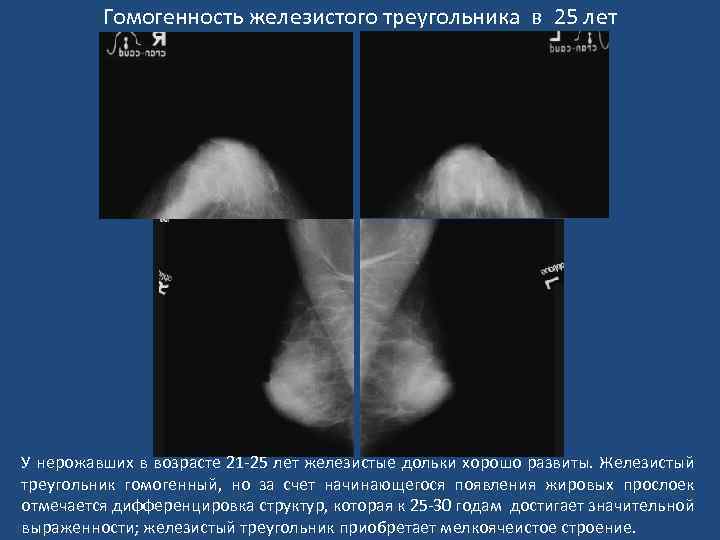
Гомогенность железистого треугольника в 25 лет У нерожавших в возрасте 21 -25 лет железистые дольки хорошо развиты. Железистый треугольник гомогенный, но за счет начинающегося появления жировых прослоек отмечается дифференцировка структур, которая к 25 -30 годам достигает значительной выраженности; железистый треугольник приобретает мелкоячеистое строение.
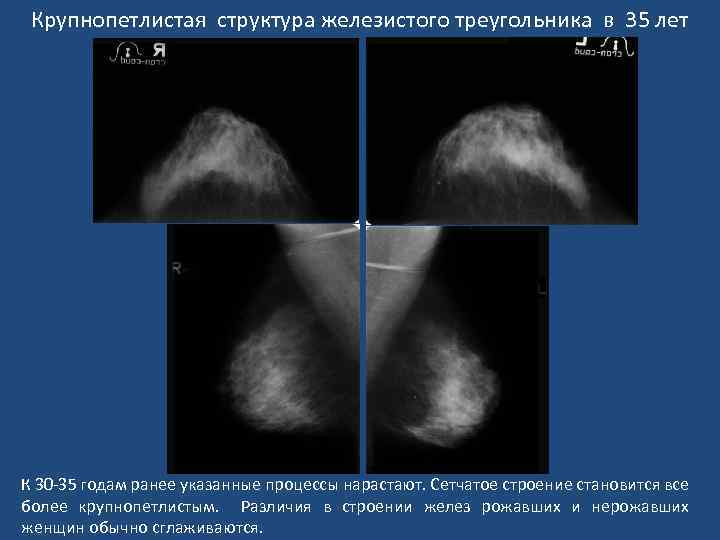
Крупнопетлистая структура железистого треугольника в 35 лет К 30 -35 годам ранее указанные процессы нарастают. Сетчатое строение становится все более крупнопетлистым. Различия в строении желез рожавших и нерожавших женщин обычно сглаживаются.
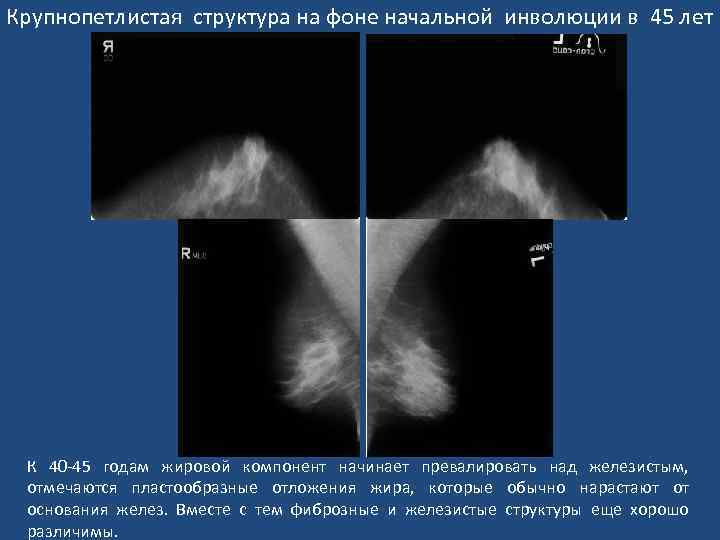
Крупнопетлистая структура на фоне начальной инволюции в 45 лет К 40 -45 годам жировой компонент начинает превалировать над железистым, отмечаются пластообразные отложения жира, которые обычно нарастают от основания желез. Вместе с тем фиброзные и железистые структуры еще хорошо различимы.
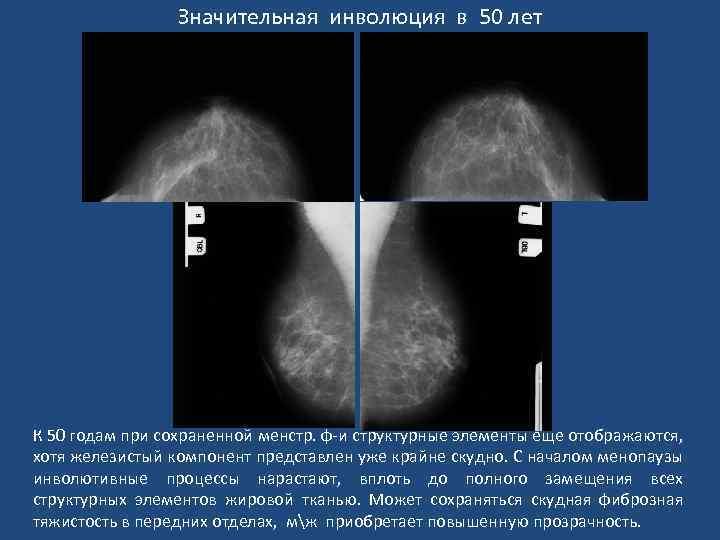
Значительная инволюция в 50 лет К 50 годам при сохраненной менстр. ф-и структурные элементы еще отображаются, хотя железистый компонент представлен уже крайне скудно. С началом менопаузы инволютивные процессы нарастают, вплоть до полного замещения всех структурных элементов жировой тканью. Может сохраняться скудная фиброзная тяжистость в передних отделах, мж приобретает повышенную прозрачность.
Инволютивные изменения

Стандарт обследования пациенток с заболеваниями молочной железы • Клинический осмотр. • Рентгеновская маммография (РМ). • Ультразвуковое исследование (УЗИ) молочных желез (УЗИ и РМ являются взаимодополняющими методами). • При необходимости диагностическая пункция под контролем УЗИ или РМ. • Дополнительные методы лучевой диагностики: МРТ, дуктография, пневмокистография, томосинтез, РКТ, радионуклидное исследование.

Показания к проведению маммографии • До 35 лет - только при пальпируемых образованиях или при отягощенном анамнезе • После 40 лет – 1 раз в 1, 5 -2 г. • После 50 лет – 1 раз в 1 -1, 5 г. • Группа высокого риска – ежегодно: - отсутствие беременности и родов; - отягощенный семейный анамнез по наличию новообразований мж (у кровных родственников со стороны матери); - травма молочной железы с образованием гематомы; - пролиферативные формы мастопатий (атипичные кисты, внутрипротоковая пролиферация); - рубцы на молочной железе.

План изучения маммограмм • I. Общий осмотр рентгенограммы: 1) определение методики исследования; 2) установление стороны и проекции исследования; 3) оценка качества снимка; 4) общая оценка величины, формы и структуры органа; • II. Детальное изучение рентгеновского изображения: 1) состояние кожи - толщина, контуры наружной и внутренней поверхности; 2) положение, форма, величина и очертания соска и ареолы; 3) состояние молочных протоков 4) премаммарное пространство - его размеры, форма, структура, состояние подкожной жировой клетчатки; 5) Состояние ткани железисто треугольника ее развитие и распределение, очертание, структура.
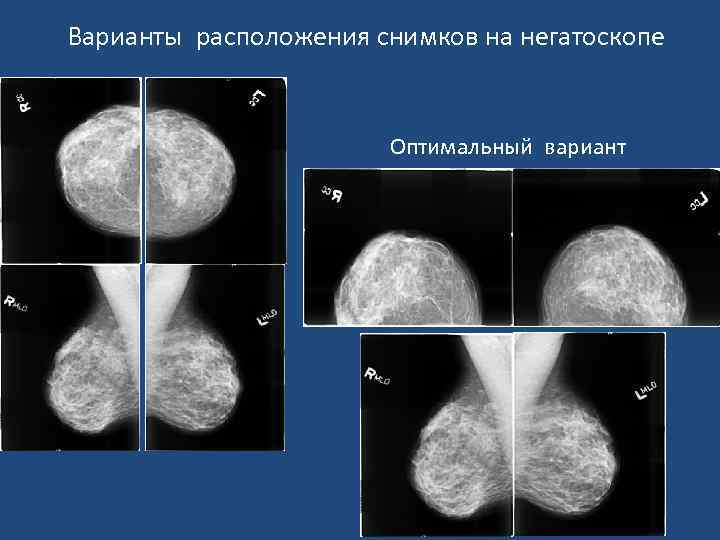
Варианты расположения снимков на негатоскопе Оптимальный вариант

План изучения маммограмм 6) видимость и состояние кровеносных сосудов в молочной железе; 7) состояние ретромаммарного пространства и подлежащих тканей. 8) При выявлении патологических образований оценивают их положение, число, форму, размеры, контуры, интенсивность тени, структуру, наличие и характер отложений извести, состояние окружающей ткани. • III. Сравнение картины всех анатомических элементов правой и левой молочных желез. • IV. Сопоставление рентгеновской картины с прежним маммографическим материалом. • V. Сопоставление рентгенологических данных с результатами других клинических, инструментальных и лабораторных исследований. • VI. Формулировка заключения.

Классификация патологии молочных желез ( по синдромам) • 1. Синдром узлового образования в молочной железе • 2. Синдром диффузных изменений в молочной железе • 3. Синдром оставшейся молочной железы • 4. Синдром патологической секреции из соска • 4. Синдром втянутого соска • 5. Синдром оперированной молочной железы • 6. Синдром узлового образования в подмышечной области • 7. Синдром отечной молочной железы • 8. Синдром увеличения молочной железы у мужчин • 9. Синдром непальпируемого образования

Рак молочной железы • Различают два основных типа раков: протоковые и дольковые. • До формирования опухоли диаметром в 1 мм проходит в среднем 6 лет (премаммографический период), до величины в 1 см - еще 6 -10 лет (преклинический период). • В зависимости от стадии морфогенеза опухоли выделяют: неинвазивный (неинфильтрирующий) протоковый рак (интрадуктальный рак in situ), и инвазивный (инфильтрирующий) протоковый рак. • Точно так же дольковый рак делят на неинвазивный, и инвазивный.

Признаки узловой формы с-r молочной железы • Звездчатая форма узлового образования неправильной формы, с расходящимися тяжами в виде лучей (спикулы). • «Раковый мостик» к соску. • Микрокальцинация (обычно - 0, 16 -0, 55 мм). Чем больше микрокальцинатов на ограниченном участке, тем выше вероятность с-r. • Характерна неровность, зазубренность или мелкая волнистость краев узла. В «плотной» молочной железе границы ракового узла могут быть не видны. • Нарушение микроархитектоники в зоне опухоли. Нарушается обычная радиальная направленность волоконных элементов от основания железы к ареоле, теряется гармоничность матрикса, появляются незнакомые тяжистые тени, утолщаются трабекулы. • Втяжение соска, расширение, деформация, втяжение теневой полоски кожи. • Расширение вен в зоне опухоли.
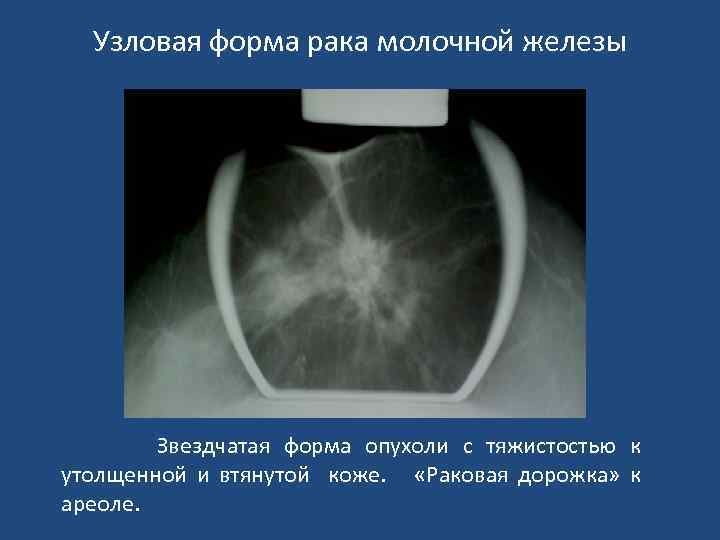
Узловая форма рака молочной железы Звездчатая форма опухоли с тяжистостью к утолщенной и втянутой коже. «Раковая дорожка» к ареоле.
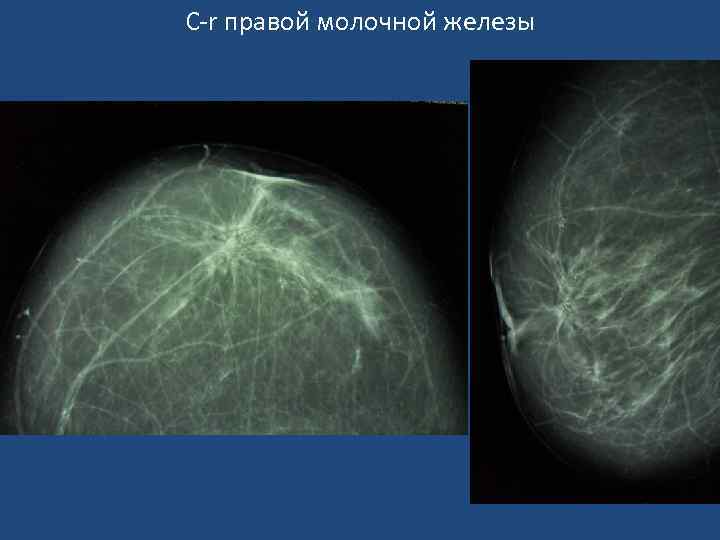
С-r правой молочной железы
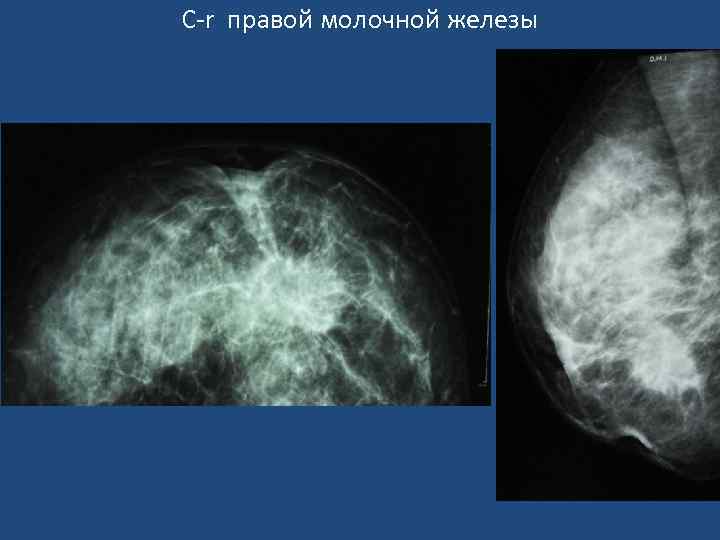
С-r правой молочной железы
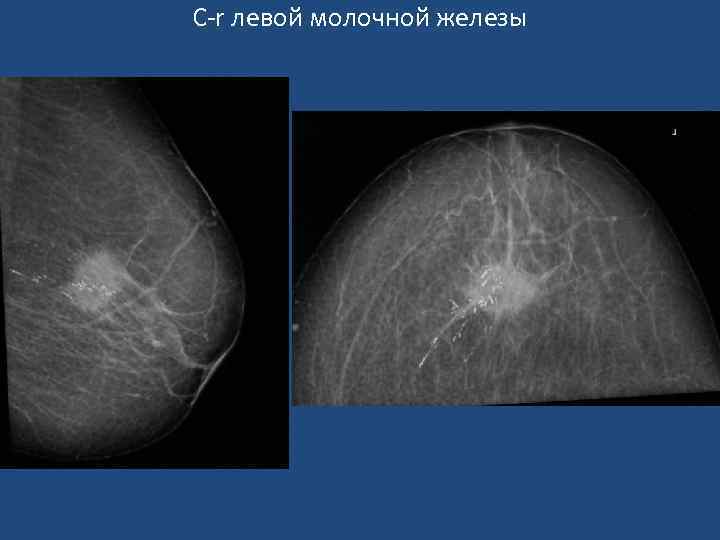
С-r левой молочной железы
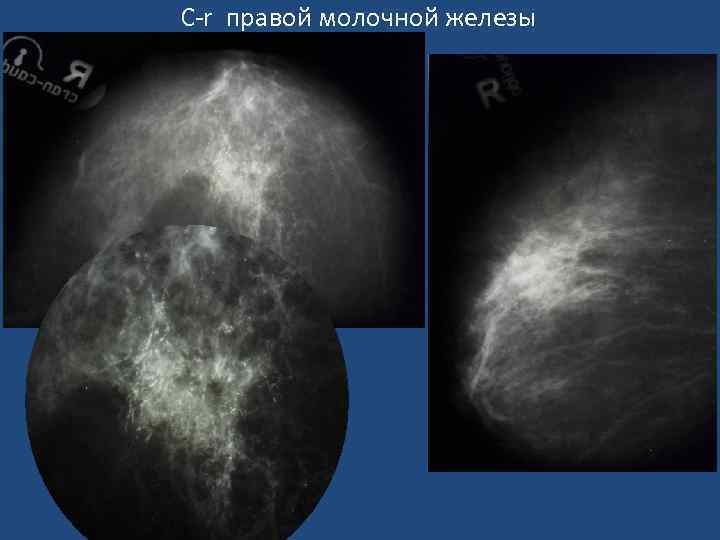
С-r правой молочной железы
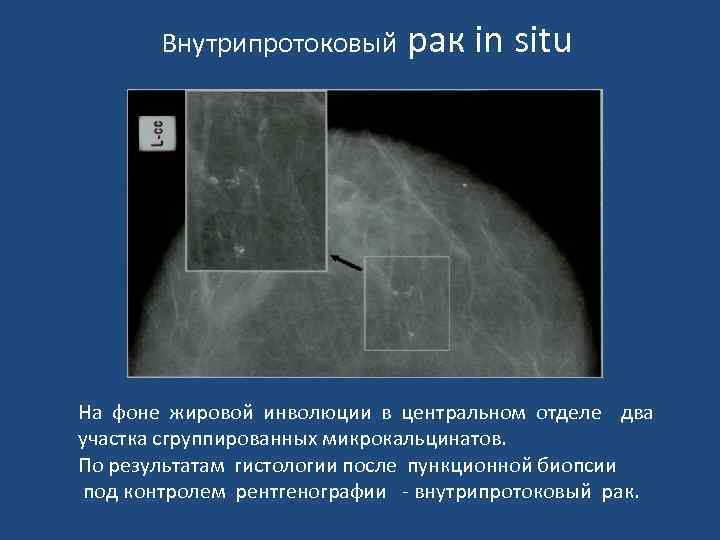
Внутрипротоковый рак in situ На фоне жировой инволюции в центральном отделе два участка сгруппированных микрокальцинатов. По результатам гистологии после пункционной биопсии под контролем рентгенографии - внутрипротоковый рак.
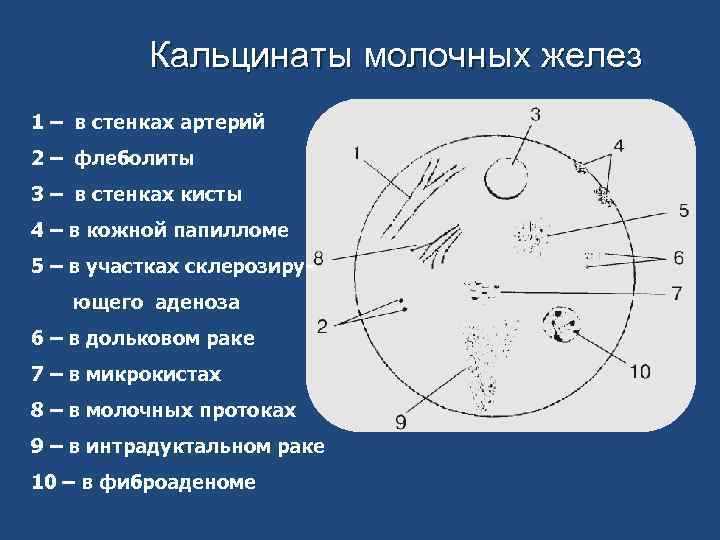
Кальцинаты молочных желез 1 – в стенках артерий 2 – флеболиты 3 – в стенках кисты 4 – в кожной папилломе 5 – в участках склерозирующего аденоза 6 – в дольковом раке 7 – в микрокистах 8 – в молочных протоках 9 – в интрадуктальном раке 10 – в фиброаденоме
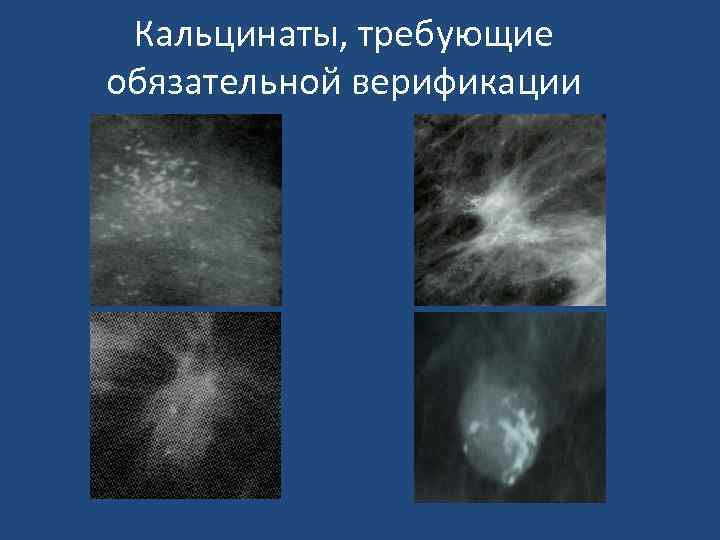
Кальцинаты, требующие обязательной верификации
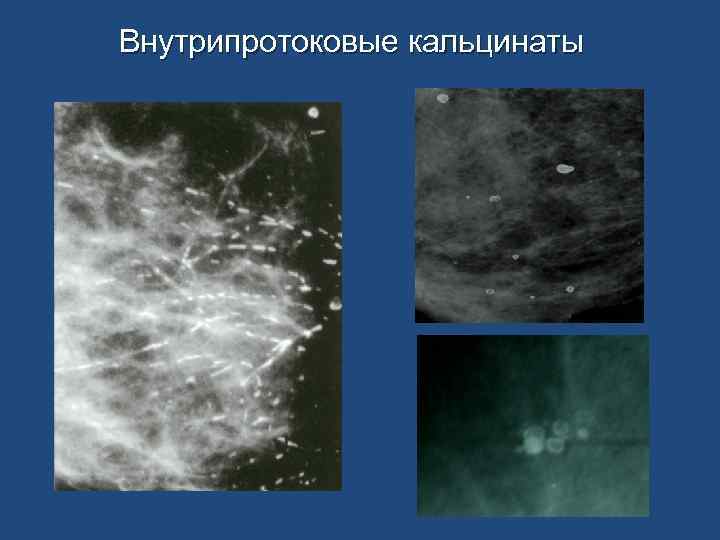
Внутрипротоковые кальцинаты
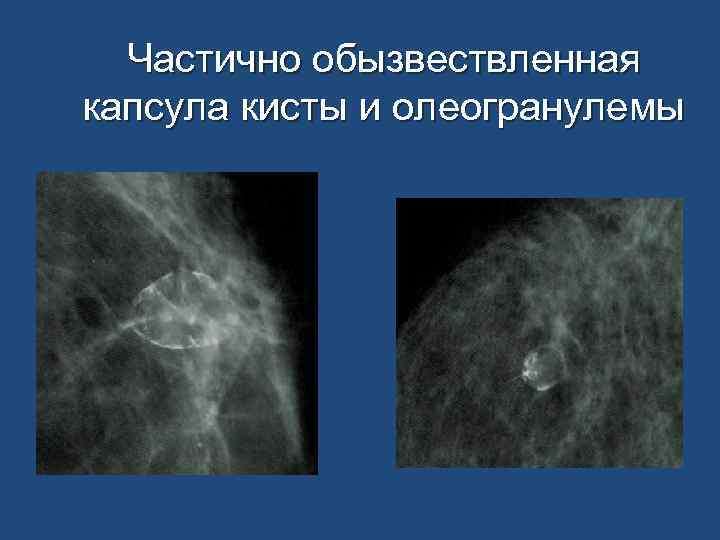
Частично обызвествленная капсула кисты и олеогранулемы
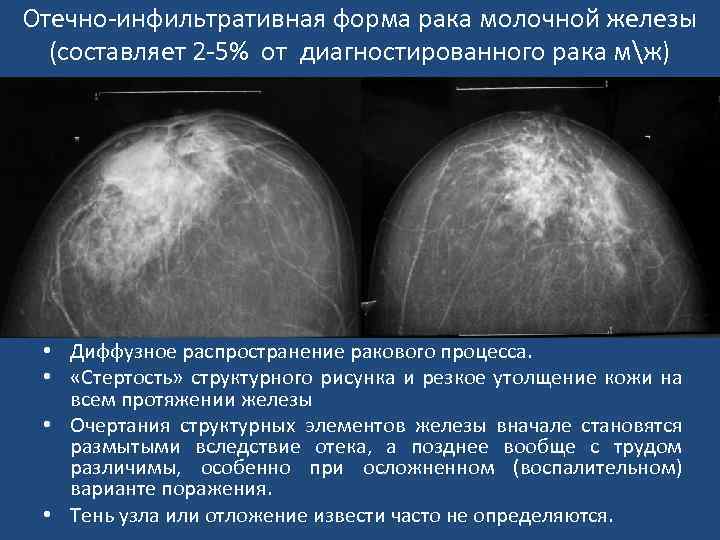
Отечно-инфильтративная форма рака молочной железы (составляет 2 -5% от диагностированного рака мж) • Диффузное распространение ракового процесса. • «Стертость» структурного рисунка и резкое утолщение кожи на всем протяжении железы • Очертания структурных элементов железы вначале становятся размытыми вследствие отека, а позднее вообще с трудом различимы, особенно при осложненном (воспалительном) варианте поражения. • Тень узла или отложение извести часто не определяются.
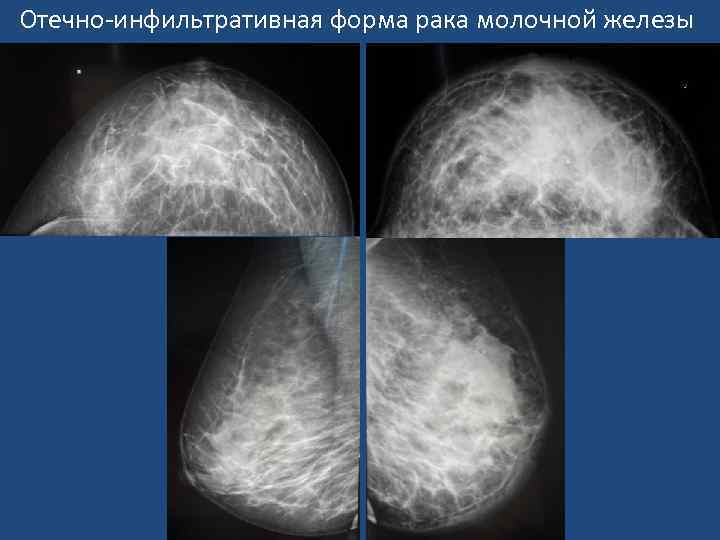
Отечно-инфильтративная форма рака молочной железы
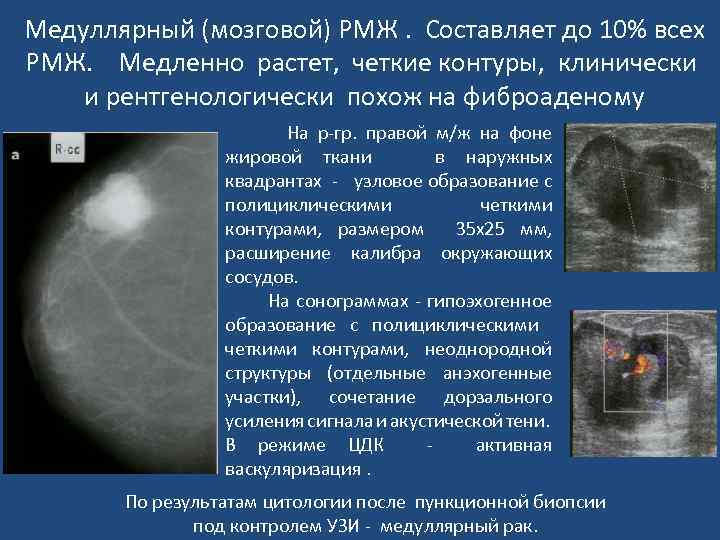
Медуллярный (мозговой) РМЖ. Составляет до 10% всех РМЖ. Медленно растет, четкие контуры, клинически и рентгенологически похож на фиброаденому На р-гр. правой м/ж на фоне жировой ткани в наружных квадрантах - узловое образование с полициклическими четкими контурами, размером 35 х25 мм, расширение калибра окружающих сосудов. На сонограммах - гипоэхогенное образование с полициклическими четкими контурами, неоднородной структуры (отдельные анэхогенные участки), сочетание дорзального усиления сигнала и акустической тени. В режиме ЦДК - активная васкуляризация. По результатам цитологии после пункционной биопсии под контролем УЗИ - медуллярный рак.

Папиллярный (сосочковый) РМЖ. Это внутрикистозная или внутрипротоковая папиллярная аденокарцинома. До 1, 5% всех РМЖ (относительно хороший прогноз) На р-гр. правой мж в прямой проекции в наружных квадрантах - округлое образование с размытыми контурами, 40 мм в диаметре. На сонограммах - анэхогенное образование с нечеткими контурами, с дистальным усиление сигнала и боковыми акустическими тенями; по внутренней поверхности капсулы определяется солидное образование по типу "цветной капусты" на широком основании (киста с большим солидным внутрикистозным компонентом). В режиме с ЦДК – обилие сосудов. По результатам цитологии после пункционной биопсии под контролем УЗИ - папиллярный рак.
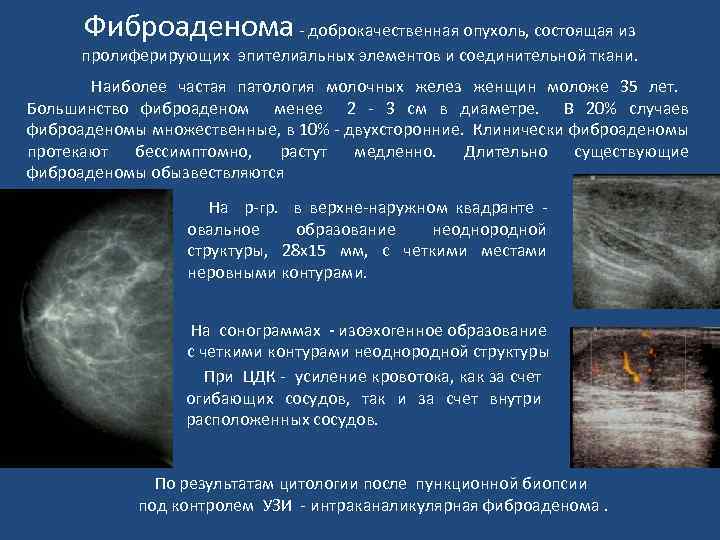
Фиброаденома - доброкачественная опухоль, состоящая из пролиферирующих эпителиальных элементов и соединительной ткани. Наиболее частая патология молочных желез женщин моложе 35 лет. Большинство фиброаденом менее 2 - 3 см в диаметре. В 20% случаев фиброаденомы множественные, в 10% - двухсторонние. Клинически фиброаденомы протекают бессимптомно, растут медленно. Длительно существующие фиброаденомы обызвествляются На р-гр. в верхне-наружном квадранте - овальное образование неоднородной структуры, 28 х15 мм, с четкими местами неровными контурами. На сонограммах - изоэхогенное образование с четкими контурами неоднородной структуры При ЦДК - усиление кровотока, как за счет огибающих сосудов, так и за счет внутри расположенных сосудов. По результатам цитологии после пункционной биопсии под контролем УЗИ - интраканаликулярная фиброаденома.
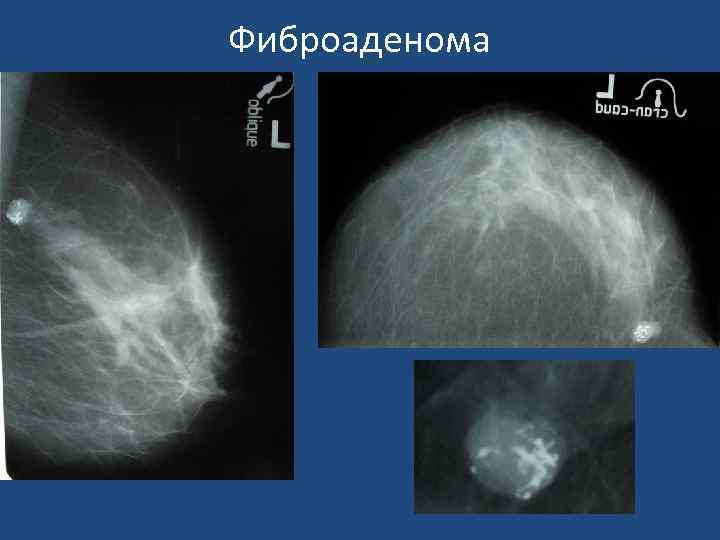
Фиброаденома
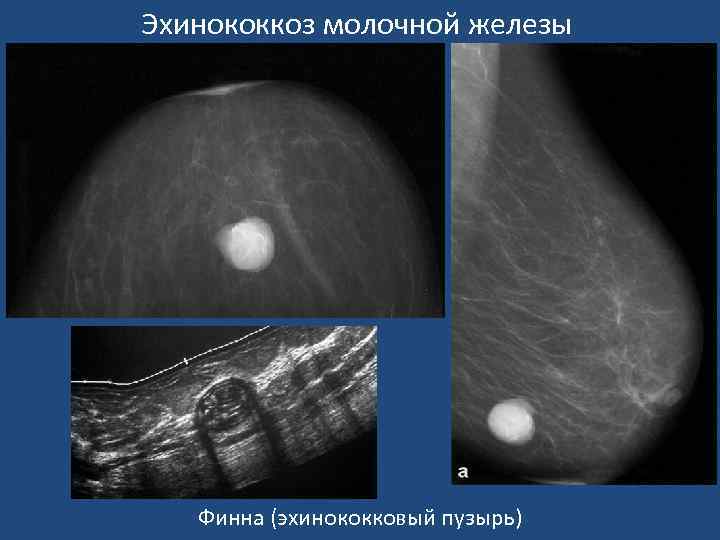
Эхинококкоз молочной железы Финна (эхинококковый пузырь)
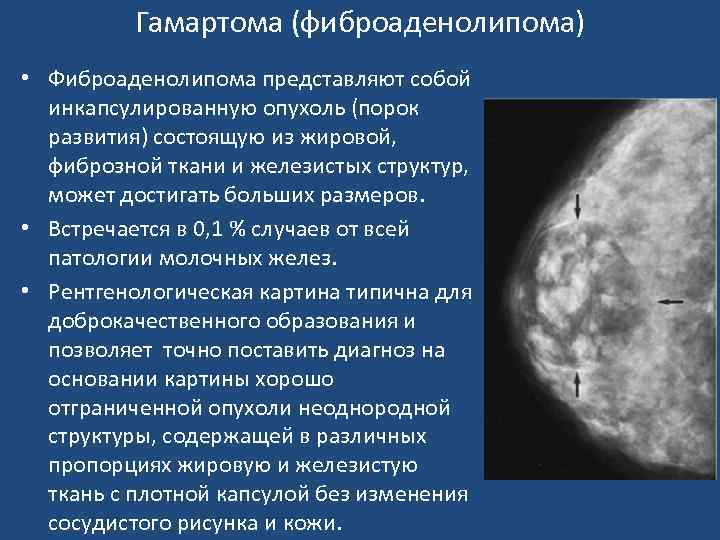
Гамартома (фиброаденолипома) • Фиброаденолипома представляют собой инкапсулированную опухоль (порок развития) состоящую из жировой, фиброзной ткани и железистых структур, может достигать больших размеров. • Встречается в 0, 1 % случаев от всей патологии молочных желез. • Рентгенологическая картина типична для доброкачественного образования и позволяет точно поставить диагноз на основании картины хорошо отграниченной опухоли неоднородной структуры, содержащей в различных пропорциях жировую и железистую ткань с плотной капсулой без изменения сосудистого рисунка и кожи.
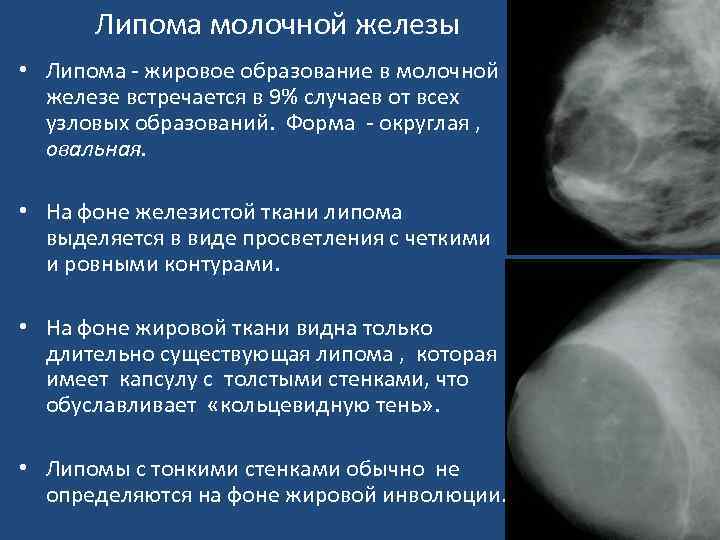
Липома молочной железы • Липома - жировое образование в молочной железе встречается в 9% случаев от всех узловых образований. Форма - округлая , овальная. • На фоне железистой ткани липома выделяется в виде просветления с четкими и ровными контурами. • На фоне жировой ткани видна только длительно существующая липома , которая имеет капсулу с толстыми стенками, что обуславливает «кольцевидную тень» . • Липомы с тонкими стенками обычно не определяются на фоне жировой инволюции.
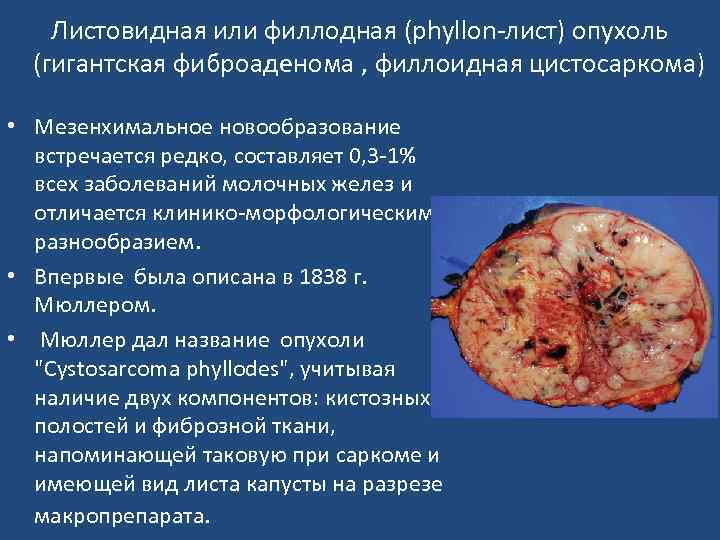
Листовидная или филлодная (phyllon-лист) опухоль (гигантская фиброаденома , филлоидная цистосаркома) • Мезенхимальное новообразование встречается редко, составляет 0, 3 -1% всех заболеваний молочных желез и отличается клинико-морфологическим разнообразием. • Впервые была описана в 1838 г. Мюллером. • Мюллер дал название опухоли "Cystosarcoma phyllodes", учитывая наличие двух компонентов: кистозных полостей и фиброзной ткани, напоминающей таковую при саркоме и имеющей вид листа капусты на разрезе макропрепарата.
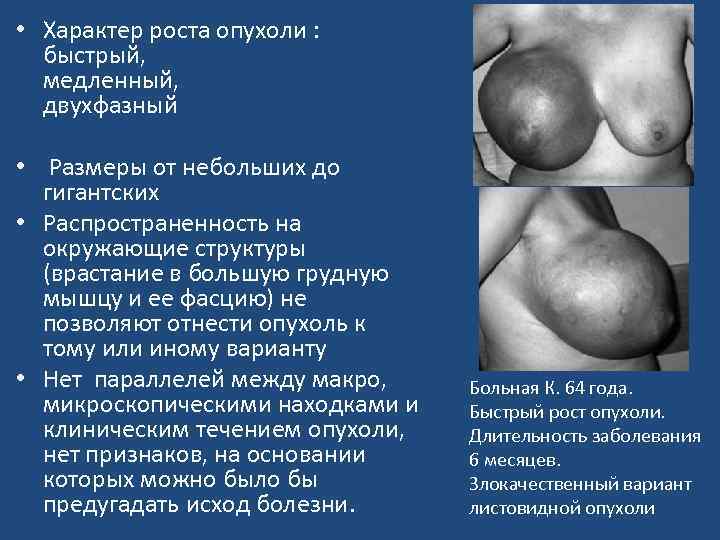
• Характер роста опухоли : быстрый, медленный, двухфазный • Размеры от небольших до гигантских • Распространенность на окружающие структуры (врастание в большую грудную мышцу и ее фасцию) не позволяют отнести опухоль к тому или иному варианту • Нет параллелей между макро, микроскопическими находками и клиническим течением опухоли, нет признаков, на основании которых можно было бы предугадать исход болезни. Больная К. 64 года. Быстрый рост опухоли. Длительность заболевания 6 месяцев. Злокачественный вариант листовидной опухоли
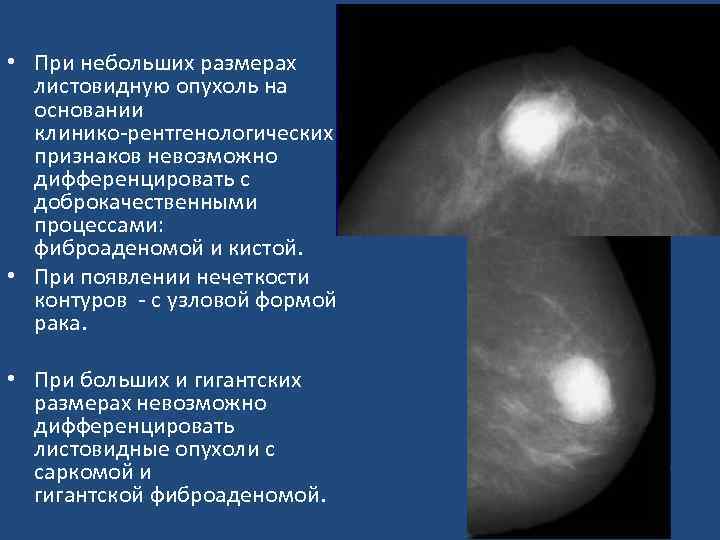
• При небольших размерах листовидную опухоль на основании клинико-рентгенологических признаков невозможно дифференцировать с доброкачественными процессами: фиброаденомой и кистой. • При появлении нечеткости контуров - с узловой формой рака. • При больших и гигантских размерах невозможно дифференцировать листовидные опухоли с саркомой и гигантской фиброаденомой.
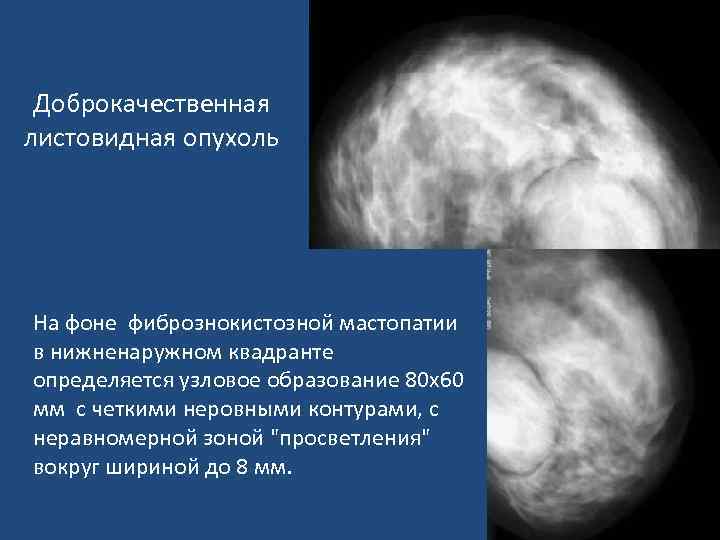
Доброкачественная листовидная опухоль На фоне фибрознокистозной мастопатии в нижненаружном квадранте определяется узловое образование 80 х60 мм с четкими неровными контурами, с неравномерной зоной "просветления" вокруг шириной до 8 мм.
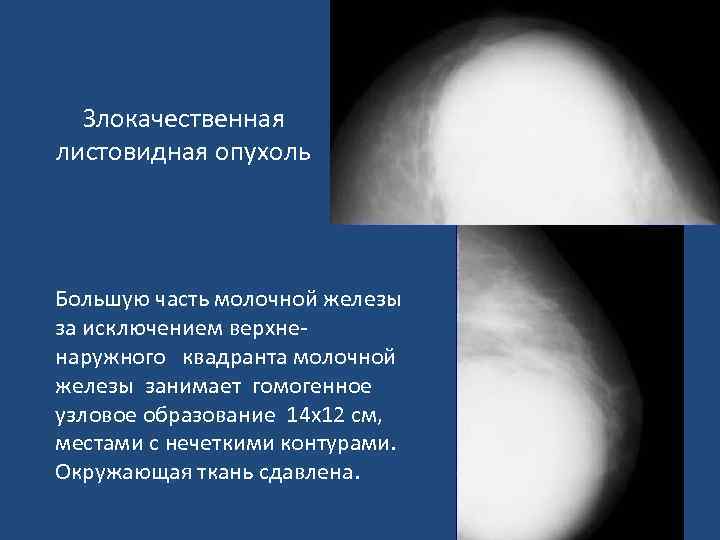
Злокачественная листовидная опухоль Большую часть молочной железы за исключением верхненаружного квадранта молочной железы занимает гомогенное узловое образование 14 х12 см, местами с нечеткими контурами. Окружающая ткань сдавлена.
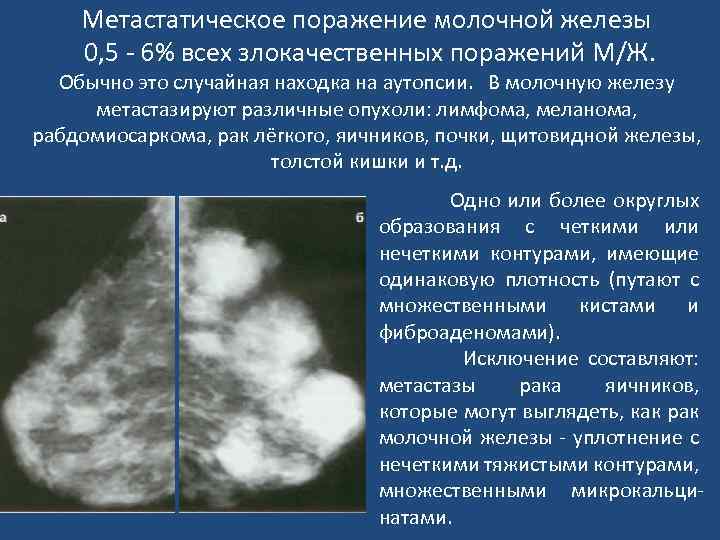
Метастатическое поражение молочной железы 0, 5 - 6% всех злокачественных поражений М/Ж. Обычно это случайная находка на аутопсии. В молочную железу метастазируют различные опухоли: лимфома, меланома, рабдомиосаркома, рак лёгкого, яичников, почки, щитовидной железы, толстой кишки и т. д. Одно или более округлых образования с четкими или нечеткими контурами, имеющие одинаковую плотность (путают с множественными кистами и фиброаденомами). Исключение составляют: метастазы рака яичников, которые могут выглядеть, как рак молочной железы - уплотнение с нечеткими тяжистыми контурами, множественными микрокальцинатами.
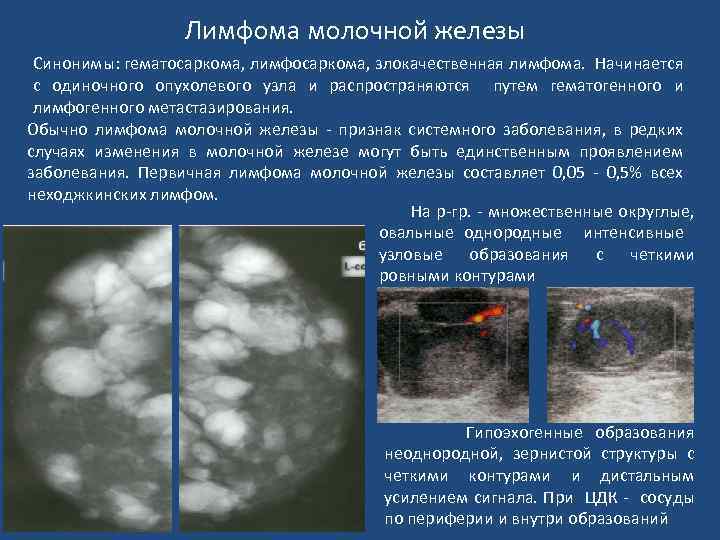
Лимфома молочной железы Синонимы: гематосаркома, лимфосаркома, злокачественная лимфома. Начинается с одиночного опухолевого узла и распространяются путем гематогенного и лимфогенного метастазирования. Обычно лимфома молочной железы - признак системного заболевания, в редких случаях изменения в молочной железе могут быть единственным проявлением заболевания. Первичная лимфома молочной железы составляет 0, 05 - 0, 5% всех неходжкинских лимфом. На р-гр. - множественные округлые, овальные однородные интенсивные узловые образования с четкими ровными контурами Гипоэхогенные образования неоднородной, зернистой структуры с четкими контурами и дистальным усилением сигнала. При ЦДК - сосуды по периферии и внутри образований
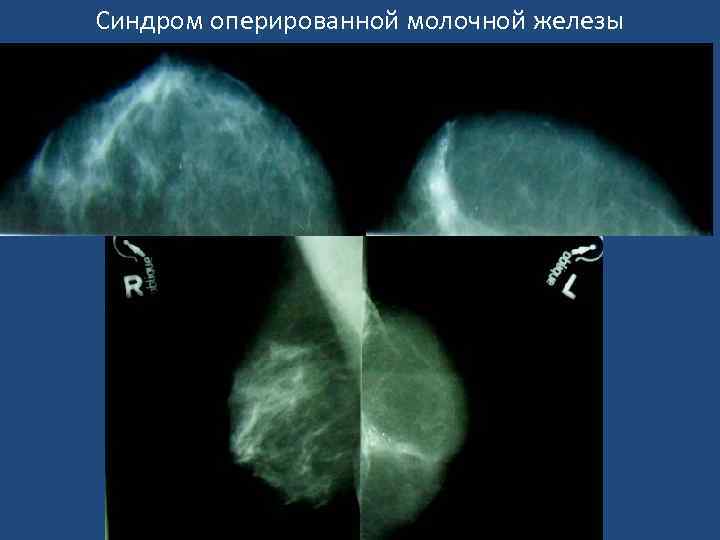
Синдром оперированной молочной железы


Мастопатии • Мастопатии - это сборная группа состояний молочной железы, при которых меняются количественные взаимоотношения железистой, жировой и соединительной тканей. • Наблюдается гиперплазия эпителия, усиленная продукция секрета, расширение мелких протоков вплоть до образования микрокист, гиперплазия и фиброз соединительной ткани, формирование больших кист и узловых пролифератов.

Классификация мастопатий (Рожкова Н. И. , 1993) 1. Диффузная мастопатия с преобладанием железистого компонента (аденоз) 2. Диффузная фиброзно-кистозная мастопатия с преобладанием кистозного компонента 3. Диффузная фиброзно-кистозная мастопатия с преобладанием фиброзного компонента 4. Смешанная форма диффузной фиброзно-кистозной мастопатии 5. Склерозирующий аденоз По степени выраженности: 1. Нерезко выраженная (жировая ткань преобладает над элементами паренхимы) 2. Средней степени выраженности (жировая ткань равна плотным структурам) 3. Выраженная (преобладают железистая ткань и соединительнотканные структуры)

Аденоз • Аденоз - мастопатия с преобладанием железистого компонента. • Морфологическим субстратом является неосумкованная гиперплазия железистых долек. • Наблюдается преимущественно у молодых женщин в период наибольшей гормональной и половой активности. • Тень железы интенсивна и неоднородна: участки гиперплазии железистой ткани обусловливают множественные наслаивающиеся друг на друга округлые тени размерами от 3 до 15 мм неправильной формы, с неровными, нечеткими контурами. • Подкожный жировой слой неравномерно сужен за счет выбухания гиперплазированных долек.
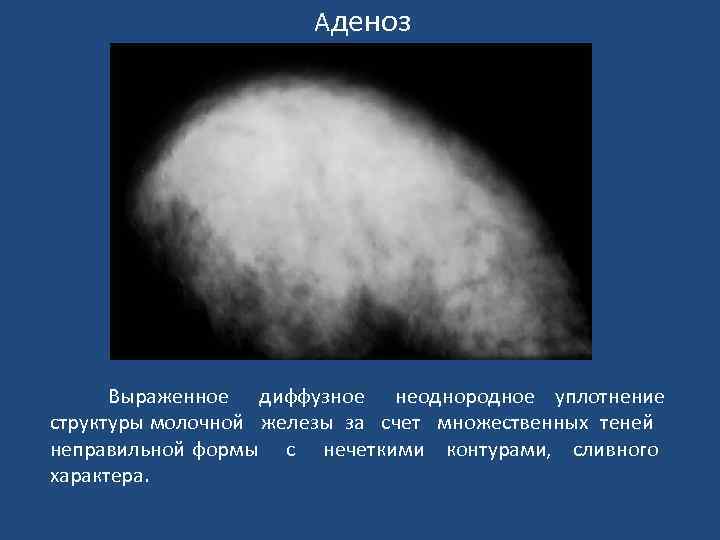
Аденоз Выраженное диффузное неоднородное уплотнение структуры молочной железы за счет множественных теней неправильной формы с нечеткими контурами, сливного характера.
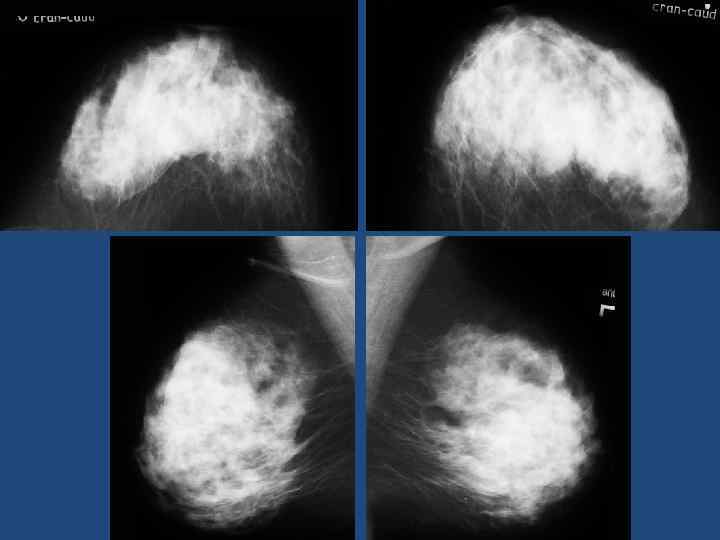

Склерозирующий аденоз (фиброаденоз) • Комбинация разрастания миоэпителиальных клеток и внутридольковой соединительной ткани. • При мультифокальном варианте в разных отделах мж неправильной формы участки уплотнения различной протяженности. • При локальном поражении подобные изменения носят ограниченный характер. Контуры очага неровные. В нем могут обнаруживаться микрокальцинаты самой различной формы. • Фокус фиброаденоза приходится дифференцировать с раковой опухолью. Против злокачественного поражения говорит правильная форма отложений извести в обеих молочных железах. • Помогает сопоставление с прежними маммограммами.


Диффузная кистозно-фиброзная мастопатия • Нарушается нормальная структура молочной железы. Ее правильный рисунок заменен множественными округлыми и продолговатыми расплывчатыми тенями гиперплазированных долек, перемежающихся с участками однородного затемнения. Они пересекаются утолщенными тяжами, контуры которых нерезки из-за отечности соединительной ткани (крупнопетлистая деформация стромы). • При сохранении участков жировой клетчатки затемнения чередуются с просветлениями. • Мелкие кисты неразличимы на обычных маммограммах. • Более крупные кисты дают округлые или овальные тени разной величины.

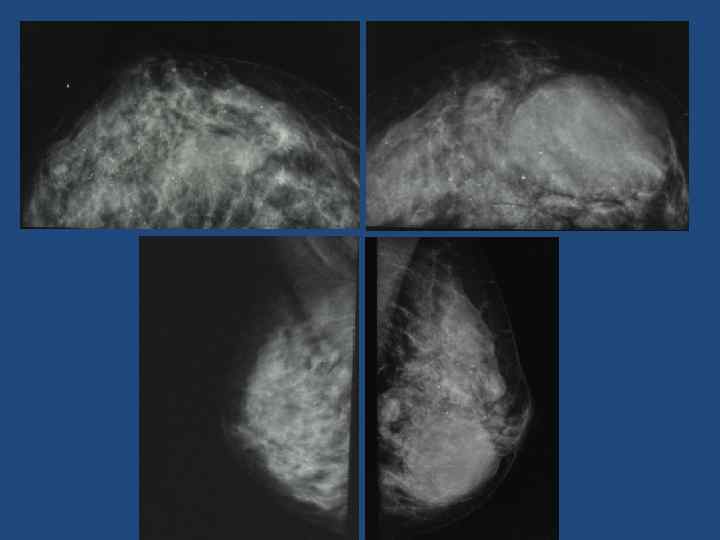

Диффузная фиброзно-кистозная мастопатия • Фиброзные напластования, четко контурированная плотная тяжистость, которая в зависимости от степени выраженности может занимать всю железу или в отдельных участках. • Наружный контур железистого треугольника неровный, зазубренный за счет фиброзирования связок Купера. • Морфологическим субстратом рентгенологической картины является гиперплазия фибриллярной внутрипротоковой зоны, расположенной непосредственно под эпителием протоков. • Количество железистых долек уменьшается, вместо них видны группы расширенных деформированных протоков. • Могут появиться отложения извести в виде однотипных микрокальцинатов.


Смешанная железисто-фиброзная мастопатия • Часто встречающийся вариант изменений молочных желез. • Рентгенологическим проявлением является хаотичный мозаичный рисунок с наличием выраженной плотной тяжистости, с участками нечетко очерченных очаговых уплотнений. • Патоморфологическая основа: гиперплазия железистых долек, склерозирование внутридольковой и междольковой соединительной ткани, превращение альвеол в микро- и макрокисты. • Могут появиться отложения извести в виде однотипных микрокальцинатов небольшой величины с ровными контурами.


МРТ молочных желез • Магнитно - резонансная томография молочной железы в нативном варианте обладает скромными диагностическими возможностями • Информативность метода значительно возрастает при контрастном усилении изображения путем внутривенного введения парамагнитных средств • При этом чувствительность и специфичность МРТ достигает 80% • Особенно высока эффективность метода в диагностике малых форм рака молочной железы при сильно развитой железистой ткани и фиброзно-кистозной мастопатии • Прямыми показаниями к МРТ молочных желез являются состояния после оперативного вмешательства и лучевой терапии, а также случаи имплантации силиконового протеза • Диф. диагностика при росте раковой опухоли молочной железы на фоне рубцовых изменений вследствие ранее выполненной резекции • Трудности в диагностике опухолей, расположенных в ретромаммарной зоне
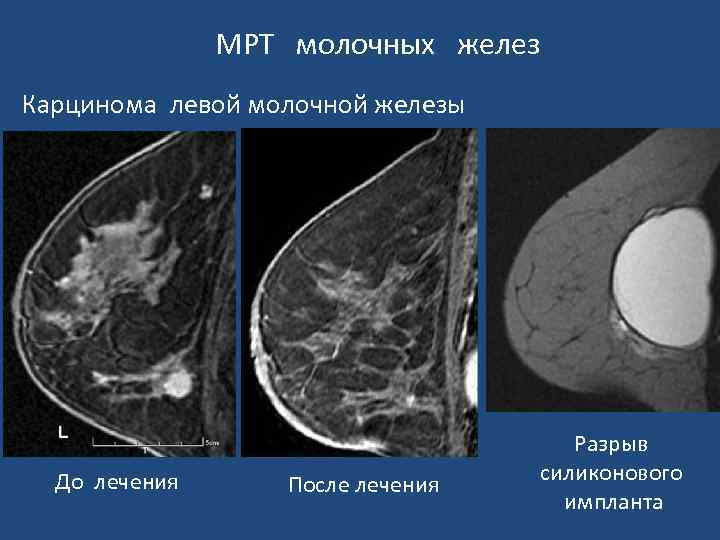
МРТ молочных желез Карцинома левой молочной железы До лечения После лечения Разрыв силиконового импланта

• Успешное распознавание болезней молочной железы возможно лишь при содружественной работе клиницистов, лучевых диагностов и морфологов. • Основными взаимодополняющими методами лучевого исследования молочных желез являются рентгеновская маммография, ультразвуковое исследование, которые ни в коем случая не исключают друга.

БЛАГОДАРЮ ЗА ВНИМАНИЕ
Рентгеносемиотика заболеваний молочных желез.pptx