Рентгеноанатомия нижней конечности Кафедра рентгенологии с курсом детской


![Тазовый пояс [6] Тазовый пояс [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-3.jpg)
![Сравнение женского и мужского таза Женский таз [6] Сравнение женского и мужского таза Женский таз [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-6.jpg)


![Тазобедренный сустав [6] Тазобедренный сустав [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-19.jpg)





![Надколенник Рентгенография надколенника в передней проекции [2] Надколенник Рентгенография надколенника в передней проекции [2]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-36.jpg)
![Рентгенография надколенника в боковой проекции [2] Для оценки высоты стояния Рентгенография надколенника в боковой проекции [2] Для оценки высоты стояния](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-37.jpg)
![Голень [6] Голень [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-39.jpg)


![Голеностопный сустав [6] Голеностопный сустав [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-45.jpg)


![Стопа [6] Стопа [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-52.jpg)

![Пяточная кость [6] Пяточная кость [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-57.jpg)
![Подошвенно-тыльная (аксиальная) проекция пяточной кости [2] Подошвенно-тыльная (аксиальная) проекция пяточной кости [2]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-58.jpg)

Занятие НК ординатор.ppt
- Количество слайдов: 64
 Рентгеноанатомия нижней конечности Кафедра рентгенологии с курсом детской рентгенологии Санкт-Петербургская медицинская академия последипломного образования
Рентгеноанатомия нижней конечности Кафедра рентгенологии с курсом детской рентгенологии Санкт-Петербургская медицинская академия последипломного образования
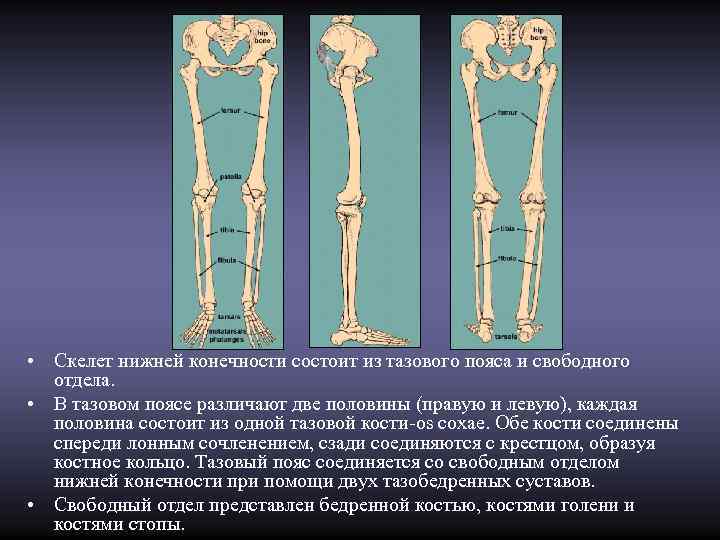
 • Скелет нижней конечности состоит из тазового пояса и свободного отдела. • В тазовом поясе различают две половины (правую и левую), каждая половина состоит из одной тазовой кости-os coxae. Обе кости соединены спереди лонным сочленением, сзади соединяются с крестцом, образуя костное кольцо. Тазовый пояс соединяется со свободным отделом нижней конечности при помощи двух тазобедренных суставов. • Свободный отдел представлен бедренной костью, костями голени и костями стопы.
• Скелет нижней конечности состоит из тазового пояса и свободного отдела. • В тазовом поясе различают две половины (правую и левую), каждая половина состоит из одной тазовой кости-os coxae. Обе кости соединены спереди лонным сочленением, сзади соединяются с крестцом, образуя костное кольцо. Тазовый пояс соединяется со свободным отделом нижней конечности при помощи двух тазобедренных суставов. • Свободный отдел представлен бедренной костью, костями голени и костями стопы.
![>Тазовый пояс [6] >Тазовый пояс [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-3.jpg) Тазовый пояс [6]
Тазовый пояс [6]
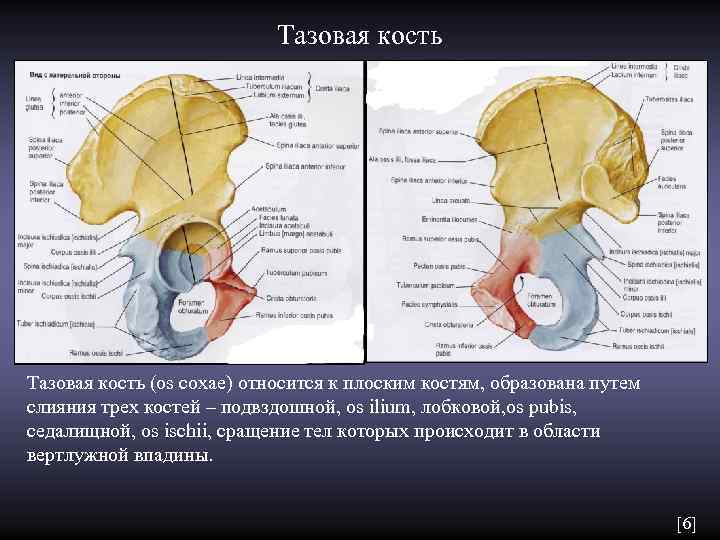
 Тазовая кость (os coxae) относится к плоским костям, образована путем слияния трех костей – подвздошной, os ilium, лобковой, os pubis, седалищной, os ischii, сращение тел которых происходит в области вертлужной впадины. [6]
Тазовая кость (os coxae) относится к плоским костям, образована путем слияния трех костей – подвздошной, os ilium, лобковой, os pubis, седалищной, os ischii, сращение тел которых происходит в области вертлужной впадины. [6]
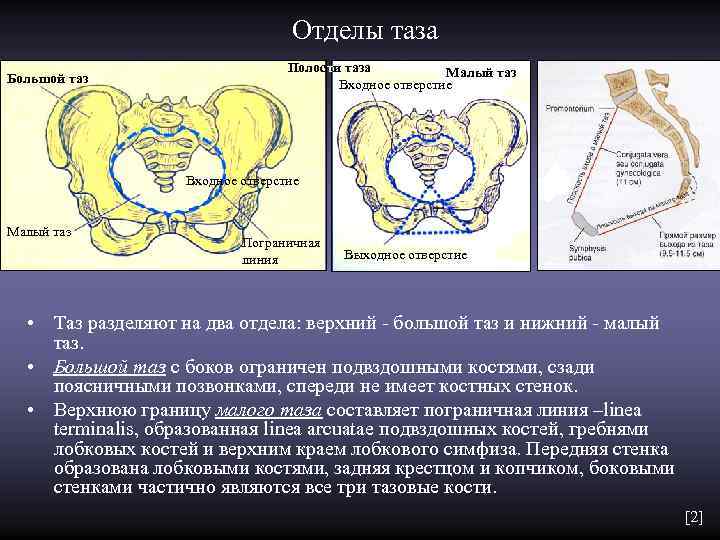
 Отделы таза Полости таза Малый таз Большой таз Входное отверстие Малый таз Пограничная линия Выходное отверстие • Таз разделяют на два отдела: верхний - большой таз и нижний - малый таз. • Большой таз с боков ограничен подвздошными костями, сзади поясничными позвонками, спереди не имеет костных стенок. • Верхнюю границу малого таза составляет пограничная линия –linea terminalis, образованная linea arcuatae подвздошных костей, гребнями лобковых костей и верхним краем лобкового симфиза. Передняя стенка образована лобковыми костями, задняя крестцом и копчиком, боковыми стенками частично являются все три тазовые кости. [2]
Отделы таза Полости таза Малый таз Большой таз Входное отверстие Малый таз Пограничная линия Выходное отверстие • Таз разделяют на два отдела: верхний - большой таз и нижний - малый таз. • Большой таз с боков ограничен подвздошными костями, сзади поясничными позвонками, спереди не имеет костных стенок. • Верхнюю границу малого таза составляет пограничная линия –linea terminalis, образованная linea arcuatae подвздошных костей, гребнями лобковых костей и верхним краем лобкового симфиза. Передняя стенка образована лобковыми костями, задняя крестцом и копчиком, боковыми стенками частично являются все три тазовые кости. [2]
![> Сравнение женского и мужского таза Женский таз [6] > Сравнение женского и мужского таза Женский таз [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-6.jpg) Сравнение женского и мужского таза Женский таз [6] Мужской таз • Мужской таз уже и выше • Крестец расположен более вертикально • Нижние ветви лобковых костей сходятся под углом 70 -75° (лобковый угол у женщин – 90 -100°) • Форма полости малого [6] таза конусообразная (у женщин цилиндрическая) • Вход в малый таз, в отличие от овального у женщин, напоминает „карточное сердце” за счет выступающего мыса • Все размеры (диаметры) относительно размеров тела меньше чем у женщ • Лобковый симфиз глубже и длиннее, чем у женщин • Расстояние между седалищными буграми меньше [2] • Крылья подвздошных костей слабо развернуты в стороны
Сравнение женского и мужского таза Женский таз [6] Мужской таз • Мужской таз уже и выше • Крестец расположен более вертикально • Нижние ветви лобковых костей сходятся под углом 70 -75° (лобковый угол у женщин – 90 -100°) • Форма полости малого [6] таза конусообразная (у женщин цилиндрическая) • Вход в малый таз, в отличие от овального у женщин, напоминает „карточное сердце” за счет выступающего мыса • Все размеры (диаметры) относительно размеров тела меньше чем у женщ • Лобковый симфиз глубже и длиннее, чем у женщин • Расстояние между седалищными буграми меньше [2] • Крылья подвздошных костей слабо развернуты в стороны
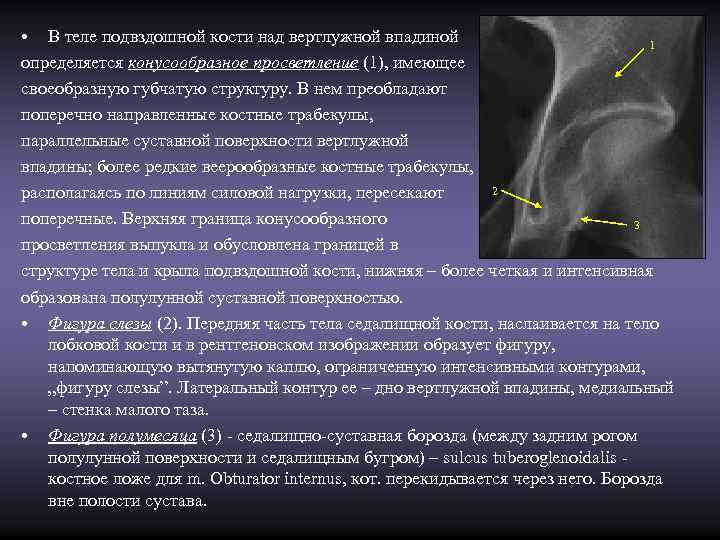
 • В теле подвздошной кости над вертлужной впадиной 1 определяется конусообразное просветление (1), имеющее своеобразную губчатую структуру. В нем преобладают поперечно направленные костные трабекулы, параллельные суставной поверхности вертлужной впадины; более редкие веерообразные костные трабекулы, располагаясь по линиям силовой нагрузки, пересекают 2 поперечные. Верхняя граница конусообразного 3 просветления выпукла и обусловлена границей в структуре тела и крыла подвздошной кости, нижняя – более четкая и интенсивная образована полулунной суставной поверхностью. • Фигура слезы (2). Передняя часть тела седалищной кости, наслаивается на тело лобковой кости и в рентгеновском изображении образует фигуру, напоминающую вытянутую каплю, ограниченную интенсивными контурами, „фигуру слезы”. Латеральный контур ее – дно вертлужной впадины, медиальный – стенка малого таза. • Фигура полумесяца (3) - седалищно-суставная борозда (между задним рогом полулунной поверхности и седалищным бугром) – sulcus tuberoglenoidalis - костное ложе для m. Obturator internus, кот. перекидывается через него. Борозда вне полости сустава.
• В теле подвздошной кости над вертлужной впадиной 1 определяется конусообразное просветление (1), имеющее своеобразную губчатую структуру. В нем преобладают поперечно направленные костные трабекулы, параллельные суставной поверхности вертлужной впадины; более редкие веерообразные костные трабекулы, располагаясь по линиям силовой нагрузки, пересекают 2 поперечные. Верхняя граница конусообразного 3 просветления выпукла и обусловлена границей в структуре тела и крыла подвздошной кости, нижняя – более четкая и интенсивная образована полулунной суставной поверхностью. • Фигура слезы (2). Передняя часть тела седалищной кости, наслаивается на тело лобковой кости и в рентгеновском изображении образует фигуру, напоминающую вытянутую каплю, ограниченную интенсивными контурами, „фигуру слезы”. Латеральный контур ее – дно вертлужной впадины, медиальный – стенка малого таза. • Фигура полумесяца (3) - седалищно-суставная борозда (между задним рогом полулунной поверхности и седалищным бугром) – sulcus tuberoglenoidalis - костное ложе для m. Obturator internus, кот. перекидывается через него. Борозда вне полости сустава.
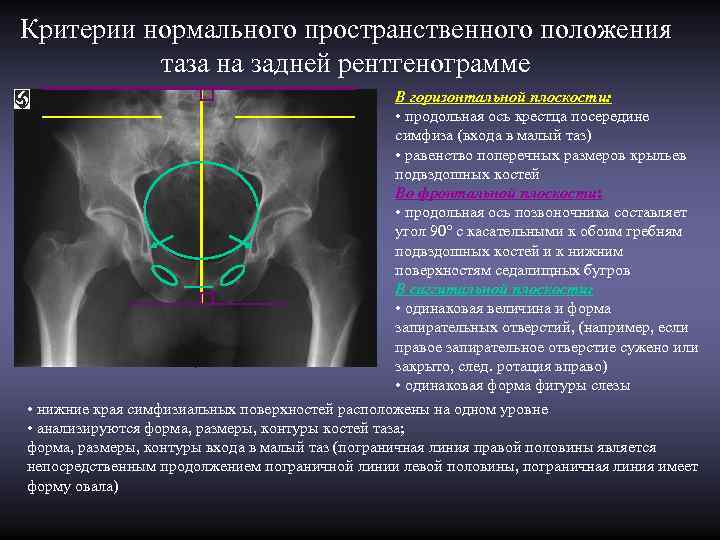
 Критерии нормального пространственного положения таза на задней рентгенограмме В горизонтальной плоскости: • продольная ось крестца посередине симфиза (входа в малый таз) • равенство поперечных размеров крыльев подвздошных костей Во фронтальной плоскости: • продольная ось позвоночника составляет угол 90° с касательными к обоим гребням подвздошных костей и к нижним поверхностям седалищных бугров В саггитальной плоскости: • одинаковая величина и форма запирательных отверстий, (например, если правое запирательное отверстие сужено или закрыто, след. ротация вправо) • одинаковая форма фигуры слезы • нижние края симфизиальных поверхностей расположены на одном уровне • анализируются форма, размеры, контуры костей таза; форма, размеры, контуры входа в малый таз (пограничная линия правой половины является непосредственным продолжением пограничной линии левой половины, пограничная линия имеет форму овала)
Критерии нормального пространственного положения таза на задней рентгенограмме В горизонтальной плоскости: • продольная ось крестца посередине симфиза (входа в малый таз) • равенство поперечных размеров крыльев подвздошных костей Во фронтальной плоскости: • продольная ось позвоночника составляет угол 90° с касательными к обоим гребням подвздошных костей и к нижним поверхностям седалищных бугров В саггитальной плоскости: • одинаковая величина и форма запирательных отверстий, (например, если правое запирательное отверстие сужено или закрыто, след. ротация вправо) • одинаковая форма фигуры слезы • нижние края симфизиальных поверхностей расположены на одном уровне • анализируются форма, размеры, контуры костей таза; форма, размеры, контуры входа в малый таз (пограничная линия правой половины является непосредственным продолжением пограничной линии левой половины, пограничная линия имеет форму овала)
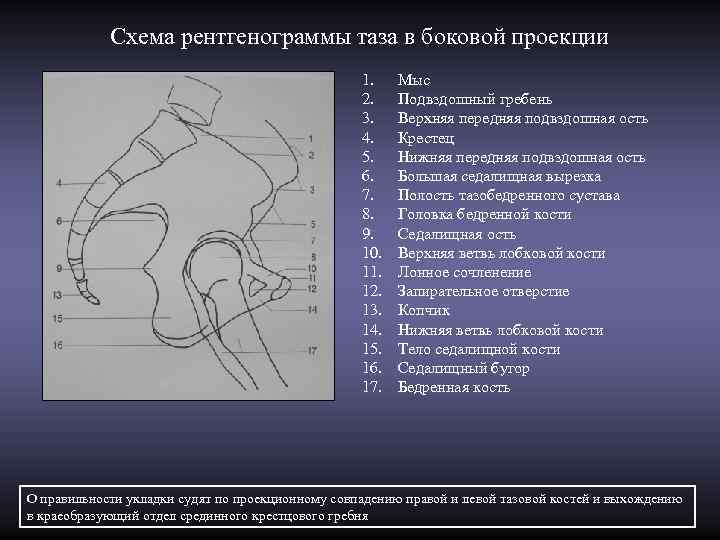
 Схема рентгенограммы таза в боковой проекции 1. Мыс 2. Подвздошный гребень 3. Верхняя передняя подвздошная ость 4. Крестец 5. Нижняя передняя подвздошная ость 6. Большая седалищная вырезка 7. Полость тазобедренного сустава 8. Головка бедренной кости 9. Седалищная ость 10. Верхняя ветвь лобковой кости 11. Лонное сочленение 12. Запирательное отверстие 13. Копчик 14. Нижняя ветвь лобковой кости 15. Тело седалищной кости 16. Седалищный бугор 17. Бедренная кость О правильности укладки судят по проекционному совпадению правой и левой тазовой костей и выхождению в краеобразующий отдел срединного крестцового гребня
Схема рентгенограммы таза в боковой проекции 1. Мыс 2. Подвздошный гребень 3. Верхняя передняя подвздошная ость 4. Крестец 5. Нижняя передняя подвздошная ость 6. Большая седалищная вырезка 7. Полость тазобедренного сустава 8. Головка бедренной кости 9. Седалищная ость 10. Верхняя ветвь лобковой кости 11. Лонное сочленение 12. Запирательное отверстие 13. Копчик 14. Нижняя ветвь лобковой кости 15. Тело седалищной кости 16. Седалищный бугор 17. Бедренная кость О правильности укладки судят по проекционному совпадению правой и левой тазовой костей и выхождению в краеобразующий отдел срединного крестцового гребня
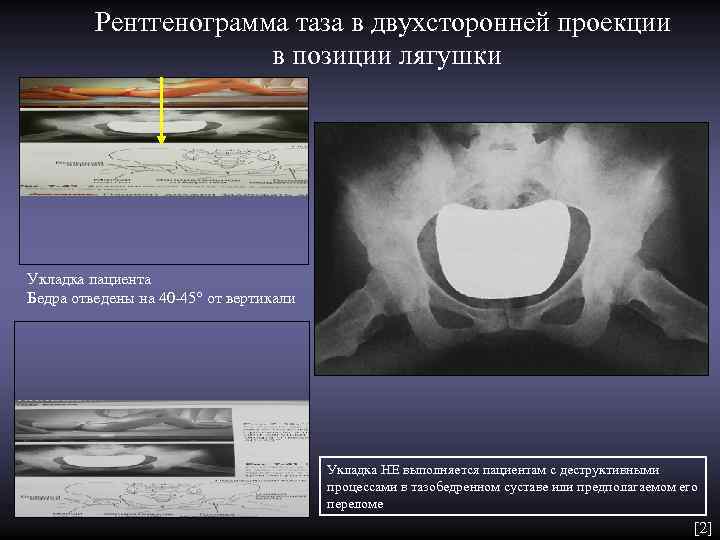
 Рентгенограмма таза в двухсторонней проекции в позиции лягушки Укладка пациента Бедра отведены на 40 -45° от вертикали Укладка НЕ выполняется пациентам с деструктивными процессами в тазобедренном суставе или предполагаемом его переломе [2]
Рентгенограмма таза в двухсторонней проекции в позиции лягушки Укладка пациента Бедра отведены на 40 -45° от вертикали Укладка НЕ выполняется пациентам с деструктивными процессами в тазобедренном суставе или предполагаемом его переломе [2]
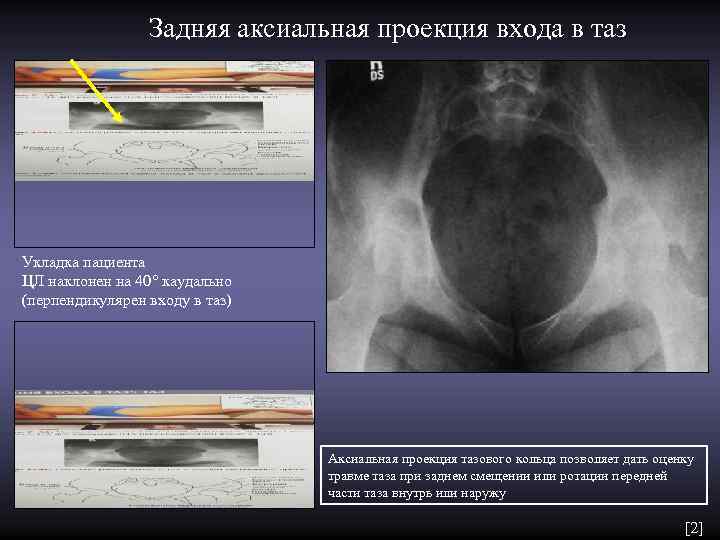
 Задняя аксиальная проекция входа в таз Укладка пациента ЦЛ наклонен на 40° каудально (перпендикулярен входу в таз) Аксиальная проекция тазового кольца позволяет дать оценку травме таза при заднем смещении или ротации передней части таза внутрь или наружу [2]
Задняя аксиальная проекция входа в таз Укладка пациента ЦЛ наклонен на 40° каудально (перпендикулярен входу в таз) Аксиальная проекция тазового кольца позволяет дать оценку травме таза при заднем смещении или ротации передней части таза внутрь или наружу [2]
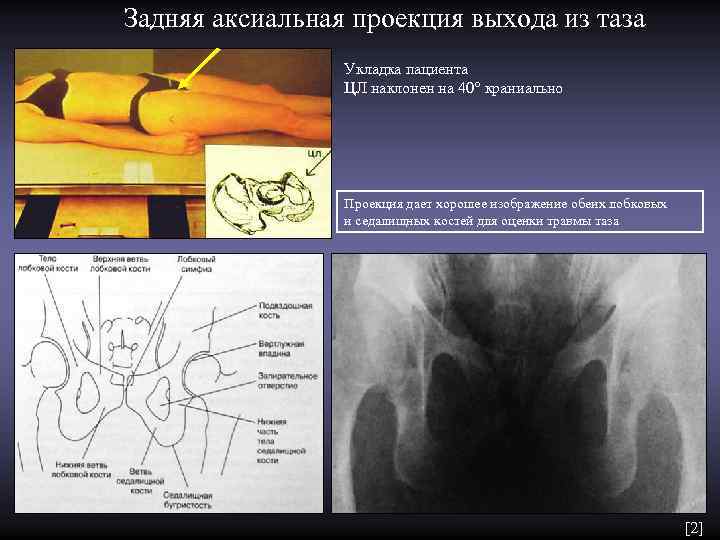
 Задняя аксиальная проекция выхода из таза Укладка пациента ЦЛ наклонен на 40° краниально Проекция дает хорошее изображение обеих лобковых и седалищных костей для оценки травмы таза [2]
Задняя аксиальная проекция выхода из таза Укладка пациента ЦЛ наклонен на 40° краниально Проекция дает хорошее изображение обеих лобковых и седалищных костей для оценки травмы таза [2]
 Крестцово-подвздошный сустав (КПС) • Суставные поверхности расположены косо в отношении сагиттальной плоскости. Степень скошенности у разных людей различна. • Капсула сустава туго натянута и прикрепляется по краям суставных поверхностей к околосуставной борозде. • На задней рентгенограмме таза рентгеновские суставные щели КПС в виде двух изогнутых полос просветления, дающих изображение ромба или овала, суставные поверхности проицируются друг на друга. • В задней косой проекции КПС рентгеновская суставная щель в виде одной полосы просветления.
Крестцово-подвздошный сустав (КПС) • Суставные поверхности расположены косо в отношении сагиттальной плоскости. Степень скошенности у разных людей различна. • Капсула сустава туго натянута и прикрепляется по краям суставных поверхностей к околосуставной борозде. • На задней рентгенограмме таза рентгеновские суставные щели КПС в виде двух изогнутых полос просветления, дающих изображение ромба или овала, суставные поверхности проицируются друг на друга. • В задней косой проекции КПС рентгеновская суставная щель в виде одной полосы просветления.
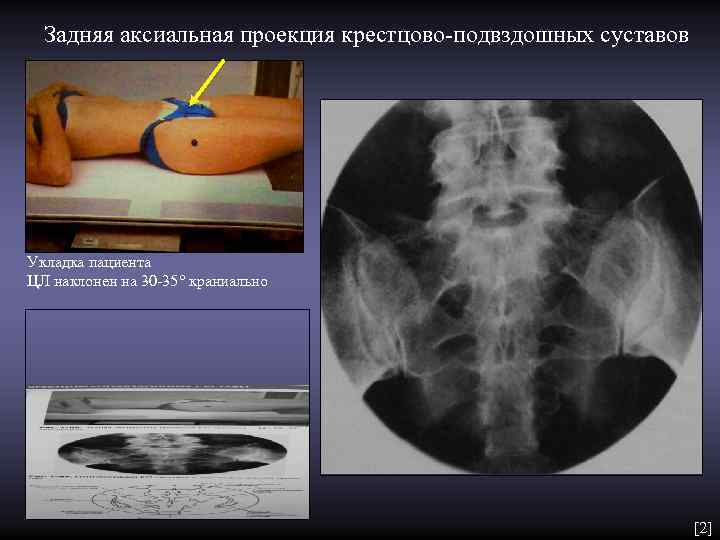
 Задняя аксиальная проекция крестцово-подвздошных суставов Укладка пациента ЦЛ наклонен на 30 -35° краниально [2]
Задняя аксиальная проекция крестцово-подвздошных суставов Укладка пациента ЦЛ наклонен на 30 -35° краниально [2]
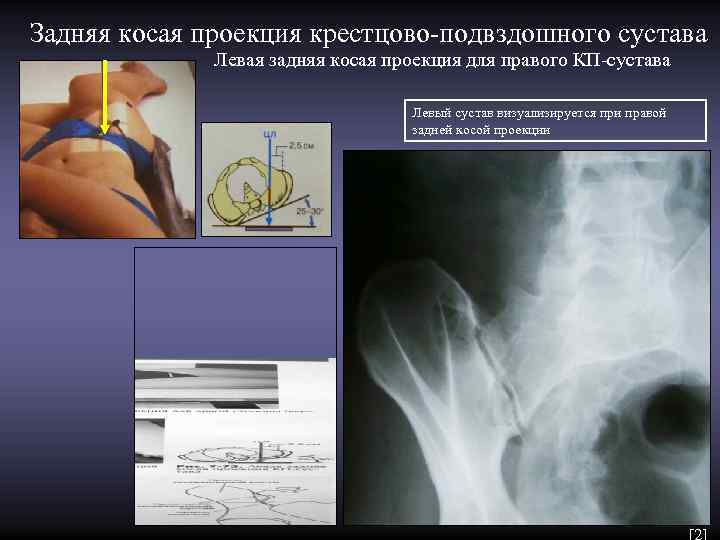
 Задняя косая проекция крестцово-подвздошного сустава Левая задняя косая проекция для правого КП-сустава Левый сустав визуализируется при правой задней косой проекции
Задняя косая проекция крестцово-подвздошного сустава Левая задняя косая проекция для правого КП-сустава Левый сустав визуализируется при правой задней косой проекции
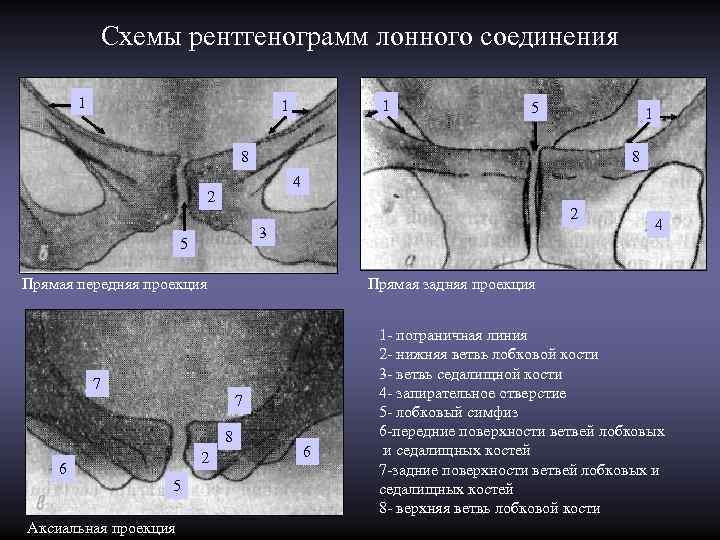
 Схемы рентгенограмм лонного соединения 1 1 1 5 1 8 4 2 3 4 5 Прямая передняя проекция Прямая задняя проекция 1 - пограничная линия 2 - нижняя ветвь лобковой кости 3 - ветвь седалищной кости 7 4 - запирательное отверстие 7 5 - лобковый симфиз 8 6 -передние поверхности ветвей лобковых 2 6 и седалищных костей 6 7 -задние поверхности ветвей лобковых и 5 седалищных костей 8 - верхняя ветвь лобковой кости Аксиальная проекция
Схемы рентгенограмм лонного соединения 1 1 1 5 1 8 4 2 3 4 5 Прямая передняя проекция Прямая задняя проекция 1 - пограничная линия 2 - нижняя ветвь лобковой кости 3 - ветвь седалищной кости 7 4 - запирательное отверстие 7 5 - лобковый симфиз 8 6 -передние поверхности ветвей лобковых 2 6 и седалищных костей 6 7 -задние поверхности ветвей лобковых и 5 седалищных костей 8 - верхняя ветвь лобковой кости Аксиальная проекция
 На рентгенограмме симфиза в прямой проекции: • симфиз в виде прямой или неравномерно извитой полосы просветления, ширина которой варьирует от 3 до 9 мм • пограничная линия с правой половины плавно переходит на левую • верхние поверхности ветвей лобковых костей могут не совпадать в пределах 2 -4 мм, • нижние поверхности лобкового сращения расположены на одном уровне На рентгенограмме симфиза в аксиальной проекции: • передние и задние контуры ветвей лобковой и седалищной костей проекционно наслаиваются друг на друга • проекция используется при травматических повреждениях для определения смещения в передне-заднем направлении, для определения направления роста опухоли кпереди или кзади
На рентгенограмме симфиза в прямой проекции: • симфиз в виде прямой или неравномерно извитой полосы просветления, ширина которой варьирует от 3 до 9 мм • пограничная линия с правой половины плавно переходит на левую • верхние поверхности ветвей лобковых костей могут не совпадать в пределах 2 -4 мм, • нижние поверхности лобкового сращения расположены на одном уровне На рентгенограмме симфиза в аксиальной проекции: • передние и задние контуры ветвей лобковой и седалищной костей проекционно наслаиваются друг на друга • проекция используется при травматических повреждениях для определения смещения в передне-заднем направлении, для определения направления роста опухоли кпереди или кзади
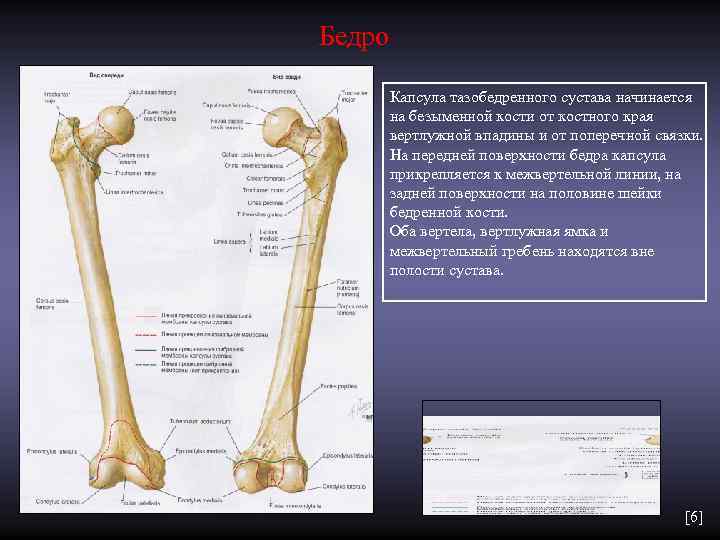
 Бедро Капсула тазобедренного сустава начинается на безыменной кости от костного края вертлужной впадины и от поперечной связки. На передней поверхности бедра капсула прикрепляется к межвертельной линии, на задней поверхности на половине шейки бедренной кости. Оба вертела, вертлужная ямка и межвертельный гребень находятся вне полости сустава. [6]
Бедро Капсула тазобедренного сустава начинается на безыменной кости от костного края вертлужной впадины и от поперечной связки. На передней поверхности бедра капсула прикрепляется к межвертельной линии, на задней поверхности на половине шейки бедренной кости. Оба вертела, вертлужная ямка и межвертельный гребень находятся вне полости сустава. [6]
![>Тазобедренный сустав [6] >Тазобедренный сустав [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-19.jpg) Тазобедренный сустав [6]
Тазобедренный сустав [6]
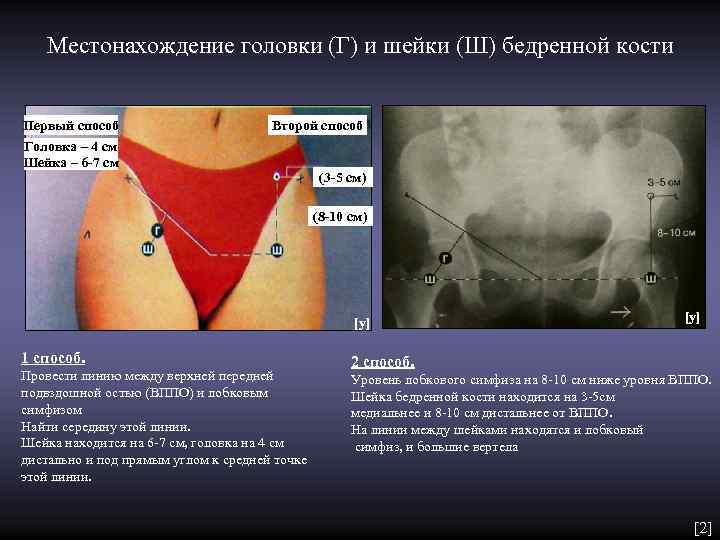
 Местонахождение головки (Г) и шейки (Ш) бедренной кости Первый способ Второй способ Головка – 4 см Шейка – 6 -7 см (3 -5 см) (8 -10 см) [у] 1 способ. 2 способ. Провести линию между верхней передней Уровень лобкового симфиза на 8 -10 см ниже уровня ВППО. подвздошной остью (ВППО) и лобковым Шейка бедренной кости находится на 3 -5 см симфизом медиальнее и 8 -10 см дистальнее от ВППО. Найти середину этой линии. На линии между шейками находятся и лобковый Шейка находится на 6 -7 см, головка на 4 см симфиз, и большие вертела дистально и под прямым углом к средней точке этой линии. [2]
Местонахождение головки (Г) и шейки (Ш) бедренной кости Первый способ Второй способ Головка – 4 см Шейка – 6 -7 см (3 -5 см) (8 -10 см) [у] 1 способ. 2 способ. Провести линию между верхней передней Уровень лобкового симфиза на 8 -10 см ниже уровня ВППО. подвздошной остью (ВППО) и лобковым Шейка бедренной кости находится на 3 -5 см симфизом медиальнее и 8 -10 см дистальнее от ВППО. Найти середину этой линии. На линии между шейками находятся и лобковый Шейка находится на 6 -7 см, головка на 4 см симфиз, и большие вертела дистально и под прямым углом к средней точке этой линии. [2]
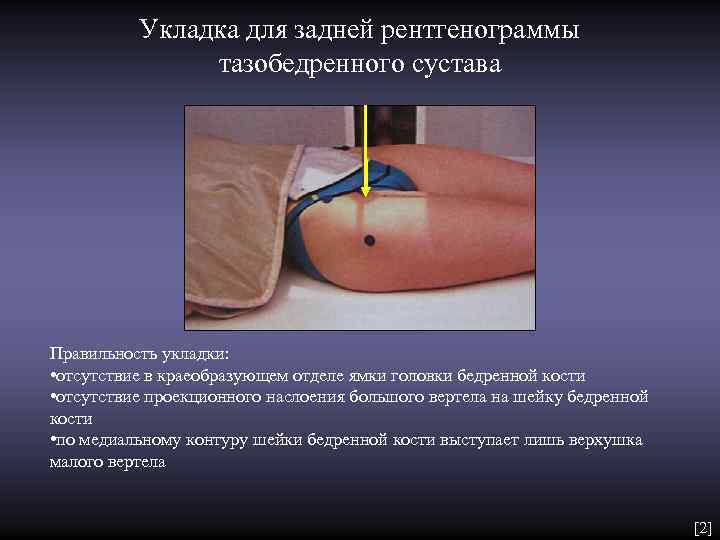
 Укладка для задней рентгенограммы тазобедренного сустава Правильность укладки: • отсутствие в краеобразующем отделе ямки головки бедренной кости • отсутствие проекционного наслоения большого вертела на шейку бедренной кости • по медиальному контуру шейки бедренной кости выступает лишь верхушка малого вертела [2]
Укладка для задней рентгенограммы тазобедренного сустава Правильность укладки: • отсутствие в краеобразующем отделе ямки головки бедренной кости • отсутствие проекционного наслоения большого вертела на шейку бедренной кости • по медиальному контуру шейки бедренной кости выступает лишь верхушка малого вертела [2]
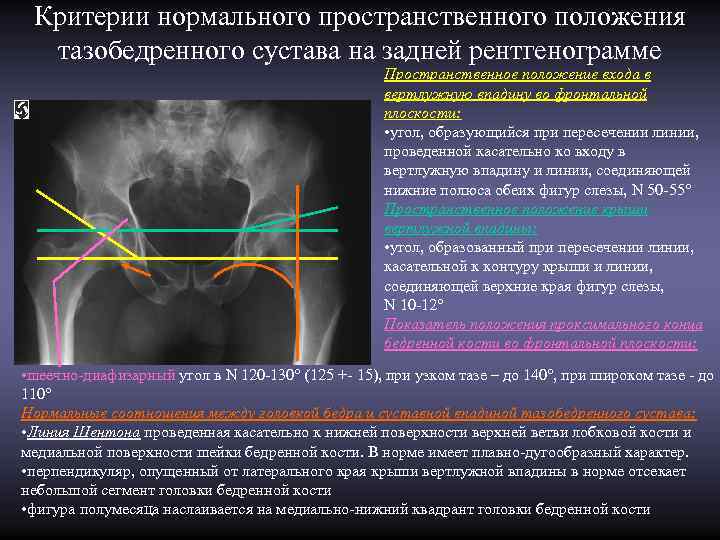
 Критерии нормального пространственного положения тазобедренного сустава на задней рентгенограмме Пространственное положение входа в вертлужную впадину во фронтальной плоскости: • угол, образующийся при пересечении линии, проведенной касательно ко входу в вертлужную впадину и линии, соединяющей нижние полюса обеих фигур слезы, N 50 -55° Пространственное положение крыши вертлужной впадины: • угол, образованный при пересечении линии, касательной к контуру крыши и линии, соединяющей верхние края фигур слезы, N 10 -12° Показатель положения проксимального конца бедренной кости во фронтальной плоскости: • шеечно-диафизарный угол в N 120 -130° (125 +- 15), при узком тазе – до 140°, при широком тазе - до 110° Нормальные соотношения между головкой бедра и суставной впадиной тазобедренного сустава: • Линия Шентона проведенная касательно к нижней поверхности верхней ветви лобковой кости и медиальной поверхности шейки бедренной кости. В норме имеет плавно-дугообразный характер. • перпендикуляр, опущенный от латерального края крыши вертлужной впадины в норме отсекает небольшой сегмент головки бедренной кости • фигура полумесяца наслаивается на медиально-нижний квадрант головки бедренной кости
Критерии нормального пространственного положения тазобедренного сустава на задней рентгенограмме Пространственное положение входа в вертлужную впадину во фронтальной плоскости: • угол, образующийся при пересечении линии, проведенной касательно ко входу в вертлужную впадину и линии, соединяющей нижние полюса обеих фигур слезы, N 50 -55° Пространственное положение крыши вертлужной впадины: • угол, образованный при пересечении линии, касательной к контуру крыши и линии, соединяющей верхние края фигур слезы, N 10 -12° Показатель положения проксимального конца бедренной кости во фронтальной плоскости: • шеечно-диафизарный угол в N 120 -130° (125 +- 15), при узком тазе – до 140°, при широком тазе - до 110° Нормальные соотношения между головкой бедра и суставной впадиной тазобедренного сустава: • Линия Шентона проведенная касательно к нижней поверхности верхней ветви лобковой кости и медиальной поверхности шейки бедренной кости. В норме имеет плавно-дугообразный характер. • перпендикуляр, опущенный от латерального края крыши вертлужной впадины в норме отсекает небольшой сегмент головки бедренной кости • фигура полумесяца наслаивается на медиально-нижний квадрант головки бедренной кости
 Анализ рентгеноанатомических деталей задней рентгенограммы тазобедренного сустава • переход крыши вертлужной впадины в ямку плавный • дно вертлужной впадины в виде уплощенного полукруга, состоит из ямки и крыши вертлужной впадины • дно вертлужной впадины соответствует латеральному контуру „фигуры слезы ” • кортикальный слой крыши вертлужной впадины (суставная впадина) толще, чем ямки (не является суставной поверхностью) • передний и задний края вертлужной впадины проицируются отдельно друг от друга, задний край является краеобразующим • головка бедренной кости наполовину погружена в суставную впадину • рентгеновская суставная щель – участок дугообразного просветления под крышей вертлужной впадины, в наружном отделе она более широкая • кортикальный слой шейки бедренной кости на внутренней стороне толще, чем на наружной (бо'льшая нагрузка на периост) • межвертельный гребень в виде четкой изогнутой линии, соединяющей оба вертела, межвертельная линия обычно не определяется • малый вертел слегка выступает за медиальный контур бедренной кости • вертельная ямка в виде треугольного участка просветления в верхне-наружной части шейки бедра • запирательное отверстие по форме приближается к ромбу
Анализ рентгеноанатомических деталей задней рентгенограммы тазобедренного сустава • переход крыши вертлужной впадины в ямку плавный • дно вертлужной впадины в виде уплощенного полукруга, состоит из ямки и крыши вертлужной впадины • дно вертлужной впадины соответствует латеральному контуру „фигуры слезы ” • кортикальный слой крыши вертлужной впадины (суставная впадина) толще, чем ямки (не является суставной поверхностью) • передний и задний края вертлужной впадины проицируются отдельно друг от друга, задний край является краеобразующим • головка бедренной кости наполовину погружена в суставную впадину • рентгеновская суставная щель – участок дугообразного просветления под крышей вертлужной впадины, в наружном отделе она более широкая • кортикальный слой шейки бедренной кости на внутренней стороне толще, чем на наружной (бо'льшая нагрузка на периост) • межвертельный гребень в виде четкой изогнутой линии, соединяющей оба вертела, межвертельная линия обычно не определяется • малый вертел слегка выступает за медиальный контур бедренной кости • вертельная ямка в виде треугольного участка просветления в верхне-наружной части шейки бедра • запирательное отверстие по форме приближается к ромбу
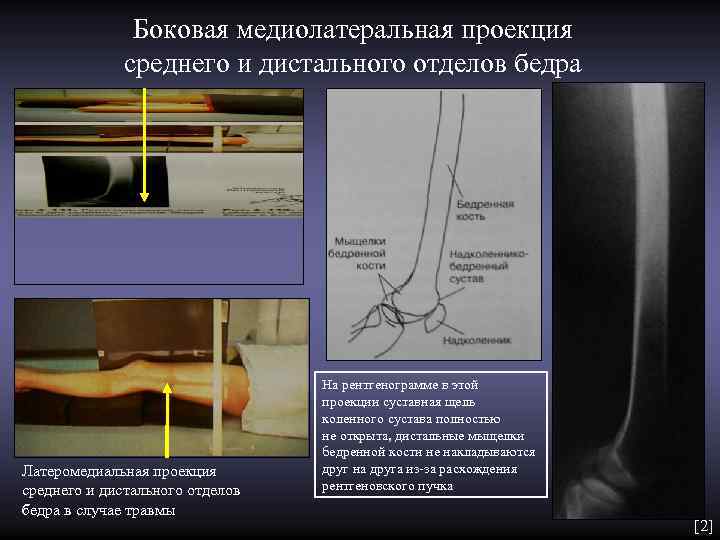
 Боковая медиолатеральная проекция среднего и дистального отделов бедра На рентгенограмме в этой проекции суставная щель коленного сустава полностью не открыта, дистальные мыщелки бедренной кости не накладываются Латеромедиальная проекция друг на друга из-за расхождения среднего и дистального отделов рентгеновского пучка бедра в случае травмы [2]
Боковая медиолатеральная проекция среднего и дистального отделов бедра На рентгенограмме в этой проекции суставная щель коленного сустава полностью не открыта, дистальные мыщелки бедренной кости не накладываются Латеромедиальная проекция друг на друга из-за расхождения среднего и дистального отделов рентгеновского пучка бедра в случае травмы [2]
 Анализ рентгеноанатомических деталей прямой и боковой рентгенограмм бедренной кости • На боковой рентгенограмме виден изгиб диафиза выпуклостью кпереди • На прямой и боковой рентгенограммах бедра костномозговой канал прослеживается полностью, расширяется в проксимальном и дистальном направлениях. • Кортикальный слой толстый, постепенно истончается по направлению к концам кости. • В верхней и средней трети диафиза кортикальный слой по латеральной поверхности тоньше, чем по медиальной. • Кортикальный слой по задней поверхности толще, чем по передней. • Поверхности бедра гладкие, за исключением средней трети задней поверхности, где имеется шероховатость – linea aspera femoris.
Анализ рентгеноанатомических деталей прямой и боковой рентгенограмм бедренной кости • На боковой рентгенограмме виден изгиб диафиза выпуклостью кпереди • На прямой и боковой рентгенограммах бедра костномозговой канал прослеживается полностью, расширяется в проксимальном и дистальном направлениях. • Кортикальный слой толстый, постепенно истончается по направлению к концам кости. • В верхней и средней трети диафиза кортикальный слой по латеральной поверхности тоньше, чем по медиальной. • Кортикальный слой по задней поверхности толще, чем по передней. • Поверхности бедра гладкие, за исключением средней трети задней поверхности, где имеется шероховатость – linea aspera femoris.
 • Суставная капсула коленного сустава прикрепляется на бедренной кости по передней поверхности несколько выше суставных поверхностей, сзади – по их краю. Надмыщелки бедренной кости остаются вне полости сустава. • На большеберцовой кости суставная капсула крепится по подсуставному краю. • На надколеннике - по краю суставных поверхностей, оставляя его верхушку вне полости сустава.
• Суставная капсула коленного сустава прикрепляется на бедренной кости по передней поверхности несколько выше суставных поверхностей, сзади – по их краю. Надмыщелки бедренной кости остаются вне полости сустава. • На большеберцовой кости суставная капсула крепится по подсуставному краю. • На надколеннике - по краю суставных поверхностей, оставляя его верхушку вне полости сустава.
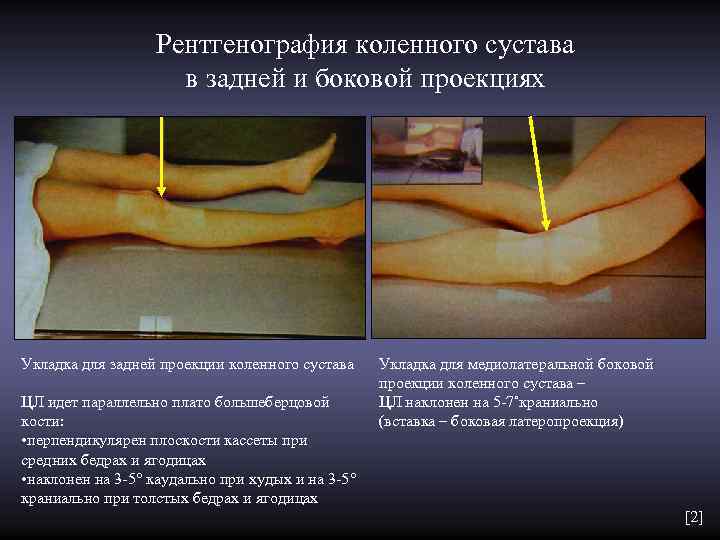
 Рентгенография коленного сустава в задней и боковой проекциях Укладка для задней проекции коленного сустава Укладка для медиолатеральной боковой проекции коленного сустава – ЦЛ идет параллельно плато большеберцовой ЦЛ наклонен на 5 -7˚краниально кости: (вставка – боковая латеропроекция) • перпендикулярен плоскости кассеты при средних бедрах и ягодицах • наклонен на 3 -5° каудально при худых и на 3 -5° краниально при толстых бедрах и ягодицах [2]
Рентгенография коленного сустава в задней и боковой проекциях Укладка для задней проекции коленного сустава Укладка для медиолатеральной боковой проекции коленного сустава – ЦЛ идет параллельно плато большеберцовой ЦЛ наклонен на 5 -7˚краниально кости: (вставка – боковая латеропроекция) • перпендикулярен плоскости кассеты при средних бедрах и ягодицах • наклонен на 3 -5° каудально при худых и на 3 -5° краниально при толстых бедрах и ягодицах [2]
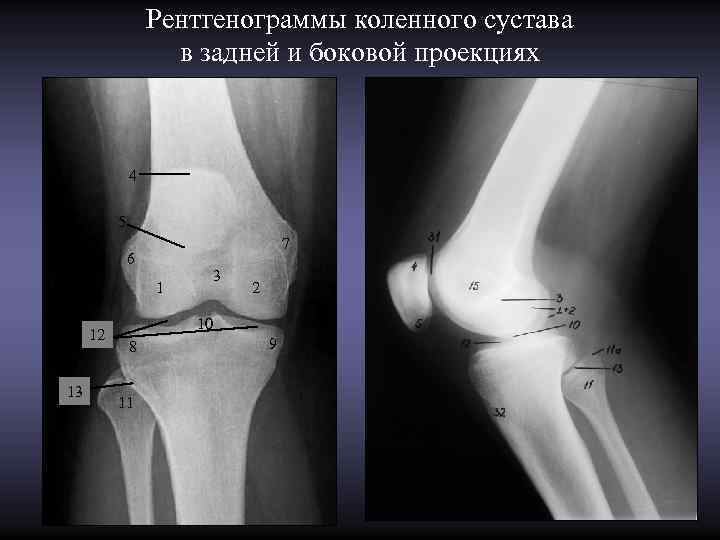
 Рентгенограммы коленного сустава в задней и боковой проекциях 4 5 7 6 3 1 2 10 12 8 9 13 11
Рентгенограммы коленного сустава в задней и боковой проекциях 4 5 7 6 3 1 2 10 12 8 9 13 11
 Критерии правильности укладки задней рентгенограммы коленного сустава: • симметричное изображение мыщелков бедренной и большеберцовой костей и суставной щели • примерно 1/3 медиальной части головки малоберцовой кости должна быть перекрыта большеберцовой костью • межмыщелковое возвыщение расположено по центру межмыщелковой ямки При истинно боковой укладке коленного сустава: • задние границы мыщелков бедренной кости накладываются друг на друга, надколенник виден в профиль, бедренно-надколенниковый сустав открыт • избыточная или недостаточная ротация в боковой проекции может быть определена по изображению бугорка приводящей мышцы, расположенного на медиальном мыщелке и по степени наложения большеберцовой кости на головку малоберцовой кости
Критерии правильности укладки задней рентгенограммы коленного сустава: • симметричное изображение мыщелков бедренной и большеберцовой костей и суставной щели • примерно 1/3 медиальной части головки малоберцовой кости должна быть перекрыта большеберцовой костью • межмыщелковое возвыщение расположено по центру межмыщелковой ямки При истинно боковой укладке коленного сустава: • задние границы мыщелков бедренной кости накладываются друг на друга, надколенник виден в профиль, бедренно-надколенниковый сустав открыт • избыточная или недостаточная ротация в боковой проекции может быть определена по изображению бугорка приводящей мышцы, расположенного на медиальном мыщелке и по степени наложения большеберцовой кости на головку малоберцовой кости
 • На задней рентгенограмме коленного сустава рентгеновская суставная щель в виде S-образно изогнутой полосы просветления, наружная и внутренняя части которой разделены межмыщелковым возвышением. • На боковой рентгенограмме рентгеновская суставная щель имеет вид двух частично накладывающихся друг на друга вогнутых книзу полос просветления. • Медиальный мыщелок большеберцовой кости на задней рентгенограмме более вогнут; на внутренний отдел рентгеновской суставной щели накладывается передний край медиального мыщелка большеберцовой кости. • Кортикальный слой суставных впадин более толстый, чем суставных головок. • Внутренний мыщелок бедренной кости больше наружного. • Сустав головки малоберцовой кости прослеживается частично. • Продольные оси бедренной и большеберцовой костей на задней рентгенограмме пересекаются под углом 175 -170˚, открытым в латеральную сторону. • На задней рентгенограмме критерием правильности анатомических соотношений во фронтальной плоскости являются равномерная высота рентгеновской суставной щели и расположение на одной вертикальной прямой латеральных краев бедренной и большеберцовой костей. В горизонтальной плоскости: проекционное наложение головки малоберцовой кости на латеральные отделы метафиза большеберцовой кости не более чем на 1/3 ее поперечного размера. • На боковой рентгенограмме критерии правильности анатомических соотношений в горизонтальной плоскости такие же как и на задней рентгенограмме, в сагиттальной плоскости: параллельность заднего контура межмыщелкового углубления и переднего контура межмыщелкового возвышения и расположение на одном уровне передних краев названных контуров.
• На задней рентгенограмме коленного сустава рентгеновская суставная щель в виде S-образно изогнутой полосы просветления, наружная и внутренняя части которой разделены межмыщелковым возвышением. • На боковой рентгенограмме рентгеновская суставная щель имеет вид двух частично накладывающихся друг на друга вогнутых книзу полос просветления. • Медиальный мыщелок большеберцовой кости на задней рентгенограмме более вогнут; на внутренний отдел рентгеновской суставной щели накладывается передний край медиального мыщелка большеберцовой кости. • Кортикальный слой суставных впадин более толстый, чем суставных головок. • Внутренний мыщелок бедренной кости больше наружного. • Сустав головки малоберцовой кости прослеживается частично. • Продольные оси бедренной и большеберцовой костей на задней рентгенограмме пересекаются под углом 175 -170˚, открытым в латеральную сторону. • На задней рентгенограмме критерием правильности анатомических соотношений во фронтальной плоскости являются равномерная высота рентгеновской суставной щели и расположение на одной вертикальной прямой латеральных краев бедренной и большеберцовой костей. В горизонтальной плоскости: проекционное наложение головки малоберцовой кости на латеральные отделы метафиза большеберцовой кости не более чем на 1/3 ее поперечного размера. • На боковой рентгенограмме критерии правильности анатомических соотношений в горизонтальной плоскости такие же как и на задней рентгенограмме, в сагиттальной плоскости: параллельность заднего контура межмыщелкового углубления и переднего контура межмыщелкового возвышения и расположение на одном уровне передних краев названных контуров.
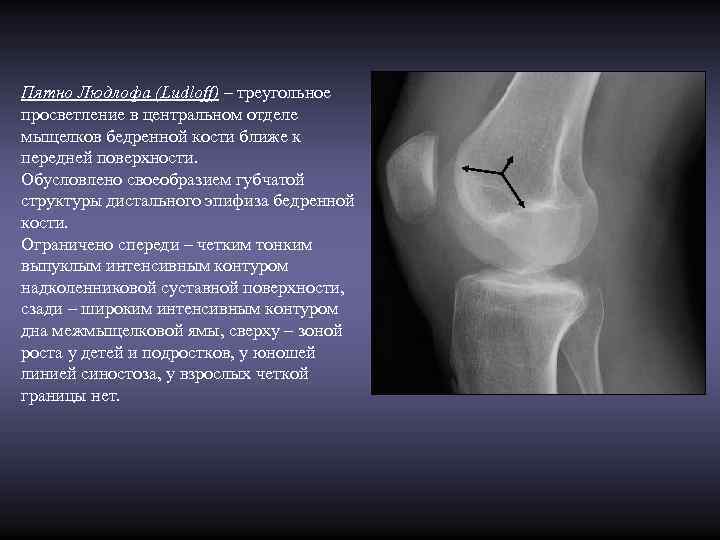
 Пятно Людлофа (Ludloff) – треугольное просветление в центральном отделе мыщелков бедренной кости ближе к передней поверхности. Обусловлено своеобразием губчатой структуры дистального эпифиза бедренной кости. Ограничено спереди – четким тонким выпуклым интенсивным контуром надколенниковой суставной поверхности, сзади – широким интенсивным контуром дна межмыщелковой ямы, сверху – зоной роста у детей и подростков, у юношей линией синостоза, у взрослых четкой границы нет.
Пятно Людлофа (Ludloff) – треугольное просветление в центральном отделе мыщелков бедренной кости ближе к передней поверхности. Обусловлено своеобразием губчатой структуры дистального эпифиза бедренной кости. Ограничено спереди – четким тонким выпуклым интенсивным контуром надколенниковой суставной поверхности, сзади – широким интенсивным контуром дна межмыщелковой ямы, сверху – зоной роста у детей и подростков, у юношей линией синостоза, у взрослых четкой границы нет.
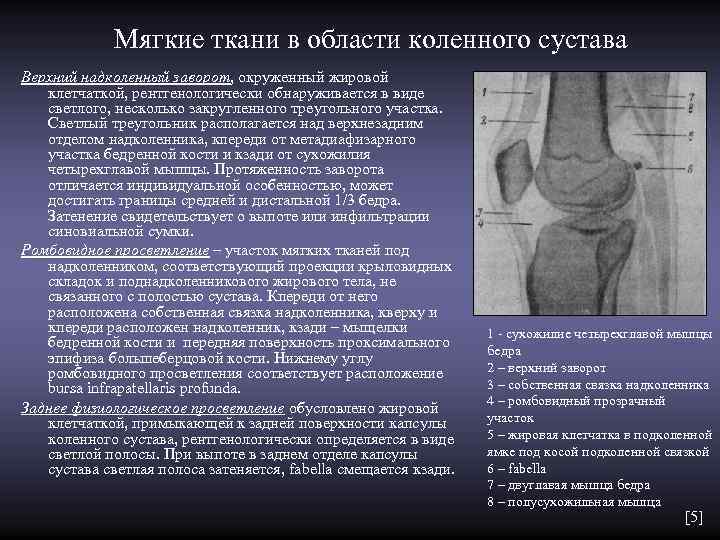
 Мягкие ткани в области коленного сустава Верхний надколенный заворот, окруженный жировой клетчаткой, рентгенологически обнаруживается в виде светлого, несколько закругленного треугольного участка. Светлый треугольник располагается над верхнезадним отделом надколенника, кпереди от метадиафизарного участка бедренной кости и кзади от сухожилия четырехглавой мышцы. Протяженность заворота отличается индивидуальной особенностью, может достигать границы средней и дистальной 1/3 бедра. Затенение свидетельствует о выпоте или инфильтрации синовиальной сумки. Ромбовидное просветление – участок мягких тканей под надколенником, соответствующий проекции крыловидных складок и поднадколенникового жирового тела, не связанного с полостью сустава. Кпереди от него расположена собственная связка надколенника, кверху и кпереди расположен надколенник, кзади – мыщелки 1 - сухожилие четырехглавой мышцы бедренной кости и передняя поверхность проксимального бедра эпифиза большеберцовой кости. Нижнему углу ромбовидного просветления соответствует расположение 2 – верхний заворот bursa infrapatellaris profunda. 3 – собственная связка надколенника 4 – ромбовидный прозрачный Заднее физиологическое просветление обусловлено жировой клетчаткой, примыкающей к задней поверхности капсулы участок коленного сустава, рентгенологически определяется в виде 5 – жировая клетчатка в подколенной светлой полосы. При выпоте в заднем отделе капсулы ямке под косой подколенной связкой сустава светлая полоса затеняется, fabella смещается кзади. 6 – fabella 7 – двуглавая мышца бедра 8 – полусухожильная мышца [5]
Мягкие ткани в области коленного сустава Верхний надколенный заворот, окруженный жировой клетчаткой, рентгенологически обнаруживается в виде светлого, несколько закругленного треугольного участка. Светлый треугольник располагается над верхнезадним отделом надколенника, кпереди от метадиафизарного участка бедренной кости и кзади от сухожилия четырехглавой мышцы. Протяженность заворота отличается индивидуальной особенностью, может достигать границы средней и дистальной 1/3 бедра. Затенение свидетельствует о выпоте или инфильтрации синовиальной сумки. Ромбовидное просветление – участок мягких тканей под надколенником, соответствующий проекции крыловидных складок и поднадколенникового жирового тела, не связанного с полостью сустава. Кпереди от него расположена собственная связка надколенника, кверху и кпереди расположен надколенник, кзади – мыщелки 1 - сухожилие четырехглавой мышцы бедренной кости и передняя поверхность проксимального бедра эпифиза большеберцовой кости. Нижнему углу ромбовидного просветления соответствует расположение 2 – верхний заворот bursa infrapatellaris profunda. 3 – собственная связка надколенника 4 – ромбовидный прозрачный Заднее физиологическое просветление обусловлено жировой клетчаткой, примыкающей к задней поверхности капсулы участок коленного сустава, рентгенологически определяется в виде 5 – жировая клетчатка в подколенной светлой полосы. При выпоте в заднем отделе капсулы ямке под косой подколенной связкой сустава светлая полоса затеняется, fabella смещается кзади. 6 – fabella 7 – двуглавая мышца бедра 8 – полусухожильная мышца [5]
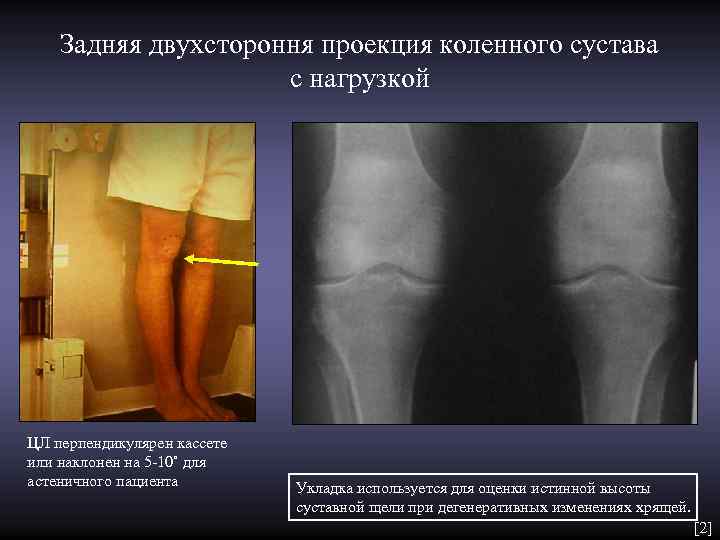
 Задняя двухстороння проекция коленного сустава с нагрузкой ЦЛ перпендикулярен кассете или наклонен на 5 -10˚ для астеничного пациента Укладка используется для оценки истинной высоты суставной щели при дегенеративных изменениях хрящей. [2]
Задняя двухстороння проекция коленного сустава с нагрузкой ЦЛ перпендикулярен кассете или наклонен на 5 -10˚ для астеничного пациента Укладка используется для оценки истинной высоты суставной щели при дегенеративных изменениях хрящей. [2]
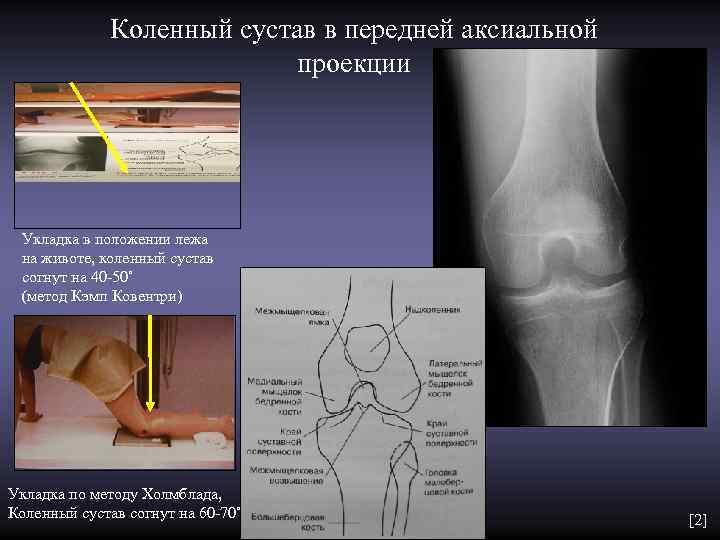
 Коленный сустав в передней аксиальной проекции Укладка в положении лежа на животе, коленный сустав согнут на 40 -50˚ (метод Кэмп Ковентри) Укладка по методу Холмблада, Коленный сустав согнут на 60 -70˚ [2]
Коленный сустав в передней аксиальной проекции Укладка в положении лежа на животе, коленный сустав согнут на 40 -50˚ (метод Кэмп Ковентри) Укладка по методу Холмблада, Коленный сустав согнут на 60 -70˚ [2]
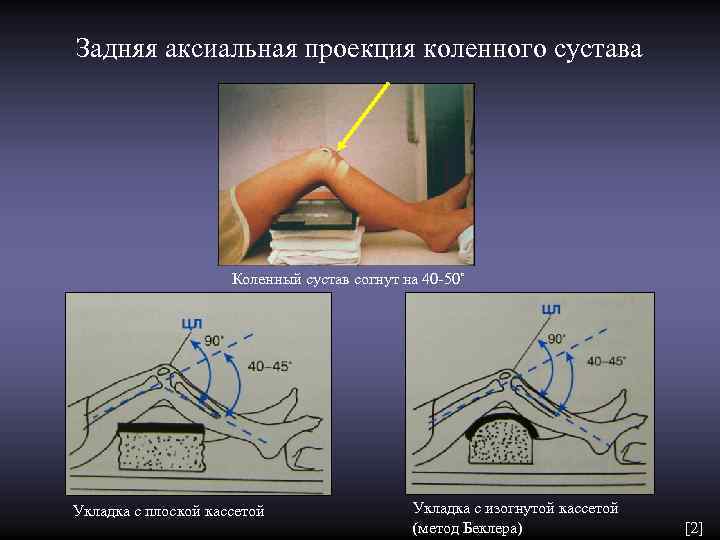
 Задняя аксиальная проекция коленного сустава Коленный сустав согнут на 40 -50˚ Укладка с плоской кассетой Укладка с изогнутой кассетой (метод Беклера) [2]
Задняя аксиальная проекция коленного сустава Коленный сустав согнут на 40 -50˚ Укладка с плоской кассетой Укладка с изогнутой кассетой (метод Беклера) [2]
![> Надколенник Рентгенография надколенника в передней проекции [2] > Надколенник Рентгенография надколенника в передней проекции [2]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-36.jpg) Надколенник Рентгенография надколенника в передней проекции [2]
Надколенник Рентгенография надколенника в передней проекции [2]
![> Рентгенография надколенника в боковой проекции [2] Для оценки высоты стояния > Рентгенография надколенника в боковой проекции [2] Для оценки высоты стояния](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-37.jpg) Рентгенография надколенника в боковой проекции [2] Для оценки высоты стояния надколенника используется индекс Insall (соотношение наибольшего расстояния между полюсами надколенника и длины его сухожилия, измеренной по задней поверхности). В норме составляет около 1, 0. Если он меньше 0, 8 говорят о высоком стоянии надколенника (petella alta), если превышает 1, 15 – о низком стоянии надколенника (petella [3] baja).
Рентгенография надколенника в боковой проекции [2] Для оценки высоты стояния надколенника используется индекс Insall (соотношение наибольшего расстояния между полюсами надколенника и длины его сухожилия, измеренной по задней поверхности). В норме составляет около 1, 0. Если он меньше 0, 8 говорят о высоком стоянии надколенника (petella alta), если превышает 1, 15 – о низком стоянии надколенника (petella [3] baja).
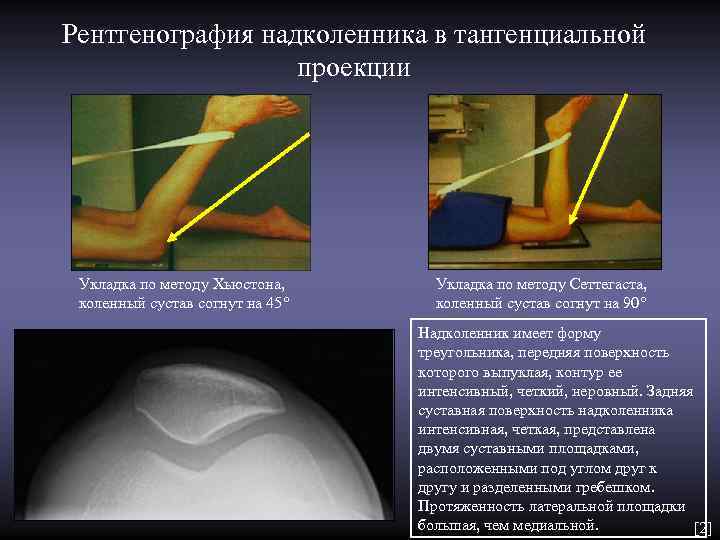
 Рентгенография надколенника в тангенциальной проекции Укладка по методу Хьюстона, Укладка по методу Сеттегаста, коленный сустав согнут на 45° коленный сустав согнут на 90° Надколенник имеет форму треугольника, передняя поверхность которого выпуклая, контур ее интенсивный, четкий, неровный. Задняя суставная поверхность надколенника интенсивная, четкая, представлена двумя суставными площадками, расположенными под углом друг к другу и разделенными гребешком. Протяженность латеральной площадки большая, чем медиальной. [2]
Рентгенография надколенника в тангенциальной проекции Укладка по методу Хьюстона, Укладка по методу Сеттегаста, коленный сустав согнут на 45° коленный сустав согнут на 90° Надколенник имеет форму треугольника, передняя поверхность которого выпуклая, контур ее интенсивный, четкий, неровный. Задняя суставная поверхность надколенника интенсивная, четкая, представлена двумя суставными площадками, расположенными под углом друг к другу и разделенными гребешком. Протяженность латеральной площадки большая, чем медиальной. [2]
![>Голень [6] >Голень [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-39.jpg) Голень [6]
Голень [6]
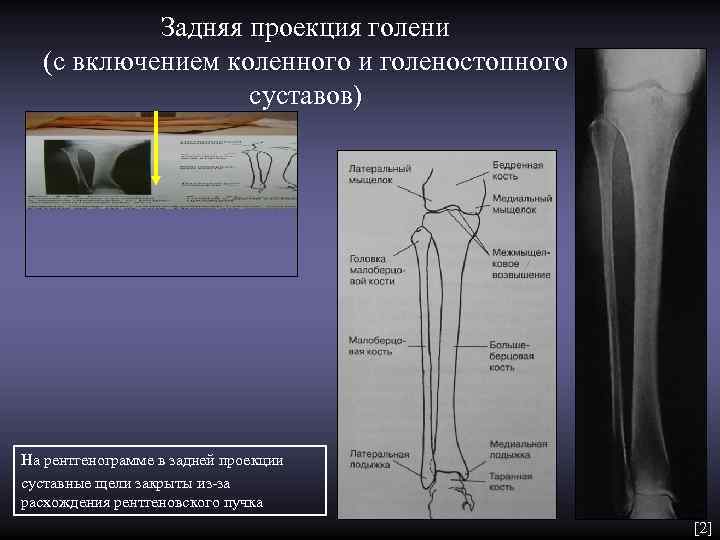
 Задняя проекция голени (с включением коленного и голеностопного суставов) На рентгенограмме в задней проекции суставные щели закрыты из-за расхождения рентгеновского пучка [2]
Задняя проекция голени (с включением коленного и голеностопного суставов) На рентгенограмме в задней проекции суставные щели закрыты из-за расхождения рентгеновского пучка [2]
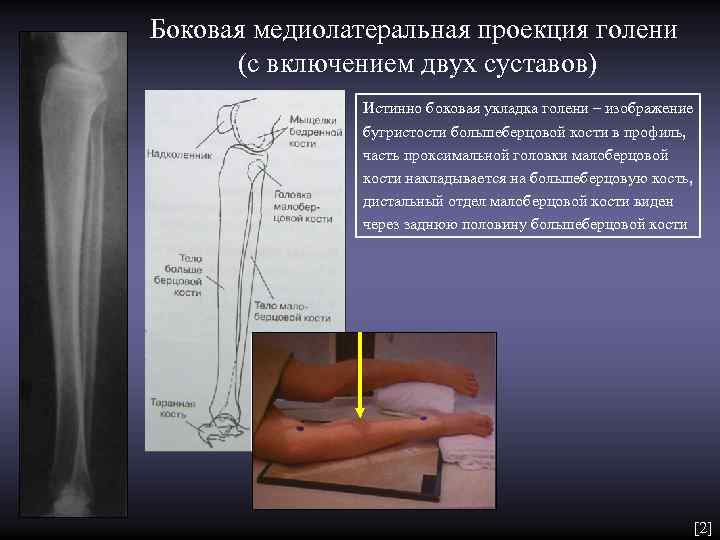
 Боковая медиолатеральная проекция голени (с включением двух суставов) Истинно боковая укладка голени – изображение бугристости большеберцовой кости в профиль, часть проксимальной головки малоберцовой кости накладывается на большеберцовую кость, дистальный отдел малоберцовой кости виден через заднюю половину большеберцовой кости [2]
Боковая медиолатеральная проекция голени (с включением двух суставов) Истинно боковая укладка голени – изображение бугристости большеберцовой кости в профиль, часть проксимальной головки малоберцовой кости накладывается на большеберцовую кость, дистальный отдел малоберцовой кости виден через заднюю половину большеберцовой кости [2]
 • Костномозговые пространства большеберцовой кости несколько увеличиваются в диаметре в области метафизов. • Костномозговые пространства малоберцовой кости в средней трети диафиза несколько шире, чем в проксимальной и дистальной третях, где они суживаются, а затем расширяются в области метафизов. • Кортикальные слои обеих костей голени истончаются к области метафизов. Кортикальный слой передней поверхности диафиза большеберцовой кости несколько толще кортикального слоя задней поверхности. • На задней поверхности большеберцовой кости, в проксимальном отделе, имеется шероховатая линия, linea poplitea, служащая началом m. soleus. • В области проксимальной трети диафиза большеберцовой кости кортикальный слой на задней поверхности на боковом снимке нередко бывает прерван сосудистым каналом, располагающимся под косым углом к диафизу. На задних снимках канал питающего отверстия имеет вид продолговатого просветления с ровными контурами на фоне костномозгового пространства. • Проксимальные концы костей сочленяются при помощи амфиартроза, дистальные соединены посредством синдесмоза.
• Костномозговые пространства большеберцовой кости несколько увеличиваются в диаметре в области метафизов. • Костномозговые пространства малоберцовой кости в средней трети диафиза несколько шире, чем в проксимальной и дистальной третях, где они суживаются, а затем расширяются в области метафизов. • Кортикальные слои обеих костей голени истончаются к области метафизов. Кортикальный слой передней поверхности диафиза большеберцовой кости несколько толще кортикального слоя задней поверхности. • На задней поверхности большеберцовой кости, в проксимальном отделе, имеется шероховатая линия, linea poplitea, служащая началом m. soleus. • В области проксимальной трети диафиза большеберцовой кости кортикальный слой на задней поверхности на боковом снимке нередко бывает прерван сосудистым каналом, располагающимся под косым углом к диафизу. На задних снимках канал питающего отверстия имеет вид продолговатого просветления с ровными контурами на фоне костномозгового пространства. • Проксимальные концы костей сочленяются при помощи амфиартроза, дистальные соединены посредством синдесмоза.
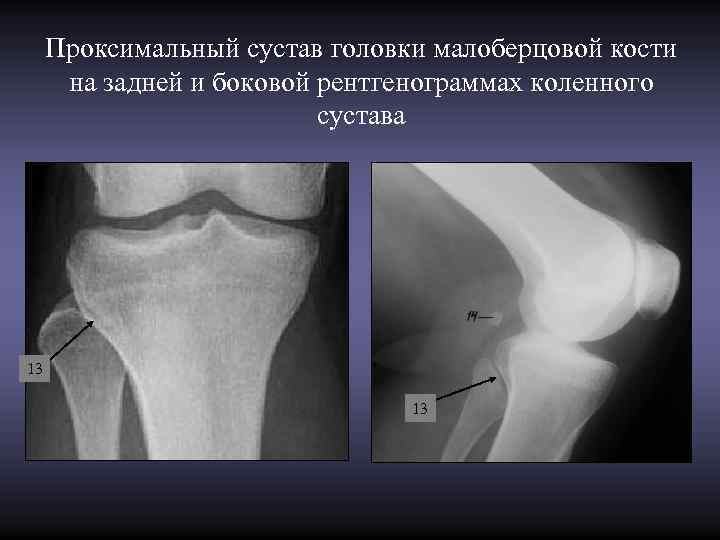
 Проксимальный сустав головки малоберцовой кости • Проксимальный конец малоберцовой кости утолщен, называется головкой - capitulum fibulae. Оттянутая кверху несколько заостренная часть головки – верхушка - apex capituli fibulae. Суставная площадка головки несколько больше соответствующей ей суставной поверхности большеберцовой кости. • Суставная капсула прикрепляется по краям суставных поверхностей, туго натянута. • На задних рентгенограммах коленного сустава суставная щель головки малоберцовой кости видна не полностью, а лишь передняя часть сустава. Форма суставной щели имеет вид неширокой, короткой прямой полосы просветления, косо пересекающей головку малоберцовой кости. • На боковых снимках рентгеновская суставная щель головки малоберцовой кости имеет вид слабо вогнутой книзу неширокой полосы просветления, располагающейся между четкими контурами суставных фасеток латерального мыщелка большеберцовой кости и головки малоберцовой кости • Сустав лучше визуализируется на косых снимках с некоторой ротацией голени кнаружи.
Проксимальный сустав головки малоберцовой кости • Проксимальный конец малоберцовой кости утолщен, называется головкой - capitulum fibulae. Оттянутая кверху несколько заостренная часть головки – верхушка - apex capituli fibulae. Суставная площадка головки несколько больше соответствующей ей суставной поверхности большеберцовой кости. • Суставная капсула прикрепляется по краям суставных поверхностей, туго натянута. • На задних рентгенограммах коленного сустава суставная щель головки малоберцовой кости видна не полностью, а лишь передняя часть сустава. Форма суставной щели имеет вид неширокой, короткой прямой полосы просветления, косо пересекающей головку малоберцовой кости. • На боковых снимках рентгеновская суставная щель головки малоберцовой кости имеет вид слабо вогнутой книзу неширокой полосы просветления, располагающейся между четкими контурами суставных фасеток латерального мыщелка большеберцовой кости и головки малоберцовой кости • Сустав лучше визуализируется на косых снимках с некоторой ротацией голени кнаружи.
 Проксимальный сустав головки малоберцовой кости на задней и боковой рентгенограммах коленного сустава 13 13
Проксимальный сустав головки малоберцовой кости на задней и боковой рентгенограммах коленного сустава 13 13
![>Голеностопный сустав [6] >Голеностопный сустав [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-45.jpg) Голеностопный сустав [6]
Голеностопный сустав [6]
 • Капсула голеностопного сустава прикрепляется к костям по краю сочленового хряща, однако в передних отделах она прикрепляется несколько отступя, так что внутри полости сустава находится небольшой участок передней поверхности эпифиза большеберцовой кости и шейки таранной кости. • Рентгеновская суставная щель на задних снимках изогнута почти под прямым углом, имеет форму лежащей буквы Г. В силу проекционных условий определяются лишь средняя и медиальная части суставной впадины. Толстый кортикальный слой средней части суставной впадины переходит на внутреннюю лодыжку. • Полностью суставная впадина видна на снимках с незначительной ротацией стопы кнутри, суставная щель имеет форму буквы П. Латеральная часть суставной щели имеет несколько большую длину, чем медиальная. Ширина большеберцово- малоберцового синдесмоза в среднем 4 -5 мм (крайние варианты – 2 -9 мм). • На строго боковых снимках суставная щель голеностопного сустава в виде равномерной дугообразной полосы просветления. • При проекционном расхождении контуров валов блока таранной кости рентгеновская суставная щель в виде двух пересекающихся полос просветления. Более четкие контуры имеет прилежащий к пленке участок щели (на боковом наружном снимке – участок щели над латеральным валом блока таранной кости).
• Капсула голеностопного сустава прикрепляется к костям по краю сочленового хряща, однако в передних отделах она прикрепляется несколько отступя, так что внутри полости сустава находится небольшой участок передней поверхности эпифиза большеберцовой кости и шейки таранной кости. • Рентгеновская суставная щель на задних снимках изогнута почти под прямым углом, имеет форму лежащей буквы Г. В силу проекционных условий определяются лишь средняя и медиальная части суставной впадины. Толстый кортикальный слой средней части суставной впадины переходит на внутреннюю лодыжку. • Полностью суставная впадина видна на снимках с незначительной ротацией стопы кнутри, суставная щель имеет форму буквы П. Латеральная часть суставной щели имеет несколько большую длину, чем медиальная. Ширина большеберцово- малоберцового синдесмоза в среднем 4 -5 мм (крайние варианты – 2 -9 мм). • На строго боковых снимках суставная щель голеностопного сустава в виде равномерной дугообразной полосы просветления. • При проекционном расхождении контуров валов блока таранной кости рентгеновская суставная щель в виде двух пересекающихся полос просветления. Более четкие контуры имеет прилежащий к пленке участок щели (на боковом наружном снимке – участок щели над латеральным валом блока таранной кости).
 Критерии правильности анатомических соотношений в голеностопном суставе • Во фронтальной плоскости: равномерная высота рентгеновской суставной щели (горизонтальной ее части) и расположение на одном уровне латерального края эпифиза большеберцовой кости и латерального края блока таранной кости • В сагиттальной плоскости: равномерная высота рентгеновской суставной щели и расположение на одном уровне центров сочленяющихся суставных поверхностей эпифиза большеберцовой кости и блока таранной
Критерии правильности анатомических соотношений в голеностопном суставе • Во фронтальной плоскости: равномерная высота рентгеновской суставной щели (горизонтальной ее части) и расположение на одном уровне латерального края эпифиза большеберцовой кости и латерального края блока таранной кости • В сагиттальной плоскости: равномерная высота рентгеновской суставной щели и расположение на одном уровне центров сочленяющихся суставных поверхностей эпифиза большеберцовой кости и блока таранной
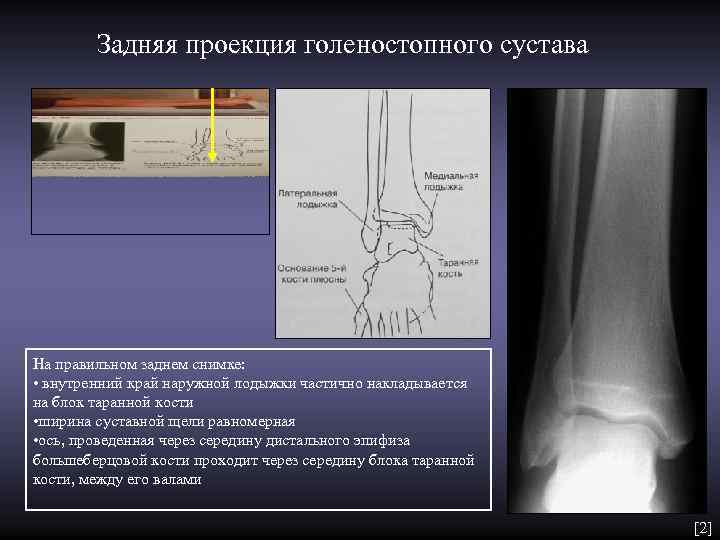
 Задняя проекция голеностопного сустава На правильном заднем снимке: • внутренний край наружной лодыжки частично накладывается на блок таранной кости • ширина суставной щели равномерная • ось, проведенная через середину дистального эпифиза большеберцовой кости проходит через середину блока таранной кости, между его валами [2]
Задняя проекция голеностопного сустава На правильном заднем снимке: • внутренний край наружной лодыжки частично накладывается на блок таранной кости • ширина суставной щели равномерная • ось, проведенная через середину дистального эпифиза большеберцовой кости проходит через середину блока таранной кости, между его валами [2]
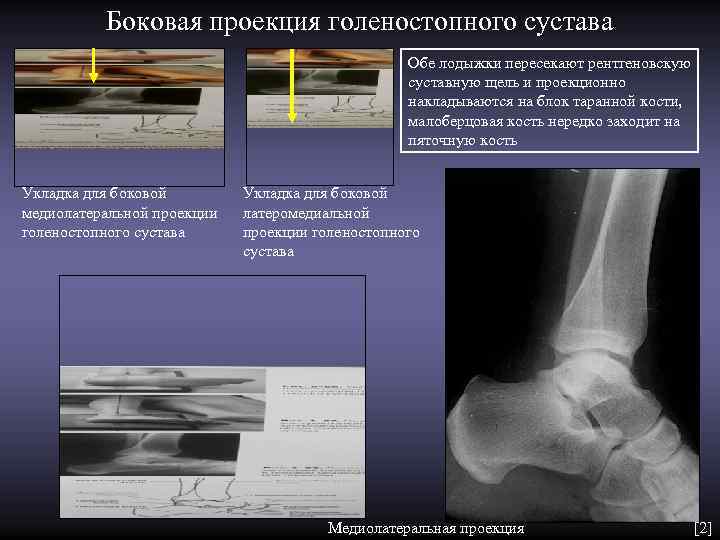
 Боковая проекция голеностопного сустава Обе лодыжки пересекают рентгеновскую суставную щель и проекционно накладываются на блок таранной кости, малоберцовая кость нередко заходит на пяточную кость Укладка для боковой медиолатеральной проекции латеромедиальной голеностопного сустава проекции голеностопного сустава Медиолатеральная проекция [2]
Боковая проекция голеностопного сустава Обе лодыжки пересекают рентгеновскую суставную щель и проекционно накладываются на блок таранной кости, малоберцовая кость нередко заходит на пяточную кость Укладка для боковой медиолатеральной проекции латеромедиальной голеностопного сустава проекции голеностопного сустава Медиолатеральная проекция [2]
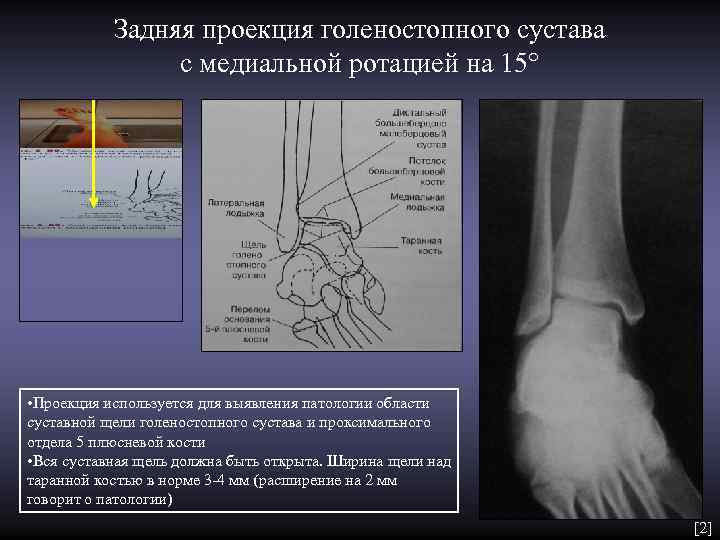
 Задняя проекция голеностопного сустава с медиальной ротацией на 15° • Проекция используется для выявления патологии области суставной щели голеностопного сустава и проксимального отдела 5 плюсневой кости • Вся суставная щель должна быть открыта. Ширина щели над таранной костью в норме 3 -4 мм (расширение на 2 мм говорит о патологии) [2]
Задняя проекция голеностопного сустава с медиальной ротацией на 15° • Проекция используется для выявления патологии области суставной щели голеностопного сустава и проксимального отдела 5 плюсневой кости • Вся суставная щель должна быть открыта. Ширина щели над таранной костью в норме 3 -4 мм (расширение на 2 мм говорит о патологии) [2]
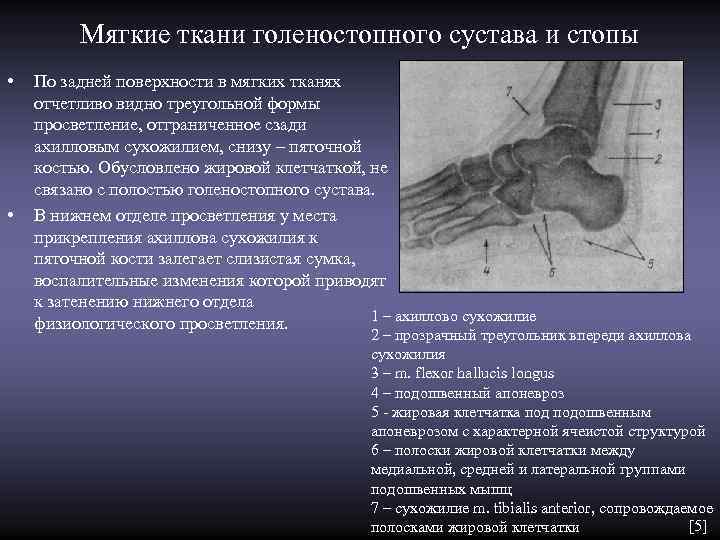
 Мягкие ткани голеностопного сустава и стопы • По задней поверхности в мягких тканях отчетливо видно треугольной формы просветление, отграниченное сзади ахилловым сухожилием, снизу – пяточной костью. Обусловлено жировой клетчаткой, не связано с полостью голеностопного сустава. • В нижнем отделе просветления у места прикрепления ахиллова сухожилия к пяточной кости залегает слизистая сумка, воспалительные изменения которой приводят к затенению нижнего отдела 1 – ахиллово сухожилие физиологического просветления. 2 – прозрачный треугольник впереди ахиллова сухожилия 3 – m. flexor hallucis longus 4 – подошвенный апоневроз 5 - жировая клетчатка подошвенным апоневрозом с характерной ячеистой структурой 6 – полоски жировой клетчатки между медиальной, средней и латеральной группами подошвенных мышц 7 – сухожилие m. tibialis anterior, сопровождаемое полосками жировой клетчатки [5]
Мягкие ткани голеностопного сустава и стопы • По задней поверхности в мягких тканях отчетливо видно треугольной формы просветление, отграниченное сзади ахилловым сухожилием, снизу – пяточной костью. Обусловлено жировой клетчаткой, не связано с полостью голеностопного сустава. • В нижнем отделе просветления у места прикрепления ахиллова сухожилия к пяточной кости залегает слизистая сумка, воспалительные изменения которой приводят к затенению нижнего отдела 1 – ахиллово сухожилие физиологического просветления. 2 – прозрачный треугольник впереди ахиллова сухожилия 3 – m. flexor hallucis longus 4 – подошвенный апоневроз 5 - жировая клетчатка подошвенным апоневрозом с характерной ячеистой структурой 6 – полоски жировой клетчатки между медиальной, средней и латеральной группами подошвенных мышц 7 – сухожилие m. tibialis anterior, сопровождаемое полосками жировой клетчатки [5]
![>Стопа [6] >Стопа [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-52.jpg) Стопа [6]
Стопа [6]
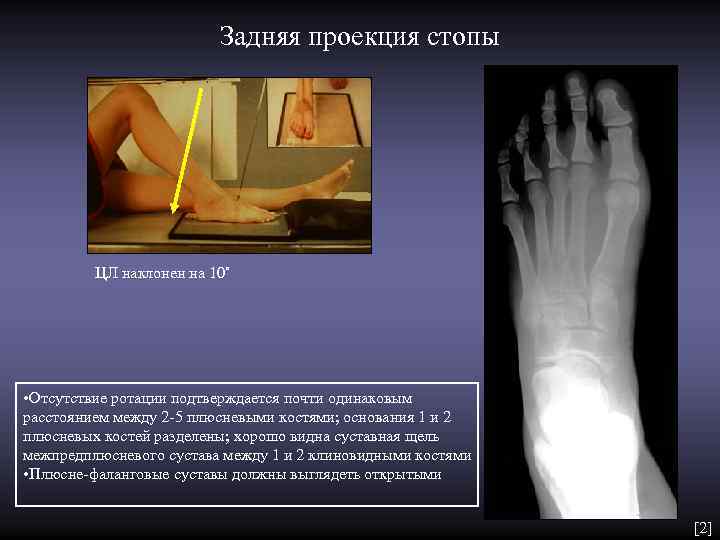
 Задняя проекция стопы ЦЛ наклонен на 10˚ • Отсутствие ротации подтверждается почти одинаковым расстоянием между 2 -5 плюсневыми костями; основания 1 и 2 плюсневых костей разделены; хорошо видна суставная щель межпредплюсневого сустава между 1 и 2 клиновидными костями • Плюсне-фаланговые суставы должны выглядеть открытыми [2]
Задняя проекция стопы ЦЛ наклонен на 10˚ • Отсутствие ротации подтверждается почти одинаковым расстоянием между 2 -5 плюсневыми костями; основания 1 и 2 плюсневых костей разделены; хорошо видна суставная щель межпредплюсневого сустава между 1 и 2 клиновидными костями • Плюсне-фаланговые суставы должны выглядеть открытыми [2]
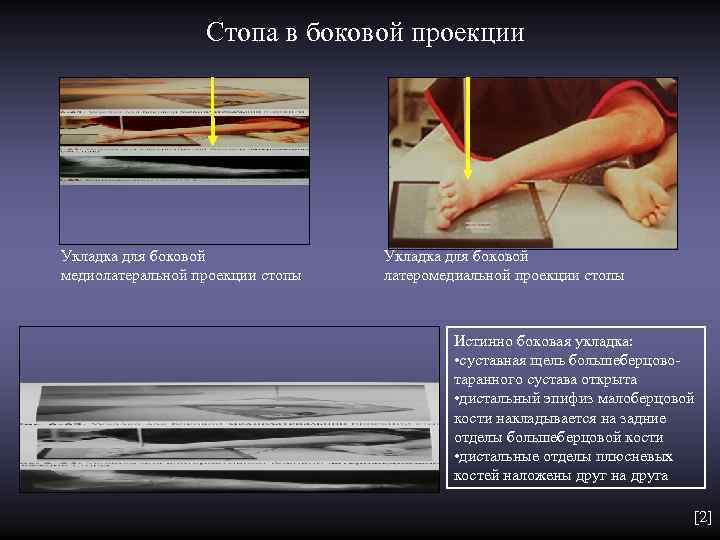
 Стопа в боковой проекции Укладка для боковой Укладка для боковой медиолатеральной проекции стопы латеромедиальной проекции стопы Истинно боковая укладка: • суставная щель большеберцово- таранного сустава открыта • дистальный эпифиз малоберцовой кости накладывается на задние отделы большеберцовой кости • дистальные отделы плюсневых костей наложены друг на друга [2]
Стопа в боковой проекции Укладка для боковой Укладка для боковой медиолатеральной проекции стопы латеромедиальной проекции стопы Истинно боковая укладка: • суставная щель большеберцово- таранного сустава открыта • дистальный эпифиз малоберцовой кости накладывается на задние отделы большеберцовой кости • дистальные отделы плюсневых костей наложены друг на друга [2]
 • Сустав Шопара, поперечный сустав стопы, artic. tarsi transversa, seu Choparti: хирургическое понятие, объединяющее анатомически обособленные пяточно- кубовидный и таранно-ладьевидный суставы. Рентгеновская суставная щель его лучше определяется на косых снимках стопы, искривлена в виде буквы S, имеет одинаковую ширину на всем протяжении. • Лисфранков сустав, artic. tarsometatarseae Lisfranci: располагается между костями дистального ряда предплюсны и плюсневыми костями. Суставная щель его лучше видна на косых снимках стопы, имеет вид ломанной уступообразной полосы просветления и имеет бухтообразные выступы между основаниями плюсневых костей.
• Сустав Шопара, поперечный сустав стопы, artic. tarsi transversa, seu Choparti: хирургическое понятие, объединяющее анатомически обособленные пяточно- кубовидный и таранно-ладьевидный суставы. Рентгеновская суставная щель его лучше определяется на косых снимках стопы, искривлена в виде буквы S, имеет одинаковую ширину на всем протяжении. • Лисфранков сустав, artic. tarsometatarseae Lisfranci: располагается между костями дистального ряда предплюсны и плюсневыми костями. Суставная щель его лучше видна на косых снимках стопы, имеет вид ломанной уступообразной полосы просветления и имеет бухтообразные выступы между основаниями плюсневых костей.
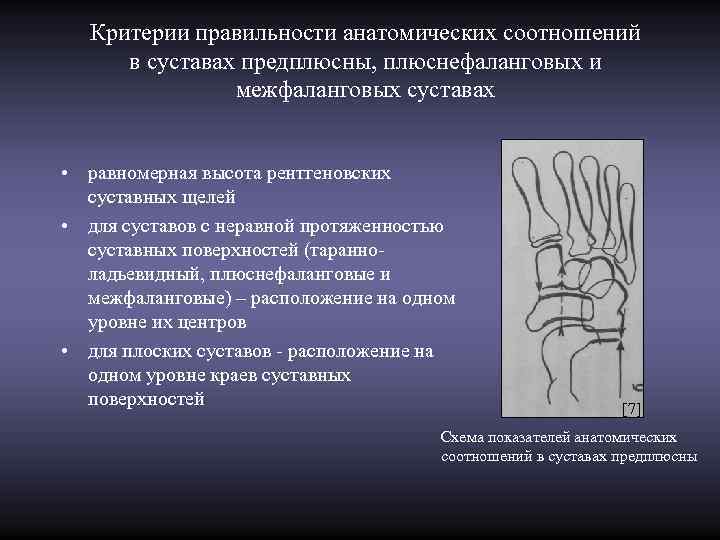
 Критерии правильности анатомических соотношений в суставах предплюсны, плюснефаланговых и межфаланговых суставах • равномерная высота рентгеновских суставных щелей • для суставов с неравной протяженностью суставных поверхностей (таранно- ладьевидный, плюснефаланговые и межфаланговые) – расположение на одном уровне их центров • для плоских суставов - расположение на одном уровне краев суставных поверхностей [7] Схема показателей анатомических соотношений в суставах предплюсны
Критерии правильности анатомических соотношений в суставах предплюсны, плюснефаланговых и межфаланговых суставах • равномерная высота рентгеновских суставных щелей • для суставов с неравной протяженностью суставных поверхностей (таранно- ладьевидный, плюснефаланговые и межфаланговые) – расположение на одном уровне их центров • для плоских суставов - расположение на одном уровне краев суставных поверхностей [7] Схема показателей анатомических соотношений в суставах предплюсны
![>Пяточная кость [6] >Пяточная кость [6]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-57.jpg) Пяточная кость [6]
Пяточная кость [6]
![>Подошвенно-тыльная (аксиальная) проекция пяточной кости [2] >Подошвенно-тыльная (аксиальная) проекция пяточной кости [2]](https://present5.com/presentation/3/-102538894_419837628.pdf-img/-102538894_419837628.pdf-58.jpg) Подошвенно-тыльная (аксиальная) проекция пяточной кости [2]
Подошвенно-тыльная (аксиальная) проекция пяточной кости [2]
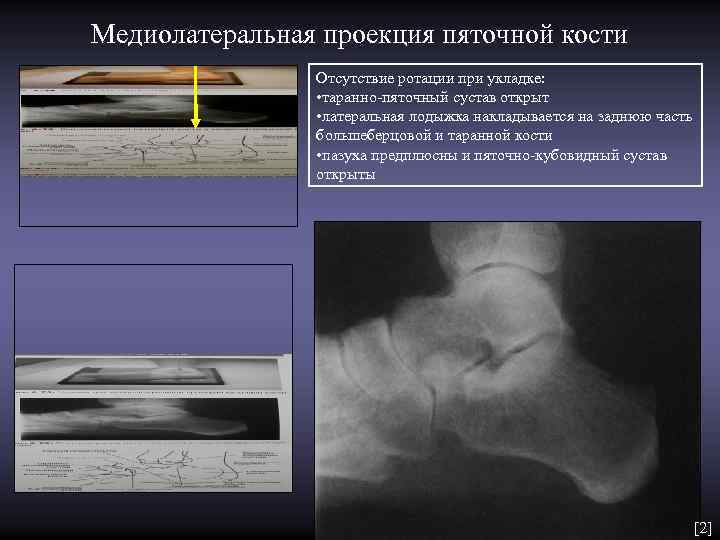
 Медиолатеральная проекция пяточной кости Отсутствие ротации при укладке: • таранно-пяточный сустав открыт • латеральная лодыжка накладывается на заднюю часть большеберцовой и таранной кости • пазуха предплюсны и пяточно-кубовидный сустав открыты [2]
Медиолатеральная проекция пяточной кости Отсутствие ротации при укладке: • таранно-пяточный сустав открыт • латеральная лодыжка накладывается на заднюю часть большеберцовой и таранной кости • пазуха предплюсны и пяточно-кубовидный сустав открыты [2]
 Критерии правильности анатомических соотношений пяточной и таранной костей В сагиттальной плоскости: • положение таранной кости характеризует величина таранно-берцового угла, образующегося при пересечении продольных осей этих костей (N- 90˚) • положение пяточной кости характеризует величина пяточно-подошвеного угла, образующегося при пересечении двух линий – касательной к нижней поверхности пяточной кости и линии, соединяющей нижнюю поверхность пяточного бугра и нижнюю поверхность головки 1 плюсневой кости (N-15 -20˚) Во фронтальной плоскости: • положение таранной и пяточной костей характеризует пяточно-таранный угол, образующийся при пересечении их продольных осей (N – 12 -15˚)
Критерии правильности анатомических соотношений пяточной и таранной костей В сагиттальной плоскости: • положение таранной кости характеризует величина таранно-берцового угла, образующегося при пересечении продольных осей этих костей (N- 90˚) • положение пяточной кости характеризует величина пяточно-подошвеного угла, образующегося при пересечении двух линий – касательной к нижней поверхности пяточной кости и линии, соединяющей нижнюю поверхность пяточного бугра и нижнюю поверхность головки 1 плюсневой кости (N-15 -20˚) Во фронтальной плоскости: • положение таранной и пяточной костей характеризует пяточно-таранный угол, образующийся при пересечении их продольных осей (N – 12 -15˚)
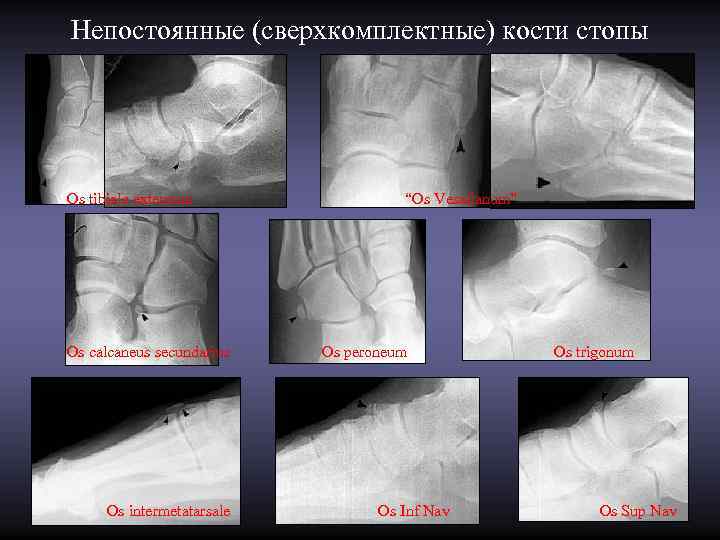
 Непостоянные (сверхкомплектные) кости стопы Os tibiale externum “Os Vesalianum” Os calcaneus secundarius Os peroneum Os trigonum Os intermetatarsale Os Inf Nav Os Sup Nav
Непостоянные (сверхкомплектные) кости стопы Os tibiale externum “Os Vesalianum” Os calcaneus secundarius Os peroneum Os trigonum Os intermetatarsale Os Inf Nav Os Sup Nav
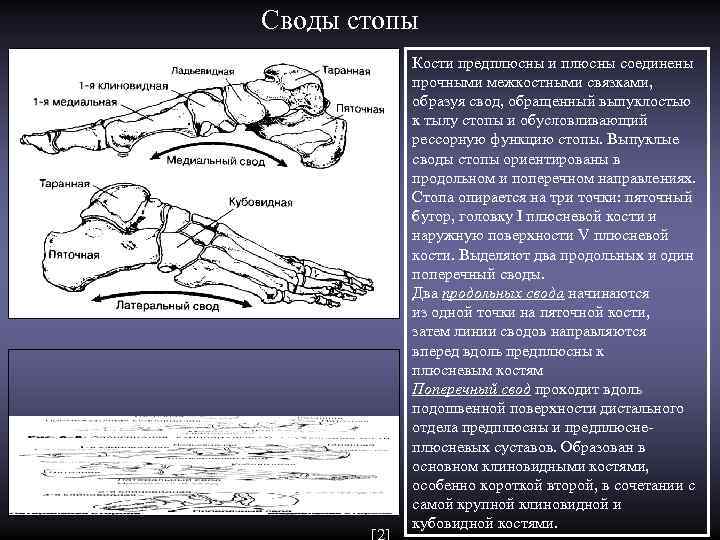
 Своды стопы Кости предплюсны и плюсны соединены прочными межкостными связками, образуя свод, обращенный выпуклостью к тылу стопы и обусловливающий рессорную функцию стопы. Выпуклые своды стопы ориентированы в продольном и поперечном направлениях. Стопа опирается на три точки: пяточный бугор, головку I плюсневой кости и наружную поверхности V плюсневой кости. Выделяют два продольных и один поперечный своды. Два продольных свода начинаются из одной точки на пяточной кости, затем линии сводов направляются вперед вдоль предплюсны к плюсневым костям Поперечный свод проходит вдоль подошвенной поверхности дистального отдела предплюсны и предплюсне- плюсневых суставов. Образован в основном клиновидными костями, особенно короткой второй, в сочетании с самой крупной клиновидной и кубовидной костями.
Своды стопы Кости предплюсны и плюсны соединены прочными межкостными связками, образуя свод, обращенный выпуклостью к тылу стопы и обусловливающий рессорную функцию стопы. Выпуклые своды стопы ориентированы в продольном и поперечном направлениях. Стопа опирается на три точки: пяточный бугор, головку I плюсневой кости и наружную поверхности V плюсневой кости. Выделяют два продольных и один поперечный своды. Два продольных свода начинаются из одной точки на пяточной кости, затем линии сводов направляются вперед вдоль предплюсны к плюсневым костям Поперечный свод проходит вдоль подошвенной поверхности дистального отдела предплюсны и предплюсне- плюсневых суставов. Образован в основном клиновидными костями, особенно короткой второй, в сочетании с самой крупной клиновидной и кубовидной костями.
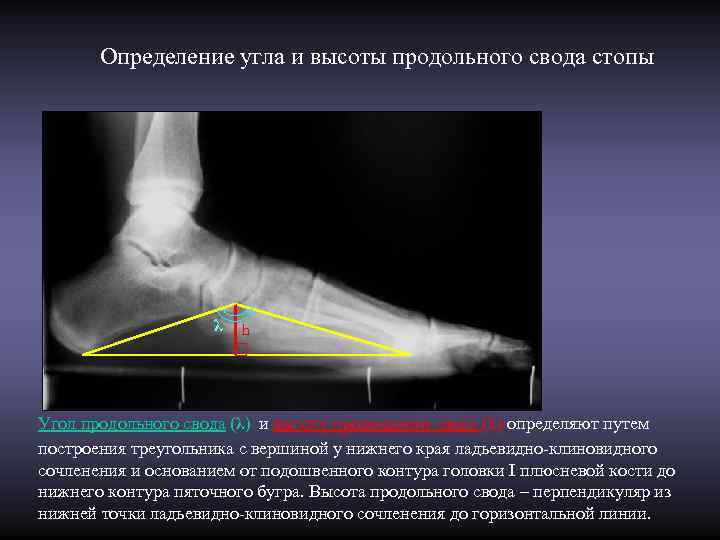
 Определение угла и высоты продольного свода стопы λ h Угол продольного свода (λ) и высоту продольного свода (h) определяют путем построения треугольника с вершиной у нижнего края ладьевидно-клиновидного сочленения и основанием от подошвенного контура головки I плюсневой кости до нижнего контура пяточного бугра. Высота продольного свода – перпендикуляр из нижней точки ладьевидно-клиновидного сочленения до горизонтальной линии.
Определение угла и высоты продольного свода стопы λ h Угол продольного свода (λ) и высоту продольного свода (h) определяют путем построения треугольника с вершиной у нижнего края ладьевидно-клиновидного сочленения и основанием от подошвенного контура головки I плюсневой кости до нижнего контура пяточного бугра. Высота продольного свода – перпендикуляр из нижней точки ладьевидно-клиновидного сочленения до горизонтальной линии.
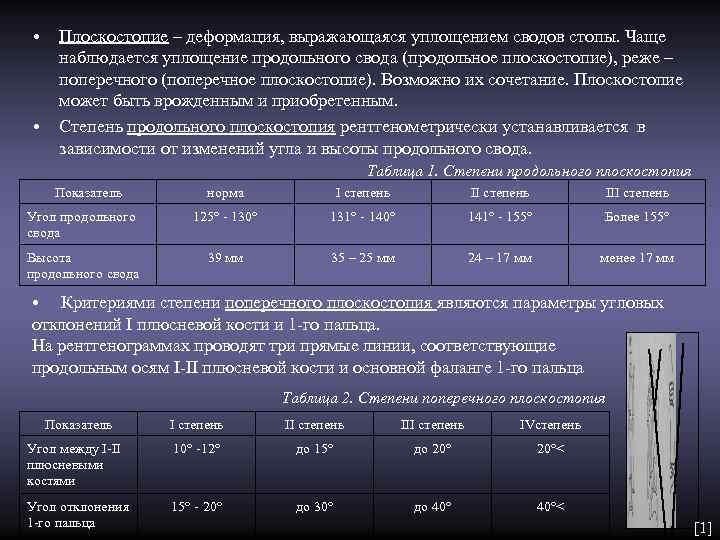
 • Плоскостопие – деформация, выражающаяся уплощением сводов стопы. Чаще наблюдается уплощение продольного свода (продольное плоскостопие), реже – поперечного (поперечное плоскостопие). Возможно их сочетание. Плоскостопие может быть врожденным и приобретенным. • Степень продольного плоскостопия рентгенометрически устанавливается в зависимости от изменений угла и высоты продольного свода. Таблица 1. Степени продольного плоскостопия Показатель норма I степень II степень III степень Угол продольного 125° - 130° 131° - 140° 141° - 155° Более 155° свода Высота 39 мм 35 – 25 мм 24 – 17 мм менее 17 мм продольного свода • Критериями степени поперечного плоскостопия являются параметры угловых отклонений I плюсневой кости и 1 -го пальца. На рентгенограммах проводят три прямые линии, соответствующие продольным осям I-II плюсневой кости и основной фаланге 1 -го пальца Таблица 2. Степени поперечного плоскостопия Показатель I степень III степень IVстепень Угол между I-II 10° -12° до 15° до 20° 20°< плюсневыми костями Угол отклонения 15° - 20° до 30° до 40° 40°< 1 -го пальца [1]
• Плоскостопие – деформация, выражающаяся уплощением сводов стопы. Чаще наблюдается уплощение продольного свода (продольное плоскостопие), реже – поперечного (поперечное плоскостопие). Возможно их сочетание. Плоскостопие может быть врожденным и приобретенным. • Степень продольного плоскостопия рентгенометрически устанавливается в зависимости от изменений угла и высоты продольного свода. Таблица 1. Степени продольного плоскостопия Показатель норма I степень II степень III степень Угол продольного 125° - 130° 131° - 140° 141° - 155° Более 155° свода Высота 39 мм 35 – 25 мм 24 – 17 мм менее 17 мм продольного свода • Критериями степени поперечного плоскостопия являются параметры угловых отклонений I плюсневой кости и 1 -го пальца. На рентгенограммах проводят три прямые линии, соответствующие продольным осям I-II плюсневой кости и основной фаланге 1 -го пальца Таблица 2. Степени поперечного плоскостопия Показатель I степень III степень IVстепень Угол между I-II 10° -12° до 15° до 20° 20°< плюсневыми костями Угол отклонения 15° - 20° до 30° до 40° 40°< 1 -го пальца [1]

