Зайцев А.А, Рекомендации по ВП-СПБ-26.02.16.ppt
- Количество слайдов: 59

Рекомендации по ведению больных внебольничной пневмонией в военном стационаре. Ключевые моменты А. Зайцев, д. м. н. главный пульмонолог МО РФ Главный военный клинический госпиталь имени Н. Н. Бурденко
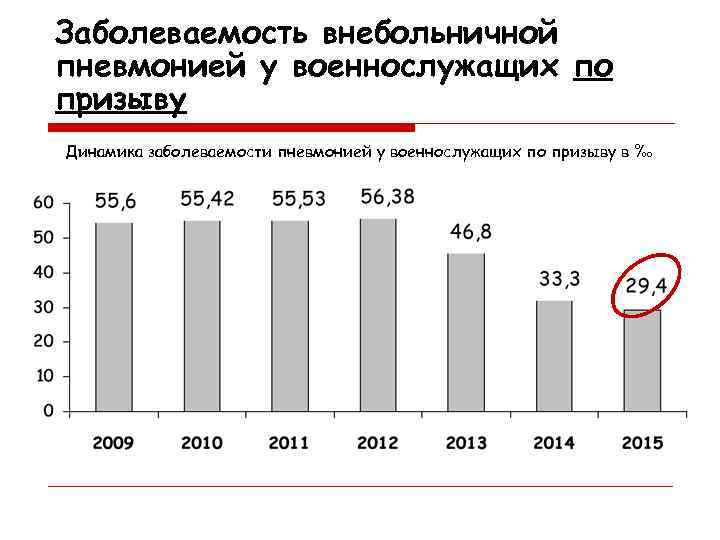
Заболеваемость внебольничной пневмонией у военнослужащих по призыву Динамика заболеваемости пневмонией у военнослужащих по призыву в ‰
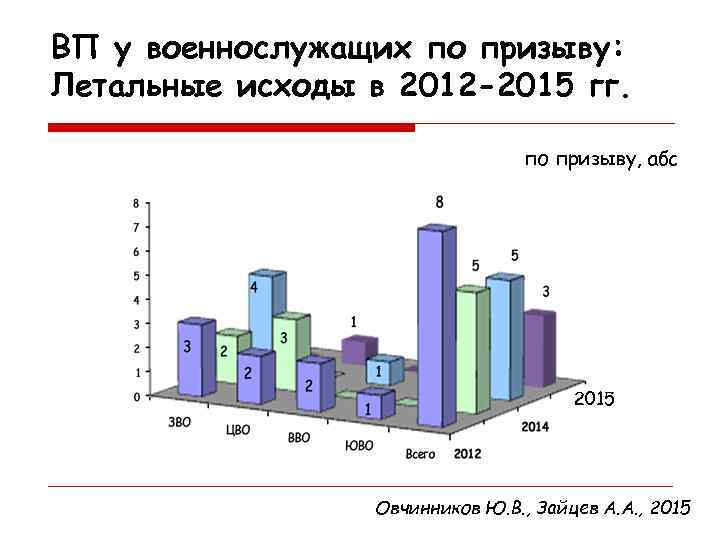
ВП у военнослужащих по призыву: Летальные исходы в 2012 -2015 гг. по призыву, абс 2015 Овчинников Ю. В. , Зайцев А. А. , 2015


Клиническое наблюдение Больной У. , 45 лет (полковник) Болен с 04. 01. 2015 года, когда появились частый кашель с трудноотделяемой мокротой, общая слабость, головная боль. Лечился самостоятельно: цефтриаксон 1 г в сутки, сироп от кашля, циклоферон, ингавирин. За медицинской помощью обратился 09. 01. 16 г. , госпитализирован с диагнозом острый бронхит в пульмонологическое отделение. При рентгенографии ОГК от 08. 01. 2015 г. : легочные поля без очаговых и инфильтративных изменений. Корни структурны, полнокровные, расширены, усиление легочного рисунка в S 9 правого легкого за счет сосудистого компонента. Rg ППН без патологических изменений Назначена комбинированная антибактериальная терапия, симптоматическое лечение.

Клиническое наблюдение Клинический анализ крови от 09. 01. 2016 г. : гемоглобин – 159 г/л, эр – 5, 21 х1012/л, л – 5, 1 х109/л, СОЭ – 20 мм/час, лимфоциты – 12%, моноциты – 9%, п/я – 40%, с/я – 38%. За период нахождения в стационаре общее состояние с отрицательной динамикой в виде отхождения мокроты гнойногеморрагического характера, появления одышки привычной физической нагрузке. На контрольной рентгенограмме ОГК от 11. 01. 16 г. , - двухсторонняя субтотальная инфильтрация легочной ткани. Переведен в ОРИТ. При осмотре 11. 01. 16 состояние тяжелое. Кожные покровы бледные, влажные. Температура тела 37, 6°С. Дыхание самостоятельное, ЧДД 26 -28 в минуту. В легких дыхание жесткое, рассеянные разнокалиберные хрипы с обеих сторон. Пульс 78 в 1 минуту, ритмичный. АД 125/80 мм рт. ст. Sp. O 2 -85%. НВЛ. (VТЕ 370 мл, Fc 28, PEEP 5 мм водн. ст. , Fi. O 2 60%, Sp. O 2 -99%).

Клиническое наблюдение 11. 01. 16 12. 01. 16 Основной: Грипп А(H 1 N 1) pdm 09 (подтвержденный ПЦР от 13. 01. 16 г. ), тяжелое течение, период разгара. Осложнения: Двусторонняя субтотальная (справа в S 2, 3, 4, 5, 8 -10; слева -S 3. 4, 5, 6, 8, 10) вируснобактериальная пневмония тяжелого течения. ОРДС. ОДН III ст. , ИВЛ от 13. 01. 16 г.

Клиническое наблюдение Капитан С. , 40 лет (капитан) Болен с 18. 01. 2015 года, когда появились малопродуктивнй кашель, повышение температуры тела до 39ºС. Лечился самостоятельно: жаропонижающие и противовирусные? препараты без эффекта. За медицинской помощью обратился 21. 01. 16 г. , - направлен на консультацию терапевта, назначены жаропонижающие средства. 22. 01. 2016 в 2. 00 СМП доставлен в госпиталь, госпитализирован с диагнозом острый бронхит в терапевтическое отделение. Назначена антибактериальная (цефтриаксон 2 г/сутки+ азитромицин 500 мг/сутки) и противовирусная (римантадин) терапия, симптоматическое лечение.
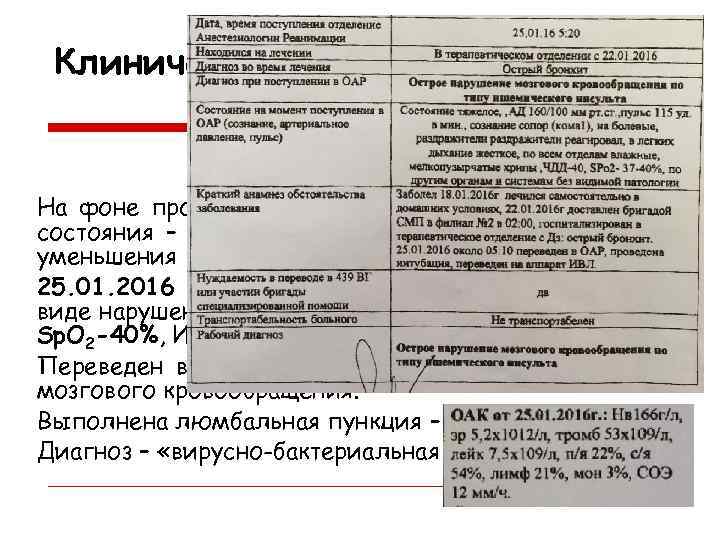
Клиническое наблюдение На фоне проводимой терапии отмечено улучшение состояния – снижение температуры тела до 37, 5°С, уменьшения выраженности одышки. 25. 01. 2016 в 5. 10 – резкое ухудшение состояния в виде нарушения сознания (сопор), переведен в ОРИТ, Sp. O 2 -40%, ИВЛ. Переведен в ОРИТ с диагнозом: Острое нарушение мозгового кровообращения. Выполнена люмбальная пункция – без патологии. Диагноз – «вирусно-бактериальная пневмония…»

Клиническое наблюдение Основной: Грипп (по клиникоэпидемиологическим данным), тяжелое течение, период разгара. Осложнения: Двусторонняя субтотальная пневмония вирусно-бактериальной этиологии, тяжелое течение. ОРДС. Тяжелый сепсис. Полиорганная (почечная, печеночная) недостаточность. ОДН III ст. , ИВЛ.

ВП у военнослужащих. Организационные проблемы оказания помощи § Проблемы с диагностикой заболевания (утяжеление состояния больных поступающих, как-правило, в инфекционные отделения ВЛУ). Отсутствие настороженности при ведении больных с гриппозной инфекцией § Недооценка тяжести состояния и прогноза больных ВП § При поступлении больных на этап стационарного лечения с предварительным диагнозом ОРВИ (в вечернее время, выходные и праздничные дни) РЕНТГЕНОГРАФИЯ ОРГАНОВ ГРУДНОЙ КЛЕТКИ - не проводится; оценивается врачом дежурной смены, но не рентгенологом; § ПУЛЬСОКСИМЕТРИЯ на этапе приемных отделений ВЛУ не проводится

Особенности клинического течения гриппа А/H 1/N 1 § § § Высокий риск формирования синдрома острого повреждения лёгких, сопровождающегося дыхательной недостаточностью, рефрактерной к традиционным методам респираторной поддержки Сочетание ОПЛ с шоком и острой почечной недостаточностью, тромбоцитопенией Лейкопения с выраженным сдвигом «влево» лейкоцитарной формулы
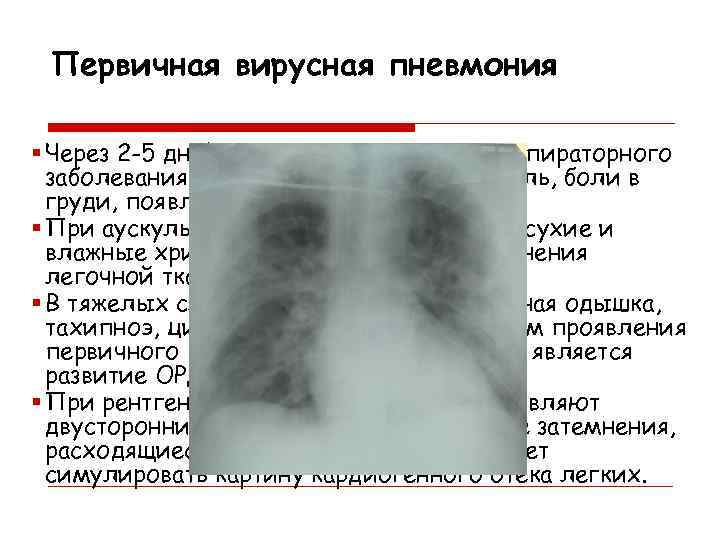
Первичная вирусная пневмония § Через 2 -5 дней после начала острого респираторного заболевания внезапно усиливаются кашель, боли в груди, появляется одышка. § При аускультации легких выслушивают сухие и влажные хрипы, однако, признаки уплотнения легочной ткани зачастую отсутствуют. § В тяжелых случаях появляются выраженная одышка, тахипноэ, цианоз, кровохарканье. Апогеем проявления первичного вирусного поражения легких является развитие ОРДС. § При рентгенографии грудной клетки выявляют двусторонние сливные инфильтративные затемнения, расходящиеся от корней легких, что может симулировать картину кардиогенного отека легких.
Вирусно-бактериальная пневмония (вторичная пневмония) § § Появление фебрильной лихорадки, продуктивного кашля, одышки и пр. на фоне некоторого улучшения общего самочувствия через 4– 5 дней от начала заболевания (иногда спустя 1– 2 недели). При обследовании - признаки уплотнения легочной ткани, влажные хрипы или крепитация. Рентгенографическая картина - комбинация диффузных инфильтратов с очагами фокальной консолидации. Наиболее частыми возбудителями вторичной бактериальной пневмонии являются Staphylococcus aureus, Streptococcus pneumoniae и Haemophilis influenzae.

Грипп. Критерии прогрессирования заболевания § нарастание температуры тела или сохранение высокой лихорадки более 3 дней, § появление одышки в покое или при физической нагрузке, § цианоз, § кровянистая или окрашенная кровью мокрота, § боли в груди при дыхании и кашле, § артериальная гипотония, § изменение психического статуса.

ВП: кого лечить в коечном отделении, в ОРИТ? Критерии тяжелого течения ВП SMART-COP / SMRT-CO

Ранняя и поздняя госпитализация больных ВП в ОИТ… Ранняя госпитализация Кумулятивная выживаемость в ОИТ (< 2 сут) Поздняя госпитализация в ОИТ (≥ 2 сут) Время ( 30 сут) Кумулятивная выживаемость кумулятивная 30 -дневная выживаемость Госпитализация в ОИТ минуя ПО Ранняя госпитализация в ОИТ (≤ 24 ч) Поздняя госпитализация в ОИТ (2 - 4 сут) Поздняя госпитализация в ОИТ (5 - 9 сут) Время (30 сут) MI Rastrepo, et al. Chest 2010; 137: 552 -557

Критерии ВП тяжелого течения Клинические критерии 1 Лабораторные показатели 1 Острая дыхательная Лейкопения (< 4 х 109/л) недостаточность: Гипоксемия: - Частота дыхания > 30 в мин - PO 2 < 60 мм рт. ст. - Sa. O 2 <90% Гемоглобин < 100 г/л Гипотензия Гематокрит <30% - систолическое АД < 90 мм рт. Острая почечная ст. недостаточность (креатинин - диастолическое АД < 60 мм рт. крови > 176, 7 мкмоль/л, ст. азот мочевины > 7, 0 Двух- или многодолевое ммоль/л) поражение легких Нарушение сознания наличии хотя бы одного 1 При Внелегочный очаг инфекции расценивается как критерия ВП (менингит, перикардит и др. ) тяжелая Анурия Рекомендации РРО и МАКМАХ, 2010

Шкалы SMART-COP и SMRT-CO Показатель Балл Систолическое артериальное давление < 90 мм 2 Mультилобарная инфильтрация 1 Aльбумин < 3, 5 u/l* 1 ≤ 50 лет ≥ 25/min 0 Очень низкий риск § >50 лет ≥ 30/min 1 Баллы Потребность в респираторной поддержке и Respiratory rateвазопрессорах (частота дыхания) § 1 Низкий риск (1 из 20) Tахикардия ≥ 125/min 1 Confusion (нарушения сознания) 1 2 Средний риск (1 из 10) 3 Высокий риск (1 из 6) Oксигенация >4 Высокий риск (1 < 3) § ≤ 50 лет Sa. O 2 < 94%; > 50 лет Sa. Oиз 90% 2 § ≤ 50 лет Ра. O 2 < 70%; > 50 лет Pa. O 2 < 60% или 2 p. H < 7, 35* Примечание: * - параметры, отсутствующие в шкале SMRT-CO Charles P. , et al. , 2008

Дизайн исследования § Место проведения исследования – 1586 военный клинический госпиталь г. Подольск § Время проведения – декабрь 2012 – май 2013 года § Размер выборки – 274 пациентов из числа военнослужащих по призыву; средний возраст 19, 9 ± 0, 1 лет.

Сравнение ROC-кривых для прогнозирования необходимости госпитализации в ОРИТ n-274 Зайцев А. , Овчинников Ю. , Кондратьева Т. , 2014

Пороговые значения (баллы) для SMRT-CO Баллы ≥ 0 (0 баллов) >0 (1 балл) >1 (2 балла) >2 (3 балла) >3 (4 балла) >4 (5 баллов) >5 (6 баллов) Чувстви тельность 95% ДИ Специ фично сть 95% ДИ ПЦПР 95% ДИ 100, 00 89, 7 100, 0 - 1, 5 12, 4 8, 7 - 16, 9 97, 06 84, 7 - 99, 9 76, 67 70, 8 - 81, 9 37, 1 88, 24 72, 5 - 96, 7 92, 08 87, 9 - 95, 2 85, 29 68, 9 - 95, 0 100, 00 47, 06 ПЦОР 95% ДИ 27, 1 48, 0 99, 5 97, 0 - 100 61, 2 46, 2 -74, 8 98, 2 98, 5 - 100, 0 88, 1 -100 98, 0 29, 8 - 64, 9 100, 00 98, 5 - 100, 0 79, 4 - 100 93, 0 26, 47 12, 9 - 44, 4 100, 00 98, 5 - 100, 0 66, 4 - 100 90, 6 86, 493, 8 2, 94 0, 07 - 15, 3 100, 00 98, 5 - 100, 0 2, 5 - 100 87, 9 83, 4 -91, 5 95, 599, 5 95, 399, 3 89, 295, 8 >6 0, 00 0, 0 - 10, 3 87, 6 83, 1 Оптимальное пороговое 100, 00 98, 5 - 100 определения потребности в значение для госпитализации в ОРИТ - 3 балла

Комплексный подход к оценке тяжести и прогноза ВП §ЧДД Да ОРИТ более 30 в минуту; §Sa. O 2< 90%, PO 2 < 60 мм рт. ст. ; §систол. АД<90 мм рт. ст. , диастол. АД<60 мм рт. ст. §двух- или многодолевое поражение; §нарушение сознания; Пульсоксиметрия в условиях §внелегочный очаг инфекции; приемного отделения и §лейкопения (< 4 × 109/л); внедрение шкалы SMART-COP §ОПН - анурия, креатинин крови > 176, 7 или SMRT-CО (в зависимости мкмоль/л, азот мочевины > 7, 0 ммоль/л от диагностических * - Пневмония расценивается как тяжелая при наличии хотя бы возможностей) в одного критерия практическую деятельность должно быть реализовано во всех военных стационарах… + § SMRT-CO ≥ 3 баллов Да Нет Интенсивный мониторинг и лечение Критерии тяжелой* пневмонии: Критерии клинической стабильности температура ≤ 37. 8°C ЧСС ≤ 100 в мин ЧД ≤ 22/min систол АД ≥ 90 мм рт. ст. Sa. O 2 ≥ 90% нормальный уровень сознания снижение уровня CRP или PCT Да Лечение в палатном отделении



Рекомендуемый обьем диагностических исследований при тяжелой ВП в ОРИТ § Обзорная рентгенография органов грудной полости в передней прямой и боковой проекциях. При наличии диагностических возможностей компьютерная томография. § Пульсоксиметрия, а при Sр. O 2 < 90% - исследование газов артериальной крови (PO 2, PCO 2, p. H, бикарбонаты). § Развернутый общий анализ крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы. § Биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин) и определение миоглобина, КФК (креатинфосфокиназа) при подозрении на гриппозную этиологию пневмонии.

Рекомендуемый обьем диагностических исследований при тяжелой ВП в ОРИТ § Исследование биомаркеров воспалительного ответа – СРБ и § § § ПКТ, пресепсин. ЭКГ в стандартных отведениях. Культуральное исследование двух образцов венозной крови. Бактериологическое исследование респираторного образца мокрота или трахеальный аспират (у пациентов, находящихся на ИВЛ). Экспресс-тесты по выявлению пневмококковой и легионеллезной антигенурии. Исследование респираторного образца (мокрота, мазок из носоглотки и задней стенки глотки) на грипп методом полимеразной цепной реакции (ПЦР) во время эпидемии в регионе, наличии клинических и/или эпидемиологических данных, свидетельствующих о вероятном инфицировании вирусом гриппа.

Ведение больных ВП в ОРИТ (пациенты без факторов риска P. aeruginosa и аспирации) Препараты выбора Отделение интенсивной терапии Амокси-/клавуланат Ампициллин/сульбактам Цефтаролин Цефотаксим Цефтриаксон Цефепим Эртрапенем или + кларитромицин, азитромицин в/в Новый ФХ + цефалоспорин III поколения или Новый ФХ + линезолид, ванкомицин Указания по диагностике и лечению ВП у военнослужащих, 2016;

Факторы риска неблагоприятного исхода ВП § § § § Преклонный возраст пациента S. pneumoniae- и Legionella spp. -инфекции Тяжелое течение пневмонии Нарушения азотовыделительной функции почек Наличие ряда сопутствующих заболеваний Низкие значения Pa. O 2/Fi. O 2 Низкий индекс масса тела Гипоальбуминемия Частые повторные госпитализации р. Н < 7, 26 Курение Ожирение Fine M. , Auble T. , Yealy D. , et al. , N Engl J Med Алкоголизм 1997; 336 (4): 243– 50. Kothe et al. Eur Resp J 2008; 32: 139. Metlay J. P. , Fine M. J. 2003; 138: 109 -18.

Оптимизация исходов при ВП Факторы* ОШ (95% ДИ) Введение гриппозной вакцины 0, 3 (0, 2 – 0, 6) Заболевания печени 2, 0 (1, 1 – 3, 5) Плевральный выпот 2, 7 (1, 8 – 4, 2) Мультилобарная инфильтрация 2, 1 (1, 4 – 2, 9) Деструкция легочной ткани 4, 1 (1, 3 – 13, 5) Применение фторхинолонов 0, 5 (0, 3 – 0, 9) Факторы риска по Fine (PSI) 1, 3 (1. 1 – 1, 5) Лейкопения 3, 7 (1, 1 – 1, 5) Гипонатриемия 1, 6 (1, 1 – 2, 4) * - факторы риска терапевтической неудачи Menendez R. , Torres A. , Zalacain R. , et al. Thorax 2004; 59: 960 -5.

Анализ неэффективности различных режимов терапии ВП (1424 пациента с факторами риска) Неэффективность терапии, % Ранняя неэффективность, % 16 12 14, 8 9, 8 14 7, 2 «Респираторные» фторхинолоны* 10, 4 5, 6 Другие схемы 20, 2 13, 9 Антибиотик Цефалоспорины III поколения + макролиды Защищенные пенициллины Летальность при терапевтической неудаче – 25% (vs. 2%) Menendez R. , Torres A. , Rodriguez de Castro F. , et al. Clin Infect Dis 2004; 39: 1783 -90.

Оптимизация исходов ВП Проспективное обсервационное исследование - > 3043 пациентов с факторами риска «Монотерапия левофлоксацином госпитализированных больных ВП снижает риск поздней летальности (> 5 дней) в стационаре» Marrie T. , Wu L. Chest. 2005; 127(4): 1260 -70.

Оптимизация исходов ВП Левофлоксацин vs антибиотики сравнения Цефуроксим + азитромицин vs антибиотики сравнения ОШ* 0. 46 (Р <. 001) 0, 68 (Р =. 314) * вероятность летального исхода в стационаре Marrie T. , Wu L. Chest. 2005; 127(4): 1260 -70.

Левофлоксацин (Таваник®) в лечении госпитализированных больных ВП LEVO vs СFN + CLA: ↓ развитие ОДН (Р =0. 02) ↓ обострение сопутствующих заболеваний (Р =0. 038) - левофлоксацин Госпитальная летальность Р = 0. 024 - цефтриаксон + 12% кларитромицин 6% n - 259 ОШ – 0, 39 (95% ДИ, 0, 17 -0, 87) n - 209 Querol-Ribelles et al. , Int J Antimicrob Agents. 2005 Jan; 25(1): 75 -83.

Длительность в/в терапии (дни) Левофлоксацин (Таваник®) в лечении госпитализированных больных ВП 5, 1 4, 5 n - 132 левофлоксацин (500 мг в/в – внутрь) - цефтриаксон (1 -2 г в/в) + эритромицин (0, 5 -1 г 4 р/с в/в) - ко-амоксиклав (875 мг 2 р/с внутрь) + кларитромицин (0, 5 г 2 р/с внутрь) - n - 100 Критерии прекращения в/в терапии: а) отсутствие бактериемии; б) способность Принимать пищу; в) T ≤ 38, 0 ◦С; г) ЧД ≤ 24/мин; д) ЧСС≤ 100/мин ( «в» , «г» , «д» критерии «удерживаются» последние 16 ч) Fogarty C, Siami G, Kohler R, et al. Clin Infect Dis 2004; 38(Suppl 1): 16 -23

Левофлоксацин (Таваник®) в лечении больных тяжелой ВП (в ОРИТ)* Р > 0. 5 79, 5% Клиническая эффективность 79, 1% левофлоксацин (500 мг 2 р/с) - цефотаксим (1, 0 г 3 р/с) + офлоксацин (200 мг 2 р/с) ln - 196 ln - 202 * исключались больные с септическим шоком Leroy O, Saux P, Bédos JP, Caulin E. Chest 2005, 128: 172 -183.

Оптимизация исходов при ВП Vardakas K. , Siempos I. , Grammatikos A. , et al. CMAJ 2008; 179 (12): 1269 -77.

Staphylococcus aureus – актуальный возбудитель тяжелой ВП § Рост числа ВП, вызванных S. aureus в последние годы § Частота встречаемости повышается во время эпидемии гриппа, у пациентов с факторами риска (инвазивные процедуры, недавняя госпитализация, проживание в домах престарелых) § Частота стафилококковых инфекций чрезвычайно высока в организованных коллективах (военнослужащие) Moran G. , et al. , 2012; Rice. T. , et al. , 2012; Wunderink R. , 2013, Зайцев А. , 2014

Бактериальная инфекция у больных с гриппом А/H 1 N 1 77 больных, умерших от гриппа А/H 1 N 1 Исследования: гистопатология, иммунногистохимия, молекулярные методы Бактериальная инфекция S. pneumoniae S. aureus S. pyogenes Streptococcus mitis H. influenzae Несколько патогенов 22 10 7 6 2 1 4 Louie et al. , 2009

Больной Ф.

Больной Ф.

Больной В.

Больной Д.


Антимикробная терапия тяжелой ВП. Ключевые моменты § У пациентов с ВП на фоне гриппа препараты выбора - ингибиторозащищенные аминопенициллины, цефтаролин (антистафилококковая активность) § При наличии факторов риска инфицирования полирезистентными штаммами пневмококка, предпочтение следует отдавать цефтаролину Рекомендации РРО и МАКМАХ, 2014

Опыт использования цефтаролина в лечении внебольничной пневмонии (n = 23) Показатель Клиническая эффективность, абс. (%) Значения 21 (90, 3%) Длительность терапии, сутки 7, 5 ± 2, 4 Сроки «рентгенологического выздоровления» , сутки 12, 4 ± 2, 6 Длительность госпитализации, сутки 18, 2 ± 3, 7 Балахнов Д. , Лемешко П. , Костовский П. , с соавт. , 2014

Наблюдательное проспективное исследование эффективности и безопасности АБТ – цефтаролин + макролид vs. «реальная практика» у больных с ВП тяжелого течения % l 100 l 90, 4 l 80 n = 103 l 52. 9 l 60 1 группа (цефтаролин) – 52 пациента с ТВП 2 группа (реальная практика) – 51 больной с ТВП Средний возраст – 22 ± 5, 1 года l 40 l 20 l 0 l. Цефтаролин l. Реальная практика Зайцев А. , Макаревич А. , Смирнов А. , Кондратьева Т. , неопубликованные данные

Наблюдательное проспективное исследование эффективности и безопасности АБТ – цефтаролин + макролид vs. «реальная практика» у больных с ВП тяжелого течения Цефтаролин n- 52 Клиническая эффективность, % Нежелательные явления, % Длительность терапии, сут Сроки нахождения в ОРИТ, сут Сроки рентгенологического выздоровления, сут Длительность госпитализации, сут Реальная практика n-51 90, 4 52, 9 28, 8 9, 8 ± 3, 1 37, 3 10, 9 ± 1, 9 2, 7 ± 1, 3 3, 1 ± 2, 9 14, 5 ± 4, 3 15, 7 ± 4, 6 20, 3 ± 8, 2 21, 1 ± 7, 9 Зайцев А. , Макаревич А. , Смирнов А. , Кондратьева Т. , неопубликованные данные

Клинико-экономический анализ применения цефтаролина при ВП пневмококковой этиологии § Стартовая терапия Цефтаролином в Анализ проспективных дозе 600 мг каждые 24 ч является рандомизированных клинических более экономически целесообразной с позиции исследований - FOCUS 1 си FOCUS 2 общества в сравнении (критерий эффективности сравниваемых режимов использованием стартовой терапии Цефтриаксоном в дозе 1 г / 2 г АБТ - частота достижения раннего каждые 24 ч в связи с меньшими положительного клинического ответа в группе суммарными затратами (на 11720, 13 руб. / улучшение на 3 -5 сутки терапии) лечения т. е. 14362, 91 руб. соответственно) § при превосходящей клинической эффективности Оценка эффективности затрат - построение аналитической модели «дерева решений» Белькова Ю. А. , Рачина С. А. , Козлов Р. С. , 2014

Ведение больных ВП в ОРИТ § § В дополнение к антимикробной терапии у пациентов с клиническими симптомами, предполагающими инфицирование вирусами гриппа, рекомендуется эмпирическое назначение ингибиторов нейраминидазы (осельтамивир, занамивир). Противовирусные препараты назначаются эмпирически всем пациентам с тяжелой ВП в период сезонного подъема заболеваемости гриппом в регионе (терапию можно отменить в случае отрицательного результата исследования респираторных образцов на грипп методом ПЦР).

Индикаторы качества медицинской помощи в военно-лечебных организациях § Выполнение рентгенографии при наличии клинических признаков ВП при поступлении в приемное отделение § Проведение пульсоксиметрии пациенту с ВП в приемном отделении при поступлении § Балльная оценка по шкале SMART-COP / SMRT-CО § Бактериологическое исследование мокроты у пациентов с тяжелой ВП § Бактериологическое исследование крови у пациентов с тяжелой ВП § Введение первой дозы антибиотика в течение одного часа при постановке диагноза тяжелой ВП, в течение 4 -х часов при нетяжелой ВП § Соответствие стартового режима АБТ указаниям…, национальным рекомендациям § Применение респираторной поддержки при Sa. O 2 < 88% или Pa. O 2 < 55 мм рт. ст. (при дыхании атмосферным воздухом)

Эвакуация больных тяжелой ВП § § Решение о необходимости в проведении авиамедицинской эвакуации принимается консилиумом врачебного состава учреждения, где находится пациент, с последующим докладом В случаях, когда оказание специализированной главному специалисту МО РФ по профилю. Главный специалист помощи в полном объеме больному с тяжелым МО РФ принимает решение о возможной дополнительной течением ВП в стационаре не представляется консультации специалистов, необходимости взаимодействия с возможным следует осуществить определяет другими главными специалистами МО РФ, перевод состав и (медицинскую эвакуацию) пациента в специализацию бригады авиамедицинской эвакуации. специализированную ВМО Медицинскую эвакуацию осуществляют на специально оборудованных транспортных средствах (реанимобиль, самолет и/или вертолет) в сопровождении анестезиологореанимационной бригады. В ходе выполнения эвакуации сотрудники эвакуационной бригады проводят мероприятия интенсивной терапии, выполняют действия по восстановлению проходимости дыхательных путей, обеспечивают проведение искусственной вентиляции легких, осуществляют мониторинг состояния пациента. Указания по лечению ВП в ВЛУ МО РФ, 2015

ЭКМО В 2014 г. медицинской службой ВС РФ закуплено 5 аппаратов экстракорпоральной мембранной оксигенации, в 2015 -4 шт. Эвакуация с использованием ЭКМО авиационным транспортом из госпиталя (г. Ростов) в ВМед. А им. Кирова 15. 01. 15 г. - ряд. Кузнецов В. Н.

Эвакуация больных тяжелой ВП § § Решение о необходимости в проведении авиамедицинской эвакуации принимается консилиумом врачебного состава учреждения, где находится пациент, с последующим докладом В случаях, когда оказание специализированной главному специалисту МО РФ по профилю. Главный специалист помощи в полном объеме больному с тяжелым МО РФ принимает решение о возможной дополнительной течением ВП в стационаре не представляется консультации специалистов, необходимости взаимодействия с возможным следует осуществить определяет другими главными специалистами МО РФ, перевод состав и (медицинскую эвакуацию) пациента в специализацию бригады авиамедицинской эвакуации. специализированную ВМО Медицинскую эвакуацию осуществляют на специально оборудованных транспортных средствах (реанимобиль, самолет и/или вертолет) в сопровождении анестезиологореанимационной бригады. В ходе выполнения эвакуации сотрудники эвакуационной бригады проводят мероприятия интенсивной терапии, выполняют действия по восстановлению проходимости дыхательных путей, обеспечивают проведение искусственной вентиляции легких, осуществляют мониторинг состояния пациента. Указания по лечению ВП в ВЛУ МО РФ, 2015

Медицинские транспортные модули Модуль медицинский вертолетный (ММВ) 2014 г. – 6 шт. 2015 г. – 10 шт Модули медицинские самолетные (ММС) 2014 г. – 5 шт. 2015 г. – 5 шт. К 2020 г. – 10 шт.

Фотографии представлены: Стец В. , Колобаева Е.

Фотографии представлены: Стец В. , Колобаева Е.

Эвакуация тяжелобольных военнослужащих в центральные лечебные учреждения в 2014 -2015 г. l Североморск • Санкт-Петербург Калининград Ярославль Москва Переводы в 2014 -15 гг. больных терапевтического профиля, в том числе с пневмонией Чита Самара Ростов-на-Дону в ГВКГ им. Н. Н. Бурденко - 19 в/сл в ВМА им. Кирова – 6 в/сл в 3 ЦВКГ им. А. А. Вишневского - 2

Благодарю за внимание!
Зайцев А.А, Рекомендации по ВП-СПБ-26.02.16.ppt