СЛЦР_2013.ppt
- Количество слайдов: 66
 Рекомендації - 2010 Європейської ради реанімації та американської асоціації серця “All you need is flow !” ( «Все, що тобі потрібно, - течія!» ) Kjetil Sunde, Resuscitation 81, 2010 (4) 371 -372
Рекомендації - 2010 Європейської ради реанімації та американської асоціації серця “All you need is flow !” ( «Все, що тобі потрібно, - течія!» ) Kjetil Sunde, Resuscitation 81, 2010 (4) 371 -372
 РКС – це смерть, що настає протягом 1 год після появи перших симптомів захворювання або погіршення стану хворого на тлі стабільного хронічного перебігу захворювання Серед усіх причин смерті 13 % складає раптова смерть, в структурі якої 88% займає раптова кардіальна смерть (РКС).
РКС – це смерть, що настає протягом 1 год після появи перших симптомів захворювання або погіршення стану хворого на тлі стабільного хронічного перебігу захворювання Серед усіх причин смерті 13 % складає раптова смерть, в структурі якої 88% займає раптова кардіальна смерть (РКС).
 СТАТИСТИКА РАПТОВОЇ НЕПЕРЕДБАЧУВАНОЇ СМЕРТІ • Близько чверті всіх смертей не пов’язані з невиліковними захворюваннями чи незворотніми деструктивними змінами в мозку людини; • В США щорічно реєструється 400 000, а в країнах Європи 700 000 випадків раптової смерті, причому відновлення спонтанного кровообігу вдається досягнути в 40 -60% випадків; • 60 -70% зупинок кровообігу відбувається в позалікарняних умовах, з них 33% хворих виживає до моменту евакуації їх в стаціонар.
СТАТИСТИКА РАПТОВОЇ НЕПЕРЕДБАЧУВАНОЇ СМЕРТІ • Близько чверті всіх смертей не пов’язані з невиліковними захворюваннями чи незворотніми деструктивними змінами в мозку людини; • В США щорічно реєструється 400 000, а в країнах Європи 700 000 випадків раптової смерті, причому відновлення спонтанного кровообігу вдається досягнути в 40 -60% випадків; • 60 -70% зупинок кровообігу відбувається в позалікарняних умовах, з них 33% хворих виживає до моменту евакуації їх в стаціонар.
 Цікаві факти ! § Рівень успішних заходів СЛР в умовах стаціонару складає 15 -20%. § Відсоток пацієнтів, в котрих була констатована зупинка кровообігу в позалікарняних умовах і успішно виписані з стаціонару, складає 19%. § З них тільки половина залишились більшменш повноцінними, а без неврологічного дефіциту – тільки кожний десятий. § Таким чином, ефективність реанімаційних заходів в повному об’ємі складає біля 1%
Цікаві факти ! § Рівень успішних заходів СЛР в умовах стаціонару складає 15 -20%. § Відсоток пацієнтів, в котрих була констатована зупинка кровообігу в позалікарняних умовах і успішно виписані з стаціонару, складає 19%. § З них тільки половина залишились більшменш повноцінними, а без неврологічного дефіциту – тільки кожний десятий. § Таким чином, ефективність реанімаційних заходів в повному об’ємі складає біля 1%
 2010 • Рекомендації АНА по СЛР і невідкладній допомозі при ССЗ грунтуються на поглибленому вивченні літератури по реанімації та досвіді 356 ведучих спеціалістів по реанімації з 29 країн, які на протязі 36 місяців аналізували і обговорювали опубліковані матеріали з виробленням рекомендацій по лікуванню ССЗ.
2010 • Рекомендації АНА по СЛР і невідкладній допомозі при ССЗ грунтуються на поглибленому вивченні літератури по реанімації та досвіді 356 ведучих спеціалістів по реанімації з 29 країн, які на протязі 36 місяців аналізували і обговорювали опубліковані матеріали з виробленням рекомендацій по лікуванню ССЗ.
 Необхідність нових рекомендацій • 1. Якість виконання компресій грудної клітки вимагає покращення , не дивлячись на те, що введення рекомендацій 2005 року привело до покращення якості СЛР і підвищеного рівня виживаємості.
Необхідність нових рекомендацій • 1. Якість виконання компресій грудної клітки вимагає покращення , не дивлячись на те, що введення рекомендацій 2005 року привело до покращення якості СЛР і підвищеного рівня виживаємості.
 Необхідність нових рекомендацій • 2. Рівень виживаємості при зупинці серця поза медичним закладом може суттєво змінюватись в залежності від служби, яка надає невідкладну допомогу. • 3. Більшість постраждалих від раптової зупинки серця поза медичним закладом не отримують допомоги ( СЛР) від випадкових свідків.
Необхідність нових рекомендацій • 2. Рівень виживаємості при зупинці серця поза медичним закладом може суттєво змінюватись в залежності від служби, яка надає невідкладну допомогу. • 3. Більшість постраждалих від раптової зупинки серця поза медичним закладом не отримують допомоги ( СЛР) від випадкових свідків.
 Розпізнавання зупинки кровообігу • Відсутність свідомості • Відсутність дихання/неправильне дихання (гаспінг – “риб’яче” дихання слід розглядати як ознаку зупинки кровообігу) • Пульс не визначається на протязі 10 с. В залежності від віку дитини пульс можна перевіряти на сонній артерії (діти), плечовій (немовлята) або стегновій (діти та немовлята). • Рішення про початок СЛР повинно бути прийняте в часі не довшому ніж 10 секунд.
Розпізнавання зупинки кровообігу • Відсутність свідомості • Відсутність дихання/неправильне дихання (гаспінг – “риб’яче” дихання слід розглядати як ознаку зупинки кровообігу) • Пульс не визначається на протязі 10 с. В залежності від віку дитини пульс можна перевіряти на сонній артерії (діти), плечовій (немовлята) або стегновій (діти та немовлята). • Рішення про початок СЛР повинно бути прийняте в часі не довшому ніж 10 секунд.
 МЕХАНІЗМ РКС: фібриляція шлуночків, асистолія, електромеханічна дисоціація (вказується за можливості); З відновленням серцевої діяльності Незворотна зупинка серцялетальний кінець
МЕХАНІЗМ РКС: фібриляція шлуночків, асистолія, електромеханічна дисоціація (вказується за можливості); З відновленням серцевої діяльності Незворотна зупинка серцялетальний кінець
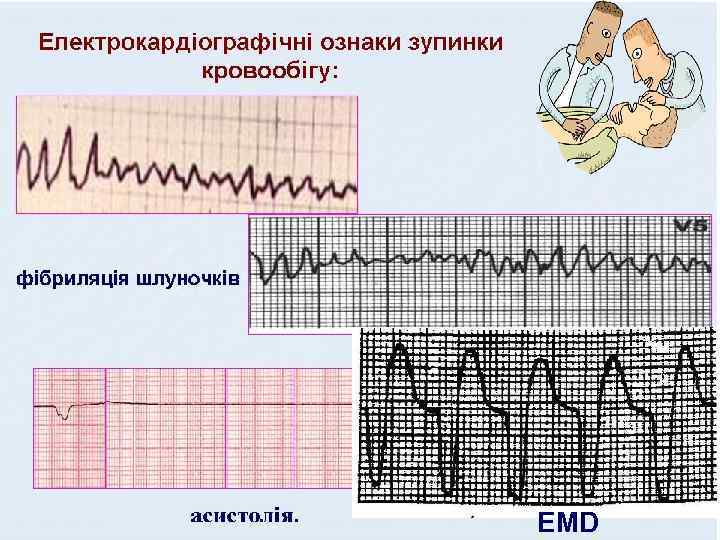 EMD
EMD
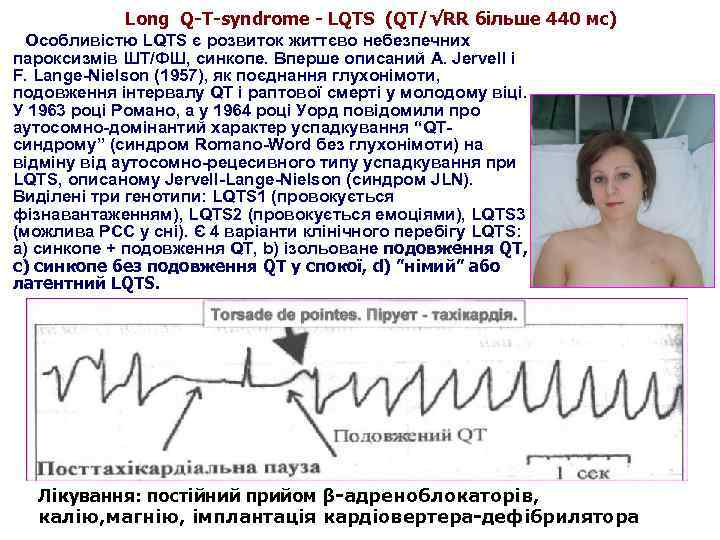 Long Q-T-syndrome - LQTS (QT/√RR більше 440 мс) Особливістю LQTS є розвиток життєво небезпечних пароксизмів ШТ/ФШ, синкопе. Вперше описаний A. Jervell і F. Lange-Nielson (1957), як поєднання глухонімоти, подовження інтервалу QT і раптової смерті у молодому віці. У 1963 році Романо, а у 1964 році Уорд повідомили про аутосомно-домінантий характер успадкування “QTсиндрому” (синдром Romano-Word без глухонімоти) на відміну від аутосомно-рецесивного типу успадкування при LQTS, описаному Jervell-Lange-Nielson (синдром JLN). Виділені три генотипи: LQTS 1 (провокується фізнавантаженням), LQTS 2 (провокується емоціями), LQTS 3 (можлива РСС у сні). Є 4 варіанти клінічного перебігу LQTS: а) синкопе + подовження QT, b) ізольоване подовження QT, с) синкопе без подовження QT у спокої, d) ”німий” або латентний LQTS. Лікування: постійний прийом β-адреноблокаторів, калію, магнію, імплантація кардіовертера-дефібрилятора
Long Q-T-syndrome - LQTS (QT/√RR більше 440 мс) Особливістю LQTS є розвиток життєво небезпечних пароксизмів ШТ/ФШ, синкопе. Вперше описаний A. Jervell і F. Lange-Nielson (1957), як поєднання глухонімоти, подовження інтервалу QT і раптової смерті у молодому віці. У 1963 році Романо, а у 1964 році Уорд повідомили про аутосомно-домінантий характер успадкування “QTсиндрому” (синдром Romano-Word без глухонімоти) на відміну від аутосомно-рецесивного типу успадкування при LQTS, описаному Jervell-Lange-Nielson (синдром JLN). Виділені три генотипи: LQTS 1 (провокується фізнавантаженням), LQTS 2 (провокується емоціями), LQTS 3 (можлива РСС у сні). Є 4 варіанти клінічного перебігу LQTS: а) синкопе + подовження QT, b) ізольоване подовження QT, с) синкопе без подовження QT у спокої, d) ”німий” або латентний LQTS. Лікування: постійний прийом β-адреноблокаторів, калію, магнію, імплантація кардіовертера-дефібрилятора
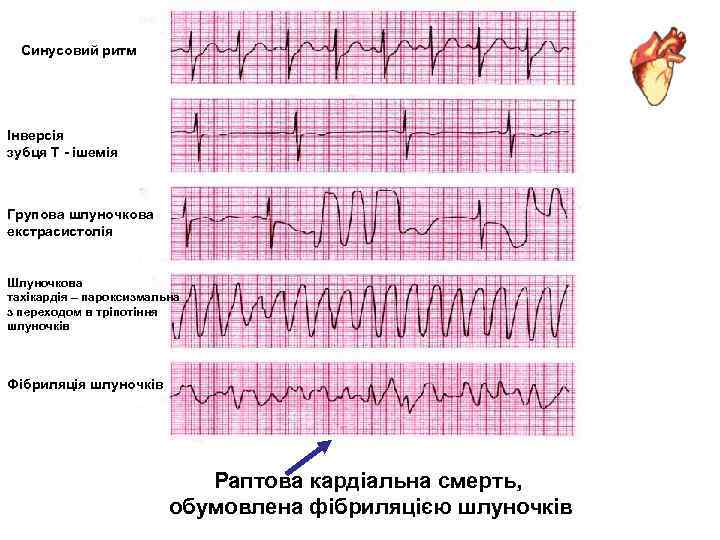 Синусовий ритм Інверсія зубця Т - ішемія Групова шлуночкова екстрасистолія Шлуночкова тахікардія – пароксизмальна з переходом в тріпотіння шлуночків Фібриляція шлуночків Раптова кардіальна смерть, обумовлена фібриляцією шлуночків
Синусовий ритм Інверсія зубця Т - ішемія Групова шлуночкова екстрасистолія Шлуночкова тахікардія – пароксизмальна з переходом в тріпотіння шлуночків Фібриляція шлуночків Раптова кардіальна смерть, обумовлена фібриляцією шлуночків
 Універсальний алгоритм • Не реагує? Дихання відсутнє або поодинокі вдихи (Гаспінг-дихання) • Покликати на допомогу • СЛР 30: 2, накласти електроди монітора/дефібрилятора, оцінити ритм • Якщо ФШ/безпульсова ШТ – 1 розряд – продовжити СЛР впродовж 2 хв. , оцінити ритм. Якщо наявний ритм, що не підлягає дефібриляції (ЕМД/асистолія) – продовжити СЛР протягом 2 хв. , оцінити ритм
Універсальний алгоритм • Не реагує? Дихання відсутнє або поодинокі вдихи (Гаспінг-дихання) • Покликати на допомогу • СЛР 30: 2, накласти електроди монітора/дефібрилятора, оцінити ритм • Якщо ФШ/безпульсова ШТ – 1 розряд – продовжити СЛР впродовж 2 хв. , оцінити ритм. Якщо наявний ритм, що не підлягає дефібриляції (ЕМД/асистолія) – продовжити СЛР протягом 2 хв. , оцінити ритм
 Послідовність CAB ! • Частота компресій у всіх вікових групах – не менше 100 за 1 хв. • Глибина компресій У дорослих – 5 -6 см У дітей близько 5 см (не менше 1/3 від передньозаднього розміру (діаметра) грудної клітки У грудних дітей близько 4 см (не менше 1/3 від передньо-заднього розміру (діаметра) грудної клітки Після виконання 30 компресій – відновити прохідність дихальних шляхів та зробити 2 вдохи. У заінтубованого пацієнта – 1 вдох кожні 6 -8 с (8 -10 вдохів за хв. асинхронно з компресіями, 1 с. на вдох
Послідовність CAB ! • Частота компресій у всіх вікових групах – не менше 100 за 1 хв. • Глибина компресій У дорослих – 5 -6 см У дітей близько 5 см (не менше 1/3 від передньозаднього розміру (діаметра) грудної клітки У грудних дітей близько 4 см (не менше 1/3 від передньо-заднього розміру (діаметра) грудної клітки Після виконання 30 компресій – відновити прохідність дихальних шляхів та зробити 2 вдохи. У заінтубованого пацієнта – 1 вдох кожні 6 -8 с (8 -10 вдохів за хв. асинхронно з компресіями, 1 с. на вдох
 Зауваження • Прекардіальний удар може бути показаний при підтвердженій шлуночковій тахікардії без пульсу, якщо дефібрилятор не готовий або відсутній. • Не рекомендується рутинно використовувати прийом Селліка під час проведення СЛР (якщо цей маневр погіршує вентиляцію або затримує чи утруднює інтубацію, необхідно його змодифікувати або припинити його виконання ). • Грудна клітка повинна повністю розправлятися після кожного стиснення. • Спочатку негайно приступити до СЛР і при першій можливості – скористатися дефібрилятором. Рятівникам, які проводять ЗМС слід мінятися що 2 хв. • Командний підхід !
Зауваження • Прекардіальний удар може бути показаний при підтвердженій шлуночковій тахікардії без пульсу, якщо дефібрилятор не готовий або відсутній. • Не рекомендується рутинно використовувати прийом Селліка під час проведення СЛР (якщо цей маневр погіршує вентиляцію або затримує чи утруднює інтубацію, необхідно його змодифікувати або припинити його виконання ). • Грудна клітка повинна повністю розправлятися після кожного стиснення. • Спочатку негайно приступити до СЛР і при першій можливості – скористатися дефібрилятором. Рятівникам, які проводять ЗМС слід мінятися що 2 хв. • Командний підхід !
 ЧАСОВІ ГРАДАЦІЇ ТАХІАРИТМІЙ за умови наявності підвищеного ектопічного автоматизму Частота самоспалахів: • ≥ 90 -150/хв – синусова тахікардія, якщо генератор імпульсів є СВ або непароксизмальна тахікардія (передсердна/шлуночкова), якщо генератором імпульсів є ектопічне вогнище; • 150 -220/хв – пароксизмальна тахікардія: надшлуночкова/шлуночкова; • 220 -350/хв – тріпотіння: передсердь/шлуночків; • 350 -500 -1000/хв – мерехтіння (фібриляція): передсердь/шлуночків.
ЧАСОВІ ГРАДАЦІЇ ТАХІАРИТМІЙ за умови наявності підвищеного ектопічного автоматизму Частота самоспалахів: • ≥ 90 -150/хв – синусова тахікардія, якщо генератор імпульсів є СВ або непароксизмальна тахікардія (передсердна/шлуночкова), якщо генератором імпульсів є ектопічне вогнище; • 150 -220/хв – пароксизмальна тахікардія: надшлуночкова/шлуночкова; • 220 -350/хв – тріпотіння: передсердь/шлуночків; • 350 -500 -1000/хв – мерехтіння (фібриляція): передсердь/шлуночків.
 Класифікація суправентрикулярних тахікардій А. Реципрокні СВТ: - синусова реципрокна СВТ; - передсердна реципрокна СВТ; - атріовентрикулярна вузлова реципрокна СВТ: інша назва АВВРТ: 1) повільна-швидка або slow-fast; 2) швидко-повільна або fast-slow. - атріовентрикулярна реципрокна СВТ з участю додаткових провідних шляхів, інша назва АВРТ (при синдромі WPW): 1) ортодромна (явні і/або приховані додаткові провідні шляхи); 2) антидромна (лише при явних додаткових провідних шляхах); - фібриляція (миготіння) передсердь; - тріпотіння передсердь. Б. Автоматичні СВТ: • ектопічна передсердна СВТ; • ектопічна СВТ із АВ-з’єднання; • ектопічна мультифокусна (хаотична) передсердна СВТ.
Класифікація суправентрикулярних тахікардій А. Реципрокні СВТ: - синусова реципрокна СВТ; - передсердна реципрокна СВТ; - атріовентрикулярна вузлова реципрокна СВТ: інша назва АВВРТ: 1) повільна-швидка або slow-fast; 2) швидко-повільна або fast-slow. - атріовентрикулярна реципрокна СВТ з участю додаткових провідних шляхів, інша назва АВРТ (при синдромі WPW): 1) ортодромна (явні і/або приховані додаткові провідні шляхи); 2) антидромна (лише при явних додаткових провідних шляхах); - фібриляція (миготіння) передсердь; - тріпотіння передсердь. Б. Автоматичні СВТ: • ектопічна передсердна СВТ; • ектопічна СВТ із АВ-з’єднання; • ектопічна мультифокусна (хаотична) передсердна СВТ.
 ЧАСОВІ ГРАДАЦІЇ ТАХІАРИТМІЙ за умови наявності механізму re-entry ü 1 коло re-entry – одинична екстрасистола ü 2 кола re-entry – дві екстрасистоли підряд або бісистолія або дуплет-екстрасистолія ü 3 -5 кіл re-entry – групова або залпова екстрасистолія ü> 5 кіл re-entry – пробіжка пароксизмальної тахікардії (надшлуночкової, шлуночкової) § 90 -150 кіл re-entry за хв (постійно) – непароксизмальна передсердна/шлуночкова тахікардія § 150 -220 кіл re-entry за хв (постійно) – пароксизмальна надшлуночкова/шлуночкова тахікардія § 220 -350 кіл re-entry за хв (постійно) – тріпотіння передсердь/шлуночків § 350 -500 -1000 кіл re-entry за хв (постійно) – мерехтіння (фібриляція) передсердь/шлуночків P. S. Включити анімацію.
ЧАСОВІ ГРАДАЦІЇ ТАХІАРИТМІЙ за умови наявності механізму re-entry ü 1 коло re-entry – одинична екстрасистола ü 2 кола re-entry – дві екстрасистоли підряд або бісистолія або дуплет-екстрасистолія ü 3 -5 кіл re-entry – групова або залпова екстрасистолія ü> 5 кіл re-entry – пробіжка пароксизмальної тахікардії (надшлуночкової, шлуночкової) § 90 -150 кіл re-entry за хв (постійно) – непароксизмальна передсердна/шлуночкова тахікардія § 150 -220 кіл re-entry за хв (постійно) – пароксизмальна надшлуночкова/шлуночкова тахікардія § 220 -350 кіл re-entry за хв (постійно) – тріпотіння передсердь/шлуночків § 350 -500 -1000 кіл re-entry за хв (постійно) – мерехтіння (фібриляція) передсердь/шлуночків P. S. Включити анімацію.
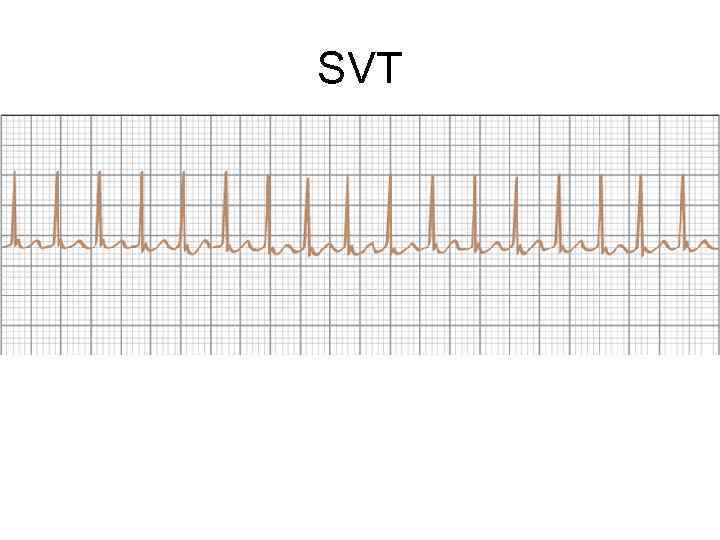 SVT
SVT
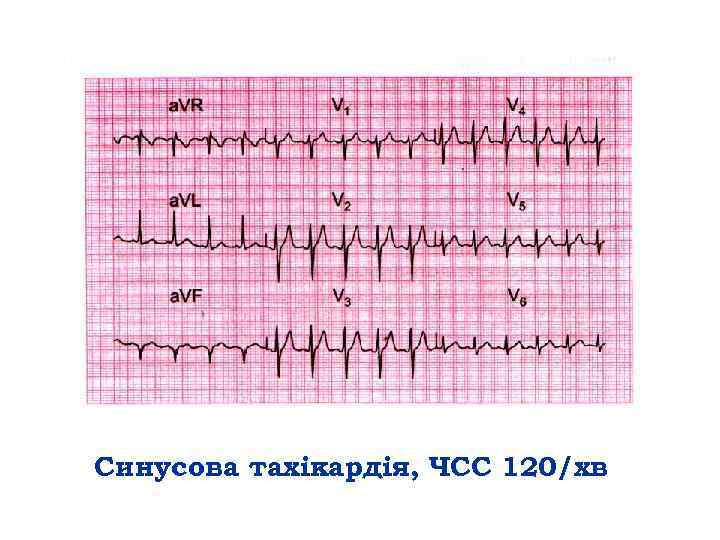 Синусова тахікардія, ЧСС 120/хв
Синусова тахікардія, ЧСС 120/хв
 Синусові тахікардії 1. Фізіологічна СТ-ФСТ Підвищення частоти генераціїімпульсів синусовим вузлом до рівня понад 100/хв. відповідно до фізичного, емоційного, патологічного чи фармакологічного стресу. 2. Невідповідна СТ-НСТ Стійке підвищення рівня ЧСС у спокої, що не пов’язане з рівнем фізичного, емоційного, патологічного чи фармакологічного стресу або є неадекватним щодо нього. Лікування : β-АБ. 3. СТ за типом re-entry (СТ-RЕ). Контур re-entry проходить через СВ, що генерує пароксизм тахікардії (≥ 150 -220/хв. ). Зубець Р схожий, але не ідентичний синусувому ритму. Починається і закінчується передсердною екстрасистолією. Лікування: вагусні проби, аденозин, ЕФД, РКА.
Синусові тахікардії 1. Фізіологічна СТ-ФСТ Підвищення частоти генераціїімпульсів синусовим вузлом до рівня понад 100/хв. відповідно до фізичного, емоційного, патологічного чи фармакологічного стресу. 2. Невідповідна СТ-НСТ Стійке підвищення рівня ЧСС у спокої, що не пов’язане з рівнем фізичного, емоційного, патологічного чи фармакологічного стресу або є неадекватним щодо нього. Лікування : β-АБ. 3. СТ за типом re-entry (СТ-RЕ). Контур re-entry проходить через СВ, що генерує пароксизм тахікардії (≥ 150 -220/хв. ). Зубець Р схожий, але не ідентичний синусувому ритму. Починається і закінчується передсердною екстрасистолією. Лікування: вагусні проби, аденозин, ЕФД, РКА.
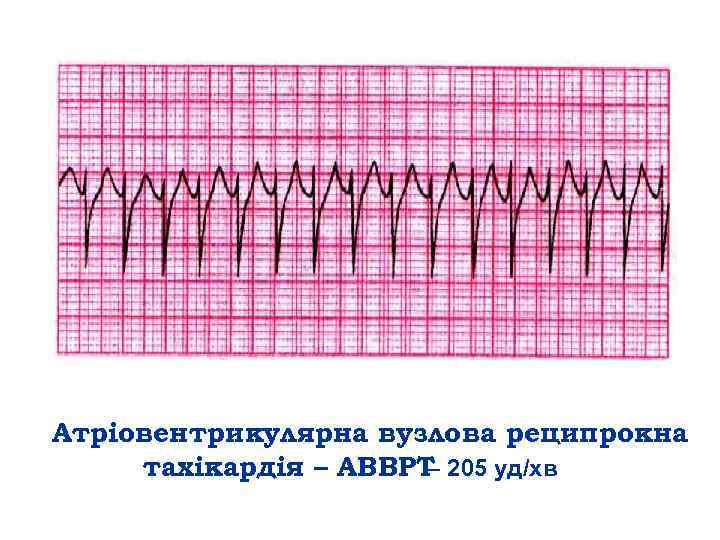 Атріовентрикулярна вузлова реципрокна тахікардія – АВВРТ 205 уд/хв –
Атріовентрикулярна вузлова реципрокна тахікардія – АВВРТ 205 уд/хв –
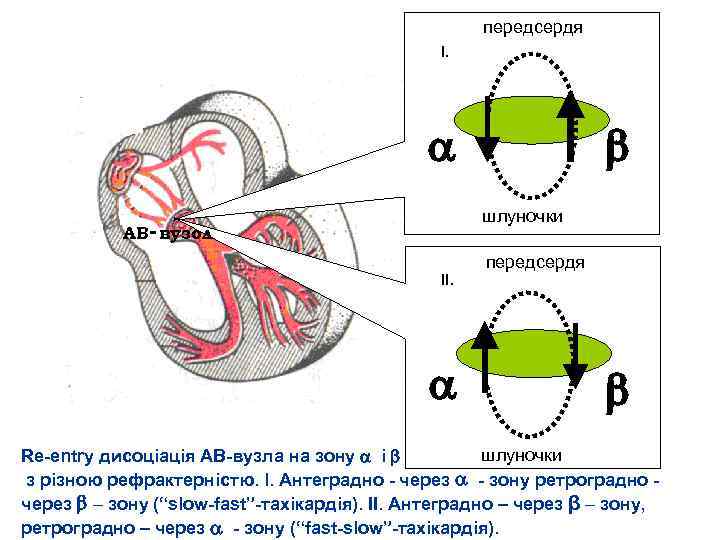 передсердя I. a b шлуночки АВ- вузол II. a передсердя b шлуночки Re-entry дисоціація АВ-вузла на зону a і b з різною рефрактерністю. I. Антеградно - через a - зону ретроградно через b – зону (“slow-fast”-тахікардія). II. Антеградно – через β – зону, ретроградно – через a - зону (“fast-slow”-тахікардія).
передсердя I. a b шлуночки АВ- вузол II. a передсердя b шлуночки Re-entry дисоціація АВ-вузла на зону a і b з різною рефрактерністю. I. Антеградно - через a - зону ретроградно через b – зону (“slow-fast”-тахікардія). II. Антеградно – через β – зону, ретроградно – через a - зону (“fast-slow”-тахікардія).
 Атріо-вентрикулярна вузлова реципрокна тахікардія - АВВРТ Дисоціація АВ-вузла на зони α (повільна) і β (швидка) з різною рефрактерністю І Slow-fast ІІ Fastslow Проведення: І. ) антероградно - через α-зону, а ретрогрпдно через β-зону (“slow-fast”- “повільно-швидка” тахікардія); ІІ. ) антероградно - через β-зону, а ретроградно через α-зону (”fast- slow”-“швидка-повільна” тахікардія). 1 - синусовий вузол, 2 - пучок Бахмана, 3 - пучок Венкебаха, 4 - пучок Торреля, 5 - передньо-верхня гілка пучка Гіса, 6 - передньонижня гілка пучка Гіса, 7 - задня гілка пучка Гіса.
Атріо-вентрикулярна вузлова реципрокна тахікардія - АВВРТ Дисоціація АВ-вузла на зони α (повільна) і β (швидка) з різною рефрактерністю І Slow-fast ІІ Fastslow Проведення: І. ) антероградно - через α-зону, а ретрогрпдно через β-зону (“slow-fast”- “повільно-швидка” тахікардія); ІІ. ) антероградно - через β-зону, а ретроградно через α-зону (”fast- slow”-“швидка-повільна” тахікардія). 1 - синусовий вузол, 2 - пучок Бахмана, 3 - пучок Венкебаха, 4 - пучок Торреля, 5 - передньо-верхня гілка пучка Гіса, 6 - передньонижня гілка пучка Гіса, 7 - задня гілка пучка Гіса.
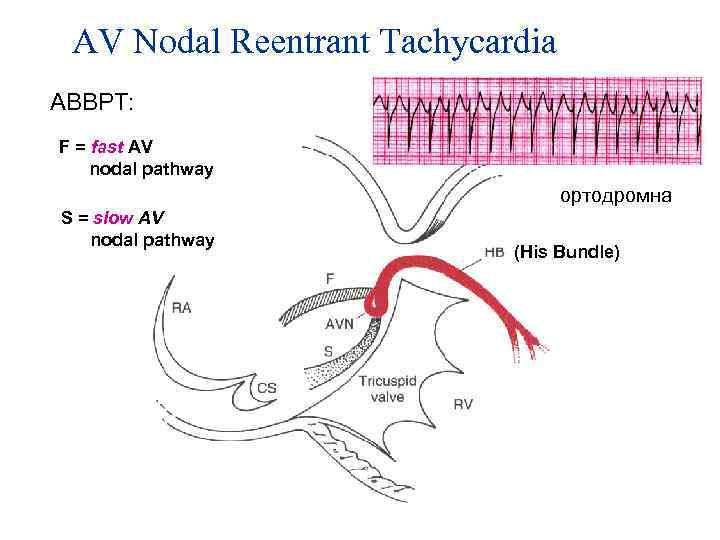 AV Nodal Reentrant Tachycardia АВВРТ: F = fast AV nodal pathway ортодромна S = slow AV nodal pathway (His Bundle)
AV Nodal Reentrant Tachycardia АВВРТ: F = fast AV nodal pathway ортодромна S = slow AV nodal pathway (His Bundle)
 Ортодромна АВВРТ
Ортодромна АВВРТ
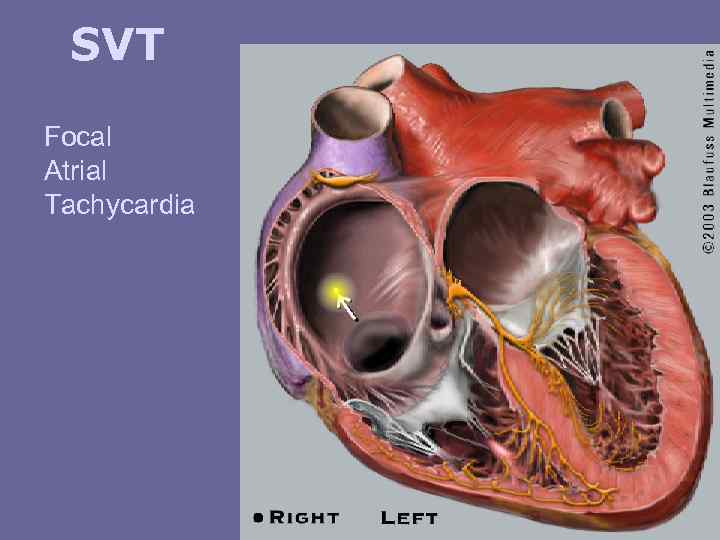 SVT Focal Atrial Tachycardia
SVT Focal Atrial Tachycardia
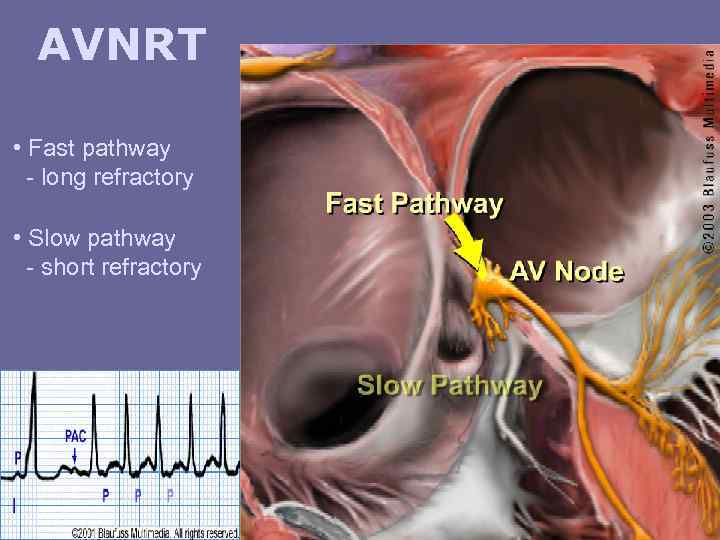 AVNRT • Fast pathway - long refractory • Slow pathway - short refractory
AVNRT • Fast pathway - long refractory • Slow pathway - short refractory
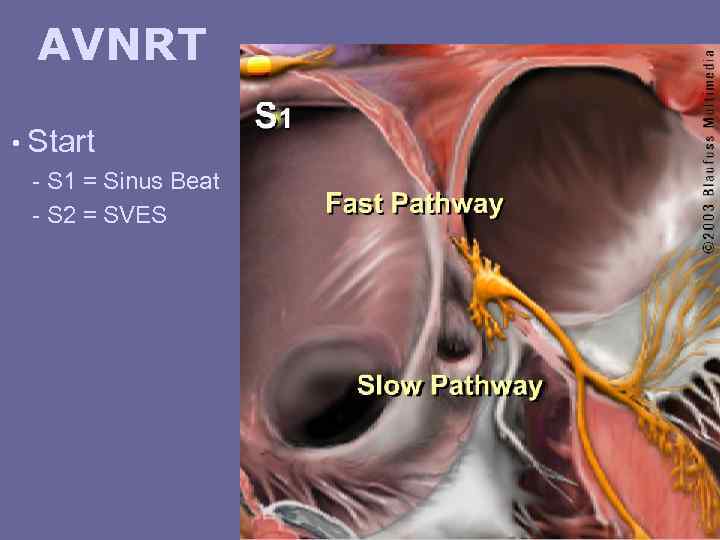 AVNRT • Start - S 1 = Sinus Beat - S 2 = SVES
AVNRT • Start - S 1 = Sinus Beat - S 2 = SVES
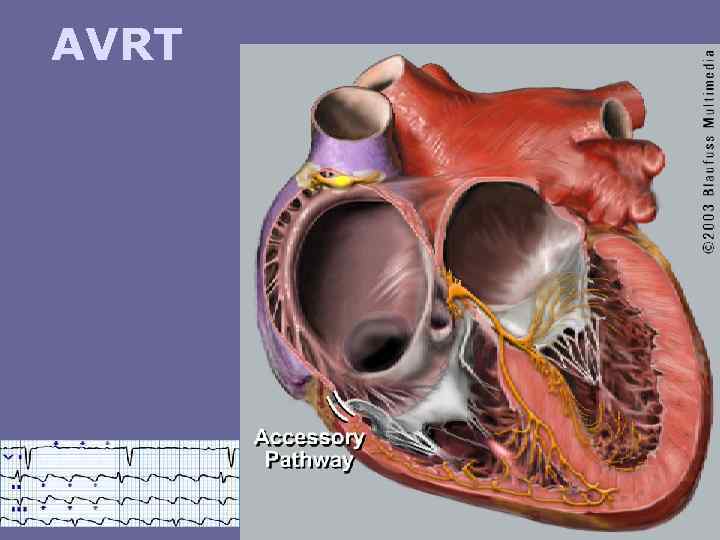 AVRT
AVRT
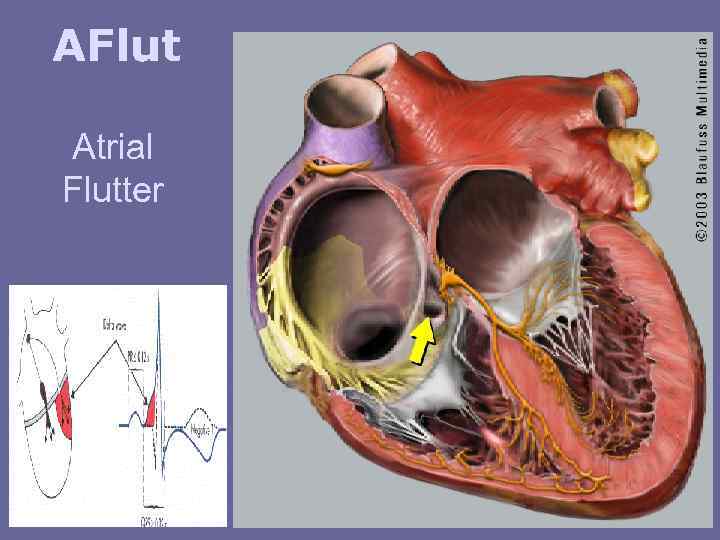 AFlut Atrial Flutter
AFlut Atrial Flutter
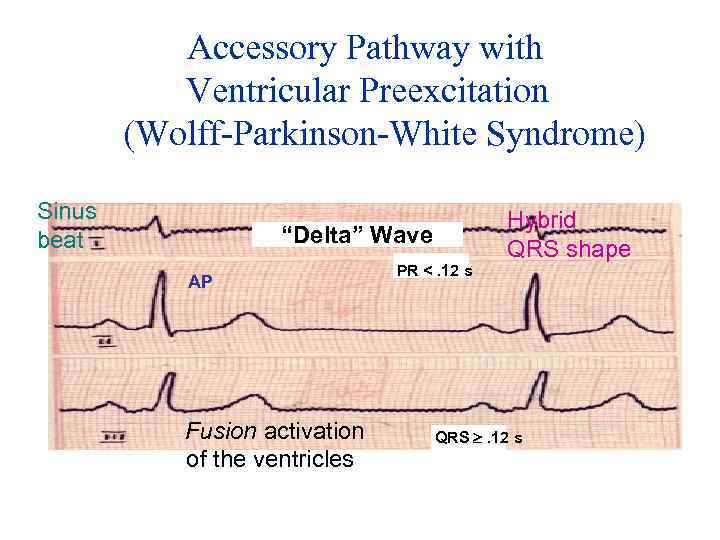 Accessory Pathway with Ventricular Preexcitation (Wolff-Parkinson-White Syndrome) Sinus beat “Delta” Wave AP Fusion activation of the ventricles PR <. 12 s Hybrid QRS shape QRS . 12 s
Accessory Pathway with Ventricular Preexcitation (Wolff-Parkinson-White Syndrome) Sinus beat “Delta” Wave AP Fusion activation of the ventricles PR <. 12 s Hybrid QRS shape QRS . 12 s
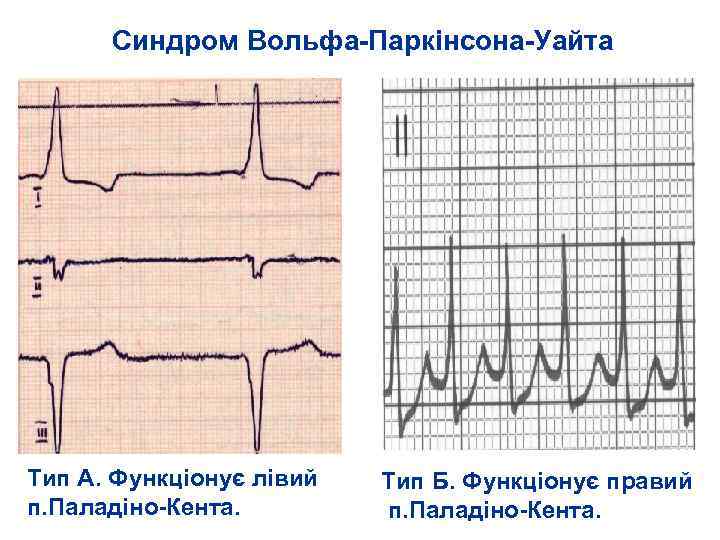 Синдром Вольфа-Паркінсона-Уайта Тип А. Функціонує лівий п. Паладіно-Кента. Тип Б. Функціонує правий п. Паладіно-Кента.
Синдром Вольфа-Паркінсона-Уайта Тип А. Функціонує лівий п. Паладіно-Кента. Тип Б. Функціонує правий п. Паладіно-Кента.
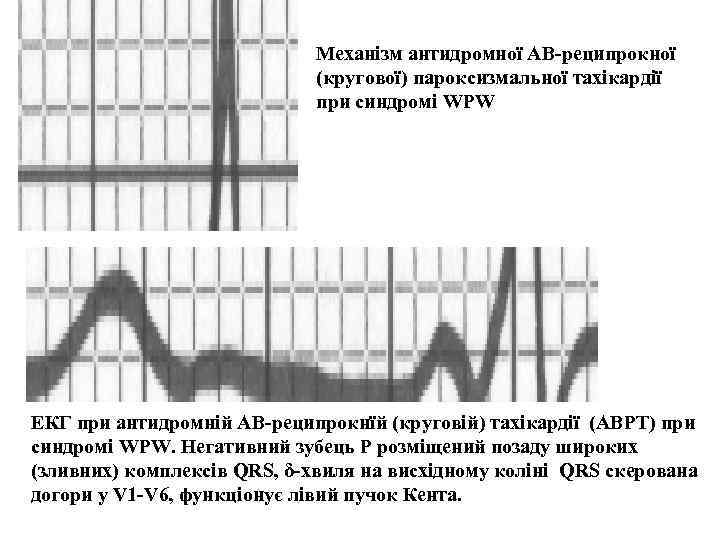 Механізм антидромної АВ-реципрокної (кругової) пароксизмальної тахікардії при синдромі WPW ЕКГ при антидромній АВ-реципрокнїй (круговій) тахікардії (АВРТ) при синдромі WPW. Негативний зубець Р розміщений позаду широких (зливних) комплексів QRS, δ-хвиля на висхідному коліні QRS скерована догори у V 1 -V 6, функціонує лівий пучок Кента.
Механізм антидромної АВ-реципрокної (кругової) пароксизмальної тахікардії при синдромі WPW ЕКГ при антидромній АВ-реципрокнїй (круговій) тахікардії (АВРТ) при синдромі WPW. Негативний зубець Р розміщений позаду широких (зливних) комплексів QRS, δ-хвиля на висхідному коліні QRS скерована догори у V 1 -V 6, функціонує лівий пучок Кента.
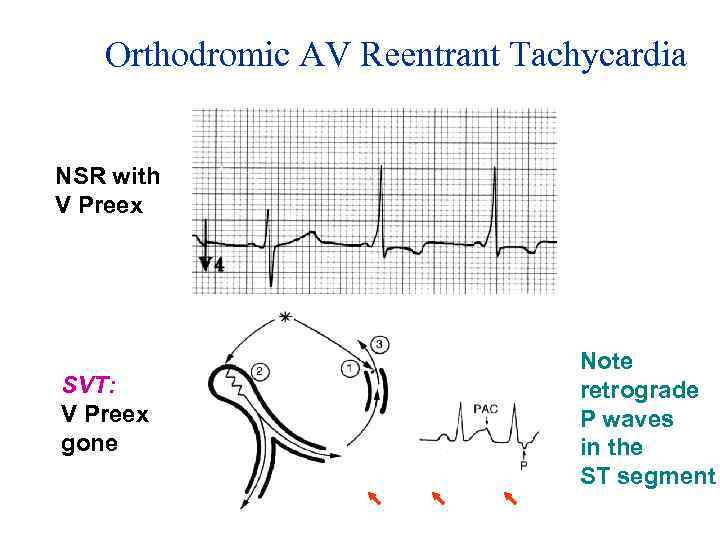 Orthodromic AV Reentrant Tachycardia NSR with V Preex SVT: V Preex gone Note retrograde P waves in the ST segment
Orthodromic AV Reentrant Tachycardia NSR with V Preex SVT: V Preex gone Note retrograde P waves in the ST segment
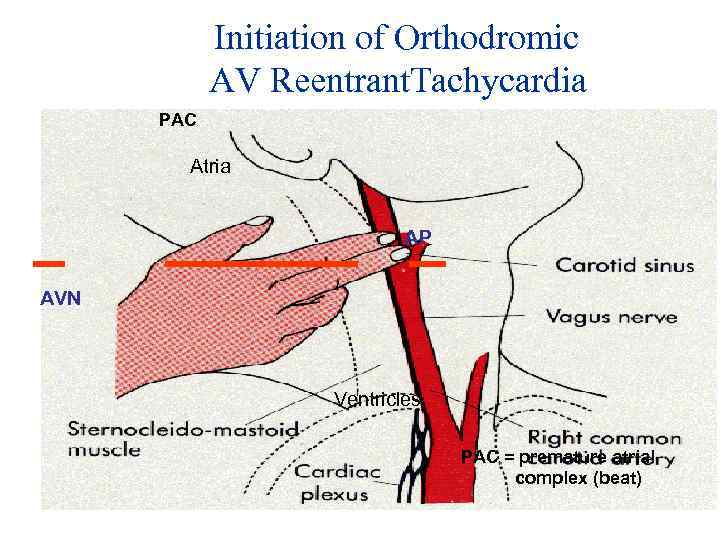 Initiation of Orthodromic AV Reentrant. Tachycardia PAC Atria AP AVN Ventricles PAC = premature atrial complex (beat)
Initiation of Orthodromic AV Reentrant. Tachycardia PAC Atria AP AVN Ventricles PAC = premature atrial complex (beat)
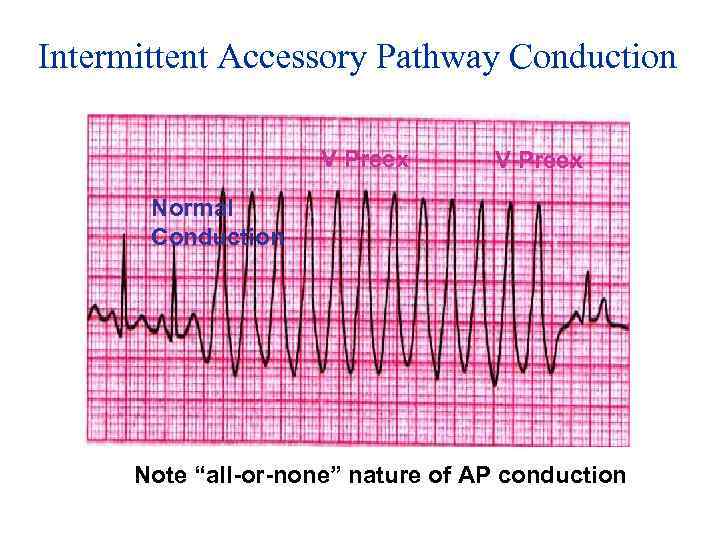 Intermittent Accessory Pathway Conduction V Preex Normal Conduction Note “all-or-none” nature of AP conduction
Intermittent Accessory Pathway Conduction V Preex Normal Conduction Note “all-or-none” nature of AP conduction
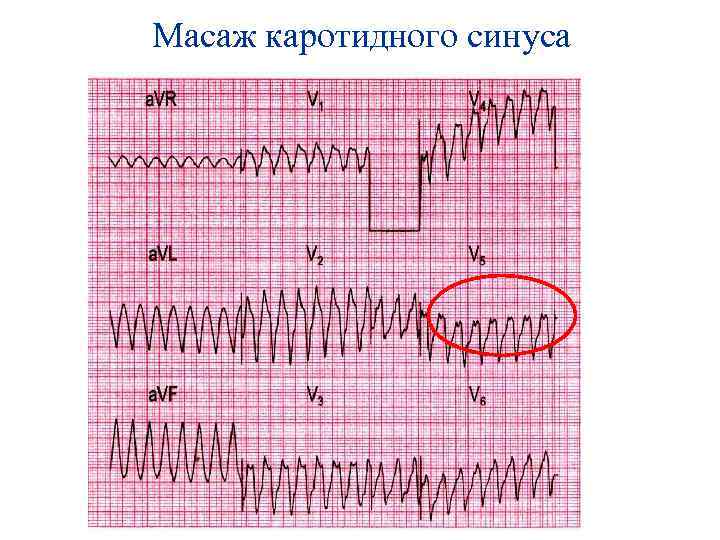 Масаж каротидного синуса
Масаж каротидного синуса
 Тахікардії з широким комплексом QRS 1. СВТ з блокадою ніжок пучка Гіса або аберантним проведенням. 2. СВТ з АВ-проведенням по додатковому провідному шляху. 3. Шлуночкова тахікардія (ШТ). NB! Стабільний стан гемодинаміки при тахікардіії не є підставою для заперечення ШТ. Якщо диференційний діагноз між СВТ і ШТ не дає можливості підтвердити або заперечити ШТ, то хворого слід вести як такого, що має ШТ.
Тахікардії з широким комплексом QRS 1. СВТ з блокадою ніжок пучка Гіса або аберантним проведенням. 2. СВТ з АВ-проведенням по додатковому провідному шляху. 3. Шлуночкова тахікардія (ШТ). NB! Стабільний стан гемодинаміки при тахікардіії не є підставою для заперечення ШТ. Якщо диференційний діагноз між СВТ і ШТ не дає можливості підтвердити або заперечити ШТ, то хворого слід вести як такого, що має ШТ.
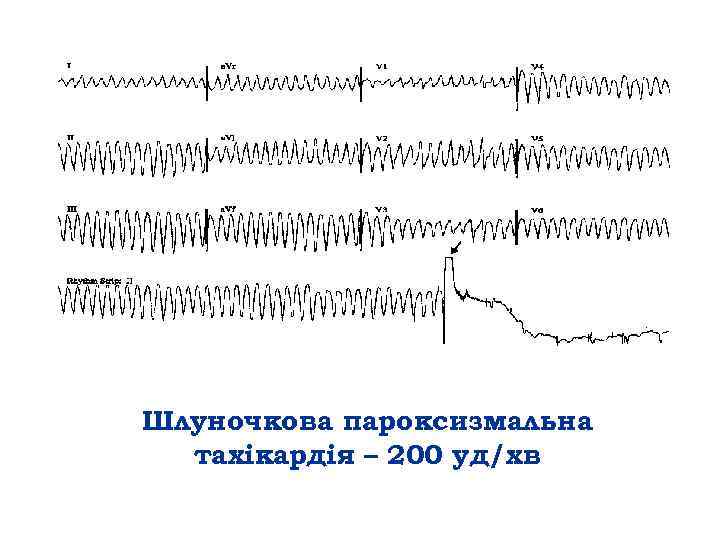 Шлуночкова пароксизмальна тахікардія – 200 уд/хв
Шлуночкова пароксизмальна тахікардія – 200 уд/хв
 Шлуночкова пароксизмальна тахікардія з переходом тріпотіння шлуночків – 300 у уд/хв
Шлуночкова пароксизмальна тахікардія з переходом тріпотіння шлуночків – 300 у уд/хв
 Поліморфна шлуночкова тахікардія (Torsades de Pointes)
Поліморфна шлуночкова тахікардія (Torsades de Pointes)
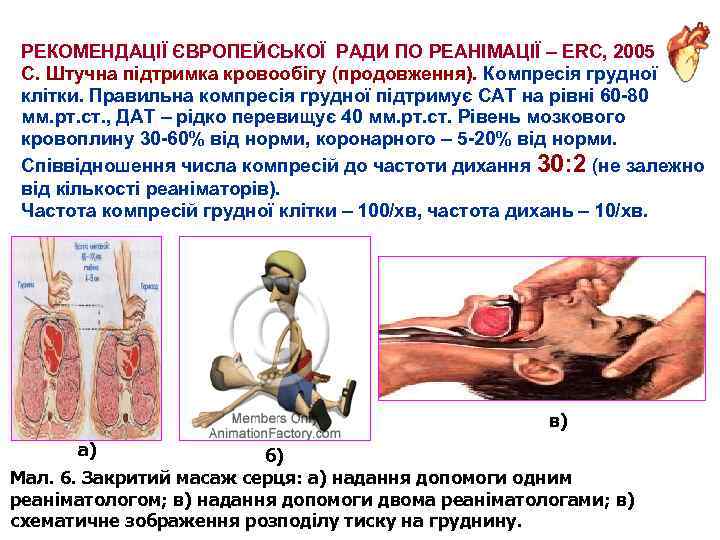 РЕКОМЕНДАЦІЇ ЄВРОПЕЙСЬКОЇ РАДИ ПО РЕАНІМАЦІЇ – ERC, 2005 С. Штучна підтримка кровообігу (продовження). Компресія грудної клітки. Правильна компресія грудної підтримує САТ на рівні 60 -80 мм. рт. ст. , ДАТ – рідко перевищує 40 мм. рт. ст. Рівень мозкового кровоплину 30 -60% від норми, коронарного – 5 -20% від норми. Співвідношення числа компресій до частоти дихання 30: 2 (не залежно від кількості реаніматорів). Частота компресій грудної клітки – 100/хв, частота дихань – 10/хв. в) а) б) Мал. 6. Закритий масаж серця: а) надання допомоги одним реаніматологом; в) надання допомоги двома реаніматологами; в) схематичне зображення розподілу тиску на груднину.
РЕКОМЕНДАЦІЇ ЄВРОПЕЙСЬКОЇ РАДИ ПО РЕАНІМАЦІЇ – ERC, 2005 С. Штучна підтримка кровообігу (продовження). Компресія грудної клітки. Правильна компресія грудної підтримує САТ на рівні 60 -80 мм. рт. ст. , ДАТ – рідко перевищує 40 мм. рт. ст. Рівень мозкового кровоплину 30 -60% від норми, коронарного – 5 -20% від норми. Співвідношення числа компресій до частоти дихання 30: 2 (не залежно від кількості реаніматорів). Частота компресій грудної клітки – 100/хв, частота дихань – 10/хв. в) а) б) Мал. 6. Закритий масаж серця: а) надання допомоги одним реаніматологом; в) надання допомоги двома реаніматологами; в) схематичне зображення розподілу тиску на груднину.
 Національна академія невідкладної допомоги США (2003) радить реаніматору у перші чотири хвилини проводити лише компресії грудної клітки: зробити близько 400 компресій підряд, потім 2 вдохи для хворого, а відтак по 2 вдихи після кожних 100 компресій, тобто співвідношення 100: 2. Не рекомендується проводити штучне диханя до початку компресій. Вкажіть помилки у виконанні процедури? Загальна схема СЛР передбачає співвідношення компресій до вентиляції легень 30: 2. Дефібриляцію слід проводити перед початком проведення компресій грудної клітки, якщо діагностовано крупнохвильову фібриляцію шлуночків і коли з моменту раптової зупинки серця минуло не більше 3 -4 хв. Якщо в реаніматора немає електричного дефібрилятора, то наносять прекардіальний удар.
Національна академія невідкладної допомоги США (2003) радить реаніматору у перші чотири хвилини проводити лише компресії грудної клітки: зробити близько 400 компресій підряд, потім 2 вдохи для хворого, а відтак по 2 вдихи після кожних 100 компресій, тобто співвідношення 100: 2. Не рекомендується проводити штучне диханя до початку компресій. Вкажіть помилки у виконанні процедури? Загальна схема СЛР передбачає співвідношення компресій до вентиляції легень 30: 2. Дефібриляцію слід проводити перед початком проведення компресій грудної клітки, якщо діагностовано крупнохвильову фібриляцію шлуночків і коли з моменту раптової зупинки серця минуло не більше 3 -4 хв. Якщо в реаніматора немає електричного дефібрилятора, то наносять прекардіальний удар.
 Забезпечення вентиляції • Вентиляція хворого може досягатися шляхом дихання рот до рота/рот до носа, за допомогою наявного обладнання, наприклад, мішком Амбу, респіратором через лицеву маску, встановлені надгортанні повітроспрями (ларингеальна маска, ай-джель повітроспрям), інтубацію трахеї, трахеостомічну трубку. • Якнайшвидше слід під час СЛР забезпечити подачу пацієнту 100 % кисню. • Уникати гіпервентиляції! ДО = 6 -7 мл/кг маси тіла (≈ 500 мл)
Забезпечення вентиляції • Вентиляція хворого може досягатися шляхом дихання рот до рота/рот до носа, за допомогою наявного обладнання, наприклад, мішком Амбу, респіратором через лицеву маску, встановлені надгортанні повітроспрями (ларингеальна маска, ай-джель повітроспрям), інтубацію трахеї, трахеостомічну трубку. • Якнайшвидше слід під час СЛР забезпечити подачу пацієнту 100 % кисню. • Уникати гіпервентиляції! ДО = 6 -7 мл/кг маси тіла (≈ 500 мл)
 Алгоритм серцево-легенево-церебральної реанімації за Пітером Софаром: A – Air way – забезпечення прохідності дихальних шляхів. B – Breath for victum– штучна вентиляція легень доступним способом, наприклад “рот-у-рот”. C – Circulation the blood– забезпечення гемоциркуляції (непрямий масаж серця). D – Drugs – адреналін, кордарон або лідокаїн, ГІК+Mg; атропін. E – Electrocardiography – реєстрація ЕКГ. F – Fibrillation – електрична дефібриляція; асистолія- тимчасова електокардіостимуляція. G- Gauge – оцінка первинних результатів. H – Hypothermy – лід на каротиди (але не на голову). I – Intensive care – терапія постреанімаційних синдромів: ПРАВИЛО ЧОТИРЬОХ “Г” : 1. Гіпертензія - домогтись, щоб артеріальний тиск був на 20 -30% вищим вихідного рівня, тобто щоб середній АТ= 100 -120 мм. рт. ст. 2. Гіпотермія 3. Гепаринізація - 1000 од/год, цілодобово 4. Гемодилюція – реосорбілак, перфторан, рефортан, реополіглюкін
Алгоритм серцево-легенево-церебральної реанімації за Пітером Софаром: A – Air way – забезпечення прохідності дихальних шляхів. B – Breath for victum– штучна вентиляція легень доступним способом, наприклад “рот-у-рот”. C – Circulation the blood– забезпечення гемоциркуляції (непрямий масаж серця). D – Drugs – адреналін, кордарон або лідокаїн, ГІК+Mg; атропін. E – Electrocardiography – реєстрація ЕКГ. F – Fibrillation – електрична дефібриляція; асистолія- тимчасова електокардіостимуляція. G- Gauge – оцінка первинних результатів. H – Hypothermy – лід на каротиди (але не на голову). I – Intensive care – терапія постреанімаційних синдромів: ПРАВИЛО ЧОТИРЬОХ “Г” : 1. Гіпертензія - домогтись, щоб артеріальний тиск був на 20 -30% вищим вихідного рівня, тобто щоб середній АТ= 100 -120 мм. рт. ст. 2. Гіпотермія 3. Гепаринізація - 1000 од/год, цілодобово 4. Гемодилюція – реосорбілак, перфторан, рефортан, реополіглюкін
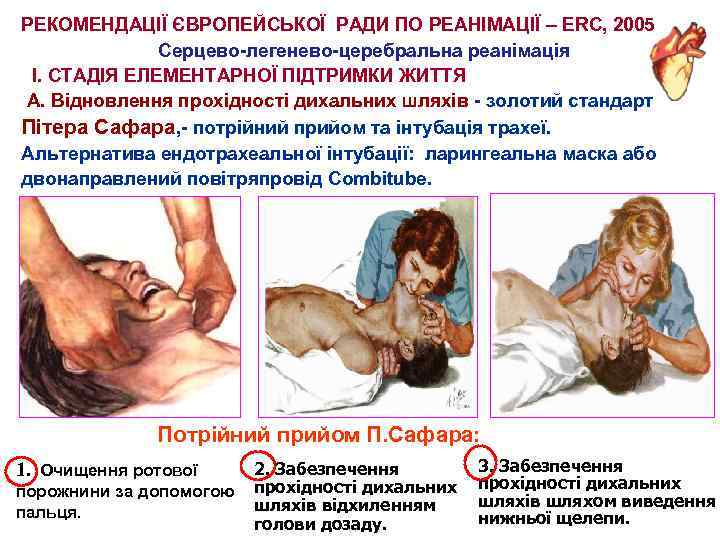 РЕКОМЕНДАЦІЇ ЄВРОПЕЙСЬКОЇ РАДИ ПО РЕАНІМАЦІЇ – ERC, 2005 Серцево-легенево-церебральна реанімація І. СТАДІЯ ЕЛЕМЕНТАРНОЇ ПІДТРИМКИ ЖИТТЯ А. Відновлення прохідності дихальних шляхів - золотий стандарт Пітера Сафара, - потрійний прийом та інтубація трахеї. Альтернатива ендотрахеальної інтубації: ларингеальна маска або двонаправлений повітряпровід Combitube. Потрійний прийом П. Сафара: 1. Очищення ротової порожнини за допомогою пальця. 2. Забезпечення прохідності дихальних шляхів відхиленням голови дозаду. 3. Забезпечення прохідності дихальних шляхів шляхом виведення нижньої щелепи.
РЕКОМЕНДАЦІЇ ЄВРОПЕЙСЬКОЇ РАДИ ПО РЕАНІМАЦІЇ – ERC, 2005 Серцево-легенево-церебральна реанімація І. СТАДІЯ ЕЛЕМЕНТАРНОЇ ПІДТРИМКИ ЖИТТЯ А. Відновлення прохідності дихальних шляхів - золотий стандарт Пітера Сафара, - потрійний прийом та інтубація трахеї. Альтернатива ендотрахеальної інтубації: ларингеальна маска або двонаправлений повітряпровід Combitube. Потрійний прийом П. Сафара: 1. Очищення ротової порожнини за допомогою пальця. 2. Забезпечення прохідності дихальних шляхів відхиленням голови дозаду. 3. Забезпечення прохідності дихальних шляхів шляхом виведення нижньої щелепи.
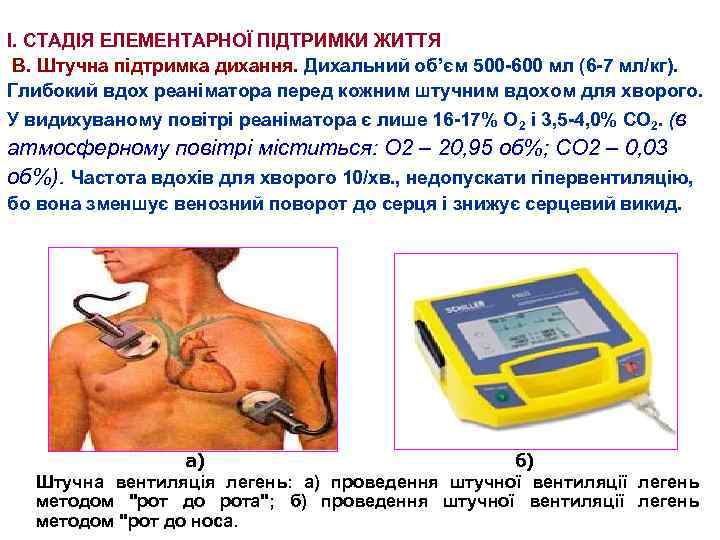 І. СТАДІЯ ЕЛЕМЕНТАРНОЇ ПІДТРИМКИ ЖИТТЯ В. Штучна підтримка дихання. Дихальний об’єм 500 -600 мл (6 -7 мл/кг). Глибокий вдох реаніматора перед кожним штучним вдохом для хворого. У видихуваному повітрі реаніматора є лише 16 -17% О 2 і 3, 5 -4, 0% СО 2. (в атмосферному повітрі міститься: О 2 – 20, 95 об%; CO 2 – 0, 03 об%). Частота вдохів для хворого 10/хв. , недопускати гіпервентиляцію, бо вона зменшує венозний поворот до серця і знижує серцевий викид. а) б) Штучна вентиляція легень: а) проведення штучної вентиляції легень методом "рот до рота"; б) проведення штучної вентиляції легень методом "рот до носа.
І. СТАДІЯ ЕЛЕМЕНТАРНОЇ ПІДТРИМКИ ЖИТТЯ В. Штучна підтримка дихання. Дихальний об’єм 500 -600 мл (6 -7 мл/кг). Глибокий вдох реаніматора перед кожним штучним вдохом для хворого. У видихуваному повітрі реаніматора є лише 16 -17% О 2 і 3, 5 -4, 0% СО 2. (в атмосферному повітрі міститься: О 2 – 20, 95 об%; CO 2 – 0, 03 об%). Частота вдохів для хворого 10/хв. , недопускати гіпервентиляцію, бо вона зменшує венозний поворот до серця і знижує серцевий викид. а) б) Штучна вентиляція легень: а) проведення штучної вентиляції легень методом "рот до рота"; б) проведення штучної вентиляції легень методом "рот до носа.
 Оборотні причини зупинки кровообігу: 4 Г 4 Т • Гіпоксія • Гіповолемія • Гіпо або гіперкаліємія/метаболічні причини (ацидоз) • Гіпотермія • Тромбоз (легеневої артерії/коронарної артерії) • Тампонада перикарду • Токсини (ендогенна чи екзогенна інтоксикація) • Тиск (напружений пневмоторакс)
Оборотні причини зупинки кровообігу: 4 Г 4 Т • Гіпоксія • Гіповолемія • Гіпо або гіперкаліємія/метаболічні причини (ацидоз) • Гіпотермія • Тромбоз (легеневої артерії/коронарної артерії) • Тампонада перикарду • Токсини (ендогенна чи екзогенна інтоксикація) • Тиск (напружений пневмоторакс)
 Електроімпульсна терапія • Рекомендовано застосовувати одноразовий розряд. • Монофазні імпульси – 360 Дж. • Двофазні імпульси – 200 Дж. • Накладання електродів: передньобокова позиція (грудинний електрод - на праву підключичну ділянку, верхівковий – на ліву нижню бокову ділянку грудної клітки поряд з лівою молочною залозою по передньоаксилярній лінії). • При стійкій ФШ/ШТ без пульсу – повторні розряди кожні 2 хв. • Хворим з асистолією електрокардіостимуляція зазвичай не показана.
Електроімпульсна терапія • Рекомендовано застосовувати одноразовий розряд. • Монофазні імпульси – 360 Дж. • Двофазні імпульси – 200 Дж. • Накладання електродів: передньобокова позиція (грудинний електрод - на праву підключичну ділянку, верхівковий – на ліву нижню бокову ділянку грудної клітки поряд з лівою молочною залозою по передньоаксилярній лінії). • При стійкій ФШ/ШТ без пульсу – повторні розряди кожні 2 хв. • Хворим з асистолією електрокардіостимуляція зазвичай не показана.
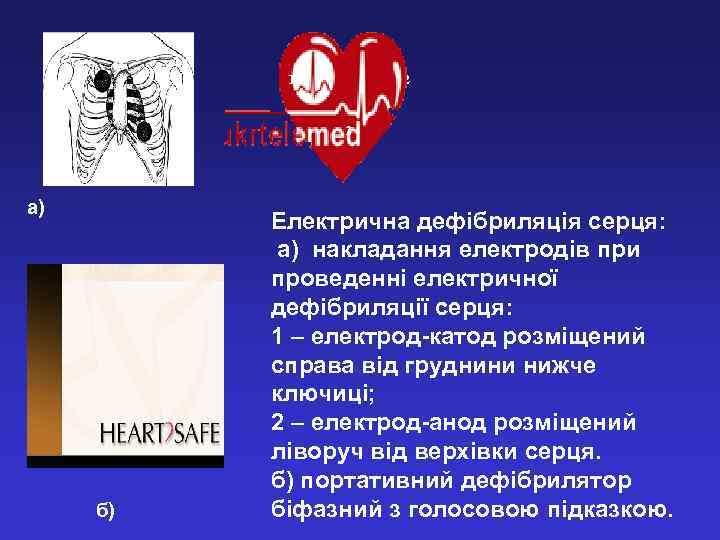 1 2 2 а) б) Електрична дефібриляція серця: а) накладання електродів при проведенні електричної дефібриляції серця: 1 – електрод-катод розміщений справа від груднини нижче ключиці; 2 – електрод-анод розміщений ліворуч від верхівки серця. б) портативний дефібрилятор біфазний з голосовою підказкою.
1 2 2 а) б) Електрична дефібриляція серця: а) накладання електродів при проведенні електричної дефібриляції серця: 1 – електрод-катод розміщений справа від груднини нижче ключиці; 2 – електрод-анод розміщений ліворуч від верхівки серця. б) портативний дефібрилятор біфазний з голосовою підказкою.
 Варіанти оснащення АЗД В офісах В машинах В аеропортах
Варіанти оснащення АЗД В офісах В машинах В аеропортах

 Обовязкові обєкти оснащення АЗД
Обовязкові обєкти оснащення АЗД
 Рекомедації -2010 Європейської ради реанімації та американської асоціації серця Прекардіальний удар при підтвердженій шлуночковій тахікардії без пульсу, якщо дефібрилятор не готовий або відсутній. САB. Дефібриляція 200 Дж Кардіоверсія неуспішна Другий розряд 200 -360 Дж Кардіоверсія неуспішна Третій розряд 360 Дж Кардіоверсія неуспішна Ввести послідовно внутрішньовенно 1 мг адреналіну і 300 мг аміодарону Повторити 3 розряди Повторити введення 1 мг адреналіну і 150 мг аміодарону
Рекомедації -2010 Європейської ради реанімації та американської асоціації серця Прекардіальний удар при підтвердженій шлуночковій тахікардії без пульсу, якщо дефібрилятор не готовий або відсутній. САB. Дефібриляція 200 Дж Кардіоверсія неуспішна Другий розряд 200 -360 Дж Кардіоверсія неуспішна Третій розряд 360 Дж Кардіоверсія неуспішна Ввести послідовно внутрішньовенно 1 мг адреналіну і 300 мг аміодарону Повторити 3 розряди Повторити введення 1 мг адреналіну і 150 мг аміодарону
 Зауваження • Мінімізація перерв у натисканні грудної клітки безпосередньо перед дефібриляцією, так і після неї. Слід продовжувати натискання грудної клітки під час набору заряду дефібрилятора. Не більше 5 секунд перерви в натисканнях для розряду. • Що перше ? ЗМС чи дефібриляція ? В переважній більшості випадків – ЗМС до підготовки дефібрилятора, який має бути застосований не пізніше 3 -х хв. від початку реанімації. • Ризик ураження рятувальника струмом під час виконання дефібриляції є низьким, особливо якщо він працює в рукавичках.
Зауваження • Мінімізація перерв у натисканні грудної клітки безпосередньо перед дефібриляцією, так і після неї. Слід продовжувати натискання грудної клітки під час набору заряду дефібрилятора. Не більше 5 секунд перерви в натисканнях для розряду. • Що перше ? ЗМС чи дефібриляція ? В переважній більшості випадків – ЗМС до підготовки дефібрилятора, який має бути застосований не пізніше 3 -х хв. від початку реанімації. • Ризик ураження рятувальника струмом під час виконання дефібриляції є низьким, особливо якщо він працює в рукавичках.
 Спеціалізовані реанімаційні заходи у дорослих (ALS) • Не рекомендується введення ліків через інтубаційну трубку (ендотрахеально) – якщо в/в доступ неможливий, ліки необхідно вводити через внутрішньокістковий доступ. Зовнішня яремна вена під час проведення СЛР переважно добре візуалізується і її можна катетеризувати периферичним венозним катетером. • В лікуванні зупинки кровообігу в дефібриляційних ритмах необхідно ввести 1 мг адреналіну після виконання третьої дефібриляції і поновити ЗМС. Подалі вводити його кожні 3 -5 хвилин. • Аміодарон 300 мг також вводиться болюсно після третьої дефібриляції. Введення можна повторити в дозі 150 мг. • Не рекомендується рутинне введення атропіну у випадку асистолії чи електричної активності без пульсу (ЕМД).
Спеціалізовані реанімаційні заходи у дорослих (ALS) • Не рекомендується введення ліків через інтубаційну трубку (ендотрахеально) – якщо в/в доступ неможливий, ліки необхідно вводити через внутрішньокістковий доступ. Зовнішня яремна вена під час проведення СЛР переважно добре візуалізується і її можна катетеризувати периферичним венозним катетером. • В лікуванні зупинки кровообігу в дефібриляційних ритмах необхідно ввести 1 мг адреналіну після виконання третьої дефібриляції і поновити ЗМС. Подалі вводити його кожні 3 -5 хвилин. • Аміодарон 300 мг також вводиться болюсно після третьої дефібриляції. Введення можна повторити в дозі 150 мг. • Не рекомендується рутинне введення атропіну у випадку асистолії чи електричної активності без пульсу (ЕМД).
 Спеціалізовані реанімаційні заходи у дорослих (ALS) • Рання інтубація трахеї виправдана в тому випадку, якщо може бути виконана добре підготовленими особами та з мінімальною перервою в натисканні грудної клітки. • Капнографія доцільна для підтвердження та моніторування позиції інтубаційної трубки, якості проведення СЛР, а також як рання ознака відновлення спонтанного кровообігу. • Коли відновлено спонтанний кровообіг та можна вірогідно моніторувати сатурацію артеріальної крові (Sa. O 2) за допомогою пульсоксиметрії та/або газометрії, концентрацію кисню у дихальній суміші необхідно регулювати так, щоб підтримувати Sa. O 2 на рівні 94 -98%. • Після відновлення спонтанного кровообігу необхідно підтримувати рівень глюкози в крові не >10 ммоль/л (>180 мг/дл). При цьому необхідно уникати гіпоглікемії.
Спеціалізовані реанімаційні заходи у дорослих (ALS) • Рання інтубація трахеї виправдана в тому випадку, якщо може бути виконана добре підготовленими особами та з мінімальною перервою в натисканні грудної клітки. • Капнографія доцільна для підтвердження та моніторування позиції інтубаційної трубки, якості проведення СЛР, а також як рання ознака відновлення спонтанного кровообігу. • Коли відновлено спонтанний кровообіг та можна вірогідно моніторувати сатурацію артеріальної крові (Sa. O 2) за допомогою пульсоксиметрії та/або газометрії, концентрацію кисню у дихальній суміші необхідно регулювати так, щоб підтримувати Sa. O 2 на рівні 94 -98%. • Після відновлення спонтанного кровообігу необхідно підтримувати рівень глюкози в крові не >10 ммоль/л (>180 мг/дл). При цьому необхідно уникати гіпоглікемії.
 Спеціалізовані реанімаційні заходи у дорослих (ALS) • Введення гідрокарбонату натрію рекомендовано в дозі 50 ммоль тільки при вихідній гіперкаліємії та отруєнні трициклічними антидепресантами. Подальша орієнтація – на основі визначення КЛР. • Магнію сульфат вводять тільки при доказаній гіпомагніємії. • Доцільне застосування терапевтичної гіпотермії у пацієнтів, що залишаються в комі після зупинки кровообігу.
Спеціалізовані реанімаційні заходи у дорослих (ALS) • Введення гідрокарбонату натрію рекомендовано в дозі 50 ммоль тільки при вихідній гіперкаліємії та отруєнні трициклічними антидепресантами. Подальша орієнтація – на основі визначення КЛР. • Магнію сульфат вводять тільки при доказаній гіпомагніємії. • Доцільне застосування терапевтичної гіпотермії у пацієнтів, що залишаються в комі після зупинки кровообігу.
 Реанімаційні заходи у дітей • Співвідношення натискань грудної клітки та вентиляції у дітей 15: 2, однак можна застосувати співвідношення 30: 2 якщо рятувальник надає допомогу один, особливо якщо не вдається досягти необхідної кількості натискань. • Техніка виконання ЗМС у немовлят включає натискання двома пальцями або охоплення грудної клітки долонями та натискання двома великими пальцями. У старших дітей можна застосовувати техніку натискання однією або двома руками.
Реанімаційні заходи у дітей • Співвідношення натискань грудної клітки та вентиляції у дітей 15: 2, однак можна застосувати співвідношення 30: 2 якщо рятувальник надає допомогу один, особливо якщо не вдається досягти необхідної кількості натискань. • Техніка виконання ЗМС у немовлят включає натискання двома пальцями або охоплення грудної клітки долонями та натискання двома великими пальцями. У старших дітей можна застосовувати техніку натискання однією або двома руками.
 Реанімаційні заходи у дітей • Застосування автоматичних зовнішніх дефібриляторів у дітей старших одного року - безпечне та ефективне. Рекомендується застосовувати педіатричні електроди і спеціальне програмування, що зменшує енергію пристрою до 50 -75 Дж. Якщо такий пристрій недоступний та немає можливості зменшити енергію мануально, можна застосувати звичайний AED. • Щоб скоротити час без кровоплину, при застосуванні мануального дефібрилятора, необхідно продовжувати натискання грудної клітки під час розміщення та зарядження ложок дефібрилятора або самоприклеювальних електродів. Після зарядки дефібрилятора необхідно припинити на короткий час натискання грудної клітки для виконання дефібриляції. • Рекомендується застосовувати стратегію одиничного розряду з енергією 2 Дж/кг з подальшим її збільшенням але не більше ніж до 10 Дж/кг.
Реанімаційні заходи у дітей • Застосування автоматичних зовнішніх дефібриляторів у дітей старших одного року - безпечне та ефективне. Рекомендується застосовувати педіатричні електроди і спеціальне програмування, що зменшує енергію пристрою до 50 -75 Дж. Якщо такий пристрій недоступний та немає можливості зменшити енергію мануально, можна застосувати звичайний AED. • Щоб скоротити час без кровоплину, при застосуванні мануального дефібрилятора, необхідно продовжувати натискання грудної клітки під час розміщення та зарядження ложок дефібрилятора або самоприклеювальних електродів. Після зарядки дефібрилятора необхідно припинити на короткий час натискання грудної клітки для виконання дефібриляції. • Рекомендується застосовувати стратегію одиничного розряду з енергією 2 Дж/кг з подальшим її збільшенням але не більше ніж до 10 Дж/кг.
 ЗМІНЕНИЙ “ЛАНЦЮЖОК ВИЖИВАННЯ”
ЗМІНЕНИЙ “ЛАНЦЮЖОК ВИЖИВАННЯ”
 Спрощений алгоритм реанімації
Спрощений алгоритм реанімації
 Без свідомості Діагностика Не дихає або дихає неправильно Пульс на магістральних артеріях не визначається впродовж 10 сек. Послідовність СЛР С–А–В Частота ЗМС Не менше 100 компресій за 1 хв. Глибина компресій Не менше 5 см. Розправлення грудної клітки Повне між компресіями. Реаніматори міняються кожні 2 хв. Інтервали між компресіями Не більше 10 сек. Дихальні шляхи Звільнити від сторонніх тіл і западіння коріня язика Співвідношення “компресіявдих” до інтубації трахеї 30 : 2 ШВЛ до інтубації Любими відомими способами без гіпервентиляції ШВЛ після інтубації 1 вдих кожні 6 -8 сек (8 -10/хв) асинхронно з ЗМС (ДО=6 -7 мл/кг) Дефібриляція Медикація (1 або 2 реаніматори) Не пізніше 3 -х хв. від початку реанімації потужністю 200 або 360 Дж. Повторні розряди при потребі кожні 2 хв. Адреналін по 1 мг кожні 3 -5 хв. , при стійкій фібриляції – аміодарон 300+150 мг болюсно в/в.
Без свідомості Діагностика Не дихає або дихає неправильно Пульс на магістральних артеріях не визначається впродовж 10 сек. Послідовність СЛР С–А–В Частота ЗМС Не менше 100 компресій за 1 хв. Глибина компресій Не менше 5 см. Розправлення грудної клітки Повне між компресіями. Реаніматори міняються кожні 2 хв. Інтервали між компресіями Не більше 10 сек. Дихальні шляхи Звільнити від сторонніх тіл і западіння коріня язика Співвідношення “компресіявдих” до інтубації трахеї 30 : 2 ШВЛ до інтубації Любими відомими способами без гіпервентиляції ШВЛ після інтубації 1 вдих кожні 6 -8 сек (8 -10/хв) асинхронно з ЗМС (ДО=6 -7 мл/кг) Дефібриляція Медикація (1 або 2 реаніматори) Не пізніше 3 -х хв. від початку реанімації потужністю 200 або 360 Дж. Повторні розряди при потребі кожні 2 хв. Адреналін по 1 мг кожні 3 -5 хв. , при стійкій фібриляції – аміодарон 300+150 мг болюсно в/в.
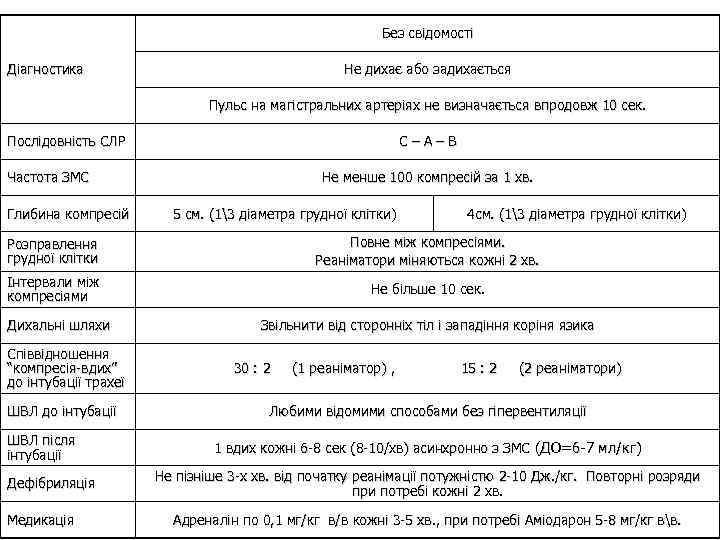 Без свідомості Не дихає або задихається Діагностика Пульс на магістральних артеріях не визначається впродовж 10 сек. Послідовність СЛР С–А–В Частота ЗМС Глибина компресій Не менше 100 компресій за 1 хв. 5 см. (13 діаметра грудної клітки) 4 см. (13 діаметра грудної клітки) Розправлення грудної клітки Повне між компресіями. Реаніматори міняються кожні 2 хв. Інтервали між компресіями Не більше 10 сек. Дихальні шляхи Співвідношення “компресія-вдих” до інтубації трахеї ШВЛ до інтубації ШВЛ після інтубації Дефібриляція Медикація Звільнити від сторонніх тіл і западіння коріня язика 30 : 2 (1 реаніматор) , 15 : 2 (2 реаніматори) Любими відомими способами без гіпервентиляції 1 вдих кожні 6 -8 сек (8 -10/хв) асинхронно з ЗМС (ДО=6 -7 мл/кг) Не пізніше 3 -х хв. від початку реанімації потужністю 2 -10 Дж. /кг. Повторні розряди при потребі кожні 2 хв. Адреналін по 0, 1 мг/кг в/в кожні 3 -5 хв. , при потребі Аміодарон 5 -8 мг/кг вв.
Без свідомості Не дихає або задихається Діагностика Пульс на магістральних артеріях не визначається впродовж 10 сек. Послідовність СЛР С–А–В Частота ЗМС Глибина компресій Не менше 100 компресій за 1 хв. 5 см. (13 діаметра грудної клітки) 4 см. (13 діаметра грудної клітки) Розправлення грудної клітки Повне між компресіями. Реаніматори міняються кожні 2 хв. Інтервали між компресіями Не більше 10 сек. Дихальні шляхи Співвідношення “компресія-вдих” до інтубації трахеї ШВЛ до інтубації ШВЛ після інтубації Дефібриляція Медикація Звільнити від сторонніх тіл і западіння коріня язика 30 : 2 (1 реаніматор) , 15 : 2 (2 реаніматори) Любими відомими способами без гіпервентиляції 1 вдих кожні 6 -8 сек (8 -10/хв) асинхронно з ЗМС (ДО=6 -7 мл/кг) Не пізніше 3 -х хв. від початку реанімації потужністю 2 -10 Дж. /кг. Повторні розряди при потребі кожні 2 хв. Адреналін по 0, 1 мг/кг в/в кожні 3 -5 хв. , при потребі Аміодарон 5 -8 мг/кг вв.
 ДЯКУЮ ЗА УВАГУ !
ДЯКУЮ ЗА УВАГУ !


